Հիպերինսուլիզմ. Պատճառներ, ախտանիշներ, բուժում
Շատ քրոնիկ հիվանդություններ հաճախ նախորդում են շաքարախտի առաջացմանը:
Օրինակ, երեխաների և մեծահասակների մոտ հիպերինսուլինեմիան հայտնաբերվում է հազվադեպ դեպքերում, բայց նշվում է հորմոնի ավելորդ արտադրություն, որը կարող է հրահրել շաքարի մակարդակի նվազում, թթվածնի սով և բոլոր ներքին համակարգերի դիսֆունկցիան: Ինսուլինի արտադրությունը ճնշելու համար միտված թերապևտիկ միջոցառումների բացակայությունը կարող է հանգեցնել անվերահսկելի շաքարախտի զարգացման:
Պաթոլոգիայի պատճառները
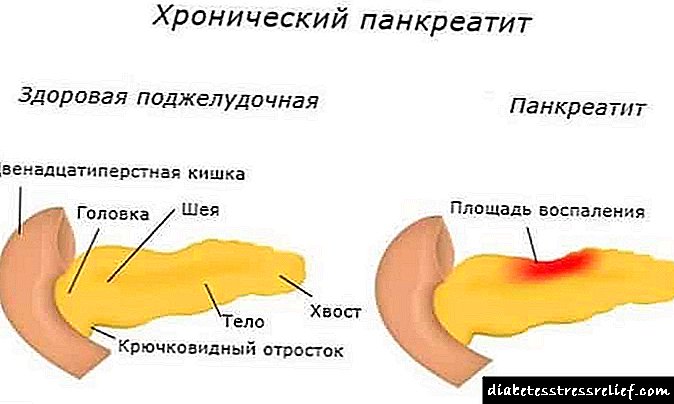
Բժշկական տերմինաբանության հիպերինսուլիզմը համարվում է կլինիկական սինդրոմ, որի առաջացումը տեղի է ունենում ինսուլինի մակարդակի չափազանց մեծացման ֆոնի վրա:
Այս վիճակում մարմինը նվազեցնում է արյան մեջ գլյուկոզի արժեքը: Շաքարի պակասը կարող է առաջացնել ուղեղի թթվածնի սով, ինչը կարող է հանգեցնել նյարդային համակարգի աշխատանքի վատթարացման:

Հիպերինսուլիզմը որոշ դեպքերում ընթանում է առանց հատուկ կլինիկական դրսևորումների, բայց ամենից հաճախ հիվանդությունը հանգեցնում է խիստ թունավորումների:
- Բնածին հիպերինսուլիզմ . Այն հիմնված է գենետիկ նախասիրության վրա: Հիվանդությունը զարգանում է ենթաստամոքսային գեղձում տեղի ունեցող պաթոլոգիական պրոցեսների ֆոնի վրա, որոնք խոչընդոտում են հորմոնների բնականոն արտադրությանը:
- Միջնակարգ հիպերինսուլիզմ . Այս ձևը առաջադիմում է այլ հիվանդությունների պատճառով, որոնք առաջացրել են հորմոնի ավելորդ սեկրեցիա: Ֆունկցիոնալ հիպերինսուլիզմն ունի դրսևորումներ, որոնք զուգորդվում են ածխաջրածին նյութափոխանակության խանգարմամբ և հայտնաբերվում են արյան գլյուկոզի համակենտրոնացման հանկարծակի աճով:
Հիմնական գործոնները, որոնք կարող են առաջացնել հորմոնի մակարդակի բարձրացում.
- Անպիտան ինսուլինի բջիջների արտադրություն `աննորմալ կազմով, որը մարմնի կողմից չի ընկալվում,
- խանգարված դիմադրություն, որի արդյունքում հորմոնի անվերահսկելի արտադրություն է.
- արյան մեջ գլյուկոզի տեղափոխման շեղում,
- ավելաքաշ
- աթերոսկլերոզ
- ժառանգական նախատրամադրվածություն
- անորեքսիա, որն ունի նեյրոգեն բնույթ և կապված է մարմնի ավելորդ քաշի մասին մոլուցքային մտքի հետ,
- որովայնի խոռոչի ուռուցքային պրոցեսները,
- անհավասարակշռված և ժամանակին սնուցում,
- քաղցրավենիքի չարաշահումը, ինչը հանգեցնում է գլիկեմիայի աճի, և, հետևաբար, հորմոնի սեկրեցիայի բարձրացմանը,
- լյարդի պաթոլոգիա
- չկառավարվող ինսուլինային թերապիա կամ գլյուկոզի կոնցենտրացիան իջեցնելու համար թմրամիջոցների ավելորդ ընդունումը, ինչը հանգեցնում է դեղորայքի հայտնվելուն.
- էնդոկրին պաթոլոգիաներ,
- նյութափոխանակության գործընթացներում ներգրավված ֆերմենտային նյութերի անբավարար քանակություն:
Հիպերինսուլիզմի պատճառները կարող են երկար ժամանակ չեն դրսևորվել, բայց միևնույն ժամանակ դրանք վնասակար ազդեցություն են ունենում ամբողջ օրգանիզմի աշխատանքի վրա:
Ռիսկի խմբերը
Հիպերինսուլինեմիայի զարգացման հետևանքով առավել հաճախ ազդում են մարդկանց հետևյալ խմբերը.
- կանայք, ովքեր ունեն պոլիկիստական ձվարանների հիվանդություն,
- այս հիվանդության համար գենետիկ ժառանգություն ունեցող մարդիկ,
- նյարդային համակարգի խանգարումներ ունեցող հիվանդներ,
- կանայք դաշտանադադարի նախօրեին,
- տարեց մարդիկ
- Ոչ ակտիվ հիվանդներ
- կանայք և տղամարդիկ, ովքեր ստանում են հորմոնալ թերապիա կամ բետա-արգելափող դեղեր:
Հիպերինսուլիզմի ախտանիշները
Հիվանդությունը նպաստում է մարմնի քաշի կտրուկ բարձրացմանը, ուստի դիետաների մեծ մասը անարդյունավետ են: Կանանց մոտ ճարպային ավանդները ձևավորվում են գոտկատեղի տարածքում, ինչպես նաև որովայնի խոռոչում: Դա պայմանավորված է ինսուլինի մեծ պահեստով, որը պահվում է հատուկ ճարպի տեսքով (տրիգլիցերիդ):
Հիպերինսուլիզմի դրսևորումները շատ առումներով նման են նշանների, որոնք զարգանում են հիպոգլիկեմիայի ֆոնի վրա: Հարձակման սկիզբը բնութագրվում է աճող ախորժակի, թուլության, քրտնարտադրության, տախիկարդիայի և սովի զգացումով:
Դրանից հետո միանում է խուճապային վիճակ, որում նշվում է վախի, անհանգստության, վերջույթների ցնցում և դյուրագրգռություն: Այնուհետև գետնին կա խեղաթյուրում, վերջույթների մեջ թմրություն, հնարավոր է առգրավումների տեսք: Բուժման բացակայությունը կարող է հանգեցնել գիտակցության և կոմայի կորստի:
- Հեշտ է: Այն բնութագրվում է առգրավումների միջև ընկած ժամանակահատվածներում որևէ նշանների բացակայությամբ, բայց միևնույն ժամանակ շարունակում է օրգանականորեն ազդել ուղեղային ծառի կեղեվին: Հիվանդը նշում է օրացուցային ամսվա ընթացքում առնվազն 1 անգամ վիճակի վատթարացումը: Հարձակումը դադարեցնելու համար բավական է օգտագործել համապատասխան դեղամիջոցներ կամ քաղցր սնունդ ուտել:
- Միջին Առգրավումների հաճախությունը ամսական մի քանի անգամ է: Մարդն այս պահին կարող է կորցնել գիտակցությունը կամ ընկնել կոմայի մեջ:
- Ծանր: Հիվանդության այս աստիճանը ուղեկցվում է ուղեղի անդառնալի վնասմամբ: Հարձակումները հաճախ լինում են և գրեթե միշտ հանգեցնում են գիտակցության կորստի:
Հիպերինսուլիզմի դրսևորումները գործնականում չեն տարբերվում երեխաների և մեծահասակների մոտ: Երիտասարդ հիվանդների մոտ հիվանդության ընթացքի առանձնահատկությունն է ստորին գլիկեմիայի ֆոնի վրա նոպաների զարգացումը, ինչպես նաև դրանց կրկնության բարձր հաճախությունը: Թմրամիջոցների հետ նման պայմանի անընդհատ սրման և թմրամիջոցների մշտական թեթևացման արդյունքը երեխաների մոտ հոգեկան առողջության խախտում է:
Որն է հիվանդությունը վտանգավոր:
Անկացած պաթոլոգիա կարող է հանգեցնել բարդությունների, եթե ժամանակին որևէ գործողություն չի ձեռնարկվում: Հիպերինսուլինեմիան բացառություն չէ, հետևաբար, այն ուղեկցվում է նաև վտանգավոր հետևանքներով: Հիվանդությունը ընթանում է սուր և քրոնիկ ձևերով: Պասիվ ընթացքը հանգեցնում է ուղեղի գործունեության ձգձգմանը, բացասաբար է անդրադառնում հոգեսոմատիկ վիճակի վրա:
- խանգարումներ համակարգերի և ներքին օրգանների գործունեության մեջ.
- շաքարախտի զարգացում
- ճարպակալում
- կոմա
- շեղումները սրտանոթային համակարգի աշխատանքի մեջ.
- էնցեֆալոպաթիա
- պարկինսոնիզմ
Հիպերսինսուլինեմիան, որը տեղի է ունենում մանկության մեջ, բացասաբար է անդրադառնում երեխայի զարգացման վրա:

Ինչպե՞ս է դրսևորվում պոլիկիստիկական և հիպերինսուլինեմիան:
 Հիպերինսուլինեմիան բնութագրվում է լատենտ դասընթացով, բայց որոշ դեպքերում հիվանդները կարող են նկատել մկանների թուլություն, սառնամանիքներ, գլխապտույտ, ավելորդ ծարավ, անբավարար համակենտրոնացում, lethargy և համառ հոգնածություն, բոլոր այս ախտանիշները դժվար է կարոտել, բացի այդ, ախտորոշումը նրանց հետ անցնում է ավելի արդյունավետ:
Հիպերինսուլինեմիան բնութագրվում է լատենտ դասընթացով, բայց որոշ դեպքերում հիվանդները կարող են նկատել մկանների թուլություն, սառնամանիքներ, գլխապտույտ, ավելորդ ծարավ, անբավարար համակենտրոնացում, lethargy և համառ հոգնածություն, բոլոր այս ախտանիշները դժվար է կարոտել, բացի այդ, ախտորոշումը նրանց հետ անցնում է ավելի արդյունավետ:
Եթե մենք խոսում ենք պոլիկիստիկայի մասին, ապա դրա հիմնական ախտանիշները դրսևորվում են դաշտանի, ճարպակալման, հիրսուտիզմի և androgenic ալոպեկիայի (ճաղատության) բացակայությամբ կամ անկանոնությամբ, և յուրաքանչյուր նման դրսևորում կպահանջի անհատական բուժում:
Հաճախ ձվարանների խանգարումները ուղեկցվելու են պզուկներով, թեփով, որովայնի վրա ձգվող նշաններով, այտուցներով, որովայնի խոռոչի ցավով: Բացի այդ, կինը կարող է հետևել հետևյալ դրսևորումներին և ախտանիշներին.
- տրամադրության արագ փոփոխություններ,
- շնչառական կալանք քնի ընթացքում (ապնեա),
- նյարդայնություն
- չափից ավելի գրգռվածություն
- դեպրեսիաներ
- քնկոտություն
- ապատիա
Եթե հիվանդը գնում է բժշկի, ապա առաջին տեղը կլինի ախտորոշումը ուլտրաձայնային մեքենայի վրա, ինչը կարող է հանգեցնել բազմաթիվ կիստայական կազմավորումների, ձվարանների պարկուճի թանձրացման, արգանդի էնդոմետրիալ հիպերպլազիայի: Նման գործընթացները կուղեկցվեն ցավոտ սենսացիաներով ՝ որովայնի և որովայնի ստորին հատվածում, և դրանց պատճառները պետք է հաշվի առնել:
Եթե դուք չեք առնչվում պոլիկիստիկայի ժամանակին բուժմանը, ապա կինը կարող է բռնել բավականին լուրջ բարդությունների.
- էնդոմետրիումի հյուսվածքների քաղցկեղ,
- հիպերպլազիա
- ճարպակալում
- կրծքագեղձի քաղցկեղ
- բարձր ճնշում
- շաքարային դիաբետ
- թրոմբոզ
- ինսուլտ
- թրոմբոֆլեբիտ:
Սրանցից բացի, հիվանդության այլ բարդություններ կարող են առաջանալ, օրինակ ՝ սրտամկանի ինֆարկտ, վիժում, վաղաժամ ծնունդ, թրոմբոէմբոլիզմ, ինչպես նաև դիսլիպիդեմիա:
Խոսելով թվերով ՝ ծննդաբերության տարիքի կանանց 5-ից 10 տոկոսը ենթակա է պոլիկիստիկական ձվարանների, չնայած այն հանգամանքին, որ հայտնի են այս բարդության պատճառները:
Ինչպե՞ս է վերաբերվում հիպերինսուլինեմիան և պոլիկիստոզը:
Եթե կինը ունի այդ հիվանդությունները, անհրաժեշտ է նրան տրամադրել անհատական դիետա, որը կազմելու է ներկա բժիշկը և ամբողջական բուժումը:
Այս իրավիճակում հիմնական խնդիրն այն է, որ քաշը նորմալ նշանի հասցվի:
Այդ իսկ պատճառով կալորիան կալորիաները սահմանափակում են օրական 1800 կալորիա, այս դեպքում այն գործելու է որպես մի տեսակ բուժում: Կարևոր է հնարավորինս սահմանափակել սպառումը.
- ճարպ
- համեմունք
- համեմունքներ
- կծու սնունդ
- ալկոհոլային խմիչքներ:
Սնունդը օրվա ընթացքում 6 անգամ բաժին է ընկնում: Ինչպես նաև բուժումը, կարելի է նշանակել հորմոնալ թերապիա, մերսում և հիդրոթերապիա: Բոլոր ընթացակարգերը պետք է իրականացվեն բժշկի սերտ հսկողության ներքո:
Հիպերինսուլինիզմը (ինսուլինոմա) ենթաստամոքսային գեղձի ամենատարածված նեյրոդոկրին ուռուցքն է (NEO), որը կազմում է այդ նեյրոանդոկրին նորագոյացությունների մինչև 70-75% -ը (2-4 դեպք 1 միլիոն բնակչության դեպքում): Ինսուլինի արտանետող ուռուցքները ամենից հաճախ դրսևորվում են օրգանական հիպերինսուլիզմի բնորոշ ախտանիշային բարդությամբ, որի պատճառը 5-7% դեպքերում կարող է լինել նաև ենթաստամոքսային գեղձի կղզիների բջիջների միկրոհենոմատոզ, հիպերպլազիա և նորոգենեզ (ոչ idioblastosis): Օրգանական հիպերինսուլիզմը դեպքերի 10-15% -ի դեպքում 1-ին տիպի համախտանիշի դրսևորում է (Ուերմերի համախտանիշ): Վերմերի սինդրոմը, իր հերթին, համակցված է ինսուլինոմայի հետ հիվանդների 30% -ում:
Ամենից հաճախ ինսուլինոմաները հայտնաբերվում են ենթաստամոքսային գեղձում `դեպքերի 95-99% -ով, նույն հաճախականությամբ նրա բոլոր բաժանմունքներում: Չափազանց հազվադեպ էքստրապանոկրատական ինսուլինոմաները կարող են տեղայնացվել փայծաղի ստամոքսում, տասներկումատնյա հատվածում, մաշկային, ileum- ում, լայնակի աղիքներում, փոքր ձմերուկում, լեղապարկի մեջ և փայծաղի դարպասներում: Ինսուլինի նկարագրած չափերը տատանվում են 0.2-ից 10 սմ կամ ավելի տրամագծով, բայց դրանց մինչև 70% տրամագիծը չի գերազանցում 1.5 սմ-ը, ինչի պատճառով էլ առաջանում են տեղային ախտորոշման դժվարությունները: Որպես կանոն, այս ուռուցքը միայնակ է (միայնակ), և բազմաթիվ վնասվածքներ հայտնաբերվում են հիվանդների ոչ ավելի, քան 15% -ի մոտ: Չարորակ ինսուլինոման տեղի է ունենում դեպքերի 10-15% -ում և առավել հաճախ մետաստազիզացվում է լյարդի կամ տարածաշրջանային ավշային հանգույցների վրա:
Ուռուցքի կլինիկական դրսևորումները պայմանավորված են նրա հորմոնալ ակտիվությամբ, այսինքն ՝ ինսուլինի չափազանց մեծ սեկրեցմամբ: Մարմնում նրա հիմնական գործառույթն է արյան մեջ գլյուկոզի համակենտրոնացումը կարգավորելը `բջջային մեմբրանների միջոցով այն տեղափոխելով: Բացի այդ, հորմոնը ազդում է K + և ամինաթթուների մեմբրանների տեղափոխման վրա, ինչպես նաև ազդում է ճարպերի և սպիտակուցների նյութափոխանակության վրա: Ինսուլինի սեկրեցման հիմնական ֆիզիոլոգիական խթանը արյան գլյուկոզի կոնցենտրացիայի աճն է: Գլյուկոզի շեմի կոնցենտրացիան դրա ծոմապահության համար կազմում է 80-100 մգ%, իսկ առավելագույն արտազատումը կատարվում է գլյուկոզայի կոնցենտրացիայի դեպքում `300-500 մգ%:
Ինսուլինոմաներով հիվանդների մոտ ինսուլինի սեկրեցումը մեծանում է ոչ միայն ուռուցքի կողմից դրա ավելցուկային սինթեզով, այլև p-բջիջների գաղտնի գործառույթի դիսրեգուլյացիայի միջոցով, որոնք արյան մեջ գլյուկոզի ցածր կոնցենտրացիայի մեջ չեն դադարում ինսուլին արձակել: Այս դեպքում հորմոնի նորմալ կենսաբանական ձևի հետ մեկտեղ արտադրվում է մեծ քանակությամբ պրովսուլին, մինչդեռ C- պեպտիդի սեկրեցումը համեմատաբար փոքր է, ինչը հանգեցնում է նվազման (նորմայի հետ համեմատ) C- պեպտիդի և ինսուլինի միջև հարաբերակցության մեջ:
Հիպերինսուլիզմը նպաստում է լյարդի և մկանների մեջ գլիկոգենի կուտակմանը: Արդյունքում, գլյուկոզի անբավարար քանակությունը (գլիկոգենոլիզի շրջափակումը) մտնում է արյան մեջ:Ուղեղի թուլ մատակարարումը ածխաջրերով չի ապահովում դրա էներգիայի ծախսերը և, որպես արդյունք, հանգեցնում է էնցեֆալոպաթիայի (սովորաբար մարմնի կողմից սպառված բոլոր գլյուկոզայի մինչև 20% -ը ծախսվում է ուղեղի աշխատանքի վրա): Առաջին հերթին ազդում են ծառի կեղևի բջիջները ՝ մինչև նրանց մահը: Գլյուկոզի և թթվածնի ուղեղի անբավարար մատակարարումը հանգեցնում է սիմպաթիկ նյարդային համակարգի գրգռման և արյան կատետոլամինների բարձրացմանը, ինչը կլինիկորեն դրսևորվում է թուլության, քրտնարտադրության, տախիկարդիայի, անհանգստության, դյուրագրգռության, ծայրահեղությունների ցնցումների հետևանքով: Ուղեղի մեջ բոլոր տեսակի նյութափոխանակության հիպոգլիկեմիայի հիպոգլիկեմիայի արդյունքում դանդաղեցումը հանգեցնում է արյան անոթների պատերի կողմից նորմալ տոնուսի կորստին, ինչը, զուգակցված ծայրամասային անոթների սպազմի պատճառով ուղեղում արյան հոսքի ավելացման հետ, հանգեցնում է այտուցի, ինչպես նաև գլխուղեղի ատրոֆիկ և դեգեներատիվ գործընթացների:
Պետք է հիշել, որ հիպոգլիկեմիկ պայմանները կարող են լինել ներքին օրգանների այլ հիվանդությունների և որոշ ֆունկցիոնալ պայմանների դրսևորում: Ամենից հաճախ ֆունկցիոնալ հիպերինսուլինիզմը (երկրորդային) նկատվում է սովի ժամանակ, որի հետևանքով ավելացել է կորուստը (երիկամային գլյուկոզուրիա, լուծ, լակտացիա) կամ ածխաջրերի ավելցուկ օգտագործումը (էկզոգեն ինսուլինի ընդունում, իմունային հիվանդություններ, որոնք առաջացել են հակամարմիններով դեպի ինսուլին և դրա ընկալիչներին, cachexia): Լրացուցիչ ենթաստամոքսային գեղձի հիպոգլիկեմիան և արյան ինսուլինի համակենտրոնացման բարձրացումը երբեմն առաջանում են գլիկոգենոլիզի ճնշման պատճառով `լյարդի վնասվածքի պատճառով (հեպատիտ, լյարդի քաղցկեղ), որոշ չարորակ ուռուցքներ (երիկամների քաղցկեղ, երիկամների խցուկներ, ֆիբրոարկոմա), հորմոնալ հորմոնների սեկրեցիա (ACTH, կորտիզոլ), myxedema:
Հիվանդության բնորոշ ախտանիշները բնութագրվում են Whipple եռյակով, որը նկարագրված է 1944 թվականին.
- դատարկ ստամոքսի վրա ինքնաբուխ հիպոգլիկեմիայի հարձակումների զարգացում կամ ֆիզիկական գործունեությունից հետո մինչև գիտակցության կորուստ,
- հարձակման ժամանակ արյան շաքարի նվազում (2.2 մմոլ / լ-ից ցածր):
Ախտորոշում
Եթե օրգանական հիպերինսուլիզմը կասկածվում է, ապա ախտորոշումը կարող է հաստատվել 2.2 մմոլ / լ-ից պակաս ծոմի հիպոգլիկեմիայի պահպանումով և ավելի քան 25 mcED / ml արյան պլազմայում իմունորակտիվ ինսուլինի (IRI) համակենտրոնացման աճով (չնայած հիվանդների 20-30% -ում ԻԻՀ-ի հիմնական կոնցենտրացիան կարող է լինել նորմալ սահմաններում): ) Որոշվում է նաև proinsulin- ի և արյան C- պեպտիդի կոնցենտրացիան, որը որոշ դեպքերում կարող է աճել նույնիսկ նորմալ IRI- ով: Արյան C- պեպտիդի ցուցանիշները կարևոր ախտորոշիչ արժեք են ներկայացնում էկզոգեն ինսուլինի ներդրմամբ պայմանավորված իրական և հիպոգլիկեմիայի դիֆերենցիալ ախտորոշման համար, քանի որ էկզոգեն ինսուլինի պատրաստուկները չեն պարունակում C-պեպտիդ: Սուլֆոնիլամիդային դեղամիջոցների կամ շաքարազերծող սուլֆոնիլ-ուրայի ածանցյալներ ձեռք բերելու արդյունքում առաջացած արհեստական հիպոգլիկեմիան բացառելու համար խորհուրդ է տրվում մեզի մեջ որոշել սուլֆոնիլյուրայի պարունակությունը:
Ինսուլինի լաբորատոր ախտորոշումը, ինչպես մյուս NEO- ները, առաջին փուլում հիմնված է, նախևառաջ, այս ուռուցքների ոչ առանձնահատուկ մարկերների և առաջին հերթին քրոմոգրանինի A և synaptophysin- ի համակենտրոնացման որոշման վրա:
Հիվանդության օրգանական բնույթի վերջնական հաստատման և հիպոգլիկեմիկ սինդրոմի այլ պատճառների բացառման համար իրականացվում է ծոմապահության քննություն 72 ժամվա ընթացքում: Այս թեստը հիմնված է այն փաստի վրա, որ insular ապարատի հիպերֆունկցիան ունեցող մարդիկ զարգացնում են հիպոգլիկեմիա (Whipple եռյակ), երբ սննդի ընդունումը դադարում է:
Ներկայումս, երկրորդային հիպերինսուլիզմով դիֆերենցիալ ախտորոշման համար, ֆունկցիոնալ ախտորոշիչ թեստերը (թեստեր օլբուտամիդով, գլյուկագոնով, արգինովով, լեչինով, ACTH- ով և կորտիզոլով, adresine- ով, կալցիումի գլյուկոնատով, C- պեպտիդով ճնշմամբ փորձարկումը) գործնական չեն:
Օրգանական հիպերինսուլիզմ-II- ի սինդրոմի ախտորոշումը հաստատելուց հետո, կլինիկական բժիշկների համար առաջանում է հաջորդ ՝ ավելի բարդ խնդիր ՝ հաստատելով արդիական ախտորոշում: Ինսուլինի արդիական ախտորոշումը մնում է շատ բարդ խնդիր, հաշվի առնելով, որ 80% դեպքերում դրանց չափը 2 սմ-ից պակաս է, իսկ դեպքերի կեսում այդ ուռուցքները ունեն տրամագիծ, քան սմ-ից ցածր: Նման ճառագայթման մեթոդները ավանդաբար օգտագործվում են ֆոկուսային ենթաստամոքսային գեղձի կազմավորումների գտնվելու վայրը որոշելու համար (օրինակ, ԱՏ և ուլտրաձայնային) թույլ են տալիս ինսուլին հայտնաբերել դեպքերի ոչ ավելի, քան 50% -ով, իսկ երբ դրա չափը 1.0 սմ-ից պակաս է, մեթոդների զգայունությունը նվազում է գրեթե 2> ազա: Հարկ է նշել, որ օրգանական հիպերինսուլիզմի պատճառների արդիական ախտորոշման մեթոդները, ընդհանուր առմամբ, նման են ենթաստամոքսային գեղձի այլ NEO- ների:
Նախաերկրաբուժական ախտորոշման մեթոդներից առաջինը և ամենալավը `մաշկային մաշկն է: Հաջորդ ուլտրաձայնային ախտորոշման մեթոդը էնդոսկոպիկ ուլտրաձայնային է: Հաճախ պարզվում է, որ կազմաձևերի տեղայնացումը որոշելու միակ մեթոդը մինչև 5-6 մմ:
Ոչ ինվազիվ ախտորոշման մեթոդները, որոնք իրականացնում են ճառագայթահարման ազդեցություն, ներառում են CT: Ներկայումս ենթաստամոքսային գեղձի կիզակետային կազմավորումները հայտնաբերելու համար CT- ն օգտագործվում է միայն ներերակային հակադրությունների ուժեղացմամբ: Ախտորոշման այս մեթոդը հնարավորություն է տալիս տեղայնացնել ինսուլին արտադրող ենթաստամոքսային գեղձի ուռուցքների մինչև 50-70% -ը, դրանց մետաստազները (Նկար 4.2):
ՄՌՏ-ն երկար ժամանակ օգտագործվել է NEO ախտորոշելու համար, բայց այն լայնորեն չի օգտագործվել այդ նպատակով:
Թվարկված ոչ ինվազիվ տեղային ախտորոշման մեթոդների ընդհանուր թերությունները ոչ միայն բազմակի վնասվածքների դեպքում դրանց ցածր տեղեկատվական պարունակությունն են, այլև միկրոէենոմատոզի ֆոկուսների ֆոկուսների հայտնաբերման և ախտորոշման գոտին որոշելու անկարողությունը, ֆոկուսային ոչ-իդիոբլաստոզի դեպքում:
Կանխարգելում
Օրգանական հիպերինսուլիզմի միակ արմատական բուժումը վիրաբուժական է: Ենթաստամոքսային գեղձի և, մասնավորապես, NEO- ով վիրաբուժական միջամտությունների արդյունքները ցանկալի են թողնում աշխարհի գրեթե բոլոր բժշկական հաստատություններում: Հետվիրահատական բարդությունների հաճախությունը տատանվում է 25-ից 70%, իսկ մահացությունը ՝ 1.9-ից 12%: Այս առումով անհրաժեշտ է մշակել նախաիրահատական նախապատրաստման բարդույթ, հետվիրահատական շրջանում հետվիրահատական բարդությունների կանխարգելման և հիվանդների կառավարման կանխարգելման մեթոդներ: Շատ առումներով, անմիջական հետվիրահատական շրջանի արդյունքները կախված են նաև գործողության մեթոդի ընտրությունից:
Վիրաբուժական միջամտությունն իրականացվում է էնդոթատրեալ անզգայացման ներքո: Օպտիմալ օպերատիվ մոտեցումը միջին լապարոտոմիան է, որից կարող է իրականացվել ենթաստամոքսային գեղձի ամբողջական վերանայում: Ենթաստամոքսային գեղձի վերանայումը իրականացվում է ստամոքս-աղիքային կապանների լայն բացումից հետո, Կոչերի համաձայն ենթաստամոքսային գեղձի գլխուղեղի մաստիկացումով, և ըստ անհրաժեշտության, ենթաստամոքսային գեղձի մարմնի և պոչի մոբիլիզացում: Ինչպես արդեն նշվեց, ուլտրաձայնային ուլտրաձայնային հետազոտություն է անհրաժեշտ, որը գրեթե բոլոր դեպքերում թույլ է տալիս հայտնաբերել կամ բացառել ուռուցքը, ինչպես նաև օգնում է որոշել առավելագույն օպտիմալ վիրաբուժական մարտավարությունը:
Բարորակ ինսուլինոմաներում ընտրության գործողությունը դրա արդյունքն է: Դիստալային ենթաստամոքսային գեղձի ռելեկցիան գերադասելի է, երբ ուռուցքը գտնվում է օրգանի մարմնի և պոչի հյուսվածքի խորքում, ինչպես նաև ենթաստամոքսային գեղձի և սպլենային անոթների անմիջական հարևանությամբ և բազմակի ինսուլինի առկայությամբ:
Ավելի բարդ է թերապևտիկ ինսուլինոմայի դեպքում թերապևտիկ մարտավարության խնդիրը, հատկապես հեռավոր մետաստազների առկայության դեպքում: Դժբախտաբար, որպես կանոն, վիրահատությունից առաջ և ներհամակարգչային վերանայման ընթացքում հնարավոր է դատել աճի չարորակ բնույթը միայն ուռուցքը շրջապատող հյուսվածքների ներխուժմամբ կամ տարածաշրջանային ավշային հանգույցներում և լյարդում մետաստազներով, քանի որ հրատապ հիստոլոգիական հետազոտությունը շատ դեպքերում ոչ տեղեկատվական է: Այլ դիտարկումներում, ինսուլինոմաների տարբերակման աստիճանը, ինչպես ցանկացած NEO, հայտնի է դառնում միայն պլանավորված հիստոլոգիական հետազոտությունից հետո:
Օրգանական հիպերինսուլիզմի վիրաբուժական բուժման լավ արդյունքը `գլյուկոզի նորմալ կոնցենտրացիայի ֆոնի վրա հիպոգլիկեմիայի ախտանիշների անհետացումն է: Հիվանդների մեծ մասում մարմնի քաշը նորմալանում է, ավելանում է աշխատունակությունը և հիշողությունը: Այնուամենայնիվ, հիվանդների մոտ 10% -ում և վիրահատությունից հետո մնում են ծանրության մեկ աստիճանի կամ մեկ այլ էնցեֆալոպաթիայի դրսևորումներ: Դա պայմանավորված է հիպոգլիկեմիայի պատճառով, որը վաղուց գոյություն ունի վիրահատությունից առաջ, և հաճախ ծառի կեղևի բջիջների անդառնալի փոփոխություններով: Այս առումով ակնհայտ է, որ որքան շուտ հնարավոր լինի ախտորոշել օրգանական հիպերինսուլիզմը, բացահայտել դրա պատճառը և կատարել վիրաբուժական միջամտություն, այնքան ավելի լավ են բուժման երկարաժամկետ արդյունքները:
Առցանց բժշկի խորհրդատվություն
Ռիտա ՝ 08/31/2016
Բարև վահանաձև գեղձի բիոպսիայում ֆոլիկուլյար կառուցվածքների տեսքով տեղակայված և ցրված միջուկների զգալի քանակությամբ թիրոցիտների տեսքով գրված է հիմնական բծախնդրությունից առանձին `« հեղուկ »կոլոիդի ֆոնի վրա: Հիվանդը 75 տարեկան է: Արդյո՞ք անհրաժեշտ է գործողություն: Հանգույցը տարվա ընթացքում մի փոքր աճել է: Հորմոնների թեստերը նորմալ են (բացառությամբ թիրոգլոբինինի - 64 - դա 26,5 էր):
Հիպերինսուլիզմ - Կլինիկական համախտանիշ, որը բնութագրվում է ինսուլինի մակարդակի բարձրացմամբ և արյան շաքարի անկմամբ: Հիպոգլիկեմիան հանգեցնում է թուլության, գլխապտույտի, ախորժակի բարձրացման, ցնցումների և հոգեմոմոտորային ագիտացիայի: Ժամանակին բուժման բացակայության դեպքում զարգանում է հիպոգլիկեմիկ կոմա:
Վիճակի պատճառների ախտորոշումը հիմնված է կլինիկական նկարի հատկությունների, ֆունկցիոնալ թեստերի տվյալների, գլյուկոզի դինամիկ փորձարկման, ենթաստամոքսային գեղձի ուլտրաձայնային կամ տոմոգրաֆիկ սկանավորման հիման վրա: Ենթաստամոքսային գեղձի նորագոյացությունների բուժումը վիրաբուժական է:
Սինդրոմի արտաբջջային տարբերակով `հիմքում ընկած հիվանդության թերապիա է իրականացվում, նշանակվում է հատուկ դիետա:
Հիպերինսուլիզմը (հիպոգլիկեմիկ հիվանդություն) բնածին կամ ձեռք բերված պաթոլոգիական պայման է, որի դեպքում զարգանում է բացարձակ կամ հարաբերական էնդոգեն հիպերինսուլինեմիա: Հիվանդության նշանները առաջին անգամ նկարագրվել են քսաներորդ դարի սկզբին ամերիկացի բժիշկ Հարիսը և տնային վիրաբույժ Օպելը:
Բնածին հիպերինսուլիզմը բավականին հազվադեպ է. 1 դեպք 50 հազար նորածինների համար: Հիվանդության ձեռք բերված ձևը զարգանում է 35-50 տարեկան հասակում և ավելի հաճախ ազդում է կանանց վրա:
Հիպոգլիկեմիկ հիվանդությունը տեղի է ունենում ծանր ախտանիշների բացակայության ժամանակահատվածների (թողության) և զարգացած կլինիկական պատկերի ժամանակաշրջանների հետ (հիպոգլիկեմիայի նոպաներ):
Հիպերինսուլիզմի պատճառները
Բնածին պաթոլոգիան առաջանում է ներերակային զարգացման աննորմալությունների, պտղի աճի հետամնացության, գեոմի մուտացիաների պատճառով:
Ձեռք բերված հիպոգլիկեմիկ հիվանդության պատճառները բաժանվում են ենթաստամոքսային գեղձի, ինչը հանգեցնում է բացարձակ հիպերինսուլինեմիայի և ոչ ենթաստամոքսային գեղձի զարգացման ՝ առաջացնելով ինսուլինի մակարդակի համեմատաբար բարձրացում:
Հիվանդության ենթաստամոքսային գեղձի ձևը տեղի է ունենում չարորակ կամ բարորակ նորագոյացություններում, ինչպես նաև ենթաստամոքսային գեղձի բետա-բջիջների հիպերպլազիայում: Ոչ ենթաստամոքսային գեղձի ձևը զարգանում է հետևյալ պայմաններում.
- Դիետայի խախտումները: Երկար սովամահությունը, հեղուկի և գլյուկոզի ավելացման կորուստը (լուծ, փսխում, լակտացիա), ինտենսիվ ֆիզիկական ակտիվություն ՝ առանց ածխաջրածին սնունդ օգտագործելու, արյան շաքարի կտրուկ անկում է առաջացնում: Զտված ածխաջրերի ավելցուկ սպառումը բարձրացնում է արյան շաքարի մակարդակը, ինչը խթանում է ինսուլինի ակտիվ արտադրությունը:
- Տարբեր etiologies- ի լյարդի (քաղցկեղ, ճարպային հեպատոզ, ցիռոզի) վնասումը հանգեցնում է գլիկոգենի մակարդակի նվազմանը, նյութափոխանակության խանգարումների և հիպոգլիկեմիայի:
- Շաքարախտի իջեցնող դեղերի անվերահսկելի ընդունումը շաքարախտի համար (ինսուլինի ածանցյալներ, սուլֆոնիլյուրներ) առաջացնում է թմրամիջոցների հիպոգլիկեմիա:
- Էնդոկրին հիվանդություններ, որոնք հանգեցնում են հակացուցված հորմոնների մակարդակի նվազմանը (ACTH, կորտիզոլ). Հիպոֆիզմի թզուկություն, myxedema, Addison- ի հիվանդություն:
- Գլյուկոզայի նյութափոխանակության գործընթացում ներգրավված ֆերմենտների պակասը (հեպատիկ ֆոսֆորիլազ, երիկամային ինսուլինազ, գլյուկոզա-6-ֆոսֆատազ) առաջացնում է հարաբերական հիպերինսուլիզմ:
Գլյուկոզան կենտրոնական նյարդային համակարգի հիմնական սննդարար նյութն է և անհրաժեշտ է ուղեղի բնականոն գործունեության համար: Ինսուլինի մակարդակի բարձրացումը, լյարդում գլիկոգենի կուտակումը և գլիկոգենոլիզի խանգարումը հանգեցնում են արյան գլյուկոզի նվազմանը: Հիպոգլիկեմիան առաջացնում է գլխուղեղի բջիջներում նյութափոխանակության և էներգետիկ պրոցեսների խանգարում:
Տեղի է ունենում սիմպաթադավրենալ համակարգի խթանում, ավելանում է կատեխոլամինների արտադրություն, զարգանում է հիպերինսուլիզմի հարձակումը (տախիկարդիա, դյուրագրգռություն, վախի զգացողություն): Մարմնում ռեդոքս պրոցեսների խախտումը հանգեցնում է ուղեղային ծառի կեղևի բջիջների կողմից թթվածնի սպառման նվազմանը և հիպոքսիայի զարգացմանը (քնկոտություն, թուլություն, ապատիա):
Հետագա գլյուկոզի անբավարարությունը հանգեցնում է մարմնի բոլոր նյութափոխանակության գործընթացների խախտմանը, ուղեղի կառուցվածքում արյան հոսքի աճին և ծայրամասային անոթների սպազմին, ինչը կարող է հանգեցնել սրտի կաթվածի:
Երբ ուղեղի հնագույն կառույցները ներգրավված են պաթոլոգիական գործընթացում (մեդուլլա ֆլոնգոնատա և միջնեզրափակիչ, Վարոլյան կամուրջ) ցնցող պետություններ, դիպլոմիա, ինչպես նաև շնչառական և սրտային խանգարումներ են առաջանում:
Դասակարգում
Կլինիկական էնդոկրինոլոգիայում `հիպերինսուլինեմիայի ամենատարածված դասակարգումը` կախված հիվանդության պատճառներից.
- Առաջնային հիպերինսուլիզմ (ենթաստամոքսային գեղձի, օրգանական, բացարձակ) արդյունք է ենթաստամոքսային գեղձի կղզու ապարատի ուռուցքային պրոցեսի կամ բետա-բջջային հիպերպլազիայի: Ինսուլինի 90% մակարդակի բարձրացումը նպաստում է բարորակ նորագոյացություններին (ինսուլինոմա), ավելի հազվադեպ ՝ չարորակ նորագոյացություններով (քաղցկեղով): Օրգանական հիպերինսուլինեմիան տեղի է ունենում ծանր տեսքով `արտահայտված կլինիկական պատկերով և հիպոգլիկեմիայի հաճախակի հարձակումներով: Առավոտյան արյան շաքարի կտրուկ անկում է տեղի ունենում ՝ ուտելիքները շրջանցելու պատճառով: Հիվանդության այս ձևի համար բնորոշ է Whipple եռյակը. Հիպոգլիկեմիայի ախտանիշներ, արյան շաքարի կտրուկ անկում և գրոհի դադարեցում գլյուկոզի ներդրմամբ:
- Միջնակարգ հիպերինսուլիզմ (ֆունկցիոնալ, հարաբերական, արտապատկերային) կապված է հակացուցված հորմոնների անբավարարության, նյարդային համակարգի և լյարդի վնասման հետ: Հիպոգլիկեմիայի հարձակումը տեղի է ունենում արտաքին պատճառներով ՝ սով, հիպոգլիկեմիկ դեղերի գերբարձր դոզան, ինտենսիվ ֆիզիկական ակտիվություն, հոգե-հուզական ցնցում: Հիվանդության սրացումները տեղի են ունենում անկանոն կերպով, գրեթե կապված չէ սննդի ընդունման հետ: Ամենօրյա ծոմապահությունը չի բերում մանրամասն ախտանիշներ:
Հիպոգլիկեմիկ հիվանդության կլինիկական պատկերը պայմանավորված է արյան գլյուկոզի նվազմամբ: Հարձակման զարգացումը սկսվում է ախորժակի, քրտնարտադրության, թուլության, տախիկարդիայի և սովի զգացողության աճով:
Ավելի ուշ խուճապային պետությունները միանում են. Վախի զգացում, անհանգստություն, դյուրագրգռություն, վերջույթների դող:
Հարձակման հետագա զարգացման հետ մեկտեղ նշվում է տարածության ապակողմնորոշումը, դիպլոպիան, ծայրամասերում պարեստեզիան (թմրություն, թարթում), մինչև բռնկումների առաջացումը: Եթե չի բուժվում, տեղի է ունենում գիտակցության կորուստ և հիպոգլիկեմիկ կոմա:
Ինտերակտիվ ժամանակահատվածը դրսևորվում է հիշողությունների անկմամբ, հուզական կենսունակությամբ, ապատիաներով, վերջույթների խանգարված զգայունությամբ և թմրությունով: Հեշտ մարսվող ածխաջրերով հարուստ սննդի հաճախակի ընդունումը հրահրում է մարմնի քաշի աճը և ճարպակալման զարգացումը:
Ժամանակակից պրակտիկայում կա հիպերինսուլիզմ 3 աստիճան ՝ կախված հիվանդության ծանրությունից ՝ մեղմ, չափավոր և ծանր:Մեղմ աստիճանը դրսևորվում է ինտերակտիվ ժամանակահատվածի ախտանիշների և ուղեղային ծառի կեղևի օրգանական ախտահարումների բացակայությամբ:
Հիվանդության սրացումները տեղի են ունենում ամսական 1 անգամ ավելի քիչ և արագ դադարեցվում են դեղերով կամ շաքարային սնունդով: Չափավոր խստությամբ, առգրավումները տեղի են ունենում ամսական ավելի քան 1 անգամ, հնարավոր է գիտակցության կորուստ և կոմայի զարգացում:
Ինտերակտիվ ժամանակահատվածը բնութագրվում է վարքի մեղմ վարքագծով (մոռացում, մտածողության անկում): Խիստ աստիճանը զարգանում է ուղեղային ծառի կեղեվին անդառնալի փոփոխություններով: Այս դեպքում առգրավումները հաճախ տեղի են ունենում և ավարտվում են գիտակցության կորստով:
Ինտերակտիվ ժամանակահատվածում հիվանդը խեղաթյուրված է, հիշողությունը կտրուկ նվազում է, նշվում է ծայրահեղությունների ցնցումները, բնորոշ են տրամադրության կտրուկ փոփոխությունը և աճող դյուրագրգռությունը:
Հիպերինսուլիզմի բարդությունները
Բարդությունները կարելի է բաժանել վաղ և ուշ: Վաղ հարձակումից հետո առաջացած մի քանի ժամերի ընթացքում առաջացած բարդությունները ներառում են ինսուլտ, սրտամկանի ինֆարկտ ՝ սրտի մկանների և ուղեղի նյութափոխանակության կտրուկ անկման պատճառով: Ծանր իրավիճակներում զարգանում է հիպոգլիկեմիկ կոմա:
Հետագայում բարդությունները հայտնվում են հիվանդության սկսվելուց մի քանի ամիս կամ տարիներ անց և բնութագրվում են թույլ տեսողություն ունեցող հիշողության և խոսքի, պարկինսոնիզմի, էնցեֆալոպաթիայի հետևանքով: Հիվանդության ժամանակին ախտորոշման և բուժման բացակայությունը հանգեցնում է էնդոկրին ենթաստամոքսային գեղձի ֆունկցիայի վատթարացմանը և շաքարային դիաբետի զարգացմանը, նյութափոխանակության համախտանիշի և ճարպակալման զարգացմանը:
Բնածին հիպերինսուլիզմը 30% դեպքերում հանգեցնում է գլխուղեղի քրոնիկական հիպոքսիային և երեխայի լիարժեք մտավոր զարգացման նվազմանը:
Հիպերինսուլիզմի բուժում
Բուժման մարտավարությունը կախված է հիպերինսուլինեմիայի պատճառներից: Օրգանական գենեզի միջոցով նշվում է վիրաբուժական բուժում. Ենթաստամոքսային գեղձի մասնակի վերափոխում կամ տրոհման ենթաստամոքսային գեղձեր, նորագոյացությունների էվոլյուցիա: Վիրահատության ծավալը որոշվում է ուռուցքի գտնվելու վայրով և չափով:
Վիրահատությունից հետո սովորաբար նշվում է անցողիկ հիպերգլիկեմիա, որը պահանջում է բժշկական ուղղում և ածխաջրածինների ցածր պարունակությամբ դիետա: Indicatorsուցանիշների նորմալացումը տեղի է ունենում միջամտությունից մեկ ամիս անց: Անգործունակ ուռուցքով իրականացվում է պալիատիվ թերապիա, որն ուղղված է հիպոգլիկեմիայի կանխարգելմանը:
Չարորակ նորագոյացությունների դեպքում քիմիաթերապիան լրացուցիչ նշվում է:
Ֆունկցիոնալ հիպերինսուլիզմը հիմնականում պահանջում է բուժում այն հիմքում ընկած հիվանդության համար, որն առաջացրել է ինսուլինի արտադրության աճ: Բոլոր հիվանդներին նշանակվում է հավասարակշռված դիետա ՝ ածխաջրերի ընդունման չափավոր նվազումով (օրական 100-150 գր):
Նախապատվությունը տրվում է բարդ ածխաջրերին (տարեկանի հաց, չոր ցորենի մակարոնեղեն, ամբողջական հացահատիկային հացահատիկային արտադրանքներ, ընկույզներ): Սնունդը պետք է լինի կոտորակային ՝ օրական 5-6 անգամ: Շնորհիվ այն բանի, որ պարբերական գրոհները հիվանդների մոտ խուճապային վիճակների զարգացում են առաջացնում, խորհուրդ է տրվում խորհրդակցել հոգեբանի հետ:
Հիպոգլիկեմիկ հարձակման զարգացումով նշվում է հեշտությամբ մարսվող ածխաջրերի (քաղցր թեյ, քաղցրավենիք, սպիտակ հաց) օգտագործումը: Գիտակցության բացակայության դեպքում անհրաժեշտ է 40% գլյուկոզի լուծույթի ներերակային կառավարում: Convնցումներով և հոգեբանական ծանր ագրեգությամբ նշվում են հանգստացնող միջոցների և հանգստացողների ներարկումներ:
Հիպերինսուլինիզմի խիստ հարձակումների բուժումը կոմայի զարգացման միջոցով, ինտենսիվ թերապիայի բաժանմունքում իրականացվում է դետոքսիզացման ինֆուզիոն թերապիա, գլյուկոկորտիկոիդների և ադրենալինի ներդրում:
Կանխատեսում և կանխարգելում
Հիպոգլիկեմիկ հիվանդության կանխարգելումը ներառում է հավասարակշռված դիետա ՝ 2-3 ժամ ընդմիջումով, բավականաչափ ջուր խմել, հրաժարվել վատ սովորություններից և վերահսկել գլյուկոզի մակարդակը:
Մարմնում նյութափոխանակության գործընթացները պահպանելու և բարելավելու համար առաջարկվում է չափավոր ֆիզիկական ակտիվություն `դիետայի համաձայն: Հիպերինսուլիզմի կանխատեսումը կախված է հիվանդության փուլից և ինսուլինեմիայի պատճառներից:
90% դեպքերում բարորակ նորագոյացությունների հեռացումը ապահովում է վերականգնում: Անգործունակ և չարորակ ուռուցքները առաջացնում են անդառնալի նյարդաբանական փոփոխություններ և պահանջում են հիվանդի վիճակի մշտական մոնիտորինգ:
Հիմքում ընկած հիվանդության բուժումը հիպերինսուլինեմիայի ֆունկցիոնալ բնույթով հանգեցնում է ախտանիշների հետընթացին և հետագա վերականգնմանը:
Հիպերինսուլինեմիան և դրա բուժումը
Հիպերինսուլինեմիան մարմնի անառողջ վիճակ է, որի դեպքում արյան մեջ ինսուլինի մակարդակը գերազանցում է նորմալ արժեքը:
Եթե ենթաստամոքսային գեղձը երկար ժամանակահատվածում արտադրում է չափազանց շատ ինսուլին, դա հանգեցնում է նրա վատթարացման և նորմալ գործունեության խանգարմանը:
Հաճախ, հիպերինսուլինեմիայի պատճառով, զարգանում է նյութափոխանակության համախտանիշ (նյութափոխանակության խանգարում), որը կարող է լինել շաքարախտի նախակրթարան: Դա կանխելու համար անհրաժեշտ է ժամանակին դիմել բժշկի, այս անկարգությունները շտկելու մեթոդի մանրամասն հետազոտության և ընտրության համար:
Արյան մեջ ինսուլինի բարձրացման անմիջական պատճառները կարող են լինել նման փոփոխություններ.
- աննորմալ ինսուլինի ենթաստամոքսային գեղձի ձևավորումը, որը տարբերվում է իր ամինաթթուների կազմով և, հետևաբար, չի ընկալվում մարմնի կողմից,
- խանգարումներ ընկալիչների (զգայուն վերջավորության) ինսուլինի աշխատանքում աշխատանքի արդյունքում, ինչի պատճառով նրանք չեն կարող ճանաչել արյան մեջ այս հորմոնի ճիշտ քանակը, և, հետևաբար, դրա մակարդակը միշտ նորմայից բարձր է,
- արյան մեջ գլյուկոզի տեղափոխման ընթացքում ընդհատումներ.
- Բջջային մակարդակում տարբեր նյութերի ճանաչման համակարգում «խախտումներ» (ազդանշանը, որ մուտքային բաղադրիչը գլյուկոզա է, չի անցնում, և բջիջը թույլ չի տալիս ներս մտնել):
Կանանց մոտ պաթոլոգիան ավելի տարածված է, քան տղամարդկանց մոտ, ինչը կապված է հաճախակի հորմոնալ տատանումների և վերադասավորումների հետ: Սա հատկապես վերաբերում է արդար սեռի այն ներկայացուցիչներին, ովքեր ունեն քրոնիկ գինեկոլոգիական հիվանդություններ:
Կան նաև անուղղակի գործոններ, որոնք մեծացնում են հիպերինսուլինեմիայի զարգացման հավանականությունը երկու սեռերի մարդկանց մոտ.
- նստակյաց ապրելակերպ
- մարմնի ավելորդ քաշը
- ծերություն
- հիպերտոնիա
- աթերոսկլերոզ
- գենետիկ կախվածություն
- ծխելը և ալկոհոլը չարաշահելը:
Զարգացման վաղ փուլերում քրոնիկական ընթացքի դեպքում այս պայմանը կարող է ընդհանրապես չզգալ: Կանանց մոտ հիպերինսուլինեմիան (հատկապես սկզբում) ակտիվորեն դրսևորվում է PMS ժամանակահատվածում, և քանի որ այս պայմանների ախտանիշները նման են, հիվանդը մեծ ուշադրություն չի դարձնում դրանց վրա:
Ընդհանուր առմամբ, հիպերլինուլինեմիայի նշանները շատ ընդհանրություններ ունեն հիպոգլիկեմիայի հետ.
- թուլություն և աճող հոգնածություն,
- հոգեբուժական անկայունություն (դյուրագրգռություն, ագրեսիվություն, արցունքաբերություն),
- մարմնի փոքր դողում,
- սով
- գլխացավանք
- ուժեղ ծարավ
- արյան բարձր ճնշում
- կենտրոնանալու անկարողություն:
Արյան մեջ ինսուլինի ավելացումով հիվանդը սկսում է նիհարել, մինչդեռ ոչ մի դիետա և վարժություն չեն օգնում կորցնել այն: Fatարպը այս դեպքում կուտակվում է գոտկատեղի, որովայնի և վերին մարմնի մասում:
Դա պայմանավորված է նրանով, որ արյան մեջ ինսուլինի բարձր մակարդակը հանգեցնում է ճարպի հատուկ տիպի `տրիգլիցերիդների ձևավորմանը:
Դրանց մեծ քանակությունը մեծացնում է ճարպային հյուսվածքը չափսերով և, բացի այդ, բացասաբար է անդրադառնում արյան անոթների վրա:
Հիպերինսուլինեմիայի ժամանակ մշտական սովի պատճառով մարդը սկսում է շատ ուտել, ինչը կարող է հանգեցնել ճարպակալման և 2-րդ տիպի շաքարախտի զարգացմանը:
Ի՞նչ է ինսուլինի դիմադրությունը:
Ինսուլինի դիմադրությունը բջիջների զգայունության խախտում է, որի պատճառով նրանք դադարում են նորմալ ընկալել ինսուլինը և չեն կարողանում կլանել գլյուկոզան:
Այս անհրաժեշտ նյութի բջիջները բջիջների հոսքը ապահովելու համար մարմինը անընդհատ ստիպված է արյան մեջ պահպանել ինսուլինի բարձր մակարդակը:
Սա հանգեցնում է արյան բարձր ճնշման, ճարպային ավանդների կուտակման և փափուկ հյուսվածքների այտուցվածության:
Ինսուլինի դիմադրությունը խաթարում է նորմալ նյութափոխանակությունը, ինչի պատճառով արյան անոթները նեղանում են, դրանցում պահվում են խոլեստերինի թիթեղներ: Սա մեծացնում է սրտի ծանր հիվանդության և քրոնիկ հիպերտոնիայի զարգացման ռիսկը: Ինսուլինը խանգարում է ճարպերի ճեղքմանը, հետևաբար, նրա բարձր մակարդակի վրա մարդը ինտենսիվորեն ձեռք է բերում մարմնի քաշը:
Կա մի տեսություն, որ ինսուլինի դիմադրությունը ծայրահեղ պայմաններում մարդու գոյատևման պաշտպանիչ մեխանիզմ է (օրինակ ՝ երկարատև քաղցով):
Fatարպը, որը հետաձգվեց նորմալ սննդի ընթացքում, տեսականորեն պետք է վատնել սննդանյութերի պակասի ժամանակ, դրանով իսկ մարդուն հնարավորություն տալով «երկար» երկար մնալ առանց սննդի:
Բայց գործնականում, այս պետության ժամանակակից մարդու համար ոչ մի օգտակար բան չկա, քանի որ, ըստ էության, դա պարզապես հանգեցնում է ճարպակալման և ոչ ինսուլին կախված շաքարախտի զարգացման:
Հիպերինսուլինեմիայի ախտորոշումը մի փոքր բարդ է ախտանիշների առանձնահատկության բացակայությունից և այն փաստից, որ դրանք կարող են անհապաղ չհայտնել: Այս պայմանը պարզելու համար օգտագործվում են քննական հետևյալ մեթոդները.
- արյան մեջ հորմոնների մակարդակի որոշում (ինսուլին, pituitary և վահանաձև գեղձ հորմոններ),
- Ուռուցքային գեղձի MRI հակադրություն պարունակող նյութով `ուռուցքը բացառելու համար,
- Որովայնի օրգանների ուլտրաձայնային հետազոտությունը, մասնավորապես, ենթաստամոքսային գեղձը,
- Կանանց մոտ գտնվող pelvic օրգանների ուլտրաձայնային հետազոտություն (հաստատել կամ բացառել գինեկոլոգիական միաժամանակյա պաթոլոգիաները, որոնք կարող են արյան մեջ ինսուլինի ավելացման պատճառ դառնալ),
- արյան ճնշման վերահսկում (ներառյալ ամենօրյա մոնիտորինգը `օգտագործելով Holter մոնիտորը),
- արյան գլյուկոզի կանոնավոր մոնիտորինգ (դատարկ ստամոքսի վրա և բեռնվածքի տակ):
Մի փոքր կասկածելի ախտանիշների դեպքում անհրաժեշտ է դիմել էնդոկրինոլոգին, քանի որ պաթոլոգիայի ժամանակին հայտնաբերումը մեծացնում է դրանից մշտապես ազատվելու շանսերը
Հիպերինսուլինեմիա. Պատճառներ, ախտանիշներ, բուժում, սննդակարգ
Հիպերինսուլինեմիան պետք է հասկանալ որպես հիվանդություն, որն իրեն դրսևորում է որպես արյան մեջ ինսուլինի բարձր մակարդակ: Այս պաթոլոգիական պայմանը կարող է առաջացնել շաքարի մակարդակի ցատկում և շաքարախտի զարգացման նախադրյալ: Մեկ այլ հիվանդություն սերտորեն կապված է այս հիվանդության հետ `պոլիկիստոզ, որն ուղեկցվում է դիսֆունկցիայի կամ խանգարված գործառույթով.
- ձվարանները
- վերերիկամային ծառի կեղեվ
- ենթաստամոքսային գեղձ
- մարսողական գեղձ
- հիպոթալամուս:
Բացի այդ, ինսուլինի ավելցուկ արտադրություն կա ՝ էստրոգենների և ուռոգենների հետ միասին, բոլոր այս ախտանիշներն ու նշանները ցույց են տալիս, որ հիպերինսուլինեմիան շուտով սկսվելու է հիվանդի մարմնում:
Առողջական խնդիրների հենց սկզբում սկսում է զարգանալ նյութափոխանակության համախտանիշ, որը բնութագրվում է անձի արյան մեջ շաքարի մակարդակի մակարդակի փոփոխություններով: Այս պայմանը նկատվում է ուտելուց հետո, երբ գլյուկոզի մակարդակը բարձրանում է և առաջացնում է հիպերգլիկեմիա, և դա կարող է լինել հիպերինսուլինեմիայի նման այնպիսի վիճակի զարգացման սկիզբը:
Ուտելուց հետո արդեն որոշ ժամանակ անց, այս ցուցանիշը կտրուկ անկում է ապրում և արդեն հրահրում է հիպոգլիկեմիա: Նմանատիպ նյութափոխանակության համախտանիշը շաքարախտի զարգացման սկիզբն է: Ենթաստամոքսային գեղձը այս դեպքում սկսում է գերարտադրվել ինսուլին և դրանով իսկ քայքայվում է, ինչը հանգեցնում է մարմնում այս հորմոնի անբավարարության:
Եթե ինսուլինի մակարդակը բարձրանում է, ապա նկատվում է քաշի բարձրացում, ինչը հանգեցնում է տարբեր աստիճանի ճարպակալման: Որպես կանոն, ճարպի շերտը կառուցվում է գոտկատեղի և որովայնի շրջանում, ինչը ցույց է տալիս հիպերինսուլինեմիան:
Չնայած այն հանգամանքին, որ այս վիճակի պատճառները հայտնի են, և ախտանշանները դժվար է անտեսել, այն դեռևս տեղի է ունենում ժամանակակից աշխարհում:
Հիպերինսուլիզմ

Հիպերինսուլիզմ - Կլինիկական համախտանիշ, որը բնութագրվում է ինսուլինի մակարդակի բարձրացմամբ և արյան շաքարի անկմամբ: Հիպոգլիկեմիան հանգեցնում է թուլության, գլխապտույտի, ախորժակի բարձրացման, ցնցումների և հոգեմոմոտորային ագիտացիայի: Ժամանակին բուժման բացակայության դեպքում զարգանում է հիպոգլիկեմիկ կոմա: Վիճակի պատճառների ախտորոշումը հիմնված է կլինիկական նկարի հատկությունների, ֆունկցիոնալ թեստերի տվյալների, գլյուկոզի դինամիկ փորձարկման, ենթաստամոքսային գեղձի ուլտրաձայնային կամ տոմոգրաֆիկ սկանավորման հիման վրա: Ենթաստամոքսային գեղձի նորագոյացությունների բուժումը վիրաբուժական է: Սինդրոմի արտաբջջային տարբերակով `հիմքում ընկած հիվանդության թերապիա է իրականացվում, նշանակվում է հատուկ դիետա:

Ընդհանուր տեղեկություններ
Հիպերինսուլիզմը (հիպոգլիկեմիկ հիվանդություն) բնածին կամ ձեռք բերված պաթոլոգիական պայման է, որի դեպքում զարգանում է բացարձակ կամ հարաբերական էնդոգեն հիպերինսուլինեմիա: Հիվանդության նշանները առաջին անգամ նկարագրվել են քսաներորդ դարի սկզբին ամերիկացի բժիշկ Հարիսը և տնային վիրաբույժ Օպելը: Բնածին հիպերինսուլիզմը բավականին հազվադեպ է. 1 դեպք 50 հազար նորածինների համար: Հիվանդության ձեռք բերված ձևը զարգանում է 35-50 տարեկան հասակում և ավելի հաճախ ազդում է կանանց վրա: Հիպոգլիկեմիկ հիվանդությունը տեղի է ունենում ծանր ախտանիշների բացակայության ժամանակահատվածների (թողության) և զարգացած կլինիկական պատկերի ժամանակաշրջանների հետ (հիպոգլիկեմիայի նոպաներ):

Ինչ է հիվանդությունը:
Ի՞նչ է հիպերինսուլիզմը, եթե մանրամասնորեն նայում եք դրան: Մարդու մարմնում զարգացող նման պայմանը կարող է լինել առաջնային և երկրորդական: Առաջացման պատճառները տարբեր են, հաճախ դա պայմանավորված է մարդու ենթաստամոքսային գեղձի վրա ազդող պաթոլոգիական պայմաններով: Հիվանդության երկրորդային ձևը կարող է առաջանալ մի շարք պաթոլոգիաների, որոնք կապված են մարդու մարմնի այլ օրգանների հետ:
Հիվանդությունը հատուկ առանձնահատկություն ունի. Ենթաստամոքսային գեղձի ոչ միայն ամբողջ կղզին կարող է տուժել, այլև հատուկ ուշադրություն: Այնուհետև ազդում է գեղձի միայն հյուսվածքի մի մասը: Պաթոլոգիայի արդյունավետ բուժումը հնարավոր է միայն այն դեպքում, եթե պարզեք, թե որն է դրա պատճառը:
Հիվանդության պատճառները
Այս հիվանդությունը հարուցող գործոնները շատ տարբեր են: Կղզիներում ձևավորված նորագոյացությունները կարող են ունենալ ինչպես չարորակ, այնպես էլ բարորակ բնույթ: Հաճախ պաթոլոգիայի զարգացումը կապված է կենտրոնական նյարդային համակարգի անկարգությունների հետ: Եթե պատճառը կապված է ենթաստամոքսային գեղձի հիպերպլազիայում ուռուցքային նմանության ձևավորման հետ, ապա բուժումը պետք է լինի հատուկ:
Հաճախ հիվանդության պատճառը ինսուլինային թերապիայի բարդություններն են: Եթե մարդը ինսուլինային թերապիայի վերաբերյալ ցուցումներ ունի, անհրաժեշտ է հասկանալ, որ ինսուլինային թերապիայի բարդությունները կարող են լինել ծանր: Ինսուլինային թերապիայի բարդությունը կարող է առաջացնել այլ, ոչ պակաս վտանգավոր հիվանդություններ: Եթե հիպերսինսուլիզմը, նրա բուժումը հնարավորինս հաջողությամբ կարող է իրականացվել ժամանակին բժշկական միջամտությամբ, ապա այլ պաթոլոգիաները կարող են անդառնալի լինել: Սա այն դեպքում, երբ առկա են շաքարախտի բուժման և ինսուլինի դիմադրության հետ կապված բազմաթիվ խնդիրներ:
Եթե հիվանդը ավելորդ քաշ ունի, ապա բուժումը զգալիորեն բարդ կլինի, նույնը վերաբերում է շաքարային դիաբետի առաջին փուլին: Կան այլ գործոններ, որոնք պետք է անվանել.
- էնդոկրին համակարգը ազդում է (մենք կարող ենք խոսել հիպոթալամուսի կամ մարսողական գեղձի պարտության մասին),
- խանգարվում է մարմնում նյութափոխանակության գործընթացը,
- ազդում են ստամոքսը, մարդու լյարդը:
Կան մի շարք պատճառներ, որոնք բոլորն էլ կապված են մարդու արյան հոսքի շաքարի անբավարար քանակի հետ: Հաճախ հիվանդությունը ձևավորվում է այն մարդկանց մոտ, ովքեր նշանակվում են խիստ դիետա, բայց նրանք սկսում են պարզապես երկար ժամանակ սովամահ մնալ:Նման դիետան բերում է ածխաջրերի արագ և զգալի կորստի տեսքի:
Եթե անձի սպառող սննդակարգը զուգորդվում է ծանր ֆիզիկական աշխատանքի հետ, ապա իրավիճակը զգալիորեն սրվում է: Տենդը հաճախ արագ զարգանում է: Սրանք արդեն պաթոլոգիայի զարգացման առանձնահատուկ պատճառներն են, և մենք պետք է առանձին խոսենք ախտանիշների մասին:
Ախտանիշների առանձնահատկությունների մասին
Ինչպես արդեն նշվեց, հիվանդությունը ուղղակիորեն կապված է արյան հոսքի շաքարի ցածր մակարդակի հետ: Հետևաբար ախտանիշները բնորոշ են. Մարդը կտրուկ զգում է թուլություն, հասնում է նրան, որ գիտակցությունը կորած է: Հատկապես, եթե այդ անձը մինչ այդ պահպանում էր բացառապես դիետիկ սննդակարգ, ինչը կարող է առաջացնել մարմնի թուլացում:
Մարդիկ տառապում են ծանր և երկարատև գլխացավերից, նրանք արագ զարգանում են տախիկարդիա: Պաթոլոգիայի ևս մեկ ակնհայտ ապացույց է արտասանված քրտինքը, մարդը անընդհատ գտնվում է աճող հուզմունքի մեջ: Մարդը անընդհատ սոված է, նա նույնիսկ ուտելու բավարար քանակություն չունի: Theնշումը նվազում է, մարմնի ջերմաստիճանը նույնպես ցածրանում է, և տենդի զարգացումը նշան է:
Ոտքերը սկսում են դողալ, մաշկը դառնում է գունատ, այն չի ենթարկվում նախապատվությանը:
Այս ախտանիշները նկարագրվել են մեծահասակների մոտ, բայց երեխաների մոտ ախտանշանները կարող են տարբեր լինել: Նրանք անընդհատ վախ են զգում, կարող են ընկնել ընկճված վիճակի մեջ (սա նկատվում է նաև արդար սեռի մեջ): Հիվանդը կարող է տեղահանվել տարածության մեջ, բայց այդպիսի նշան հաճախ չի նկատվում: Բոլոր մարդկանց մոտ, անկախ տարիքից, հակված են այս հիվանդությանը, սկսվում են ցնցումներ, դրանց բնույթը հաճախ շատ ընդհանուր բան է ունենում էպիլեպտիկ առգրավման հետ:
Հիվանդությունը զարգանում է սուր և քրոնիկ ձևով: Քրոնիկ ձևը կարող է վերաճել ծանր, ինչը հաճախ ավարտվում է կոմայի մեջ: Վատ նախանշաններն են ՝ դաշնակից պետության զարգացումը, և երբ մարդու մտավոր ունակությունները կտրուկ վատանում են: Առանձին-առանձին, պետք է խոսվի ուժեղ սեռի ներկայացուցիչների մոտ հիվանդության նշանների մասին - ընդհանուր թուլությունից բացի, նրանք սկսում են լուրջ խնդիրներ ունենալ ուժեղության հետ:
Այս վիճակում մարդու ուղեղը խիստ անբավարար է գլյուկոզի և թթվածնի մեջ, դրանց ընդունումը կրճատվում է 20 տոկոսով: Սա կարող է թթվածնի սովի պատճառ դառնալ մարդու ուղեղի համար: Եվ սա արդեն հաճախ դառնում է բազմաթիվ ներքին համակարգերի և օրգանների խանգարված գործունեության պատճառ:
Ախտորոշման միջոցառումների մասին
Հիվանդության կլինիկական պատկերը ուղղակիորեն ազդում է ախտորոշիչ միջոցների վրա: Հաշվի են առնվում պատմության տվյալները: Դիֆերենցիալ ախտորոշումն արդյունավետ է, քանի որ հիվանդությունը հաճախ ունենում է նման ախտանիշներ `մտավոր և նյարդաբանական հիվանդություններով: Անհրաժեշտ է օգտագործել հետազոտության հատուկ մեթոդներ: Միայն այս կերպ կարող է նշանակվել համապատասխան բուժում, որը կբերի դրական արդյունքների:
Ինչու է հիվանդությունը զարգանում:
Մասնագետները տարբերակում են հետևյալ պատճառները, որոնք հանգեցնում են պաթոլոգիայի առաջացմանը.
- ենթաստամոքսային գեղձը սկսում է արտադրել ինսուլինի չափազանց մեծ քանակություն,
- ինսուլինի ընկալիչների զգայունությունը նվազում է - տեղի է ունենում ինսուլինի դիմադրություն,
- գլյուկոզի մոլեկուլի փոխանցման գործընթացը խաթարված է,
- բջջային համակարգում ազդանշանային ձախողումները (որոշակի ընկալիչները չեն գործում, ուստի գլյուկոզան բջիջներ ներթափանցելու ճանապարհ չունի):
Բացի այդ, կան հիպերինսուլինեմիային նախատող մի շարք գործոններ:
Ռիսկերը ավելանում են հետևյալ հիվանդների մոտ.
Նմանատիպ հոդված. Արյան շաքարի բարձրացման նշաններ
- ունենալ ժառանգական նախատրամադրվածություն և ունենալ շաքարախտով տառապող հարազատներ,
- խախտելով կարգավորող կենտրոնի զգացմունքները, ինչպիսիք են քաղցը և հագեցվածությունը,
- ավելի հաճախ ախտորոշվում են կանանց մոտ, հատկապես նրանք, ովքեր տառապում են հորմոնալ խանգարումներից, եթե նրանց մոտ ախտորոշվում է պոլիկիստական ձվարանների համախտանիշ, ինչպես նաև գեստացիոն շաքարախտ:
- ֆիզիկական գործունեություն չցուցաբերող մարդկանց մոտ,
- կախվածության առկայության դեպքում,
- տարեցների մեջ
- ճարպակալման ֆոնի վրա - յուղի ավելցուկային հյուսվածքը հանգեցնում է նրան, որ ընկալիչները կորցնում են իրենց զգայունությունը ինսուլինի գործողության նկատմամբ, և դրա սինթեզը կրճատվում է,
- աթերոսկլերոզով հիվանդների մոտ
- menopause- ի ընթացքում
- զարկերակային գերճնշումով,
- հորմոնալ դեղամիջոցներով, թիազիդային diuretics, բետա-արգելափողներով բուժման ֆոնի վրա:
Վնասակար նյութերի ազդեցությունը բացասաբար է անդրադառնում էնդոկրին համակարգի վրա
Նման երևույթները բացասաբար են անդրադառնում ազդանշանների բջիջների փոխանցմանը: Ինսուլինի կտրուկ աճը կարող է հանգեցնել շաքարախտի, ճարպակալման և հիպոգլիկեմիկ կոմայի զարգացմանը: Բացի այդ, կան սրտանոթային համակարգի աշխատանքի խանգարման վտանգներ:
Ինչպե՞ս է դրսևորվում հիվանդությունը:
Հիվանդության սկզբնական զարգացման ախտանիշները բացակայում են, բայց դրանից հետո ախտաբանական խանգարման ակնհայտ նշաններ կան.
- որովայնի և վերին մարմնում ճարպային ավանդների տեսքը,
- հիպերտոնիայի հարձակումները
- ծարավի զգացում
- մկանային ցավ
- գլխապտույտ
- խանգարված համակենտրոնացում,
- դող ու ցրտահարություն:
Հիպերինսուլինեմիայով մարդը դառնում է թույլ, letarargic, արագորեն հոգնում է
Եթե ինսուլինի աճը տեղի է ունենում գենետիկ համախտանիշի կամ հազվագյուտ հիվանդության պատճառով, ապա հայտնվում են այլ ախտանիշներ.
- թույլ տեսողություն
- մաշկը մթնում է, չորանում է
- որովայնի և ազդրի մաշկի վրա նկատվում են ձգվող նշաններ,
- հիվանդը անհանգստացած է դեֆեկացիայից,
- անհանգստացել է ոսկորների ցավից:
Հիպերինսուլինեմիան լուրջ պայման է, որը պարտադիր բժշկական խորհրդատվություն է պահանջում:
Հիվանդության ախտորոշման առանձնահատկությունները
Արյան մեջ ինսուլինի բարձր մակարդակը ազդում է մարմնի տարբեր համակարգերի վրա և կապված է տարբեր հիվանդությունների հետ, հետևաբար առաջարկվում է համապարփակ ախտորոշում:
Աղյուսակ թիվ 1. Հիպերինսուլինեմիայի հայտնաբերման ախտորոշիչ միջոցներ
| Վերլուծություն կամ փորձաքննություն | Ուսումնասիրության ոլորտը և առանձնահատկությունները |
| Որոշ հորմոնների նույնականացման վերլուծություն | Մասնագետներին հետաքրքրում է մակարդակը. |
- ինսուլին
- կորտիզոլ («սթրեսը» հորմոն),
- TSH (թիրոտրոպային պրոլակտին),
- ACTH (adrenocorticotropic հորմոն),
- ալդոստերոն (վերերիկամային ծառի կեղեվ ստերոիդ հորմոն),
- ռենին (angiotensinogenase):
հաշվի է առնվում նաև գոտկատեղի և ազդրի հարաբերակցությունը:
Վերլուծությունը ցույց է տալիս նաև գլյուկոզի քանակը «դատարկ» ստամոքսի վրա և ուտելուց հետո:
MRI (մագնիսական ռեզոնանսային պատկերացում)
Հիպերիսուլինեմիայի ախտանիշներով խորհուրդ է տրվում այցելել, բացի էնդոկրինոլոգից, խորհրդատվությունից և այլ մասնագետներից: Այս դեպքում կօգնեն սրտաբան, սննդաբան, հոգեթերապևտ:
Ինչպե՞ս է բուժվում հիվանդությունը:
Ընդհանուր առմամբ, ինչպես շաքարախտի դեպքում, այս հիվանդության բուժման մեջ առաջին տեղում է դիետան, որն ուղղված է ավելորդ ֆունտից ազատվելուն `ոչ թե հանուն գեղեցկության, այլ ավելին առողջության համար:
Սննդառության հիմքը սննդի կալորիականության նվազումն է
Դիետան կազմելիս հաշվի են առնվում մի քանի գործոն.
- ինչպիսի՞ աշխատանք է կատարում հիվանդը (մտավոր կամ ֆիզիկական աշխատանք),
- սպորտով զբաղվո՞ւմ է, թե՞ ոչ
- քաշը մասնագետի հետ կապվելու պահին և այլն:
Կոտորակային սնունդ ուտելը - օրվա ընթացքում 4-6 անգամ ուտել փոքր բաժիններում:
Անբավարար ֆիզիկական ուժերով, դրանք պետք է ավելացվեն, սա կդարձնի բուժումն ավելի արդյունավետ: Այնուամենայնիվ, կան որոշ նրբերանգներ. Հոսանքի վիճակագրական բեռը կարող է բացասաբար ազդել հիվանդի վիճակի վրա և առաջացնել հիպերտոնիկ ճգնաժամ: Հետևաբար, հիպերինսուլինեմիայի դեպքում ավելի լավ է ընտրել այլ գործողություններ:
Արյան գլյուկոզի, յոգայի, պիլատեսի, լողի, աէրոբիկայի, ջրային աէրոբիկայի և այլն տառապող մարդկանց համար ավելի հարմար է:
Սննդառության շտկումը և պատշաճ կերպով ընտրված մարզումները, որոնք հիմնված են բեռի աստիճանական բարձրացման վրա, հանդիսանում են հիվանդի վիճակի բարելավման բանալին:
Բացի այդ, բուժումը կարող է ներառել նաև դեղորայքային բուժում:
Աղյուսակ 2. 2. Հիպերինսուլինեմիայի համար նախատեսված դեղամիջոցները և դրանց ազդեցությունը
| Դեղորայքի տեսակը | Գործողություն |
| Հիպոգլիկեմիկ դեղեր `բիգուանիդներ, տիազոլիդիններ | Դեղամիջոցներ, որոնք իջեցնում են արյան շաքարը: |
| Հակահիպերտոնիկ դեղեր | Նշանակվել է նորմալացնել արյան ճնշումը, ինչպես նաև, նրանց ընդունելության շնորհիվ հնարավոր է խուսափել սրտի կաթվածների, հարվածների զարգացումից: |
| ACE ինհիբիտատորներ | Օգտագործվում է զարկերակային հիպերտոնիկ հիվանդության բուժման համար - նվազեցնել ինչպես սիստոլային, այնպես էլ դիաստոլիկ արյան ճնշումը: |
| Մահճակալներ և մանրաթելեր | Միջոցներ, որոնք արդյունավետորեն իջեցնում են խոլեստերինը: |
| Սերոտոնինի վերածնման խոչընդոտներ | Դեղամիջոցներ, որոնք նվազեցնում են ախորժակը: |
| Ալֆա-լիոնաթթու պարունակող դեղեր | Դրանք մեծացնում են ավելցուկային գլյուկոզի օգտագործումը և օրգանիզմից հեռացնում են ավելցուկային խոլեստերինը: |
Հիպերսինսուլիզմի հիվանդության նկարագրությունը
Հիպերինսուլիզմը հիվանդություն է, որը բնութագրվում է հիպոգլիկեմիայի հարձակումներով ՝ ինսուլինի մակարդակի բացարձակ կամ հարաբերական բարձրացման պատճառով:
Կան հիմնական (բացարձակ, ենթաստամոքսային գեղձի) հիպերինսուլիզմ, որն առաջացել է ադենոմայի, քաղցկեղի կամ կղզիների հիպերպլազիայի պատճառով, և երկրորդական (հարաբերական, արտաբջջային), որոնք կապված են նյարդային համակարգի վնասման կամ հակահարվածային հորմոնների անբավարար արտադրության հետ:
Այն զարգանում է ավելի հաճախ ՝ 35-60 տարեկան հասակում և հաճախ `ընտանիքներում, որոնք հակված են շաքարախտի: Տղամարդիկ և կանայք տառապում են նույն հաճախականությամբ: Ավելի քիչ տարածված է չարորակ ուռուցքը: Կղզիների հիպոգլիզեմիայի կղզիների հիպերպլազիան նկատվում է նախնական ճարպակալմամբ և շաքարախտի վաղ փուլերում:
Կլինիկական ախտանշանները պայմանավորված են հիպոգլիկեմիկ պայմանով: Hypoglycemic հիվանդությունը (ինսուլինոմա) բնութագրվում է Whipple եռյակով.
- դատարկ ստամոքսի վրա ինքնաբուխ հիպոգլիկեմիայի հարձակումների առաջացում, մկանների աշխատանքից հետո կամ ուտելուց 2-3 ժամ հետո,
- արյան շաքարի անկում `1.7-1.9 մմոլ / լ-ից ցածր հարձակման ժամանակ,
- Հիպոգլիկեմիայի հարձակման դադարեցումը (թեթևացումը) սովորաբար տեղի է ունենում հանկարծակի:
Դրանք դրսևորվում են սուր թուլության, ցնցումների, գլխացավի, քրտնարտադրության, ուժեղ սովի զգացողության, երբեմն հուզմունքով: Ավելի ծանր դեպքերում գրգռումը կարող է փոխարինվել գիտակցության կորստով `կոմայի զարգացման միջոցով:
Խրոնիկ հիպոգլիկեմիայի դեպքում նշվում են հետևյալը.
- ապատիա
- մտավոր ունակության անկում,
- թուլություն
- իմպոտենցիա
Հիպոգլիկեմիկ պայմանների բարդությունը կոմայի զարգացումն է (ծանր դեպքերում):
Ո՞րն է հիպերինսուլիզմի վտանգը:
Վտանգավոր ներկայացված պետությունը պայմանավորված է նրա բարդություններով, որոնք կարելի է բաժանել վաղ և ուշ:Առաջին կատեգորիան ներառում է այն, որոնք ձևավորվում են հարձակումից հետո հաջորդ մի քանի ժամվա ընթացքում, մասնավորապես.
- ինսուլտ
- սրտամկանի ինֆարկտ
- սրտի մկանների և ուղեղի նյութափոխանակության կտրուկ սրում,
- ամենադժվար իրավիճակներում ձևավորվում է հիպոգլիկեմիկ կոմա:
Հիպերինսուլինեմիայի հետ կապված ուշ բարդությունները զարգանում են հիվանդության սկզբից մի քանի ամիս կամ նույնիսկ տարիներ անց: Դրանք բնութագրվում են մի շարք կարևոր ախտանիշներով ՝ մասնավորապես ՝ թույլ տեսողություն և հիշողություն, պարկինսոնիզմ, էնցեֆալոպաթիա (ուղեղի անբավարար գործառույթ):
Պաթոլոգիայի ախտորոշման և բուժման բացակայությունը հրահրում է ենթաստամոքսային գեղձի և շաքարախտի ձևավորումը, ինչպես նաև նյութափոխանակության համախտանիշը և ճարպակալումը:
Հիպերինսուլիզմի բնածին ձևը 30% դեպքերում հրահրում է ուղեղի հիպոքսիայի քրոնիկ ձև, ինչպես նաև երեխաների լիարժեք մտավոր զարգացման սրում: Այսպիսով, հիպերինսուլիզմը մի պայման է, որը հղի է բարդություններով և կրիտիկական հետևանքներով:
Հիվանդության ախտանիշները
Հարձակումը սկսվում է ախորժակի բարելավմամբ, քրտնարտադրության և թուլության տեսքով, ինչպես նաև տախիկարդիայով, ուժեղ քաղցով: Այնուհետև միանում են խուճապի որոշակի վիճակներ ՝ վախ, անհանգստություն, դյուրագրգռություն և վերջույթների դողում: Երբ զարգանում է հիպերինսուլինեմիայի հարձակումը, նույնացվում են հետևյալները.
- տարածության մեջ ապակողմնորոշում,
- դիպլոմիա (տեսանելի օբյեկտների բիֆուրկացիա),
- պարեստեզիա (թմրություն, կծկում) վերջույթների մեջ, մինչև նոպաների տեսքը:
Եթե բուժումը մատչելի չէ, կարող է առաջանալ գիտակցության կորուստ և նույնիսկ հիպոգլիկեմիկ կոմա: Առգրավումների միջև ընկած ժամանակահատվածը կապված է հիշողության սրման, հուզական անկայունության, ապատիայի և այլ տհաճ ախտանիշների հետ: Հեշտ մարսվող ածխաջրերով հագեցած հաճախակի կերակուրների ֆոնին զարգանում է մարմնի քաշի և նույնիսկ ճարպակալման աճ:
Կարո՞ղ է արյան շաքարը ավելանալ նյարդերի պատճառով, և ինչպե՞ս են սթրեսները ազդում շաքարախտի վրա:
Մասնագետները նշում են հիպերինսուլիզմի ախտանիշների երեք աստիճանը, որոնք կախված են դասընթացի ծանրությունից ՝ մեղմ, չափավոր և ծանր: Ամենաթեթևը կապված է առգրավման և ուղեղային կեղևի օրգանական վնասվածքի միջև ընկած ժամանակահատվածում դրսևորումների բացակայության հետ: Հիվանդության սրումը հայտնվում է ավելի քիչ, քան ամիսը մեկ անգամ: Այն արագորեն դադարեցվում է դեղերով կամ քաղցր սնունդով:
Չափավոր ծանրության դեպքում առգրավումները տեղի են ունենում ավելի հաճախ, քան ամիսը մեկ անգամ, տեսողական ֆունկցիայի և կոմայի կորուստը հնարավոր է: Հարձակումների միջև ընկած ժամանակահատվածը դրսևորվում է վարքագծի առումով խախտումներով, օրինակ ՝ մոռացկոտություն կամ մտածողության նվազում: Խիստ աստիճանը զարգանում է ուղեղային ծառի կեղեվին անդառնալի փոփոխությունների արդյունքում: Հարձակումները տեղի են ունենում բավականին հաճախ և հանգեցնում են գիտակցության կորստի: Հարձակումների միջև ընկած ժամանակահատվածում հիվանդը կորցնում է կողմնորոշումը տարածության վրա, հիշողությունը սրվում է, հայտնաբերվում է ծայրահեղությունների ցնցումները: Հատկանշական է տրամադրության փոփոխություն և գրգռվածության բարձր աստիճան: Հաշվի առնելով այս ամենը, անհրաժեշտ է ավելի մանրամասն հասկանալ վիճակի պատճառները, բուժումը և ախտորոշումը:
Առաջացման պատճառները
Բնածին ձևը տեղի է ունենում զարգացման ներհամայնքային աննորմալությունների պատճառով, պտղի զարգացման ուշացման պատճառով: Ժառանգական հիվանդությունը կարող է զարգանալ նաև գենոմի մուտացիաներով: Հիվանդության ձեռք բերված ձևի մարդկանց մոտ արտաքին տեսքի պատճառները բաժանվում են.
- ենթաստամոքսային գեղձ, որը հանգեցնում է բացարձակ հիպերինսուլինեմիայի ձևավորմանը.
- ոչ ենթաստամոքսային գեղձի, հրահրելով ինսուլինի մակարդակի համեմատաբար բարձրացումը,
- ենթաստամոքսային գեղձի ձևը տեղի է ունենում չարորակ կամ բարորակ նորագոյացություններում, ինչպես նաև ենթաստամոքսային գեղձի բետա բջիջների հիպերպլազիայում:
Հիպերինսուլինիզմի ոչ ենթաստամոքսային ձևը երեխաների և մեծահասակների մոտ կարող է զարգանալ ուտելու խանգարումների հետևանքով (երկարատև ծոմ պահելը, լուծը և այլն), լյարդի վնասումը (ուռուցքաբանություն, ցիռոզ, ճարպային հեպատոզ): Պատասխանելով այն հարցին, թե ինչու է զարգացել պաթոլոգիան, նրանք ուշադրություն են դարձնում շաքարազերծող անունների անվերահսկելի օգտագործմանը, որոշակի էնդոկրին պաթոլոգիաներին: Օրինակ ՝ myxedema, Addison- ի հիվանդություն կամ pituitary dwarfism:
Մեկ այլ գործոն կարող է հանդիսանալ գլյուկոզի նյութափոխանակության մեջ ներգրավված ֆերմենտների անբավարարություն (հեպատիկ ֆոսֆորիլազ, երիկամային ինսուլինազ, գլյուկոզա-6-ֆոսֆատազ):
Բուժում և սնուցում
Հիպերինսուլինեմիայի օրգանական ծագմամբ վիրաբուժական թերապիա է իրականացվում. Ենթաստամոքսային գեղձի մասնակի հեռացում կամ ենթաստամոքսային գեղձի ենթաստամոքսային գեղձի մասնակի հեռացում, ուռուցքի էվոլյուցիա: Վիրահատության ծավալը կապված է նորագոյացության գտնվելու վայրի և չափի հետ: Միջամտությունից հետո ախտորոշվում է անցողիկ հիպերգլիկեմիա, որի համար անհրաժեշտ է բժշկական ճշգրտում և ածխաջրերի նվազեցված հարաբերությամբ դիետա:
Ինչպե՞ս է շաքարախտը ազդում տղամարդկանց վրա:
Հիպերինսուլիզմի ցուցանիշների նորմալացումը որոշվում է գործողությունից մեկ ամիս անց: Անգործունակ նորագոյացությունների դեպքում իրականացվում է պալիատիվ թերապիա, որն ուղղված է հիպոգլիկեմիայի կանխարգելմանը: Չարորակ ուռուցքների դեպքում նշվում է քիմիաթերապիա:
Ֆունկցիոնալ կամ բնածին հիպերինսուլիզմը առաջին հերթին անհրաժեշտ է հիմքում ընկած հիվանդության բուժման համար, ինչը հրահրել է ինսուլինի արտադրության աճ: Ուշադրություն դարձրեք այն փաստին, որ.
- հիվանդներին առաջարկվում է հավասարակշռված դիետա `ածխաջրերի քանակի հետևողական նվազումով (օրական 100-150 գր),
- նախապատվությունը տրվում է բարդ ածխաջրերին (տարեկանի հաց, չոր ցորենի մակարոնեղեն, ամբողջական հացահատիկային հացահատիկային արտադրանքներ, ընկույզներ),
- սնունդը պետք է լինի կոտորակային (օրական հինգից վեց անգամ): Շնորհիվ այն բանի, որ պարբերական հարվածները հիվանդների մոտ խուճապային վիճակների զարգացում են առաջացնում, խորհուրդ է տրվում հոգեբանի խորհրդատվություն,
- երբ հիպոգլիկեմիայի հարձակում է տեղի ունենում, խորհուրդ է տրվում հեշտությամբ մարսվող ածխաջրեր (քաղցր թեյ, քաղցրավենիք, սպիտակ հաց):
Մեծահասակի կամ երեխայի գիտակցության բացակայության դեպքում նշվում է 40% գլյուկոզի լուծույթի ներերակային ընդունում: Convնցումներով և ակնհայտ հոգեմոմոտորային ագիտացիայի միջոցով ներկայացվում են հանգստացնող միջոցներ և հանգստացնող անուններ: Հիպերինսուլիզմի խիստ հարձակումների բուժումը կոմայի ձևավորման միջոցով իրականացվում է ինտենսիվ թերապիայի մեջ `պարտադիր դետոքսինգի ինֆուզիոն թերապիայի միջոցով: Առաջարկվում է նաև գլյուկոկորտիկոիդների և adrenaline- ի ներդրումը: Խորհուրդ է տրվում ինսուլինեմիայի հետ մշտական դիետա պահպանել:
Հիվանդությունների բուժում
Թերապիան կախված է հիվանդության ընթացքի բնութագրերից, հետևաբար, այն տարբերվում է սրացման և թողության շրջանների ժամանակ: Հարձակումները դադարեցնելու համար անհրաժեշտ է թմրամիջոցների օգտագործումը, իսկ մնացած ժամանակն էլ բավական է դիետային հետևելը և հիմքում ընկած պաթոլոգիան (շաքարախտ) բուժելը:
Օգնեք սրացմանը.
- ուտել ածխաջրեր կամ խմել քաղցր ջուր, թեյ,
- ներարկել գլյուկոզի լուծույթը վիճակը կայունացնելու համար (առավելագույն քանակությունը `100 մլ / 1 անգամ),
- կոմայի առաջացման դեպքում անհրաժեշտ է կատարել ներերակային գլյուկոզա,
- բարելավման բացակայության դեպքում պետք է տրվի ադրենալինի կամ գլյուկագոնի ներարկում:
- կիրառեք հանգստացնող միջոցներ ցնցումներից:
Լուրջ վիճակում գտնվող հիվանդները պետք է տեղափոխվեն հիվանդանոց և բժիշկների հսկողության ներքո անցնեն բուժում: Գեղձի օրգանական վնասվածքներով կարող է պահանջվել օրգանների ռեցեսիա և վիրաբուժական միջամտություն:
Հիպերինսուլինեմիայի դիետան ընտրվում է `հաշվի առնելով հիվանդության ծանրությունը: Հաճախակի և դժվար է դադարեցնել առգրավումները ներառում են ածխաջրերի ավելացված քանակության առօրյա դիետայի առկայություն (մինչև 450 գ): Fարպերի և սպիտակուցային սննդի սպառումը պետք է պահվի նորմալ սահմաններում:
Հիվանդության նորմալ ընթացքի դեպքում օրական սննդով ստացված ածխաջրերի առավելագույն քանակը չպետք է գերազանցի 150 գ-ը: Քաղցրավենիքը, հրուշակեղենը, ալկոհոլը պետք է բացառվեն սննդակարգից:
Տեսանյութ փորձագետի կողմից.
Հիպերինսուլինեմիայի դրսևորումները նվազեցնելու համար անհրաժեշտ է մշտապես վերահսկել շաքարախտի ընթացքը և հետևել հիմնական առաջարկություններին.
- ուտել կոտորակ և հավասարակշռված
- անընդհատ ստուգեք գլիկեմիայի մակարդակը, անհրաժեշտության դեպքում կարգավորեք
- պահպանեք խմելու ճիշտ ռեժիմը,
- վարել առողջ և ակտիվ ապրելակերպ:
Եթե ինսուլինի ավելցուկային արտադրությունը հատուկ հիվանդության արդյունք էր, ապա առգրավումների զարգացման հիմնական կանխարգելումը կրճատվում է պաթոլոգիայի բուժմանը, որը հանդես է գալիս որպես դրանց արտաքին տեսքի հիմնական պատճառ:
Հիպերինսուլինեմիան պետք է հասկանալ որպես հիվանդություն, որն իրեն դրսևորում է որպես արյան մեջ ինսուլինի բարձր մակարդակ: Այս պաթոլոգիական պայմանը կարող է առաջացնել շաքարի մակարդակի ցատկում և շաքարախտի զարգացման նախադրյալ: Մեկ այլ հիվանդություն սերտորեն կապված է այս հիվանդության հետ `պոլիկիստոզ, որն ուղեկցվում է դիսֆունկցիայի կամ խանգարված գործառույթով.
- ձվարանները
- վերերիկամային ծառի կեղեվ
- ենթաստամոքսային գեղձ
- մարսողական գեղձ
- հիպոթալամուս:
Բացի այդ, ինսուլինի ավելցուկ արտադրություն կա ՝ էստրոգենների և ուռոգենների հետ միասին, բոլոր այս ախտանիշներն ու նշանները ցույց են տալիս, որ հիպերինսուլինեմիան շուտով սկսվելու է հիվանդի մարմնում:
Առողջական խնդիրների հենց սկզբում սկսում է զարգանալ նյութափոխանակության համախտանիշ, որը բնութագրվում է անձի արյան մեջ շաքարի մակարդակի մակարդակի փոփոխություններով: Այս պայմանը նկատվում է ուտելուց հետո, երբ գլյուկոզի մակարդակը բարձրանում է և առաջացնում է հիպերգլիկեմիա, և դա կարող է լինել հիպերինսուլինեմիայի նման այնպիսի վիճակի զարգացման սկիզբը:
Ուտելուց հետո արդեն որոշ ժամանակ անց, այս ցուցանիշը կտրուկ անկում է ապրում և արդեն հրահրում է հիպոգլիկեմիա: Նմանատիպ նյութափոխանակության համախտանիշը շաքարախտի զարգացման սկիզբն է: Ենթաստամոքսային գեղձը այս դեպքում սկսում է գերարտադրվել ինսուլին և դրանով իսկ քայքայվում է, ինչը հանգեցնում է մարմնում այս հորմոնի անբավարարության:
Եթե ինսուլինի մակարդակը բարձրանում է, ապա նկատվում է քաշի բարձրացում, ինչը հանգեցնում է տարբեր աստիճանի ճարպակալման: Որպես կանոն, ճարպի շերտը կառուցվում է գոտկատեղի և որովայնի շրջանում, ինչը ցույց է տալիս հիպերինսուլինեմիան:
Չնայած այն հանգամանքին, որ այս վիճակի պատճառները հայտնի են, և ախտանշանները դժվար է անտեսել, այն դեռևս տեղի է ունենում ժամանակակից աշխարհում:
Ինչ է հիպերինսուլինեմիան և ինչու է այն վտանգավոր:
Շատ քրոնիկ հիվանդություններ հաճախ նախորդում են շաքարախտի առաջացմանը:
Օրինակ, երեխաների և մեծահասակների մոտ հիպերինսուլինեմիան հայտնաբերվում է հազվադեպ դեպքերում, բայց նշվում է հորմոնի ավելորդ արտադրություն, որը կարող է հրահրել շաքարի մակարդակի նվազում, թթվածնի սով և բոլոր ներքին համակարգերի դիսֆունկցիան: Ինսուլինի արտադրությունը ճնշելու համար միտված թերապևտիկ միջոցառումների բացակայությունը կարող է հանգեցնել անվերահսկելի շաքարախտի զարգացման:
Հիպերինսուլիզմի ժամանակակից բուժում
Հիպերինսուլիզմը ինսուլինի էնդոգեն հիպերպրոդուստրացիա է և արյան մեջ դրա պարունակության աճ: Այս տերմինը համատեղում է տարբեր սինդրոմներ, որոնք տեղի են ունենում հիպոգլիկեմիկ ախտանիշային բարդույթի հետ:
Խորհուրդ է տրվում տարբերակել հիպերինսուլիզմի երկու ձևերից `օրգանական և ֆունկցիոնալ: Օրգանական հիպերինսուլիզմը առաջանում է ենթաստամոքսային գեղձի կղզիների ինսուլին արտադրող ուռուցքների պատճառով: Ֆունկցիոնալ հիպերինսուլիզմը տեղի է ունենում տարբեր սննդային խթանների ազդեցության տակ և ուղեկցվում է ուտելուց հետո որոշակի ժամանակ անց հիպոգլիկեմիայի զարգացումով:
Պետք է հիշել, որ հիպոգլիկեմիան կարող է առաջանալ պաթոլոգիական պայմաններում, որը հաճախ բնութագրվում է հյուսվածքների նկատմամբ զգայունության բարձրացմամբ ինսուլինի նկատմամբ կամ հակահարվածային հորմոնների անբավարարությամբ:
Հիպոգլիկեմիան բարդացնում է որոշակի էնդոկրին հիվանդությունների ընթացքը (պանհիպոգագիգիտարիզմ, թմրամիջոցների հակում, հիպոթիրեոզ, թիրոտոքսիկոզ և այլն), ինչպես նաև մի շարք սոմատիկ հիվանդություններ (լյարդի ցիռոզ, քրոնիկ հեպատիտ C, ճարպային լյարդ, քրոնիկ երիկամային անբավարարություն):
Հիվանդության զարգացման հիմնական պաթոգենետիկ կապը ինսուլինի սեկրեցիայի ավելացումն է, որն առաջացնում է հիպոգլիկեմիկ առգրավումներ: Հիպոգլիկեմիայի ախտանիշները պայմանավորված են էներգետիկ հոմեոստազի խախտմամբ: Արյան գլյուկոզի համակենտրոնացման նվազման համար առավել զգայուն են կենտրոնական և ինքնավար նյարդային համակարգերը:
Գլյուկոզի անբավարար ընդունման պատճառով կլինիկական ախտանիշների զարգացումով էներգետիկ գործընթացների խանգարումը սովորաբար տեղի է ունենում, երբ արյան մեջ նրա կոնցենտրացիան ընկնում է 2,5 մմոլ / լ-ից ցածր:
Կլինիկական դրսևորումներ
Խորը հիպոգլիկեմիան որոշում է կենտրոնական նյարդային համակարգի, ինքնավար նյարդային և էնդոկրին համակարգերի պաթոլոգիական ռեակցիաների զարգացումը, որոնք իրականացվում են համակարգերի և օրգանների գործառույթների բազմակողմանի խախտումներով: Գերիշխող դերը խաղում են նյարդահոգեբուժական խանգարումները և կոմայի մեջ:
Ուղեղի ֆիլոգենետիկորեն երիտասարդ մասերը առավել զգայուն են էներգիայի սովամահության մեջ, և, հետևաբար, նախևառաջ տեղի է ունենում ավելի բարձր կեղևային գործառույթների խախտում: Արդեն արյան մեջ գլյուկոզայի կոնցենտրացիայի նվազեցումը նորմայի ստորին սահմանին կարող է հայտնվել մտավոր և վարքային խանգարումներ. Կենտրոնացման և հիշողության խանգարման կենտրոնացման ունակության նվազում, դյուրագրգռություն և հոգեկան անհանգստություն, քնկոտություն և անտարբերություն, գլխացավ և գլխապտույտ:
Որոշակի ախտանիշների տեսքը և դրանց ծանրությունը որոշ չափով կախված են մարդու բնութագրական հատկություններից, կենտրոնական նյարդային համակարգի սահմանադրական կազմակերպությունից:
Հիպոգլիկեմիկ համախտանիշի վաղ փուլում կարող են առաջանալ նաև այլ ախտանիշներ, որոնք կապված են ինքնավար նյարդային համակարգի խախտման հետ, քաղցի զգացում, ստամոքսում դատարկություն, տեսողական սրման նվազում, դողեր, ներքին դողալու զգացողություն:
Հայտնվում են հոգեֆաթոլոգիական ռեակցիաներ և նյարդաբանական խանգարումներ. Ապշեցուցիչ և ապակողմնորոշումը հիշեցնում են, ձեռքի ցնցում, շրթունքների պարեստեզիա, դիպլոպիա, անիսոկորիա, մաշկի ավելացում, քրտնարտադրություն կամ մաշկի գունատություն, աճում է ջիլային ռեֆլեքսների, մկանների ճզմում:
Հիպոգլիկեմիայի հետագա խորացմամբ, տեղի է ունենում գիտակցության կորուստ, զարգանում են ցնցումներ (տոնիկ և կլոնիկ, տրիսմուս), ջիլային ռեֆլեքսները խանգարվում են, հայտնվում են բերանի ավտոմատիզմի ախտանիշներ ՝ մակերեսային շնչառությամբ, հիպոթերմիայով, մկանների ատոնիայով, և աշակերտները չեն արձագանքում լույսին: Հարձակումների տևողությունը տարբեր է: Այն տատանվում է մի քանի րոպեից մինչև շատ ժամ:
Հիվանդները կարող են ինքնուրույն դուրս գալ հիպոգլիկեմիայի հարձակումից ՝ փոխհատուցող էնդոգեն հակացուցված մեխանիզմների ներառման պատճառով, որոնցից գլխավորը կատեչոլամինների արտադրության աճն է, ինչը հանգեցնում է լյարդի և մկանների գլիկոգենոլիզի բարձրացման և, իր հերթին, փոխհատուցող հիպերգլիկեմիայի: Հաճախ հիվանդներն իրենք են զգում հարձակման սկիզբը և վերցնում են շաքար կամ ածխաջրածիններով հարուստ մեկ այլ գրություն:
Մեծ քանակությամբ ածխաջրածին սնունդ հաճախակի ընդունելու անհրաժեշտության պատճառով հիվանդները արագորեն դառնում են ճարպակալում և հաճախ ճարպակալում են: Հիպոգլիկեմիայի կրկնվող հարձակումները և հիվանդության երկար տևողությունը կարող են հանգեցնել լուրջ նյարդահոգեբուժական խանգարումների: Նման հիվանդները, քանի դեռ ինսուլինոմա չեն ախտորոշվում, հաճախ բուժվում են հոգեբույժների կողմից:
Հիպերինսուլիզմի պատճառները
Հիվանդության պատճառներն են.
- Բարորակ և չարորակ ուռուցքներ, որոնք տեղի են ունենում Լանգերհանի կղզիներում:
- Կենտրոնական նյարդային համակարգի հիվանդություններ:
- Ուռուցքային կամ ցրված ենթաստամոքսային գեղձի հիպերպլազիա:
- Ավելորդ քաշը:
- Շաքարախտի նախնական փուլերը:
- Էնդոկրին համակարգի օրգանների վնասը (մարսողական, հիպոթալամուս):
- Մետաբոլիկ խանգարում:
- Էքստրուկի ենթաստամոքսային գեղձի պատճառները ստամոքսի, լյարդի, լեղապարկի հիվանդություններ են:
- Անբավարար ընդունում և արյան շաքար:
- Երկարատև ծոմ (անորեքսիա, պիլորային ստենոզ):
- Արագ կորուստը ածխաջրեր պատճառով տենդի կամ ծանր ֆիզիկական աշխատանքի.
Hyperinsulinemia - հիմնական ախտանշանները:
- Թուլություն
- Համատեղ ցավ
- Գլխապտույտ
- Չոր բերանը
- Չոր մաշկ
- Քնկոտություն
- Մկանային ցավ
- Ապատիա
- Ինտենսիվ ծարավ
- Նվազում է տեսողությունը
- Գիրություն
- Տառապանք
- Ձգվող նշանների տեսքը
- Պառակտում է ստամոքս - աղիքային տրակտի
- Մաշկի մթնում
Hyperinsulinemia- ը կլինիկական սինդրոմ է, որը բնութագրվում է ինսուլինի բարձր մակարդակով և արյան ցածր շաքարով: Նման պաթոլոգիական գործընթացը կարող է հանգեցնել ոչ միայն մարմնի որոշ համակարգերի գործունեության խանգարման, այլև հիպոգլիկեմիկ կոմայի մեջ, ինչը ինքնին առանձնահատուկ վտանգ է մարդու կյանքի համար:
Հիպերինսուլինեմիայի բնածին ձևը շատ հազվադեպ է, մինչդեռ ձեռք բերվածը ախտորոշվում է, առավել հաճախ ՝ տարիքում: Նշվում է նաեւ, որ կանայք ավելի շատ են հակված այս հիվանդության.
Այս կլինիկական սինդրոմի կլինիկական պատկերը ավելի շատ ոչ հատուկ բնույթ է կրում, ուստի ճշգրիտ ախտորոշման համար բժիշկը կարող է օգտագործել ինչպես լաբորատոր, այնպես էլ հետազոտական գործիքային մեթոդներ: Որոշ դեպքերում, կարող է անհրաժեշտ դիֆերենցիալ ախտորոշում:
Հիպերինսուլիզմի բուժումը հիմնված է դեղորայքի, դիետայի և վարժությունների վրա: Խստիվ արգելվում է ձեր հայեցողությամբ իրականացնել թերապևտիկ միջոցառումներ:
Hyperinsulinemia կարող է առաջանալ հետեւյալ etiological գործոններից:
- desensitization ինսուլինի ընկալիչները կամ դրանց քանակի,
- մարմնում որոշակի պաթոլոգիական գործընթացների արդյունքում ինսուլինի ավելցուկային ձևավորում,
- խանգարված գլյուկոզի փոխանցում,
- բջջային համակարգում ազդանշանային ձախողումներ:
Predisposing գործոնները զարգացման համար այս ախտաբանական գործընթացի հետեւյալն է `
- գենետիկ նախահակում է այս տեսակի հիվանդության,
- ճարպակալում
- ստանալու հորմոնալ թերապիայի եւ այլ «ծանր» դեղորայք,
- զարկերակային գերճնշում
- menopause
- ներկայությամբ պոլիկիստոզ ձվարանների համախտանիշի,
- ծերություն
- առկայությունը նման վատ սովորությունների, ինչպիսիք են ծխելու եւ ալկոհոլիզմի,
- ցածր ֆիզիկական ակտիվություն
- աթերոսկլերոզի պատմություն,
- անբավարարություն:
Որոշ դեպքերում, ինչը բավականին հազվադեպ է, հիպերինսուլինեմիայի պատճառները չեն կարող հաստատվել:
Սիմպտոմատոլոգիա
Մշակման սկզբնական փուլերում այս պաթոլոգիական գործընթացի ախտանիշները գրեթե ամբողջությամբ բացակայում են, ինչը հանգեցնում է հետաձգված ախտորոշման և ժամանակին բուժման:
Կլինիկական սինդրոմի ընթացքը վատթարանում է, հետևյալ ախտանիշները կարող են լինել.
- հաստատուն ծարավ է, բայց կա dryness է բերանը,
- որովայնի ճարպակալում, այսինքն ՝ ճարպերը կուտակում են որովայնի և մկների մեջ,
- գլխապտույտ
- մկանային ցավ
- թուլություն, lethargy, lethargy,
- քնկոտություն
- մաշկի մթություն և չորություն,
- անկարգությունների է ստամոքս - աղիքային տրակտի,
- տեսողության խանգարում
- համատեղ ցավ
- կրթությունը ստամոքսի եւ ոտքերի ձգվել.
Շնորհիվ այն բանի, որ այս կլինիկական սինդրոմի ախտանիշները բավականին ոչ առանձնահատուկ են, հնարավորինս շուտ դիմեք նախնական խորհրդատվության համար դիմել թերապևտին / մանկաբույժին:
Ո՞րն է վտանգավոր նողկալի հիվանդությունը:
Յուրաքանչյուր հիվանդություն բացակայության դեպքում իրավասու բուժման հանգեցնում է բարդությունների: Հիպերսինսուլիզմը կարող է լինել ոչ միայն սուր, այլև քրոնիկ, որին դիմակայելը շատ անգամ ավելի դժվար է: Քրոնիկ հիվանդությունը ձգձգում է ուղեղի գործունեությունը և ազդում հիվանդի հոգեսոմատիկ վիճակի վրա, իսկ տղամարդկանց մոտ ուժեղությունը ուժեղանում է, ինչը հղի է անպտղությամբ:Բնածին հիպերինսուլիզմը 30% դեպքերում հանգեցնում է ուղեղի թթվածնի սովի և ազդում է երեխայի լիարժեք զարգացման վրա: Կա մի շարք այլ գործոնների ցանկ, որոնց վրա պետք է ուշադրություն դարձնեք.
- Հիվանդությունը ազդում է բոլոր օրգանների և համակարգերի գործունեության վրա:
- Հիպերսինսուլիզմը կարող է շաքարախտ առաջացնել:
- Առկա հետևանքներով կա անընդհատ քաշի ավելացում:
- Հիպոգլիկեմիկ կոմայի ռիսկը մեծանում է:
- Զարգանում են սրտանոթային համակարգի հետ կապված խնդիրները: