Մարմնի դիմադրություն ինսուլինին
Բայց երբեմն մարդը կարող է զարգացնել ինսուլինի դիմադրություն, ինչը ազդում է բնակչության մոտ մեկ երրորդի վրա: Այս պայմանը նշանակում է, որ մարմնի բջիջները դառնում են ինսուլինի դիմացկուն, ուստի հորմոնի արդյունավետությունը դառնում է նվազագույն, և մարդու մարմինը այլևս չի կարող լիովին հաղթահարել իր պարտականությունները:
Այս ամենը հանգեցնում է գլյուկոզայի բարձրացման: Արդյունքում կարող են զարգանալ լուրջ հիվանդություններ, ինչպիսիք են շաքարախտի ծանր փուլը, հիպերգլիկեմիան, աթերոսկլերոզը: Այս պաթոլոգիաների առաջացումից խուսափելու համար հարկավոր է իմանալ ինսուլինի դիմադրության ախտանիշները, ինչը թույլ կտա ձեզ ժամանակին սկսել բուժումը:
Ինսուլինի դիմադրության պատճառները
Սնունդը մտնում է արյան անոթները շաքարի (գլյուկոզի) և այլ նյութերի տեսքով: Երբ մարմնում շաքարի մակարդակը բարձրանում է, ենթաստամոքսային գեղձը մեծացնում է հորմոնի ինսուլինի արտադրությունը, որն անհրաժեշտ է գլյուկոզի ավելցուկը հեռացնելու համար: Եթե ինսուլինի ավելացված քանակը նույնպես չի կարող լիովին հաղթահարել արյան մեջ շաքարի մակարդակը, շաքարի քանակը բարձրանում է, և մարդը զարգացնում է 2-րդ տիպի շաքարախտ:
Բժիշկները սահմանել են ինսուլինի դիմադրության զարգացման հետևյալ պատճառները.
- արյան բարձր ճնշում
- ճարպակալում
- վատ խոլեստերինի մակարդակի բարձրացում,
- գենետիկական խանգարումներ
- անբավարարություն
- անձեռնմխելիության պաթոլոգիա, որի արդյունքում մարմնում հայտնվում են հակամարմիններ, որոնք խանգարում են ինսուլինի ընկալիչները,
- էնդոկրին համակարգի խանգարումներ, ուռուցքներ - դրանց զարգացման արդյունքում մարմնում արտադրվում են մեծ թվով ինսուլինի անտագոնիստներ,
- շաքարային դիաբետ
- պոլիկիստական ձվարանների համախտանիշ,
- նստակյաց ապրելակերպ
- հաճախակի սթրեսային իրավիճակներ
- վատ սովորություններ
- առօրյային չհետևելը
- աճի հորմոններով կամ կորտիկոստերոիդներով դեղեր ընդունելը,
- սրտանոթային կամ էնդոկրին համակարգի պաթոլոգիա:
Արյան ստուգմամբ և որոշ ախտանիշներով հնարավոր է որոշել մարմնի դիմադրությունը ինսուլինին (նյութափոխանակության համախտանիշ): Այնուամենայնիվ, անհրաժեշտ է հաշվի առնել հիվանդի գենետիկ նախատրամադրվածությունը:
Ինսուլինի դիմադրության ախտանիշները
Բայց աստիճանաբար, պաթոլոգիական վիճակի հետևյալ ախտանիշները միանում են այս նշաններին.
- դեպրեսիա
- ճնշման բարձրացում
- մշտական քաղց
- մտավոր գործունեության թուլացում,
- մարսողական համակարգի բնականոն գործունեության խախտում.
- փչում
- արյան բարձր շաքար, որը որոշվում է դատարկ ստամոքսի վրա,
- մեծ քանակությամբ սպիտակուցներ մեզի մեջ (ենթադրյալ նշան),
- ճարպակալում գոտկատեղի տարածքում,
- շատ վատ խոլեստերին և տրիգլիցերիդներ,
- acanthosis - պիգմենտացիա, որի դեպքում մաշկի վրա սև կետեր են հայտնվում, որոնք կարելի է տեսնել արմունկների, ծնկների, կոճերի և ավելի քիչ հաճախ գլխի հետևի մասում (acanthosis- ի տեսքը ցույց է տալիս, որ հիվանդությունը անցել է քրոնիկ փուլ):
Վերոնշյալ ախտանշանները հիվանդի մոտ կարող են նկատվել 2 տարի կամ ավելի, և եթե միջոցներ չեն ձեռնարկվում բուժման համար, ապա ինսուլինի դիմադրությունը կարող է հանգեցնել մահվան: Հնարավոր է նվազեցնել մարմնի դիմադրությունը ինսուլինի նկատմամբ դեղորայքի միջոցով, բայց դա պետք է անի միայն բժիշկը, քանի որ սա լուրջ հիվանդություն է, որը կարող է հանգեցնել հիվանդի մահվան:
Ինսուլինի դիմադրության վտանգները
Մետաբոլիկ համախտանիշը նաև առաջացնում է Ալցհայմերի հիվանդություն և ուղեղի բնականոն գործունեության հետ կապված այլ խնդիրներ: Արյան բարձր ճնշմամբ, ինսուլինի դիմադրությունը կարող է հանգեցնել աթերոսկլերոզի, ինսուլտի, սրտի կաթվածի և արյան անբավարար մակարդման հետ կապված խնդիրների:
Ինսուլինի դիմադրության ամենամեծ վտանգը 2-րդ տիպի շաքարախտի զարգացումն է, որի դեպքում հիվանդին անհրաժեշտ է պարբերաբար ներարկել ինսուլինը և հետևել խիստ սննդակարգին: Նույնիսկ մեկ բաց թողնված ներարկումը բավարար է, որպեսզի հիվանդը մահանա: Այդ իսկ պատճառով անհրաժեշտ է ժամանակին միջոցներ ձեռնարկել բուժման համար ՝ առանց նախնական փուլում անտեսելու հիվանդության ախտանիշները:
Եթե հիվանդության զարգացման պատճառները ժամանակին վերացվեն, ապա ինսուլինի դիմադրությունը ոչ միայն կարող է դադարեցվել, այլև հակադարձվել: Նույնը վերաբերում է նաև պրգիաբետին, որը հաճախ ուղեկից է հանդիսանում նյութափոխանակության սինդրոմի հետ:
Դիետան
 Այն բանից հետո, երբ հիվանդը կսկսի հետևել թերապևտիկ դիետային, 3-4 օր հետո նա իրեն ավելի լավ կզգա, իսկ մեկ շաբաթ անց արյան մեջ տրիգլիցերիդների քանակը նորմալանալու է: Արյան մեջ լավ խոլեստերինի մակարդակը նույնպես կբարձրանա, և վատության քանակը կնվազի, ինչը տեղի է ունենալու 6-8 շաբաթ հետո, դիետայի ընդունումը սկսվելուց հետո: Այս ամենը զգալիորեն նվազեցնում է աթերոսկլերոզի զարգացման ռիսկը:
Այն բանից հետո, երբ հիվանդը կսկսի հետևել թերապևտիկ դիետային, 3-4 օր հետո նա իրեն ավելի լավ կզգա, իսկ մեկ շաբաթ անց արյան մեջ տրիգլիցերիդների քանակը նորմալանալու է: Արյան մեջ լավ խոլեստերինի մակարդակը նույնպես կբարձրանա, և վատության քանակը կնվազի, ինչը տեղի է ունենալու 6-8 շաբաթ հետո, դիետայի ընդունումը սկսվելուց հետո: Այս ամենը զգալիորեն նվազեցնում է աթերոսկլերոզի զարգացման ռիսկը:
Հիմնական բուժումը քաշի նորմալացումն է, քանի որ ճարպակալումը նյութափոխանակության համախտանիշի հիմնական պատճառն է: Դրանում կարող է օգնել հատուկ ցածր ածխաջրային դիետա, որն օգնում է վերահսկել և կարգավորել օրգանիզմում թույլ տված նյութափոխանակության հավասարակշռությունը: Արժե իմանալ, որ այդպիսի մենյուը պետք է դառնա հիմնականը հիվանդի ամբողջ կյանքի ընթացքում:
Դրական արդյունքների հասնելու համար խորհուրդ է տրվում հետևել կոտորակային սննդակարգին (դա կօգնի խուսափել արյան շաքարի ավելացումներից) և ցածր ածխաջրային սննդակարգ, որում հեշտությամբ մարսվող գլյուկոզի քանակը չպետք է գերազանցի ամենօրյա նորմայի 30% -ը: Fatարպի համամասնությունն այս դեպքում չպետք է լինի ավելի բարձր, քան 10%: Արտադրանքի և ցածր գլիկեմիկ ինդեքսի շնորհիվ հիվանդը կկարողանա արյան շաքար բարձրացնել և երկար ժամանակ վերացնել սովի զգացումը:
Հիվանդի դիետան պետք է պարունակի հետևյալ մթերքները.
- բանջարեղեն և մրգեր
- ամբողջական ձավարեղեն և ընկույզներ,
- լոբի
- կանաչի
- նիհար միս և ձուկ,
- ոչ ճարպային կաթնամթերք:
Բացի այդ, հիվանդը կարող է խմել բնական decoctions, որոնք չունեն կողմնակի բարդություններ, բայց ունեն լավ բուժիչ հատկություններ - օրինակ, եղևնու կեղևի և հապալասի ինֆուզիոն:
Այս դեպքում դուք պետք է հրաժարվեք հետևյալ ապրանքներից.
- քաղցր սոդա
- շաքարավազ
- թխում
- շոկոլադ
- ալյուրի արտադրանք `հաց, մակարոնեղեն,
- չափազանց համեմված և աղի ուտեստներ,
- արագ սնունդ
- գազար և կարտոֆիլ,
- ճարպային լյարդ, ձուկ, միս:
Fatարպի ամենօրյա մակարդակը չպետք է գերազանցի ամբողջ սննդի 10% -ը:
Թմրամիջոցների բուժում
Որպեսզի ցածր ածխաթթվային դիետան չի վնասում մարմնին, բժիշկը հիվանդին նշանակում է վիտամիններ, հանքանյութեր և սննդային հավելումներ: Բացի այդ, բարձր շաքարի առկայության դեպքում անհրաժեշտ է վերահսկել խոլեստերինը և արյան ճնշումը:
Քանի որ դեղամիջոցներն են.
- glinids - նվազեցնել շաքարը ուտելուց հետո,
- թիազիդային diuretics - նվազեցնել արյան անոթների պատերի հաստությունը,
- sulfonylureas - բարձրացնել մարմնի բջիջների զգայունությունը ինսուլինի նկատմամբ,
- biguanides - օգնում են հաղթահարել ճարպակալումը (Metformin):
Պետք է հիշել, որ սուլֆոնիլյուրաները նշանակվում են միայն այն դեպքում, երբ հիվանդը շտապ բուժման կարիք ունի, քանի որ դեղամիջոցը հանգեցնում է արյան կազմի փոփոխության `պլազմային սպիտակուցների մակարդակում, ինչը կարող է հանգեցնել առողջության լուրջ խնդիրների:
Պարբերաբար վարժություն
Այս մեթոդը ի վիճակի է մեծացնել հյուսվածքների զգայունությունը ինսուլինի նկատմամբ, քանի որ մկանների կծկման ժամանակ գլյուկոզի հոսքը մարմնի բջիջներ ակտիվանում է առանց հորմոնի օգնության: Մարզման սկսվելուց հետո որոշակի ժամանակ անց, ինսուլինը սկսում է գործել և մարզման ընթացքում անցկացրած մկանային գլիկոգեն ինքնուրույն բարձրանում է:
Վիճակը կարգավորելու համար հիվանդը պետք է համատեղի անաէրոբ և ուժային մարզում: Ուղղակի կես ժամ դասերը 3-5 օրվա ընթացքում մեծացնում են բջիջների զգայունությունը հորմոնի նկատմամբ: Բայց եթե հրաժարվեք վարժությունից, դա անմիջապես կանդրադառնա ինսուլինի նկատմամբ զգայունության նվազմանը:
Ուժի վերապատրաստումը նաև մեծացնում է ինսուլինի զգայունությունը և իջեցնում շաքարի մակարդակը: Դա ապահովվում է բարձր ինտենսիվությամբ վարժություններով, բազմաթիվ մոտեցումներով:
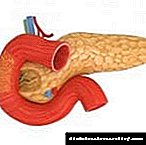
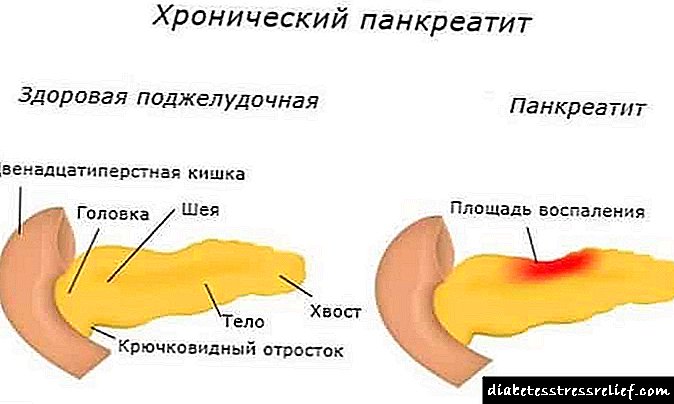
Ի՞նչ է ինսուլինի դիմադրությունը:
Ինսուլինի դիմադրությունը նյութափոխանակության ռեակցիաների խախտում է `ի պատասխան ինսուլինի գործողության: Սա մի պայման է, որում գերակշռող ճարպի, մկանների և լյարդի կառուցվածքների բջիջները դադարում են արձագանքել ինսուլինի էֆեկտներին: Մարմինը շարունակում է ինսուլինի սինթեզը նորմալ տեմպերով, բայց այն չի օգտագործվում ճիշտ քանակությամբ:
Այս տերմինը կիրառելի է սպիտակուցների, լիպիդների նյութափոխանակության և անոթային համակարգի ընդհանուր վիճակի վրա նրա ազդեցության վրա: Այս երևույթը կարող է վերաբերել կամ որևէ նյութափոխանակության գործընթացին, կամ բոլորը միևնույն ժամանակ: Գրեթե բոլոր կլինիկական դեպքերում, ինսուլինի դիմադրությունը չի ճանաչվում մինչև նյութափոխանակության պաթոլոգիաների տեսքը:
Օրգանիզմի բոլոր սննդանյութերը (ճարպեր, սպիտակուցներ, ածխաջրեր) ՝ որպես էներգիայի պաշար, օգտագործվում են օրվա ընթացքում փուլերով: Այս ազդեցությունը տեղի է ունենում ինսուլինի գործողության շնորհիվ, քանի որ յուրաքանչյուր հյուսվածք իր համար տարբեր զգայուն է: Այս մեխանիզմը կարող է արդյունավետ կամ ոչ արդյունավետ աշխատել:
Առաջին տիպի մարմնում ATP մոլեկուլները սինթեզելու համար մարմինը օգտագործում է ածխաջրածին և ճարպային նյութեր: Երկրորդ մեթոդը բնութագրվում է նույն նպատակով սպիտակուցների ներգրավմամբ, որի պատճառով գլյուկոզայի մոլեկուլների անաբոլիկ ազդեցությունը նվազում է:
- ATP ստեղծում,
- շաքարի ինսուլինի էֆեկտ:
Կա ապակենտրոնացում բոլոր նյութափոխանակության գործընթացների և ֆունկցիոնալ խանգարումների պրովոկացիայի:
Ինսուլինի դիմադրությունը մի պայման է, որը կապված է նախաբիաբետերի և տիպի 2 շաքարախտի հետ: Ինսուլինի դիմադրությամբ մարմինը կորցնում է իր կողմից արտադրված հորմոնի ինսուլինի քանակին արձագանքելու ունակությունը: Ինսուլինը արտադրվում է ենթաստամոքսային գեղձի միջոցով և օգնում է պաշտպանել մարմինը շաքարի ավելցուկից (գլյուկոզա): Գլյուկոզան էներգիայի աղբյուր է, այնուամենայնիվ, դրա ավելցուկը վնասակար է առողջության համար:
Ինսուլինի դիմադրության գենետիկ պատճառները
Գիտնականները դեռ չեն կարող նշել այն ճշգրիտ պատճառները, թե ինչու է մարդը զարգացնում ինսուլինի դիմադրությունը: Հասկանալի է, որ այն հայտնվում է այն մարդկանց մոտ, ովքեր վարում են պասիվ ապրելակերպ, ավելաքաշ են, կամ պարզապես գենետիկորեն հակված են: Այս երևույթի պատճառը կարող է լինել նաև որոշակի դեղամիջոցներով դեղորայքային թերապիայի անցկացումը:
Ինսուլինի դիմադրությունը բոլոր մարդկանց հսկայական տոկոսի խնդիրն է: Համարվում է, որ դա պայմանավորված է գեներով, որոնք դարձել են գերակշռող էվոլյուցիայի ընթացքում: 1962-ին ենթադրվում էր, որ սա երկարատև քաղցի ժամանակ գոյատևման մեխանիզմ է: Քանի որ այն ուժեղացնում է մարմնում ճարպի կուտակումը առատ սննդի ժամանակաշրջաններում:
Գիտնականները երկար ժամանակ սովամահ էին մկներին: Նրանցից ամենաերկար մնացող անձինք նրանք էին, ովքեր հայտնաբերվել են գենետիկորեն միջնորդավորված ինսուլինի դիմադրություն: Դժբախտաբար, ժամանակակից պայմաններում նույն մեխանիզմը «գործում է» ճարպակալման, հիպերտոնիկ հիվանդության և տիպի 2 շաքարախտի զարգացման համար:
Ուսումնասիրությունները ցույց են տվել, որ 2-րդ տիպի շաքարախտ ունեցող հիվանդները ազդանշանի փոխանցման գենետիկական թերություններ ունեն իրենց ռեցեպտորի հետ ինսուլինը կապելուց հետո: Սա կոչվում է հետընդունիչի թերություններ: Առաջին հերթին, գլյուկոզայի փոխադրող GLUT-4- ի տեղափոխումը խաթարված է:
2-րդ տիպի շաքարախտ ունեցող հիվանդների մոտ հայտնաբերվել է նաև գլյուկոզի և լիպիդների (ճարպերի) նյութափոխանակություն ապահովող այլ գեների թույլ արտահայտություն: Սրանք գլյուկոզա-6-ֆոսֆատ dehydrogenase- ի, գլյուկոկինազի, լիպոպրոտեինային լիպազի, ճարպաթթվի սինթազի և այլոց գեներն են:
Եթե մարդը ունի գենետիկ նախասիրություն 2-րդ տիպի շաքարախտի զարգացմանը, ապա այն կարող է իրականացվել, թե ոչ պատճառել նյութափոխանակության համախտանիշի և շաքարախտի: Դա կախված է ապրելակերպից: Ռիսկի հիմնական գործոններն են ավելորդ սնունդը, հատկապես `զտված ածխաջրերի (շաքարավազ և ալյուր) սպառումը, ինչպես նաև ցածր ֆիզիկական ակտիվությունը:
2-րդ տիպի շաքարային դիաբետում մեծագույն կլինիկական նշանակություն ունի մկանային բջիջների, լյարդի և ճարպային հյուսվածքների ինսուլինի դիմադրությունը: Ինսուլինի նկատմամբ զգայունության կորստի պատճառով ավելի քիչ գլյուկոզա է մտնում և «այրվում» մկանային բջիջներում: Լյարդում, նույն պատճառով, ակտիվանում է գլիկոգենի տարրալուծումը գլյուկոզի (գլիկոգենոլիզ), ինչպես նաև գլյուկոզի սինթեզը ամինաթթուներից և այլ «հումքից» (գլյուկեեոգենեզ):
Adարպային հյուսվածքի ինսուլինի դիմադրությունը դրսևորվում է այն փաստով, որ ինսուլինի հակատիպային ազդեցությունը թուլանում է: Սկզբում դա փոխհատուցվում է ենթաստամոքսային գեղձի ինսուլինի արտադրության աճով: Հիվանդության հետագա փուլերում ավելի շատ ճարպեր են բաժանվում գլիցերինի և ազատ ճարպաթթուների մեջ: Բայց այս ընթացքում քաշը կորցնելը մեծ ուրախություն չի բերում:
Գլիցերինը և ազատ ճարպաթթուները մտնում են լյարդը, որտեղ դրանցից ձևավորվում են շատ ցածր խտության լիպոպրոտեիններ: Սրանք վնասակար մասնիկներ են, որոնք պահվում են արյան անոթների պատերին, և առաջանում է աթերոսկլերոզ: Գլյուկոզի ավելցուկային քանակը, որը հայտնվում է գլիկոգենոլիզի և գլյուկոեոգենեզի արդյունքում, նույնպես մտնում է արյան մեջ լյարդից:
Մարդկանց մեջ նյութափոխանակության համախտանիշի ախտանիշները վաղուց են նախորդում շաքարախտի զարգացումը: Քանի որ ինսուլինի դիմադրությունը երկար տարիներ փոխհատուցվում էր ենթաստամոքսային գեղձի բետա բջիջների կողմից ինսուլինի ավելցուկային արտադրությամբ: Նման իրավիճակում նկատվում է արյան մեջ ինսուլինի բարձր կոնցենտրացիան `հիպերինսուլինեմիա:

Արյան նորմալ արյան գլյուկոզայով հիպերինսուլինեմիան ինսուլինի դիմադրության և 2-րդ տիպի շաքարախտի զարգացման նախանշան է: Ժամանակի ընթացքում ենթաստամոքսային գեղձի բետա բջիջները դադարում են հաղթահարել բեռը, ինչը նորմայից մի քանի անգամ բարձր է: Նրանք արտադրում են ավելի ու ավելի քիչ ինսուլին, հիվանդը ունի բարձր արյան շաքար և շաքարախտ:
Նախևառաջ, ինսուլինի սեկրեցման 1-ին փուլը տառապում է, այսինքն ՝ ինսուլինի արագ արտազատումը արյան մեջ ՝ ի պատասխան սննդի բեռի: Եվ ինսուլինի բազալ (ֆոնային) սեկրեցումը մնում է ավելորդ: Երբ արյան շաքարի մակարդակը բարձրանում է, սա էլ ավելի է ուժեղացնում հյուսվածքների ինսուլինի դիմադրությունը և արգելակում է բետա բջիջների գործառույթը ինսուլինի սեկրեցմամբ: Շաքարախտի զարգացման այս մեխանիզմը կոչվում է «գլյուկոզի թունավորություն»:
Esարպակալումը (որովայնի զգալի ավելցուկային քաշը և ճարպը), պասիվ ապրելակերպը և ածխաջրածիններով հարուստ սննդակարգը ինսուլինի դիմադրության հիմնական պատճառներն են: Որոշ կանանց մոտ այս խանգարումը զարգանում է հղիության ընթացքում և կոչվում է գեստացիոն շաքարախտ: Մի շարք հիվանդություններ կապված են նաև ինսուլինի դիմադրության զարգացման հետ: Դրանք ներառում են սրտանոթային հիվանդություն, լյարդի ոչ ալկոհոլային ճարպային հիվանդություն և պոլիկիստական ձվարանների համախտանիշ:
Վերջապես, մի շարք ռիսկային գործոններ կապված են ինսուլինի դիմադրության զարգացման հետ.
- Շաքարախտի դեպքեր մերձավոր հարազատների շրջանում:
- Նստակյաց (պասիվ) ապրելակերպ:
- Մրցավազք (որոշ ցեղերի ներկայացուցիչներն ավելի շատ ռիսկի են ենթարկում):
- Տարիքը (որքան հին եք, այնքան մեծ է ռիսկը):
- Հորմոններ:
- Ստերոիդ դեղամիջոցների օգտագործումը:
- Առնելով որոշակի դեղամիջոցներ:
- Որակյալ քնի բացակայություն:
- Ծխելը:
Ինսուլինի դիմադրության ճշգրիտ պատճառները անհայտ են: Համարվում է, որ դա կարող է հանգեցնել անկարգությունների, որոնք առաջանում են մի քանի մակարդակներում ՝ ինսուլինի մոլեկուլի փոփոխությունից և ինսուլինի ընկալիչների պակասից մինչև ազդանշանային փոխանցման հետ կապված խնդիրներ:
Այս խախտումը կարող է առաջանալ մեկ կամ մի քանի գործոնների պատճառով.
- Գիրություն - դեպքերի 75% -ով զուգորդվում է ինսուլինի դիմադրության հետ: Վիճակագրությունը ցույց է տալիս, որ նորմայից 40% քաշի բարձրացումը հանգեցնում է ինսուլինի նկատմամբ զգայունության նվազման նույն տոկոսի: Մետաբոլիկ խանգարումների առանձնահատուկ ռիսկը որովայնի տիպի ճարպակալումն է, այսինքն. որովայնում:Փաստն այն է, որ ճարպային հյուսվածքը, որը ձևավորվում է որովայնի որովայնի պատին, բնութագրվում է առավելագույն նյութափոխանակությամբ ակտիվությամբ, հենց դրանից է, որ ճարպաթթուների ամենամեծ քանակությունը մտնում է արյան մեջ:
- Գենետիկան ինսուլինի դիմադրության համախտանիշին և շաքարային դիաբետին նախատրամադրվածության գենետիկ փոխանցումն է: Եթե մերձավոր հարազատները շաքարախտ ունեն, ինսուլինի զգայունության հետ կապված խնդիրներ առաջանալու հավանականությունը շատ ավելի մեծ է, հատկապես այն ապրելակերպի հետ, որը դուք չեք կարող անվանել առողջ: Համարվում է, որ ավելի վաղ դիմադրությունը նպատակ ուներ աջակցել մարդկային բնակչությանը: Լավ կերակրված ժամանակահատվածում մարդիկ փրկում էին ճարպը, քաղցածների մեջ. Գոյատևում էին միայն նրանք, ովքեր ավելի շատ պաշարներ ունեին, այսինքն ՝ ինսուլինի դիմադրություն ունեցող անձինք: Կայուն առատ սնունդն այժմ հանգեցնում է ճարպակալման, հիպերտոնիկության և շաքարախտի:
- Ֆիզիկական գործունեության բացակայություն - հանգեցնում է նրան, որ մկաններն ավելի քիչ սնուցում են պահանջում: Բայց դա մկանային հյուսվածքն է, որը սպառում է արյան մեջ գլյուկոզի 80% -ը: Եթե մկանային բջիջները բավականին մեծ էներգիա են պահանջում իրենց կենսական գործառույթներն ապահովելու համար, նրանք սկսում են անտեսել դրանցում շաքար պարունակող ինսուլինը:
- Տարիքը - 50 տարի անց ինսուլինի դիմադրության և շաքարախտի հավանականությունը 30% -ով ավելի է:
- Սնուցում - ածխաջրերով հարուստ սննդի ավելցուկ սպառումը, զտված շաքարների սերը առաջացնում են արյան մեջ գլյուկոզի ավելցուկ, ինսուլինի ակտիվ արտադրություն և, որպես հետևանք, մարմնի բջիջների `դրանց նույնականացման անպատրաստություն, ինչը հանգեցնում է պաթոլոգիայի և շաքարախտի:
- Բժշկություններ. Որոշ դեղամիջոցներ կարող են խնդիրներ առաջացնել ինսուլինի ազդանշանի հետ `կորտիկոստերոիդներ (բուժում ռևմատիզմ, ասթմա, լեյկոզ, հեպատիտ), բետա-արգելափակողներ (արիթմիա, սրտամկանի ինֆարկտ), թիազիդային diuretics (diuretics), վիտամին B
Ժառանգականությունը, որպես ինսուլինի դիմադրությանը հակված գործոն, բավականին տարածված է: Բայց քանի որ այս ցուցանիշը հաճախ չի ախտորոշվում, պաթոլոգիան հնարավոր է հայտնաբերել զուգահեռ հիվանդությունների առկայության պատճառով: Օրինակ, եթե ընտանիքը հարազատներ ունի շաքարախտով, ճարպակալմամբ կամ հիպերտոնիկ հիվանդություններով:
- Ինսուլինի դիմադրությամբ գենետիկական խանգարումները երկրորդական դեր են խաղում,
- ինսուլինի դիմադրության զարգացումը հնարավոր է կանխել կանխարգելիչ միջոցառումների միջոցով. ակտիվ կենսակերպ և սննդի կանոնավոր մոնիտորինգ:
Ինսուլինի դիմադրությունը և նյութափոխանակության համախտանիշը, որը նաև կոչվում է ինսուլինի դիմադրության համախտանիշ, սկզբունքորեն տարբերվում են միմյանցից.
- Առաջին դեպքում մենք գործ ունենք բջիջների առանձին դիմադրության հետ ինսուլինին,
- Երկրորդում `պաթոլոգիական գործոնների մի ամբողջ շարք, որոնք ենթադրում են սրտանոթային համակարգի և II տիպի շաքարախտի հիվանդությունների առաջացումը:
Հորմոնալ և նյութափոխանակության նյութափոխանակության պաթոլոգիական խանգարումների այս շարքը ներառում է.
- Որովայնի ճարպակալում,
- Զարկերակային գերճնշում
- Ինսուլինի դիմադրություն
- Հիպերլիպիդեմիա:
X սինդրոմում բացասական դրսևորումների առաջացման մեխանիզմը հիմնված է մարդու մարմնի վրա դիմադրության և հիպերինսուլինեմիայի ազդեցության վրա:
Զարգացման և ռիսկի գործոնների պատճառները
Մի շարք ռիսկային գործոններ, ինչպիսիք են ռասսը, տարիքը և ընտանեկան հիվանդությունները, մեր վերահսկողությունից դուրս են: Ինսուլինի դիմադրության զարգացման ռիսկը նվազեցնելու համար հարկավոր է նիհարել (նույնիսկ 10% դեր խաղալ), պարբերաբար մարմնին ենթարկվել ֆիզիկական գործունեության և պահպանել առողջ սննդակարգ: Նախընտրեք բացառապես առողջ ածխաջրեր:
Եթե դուք զգացել եք գեղագիտական շաքարախտ կամ այժմ տառապում եք դրանից, ինսուլինի դիմադրությունը սովորաբար անհետանում է ծնվելուց անմիջապես հետո: Այնուամենայնիվ, այս հիվանդության գոյության փաստը մեծացնում է հետագա կյանքում 2-րդ տիպի շաքարախտի զարգացման ռիսկը: Այս ռիսկը նվազագույնի հասցնելու համար գեստացիոն շաքարախտը պետք է ազդարարի դիետայի և կենսակերպի փոփոխության մասին:
Հղիություն և ինսուլինի դիմադրություն
Գլյուկոզայի մոլեկուլները էներգիայի հիմնական աղբյուրն են ինչպես մայրիկի, այնպես էլ երեխայի համար: Երեխայի աճի տեմպի բարձրացման ընթացքում նրա մարմինը սկսում է ավելի ու ավելի շատ գլյուկոզա պահանջել: Կարևորն այն է, որ հղիության 3-րդ եռամսյակից սկսած, գլյուկոզի պահանջները գերազանցում են առկայությունը:
Սովորաբար նորածիններն ավելի ցածր են ունենում արյան շաքար, քան մայրերը: Երեխաների մոտ սա մոտավորապես 0,6–1,1 մմոլ / լիտր է, իսկ կանանց մոտ ՝ 3,3–6,6 մմոլ / լիտր: Երբ պտղի աճը հասնում է գագաթնակետային արժեքի, մայրը կարող է զարգացնել ինսուլինի նկատմամբ ֆիզիոլոգիական անզգայունություն:
Բոլոր գլյուկոզաները, որոնք մտնում են մոր մարմինը, ըստ էության չեն ներծծվում դրա մեջ և վերահղվում են պտղին, որպեսզի զարգացման ընթացքում պակասող սննդանյութեր չլինեն:
Այս ազդեցությունը կարգավորվում է պլասենցայի կողմից, որը TNF-b- ի հիմնական աղբյուրն է: Այս նյութի մոտ 95% -ը մտնում է հղի կնոջ արյունը, մնացածը մտնում է երեխայի մարմնում: Դա TNF-b մակարդակի բարձրացում է, որը հղիության ընթացքում ինսուլինի դիմադրության հիմնական պատճառն է:
Երեխայի ծնունդից հետո TNF-b- ի մակարդակը արագորեն իջնում է, և զուգահեռաբար, ինսուլինի զգայունությունը վերադառնում է նորմալ: Խնդիրներ կարող են առաջանալ ավելորդ քաշ ունեցող կանանց մոտ, քանի որ դրանք ավելի շատ TNF-b են արտադրում, քան նորմալ քաշ ունեցող կանանց մոտ: Նման կանանց մոտ հղիությունը գրեթե միշտ ուղեկցվում է մի շարք բարդություններով:
Ինսուլինի դիմադրությունը հանգեցնում է արյան շաքարի բարձրացմանը, որն էլ իր հերթին հրահրում է ենթաստամոքսային գեղձի ֆունկցիայի բարձրացումը, իսկ հետո նաև շաքարախտը: Արյան մեջ ինսուլինի մակարդակը մեծանում է, ինչը նպաստում է ճարպային հյուսվածքի աճմանը: Ավելորդ ճարպը նվազեցնում է ինսուլինի զգայունությունը:
Այս արատավոր շրջանակը հանգեցնում է ավելորդ քաշի և կարող է անպտղության պատճառ դառնալ: Պատճառն այն է, որ ճարպային հյուսվածքը ունակ է արտադրել տեստոստերոն, որի բարձրացված մակարդակը անհնար է:
Հետաքրքիր է, որ հղիության ընթացքում ինսուլինի դիմադրությունը նորմ է, այն լիովին ֆիզիոլոգիական է: Սա բացատրվում է նրանով, որ գլյուկոզան արգանդում երեխայի համար հիմնական կերակուրն է: Որքան երկար է հղիության ժամանակահատվածը, այնքան ավելի է պահանջվում: Գլյուկոզի երրորդ եռամսյակից պտուղը սկսում է պակասել, պլասենտան ընդգրկված է իր հոսքերի կարգավորման մեջ:
Մարմնի քաշի և հղիության ավելցուկային բարդություններ ունեցող կանանց մոտ ինսուլինի դիմադրությունը կարող է շարունակվել ծննդաբերությունից հետո, ինչը էլ ավելի էապես մեծացնում է նրանց շաքարախտի ռիսկը: