Մաշկի խնամքի հիմնական կանոններ, առաջարկություններ
- Սա հորմոնապես ակտիվ տիպի ուռուցք է, որը ազդում է ենթաստամոքսային գեղձի կղզիների վրա (Լանգերհանի կղզիներ): Այն ազդում է բետա բջիջների վրա, որի արդյունքում տեղի է ունենում անսահմանափակ արտադրություն և ինսուլինի մուտքագրում արյան մեջ: Նման նորագոյացությունները կարող են լինել բարորակ (դեպքերի 70% -ով) կամ լինել ադենոկարցինոմաներ: Վերջիններս ունեն 6 սմ կամ ավելի տրամագիծ:
Կան նաև ենթաստամոքսային գեղձի ուռուցքների այլ տեսակներ (ինսուլոմաներ), որոնք զարգանում են ալֆա, դելտա և PP բջիջներից: Այս դեպքում այլ տիպեր են արտադրվում ՝ ենթաստամոքսային գեղձի պոլիպեպտիդ, գաստրին, սերոտոնին, սոմատոստատին կամ ադրենոկորտիկոտրոպ հորմոն: Ինսուլինոման տեղի է ունենում սովորաբար 35-ից 60 տարեկան հիվանդների մոտ, ծայրահեղ հազվադեպ: Տղամարդիկ 2 անգամ ավելի քիչ հիվանդ են, քան կանայք:
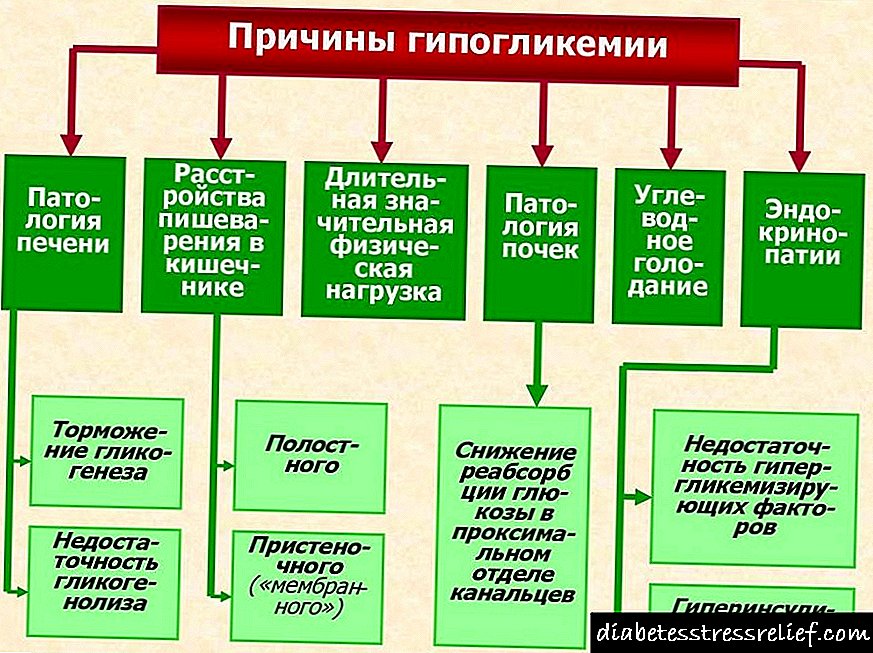
Ինսուլինոման ժառանգական հիվանդություն չէ, այն բավականին հազվադեպ է: Դրա անորոշությունը մնում է անորոշ: Ապացուցված է, որ հաճախ ենթաստամոքսային գեղձի ուռուցքները հրահրվում են արյան ցածր գլյուկոզայով, ինչը պայմանավորված է ինսուլինի արտադրության խախտմամբ: Հիպոգլիկեմիան կարող է առաջանալ հետևյալ պայմաններում.
- աճի հորմոնի բացակայություն, որը պայմանավորված է մարսողական գեղձի առջևի գործունեության նվազմամբ (սա հանգեցնում է ինսուլինի գործունեության նվազմանը),
- մակերիկամային ծառի կեղեվ անբավարարություն (սուր կամ քրոնիկ), ինչը հանգեցնում է գլյուկոկորտիկոիդների նվազմանը և արյան մեջ շաքարի քանակի նվազմանը,
- երկարատև հիվանդության կամ սովից առաջացած սպառումը,
- myxedema, վահանաձև վահանաձև նյութերի ցածր պարունակության պատճառով, որոնք բարձրացնում են գլյուկոզի մակարդակը,
- եթե ածխաջրերը մարմնի կողմից վատ կլանված են,
- թունավոր վնասվածքով առաջացած լյարդի հիվանդություններ.
- նյարդային սպառումը (ախորժակի կորստի պատճառով),
- որովայնի խոռոչի ուռուցքներ,
- enterocolitis:
Ենթաստամոքսային գեղձի ինսուլոման ամենից հաճախ ազդում է օրգանի պոչի կամ մարմնի վրա: Շատ հազվադեպ է տեղակայված գեղձի սահմաններից դուրս ՝ ելնելով ectopic (լրացուցիչ) օրգանական հյուսվածքի վրա: Արտաքին տեսքով, դա խիտ կազմավորում է, դրա տրամագիծը տատանվում է 0,5-ից 8 սմ-ով: Ուռուցքի գույնը սպիտակ, մոխրագույն կամ շագանակագույն է:
Ավելի հաճախ ախտորոշվում են միայնակ ինսուլինոմաները, միայն հազվադեպ դեպքերում են լինում բազմաթիվ կազմավորումներ: Ուռուցքը բնութագրվում է դանդաղ զարգացմամբ, մետաստազները հազվադեպ են և միայն չարորակ ձևերով:
Զարգացում և հիվանդության նշաններ
Ենթաստամոքսային գեղձի ինսուլինոմով ախտանշանները պայմանավորված են հիպոգլիկեմիայի ժամանակաշրջաններով: Դա պայմանավորված է ուռուցքի միջոցով ինսուլինի մեծ քանակով արտադրությամբ, անկախ արյան մեջ գլյուկոզի մակարդակից: Առողջ մարդկանց մոտ գլյուկոզի մակարդակի անկմամբ (օրինակ ՝ հետ) նկատվում է ինսուլինի քանակի զգալի անկում: Ինսուլինոմով, այս մեխանիզմը չի գործում, քանի որ խանգարվում է ուռուցքային ինսուլինով: Սա պայմաններ է ստեղծում հիպոգլիկեմիկ հարձակման առաջացման համար:
Հիպոգլիկեմիան ախտանիշների բարդույթ է, որը տեղի է ունենում արյան մեջ գլյուկոզի կարգավորման կառուցվածքի անհավասարակշռության պատճառով: Այն զարգանում է, երբ շաքարի մակարդակը իջնում է մինչև 2,5 մմոլ / Լ:
Կլինիկականորեն, հիպոգլիկեմիան դրսևորվում է նյարդահոգեբուժական խանգարումների զարգացմամբ և հորմոնների քանակի աճով `նորեֆինեֆրին, կորտիզոլ, գլյուկագոն: Նորեֆինեֆրինի ավելացումը առաջացնում է քրտնարտադրության, դողալով վերջույթների և անգինա պեկտորիզմի պրոցեսներ: Հարձակումները բնության մեջ ինքնաբուխ են և ժամանակի ընթացքում ավելի ծանր ձևեր են ստանում:
Ինսուլինոմա ունեցող բոլոր հիվանդների մոտ առկա է Whipple եռյակ, որն ունի հետևյալ ախտանիշները.
- ծոմ պահելու ընթացքում նյարդահոգեբուժական խանգարումների դրսևորում,
- արյան գլյուկոզի կաթիլ 2.7 մմոլ / լ-ից ցածր,
- գլյուկոզի ներերակային կամ բանավոր կառավարմամբ հիպոգլիկեմիկ հարձակումը վերացնելու ունակությունը:
Ուղեղը առավելագույնս տուժում է այս սինդրոմից, քանի որ գլյուկոզան նրա սննդի հիմնական աղբյուրն է: Խրոնիկ հիպոգլիկեմիայի դեպքում տեղի են ունենում կենտրոնական նյարդային համակարգի դիստրոֆիկ փոփոխություններ:
Ինսուլինոմայի ախտանիշները
Հիպոգլիկեմիայի զարգացումով հիվանդը հանկարծակի թուլության, հոգնածության, տախիկարդիայի, քրտնարտադրության, ցնցումների և սովի զգացողություն է զգում: Ուտելը թույլ է տալիս գրեթե անմիջապես վերացնել այս դրսևորումը: Եթե հիվանդը չի կարողացել ժամանակին բավարարել իր քաղցը կամ ժամանակին չի զգացել հիպոգլիկեմիայի առաջին նշանները, տեղի է ունենում արյան շաքարի կոնցենտրացիայի հետագա նվազում: Սա ուղեկցվում է նյարդահոգեբանական բնույթի ախտանիշների աճով և դրսևորվում է ոչ ադեկվատ պահվածքով: Ախտանիշներ, ինչպիսիք են.
- անսխալ և կատաղի շարժումներ,
- ագրեսիա մյուսների նկատմամբ,
- խոսքի գրգռում, հաճախ անիմաստ արտահայտություններ կամ հնչյուններ,
- աղիացում
- անհիմն զվարճանքի ժամանակաշրջաններ,
- խառնաշփոթ,
- հալյուցինացիաներ
- բարձր տրամադրություն
- ուրվագծային մտածողություն
- սեփական իրավիճակի գնահատման համար համարժեքության պակաս:
Եթե այդպիսի հիվանդին ժամանակին բժշկական օգնություն չի ցուցաբերվում, ապա արյան շաքարի հետագա նվազումը կհանգեցնի էպիլեպտիկ առգրավման, իսկ այդ դեպքում էլ տեղի կունենա հիպոգլիկեմիկ կոմա: Այս իրավիճակում կա գիտակցության լիակատար կորուստ, սրտի բաբախող դանդաղում և շնչառություն, արյան ճնշումը իջնում է կրիտիկական արժեքների: Արդյունքում, կարող է զարգանալ ուղեղային այտուց:
Ինսուլինոմայի պատճառները.
1921 թ.-ին Բունթինգի և Ուեսթի կողմից ինսուլինի հայտնաբերումից անմիջապես հետո դրա չափաբաժնի ախտանիշները հայտնի դարձան շաքարային դիաբետով հիվանդների մոտ առևտրային դեղերի կլինիկական օգտագործման մեջ: Սա թույլ տվեց Հարիսին ձևակերպել այս հորմոնի սեկրեցիայի աճի հետևանքով առաջացած ինքնաբուխ հիպոգլիկեմիայի հայեցակարգը: Ինսուլին հայտնաբերելու և բուժելու բազմաթիվ փորձեր կատարվել են դեռևս 1929-ին, երբ Գրեհեմը առաջինն էր, ով հաջողությամբ հեռացրեց ինսուլինի արտանետող ուռուցքը, այն ժամանակվանից ի վեր, համաշխարհային գրականության մեջ հաղորդումներ եղան մոտ 2000 հիվանդների մասին, որոնք գործում են բետա-բջջային նորագոյացություններ:
Կասկած չկա, որ ինսուլինոմայի ախտանիշները կապված են նրա հորմոնալ գործունեության հետ: Հիպերսինսուլիզմը հիմնական պաթոգենետիկ մեխանիզմն է, որի վրա կախված է հիվանդության ամբողջ ախտանիշային բարդությունը: Ինսուլինի մշտական սեկրեցումը, չհնազանդվելով գլյուկոզի հոմեոստազը կարգավորող ֆիզիոլոգիական մեխանիզմներին, հանգեցնում է հիպոգլիկեմիայի զարգացմանը, արյան գլյուկոզան անհրաժեշտ է բոլոր օրգանների և հյուսվածքների, հատկապես ուղեղի բնականոն գործունեության համար, որի կեղևը այն օգտագործում է ավելի ինտենսիվ, քան մնացած բոլոր օրգանները: Մարմինը մտնող գլյուկոզի ամբողջ 20% -ը ծախսվում է ուղեղի աշխատանքի վրա: Ուղեղի հատուկ զգայունությունը հիպոգլիկեմիայի նկատմամբ պայմանավորված է նրանով, որ, ի տարբերություն մարմնի գրեթե բոլոր հյուսվածքների, ուղեղը չունի ածխաջրածին պաշարներ և չի կարողանում իբրև էներգիայի աղբյուր օգտագործել շրջանառվող անվճար ճարպաթթուները: Երբ գլյուկոզան 5-7 րոպեով դադարում է մտնել ուղեղային ծառի կեղեվ, նրա բջիջներում անդառնալի փոփոխություններ են տեղի ունենում, և ծառի կեղևի առավել տարբերակված տարրերը մահանում են:
Գլյուկոզի մակարդակը հիպոգլիկեմիայի մակարդակի իջեցմամբ մեխանիզմներն ուղղված են գլիկոգենոլիզի, գլյուկոնեոգենեզի, ազատ ճարպաթթուների մոբիլիզացմանը և ketogenesis- ին: Այս մեխանիզմներում հիմնականում ներգրավված է 4 հորմոն `նորեֆինեֆրին, գլյուկագոն, կորտիզոլ և աճի հորմոն: Ըստ երևույթին, դրանցից միայն առաջինն է առաջացնում կլինիկական դրսևորումներ: Եթե հիպոգլիկեմիայի արձակմամբ Նորեպրինեֆրինի արտազատմամբ արագ արձագանքը տեղի է ունենում, ապա հիվանդը զարգացնում է թուլություն, քրտնարտադրություն, անհանգստություն և քաղց, ապա կենտրոնական նյարդային համակարգից ախտանիշները ներառում են գլխացավ, կրկնակի տեսողություն, խանգարված վարք, գիտակցության կորուստ:Երբ hypoglycemia- ն աստիճանաբար զարգանում է, կենտրոնական նյարդային համակարգի հետ կապված փոփոխությունները գերակշռում են, և ռեակտիվ (նորեֆինեֆրինի վրա) փուլը կարող է բացակայում:
Ինսուլինոմայի նշաններ լատենտ փուլում
Ինսուլինի հարձակումների միջև ընկած ժամանակահատվածներում այն դրսևորվում է նաև տարբեր ախտանիշների և խանգարումների տեսքով: Կարևոր է իմանալ դրանք, որպեսզի բժիշկը կարողանա նշանակել օպտիմալ թերապիա: Լատենտ փուլում հիվանդների մոտ կարող են հայտնվել հետևյալ ախտանիշները.
- մկանների թուլություն կամ մկանների շարժման այլ խանգարումներ (ատաքսիա),
- գլխացավանք
- հիշողության խանգարում և մտավոր անկում,
- տեսողության խանգարում
- տրամադրության փոփոխություններ
- վերջույթների ֆլեքսիոն-էքստենսորային ռեֆլեքսների խանգարումներ,
- նիստագմուս
- ավելացել է ախորժակը և ավելորդ քաշի տեսքը,
- սեռական խանգարումներ:
Ինսուլինոման Langerhans- ի կղզիների β- բջիջների ուռուցք է, որը արտանետում է ավելորդ ինսուլինը, ինչը դրսևորվում է հիպոգլիկեմիկ ախտանիշների հարձակումներով: Առաջին անգամ, միմյանցից զուգահեռ և անկախ, Հարիսը (1924) և Վ. Ա. Օպելը (1924) նկարագրեցին հիպերինսուլիզմի ախտանիշային բարդույթը:
1927 թ.-ին Ուիլդեր et al- ը, ուսումնասիրելով ինսուլինոմա ունեցող հիվանդի ուռուցքի քաղվածքները, նրանց մեջ հայտնաբերեց մեծ քանակությամբ ինսուլինի պարունակություն: Ֆլոյդ et al. (1964), ուսումնասիրելով նույն հիվանդների արձագանքը տոլբուտամիդին, գլյուկագոնին և գլյուկոզին, նշել է նրանց արյան բարձր մակարդակի ինսուլինի մակարդակը:
1929-ին կատարվեց առաջին հաջող գործողությունը (Գրեհեմ) `ինսուլին արտադրող ենթաստամոքսային գեղձի ուռուցքը հեռացնելու համար: Անցան տարիներ ծանր հետազոտություններ, մինչդեռ հիվանդության կլինիկական պատկերը, դրա ախտորոշման և վիրաբուժական բուժման մեթոդները ձեռք բերեցին որոշակի ուրվագիծ: Գրականության մեջ կարող եք գտնել տարբեր տերմիններ, որոնք օգտագործվում են այս հիվանդությանը վերաբերող `ինսուլոմա, հիպոգլիկեմիկ հիվանդություն, օրգանական հիպոգլիկեմիա, հարաբերական հիպոգլիկեմիա, հիպերինսուլիզմ, ինսուլին պարունակող ինսուլոմա: «Ինսուլինոմա» տերմինը ներկայումս ընդհանուր առմամբ ընդունվում է: Գրականության մեջ եղած հաղորդումների համաձայն, այս նորագոյացությունը տեղի է ունենում նույն հաճախականությամբ և երկու սեռի մարդկանց մոտ: Այլ հետազոտողների տվյալները ցույց են տալիս, որ ինսուլինոմաները հայտնաբերվում են գրեթե 2 անգամ ավելի հաճախ կանանց մոտ:
Առավել աշխատունակ տարիքի մարդկանց մեծ մասը ՝ 26-55 տարեկան, տառապում է ինսուլինոմայից: Երեխաները տառապում են ինսուլինոման չափազանց հազվադեպ:
Լանգերհանի կղզիների β-բջիջներից ուռուցքների կլինիկական դրսևորումների պաթոֆիզիոլոգիական հիմքը դրանց բացատրությունն է գտնում այս նորագոյացությունների հորմոնալ գործունեության մեջ: Չհնազանդվելով ֆիզիոլոգիական մեխանիզմներին, որոնք կարգավորում են հոմեոստազը գլյուկոզի մակարդակի վերաբերյալ, β-բջջային ադենոմաները հանգեցնում են քրոնիկական հիպոգլիկեմիայի զարգացմանը: Քանի որ ինսուլինոմայի սիմպտոմատոլոգիան հիպերինսուլինեմիայի և հիպոգլիկեմիայի արդյունք է, պարզ է դառնում, որ յուրաքանչյուր առանձին դեպքում հիվանդության կլինիկական դրսևորումների ծանրությունը ցույց է տալիս հիվանդի անհատական զգայունությունը ինսուլինի նկատմամբ և արյան շաքարի պակասը: Մեր դիտարկումները ցույց տվեցին, որ հիվանդները տարբեր ձևերով հանդուրժում են արյան գլյուկոզի անբավարարությունը: Հասկանալի են նաև ախտանիշների ծայրահեղ պոլիմորֆիզմի պատճառները, ինչպես նաև դրանցից մեկի կամ մյուսի գերակշռությունը հիվանդության ընդհանուր ախտանիշային համալիրում: Արյան գլյուկոզան անհրաժեշտ է մարմնի բոլոր օրգանների և հյուսվածքների, հատկապես ՝ ուղեղի համար: Մարմինը մտնող գլյուկոզի ամբողջ 20% -ը ծախսվում է ուղեղի աշխատանքի վրա: Ի տարբերություն մարմնի այլ օրգանների և հյուսվածքների, ուղեղը չունի գլյուկոզի պաշարներ և չի օգտագործում անվճար ճարպաթթուներ ՝ որպես էներգիայի աղբյուր: Հետևաբար, երբ ծառի կեղեվը դադարում է 5-7 րոպե գլյուկոզա ստանալուց, նրա բջիջներում անդառնալի փոփոխություններ են տեղի ունենում. Ծառի կեղեվակի առավել տարբերակված տարրերը մահանում են:
Գիտլերը և նրա գործընկերները հայտնաբերեցին ախտանիշների երկու խումբ, որոնք զարգանում են հիպոգլիկեմիայի պատճառով:Առաջին խումբը ներառում է հալեցման պայմաններ, թուլություն, դողալ, ցնցումներ, քաղց, ուժեղ գրգռվածություն: Հեղինակն այս ախտանիշների զարգացումը կապում է ռեակտիվ հիպերդրենալինեմիայի հետ: Խանգարումներ, ինչպիսիք են գլխացավը, տեսողության խանգարումը, խառնաշփոթությունը, անցողիկ կաթվածը, ատաքսիան, գիտակցության կորուստը, կոմայի մեջ, համակցված են երկրորդ խմբում: Հիպոգլիկեմիայի հետզհետե զարգացող ախտանիշներով գերակշռում են կենտրոնական նյարդային համակարգի (CNS) հետ կապված փոփոխությունները, իսկ սուր հիպոգլիկեմիայի դեպքում գերակշռում են ռեակտիվ հիպերդրենալինեմիայի ախտանիշները: Ինսուլինոզով հիվանդների մոտ սուր հիպոգլիկեմիայի զարգացումը հակացուցված մեխանիզմների և կենտրոնական նյարդային համակարգի հարմարվողական հատկությունների խզման արդյունք է:
Հեղինակներից շատերը համարում են ինսուլինոմայի կլինիկան և սիմպտոմատոլոգիան `շեշտը դնելով հիպոգլիկեմիայի նոպաների դրսևորումների վրա, սակայն միջանկյալ ժամանակահատվածում նկատվող ախտանիշների ուսումնասիրությունը ոչ պակաս կարևոր է, քանի որ դրանք արտացոլում են քրոնիկ հիպոգլիկեմիայի վնասակար ազդեցությունը կենտրոնական նյարդային համակարգի վրա:
Ինսուլինոմայի ամենատարածված նշանները ճարպակալումն է և ախորժակի բարձրացումը: O. V. Nikolaev- ը (1962) կիսում է ենթաստամոքսային գեղձի ինսուլին արտադրող ուռուցքների հետ համախտանիշի ամբողջ ախտանիշները լատենտային շրջանի դրսևորումներում և ծանր հիպոգլիկեմիայի ժամանակաշրջանի նշանների մեջ: Այս հայեցակարգը արտացոլում է հիվանդների մոտ նկատվող հարաբերական բարեկեցության փուլերը, որոնք պարբերաբար փոխարինվում են հիպոգլիկեմիայի կլինիկորեն արտահայտված դրսևորումներով:
1941-ին Ուիպպլը նկարագրեց ախտանիշների եռյակը, որն առավելագույնս ինտեգրվում է ինսուլինոմայի կլինիկական դրսևորումների տարբեր ասպեկտների, ինչպես նաև հրապարակեց հիպոգլիկեմիայի հարձակման պահին արյան շաքարի մակարդակի ուսումնասիրության արդյունքները:
- Ինքնաբուխ հիպոգլիկեմիայի հարձակումների առաջացումը դատարկ ստամոքսի վրա կամ ուտելուց 2-3 ժամ հետո:
- Հարձակման ժամանակ արյան շաքարը իջնում է 50 մգ% -ից ցածր:
- Հարձակումը դադարեցնել ներերակային գլյուկոզի կամ շաքարի միջոցով:
Նյարդահոգեբուժական խանգարումները հիպերինսուլիզմով, ինչպես նաև ինսուլինոմայով, առաջատար տեղ են գրավում լատենտային փուլում: Այս հիվանդության նյարդաբանական ախտանիշներն են կենտրոնական տիպի VII և XII զույգ գանգուղեղային նյարդերի անբավարարությունը, ջիլ և պերիոստեալի ասիմետրիկությունը, անհավասարությունը կամ որովայնի ռեֆլեքսների նվազումը: Երբեմն նկատվում են Բաբինսկու, Ռոսոլիմոյի, Մարինեսկու-Ռադովիչի և ավելի քիչ այլոց պաթոլոգիական ռեֆլեքսները: Որոշ հիվանդներ ունեն պիրամիդային անբավարարության ախտանիշներ ՝ առանց պաթոլոգիական ռեֆլեքսների: Որոշ հիվանդների մոտ հայտնաբերվել է զգայունության խանգարումներ, որոնք բաղկացած էին մաշկի հիպերալգիայի գոտիների, C3, D4, D12, L2-5- ի տեսքից: Զախարիին-Գեդ գոտիները, որոնք բնորոշ են ենթաստամոքսային գեղձի ենթաստամոքսային գեղձին (D7-9), նկատվում են միայնակ հիվանդների մոտ: Horizontalողունային խանգարումները հորիզոնական նիստագմուսի և վերևի paresis- ի տեսքով առաջանում են հիվանդների մոտավորապես 15% -ում: Նյարդաբանական վերլուծությունը ցույց է տալիս, որ ուղեղի ձախ կիսագունդը ավելի զգայուն է հիպոգլիկեմիկ պայմանների նկատմամբ, ինչը բացատրում է նրա ախտահարումների ավելի մեծ հաճախականությունը `համեմատած աջի հետ: Հիվանդության ծանր դեպքերում նկատվել են երկու կիսագնդերի պաթոլոգիական գործընթացում համակցված ներգրավվածության ախտանիշներ: Որոշ տղամարդկանց մոտ հիվանդության սրման հետ մեկտեղ զարգացել է էրեկցիայի դիսֆունկցիան, որն արտահայտվում է հատկապես այն հիվանդների մոտ, որոնց մոտ հիպոգլիկեմիկ պայմանները գրեթե ամեն օր տեղի են ունեցել: Ինսուլինով հիվանդ ունեցող ինտերակտիվ ժամանակահատվածում նյարդաբանական խանգարումների վերաբերյալ մեր տվյալները բնութագրվում էին պոլիմորֆիզմով և այս հիվանդության համար բնորոշ որևէ ախտանիշի բացակայությամբ: Այս վնասվածքների աստիճանը արտացոլում է մարմնի նյարդային բջիջների անհատական զգայունությունը արյան գլյուկոզի մակարդակի նկատմամբ և ցույց է տալիս հիվանդության ծանրությունը:
Ինտերակտիվ ժամանակահատվածում ավելի բարձր նյարդային գործունեության խախտումը դրսևորվում էր հիշողության և մտավոր անբավարարության անկմամբ, շրջապատի նկատմամբ անտարբերության, մասնագիտական հմտությունների կորստով, ինչը հաճախ հիվանդներին ստիպում էր զբաղվել ավելի քիչ հմուտ աշխատուժով, իսկ երբեմն էլ հանգեցնում էր հաշմանդամության: Ծանր դեպքերում հիվանդները չեն հիշում, թե ինչ է պատահել իրենց հետ, և երբեմն նրանք նույնիսկ չեն կարող տալ իրենց անունը և ծննդյան տարեթիվը: Հիվանդության ընթացքի ուսումնասիրությունը ցույց տվեց, որ հիվանդության ծանրությունը, և դրա ծանրությունը, որն իր հերթին կախված է հիվանդի անհատական զգայունությունից արյան գլյուկոզի պակասից և փոխհատուցող մեխանիզմների ծանրությունից, խիստ կարևոր է հոգեկան խանգարումների զարգացման մեջ:
Հիպոգլիկեմիայի հարձակման դրսից դուրս գրված հիվանդների էլեկտրացանցաֆալոգրաֆները (դատարկ ստամոքսի վրա կամ նախաճաշից հետո) հայտնաբերել են բարձր լարման արտանետումներ O- ալիքների, տեղական սուր ալիքների և կտրուկ ալիքների արտանետումների, իսկ հիպոգլիկեմիայի հարձակման ժամանակ, նկարագրված EEG փոփոխություններին զուգահեռ, հայտնվել է բարձրավոլտ դանդաղ գործողություն, որը մեծ մասամբ հարձակման բարձրության վրա գտնվող հիվանդներն արտացոլվել են ամբողջ ձայնագրության ընթացքում:
Ինսուլինոմայի համար բնորոշ մշտական ախտանիշներից մեկը համարվում է սովի զգացողություն: Այսպիսով, մեր հիվանդների մեծ մասը նախահարձակությունից առաջ ավելացել էր ախորժակը ՝ զգալով սովի զգացողություն: Նրանց 50% -ը մարմնի քաշի ավելցուկ ուներ (10-ից 80%) հաճախակի սնունդ (հիմնականում ածխաջրեր) պատճառով: Պետք է ընդգծել, որ որոշ հիվանդներ օրական ուտում էին մինչև 1 կգ կամ ավելի շաքար կամ քաղցրավենիք: Ի տարբերություն այս դիտարկումների, որոշ հիվանդներ զզվում էին սննդից ՝ մշտական խնամք պահանջելով և նույնիսկ գլյուկոզի և սպիտակուցային հիդրոլիզատների ներերակային ինֆուզիոն ՝ ծայրահեղ սպառման պատճառով:
Այսպիսով, ոչ մեծ ախորժակը, ոչ էլ քաղցի զգացումը չեն կարող համարվել այս հիվանդության համար բնորոշ ախտանիշներ, չնայած դրանք կարող են առաջանալ առանձին դիտարկումներով: Ախտորոշիչ իմաստով, ավելի կարևոր է հիվանդի ցուցումը, որ նա միշտ իր հետ քաղցր բան ունի: Մեր հիվանդների մեծ մասը միշտ տանում էին քաղցրավենիք, խմորեղեն, շաքար: Որոշ ժամանակ անց որոշ հիվանդներ հակադարձում էին այս տեսակի սննդին, բայց նրանք չէին կարողանա հրաժարվել այն վերցնելուց:
Աղքատ սնունդը աստիճանաբար հանգեցրեց քաշի ավելացման և նույնիսկ ճարպակալման: Այնուամենայնիվ, ոչ բոլոր հիվանդներն ունեին մարմնի ավելորդ քաշը, նրանցից ոմանց մոտ դա նորմալ էր և նույնիսկ նորմայից ցածր: Մենք նկատեցինք քաշի կորուստը ավելի հաճախ `նվազեցված ախորժակ ունեցող անհատների, ինչպես նաև սննդի նկատմամբ հակակշիռ ունեցող հիվանդների մոտ:
Որոշ հիվանդների մոտ կարող են նկատվել մկանային ցավեր, ինչը շատ հեղինակներ են կապում մկանային հյուսվածքի տարբեր այլ դեգեներատիվ գործընթացների զարգացման և դրա փոխանակումը կապի հյուսվածքի հետ:
Այս հիվանդության մասին բժիշկների ցածր տեղեկացվածությունը հաճախ հանգեցնում է ախտորոշման սխալների. Իսկ ինսուլինոմա ունեցող հիվանդները երկար և անհաջող բուժվում են հիվանդությունների լայն տեսականիով: Սխալ ախտորոշումները կատարվում են հիվանդների կեսից ավելին:
Ինսուլինոմայի ախտորոշում
Անամնեզից նման հիվանդների հետազոտությունը ցույց է տալիս հարձակման սկզբի ժամանակը, դրա փոխհարաբերությունները սննդի ընդունման հետ: Առավոտյան հիպոգլիկեմիկ հարձակման զարգացումը, ինչպես նաև հաջորդ կերակուրը բաց թողնելիս, ֆիզիկական և հոգեկան սթրեսով, կանանց մոտ menstrual- ի նախօրեին վկայում է հօգուտ ինսուլինոմայի: Ինսուլինոմայի ախտորոշման գործում ֆիզիկական հետազոտության մեթոդները էական դեր չեն խաղում ուռուցքի փոքր չափի պատճառով:
Ինսուլինոմայի ախտորոշման հարցում մեծ կարևորություն է տրվում ֆունկցիոնալ ախտորոշիչ թեստերի անցկացմանը:
Բուժումից առաջ արյան շաքարի մակարդակի պահպանումն ուսումնասիրելիս հիվանդների ճնշող մեծամասնությունում նվազում է հայտնաբերվել 60 մգ% -ից ցածր: Պետք է նշել, որ նույն հիվանդի մոտ տարբեր օրերին արյան շաքարի մակարդակը տարբեր էր և կարող էր նորմալ լինել:Հսկայական մեծամասնության արյան շիճուկում ինսուլինի մակարդակը որոշելու ժամանակ նշվել է դրա պարունակության աճ, բայց որոշ դեպքերում, կրկնակի ուսումնասիրություններով, նկատվել են նաև նրա նորմալ արժեքները: Արյան մեջ շաքարի և ինսուլինի ծոմ պահելու նման տատանումները, ըստ երևույթին, կարող են կապված լինել տարբեր օրերին ինսուլինոմաների անհավասար հորմոնալ գործունեության հետ, ինչպես նաև հակացուցված մեխանիզմների հետագա հեգնանքների հետ:
Ամփոփելով ծերության, լեվինի, տոլբուտամիդի և գլյուկոզայի թեստերի ընթացքում ինսուլինոմաներով հիվանդների համար ստացված ուսումնասիրությունների արդյունքները, կարող ենք եզրակացնել, որ ինսուլինոմաների համար ամենաարժեքավոր և մատչելի ախտորոշիչ թեստը ծոմապահության թեստն է, որը բոլոր հիվանդների մոտ ուղեկցվել է հիպոգլիկեմիայի հարձակման զարգացումով `կտրուկ անկմամբ արյան շաքար, չնայած ինսուլինի մակարդակը այս թեստում հաճախ մնում է անփոփոխ ՝ համեմատած դրա հարձակման հետ համեմատած դրա արժեքի հետ: Ինսուլինով հիվանդ ունեցող լեուսինով և տոլբուտամիդով կատարված թեստը հանգեցնում է արյան շիճուկի ինսուլինի մակարդակի զգալի աճին և արյան շաքարի մակարդակի էական նվազմանը `հիպոգլիկեմիայի հարձակման զարգացումով, այնուամենայնիվ, այս թեստերը դրական արդյունքներ չեն տալիս բոլոր հիվանդների մոտ: Գլյուկոզի ծանրաբեռնվածությունը ախտորոշիչ իմաստով պակաս ցուցիչ է, չնայած այն ունի որոշակի արժեք, երբ համեմատվում է այլ ֆունկցիոնալ թեստերի և հիվանդության կլինիկական նկարի հետ:
Ինչպես ցույց են տվել մեր ուսումնասիրությունները, ոչ բոլոր դեպքերում, երբ ինսուլինոմաների ախտորոշումը կարելի է ապացուցված համարել, կա ինսուլինի ավելացված արժեքներ:
Վերջին տարիների ուսումնասիրությունները ցույց են տվել, որ պրովինսուլինի և C- պեպտիդի սեկրեցիայի ցուցանիշները ավելի արժեքավոր են ինսուլինոմայի ախտորոշման հարցում, իսկ իմունորակտիվ ինսուլինի (IRI) արժեքները սովորաբար գնահատվում են գլիկեմիայի մակարդակի հետ միաժամանակ:
Որոշվում է ինսուլինի հարաբերակցությունը գլյուկոզի: Առողջ մարդկանց մոտ այն միշտ 0.4-ից ցածր է, մինչդեռ ինսուլինոմա ունեցող հիվանդների մեծ մասում այն գերազանցում է այս ցուցանիշը և հաճախ հասնում է 1-ի:
Վերջերս մեծ նշանակություն է տրվել թեստին C- պեպտիդի ճնշմամբ: 1 ժամվա ընթացքում հիվանդը ներարկվում է ինսուլինով `0,1 լ / կգ արագությամբ: 50% -ից պակաս C- պեպտիդով նվազումով, կարելի է ենթադրել ինսուլինոման առկայություն:
Ինսուլին արտադրող ենթաստամոքսային գեղձի ուռուցքների ճնշող մեծամասնությունը չի գերազանցում 0,5-2 սմ տրամագիծը, ինչը նրանց բարդացնում է վիրահատությունների ընթացքում հայտնաբերելը: Այսպիսով, առաջին և երբեմն երկրորդ և երրորդ վիրահատությունների հիվանդների 20% -ում ուռուցքը հնարավոր չէ հայտնաբերել:
Չարորակ ինսուլինոմաները, որոնց երրորդ մասը մետաստազիզացվում է, տեղի են ունենում դեպքերի 10-15% -ի դեպքում: Ինսուլինի արդիական ախտորոշման համար հիմնականում օգտագործվում են երեք մեթոդ ՝ անգիոգրաֆիկ, պորտալային համակարգի կաթետերացում և ենթաստամոքսային գեղձի հաշվարկված տոմոգրաֆիա:
Ինսուլինի անգիոգրաֆիկ ախտորոշումը հիմնված է այս նորագոյացությունների և դրանց մետաստազների հիպերվասկուլյացիայի վրա: Ուռուցքի զարկերակային փուլը ներկայացված է վնասվածքի տարածքում հիպերտոֆիզացված, ուռուցք սնուցող զարկերակի և անոթների բարակ ցանցի առկայությամբ: Մազանոթային փուլը բնութագրվում է նեոպլազմում հակադրվող միջոցի տեղական կուտակումով: Երակային փուլը դրսևորվում է ջրահեռացման ուռուցքային երակային առկայությամբ: Ամենից հաճախ ինսուլինոման հայտնաբերվում է մազանոթային փուլում: Անգիոգրաֆիկ հետազոտության մեթոդը հնարավորություն է տալիս ախտորոշել ուռուցք դեպքերի 60-90% դեպքերում: Ամենամեծ դժվարությունները ծագում են ուռուցքների փոքր չափերով ՝ մինչև 1 սմ տրամագծով և ենթաստամոքսային գեղձի գլխի դրանց տեղայնացման հետ:
Ինսուլինի տեղայնացման բարդությունը և դրանց փոքր չափսը դժվարացնում են դրանց նույնականացումը ՝ օգտագործելով հաշվարկված տոմոգրաֆիա: Նման ուռուցքները, որոնք տեղակայված են ենթաստամոքսային գեղձի հաստության մեջ, չեն փոխում դրա կազմաձևը, և ռենտգենյան ճառագայթների կլանման գործակիցը չի տարբերվում գեղձի նորմալ հյուսվածքից, ինչը նրանց բացասական է դարձնում:Մեթոդի հուսալիությունը 50-60% է: Որոշ դեպքերում դիմել է պորտալային համակարգի կաթետերիզացման, ենթաստամոքսային գեղձի տարբեր բաժանմունքների երակներում ԻԻՀ մակարդակի որոշման համար: IRI- ի առավելագույն արժեքով կարելի է դատել գործող նորագոյացության տեղայնացման մասին: Տեխնիկական դժվարությունների պատճառով այս մեթոդը սովորաբար օգտագործվում է նախորդ ուսումնասիրություններից ստացված բացասական արդյունքների համար:
Ինսուլինի ախտորոշման մեջ սոնոգրաֆիան տարածված չէ հիվանդների ճնշող մեծամասնության ավելաքաշի պատճառով, քանի որ ճարպային շերտը հանդիսանում է ուլտրաձայնային ալիքի նշանակալի խոչընդոտ:
Հարկ է նշել, որ արդի ախտորոշումը `օգտագործելով ժամանակակից հետազոտական մեթոդներ ինսուլիններով հիվանդների 80-95% դեպքերում, թույլ է տալիս որոշել վիրահատությունից առաջ ուռուցքային գործընթացի չարորակությունը (մետաստազները):
Ինսուլինոմայի դիֆերենցիալ ախտորոշումն իրականացվում է ոչ ենթաստամոքսային գեղձի ուռուցքով (լյարդի ուռուցքների, վերերիկամային խցուկների ուռուցքներ, տարբեր mesenchymoma): Այս բոլոր պայմաններում նկատվում է հիպոգլիկեմիա: Ոչ ենթաստամոքսային գեղձի ուռուցքները տարբերվում են ինսուլինից իրենց չափսերով. Որպես կանոն, դրանք մեծ են (1000-2000 գ): Նման չափերը լյարդի ուռուցքային կեղևի և տարբեր մեսենխիմոմաների ուռուցքներ են: Նման չափի նորագոյացությունները հեշտությամբ հայտնաբերվում են ֆիզիկական հետազոտության մեթոդներով կամ սովորական ռադիոլոգիական մեթոդներով:
Մեծ դժվարություններ են առաջանում ինսուլինոմայի ախտորոշման մեջ `ինսուլինի պատրաստուկների թաքնված էկզոգեն օգտագործմամբ: Ինսուլինի էկզոգեն օգտագործման հիմնական ապացույցը հիվանդի արյան մեջ ինսուլինին հակամարմինների առկայությունն է, ինչպես նաև C- պեպտիդի ցածր պարունակությունը `ընդհանուր IRI- ի բարձր մակարդակով: Ինսուլինի և C- պեպտիդի էնդոգեն սեկրեցումը միշտ հավասարաչափ հարաբերակցության մեջ է:
Ինսուլինոմի դիֆերենցիալ ախտորոշման մեջ առանձնահատուկ տեղ է գրավում երեխաների մոտ հիպոգլիկեմիան, որը ենթաստամոքսային գեղձի ծորան էպիթելի ընդհանուր տրանսֆորմացիայի շնորհիվ է b- բջիջների մեջ: Այս երևույթը կոչվում է ոչ idioblastosis: Վերջինս կարող է հաստատվել միայն ձևաբանական ձևով: Կլինիկականորեն այն դրսևորվում է որպես ծանր, դժվար է շտկել հիպոգլիկեմիան, ինչը մեզ ստիպում է անհապաղ միջոցներ ձեռնարկել ենթաստամոքսային գեղձի հյուսվածքի ծանրությունը նվազեցնելու համար: Վիրահատության ընդհանուր ընդունված ծավալը կազմում է 80-95% գեղձի ռեզեկցիա:
Ինսուլինոմայի բուժում
Ինսուլինոմայի պահպանողական թերապիան ներառում է հիպոգլիկեմիկ պայմանների թեթևացում և կանխարգելում, և ուռուցքային պրոցեսի վրա ազդեցությունը տարբեր հիպերգլիկեմիկ գործակալների, ինչպես նաև հիվանդների ավելի հաճախակի սննդի միջոցով: Ավանդական հիպերգլիկեմիկ գործակալները ներառում են adrenaline (epinephrine) և norepinephrine, գլյուկագոն (գլյուկագեն 1 մգ հիպոկիտ), գլյուկոկորտիկոիդներ: Այնուամենայնիվ, նրանք տալիս են կարճաժամկետ ազդեցություն, և դրանց մեծ մասի պարանտերային կառավարումը սահմանափակում է դրանց օգտագործումը: Այսպիսով, գլյուկոկորտիկոիդների հիպերգլիկեմիկ ազդեցությունը դրսևորվում է թմրամիջոցների մեծ դոզաններ օգտագործելիս, որոնք առաջացնում են կուշինգոիդ դրսևորումներ: Որոշ հեղինակներ նշում են դրական ազդեցություն դիֆենիլհիդանտոինի (դիֆենինի) գլիցեմիայի վրա `400 մգ / օր դեղաչափով, ինչպես նաև դիազօքսիդ (հիպստրատ, պրոգլիկեմ): Այս ոչ diuretic benzothiazide- ի հիպերգլիկեմիկ ազդեցությունը հիմնված է ուռուցքային բջիջներից ինսուլինի սեկրեցիայի արգելքի վրա: Դեղը օգտագործվում է 100-600 մգ / օր դեղաչափով 3-4 դոզաներում: Առկա է 50 և 100 մգ պարկուճներում: Շնորհիվ հիպերգլիզեմիկ ազդեցության պատճառով դեղը ի վիճակի է տարիներ շարունակ պահպանել արյան մեջ գլյուկոզի նորմալ մակարդակը: Այն մարմնում ջուր պահելու հատկություն ունի `նվազեցնելով նատրիումի արտանետումը և հանգեցնում է edematous համախտանիշի զարգացմանը: Հետևաբար, դիազօքսիդի օգտագործումը պետք է համակցված լինի diuretics- ի հետ:
Չարորակ մետաստատիկ ենթաստամոքսային գեղձի ուռուցք ունեցող հիվանդների մոտ քիմիաթերապևտիկ դեղամիջոցը ՝ streptozotocin (L. E.Broder, S. K. Carter, 1973): Դրա գործողությունը հիմնված է ենթաստամոքսային գեղձի կղզի բջիջների ընտրովի ոչնչացման վրա: Հիվանդների 60% -ը քիչ թե շատ զգայուն է դեղամիջոցի նկատմամբ:
Հիվանդների կեսում նկատվել է ուռուցքի և դրա մետաստազների չափի օբյեկտիվ անկում: Դեղը կառավարվում է ներերակային միջոցով ինֆուզիոն միջոցով: Կիրառական դեղաչափեր `ամեն օր` մինչև 2 գ, և իհարկե `մինչև 30 գ, ամեն օր կամ շաբաթական: Ստրեպտոզոտոցինի կողմնակի էֆեկտներն են սրտխառնոցը, փսխումը, նեֆրո- և հեպատոտոքսիկությունը, լուծը, հիպոքրոմիկ անեմիան: Streptozotocin- ի նկատմամբ ուռուցքի զգայունության բացակայության դեպքում կարող են օգտագործվել դոքսորուբիցինը (adriamycin, adriablastin, rastocin) (R. C. Eastman et al., 1977):
Ենթաստամոքսային գեղձի անատոմիական առանձնահատկությունները, որոնք տեղակայված են անհասանելի տարածքում, մի շարք կենսական օրգանների հարևանությամբ, նրա աճող զգայունությունը վիրաբուժական տրավմաների, հյութի մարսողական հատկությունների, լայնածավալ նյարդային պլեքսուսների հարևանության հետ, և ռեֆլեքսոգեն գոտիների հետ կապը զգալիորեն բարդացնում են վիրահատական վիրահատությունների կատարումը այս օրգանի վրա և բարդացնում վերքերի բուժման հետագա ընթացքի թեթևացում: Ենթաստամոքսային գեղձի անատոմիական և ֆիզիոլոգիական առանձնահատկությունների կապակցությամբ գործնական ռիսկի նվազեցման հարցերը դառնում են առաջնային նշանակություն: Վիրաբուժական միջամտության ընթացքում ռիսկի նվազեցումը հասնում է համապատասխան նախապատվության նախապատրաստման, անեսթեզիայի առավել ռացիոնալ մեթոդի ընտրության, մանիպուլյացիաների նվազագույն տրավման հասնելու դեպքում ուռուցք որոնելիս և հեռացնելիս, ինչպես նաև հետվիրահատական շրջանում իրականացնել կանխարգելիչ և բուժական միջոցառումներ:
Այսպիսով, մեր տվյալների համաձայն, ինսուլինի մակարդակը մեծապես մեծանում է ինսուլինոմով հիվանդների մոտ, իսկ արյան շաքարի մակարդակը ՝ նվազում: Ծոմապահության քննության ընթացքում հիպոգլիկեմիկ առգրավումները տեղի են ունեցել ծոմապահության սկսվելուց 7-ից 50 ժամ հետո, հիվանդների մեծ մասում `12-24 ժամ հետո:
Գրեթե բոլոր հիվանդների մոտ լյուցինի բերանային վարչությունը 0,2 գ մեկ դոզանով 1 կգ մարմնի քաշի ուղեկցությամբ ուղեկցվել է ինսուլինի մակարդակի բարձրացմամբ և արյան շաքարի կտրուկ անկմամբ `թմրանյութը ընդունելուց հետո 30-60 րոպե անց` հիպոգլիկեմիայի հարձակման զարգացման միջոցով:
Տոլբուտամիդի ներերակային կառավարումը հիվանդների ճնշող մեծամասնության մեջ առաջացրել է արյան ինսուլինի զգալի աճ և շաքարի պարունակության նվազում `նմուշի սկզբից 30-120 րոպե հետո հիպոգլիկեմիայի հարձակման զարգացման արդյունքում:
Ինսուլինով հիվանդների մոտ ախտորոշման նմուշների համեմատությունը ցույց տվեց թեստի ամենամեծ արժեքը սովից:
Հետվիրահատական շրջանում ռեցիդիվ լինելու դեպքում ծոմապահության, լեչինի, տոլբուտամիդով թեստերի ընթացքում արյան շաքարի և ինսուլինի մակարդակի փոփոխությունը նույնն էր, ինչ մինչ գործողությունը:
Վիրաբուժական բուժումից առաջ և դրանից հետո անցկացված էլեկտրացանցաֆալոգրաֆիական հետազոտությունների տվյալների համեմատությունը ցույց է տվել, որ հիվանդների ավելի երկար տևողությամբ հիվանդներ և հաճախ հիպոգլիկեմիայի կրկնվող հարձակումներով որոշ հիվանդներ մնում են ուղեղի անդառնալի օրգանական փոփոխությունները: Վաղ ախտորոշմամբ և ժամանակին վիրաբուժական բուժմամբ, կենտրոնական նյարդային համակարգի փոփոխությունները անհետանում են, ինչի մասին վկայում են EEG ուսումնասիրությունների տվյալները:
Հետագա վերլուծությունը ենթադրում է ինսուլինով բուժման վիրաբուժական մեթոդի բարձր արդյունավետություն և դրանց հեռացումից հետո այդ նորագոյացությունների ռեցիդիվների հարաբերական հազվադեպություն: Ինսուլինիայի հեռացումից հետո 56 հիվանդից 45-ը (80.3%) անցել է կլինիկական վերականգնում:
Ինսուլինի հիմնական արմատական բուժումը վիրաբուժական է: Պահպանողական թերապիան նշանակվում է անգործունակ հիվանդների համար ՝ վիրահատությունից հիվանդին հրաժարվելու դեպքում, ինչպես նաև վիրահատության ընթացքում ուռուցքը հայտնաբերելու անհաջող փորձերի դեպքում:
R. A. Manusharova, Բժշկական գիտությունների դոկտոր, պրոֆեսոր
ՌՄԱՊՈ, Մոսկվա
Գրականության հարցերի վերաբերյալ կապվեք հրատարակչի հետ:
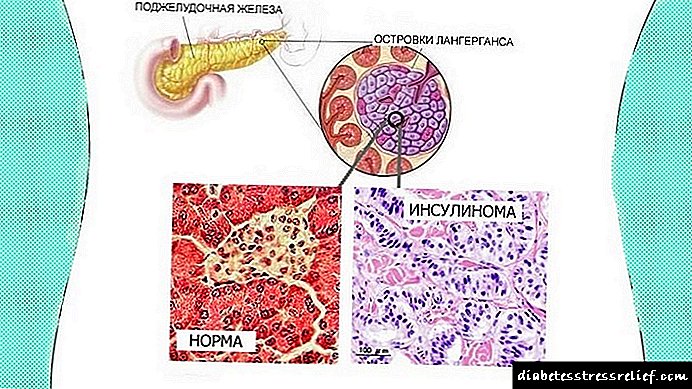
Ինսուլինոման ենթաստամոքսային գեղձի բարորակ ուռուցք է, որն ինսուլինը անվերահսկելիորեն թաքցնում է արյան մեջ և հրահրում է հիպոգլիկեմիկ համախտանիշ:
Ընդհանուր բնութագիր
Հիվանդության հետ հիպոգլիկեմիկ առգրավումները ուղեկցվում են սառը քրտինքով, դողալով, տախիկարդիայով, վախի և սովի զգացումով, պարեստեզիայով, տեսողական, խոսքի և վարքային պաթոլոգիաներով, իսկ ծանր դեպքերում կարող են առաջանալ ցնցումներ և նույնիսկ կոմա:
Անկառավարելի ինսուլինի արտադրությունը ուղեկցվում է վերածննդաբերական և նյարդոգլիկոպենիկ դրսևորումների համալիրի `հիպոգլիկեմիկ համախտանիշի ձևավորմամբ:
Ենթաստամոքսային գեղձի ինսուլինոմները կազմում են հորմոնալ ակտիվ ենթաստամոքսային գեղձի ուռուցքների ընդհանուր թվի 70-75% -ը: Այն շատ ավելի հաճախ է նկատվում ավելի բարձր տարիքում գտնվող մարդկանց մոտ (40-60 տարեկան): Ըստ վիճակագրության ՝ ուռուցքների միայն 10% -ը չարորակ է:
Ինսուլինոման կարող է առաջանալ ենթաստամոքսային գեղձի ցանկացած մասում (մարմին, գլուխ, պոչ), շատ հազվադեպ է, որ այն արտամոքսայական է, այսինքն. ձմռանը, ստամոքսի կամ տասներկումատնյա պատի պատը, փայծաղի դարպասը, լյարդը: Նորագոյացությունների չափը սովորաբար 1,5-ից 2 սմ է:
Հիվանդության ընթացքում առանձնանում են համեմատական բարեկեցության փուլերը, որոնք փոխարինվում են հիպոգլիկեմիայի և ռեակտիվ հիպերդրենալինեմիայի դրսևորումներով: Ինչ վերաբերում է լատենտային ժամանակաշրջանին, ապա դրանում ինսուլինոմայի միակ դրսևորումը կարող է աճել ախորժակը, իսկ արդյունքում `ճարպակալումը:
Ինսուլինոմայի ախտանիշ է սուր հիպոգլիկեմիկ հարձակումը `կենտրոնական նյարդային համակարգի հարմարվողական մեխանիզմների խզման արդյունք, որը տեղի է ունենում դատարկ ստամոքսի վրա` սննդի ընդունման երկարատև ընդմիջումից հետո, հիմնականում առավոտյան: Հարձակման ժամանակ արյան գլյուկոզան ընկնում է 2,5 մմոլ / լ-ից ցածր:
Ուռուցքի նշանները հաճախ նման են հոգեկան և նյարդաբանական տարբեր խանգարումների և հայտնվում են.
- խառնաշփոթ,
- գլխացավանք
- ատաքսիա (շարժումների թույլ համակարգում),
- մկանների թուլություն:
Երբեմն ինսուլինոմա ունեցող անձանց մոտ հիպոգլիկեմիայի հարձակումը կարող է ուղեկցվել հոգեմոմոտորային ագիտացիայի միջոցով և ունենալ այնպիսի դրսևորումներ, ինչպիսիք են.
- հալյուցինացիաներ
- կատաղություն աղաղակում է
- շարժիչային անհանգստություն
- չկարգավորված ագրեսիա,
- էյֆորիա:
Սիմպաթիկ-երիկամային համակարգը պատասխանում է ծանր հիպոգլիկեմիայի `սառը քրտինքի, ցնցումների, տախիկարդիայի, վախի, պարեստեզիայի (այտուց և կծկող սենսացիաների) տեսքով: Եվ հարձակման դեպքում կարող է առաջանալ էպիլեպտիկ առգրավում, գիտակցության կորուստ և նույնիսկ կոմա: Որպես կանոն, հարձակումը ընդհատվում է գլյուկոզի ներերակային ներարկման միջոցով, բայց երբ նա վերականգնում է գիտակցությունը, հիվանդը չի հիշում տեղի ունեցածը:
Հիպոգլիկեմիայի հարձակման ժամանակ սրտամկանի ինֆարկտը կարող է առաջանալ նույնիսկ սրտի սուր թերսնման արդյունքում: Բացի այդ, կան նյարդային համակարգի տեղական վնասման նշաններ, ինչպիսիք են հեմիպլեգիան և աֆազիան: Եվ քրոնիկ հիպոգլիկեմիայի դեպքում հիվանդների մոտ խաթարվում է նյարդային համակարգի գործունեությունը (ինչպես կենտրոնական, այնպես էլ ծայրամասային), ինչը կարող է ազդել համեմատական բարեկեցության փուլի ընթացքի վրա:
Ինտերակտիվ ժամանակահատվածում ախտանիշներն են ՝ միալգիա, տեսողության խանգարում, ապատիա, հիշողության անկում և մտավոր ունակություններ:
Նույնիսկ այտուցը հեռացնելուց հետո, որպես կանոն, մնում է էնցեֆալոպաթիան և հետախուզության նվազումը, ինչը հանգեցնում է նախկին սոցիալական կարգավիճակի և մասնագիտական հմտությունների կորստին: Հաճախ կրկնվող հիպոգլիկեմիկ առգրավումները կարող են առաջացնել անզորություն տղամարդկանց մոտ:
Ախտանիշները շատ առումներով նման են այլ հիվանդությունների դրսևորումներին, ուստի հիվանդները սխալմամբ կարող են ախտորոշվել գլխուղեղի ուռուցքի, էպիլեպսիայի, վեգետանոթային դիստոնիայի, ինսուլտի, դիենեսֆալիկ համախտանիշի, սուր փսիխոզի, նյարդաստենիայի, նեյրոգենֆեկցիայի մնացորդային հետևանքների և այլն:
Ի՞նչ է ինսուլինոման:
Ինսուլինոման մի տեսակ ուռուցք է: Նորագոյացությունը մեծ քանակությամբ թաքցնում է ինսուլինը (ինչը վնասակար է մարմնի ընդհանուր վիճակի համար):Ինսուլինի կուտակումը, որը չի համապատասխանում նորմերին, հանգեցնում է հիպոգլիկեմիայի (արյան շիճուկում գլյուկոզի մակարդակը ընկնում է):
Հիվանդության ամենատարածված ձևը ենթաստամոքսային գեղձի ինսուլինոման է: Այլ օրգաններում, օրինակ, լյարդի կամ հաստ աղիքի հատվածում, հիվանդությունը զարգանում է շատ ավելի հաճախ:
Հիվանդությունն ունի բնորոշ «լսարան»: 25-ից 55 տարեկան մարդիկ ռիսկի են դիմում: Երեխաների և դեռահասների շրջանում նման հիվանդությունը ծայրահեղ հազվադեպ դրսևորումներ ունի: Մասնագետները նշում են, որ 90% դեպքերում նման ուռուցքը լուրջ սպառնալիք չէ, քանի որ այն բարորակ է:
Խնդրում ենք նկատի ունենալ. Մի մոռացեք, որ մարմնի ցանկացած նորագոյացություններ վնասում են նրան: Անկախ ուռուցքի բնույթից ՝ այն պետք է բուժվի, որոշեք առաջնային պատճառը (կամ պատճառները) և փորձեք պաշտպանվել ձեզ պաթոգենից:
Բժիշկները նշում են, որ այս ուռուցքի դրսևորումը կարող է մատնանշել էնդոկրին գեղձի հետ կապված խնդիրներ: Դուք պետք է անցկացնեք համապարփակ փորձաքննություն, անցնեք համապատասխան թեստեր և անցեք բուժման ցանկալի մեթոդին:
Հիվանդության ախտանիշներն ու նշանները
Ենթաստամոքսային գեղձի ինսուլինոման ընթանում է հետևյալ բնորոշ ախտանիշներով.
- հիպոգլիկեմիայի նոպաներ, որոնք առաջացել են հիվանդի արյան մեջ ինսուլինի ավելացմամբ,
- ընդհանուր թուլության և հոգնածության սուր անխոհեմ հարձակումների առաջացում,
- սրտի palpitations (տախիկարդիա),
- ավելացել է քրտինքը
- անհանգստություն և վախ
- ուժեղ սովի զգացում:
Վերոհիշյալ բոլոր ախտանիշները անհետանում են հիվանդներին ուտելուց հետո: Հիվանդության ամենավտանգավոր ընթացքը համարվում է այն հիվանդների մոտ, ովքեր չեն զգում հիպոգլիկեմիայի վիճակը: Այդ իսկ պատճառով, նման հիվանդները չեն կարող ժամանակին ուտել ՝ իրենց վիճակը նորմալացնելու համար:
Երբ արյան գլյուկոզի մակարդակը նվազում է, հիվանդի վարքագիծը կարող է դառնալ անհամարժեք: Նրանց տանջում են հալյուցինացիաները, որոնք ուղեկցվում են շատ երևակայական և վառ նկարներով: Կա դյուրին քրտնարտադրություն, աղիացում, կրկնակի տեսողություն: Հիվանդը կարող է բռնի կերպով ուտել ուրիշներից: Արյան գլյուկոզի հետագա նվազումով, տեղի է ունենում մկանների տոնայնության աճ, կարող է զարգանալ էպիլեպտիկ առգրավում:
Արյան ճնշումը բարձրանում է, աշակերտները նոսրացնում և տախիկարդիան ավելանում է: Եթե հիվանդին ժամանակին բժշկական օգնություն չի ցուցաբերվում, կարող է առաջանալ հիպոգլիկեմիկ կոմա: Գիտակցությունը կորցնում է, աշակերտները նոսրացնում են, մկանների տոնայնությունը նվազում է, քրտնարտադրությունը կանգ է առնում, սրտի և շնչառական ռիթմի խանգարում է առաջանում, արյան ճնշումը նվազում է:
Եթե առաջանում է հիպոգլիկեմիկ կոմա, ապա հիվանդը կարող է զարգացնել ուղեղային այտուց:
Բացի հիպոգլիկեմիայի հարձակումներից, ինսուլինոմայի մեկ այլ կարևոր նշան է համարվում մարմնի քաշի բարձրացումը (ճարպակալման զարգացումը):
Կարևոր կետը հիվանդության ժամանակին ախտորոշումն է ՝ հիպոգլիկեմիայի նոպաները կանխելու և կոմայի կամ հոգեվիճակի զարգացումը կանխելու համար: Գլյուկոզի պակասը բացասաբար է անդրադառնում ուղեղի նեյրոնների վրա: Այդ պատճառով հիվանդության հաճախակի կոմա կարող է հրահրել ցնցող ախտանիշի զարգացում, պարկինսոնիզմ և դիսցիպլորային էնցեֆալոպաթիա: Հիպոգլիկեմիկ հարձակմամբ կարող է զարգանալ սրտամկանի ինֆարկտ:
Ուռուցքը հեռացնելու գործողությունից հետո կարող են պահպանվել էնցեֆալոպաթիայի նշաններ և հետախուզության անկում: Սա կարող է հանգեցնել մասնագիտական հմտությունների և սոցիալական կարգավիճակի կորստի:
Հաճախ տղամարդկանց մոտ հիպոգլիկեմիայի կրկնվող ժամանակահատվածները կարող են հանգեցնել իմպոտենցիայի:
Հիվանդության ախտորոշում
Ենթաստամոքսային գեղձի ինսուլինոման շատ դժվար է ախտորոշել: Հիվանդության առաջին ախտանիշներից հիվանդը շտապ հոսպիտալացվում է: Առաջին 24-72 ժամվա ընթացքում նա նշանակվում է ծոմապահություն բժիշկների հսկողության ներքո:

Այս հիվանդությունը ախտորոշելու համար օգտագործվում են հետևյալ ախտորոշիչ միջոցները.
- Արյան ստուգում `արյան մեջ ինսուլինի և գլյուկոզի մակարդակը որոշելու համար:
- Համակարգչային և մագնիսական ռեզոնանսային պատկերացում և ուլտրաձայնային հետազոտություն: Այս մեթոդները թույլ են տալիս ճշգրիտ որոշել ուռուցքի տեղը:
- Որոշ դեպքերում կատարվում է ախտորոշիչ լապարոտոմիա կամ լապարոսկոպիա:
Հիվանդությունների բուժում
Ինսուլինոմաների հիմնական բուժումը վիրահատությունն է: Վիրահատության ընթացքում ինսուլինոմաները հանվում են: Վիրահատության ծավալը կախված է ուռուցքի չափից և տեղակայությունից:
Ինսուլինոմաները հանելու համար օգտագործվում են գործողությունների հետևյալ տեսակները.
- ինսուլինոմեկտոմիա (ուռուցքի հայտնաբերում),
- ենթաստամոքսային գեղձի հեռացում,
Գործողության արդյունավետությունը գնահատվում է `գործողության ընթացքում արյան մեջ գլյուկոզի մակարդակը որոշելով:
Հետվիրահատական բարդությունների թվում կարելի է նշել.
Եթե վիրահատությունը ինչ-ինչ պատճառներով չի կարող իրականացվել, պահպանման բուժումը նշանակվում է բուժման համար:
Պահպանողական բուժման էությունը հիմնված է հետևյալի վրա.
- հիվանդի պատշաճ ռացիոնալ սնուցում,
- հիպոգլիկեմիկ հարձակումների ժամանակին հեռացում,
- դեղամիջոցներ `ուղեղի նյութափոխանակության գործընթացները բարելավելու համար:
Սովորաբար հիպոգլիկեմիայի նոպաները թեթևացնելը իրականացվում է քաղցրավենիքի կամ մի բաժակ տաք քաղցր թեյի միջոցով: Եթե կա հիվանդի գիտակցության խախտում, բժիշկը նշանակում է ներերակային գլյուկոզի լուծույթ:

Եթե հիվանդը տանջվում է հոգեվիճակի հարձակումներից, շտապ է շտապ օգնություն անվանել:
Հիվանդության կանխատեսում
Շատ դեպքերում ուռուցքը հեռացնելու գործողությունից հետո կանխատեսումը բարենպաստ է և հիվանդը վերականգնվում է:
Հետվիրահատական մահացությունը մեծ չէ: Ռեցիդիվը զարգանում է շատ հազվադեպ: Չարորակ ինսուլինոմաներով կանխատեսումը աղքատ է:
Հիվանդությամբ հիվանդ մարդիկ պետք է գրանցվեն էնդոկրինոլոգի և նյարդաբանի հետ, ուտեն հավասարակշռված դիետա և մոռանան վատ սովորությունների մասին: Բացի այդ, նրանք ամեն տարի պետք է անցնեն ֆիզիկական հետազոտություն և վերահսկեն արյան մեջ գլյուկոզի մակարդակը:
Ինսուլինոման չարորակ է (դեպքերի 15% -ում), ինչպես նաև բարորակ (85-90%) ուռուցք, որը զարգանում է Լանգերհանսի կղզիների բջիջներում: Այն ունի ինքնավար հորմոնալ գործունեություն և առաջացնում է հիպերինսուլիզմ: Ինսուլինը սկսում է անվերահսկելիորեն առանձնանալ, ինչը հանգեցնում է հիպոգլիկեմիկ սինդրոմի `այսպես կոչված, նեյրոգլիկոպենիկ և adrenergic ախտանիշների համադրությանը:
Հորմոնալ գործունեությամբ ենթաստամոքսային գեղձի բոլոր ուռուցքների շարքում ինսուլինոմը կազմում է մոտ 70%:
Դրանց 10% -ը կազմում են բազմակի էնդոկրին ադենոմատոզի առաջին տիպի մասը: Ամենից հաճախ ինսուլինոման զարգանում է 40-ից 60 տարեկան մարդկանց մոտ, շատ հազվադեպ է հանդիպում երեխաների մոտ:
Ինսուլինոման կարելի է գտնել ենթաստամոքսային գեղձի ցանկացած մասում (պոչ, գլուխ, մարմին): Երբեմն նա կարող է ունենալ ենթաստամոքսային գեղձի տեղայնացում, օրինակ ՝ փայծաղի դարպասում, ստամոքսի պատի, տասներկումատնյա աղիքի, լյարդի, ձվածեղի պատում: Որպես կանոն, նորագոյացության չափը հասնում է 1,5 - 2 սմ:
Ինսուլինոմայում հիպոգլիկեմիայի մեխանիզմը
Այս պայմանի զարգացումը բացատրվում է նրանով, որ տեղի է ունենում ուռուցքի b- բջիջների կողմից ինսուլինի անվերահսկելի սեկրեցիա: Սովորաբար, եթե արյան մեջ գլյուկոզի մակարդակը նվազում է, ապա նվազում է նաև ինսուլինի արտադրությունը և արյան մեջ նրա արտազատումը:
Ուռուցքային բջիջներում այս մեխանիզմը արժեզրկվում է, և շաքարի համակենտրոնացման նվազումով ինսուլինի սեկրեցումը չի արգելվում, ինչը հանգեցնում է հիպոգլիկեմիկ համախտանիշի զարգացմանը:
Առավել սուր հիպոգլիկեմիան զգացվում է ուղեղի բջիջների կողմից, որոնք օգտագործում են գլյուկոզան որպես հիմնական էներգիայի աղբյուր: Այս առումով ուռուցքի զարգացման հետ մեկտեղ սկսվում է նեյրոգլիկոպենիան, իսկ կենտրոնական նյարդային համակարգում ձգձգվող գործընթացով տեղի են ունենում դիստրոֆիկ փոփոխություններ:
Հիպոգլիկեմիայի հետ հակացուցված միացությունները արտազատվում են արյան մեջ `հորմոններ գլյուկագոն, նորեֆինեֆրին, կորտիզոլ, ինչը հանգեցնում է մակերիկամների ախտանիշների առաջացման:
Ինսուլինոման թերապիա
Սովորաբար, ինսուլինոման պահանջում է վիրաբուժական բուժում:Գործողության ծավալը կախված է ինսուլինոմայի չափից և դրա գտնվելու վայրից: Որոշ դեպքերում կատարվում է ինսուլինեկտոմիա (ուռուցքի էնդուկացիա) և երբեմն ենթաստամոքսային գեղձի վերացում:
Գործողության հաջողությունը գնահատվում է միջամտության ընթացքում դինամիկորեն որոշելու գլյուկոզի կոնցենտրացիան:
Հետվիրահատական բարդությունների շարքում են.
ենթաստամոքսային գեղձի ենթաստամոքսային գեղձի նեկրոզ, և եթե դրա մեջ բարդություն է ախտորոշվում: ,
- որովայնի թարախակույտ
- ենթաստամոքսային գեղձի ֆիստուլ
- պերիտոնիտ:
Եթե ինսուլինոման անգործունակ է, ապա բուժումն իրականացվում է պահպանողականորեն, կանխվում է հիպոգլիկեմիան, հարձակումները դադարեցվում են գլյուկագոնի, ադրենալինի, գլյուկոկորտիկոիդների, նորեֆինեֆրինի օգնությամբ: Նախնական փուլերում հիվանդներին սովորաբար խորհուրդ է տրվում վերցնել ածխաջրերի ավելացված քանակություն:
Չարորակ ինսուլինոմաների համար քիմիաթերապիան կատարվում է դոքսորուբիցինի կամ streptozotocin- ով:
Ինսուլինոմայի կանխատեսում
Ինսուլինիայի արտազատումից հետո կլինիկական վերականգնման հավանականությունը 65-ից 80% է: Որքան շուտ ուռուցքը ախտորոշվի և վիրահատվի, ավելի հեշտությամբ կարող են շտկվել նյարդային համակարգի փոփոխությունները:
Վիրահատությունից հետո ճակատագրական է տեղի ունենում դեպքերի 5-10% -ում: Հիվանդների 3% -ում կարող է առաջանալ ռեցիդիվ:
Դեպքերի 10% -ի դեպքում կարող է առաջանալ չարորակ այլասերվածություն, մինչդեռ սկսվում է ուռուցքի կործանարար աճը, և հեռավոր օրգաններում և համակարգերում հայտնվում են մետաստազներ:
Չարորակ ուռուցքների դեպքում կանխատեսումը սովորաբար աղքատ է. Հիվանդների միայն 60% -ը գոյատևում է ևս երկու տարի:
Հիվանդության պատմություն ունեցող մարդիկ գրանցվում են նյարդաբան և էնդոկրինոլոգ: Նրանք պետք է հավասարակշռեն իրենց սննդակարգը, դուրս գան վատ սովորություններից և անցնեն տարեկան բժշկական հետազոտություններ ՝ արյան մեջ գլյուկոզի մակարդակը որոշելու համար:
Մարմնի կողմից սինթեզված ավելցուկային ինսուլինը կարող է առաջանալ տարբեր պատճառներով: Հիպոգլիկեմիան (ինսուլինի ավելցուկով պայմանավորված պայման) կարող է լինել առաջին ազդանշանը, որ հիվանդի մարմնում հայտնվել է բարորակ ուռուցք ՝ ինսուլինոմա:
Ինսուլինոման շատ հազվադեպ է, ուստի այն չի կարելի վերագրել ընդհանուր պաթոլոգիաների քանակին: Որպես կանոն, այն զարգանում է 45 տարեկանից բարձր մարդկանց մոտ: Ինսուլինոման կարող է վերածվել չարորակ ուռուցքի, բայց դա տեղի է ունենում հիվանդների ոչ ավելի, քան 7% -ի մոտ:
Ուռուցքի հայտնվելը հանգեցնում է հորմոնալ խանգարումների, որի արդյունքում մեծանում է ինսուլինի սինթեզը: Ինսուլինի ավելցուկը մշտական է և կարող է առաջացնել հիպոգլիկեմիա:
Հետևյալ ախտանիշները կօգնեն որոշել հիպոգլիկեմիան.
- գլխացավ և գլխապտույտ,
- հանկարծակի թուլություն և քնկոտություն,
- խանգարված համակենտրոնացում,
- աճող քաղց
- անհանգստության զգացում:
Եթե ժամանակի ընթացքում այս պայմանը չդադարեցվի, գլյուկոզի մակարդակը կիջնի ավելի ու նույնիսկ կարող է զարգանալ հիպոգլիկեմիկ կոմա:
Այսպիսով, նախ հայտնվում է ուռուցք, որը խթանում է ինսուլինի արտադրությունը և առաջացնում է հիպոգլիկեմիա: Ինսուլինոմաների առաջացման պատճառները դեռ լիովին չեն հասկացվում:
Երկու հիվանդություն
Բարորակ ուռուցքը էնդոկրինոլոգիական հիվանդություն է և բուժվում է էնդոկրինոլոգի կողմից: Նորագոյացությունը առաջացնում է հորմոնների սինթեզի խախտում, ուստի թերապիան ընտրվում է էնդոկրինոլոգի կողմից: Բարորակ ինսուլինոմայի հիմնական ռիսկը հիպոգլիկեմիայի զարգացումն է: Գլյուկոզի կոնցենտրացիայի կտրուկ անկումը կարող է ունենալ բացասական հետևանքներ ՝ մինչև կոմա, ինչը կարող է ճակատագրական լինել:
Բացի հորմոնալից, իզնուլոման կարող է լինել ուռուցքային բնույթ: Այս դեպքում մետաստազների վտանգ կա, ինչպես ցանկացած չարորակ նորագոյացություն:
Ինսուլինոմայի գտնվելու վայրը ենթաստամոքսային գեղձն է, ուստի ախտորոշումը ներառում է ենթաստամոքսային գեղձի զննում և հյուսվածքների կառուցվածքի որոշում:
Սիմպտոմատոլոգիա
Հիվանդության դրսևորումները կարող են տարբեր լինել `կախված հետևյալ գործոններից.
- արտազատվող նյութի (ինսուլին) գործունեության մակարդակը,
- այն ժամանակահատվածից, երբ ուռուցքը գտնվում է ներկայումս (նստակյացություն / սրացում),
- նորագոյացությունների չափը,
- մարմնի անհատական բնութագրերը:
 Ախտանիշներից մեկը `հիպոգլիկեմիայի նոպաները հաճախակիանում են:
Ախտանիշներից մեկը `հիպոգլիկեմիայի նոպաները հաճախակիանում են:Հիմնական ցուցանիշները, որոնք արձակվում են ինսուլինոմայով.
- հիպոգլիկեմիայի նոպաներ: Նրանց դրսևորման հաճախականությունը ուտելուց հետո յուրաքանչյուր 3 ժամ է,
- շիճուկի գլյուկոզի մակարդակը 50 մգ է:
Մեկ այլ դրսևորում `հիպոգլիկեմիայի ախտանիշների արգելափակում` որոշակի քանակությամբ շաքար վերցնելով:
Ինչպե՞ս է բուժումը
Եթե կասկածում եք, որ հիվանդը ունի ինսուլինոմա, եթե անընդհատ հիպոգլիկեմիայի ախտանիշներ կան, ապա պետք է գնաք բժշկի և անցնեք համապարփակ հետազոտություն:
Եթե իզնուլինոման հաստատվել է ախտորոշմամբ, բուժումը սկսվում է ուռուցքի բնույթը որոշելուց հետո: Բարորակ ուռուցքը անմիջապես վիրահատվում է: Հետագա բուժումը ուղղված է հիպոգլիկեմիայի ախտանիշների վերացմանը և դրա հետևանքներին: Գործողությունը հաճախ առաջացնում է մի շարք բարդություններ, ուստի բուժումը ներառում է նաև դրանց վերացում: Բուժումը պահանջում է նաև նյարդաբանի խորհրդատվություն, քանի որ ուռուցքը հաճախ բարդություններ է հաղորդում նյարդային համակարգին:
Որպես կանոն, բարորակ իզուլինոման լավ է արձագանքում բուժմանը: Պաթոլոգիայի ռեցիդիվը տեղի է ունենում շատ հազվադեպ դեպքերում:
Չարորակ ինսուլինոման նույնպես պահանջում է որակյալ բուժում, բայց այս դեպքում ոչ մի մասնագետ չի կարող երաշխավորել թերապիայի հաջող արդյունքը: Բուժումն իրականացվում է ուռուցքաբանի կողմից:
Եթե ինսուլինի կասկածներ կան, ապա հարկավոր չէ սպասել, որ ուռուցքն անցնի ինքնուրույն: Բժիշկին ժամանակին այցելելը կարող է փրկել հիվանդի կյանքը:
Երբ բժիշկ տեսնել:
Ժամանակին բուժումը և ախտորոշումը թույլ կտան ժամանակին հայտնաբերել ինսուլինը, ներառյալ չարորակ: Ամբողջ բուժման արդյունքը կախված է նրանից, թե որքան արագ է չարորակ ինսուլինոմա ունեցող հիվանդը դիմում մասնագետին:
Երբ հայտնվում են հիպոգլիկեմիայի առաջին ախտանիշները, անհրաժեշտ է այցելել էնդոկրինոլոգ:
Վաղ ուռուցքի սահմանումը կօգնի խուսափել մետաստազների զարգացումից և ուռուցքը ժամանակին բուժել քաղցկեղային բնույթով:
Պետք չէ մտածել, որ բարորակ իզուլյուլոման վտանգավոր չէ: Առանց որակյալ բուժման, հիպոգլիկեմիայի հաճախությունը կավելանա, և դա հղի է լուրջ բարդություններով ՝ մինչև կոմա: Կան դեպքեր, երբ հիվանդը, ընկնելով կոմայի մեջ, դիմել է բժշկի, և միայն այս փուլում է հայտնաբերվել ինսուլինոմա:
Կանխարգելում և կանխատեսում

Որպես կանոն, ինսուլինոմաների ժամանակին բուժումը օգնում է խուսափել հիվանդության հետագա կրկնությունից: Այնուամենայնիվ, իզուլյուլոմայի հեռացումից հետո հաճախ զարգանում են ենթաստամոքսային գեղձի հիվանդություններ, ինչպիսիք են պանկրեատիտը: Դրանք պահանջում են երկար և որակյալ բուժում, ինչպես նաև կենսակերպ և սննդային ճշգրտումներ:
Neoplasm- ի զարգացման պատճառները դեռ չեն հայտնաբերվել, ուստի կանխարգելման մեթոդներ գոյություն չունեն: Անհնար է խուսափել ուռուցքի զարգացումից, այնուամենայնիվ, ձեր սեփական առողջության վրա պատշաճ ուշադրությամբ, կարող եք ժամանակին հայտնաբերել պաթոլոգիան և անցկացնել բուժում:
Կարևոր է պարբերաբար չափել արյան գլյուկոզի մակարդակը և վերահսկել ենթաստամոքսային գեղձի արտադրած ինսուլինի քանակը: Բավական է, որ առողջ մարդը տարին մեկ անգամ թեստեր հանձնի ՝ հորմոնի և արյան շաքարի մակարդակը որոշելու համար, որպեսզի հանգիստ լինի իր առողջության համար:
Որպեսզի իմանալ կանխատեսումը, այն պետք է հասկանալ ինսուլինոմա `ինչպես բացահայտել և ինչ է դա: Եթե ուռուցքը բարորակ է, դեպքերի 70% -ի դեպքում լիարժեք վերականգնումը տեղի է ունենում, բայց հիվանդը ամբողջ կյանքի ընթացքում գրանցվել է տեղի էնդոկրինոլոգի մոտ և ժամանակ առ ժամանակ պետք է ենթարկվի ենթաստամոքսային գեղձի: 30% դեպքերում նկատվում է հիվանդության ռեցիդիվ:
Եթե հիվանդությունը ուռուցքային բնույթ ունի, ապա կանխատեսումը այնքան վարդագույն չէ, որքան մենք կցանկանայինք: Երեքից երկու դեպքում էլ ուռուցքը հնարավոր չէ հեռացնել:Թերապիան հաճախ ձախողվում է ուշ ախտորոշման պատճառով, իսկ դեպքերի 40% -ում հիվանդությունը ավարտվում է մահվան հետևանքով:
Ախտորոշումը բաղկացած է թեստից `48- կամ 72-ժամյա ծոմ պահելով` գլյուկոզի և ինսուլինի մակարդակի չափման և հետագա էնդոսկոպիկ ուլտրաձայնի չափմամբ: Բուժումը վիրաբուժական է (հնարավորության դեպքում):
Ինսուլինոմայի բոլոր դեպքերի շարքում 80% -ը ունի մեկ հանգույց, և հայտնաբերվելու դեպքում բուժումը հնարավոր է իրականացնել: 10% ինսուլինը չարորակ է: Ինսուլինոմաները զարգանում են 1 / 250,000 հաճախականությամբ: I MEN տիպով ինսուլինոմաները ավելի հաճախ բազմապատկվում են:
Էկզոգեն ինսուլինի գաղտնի կառավարումը կարող է առաջացնել հիպոգլիկեմիայի դրվագներ ՝ նմանելով ինսուլինոմայի նկարին:
Ենթաստամոքսային գեղձի ինսուլինոմայի տարածվածությունը
Ինսուլինի ընդհանուր հաճախությունը փոքր է `տարեկան 1-2 դեպք 1 միլիոն մարդու վրա, բայց դրանք կազմում են ենթաստամոքսային գեղձի բոլոր հայտնի հորմոնալ ակտիվ ուռուցքների գրեթե 80% -ը: Դրանք կարող են լինել ինչպես միայնակ (սովորաբար ինքնաբուխ ձևեր), այնպես էլ բազմակի (հաճախ `ժառանգական), ինչը վիրահատությունից առաջ ստեղծում է ախտորոշիչ դժվարություններ: Ինսուլինոմաները տեղայնացված են ենթաստամոքսային գեղձի մեջ, բայց 1-2% դեպքերում դրանք կարող են զարգանալ ectopic հյուսվածքից և ունենալ ենթաստամոքսային գեղձի տեղայնացում:
Ինսուլինոման հաճախակի կոմպոզիտային կառույց է MEN սինդրոմի տիպ I- ից, որը ներառում է նաև պարաթիրոիդ գեղձերի հորմոնալ ակտիվ ուռուցքներ, ադենոհիպոֆիզ և վերերիկամային ծառի կեղեվ (ուռուցքային) առավելագույն ուռուցքներ (առավել հաճախ ՝ հորմոնալ անգործուն):
Հիվանդների մեծ մասում ինսուլինոման բարորակ է, 10-20% -ում այն ունի չարորակ աճի նշաններ: Ավելի քան 2-3 սմ տրամագծով ինսուլինոմաները հաճախ չարորակ են:
Ենթաստամոքսային գեղձի ինսուլինոմայի դասակարգում
ICD-10- ում հետևյալ վերնագրերը համապատասխանում են ինսուլինոմային:
- C25.4 ենթաստամոքսային գեղձի կղզիների բջիջների չարորակ նորագոյացություն:
- D13.7 ենթաստամոքսային գեղձի կղզու բջիջների բարորակ նորագոյացություն:
Ինսուլինոման օրգանական հիպերինսուլիզմի համախտանիշի ամենատարածված պատճառն է, որը բնութագրվում է ծանր HS- ով, հիմնականում գիշերը և դատարկ ստամոքսի վրա, այսինքն. բավականաչափ երկար արագ անցնելուց հետո: Հիպերինսուլիզմը ինսուլինի էնդոգեն հիպերպրոդուկցիա է, ինչը հանգեցնում է արյան մեջ նրա կոնցենտրացիայի ավելացմանը (հիպերինսուլինեմիա) `հիպոգլիկեմիայի ախտանիշային բարդության զարգացման մեծ հավանականությամբ: Օրգանական հիպերինսուլիզմը ձևավորվում է մորֆոլոգիական կառուցվածքների հիման վրա, որոնք մեծ քանակությամբ ինսուլին են արտադրում: Ի հավելումն ինսուլինոմաների, օրգանական հիպերինսուլիզմի ավելի հազվագյուտ պատճառներն են ադենոմատոզը և կղզյակային բջիջների տարրերի հիպերպլազիան `ոչ իդիոբլաստոզ:
Գործնական նպատակներով առանձնանում է հիպերինսուլիզմի ֆունկցիոնալ ձևը, որը շատ դեպքերում բնութագրվում է ավելի բարորակ ընթացքով և կանխատեսմամբ (Աղյուսակ 3.21):
Ինսուլինոմայի ախտանիշները
Ինսուլինոմայի հիմնական դրսևորումը հիպոգլիկեմիայի հարձակումն է, որը պայմանավորված է հիվանդների արյան մեջ ինսուլինի մեծ պարունակությամբ: Հիվանդները զգում են հանկարծակիի ընդհանուր թուլության, հոգնածության հանկարծակի հարձակումներ, որոնք ուղեկցվում են տախիկարդիայով (սրտի արագ բաբախում), քրտնում, վախ և անհանգստություն: Միևնույն ժամանակ, հիվանդները ծանր քաղց են զգում: Ուտելուց հետո ինսուլինոմայի բոլոր այս ախտանիշները անհապաղ անհետանում են:
Ինսուլինոմայի ամենավտանգավոր ընթացքը հիվանդների մոտ, ովքեր չեն զգում հիպոգլիկեմիայի վիճակը: Այս առումով նրանք չեն կարող ժամանակին սնունդ ընդունել և կայունացնել իրենց վիճակը: Արյան մեջ գլյուկոզի համակենտրոնացման հետագա նվազումով նրանց վարքագիծը դառնում է անբավարար: Հիվանդները ունենում են հալյուցինացիաներ, որոնք ուղեկցվում են բավականին պայծառ և երևակայական նկարներով: Կա աղքատություն, դյուրին քրտնարտադրություն, կրկնակի տեսողություն: Հիվանդը կարող է բռնի գործողություններ ձեռնարկել շրջապատողների նկատմամբ, որպեսզի նրանց թալանեն սնունդից:
Արյան շիճուկում գլյուկոզի մակարդակի հետագա անկումը հանգեցնում է մկանների տոնուսի բարձրացման ՝ մինչև զարգացած էպիլեպտիկ առգրավում:Տախիկարդիան մեծանում է, արյան ճնշումը բարձրանում է, և աշակերտները նոսրացնում են:
Եթե հիվանդին չի տրամադրվում բժշկական օգնություն, ապա տեղի է ունենում հիպոգլիկեմիկ կոմա: Գիտակցությունը կորցնում է, աշակերտները նոսրացնում են, մկանների տոնայնությունը նվազում է, քրտնարտադրությունը դադարեցնում է, սրտի բաբախյունը և շնչառության ռիթմը խանգարվում են, արյան ճնշումը նվազում է: Հիպոգլիկեմիկ կոմայի ֆոնի վրա հիվանդը կարող է զարգացնել ուղեղային այտուց:
Բացի հիպոգլիկեմիայի հարձակումներից, ինսուլինոմայի մեկ այլ ախտանիշ է մարմնի քաշի բարձրացումը ՝ մինչև ճարպակալման զարգացումը:
Շատ կարևոր է, որ ոչ միայն հիվանդները, այլև նրանց անմիջական ընտանիքը լավ իմանան ինսուլինոմայի ախտանիշները, այնպես որ նրանք կարող են անհապաղ ընդհատել հիպոգլիկեմիայի հարձակումը ՝ կանխելով պսիխոզի կամ կոմայի զարգացումը:
Գլյուկոզայի անբավարարությունը բացասաբար է անդրադառնում ուղեղի նեյրոնների վրա: Հետևաբար, ինսուլինոմայով հաճախակի և երկարատև կոմա կարող է հանգեցնել հիվանդին զարգացնել դիսցիրկուլյարային էնցեֆալոպաթիա, պարկինսոնիզմ և ցնցող համախտանիշ:
Ինսուլինոմա `բուժում
Ինսուլինոմայի հիմնական բուժումը վիրահատությունն է: Իր ընթացքի ընթացքում ուռուցքը հանվում է առողջ հյուսվածքների սահմաններում:
Այն դեպքերում, երբ ինչ-ինչ պատճառներով ինսուլինոմաների վիրաբուժական բուժումը հնարավոր չէ իրականացնել, պահպանողական թերապիա հնարավոր չէ: Այն բաղկացած է հիվանդների ռացիոնալ սնուցումից, հիպոգլիկեմիայի հարձակումների ժամանակին թեթևացումից, թմրամիջոցների թերապայից, որոնք ուղղված են ուղեղում նյութափոխանակության գործընթացների բարելավմանը:
Հիպոգլիկեմիայի հարձակումը դադարեցնելու համար ավելի հեշտ է հիվանդին առաջարկել մի բաժակ քաղցր տաք թեյ կամ քաղցրավենիք: Արգելափակված գիտակցության դեպքում գլյուկոզայի լուծույթը պետք է իրականացվի ներերակային: Հոգեվիճի կամ հիպոգլիկեմիկ կոմայի հարձակման զարգացումով շտապօգնության խումբը պետք է անհապաղ կանչվի:
Տեսանյութը YouTube- ից `հոդվածի թեմայի վերաբերյալ.
- ենթաստամոքսային գեղձի կղզիների β-բջիջների հորմոնապես ակտիվ ուռուցք, ինսուլին արտազատելով ավելցուկով և հանգեցնելով հիպոգլիկեմիայի զարգացմանը: Ինսուլինոմայով հիպոգլիկեմիկ առգրավումները ուղեկցվում են դողալով, սառը քրտինքով, քաղցի և վախի զգացումով, տախիկարդիայով, պարեստեզիայով, խոսքի, տեսողական և վարքային խանգարումներով, ծանր դեպքերում `ցնցումներ և կոմա: Ինսուլինոմայի ախտորոշումն իրականացվում է ֆունկցիոնալ թեստերի միջոցով ՝ որոշելով ինսուլինի, C-պեպտիդի, պրինսուլինի և արյան գլյուկոզի մակարդակը, ենթաստամոքսային գեղձի ուլտրաձայնային հետազոտությունը, ընտրովի անգիոգրաֆիան: Ինսուլինոմայի դեպքում նշվում է վիրաբուժական բուժում `ուռուցքի էվոլյուցիա, ենթաստամոքսային գեղձի վերացում, ենթաստամոքսային գեղձի վերացում, կամ ենթաստամոքսային գեղձի ենթաստամոքսային գեղձ:
Ինսուլինոմայով հիվանդների նյարդաբանական հետազոտությունը բացահայտում է պերիոստեալի և ջիլ ռեֆլեքսների ասիմետրիա, որովայնային ռեֆլեքսների անհավասարություն կամ նվազում, Ռոսսոլիմոյի, Բաբինսկու, Մարինեսկու-Ռադովիչի, նիստագմուսի, վերևի հայացքի պերեզիա և այլն: էպիլեպսիայի, գլխուղեղի ուռուցքի, վեգետոքսային դիստոնիայի, ինսուլտի, դիենեսֆալիկ համախտանիշի, սուր փսիխոզի, նյարդաստենիայի, մնացորդային հետևանքների սխալ ախտորոշումներ CNS եւ ուրիշներ:
Ենթաստամոքսային գեղձի ինսուլինոմայի պատճառներն ու պաթոգենեզը
Հիպերինսուլինեմիայի պայմաններում ավելանում է լյարդի և մկանների մեջ գլիկոգենի ձևավորումը և ամրացումը: Ուղեղի անբավարար մատակարարումը հիմնական էներգետիկ սուբստրատի հետ ի սկզբանե ուղեկցվում է ֆունկցիոնալ նյարդաբանական խանգարումներով, այնուհետև `կենտրոնական նյարդային համակարգի անդառնալի մորֆոլոգիական փոփոխություններով` ուղեղային ասթենիայի զարգացումով և հետախուզության անկմամբ:
Ժամանակային կերակուրի բացակայության դեպքում զարգանում են տարբեր խստության հիպոգլիկեմիկության գրոհներ, որոնք դրսևորվում են նյարդոգլիկոպենիայի ախտանիշներով ուռուցքային և քոլիներգիկ ախտանիշներով: Ուղեղային ծառի կեղևի բջիջների երկարատև ուժեղ էներգիայի անբավարարության արդյունքն է դրանց այտուցը և հիպոգլիկեմիկ կոմայի զարգացումը:
Մեծահասակների մոտ ֆունկցիոնալ հիպերինսուլիզմի հիմնական պատճառները
| Պատճառները | Հիպերինսուլինեմիայի մեխանիզմները |
|---|---|
| Ստամոքսի վրա վիրաբուժական միջամտություններից հետո պայմանները, դամպինգի համախտանիշը | Մարսողական համակարգի միջոցով սննդի ընդունման ֆիզիոլոգիայի խախտում (արագացում), GLP-1- ի արտադրության ավելացում `ինսուլինի սեկրեցման էնդոգեն խթանիչ |
| Շաքարախտի նախնական փուլերը | Ինսուլինի դիմադրության պատճառով ծանր փոխհատուցող հիպերինսուլինեմիա |
| Գլյուկոզայի խթանված հիպոգլիկեմիա |
|
| Բուսական դիսֆունկցիան | Վագուսի տոնայնության բարձրացումը և ֆունկցիոնալորեն որոշված ստամոքս-աղիքային հիպերմոտելիությունը արագացված սննդի ընդունմամբ |
| Autoimmune հիպոգլիկեմիա | Ինսուլին-հակամարմինային բարդույթների կուտակում է ինսուլին բարձր կոնցենտրացիաների մեջ և դրանցից անվճար ինսուլինի պարբերաբար ազատում |
| Թմրամիջոցների չափազանց մեծ դոզան `ինսուլինի սեկրեցման խթանիչներ (PSM, կավ) | Ենթաստամոքսային գեղձի R- բջիջների սեկրեցիայի ուղղակի խթանում |
| Երիկամային քրոնիկ անբավարարություն | Երիկամներում ինսուլինազայի ձևավորման նվազեցում և էնդոգեն ինսուլինի դեգրադացիա |
Ենթաստամոքսային գեղձի ինսուլինոմայի ախտանիշներն ու նշանները
Ինսուլինոմայով հիպոգլիկեմիան զարգանում է դատարկ ստամոքսի վրա: Ախտանիշները կարող են ջնջվել և երբեմն ընդօրինակել տարբեր հոգեբուժական և նյարդաբանական խանգարումներ: Սիմպաթիկ ակտիվության աճող ախտանիշները հաճախ դրսևորվում են (ընդհանուր թուլություն, դողալ, ցնցումներ, քրտնարտադրություն, քաղց, դյուրագրգռություն):
Հատուկ ախտանիշների բացակայությունը ինսուլինոմայի ուշ ախտորոշման հիմնական պատճառներից մեկն է: Այս դեպքում հիվանդության պատմությունը կարելի է հաշվարկել տարիներ շարունակ: Կլինիկական դրսևորումների բազմազանությունից առանձնապես առանձնանում են նյարդահոգեբուժական ախտանշանները. Դիսորիվացիայի, խոսքի և շարժիչային խանգարումների դրվագներ, տարօրինակ վարք, հոգեկան կարողությունների և հիշողության անկում, մասնագիտական հմտությունների կորուստ, ամնեզիա և այլն: Այլ ախտանիշների ճնշող մեծամասնությունը (ներառյալ `սիրտ-անոթային և ստամոքս-աղիքային համակարգը) դրսևորում է սուր նեյրոգլիկոպենիա և ինքնավար ռեակցիա:
Հաճախ հիվանդները արթնանում են դժվարությամբ, երկար ժամանակ ապակողմնորոշվում են, մոնոսիլաբային պատասխանում են պարզ հարցերի կամ պարզապես չեն շփվում ուրիշների հետ: Խոսքի խառնաշփոթությունը կամ բծախնդրությունը, կրկնվող բառերի և արտահայտությունների նույն տիպը, ավելորդ միատեսակ շարժումները ուշադրություն են գրավում: Հիվանդը կարող է խանգարվել գլխացավանքից և գլխապտույտից, շրթունքների պարեստեզիայից, դիպլոպիայից, քրտնարտադրությունից, ներքին դողալու զգացումից կամ ցրտից: Կարող են լինել հոգեմետորական գրգռման և էպիլեպտիկ զավթումների դրվագներ: Կարող են առաջանալ այնպիսի ախտանիշներ, ինչպիսիք են ստամոքսում քաղցի և դատարկության զգացումը, որոնք կապված են աղեստամոքսային համակարգի ռեակցիայի հետ:
Երբ պաթոլոգիական գործընթացը խորանում է, ցնցումները, ձեռքի ցնցումները, մկանների ճոճանակները, ցնցումները հայտնվում են, կարող է զարգանալ կոմա: Հետադարձ հետգնացմամբ պայմանավորված, որպես կանոն, հիվանդները չեն կարող պատմել հարձակման բնույթի մասին:
Հաճախակի ուտելու անհրաժեշտության պատճառով հիվանդները հաճախ ճարպակալում են:
Հիվանդության տևողության բարձրացումով, ինտերակտիվ ժամանակահատվածում հիվանդների վիճակը զգալիորեն փոխվում է կենտրոնական նյարդային համակարգի ավելի բարձր կորտային գործառույթների խախտումների պատճառով. Զարգանում են մտավոր և վարքային ոլորտներում փոփոխություններ, զարգանում է հիշողությունը, վատանում է աշխատանքի մտավոր կարողությունները, աստիճանաբար կորցնում են մասնագիտական հմտությունները, կարող են զարգանալ բացասականությունը և ագրեսիան, ինչը կապված է բնութագրական հատկությունների հետ: անձը
Դիֆերենցիալ ախտորոշում
Եթե, օրգանական հիպերինսուլիզմի լաբորատոր հաստատումից հետո, ինսուլինը չի արտացոլվել, կատարվում է ենթաստամոքսային գեղձի պերկուտային կամ լապարոսկոպիկ ախտորոշիչ պունկցիայի բիոպսիա:Հետագա ձևաբանական ուսումնասիրությունը թույլ է տալիս ստեղծել օրգանական հիպերինսուլիզմի այլ պատճառներ `նեզիդիոբլաստոզ, ենթաստամոքսային գեղձի միկրոավենոմատոզ: Դիֆերենցիալ ախտորոշման ընթացքում պետք է բացառվեն մի շարք հիվանդություններ և պայմաններ, որոնք ուղեկցվում են հիպոգլիկեմիայի զարգացմամբ ՝ սով, լյարդի, երիկամների, խախտումների կտրուկ խախտումներ (գլյուկոնեոգենեզի իջեցման կամ էնդոգեն ինսուլինի նյութափոխանակության մակարդակի նվազման պատճառով), խոշոր մեզենխիմալ ուռուցքներ, որոնք օգտագործում են գլյուկոզա, վերերիկամային ծառի կեղևի անբավարարություն և խիստ հիպոթեն: շաքարախտի բուժման մեջ ավելցուկային ինսուլինի ներդրումը, զգալի քանակությամբ ալկոհոլի ընդունումը և որոշակի դեղերի մեծ չափաբաժիններով, բնածին nnye թույլ տեսողություն ունեցողների գլյուկոզի նյութափոխանակության (gluconeogenesis անսարքություններ enzymes), հակամարմիններ է ինսուլինի:
Ենթաստամոքսային գեղձի ինսուլինոմայի կանխատեսում
Բարորակ ինսուլինոմայի ժամանակին արմատական բուժմամբ, կանխատեսումը բարենպաստ է:
Ենթաստամոքսային գեղձի ինսուլինոման ակտիվ հորմոնալ ուռուցք է, որը սինթեզում է ավելցուկային ինսուլինը: Այս գործընթացը հանգեցնում է հիպոգլիկեմիայի զարգացմանը: Հիվանդը ունի առգրավումներ, որոնք առաջացնում են մարմնի ցնցում, սառը քրտինքի տեսք: Հիվանդը դժգոհում է քաղցից: Նա զարգացնում է տախիկարդիա, վախը հայտնվում է, սկսվում են տեսողության և խոսքի խանգարումները, փոխվում է վարքագիծը: Նման վնասվածքների ծանր դեպքերը հանգեցնում են նոպաների զարգացմանը, իսկ որոշ դեպքերում մարդը ընկնում է կոմայի մեջ: Այս հիվանդության բուժումը կատարվում է վիրաբուժական մեթոդներով:
Հիվանդության նշաններ
Բժիշկները դա անվանում են բարորակ կամ չարորակ ուռուցք ՝ անկախ հորմոնալ գործունեությամբ: Սովորաբար այն ունի փոքր (կղզի) ներառումների բնույթ: Դրա ազդեցությունը հանգեցնում է ավելցուկային ինսուլինի արտադրության կտրուկ աճին, և դա հիվանդին սպառնում է հիպոգլիկեմիկ համախտանիշի ախտանիշների առաջացման հետ:
Ինսուլինոմայի նշանները առավել հաճախ հայտնաբերվում են 40-ից 60 տարեկան մարդկանց մոտ: Երեխաների մոտ այս հիվանդությունը գործնականում չի առաջանում: Ուռուցքը գտնվում է ենթաստամոքսային գեղձի մեջ, և նորագոյացություն կարող է հայտնվել օրգանի ցանկացած մասում: Երբեմն ինսուլինոման զարգանում է ստամոքսի, ձմեռային կամ տասներկումատնյա պատի պատին: Որոշ դեպքերում նորագոյացությունը հայտնվում է փայծաղի դարպասների վրա կամ ազդում է լյարդի վրա: Սովորաբար, ուռուցքի չափը չի գերազանցում 15-20 մմ: Ամենից հաճախ մարդիկ ունենում են բարորակ նորագոյացություն (դեպքերի 80%): Նորագոյացությունների չարորակ տեսակներից 5-ից 10% -ը գործնականում չի բուժվում, ինչը հիվանդի համար հանգեցնում է մահվան: Բժիշկները կարող են դեղամիջոցների օգնությամբ երկարացնել նրա կյանքը 1-ից 1,5 տարի ժամկետով, բայց հիվանդը դեռ մահանում է:
Հիվանդության վաղ փուլում բժշկի ժամանակին հասանելիությամբ հիվանդը կարող է լիովին բարելավել իր առողջությունը:

Հիվանդությանը տանող գործոնները
Այս հիվանդության զարգացման պատճառները կապված են բջիջների կողմից ավելցուկային ինսուլինի բ-ի անվերահսկելի սինթեզի պատճառով հիպոգլիկեմիայի նշանների առաջացման հետ:
Եթե մարդը առողջ է, ապա արյան պլազմայում գլյուկոզի մակարդակի ցանկացած անկում հանգեցնում է ինսուլինի սինթեզի նվազմանը և արյան մեջ դրա մատակարարման սահմանափակմանը: Երբ այս բջջային կառուցվածքների հիման վրա նեոպլազմ է առաջանում, գործընթացի կարգավորումը խաթարվում է, ինչը հանգեցնում է հիպոգլիկեմիկ համախտանիշի զարգացման:
Այս գործընթացում առավել զգայուն են ուղեղի բջիջները, քանի որ նրանք ստանում են էներգիա գլյուկոզի խախտման գործընթացում: Հետևաբար ուռուցքի հայտնվելը կարող է խթան հանդիսանալ ուղեղի նեյրոնների գլիկոպենիայի առաջացման համար: Եթե այս պայմանը տևում է երկար ժամանակահատված, ապա անձի կենտրոնական նյարդային համակարգի տարբեր մասերում սկսվում են դիստրոֆիկ փոփոխություններ:
Այս ժամանակահատվածում հիվանդի վիճակի վատթարացման պատճառներն են հորմոնների արյան մեջ արտազատումը, ինչպիսիք են կորտիզոնը, նորեֆինեֆրինը և այլ նյութեր: Հիվանդության ձևավորման վերը նշված երկու պատճառներից մեկը լրացնում են միմյանց:Դրանք հստակ դրսևորվում են չարորակ ուռուցք ունեցող հիվանդների մոտ:
Հարձակման ժամանակ անձը կարող է զարգացնել սրտամկանի ինֆարկտ: Դա պայմանավորված է սրտի մկանների արագ շրջանառության խանգարումով: Երբեմն մարդը զարգացնում է նյարդային համակարգի վնասվածքներ (օրինակ ՝ աֆազիա, հեմիպլեգիա), որը բժիշկներն ի սկզբանե ընդունում են որպես ինսուլտի ախտանիշ:
Ուռուցքի նշաններ
Հիվանդության հիմնական ախտանիշները հետևյալն են.
- Մարդու բնականոն վիճակի և կլինիկական, գլիկեմիայի արտահայտված հարձակումների կամ արյան մեջ ադրենալինի բարձր մակարդակի այլընտրանքային փուլերի տեսք:
- Հիվանդի արագ ճարպակալում և աճում է ախորժակը:
Հիպոգլիկեմիկ հարձակման սուր տիպը զարգանում է մեծ քանակությամբ ինսուլինի տեսքի պատճառով, որը չի արտազատվում մարմնից: Այս դեպքում վնասվածքը տարածվում է ուղեղի բջիջներում: Այս երևույթի ախտանիշները հետևյալն են.
- Հարձակումը սովորաբար դրսևորվում է առավոտյան, երբ մարդը դեռ ուտելու ժամանակ չունի:
- Հարձակումը կարող է առաջանալ սննդի երկարատև բացակայությունից, մինչդեռ հիվանդի արյան մեջ գլյուկոզի քանակը կտրուկ ընկնում է:
Եթե հիվանդությունը ազդում է ուղեղի նեյրոնների վրա, ապա ախտանշանները հետևյալն են.
- Հիվանդը ունի տարբեր հոգեբուժական կամ նյարդաբանական խանգարումներ:
- Մարդը դժգոհում է ուժեղ գլխացավից:
- Հիվանդը կարող է շփոթվել:
- Հնարավոր են ատաքսիայի կամ մկանների թուլության ախտանիշներ:

Երբեմն ինսուլինոմայով, հիպոգլիկեմիկ հարձակումը զարգանում է հետևյալ ախտանիշների ֆոնի վրա.
- Հուզված վիճակը հոգեբանական շարժառիթներով:
- Բազմաթիվ հալյուցինացիաներ:
- Ինքնակամ խոսք, բղավում:
- Դաժան ագրեսիա կամ էյֆորիա:
- Կառուցեք սառը քրտինք ՝ վախից դողալով:
- Երբեմն էպիլեպտիկ նոպաները ֆիքսվում են, հիվանդը կարող է կորցնել գիտակցությունը, ընկնել կոմայի մեջ:
- Գլյուկոզայի ինֆուզիոնով հարձակումը հանելուց հետո հիվանդը գործնականում ոչինչ չի հիշում:
Եթե հիվանդությունը բնության մեջ քրոնիկ է, ապա մարդու մոտ խաթարվում է ուղեղի բջիջների բնականոն աշխատանքը, և ազդում է նյարդային համակարգի ծայրամասային մասը: Այս դեպքում նորմալ պետության փուլերը դառնում են ավելի կարճ:
Հարձակումների միջև ընկած պահերին բժիշկները հիվանդի մոտ ուղղում են միալգիայի ախտանիշները, նրա տեսողությունը կարող է տուժել, նրա հիշողությունը վատանում է, և տեղի է ունենում ապատիա: Վիրահատական միջամտությունից հետո հիվանդը մտավոր ունակությունների նվազում է, կարող է զարգանալ էնցեֆալոպաթիա, և դա հանգեցնում է մասնագիտական հմտությունների կորստի և վատթարանում է մարդու սոցիալական կարգավիճակը: Եթե տղամարդը հիվանդ է, ապա նա կարող է ունենալ իմպոտենցիայի ախտանիշներ:
Հիվանդության ախտորոշման մեթոդներ
Հիվանդի զննում, հիվանդության առաջացման պատճառները պարզելը, հիվանդության տարբերակումը այլ հիվանդություններից իրականացվում է լաբորատոր հետազոտությունների միջոցով: Փորձաքննության կիրառական գործիքային մեթոդներ ՝ վերցնելով ֆունկցիոնալ նմուշներ:
Հաճախ օգտագործվում է ծոմ պահող քննություն, որը հրահրում է հիպոգլիկեմիայի հարձակումը հիվանդի մոտ: Սա առաջացնում է արյան մեջ գլյուկոզի քանակության կտրուկ նվազում, զարգանում են տարբեր նյարդահոգեբանական դրսևորումներ: Բժիշկները ընդհատում են նման գրոհը ՝ գլյուկոզա լցնելով հիվանդի արյան մեջ կամ ստիպելով նրան ուտել քաղցր սնունդ (մի կտոր շաքար, քաղցրավենիք և այլն):

Exogenous ինսուլինը կառավարվում է հիվանդի մոտ `հարձակումը հրահրելու համար: Հիվանդի արյան մեջ գլյուկոզի ցուցանիշները ամենացածր մակարդակում են, բայց C- պեպտիդների պարունակությունը մեծանում է: Միևնույն ժամանակ, կտրուկ բարձրանում է էնդոգեն ինսուլինի քանակը, որի մակարդակը գերազանցում է նմանատիպ պարամետրը առողջ մարդու արյան մեջ: Նման դեպքերում հիվանդի մոտ ինսուլինի և գլյուկոզի հարաբերակցությունը կարող է գերազանցել 0.4-ը, ինչը ցույց է տալիս հիվանդության առկայությունը:
Եթե այս սադրիչ թեստերը տվեցին դրական արդյունք, ապա այն ցավալիորեն ուղարկվում է որովայնի խոռոչի և ենթաստամոքսային գեղձի ուլտրաձայնային հետազոտություն: Այս օրգանների ՄՌՏ է իրականացվում: Երբեմն դուք պետք է անեք ընտրովի անգիոգրաֆիա ՝ արյան պորտալարի երակից արյուն վերցնելու համար:Ախտորոշումը պարզելու համար հնարավոր է ենթաստամոքսային գեղձի լապարոսկոպիկ ախտորոշում: Որոշ բժշկական կենտրոններում կատարվում է ներհամակարգային ուլտրաձայնային նկարագրություն, ինչը թույլ է տալիս բավականին ճշգրիտ կերպով սահմանել նորագոյացության գտնվելու վայրը:
Բժիշկները պետք է կարողանան տարբերակել նկարագրված հիվանդությունը ալկոհոլային կամ թմրանյութերի հիպոգլիկեմիայից, վերերիկամային անբավարարությունից կամ վերերիկամային կառուցվածքների քաղցկեղից և նմանատիպ այլ պայմաններից: Ախտորոշումը պետք է իրականացվի փորձառու մասնագետների կողմից:
Թերապիա և կանխատեսումներ
Accurateշգրիտ ախտորոշում կատարելուց հետո նշանակվում է վիրաբուժական վիրահատություն, քանի որ բժշկության զարգացման ներկա փուլում այլ մեթոդներով բուժումը անտեղի է: Առաջիկա գործողությունների շրջանակը կախված է նորագոյացության գտնվելու վայրից և դրա չափից: Ուռուցքը կարող է հեռացվել տարբեր վիրաբուժական մեթոդներով:

Նորագոյացությունների առաջացումը առավել հաճախ օգտագործվում է, կամ բժիշկները ենթաստամոքսային գեղձի մասերը վերափոխելու համար օգտագործում են տարբեր մեթոդներ: Անհրաժեշտության դեպքում ամբողջ օրգանը հանվում է: Գործողության ընթացքում վիրաբույժների գործողությունների արդյունավետությունը վերահսկվում է `օգտագործելով ապարատը` հիվանդի արյան մեջ գլյուկոզի մակարդակը դինամիկ չափելու համար:
Եթե ուռուցքը մեծ է, և անհնար է մարդուն վիրահատել, ապա հիվանդը տեղափոխվում է տարբեր դեղամիջոցների օգնությամբ պահպանելու իր բավարար վիճակը: Նախատեսվում է ադրենալին, գլյուկոկորտիկոիդներ, գլյուկագոն և նման ազդեցություն պարունակող այլ դեղամիջոցներ պարունակող դեղերի օգտագործումը:
Եթե ախտորոշման ընթացքում հայտնաբերվել է նորագոյացության չարորակություն, ապա քիմիաթերապիան կարող է կիրառվել: Դրա իրականացման համար օգտագործվում են 5-ֆտորորուրազիլ, streptozotocin և այլ դեղեր:
Վիրահատությունից հետո կարող են առաջանալ տարբեր բարդություններ: Ամենից հաճախ հիվանդը զարգացնում է պանկրեատիտ, վիրահատված օրգանի վրա ֆիստուլների տեսքը հնարավոր է: Որոշ մարդկանց մոտ վիրաբուժությունից հետո պերիտոնիտը հայտնվում կամ զարգանում է: Հնարավոր է:
Եթե հիվանդը ժամանակին դիմել է բժշկական հաստատություն, ապա բուժումն արդյունավետ է, և վիրահատությունից հետո անձը վերականգնվում է: Ըստ վիճակագրության ՝ հիվանդների 65-ից 79% -ը վերականգնվում է: Վաղ ախտորոշմամբ և դրան հաջորդող վիրահատությամբ հնարավոր է դադարեցնել ուղեղի բջիջների հետընթացը, մարդուն վերադարձնել նորմալ կյանք:
Վիրահատական միջամտության ընթացքում մահացու ելքը կազմում է մոտ 10%, քանի որ չարորակ ուռուցքների դեմ պայքարի մեթոդներ դեռ չեն հայտնաբերվել: Վիրահատությունից հետո այս տիպի նորագոյացություն ունեցող մարդիկ ապրում են ոչ ավելի, քան 4-5 տարի, իսկ թերապիայի դասընթացից հետո 2 տարի գոյատևման մակարդակը չի գերազանցում 58% -ը:
Հիվանդության ռեցիդիվը դրսևորվում է հիվանդության բուժման բոլոր դեպքերի 4% -ում: Եթե մարդը ունի այս հիվանդության պատմություն, ապա գրանցվում է նյարդաբան և էնդոկրինոլոգ:
Դասական բժշկություն
Ենթաստամոքսային գեղձը, որի բուժումը մասնագետի կողմից սահմանվում է անկարգությունների համար, կատարում է տարբեր գործառույթներ: Հիմնականներից մեկը պետք է նշվի ածխաջրերի, սպիտակուցների և ճարպերի կլանումը նպաստող ֆերմենտների զարգացումը: Բացի այդ, մարմինը արտադրում է ինսուլին, որի անբավարարությունը կարող է շաքարախտ առաջացնել: Ենթաստամոքսային գեղձի տարբեր հիվանդություններ կան: Դրանք ներառում են տարբեր ուռուցքներ ՝ գաստրինոման, ինսուլին և այլն: Պանկրեատիտը ենթաստամոքսային գեղձի հերթական բավականին տարածված հիվանդությունն է: Պաթոլոգիաների բուժումը ներառում է ոչ միայն դեղեր ընդունելը: Նույնքան կարևոր է նաև դիետայի պահպանումը: Սուր պանկրեատիտը բորբոքում է, որը կտրուկ սկսվել է: Դրա զարգացման հիմնական պատճառներից մեկը պետք է անվանել ալկոհոլիզմ, անբավարար սնուցում: Բացի այդ, պաթոլոգիան կարող է լինել ալերգիայի, գրիպի կամ կոկորդի բարդություն: Պանկրեատիտը ուղեկցվում է ցավով, որը կարող է լինել զոստերային բնույթ: Այն տեղայնացված է հիմնականում հիպոքոնդրիումի և էպիգաստրիկ շրջանում: Սուր հարձակմամբ, զարկերակն ու ճնշումը նվազում են, փսխում է առաջանում:Այս իրավիճակում հիվանդին անհրաժեշտ է շտապ հոսպիտալացում:
Պանկրեատիտի համար բուժական միջոցներ
Երբ ենթաստամոքսային գեղձը կտրուկ բորբոքվում է, հաբերով բուժումը անարդյունավետ է: Վիճակը արագորեն թեթևացնելու համար դեղերը կառավարվում են ներերակային: Հիվանդը ստանում է նաև parenteral սննդանյութեր, քանի որ ընդունելությունն ուղղակիորեն դժվար է: Այնպիսի դեղամիջոցների շարքում, որոնք օգտագործվում են սուր պայմանը թեթևացնելու համար, հարկ է նշել այնպիսի դեղամիջոցներ, ինչպիսիք են Contric- ը (անմիջապես կիրառվում է, մեկ անգամ դոզանով 10-ից 60 հազար միավոր), Pantripin, Gordoks: Այս բոլոր դեղերը հակագազային նյութեր են: Դրանց գործողության մեխանիզմը հիմնված է պրոտեազների գործունեության խոչընդոտման վրա (քիմոտրիպսին, տրիպսին և այլոց): Պետք է ասել, որ այդ դեղերը կարող են առաջացնել ալերգիկ ռեակցիաներ, ուստի դրանք նշանակվում են հակահիստամինների հետ միասին:

Ինչ ենթաստամոքսային գեղձի դեղահատեր սովորաբար նշանակվում են:
Հակաօքսիդային պատրաստուկները պանկրեատիտի բուժման հարցում ոչ մի նշանակություն չունեն: Նրանց խնդիրն է չեզոքացնել կամ կապել ածխաթթու թթուն ՝ կանխելով դրա արտադրությունը: Այնուամենայնիվ, դրանք սեկրեցիայի ինհիբիտորներից առանձին վերցնելը խորհուրդ չի տրվում: Ենթաստամոքսային գեղձի բուժումը Maalox հաբերով բավականին տարածված է: Որպես հակաթույն, օգտագործվում է «Ranitidine» դեղամիջոցը: Այնպիսի դեղամիջոցները, ինչպիսիք են Spazgan, No-Shpa, Diclofenac, Papaverine և ենթաստամոքսային գեղձի ցավի այլ դեղահատեր, նշանակվում են որպես օժանդակ միջոցներ: Դրանք միայն թեթևացնում են հիվանդների վիճակը:
«Maalox» դեղը
Երբ ենթաստամոքսային գեղձը բորբոքվում է, պլանշետներով բուժումը խորհուրդ է տրվում սուր հարվածների վերացումից հետո: «Maalox» կազմը պարունակում է մագնեզիումի հիդրօքսիդի և ալյումինի բարդույթ: Այս բաղադրիչները ապահովում են պաշտպանիչ ազդեցություն, ցուցադրում են չեզոքացնող ազդեցություն: Դեղը ունի կլանող, հակաօքսիդիչ և ծրարող հատկություն: Վերցրեք դեղը սնունդից հետո, մեկուկես ժամ հետո: Թմրանյութը պահվում է բերանում, մինչև ամբողջովին ռեսուրսավորվի:
«Maalox» դեղամիջոց ընդունելու հակացուցումների շարքում պետք է նշել գերզգայնություն և երիկամային ֆունկցիայի խանգարում: Ենթաստամոքսային գեղձի երկարատև բուժումը Maalox հաբերով կարող է հանգեցնել մարմնում ֆոսֆորի անբավարարության: Սա պետք է հիշել:
Նշանակում է «Ոչ սպա»
Երբ ենթաստամոքսային գեղձը սկսում է անհանգստացնել, հաբերով բուժումը նշանակվում է միայն մասնագետի կողմից: Ինչպես արդեն նշվեց վերևում, բացի հիմնական դեղերից, առաջարկվում է լրացուցիչ միջոցներ: Նրանց խնդիրն է վերացնել սպազմը և ցավը: Հանրաճանաչ հակասպազմոդիկ դեղերից մեկը No-Shpa է: Ակտիվ նյութը drotaverine հիդրոքլորիդն է: Բուժումը արդյունավետորեն վերացնում է ցնցումները, նվազեցնում ցավի ուժգնությունը: Մեծահասակների համար ամենօրյա դեղաքանակը կազմում է 120-240 միլիգրամ, որը բաժանվում է երկու-երեք դոզայի: Օգտագործման տևողությունը `ոչ ավելի, քան 1-2 օր:
Օգտակար հոդված Կիսեք հղումը

Անհրաժեշտության դեպքում, ավելի երկար նշանակումը պետք է խորհրդակցի մասնագետի հետ:
Պանկրեատիտի այլ դեղամիջոցներ
Փորձագետները նշում են, որ չնայած այն փաստին, որ պաթոլոգիան վարակիչ չէ, այն կարող է ուղեկցվել մանրեային վնասվածքով: Այս դեպքում նշանակվում է ենթաստամոքսային գեղձի բուժում դեղահատերով, որոնք ունեն հակաբիոտիկ ազդեցությունների լայն տեսականի: Մասնավորապես, նման դեղամիջոցները ներառում են Ampicillin, Tobramycin, Carbenicillin: Այս դեղերի գործողության մեխանիզմը հիմնված է պաթոգեն միկրոօրգանիզմների գործունեության խոչընդոտման վրա, որոնք զգայուն են: Նախքան այդ դեղերը սահմանելը, կատարվում է հատուկ լաբորատոր ուսումնասիրություն: Այն թույլ է տալիս որոշել բակտերիաների զգայունության տեսակը և աստիճանը:

Նշանակում է «Ամպիցիլին»: Կարճ նկարագրություն
Այս դեղը պատկանում է կիսասինթետիկ պենիցիլինների խմբին:Դրա գործունեությունը հիմնված է բակտերիալ բջիջի պատում սինթեզի գործընթացը ճնշելու ունակության վրա: Գործակալը հակաբակտերիալ ազդեցություն ունի պաթոգեն միկրոբների շատ շտամների դեմ, բացառությամբ պենիցիլինազ արտադրողների: Դեղորայքի դեղաչափը սահմանվում է անձամբ ՝ ըստ ախտանիշների ծանրության և հիվանդի հանդուրժողականության:

Հակացուցումների շարքում պետք է անվանել լիմֆոցիտիկ լեյկոզ, գերզգայունություն, լյարդի խանգարում: Դեղը առաջացնում է մի շարք կողմնակի բարդություններ, որոնցից ամենատարածվածը ալերգիկ ռեակցիան է:
Ֆերմենտային արտադրանքներ
Գեղձի էկզոկրին ֆունկցիայի անբավարարության դեպքում մասնագետները խորհուրդ են տալիս դեղամիջոցներ, որոնք պարունակում են պանկրեատին: Նման միջոցների ստացումը կարող է երկար լինել: Դոզան սահմանվում է անհատապես: Նման դեղամիջոցները, մասնավորապես, ներառում են «Ֆեստալ» -ը: Պետք է ասել, որ այս դեղը նախատեսված է քրոնիկ պանկրեատիտի համար: Պաթոլոգիայի կամ դրա սուր ձևի սրումը հակացուցում է: Այս առումով միջոցների ստացումը պետք է իրականացվի խստորեն բժշկի ցուցումների համաձայն:
Բուժում «տոնական»: Հակիրճ հրահանգներ. Հիմնական տեղեկություններ
Բժշկության մեջ, ինչպես վերը նշվեց, պանկրեատինը առկա է: Այս բաղադրությունը պարունակում է մի շարք ֆերմենտներ, որոնք նպաստում են ենթաստամոքսային գեղձի գործունեության նորմալացմանը: Մասնավորապես, առկա են լիպազա, ամիլազ և պրոտեազա: Դրանք հեշտացնում են սպիտակուցների և ածխաջրերի յուրացումը: Սա, իր հերթին, նպաստում է նրանց փոքր արագ աղիքներում դրանց արագ և ավելի ամբողջական կլանմանը: Hemicellulase ֆերմենտը, որը նույնպես առկա է դեղորայքի մեջ, նպաստում է մանրաթելի նորմալ խզմանը:

Դրա շնորհիվ բարելավվում է մարսողական պրոցեսների ընթացքը, աղիների մեջ գազի ձևավորումը նվազում է: Բժշկությունը ունի նաև խոլերետիկ ազդեցություն ՝ նպաստելով ճարպերի էմուլգացմանը և դրանց կլանումը բարձրացնելուն: «Ֆեստալ» դեղը խորհուրդ է տրվում ուտելուց անմիջապես հետո: Մեծահասակները խորհուրդ են տրվում օրական երեք անգամ 1-2 դեղահատերի համար: Անհրաժեշտության դեպքում, ավելի մեծ չափաբաժիններ ընդունելը պետք է խորհրդակցեք ձեր բժշկի հետ: Ենթաստամոքսային գեղձի ենթաստամոքսային գեղձի բուժումը Festal հաբերով կարող է տևել մի քանի օր, ամիսներ կամ նույնիսկ տարիներ (փոխարինող թերապիայի նշանակմամբ): Դեղը պետք է վերահսկվի մասնագետի կողմից:
Ուռուցքային պաթոլոգիաները: Թերապիա
Ենթաստամոքսային գեղձի ուռուցքները հորմոնալ ակտիվ կազմավորումներ են: Նրանք կարող են լինել բարորակ կամ չարորակ: Պաթոլոգիաների ախտորոշումն իրականացվում է հաշվարկված տոմոգրաֆիայի կամ ուլտրաձայնի միջոցով: Այս դեպքերում դեղահատերով ենթաստամոքսային գեղձի բուժումը անարդյունավետ է: Որպես կանոն, դեղամիջոցները նախատեսված են առգրավումները վերացնելու համար, թեթևացրեք վիճակը: Պաթոլոգիայից ազատվելու հիմնական միջոցը վիրաբուժական միջամտությունն է:
Կա ենթաստամոքսային գեղձի ոչ դեղորայքային բուժումներ:
Շատերը փորձում են խուսափել դեղաբանական գործակալներ վերցնելուց ՝ նախընտրելով բնական, բուսական պատրաստուկներ: Մասնավորապես, ինչպես առաջարկվում է, օրինակ, ավանդական բժշկություն, պրոպոլիսը բավականին տարածված է: Այն պարունակում է մեծ քանակությամբ կենսաբանորեն ակտիվ բաղադրիչներ, օրգանական միացություններ, վիտամիններ: Բացի այդ, պրոպոլիսը պարունակում է հետքի տարրեր և օրգանիզմի համար անհրաժեշտ օգտակար հանածոներ: Գործիքը բարենպաստ ազդեցություն ունի մարմնի ընդհանուր վիճակի վրա, օգնում է կայունացնել ներքին օրգանների գործունեությունը, մասնավորապես, նորմալացնում է ենթաստամոքսային գեղձի աշխատանքը: Առաջարկվում է ուտելուց առաջ օրվա ընթացքում երեք անգամ ուտել մոտ երեք գրամ պրոպոլիս: Այն պետք է մանրակրկիտ ծամել:
Ոչ պակաս արդյունավետ է վարսակը: Դրանից պատրաստվում է մի decoction: Դա անելու համար 250 գ հումք է լցվում կես լիտր ջուրով: Տասը ժամվա ընթացքում խառնուրդը ներծծվում է: Հաջորդը, ինֆուզիոն եռացրեք կես ժամ:Արդյունքում արգանակը թույլատրվում է թրմել մուգ, տաք տեղում: Վեց ժամ հետո այն պետք է զտվի և ավելացվի ջրի բաքին, որպեսզի ծավալը 1 լիտր լինի: Ուտելուց կես ժամ առաջ արգանակը վերցվում է 7 ճաշի գդալով: լ օրը մի քանի անգամ: Ընդունման տևողությունը մոտ երկու շաբաթ է: Օգտակար է ենթաստամոքսային գեղձի և մեղրի համար: Առաջարկվում է ուտելուց առաջ այն ճաշի գդալով ուտել: Բորբոքումով կարտոֆիլի հյութն օգնում է: Կլպված պալարները տեղադրվում են հյութի մեջ: Թմրանյութը հարբած է 100 գրամով մեկ ժամ առաջ սնունդից առաջ: Հղիության ընթացքում դեղորայքը հատկապես անցանկալի է: Եթե նախածննդյան ժամանակահատվածում ենթաստամոքսային գեղձի գործունեության մեջ կան անկարգություններ, հիմնական թերապևտիկ միջոցը հատուկ դիետային հետևելն է, որն ընտրվում է դիետոլոգի կողմից:
Ենթաստամոքսային գեղձը (ենթաստամոքսային գեղձը) բաղկացած է գլխի, մարմնի և պոչից, այն իրականացնում է մարդու մարմնում մի քանի գործառույթներ. Այն արտադրում է ֆերմենտներ, որոնք նպաստում են սննդի մարսմանը, և արտադրում են հորմոններ (գլյուկագոն, ինսուլին), որոնք կարգավորում են մարդու մարմնում նյութափոխանակության գործընթացները: Որոշ դեպքերում նկատվում է ենթաստամոքսային գեղձի ցիստադենոմա ՝ բարորակ նորագոյացություն, որը ազդում է օրգանների հյուսվածքների վրա: Պաթոլոգիան հաճախակի դեպքերում ազդում է օրգանի մարմնի կամ պոչի վրա և նկատվում է հիմնականում ավելի արդար սեռի մեջ:

Ենթաստամոքսային գեղձի ցիստադենոման ցիստիկ բարորակ ուռուցք է, որը ձևավորվում է օրգանի էպիթելիայից: Ախտորոշված նորագոյացությունների հիմնական մասը օվալ կամ կլոր ուռուցքներ են, որոնք առավել հաճախ տեղակայված են ենթաստամոքսային գեղձի մարմնում և պոչում, իսկ ենթաստամոքսային գեղձի գլխի ցիստադենոման շատ ավելի քիչ է տարածված: Կիստաները տեղադրվում են խիտ պարկուճում, որն ունի պատի հաստությունը մինչև մեկ ու կես սանտիմետր: Կիստիկական կազմավորումները կարող են ունենալ նույնքան խոռոչներ, որոնք բաժանված են միջնապատերով և բաղկացած են մեկ մեծ խոռոչից:
Հիվանդության էթոլոգիա
Շատ դեպքերում հիվանդությունը տառապում է կանանց մոտ քսանհինգից յոթանասունհինգ տարի: Ենթաստամոքսային գեղձի բոլոր ուռուցքային հիվանդություններից ամենատարածված է ցիստադենոման: Այն հանդիպում է կիստոզային նորագոյացություններով տառապողների 15% -ում և այս օրգանի ուռուցքային ախտահարումների 4% -ի դեպքում: Սովորաբար, ենթաստամոքսային գեղձի ցիստադենոման (ICD 10 K85 - K86 համարի տակ) բարորակ է և չի սպառնում առողջության և կյանքի համար:

Բայց դրա որոշ տեսակներ որոշ ժամանակ անց կարող են վերածվել չարորակ նորագոյացությունների: Սովորաբար դրանք ուռուցքներ են ՝ պապիլյար կազմավորմամբ:
Սորտեր
Բժշկության մեջ սովորական է տարբերակել բարորակ բնույթի ենթաստամոքսային գեղձի ուռուցքների երեք տեսակ, որոնցից յուրաքանչյուրն ունի իր առանձնահատկությունները.
- Serous cystadenoma, որն ունի մի քանի խոռոչներ, որոնք լցված են serous հեղուկով և առանձնացված են septa- ով: Այս septa- ն ուռուցքը բաժանում են մեծ քանակությամբ փոքր կիստաների: Այն աճում է դանդաղ, չի վերածվում չարորակ նորագոյացության և զարգանում է քրոմոսոմներից մեկի մուտացիայի արդյունքում: Serous cystadenoma- ի չափը մոտ յոթ սանտիմետր է: Երկար ժամանակ այն որևէ կերպ չի դրսևորվում, հետևաբար, որպես կանոն, այն պատահաբար հայտնաբերվում է քննության ընթացքում: Այստեղ կարևոր կետը դիֆերենցիալ ախտորոշումն է, որում կարևոր է ուռուցքը չխառնել այսպես կոչված կեղծանոցի հետ:
- Լորձային ցիստադենոմա: Դա բազմաբնակարանային ուռուցք է: Դրա ներսում լորձ է: Բժիշկները կարծում են, որ այն զարգանում է ձվարանների հյուսվածքներից, որոնք ներթափանցիկ զարգացման ընթացքում մտնում են ենթաստամոքսային գեղձ: Դրա չափերը արագորեն աճում են, այն կարող է աճել մինչև տասնհինգ սանտիմետր: Նման հիվանդության կարևոր առանձնահատկությունը, ինչպիսին է լորձաթաղանթային ցիստադենոման, այն կարող է վերաճել չարորակ նորագոյացության, որը կոչվում է ցիստադենոկարցինոմա: Եթե հիվանդություն է զարգանում, մարդը զարգացնում է անընդհատ ցավ և անհանգստություն:Այս դեպքում վիրահատությունը միշտ օգտագործվում է տուժած ենթաստամոքսային գեղձի ամբողջական հեռացման հետ:
- Papillary cystadenoma intraductal- ը շատ հազվադեպ հիվանդություն է, որը զարգանում է ենթաստամոքսային գեղձի ծորաններից և ներկայացնում է պապիլյար էպիթելի աճեր: Ուռուցքի ներսում կա հաստ մածուցիկ լորձ: Այն կարող է վերածվել չարորակ նորագոյացության: Ախտորոշված intraductal papillary cystadenoma- ն ախտորոշված է բավականին բարդ: Պաթոլոգիան կարող է ազդել ենթաստամոքսային գեղձի որոշակի հատվածի վրա: Ուռուցքը միշտ հեռացվում է վիրահատությամբ, մինչդեռ կատարվում է հրատապ հիստոլոգիական հետազոտություն:
Այս հիվանդությունը բժշկության մեջ տարածված չէ: Ուռուցքների չարորակ բնույթը բնութագրվում է մետաստազների ձևավորմամբ, որոնք առաջացնում են հիպոգլիկեմիայի և հիպերինսուլիզմի զարգացում: Հիվանդության մեղմ ձևերով, տախիկարդիայով, թուլությամբ և սրտխառնոցով նկատվում է ճնշման բարձրացում: Ծանր դեպքերում հայտնվում են ցնցումներ և խանգարված գիտակցություն: Այսպիսով, ենթաստամոքսային գեղձի ցիստադենոմայի ախտանիշները հիվանդների մոտ մեղմ են: Արտաքինից, հիվանդները նորմալ են թվում: Հիվանդների տասը տոկոսում հիվանդությունն ընդհանրապես չի դրսևորվում: Մնացածները ունեն նշաններ, որոնք նման են դրանց, որոնք առաջացնում են ծայրամասային օրգանների բորբոքային պրոցեսներ: Նորագոյացությունների մեծ մասը ցավոտ է, մինչդեռ կարող են լինել մեղմ ցավ: Հիվանդության հիմնական նշանները ներառում են.
- Հորմոնալ համակարգի խախտումներ, որոնք դրսևորվում են թուլության, անհանգստության տեսքով, որոշ դեպքերում `գիտակցության կորուստ:
- Չափավոր ցավ է վերին որովայնում, որը տրվում է ուսի բերան կամ բազուկ: Նրանք կարող են ուժեղանալ վարժությունից հետո:
- Անհանգստություն, երբ քայլում եք վերին որովայնում, էպիգաստրային շրջանը:
- Սրտխառնոց, փսխում, ստամոքսի ծանրություն:
- Դեղնախտի տեսքը:
Որոշ դեպքերում ենթաստամոքսային գեղձի ցիստադենոման կարող է հանգեցնել վտանգավոր պայմանների զարգացմանը ՝ պանկրեատիտ, քաղցկեղ, էնդոկրին պաթոլոգիա, բիլյարային թունավորում և այլն:
Հարձակման ախտանիշներ
Հարձակման ընթացքում ուժեղանում են հիպոգլիկեմիայի դրսևորումները, ադրենալինի մակարդակը արագորեն աճում է: Սուր փուլը կարող է ազդել նյարդային համակարգի գործունեության վրա: Եթե նման ազդեցությունը պաթոլոգիական է, ապա մարդը կզարգանա նյարդային կամ հոգեկան խանգարումներ: Ինսուլինի դրսևորումները սրացման ընթացքում.
- ուժեղ / սուր գլխացավանք,
- շարժման ընթացքում խանգարված համակարգումը,
- բանականության քողարկում
- տեսողության խանգարում
- հալյուցինացիաներ
- Անհանգստություն և անհանգստություն
- վախի բախումներ, որին հաջորդում են էյֆորիան և հետո ագրեսիան,
- դողացող վերջույթներ
- սրտի հաճախությունը
- ավելացել է քրտինքը:
Ինսուլինի գործողություն
Ինսուլինը պատկանում է պոլիպեպտիդ հորմոնների կատեգորիային, որոնք շատ կարևոր են մարդու ամբողջ «օրգանական տիեզերքի» համար: Ինչ գործառույթներ նա պետք է կատարի:
- Այն առաքում է ամինաթթուները գործող բջիջներին: Այս հորմոնը օգնում է «բացել» բջիջը, որպեսզի կարոտում է գլյուկոզան `էներգիայի աղբյուր:
- Մասնակցում է մկանային հյուսվածքի կառուցման գործընթացին:
- Հորմոնի շնորհիվ կալիում և ամինաթթուները առաքվում են նաև բջիջներին:
Այս պոլիպեպտիդ հորմոնի մակարդակի տատանումները կարող են ուղեկցվել գլխացավով, ստամոքս-աղիքային տրակտի ինքնաբուխ ցավով, քնի վիճակով և փորկապությամբ: Ենթաստամոքսային գեղձի անսարքությունների դեպքում խանգարվում է ինսուլինի բնականոն արտադրությունը:
Արյան մեջ ինսուլինի ցածր կամ բարձր մակարդակը ահազանգ է, դուք պետք է ժամանակին հասկանաք պատճառները և ձեռնարկեք անհրաժեշտ միջոցներ ՝ երկար տարիներ ձեր առողջությունը պահպանելու համար:
Արյան մեջ հորմոնի առկայության նորմը 5,5-ից 10 μU / մլ է: Սա միջին է: Դատարկ ստամոքսի վրա դրա մակարդակը 3-ից 27 մկգ / մլ է: Այնուամենայնիվ, հղիության ընթացքում կանանց մոտ հորմոնալ մակարդակի նորմը մի փոքր ավելի բարձր է, քան 6–27 մկվ / մլ: Այս ցուցանիշը ավելանում է նաև տարեց մարդկանց մոտ:

Դուք պետք է իմանաք. Ինսուլինի մակարդակը չափվում է միայն դատարկ ստամոքսի վրա:Ուտելուց հետո դրա ցուցանիշը միշտ ավելանում է: Նման արյան ստուգումը, երբ մարդը առավոտյան կերավ, իրականություն չի լինի: Սնվելուց հետո պատանեկության շրջանում ինսուլինի մակարդակը բարձրանում է: Մանկության շրջանում հորմոնի արտադրության մեջ նման կախվածություն չկա:
Բժիշկների շրջանում ընդունվում է նաև, որ 11,5 μU / ml մակարդակը արդեն նախաբաբրային վիճակի ցուցանիշ է: Այսինքն, զարգացած շաքարախտը զարգանում է:
Ախտանիշները հարձակման դրսից
Հարձակումից դուրս դժվար է հետևել հիվանդությունը: Մանիֆեստները նվազագույնի են հասցվում, ընկնում են, ունենում են ծայրահեղ հազվագյուտ դրսևորում: Ռելսիայի ժամանակահատվածում ինսուլինոմաներով նկատվում է հետևյալը.
- ավելացել է ախորժակը կամ սննդի ամբողջական մերժումը,
- քաշի արագ աճ, կամ, հակառակը, կտրուկ քաշի կորուստ,
- կաթվածի զարգացումը,
- ցավոտ / անհանգստություն առաջացնելով հոնքերը,
- դեմքի նյարդի վնասում
- հիշողության գործընթացների խախտում,
- մասնագիտական հմտությունների և սովորությունների կորուստ,
- արտաքին խթանների նկատմամբ հետաքրքրության պակաս,
- մտավոր գործունեության մակարդակի անկում:
Նման պայմանը հղի է գիտակցության և կոմայի հաճախակի կորստով: Խնդրում ենք նկատի ունենալ, մի հիվանդություն, որը ուղեկցվում է հաճախակի ձգձգված հարձակումներով, կարող է հանգեցնել հաշմանդամության:
Արյան ինսուլինը ավելացավ
Ի՞նչ է պատահելու մարդու առողջությանը, երբ ինսուլինը բարձրացվի: Նման իրավիճակում արյան շաքարը կարող է ժամանակավորապես նորմալ լինել: Միայն ածխաջրեր ուտելը հանգեցնում է նրան, որ ենթաստամոքսային գեղձը պետք է անընդհատ բարձր մակարդակի վրա պահպանի ինսուլինը: Բայց ժամանակի ընթացքում հյուսվածքները դառնում են հորմոնի դիմացկուն, և գեղձը խլացնում է իր ռեսուրսները: Ինսուլինի մակարդակը սկսում է ընկնել:
Գլյուկոզան մինչև այն անցնում է ճարպային շերտերի, գլիկոգենը (չօգտագործված էներգիա) ավանդվում է լյարդում: Արյան շաքարը անմիջապես չի անցնում նորմայից, մեկ կամ երկու շաբաթվա ընթացքում: Այս գործընթացը դանդաղ է ընթանում: Հորմոնի ինսուլինի բարձր մակարդակը նույնքան անբարենպաստ է, որքան իջեցվածը: Ժամանակի ընթացքում մարդուն սպառնում է հետևյալ հիվանդությունները.
- կորոնար սրտի հիվանդություն
- Ալցհայմերի հիվանդություն
- կանանց պոլիկիստիկական ձվարան,
- էրեկտիլ դիսֆունկցիան տղամարդկանց մոտ.
- հիպերտոնիա (արյան բարձր ճնշում):

Եթե արյան բարձր մակարդակի ինսուլին է հայտնաբերվում, ի՞նչ է նշանակում: Սա նշանակում է, որ արյան խցանումները չեն լուծվում, արյան ճնշումը մեծանում է, անոթային առաձգականությունը խախտվում է, իսկ երիկամներում պահպանվում է նատրիում: Այսինքն ՝ առողջական վիճակը անընդհատ վատթարանում է: Ըստ կոպիտ հաշվարկների, այս մարդկանց մոտ սրտամկանի ինֆարկտի ռիսկը մեծանում է գրեթե 2 անգամ:
Ինսուլինի ավելացման նշաններ
Ինսուլինի դիմադրությունը հայտնաբերելը լավագույնն է հնարավորինս շուտ: Մինչ մարմինը չի անցել էական պաթոլոգիական գործընթացներ: Ասել, թե ինսուլինը արյան մեջ է բարձրացել, թե ոչ, բավական է, որ բժիշկը կասկածի տակ առնի այդ անձը և պարզի, արդյոք այդպիսի խնդիրներ նրան անհանգստացնում են.
- քրոնիկ հոգնածություն
- կենտրոնանալ դժվարությամբ,
- արյան բարձր ճնշում
- քաշը մեծանում է
- յուղոտ մաշկ
- թեփ
- սեբորեա:
Եթե այդ ախտանիշներից մի քանիսը հայտնաբերվել են, ապա դուք պետք է անմիջապես արյան ստուգում կատարեք գլյուկոզի համար: Եվ եթե ժամանակ առ ժամանակ հիվանդը խանգարում է հիպոգլիկեմիայի հարձակումներին (շաքարի անկում, ավելին ՝ կտրուկ), ապա նշանակվում է հատուկ դիետա: Այնուհետև շաքարի մակարդակը պահպանվում է հիմնականում գլյուկոզայի լուծույթով:
Ինսուլինի ավելացման պատճառները: Ինսուլինոմա
Կարևոր է իմանալ, թե ինչու է արյան ինսուլինը բարձրացվում: Պատճառները կարող են տարբեր լինել: Օրինակ ՝
- երկարատև քաղց
- ծանր ֆիզիկական ճնշում,
- հղիություն
- որոշակի դեղեր ընդունելը
- դիետայում կան շատ գլյուկոզայով հարուստ սնունդ
- լյարդի վատ գործառույթ:
Այնուամենայնիվ, երբեմն պատճառը երկարատև թերսնուցումն է և նյարդային համակարգը հասցնել ամբողջական սպառման: Այնուհետև ձեզ հարկավոր է երկար հանգիստ և լավ սնուցում, որպեսզի հորմոնի մակարդակը վերադառնա նորմալ:
Եվ նաև այդպիսի անոմալիան առաջանում է ենթաստամոքսային գեղձի նեոպլազմից, որը կոչվում է ինսուլինոմա: Քաղցկեղի դեպքում ինսուլինի մակարդակը անընդհատ բարձրացվում է:Եվ ինսուլինը ուղեկցվում է այլ, ավելի նշանակալի, ցավոտ ախտանիշներով:
- Մկանների թուլություն:
- Դողալով:
- Տեսողության խանգարում:
- Խոսքի խանգարում:
- Դաժան գլխացավ:
- Ցնցումներ:
- Սով և սառը քրտինք:
Ախտանիշները դրսևորվում են հիմնականում վաղ առավոտյան ժամերին: Ենթաստամոքսային գեղձի քաղցկեղը չի բուժվում: Ուռուցքը կարող է իրականացվել միայն մոնիտորինգի և վերահսկման համար, որպեսզի ուղեղի կամ լյարդի մեջ երկրորդային ուռուցքներ չլինեն:
Ինչպե՞ս իջեցնել ինսուլինի մակարդակը:
Բայց երբեմն պատահում է, որ բարձրացված գլյուկոզան հայտնաբերվում է վերլուծության մեջ, մինչդեռ արյան ինսուլինը լիովին համապատասխանում է նորմալ ցուցանիշներին: Այս վերլուծությունը ենթադրում է շաքարախտի սկիզբ: Կյանքի նստակյաց նստակյաց ռիթմը հանգեցնում է քաշի ավելացման և նյութափոխանակության համախտանիշի: Դրանք կոչվում են էնդոկրինոլոգներ ՝ նախաբիոտիկական պետության մի շարք գործոններով:
Մարմնի ինսուլին չընդունելը կոչվում է ինսուլինի դիմադրություն: Սա մետաբոլիկ սինդրոմի առաջին քայլն է: Հենց այս մեխանիզմն է, որ սկսվում է այն ժամանակ, երբ չափից շատ քաղցր սնունդ է ընդունվում, և մարմինը սովոր է դառնում ինսուլինի բարձր մակարդակի վրա: Այնուհետև, չնայած այն բանին, որ ենթաստամոքսային գեղձը ավելի շատ պոլիպեպտիդ հորմոն է արտադրում, գլյուկոզան չի ներծծվում մարմնի կողմից, ինչպես և պետք է: Սա հանգեցնում է ճարպակալման: Բայց երբեմն դա պայմանավորված է ֆրուկտոզայի մերժմամբ `ժառանգական պատճառներով:
Ինսուլինը «արգելափակելու» գործընթացը կանխելու համար հարկավոր է օգնել մարմնին: Գլյուկոզան պետք է մտնի մկաններ, նյութափոխանակությունն ակտիվանում է, և քաշը վերադառնում է նորմալ: Միևնույն ժամանակ, սեռական հորմոնների մակարդակը նորմալացվում է: Այսինքն, դուք պետք է սպորտով զբաղվեք և անցնեք առողջ սննդի, որը հարմար է ձեր երեսին և ապրելակերպին:
Իջեցված ինսուլինը: Շաքարախտ
Նվազող ինսուլինը հանգեցնում է, որ արյան շաքարը աստիճանաբար բարձրանա: Բջիջները չեն կարող վերամշակել սննդի հետ բերվող գլյուկոզա: Այս իրավիճակը շատ վտանգավոր է: Շաքարի մակարդակի բարձրացումը հեշտ է նկատել: Ախտանիշները, որոնք ուղեկցում են գլյուկոզի անբավարարությունը, ներառում են.
- հաճախակի շնչառություն
- տեսողության խանգարում
- ախորժակի կորուստ
- երբեմն անհանգստանում է փսխումից և ստամոքսի ցավից:
Նման կարևոր հորմոնի շատ ցածր մակարդակը բնութագրվում է հետևյալ գործոններով.
- Ուժեղ քաղց կա:
- Մտահոգված էր անհիմն անհանգստության մասին:
- Ես ծարավ եմ զգում:
- Temperatureերմաստիճանը բարձրանում է, և քրտինքը ազատվում է:
Ինսուլինի անբավարար արտադրությունը, ի վերջո, հանգեցնում է 1-ին տիպի շաքարախտի:

Նման շաքարախտը զարգանում է երեխաների և երիտասարդների շրջանում, հաճախ որոշ հիվանդություններից հետո: Այս դեպքում բացարձակապես անհրաժեշտ է մշտապես վերահսկել գլյուկոզի մակարդակը `օգտագործելով գլյուկոմետր:
Դիաբետիկ նյարդաբանություն: Դիաբետի հետևանք
Քանի որ ինսուլինը մեծացնում է արյան մեջ գլյուկոզի մակարդակը, նյարդային համակարգի աշխատանքը ժամանակի ընթացքում խաթարվում է: 10-15 տարվա համառորեն բարձր արյան շաքարից հետո սկսվում է դիաբետիկ նյարդաբանությունը: Այն բաժանված է մի քանի տեսակների ՝ ինքնավար, ծայրամասային և կիզակետային: Ամենից հաճախ դիաբետիկները ուղեկցվում են ծայրամասային նյարդաբանության նշաններով: Դրանք հետևյալն են.
- վերջույթների զգայունության կամ թմրության նվազում,
- կոորդինացման խախտում
- հավասարակշռության կորուստ
- կծկում, թմրություն և վերջույթների ցավ (սովորաբար ոտքերի շրջանում):
Նյարդաբուծության հետագա զարգացումը կանխելու համար հարկավոր է անընդհատ արյուն նվիրել վերլուծության և շաքարի մակարդակի վերահսկման համար: Ծխելը և ալկոհոլը թողնելը պարտադիր է:
Իհարկե, հիվանդությունը առաջանում է նաև այլ պատճառներով `վնասվածքներ, թունավոր նյութերի ազդեցություն և այլ պատճառներ: Բայց գրեթե միշտ այն ձեռք է բերվում շաքարախտ, որը դանդաղորեն զարգանում և աստիճանաբար քանդում է արյան անոթների և նյարդային հյուսվածքի պատերը, հանդիսանում է նյարդաբանության պատճառ:
Շաքարախտի մյուս հետևանքները `գլաուկոմա և շրջանառության խանգարումներ են: Արյան շրջանառությունը նվազում է մինչև վերջույթների խոցերի առաջացումը, որին հաջորդում է անդամահատումը:
Շաքարախտի բուժում
Շաքարավազի համար արյան ստուգման համաձայն, բժիշկը կկազմի անհրաժեշտ բուժում:Դիաբետում, որի պատճառը ենթաստամոքսային գեղձի անբավարար սեկրեցումն է (առաջին տիպը), անհրաժեշտ է օրական 2 անգամ ինսուլին ներարկել: Բժիշկը նաև սահմանում է սարկոզայից պակաս դիետա, որը պետք է կայուն դիտարկվի ողջ կյանքի ընթացքում:

Դե, երկրորդ տիպի շաքարախտը սթրեսի հետևանք է և սխալ, ոչ ակտիվ կենսակերպ, որը առավել հաճախ հանգեցնում է արյան մեջ ինսուլինի ավելացմանը: Այս տեսակը կոչվում է ոչ ինսուլին կախված դիաբետ, այն բուժվում է որոշակի դեղերով: Անկալի է գտնել ցանկացած մարզաձև ձեր ցանկությամբ և չափավոր վարժություն տալ մկաններին: Այնուամենայնիվ, ինսուլինի մակարդակը նույնպես պետք է անընդհատ ստուգվի և բժշկի-էնդոկրինոլոգի հետ խորհրդակցեք:
Diabetիշտ սնուցում դիաբետիկների համար
Շաքարախտի հիմքը դիետան է: Դա կախված է նրանից, թե որն է ինսուլինի մակարդակը: Եթե արյան ինսուլինը բարձրացվի, ապա պետք է հետևել հետևյալ առաջարկություններին:
- Կաթնամթերքը օգտակար է, բայց ոչ յուղոտ:
- Ամբողջ ձավարեղեն:
- Lowածր յուղայնությամբ ձուկ:
- Եփած ձվեր ՝ ոչ ավելի, քան 3 հատ: 7 օրվա ընթացքում:
- Միսը պետք է հեռացվի, հատկապես չափազանց ճարպային խոզի միսը:
Անհրաժեշտ է ուտել խիստ հատկացված ժամերին: Այնուհետև մարմինը ժամանակին կարտադրի մարսողական բոլոր անհրաժեշտ ֆերմենտները:

Կարևոր է նաև, որ բաժինները փոքր լինեն, բայց հետո հարկավոր է օրական 5 կամ նույնիսկ 6 անգամ ուտել:
Մենք գիտենք, որ ինսուլինը մեծացնում է արյան շաքարը, ուստի նրանց համար, ովքեր տառապում են ինսուլին կախված դիաբետից, դիետան ավելի խստ է: Նման սննդակարգում բոլոր կալորիաները պետք է խստորեն հաշվարկվեն այնպես, որ ինսուլինը բավարար լինի յուրաքանչյուր սաքսոզայի մոլեկուլը էներգիայի վերածելու համար:
Առանց վատ սովորությունների կյանքը լավագույն կանխարգելումն է
Իրականում, շաքարախտի նման հիվանդությունը գրեթե չի բուժվում: Հազվագյուտ դեպքերում հիվանդի վիճակի բարելավում կարելի է նկատել: Այն դեպքում, երբ նա անընդհատ բժիշկների հսկողության տակ է:

Բայց, ամենայն հավանականությամբ, նույնիսկ շաքարի մշտական մոնիտորինգի արդյունքում հիվանդությունը կզարգանա և կհանգեցնի քաղցկեղային ուռուցքի կամ ծանր ճարպակալման, շնչառության և սրտի կաթվածի:
Լավ է գնալ ավելի հաճախ զբոսանքի, ֆիզիկական գործունեության և կյանքի նկատմամբ ուրախ վերաբերմունքի միջոցով ձեր նյարդային համակարգը պաշտպանել ավելորդ սթրեսից: Չափավոր սնունդը, առանց ավելորդ ճարպի, առանց արագ սննդի կերկարաձգելու ձեր կյանքը և կփրկի ձեզ բազմաթիվ հիվանդություններից: Ոչ միայն ինսուլինի մակարդակի խախտումից:
Շաքարախտը և ճնշման բարձրացումը անցյալի բան են դառնալու
Շաքարախտը բոլոր հարվածների և անդամահատումների գրեթե 80% -ի պատճառն է: 10 հոգուց 7-ը մահանում են սրտի կամ ուղեղի խցանված զարկերակների պատճառով: Գրեթե բոլոր դեպքերում, այս սարսափելի ավարտի պատճառը նույնն է `արյան բարձր շաքարը:
Շաքարավազը կարող է և պետք է փչել, հակառակ դեպքում `ոչինչ: Բայց սա ինքնին չի բուժում հիվանդությունը, այլ միայն օգնում է պայքարել հետաքննության, և ոչ թե հիվանդության պատճառը:
Միակ դեղամիջոցը, որը պաշտոնապես առաջարկվում է շաքարախտի բուժման համար, և այն նաև օգտագործվում է էնդոկրինոլոգների կողմից իրենց աշխատանքում, սա է:
Ստանդարտ մեթոդի համաձայն հաշվարկված դեղամիջոցի արդյունավետությունը (100 հոգուց բաղկացած խմբում հիվանդների ընդհանուր թիվը վերականգնելը)
- Շաքարի նորմալացում 95%
- Երակային թրոմբոզի վերացում - 70%
- Սրտի ուժեղ բաբախման վերացում. 90%
- Ազատվել արյան բարձր ճնշումից - 92%
- Օրվա ամրապնդում, գիշերը քունը բարելավում 97%
Արտադրողները առևտրային կազմակերպություն չեն և ֆինանսավորվում են պետության աջակցությամբ: Հետևաբար, այժմ յուրաքանչյուր բնակիչ ունի այդ հնարավորությունը:
Այս ուռուցքը հազվադեպ է, 1,25 միլիոնից մեկ մարդ հիվանդանում է: Ամենից հաճախ այն փոքր է, մինչև 2 սմ, որը գտնվում է ենթաստամոքսային գեղձի մեջ: Դեպքերի 1% -ի դեպքում ինսուլինոման կարող է տեղակայվել ստամոքսի, տասներկումատնյա պատի, փայծաղի, լյարդի պատին:
Ուղղակի կես սանտիմետր տրամագծով ուռուցք ունակ է արտադրել այնպիսի քանակությամբ ինսուլին, որը գլյուկոզի անկում կհանգեցնի նորմալից ցածր: Միևնույն ժամանակ, դա բավականին դժվար է հայտնաբերել, հատկապես ատիպիկ տեղայնացումով:
Աշխատանքային տարիքի մեծահասակները առավել հաճախ տառապում են ինսուլինոմայից, կանայք 1,5 անգամ ավելի հավանական են:
Ամենից հաճախ բարորակ ինսուլինոմաները (ICD-10 ծածկագիր ՝ D13.7), 2,5 սմ չափսերը գերազանցելուց հետո, նորագոյացությունների միայն 15 տոկոսն է սկսում ցուցադրել չարորակ պրոցեսի նշաններ (ծածկագիր C25.4):
Ինչու է զարգանում և ինչպես
Ինսուլինոմայի զարգացման պատճառները հստակ հայտնի չեն: Ենթադրություններ են արվում բջիջների պաթոլոգիական բազմացման ժառանգական նախատրամադրվածության առկայության, մարմնի հարմարվողական մեխանիզմների միանձնյա ձախողումների մասին, բայց այդ վարկածները դեռ գիտական հաստատում չունեն: Միայն ճշգրիտ է հաստատվել միայն ինսուլինոմաների միացումը էնդոկրին բազմամյա ադենոմատոզի հետ, հազվագյուտ գենետիկական հիվանդություն, որի ընթացքում զարգանում են հորմոնալացնող ուռուցքները: Հիվանդների 80% -ում ախտահարում են նկատվում ենթաստամոքսային գեղձում:
Ինսուլինոմաները կարող են ունենալ ցանկացած կառուցվածք, և հաճախ նույն ուռուցքի ներսում գտնվող տարածքները նույնպես տարբերվում են: Դա պայմանավորված է ինսուլինի արտադրության, պահեստավորման և գաղտնազերծման տարբեր ունակությամբ: Բացի բետա բջիջներից, ուռուցքը կարող է պարունակել ենթաստամոքսային գեղձի այլ բջիջներ ՝ ատիպիկ և ֆունկցիոնալորեն ոչ ակտիվ: Նորագոյացությունների կեսը, բացի ինսուլինից, ունակ է արտադրել այլ հորմոններ `ենթաստամոքսային գեղձի պոլիպեպտիդ, գլյուկագոն, գաստրին:
Համարվում է, որ ավելի քիչ ակտիվ ինսուլինոմաները ավելի մեծ են և ավելի հավանական է, որ չարորակ լինեն: Գուցե դա պայմանավորված է ավելի քիչ ծանր ախտանիշներով և հիվանդության ուշ հայտնաբերմամբ: Հիպոգլիկեմիայի հաճախությունը և ախտանիշների աճի արագությունը անմիջականորեն կապված են ուռուցքի գործունեության հետ:

Ինքնավար նյարդային համակարգը տառապում է արյան մեջ գլյուկոզի պակասից, կենտրոնական համակարգի գործունեությունը թուլացած է: Պարբերաբար արյան ցածր շաքարը ազդեցություն է ունենում ավելի բարձր նյարդային գործունեության վրա, ներառյալ մտածողությունը և գիտակցությունը: Դա ուղեղային ծառի կեղեվ վնասն է, որը հաճախ կապված է ինսուլինոմա ունեցող հիվանդների ոչ պատշաճ պահվածքի հետ: Մետաբոլիկ խանգարումները հանգեցնում են արյան անոթների պատերի վնասմանը, ինչը հանգեցնում է ուղեղի այտուցի զարգացմանը, և ձևավորվում է արյան խցանում:
Ինսուլինոմայի նշաններն ու ախտանիշները
Ինսուլինոման անընդհատ արտադրում է ինսուլին, և ինքն իրեն դուրս է մղում որոշակի հաճախականությամբ, ուստի սուր հիպոգլիկեմիայի էպիզոդիկ գրոհները փոխարինվում են հարաբերական կուլ տալով:
Նաև ինսուլինոմայի ախտանիշների ծանրությունը ազդում է.
- Առանձնացնում է սնունդը: Քաղցրավենիքի երկրպագուները մարմնում խնդիրներ կզգան ավելի ուշ, քան սպիտակուցային սննդի հետևորդները:
- Անհատական զգայունություն ինսուլինի նկատմամբ. Որոշ մարդիկ կորցնում են գիտակցությունը արյան շաքարի հետ `2,5 մմոլ / լ-ից ցածր, իսկ մյուսները նորմալ են դիմակայում նման անկմանը:
- Հորմոնների կազմը, որը արտադրում է ուռուցքը: Մեծ քանակությամբ գլյուկագոնով ախտանիշները հետագայում կհայտնվեն:
- Ուռուցքային գործունեությունը: Որքան ավելի շատ հորմոն է արձակվում, այնքան պայծառ են նշանները:
Insանկացած ինսուլինոմայի ախտանիշները պայմանավորված են երկու հակառակ գործընթացներով.
- Ինսուլինի ազատումը և, որպես հետևանք, սուր հիպոգլիկեմիան:
- Մարմնի կողմից արտադրությունն ի պատասխան իր հակագունաբանների, հորմոնների, հակառակորդների ինսուլինի ավելցուկի: Սրանք կաթեխոլամիններ են `adrenaline, dopamine, norepinephrine:
| Ախտանիշների պատճառ | Պատահելու ժամանակը | Դրսևորումներ |
| Հիպոգլիկեմիա | Ինսուլինոմայի թողարկումից անմիջապես հետո ինսուլինի մեկ այլ բաժին: | Սով, զայրույթ կամ արցունքաբերություն, անպատշաճ վարք, հիշողության խանգարումներ մինչև ամնեզիա, թարթ տեսողություն, քնկոտություն, թմրություն կամ կծկում, ավելի հաճախ `մատների և ոտքերի շրջանում: |
| Ավելցուկային կաթեչոլամիններ | Հիպոգլիկեմիայից հետո, այն շարունակում է մնալ որոշ ժամանակ ուտելուց հետո: | Վախը, ներքին դողալը, ավելորդ քրտինքը, ցավոտությունը, թուլությունը, գլխացավը, թթվածնի պակասի զգացողությունը: |
| Խրոնիկական հիպոգլիկեմիայի պատճառով նյարդային համակարգի վնասը | Լավագույնը դիտվում է հարաբերական բարեկեցության ժամանակաշրջաններում: | Աշխատանքի ունակության նվազում, նախկինում հետաքրքիր բաների նկատմամբ անտարբերություն, լավ աշխատանք կատարելու ունակության կորուստ, ուսման դժվարություններ, տղամարդկանց մոտ թեքություն, դեմքի ասիմետրիա, դեմքի պարզեցված արտահայտություններ, կոկորդի ցավ: |
Ամենից հաճախ, հարձակումները նկատվում են առավոտյան դատարկ ստամոքսի վրա, ֆիզիկական ուժի կամ հոգե-հուզական սթրեսի հետևանքով, կանանց մոտ `նախքան դաշտանը:

Հիպոգլիկեմիայի նոպաները արագորեն դադարեցվում են գլյուկոզայի ընդունմամբ, ուստի մարմինը հիմնականում արձագանքում է շաքարի նվազմանը `սուր սովի հարձակման միջոցով: Հիվանդների մեծ մասը անգիտակցաբար ավելացնում են շաքարավազի կամ քաղցրավենիքի ընդունումը և սկսում են ավելի հաճախ ուտել: Առանց այլ ախտանիշների քաղցրավենիքի սուր պաթոլոգիական փափագը կարելի է բացատրել փոքր կամ ոչ ակտիվ ինսուլինոմայով: Դիետայի խախտման արդյունքում քաշը սկսում է աճել:
Հիվանդների մի փոքր մասը վարվում է հակառակ ձևով. Նրանք սկսում են անտարբերություն զգալ սննդից, նրանք շատ են նիհարում, նրանք պետք է ներառեն սպառման շտկումը իրենց բուժման ծրագրում:
Ախտորոշիչ միջոցներ
Վառ նյարդաբանական նշանների պատճառով ինսուլինը հաճախ սխալվում է այլ հիվանդությունների դեպքում: Ուղեղի էպիլեպսիան, արյունազեղումը և արյան մակարդումը, վեգետանոթային դիստոնիան, հոգեբանները սխալմամբ կարող են ախտորոշվել: Կասկածելի ինսուլինով իրավասու բժիշկը իրականացնում է մի քանի լաբորատոր փորձարկումներ, իսկ հետո ենթադրյալ ախտորոշումը հաստատում է տեսողական մեթոդներով:
Առողջ մարդկանց մոտ սոված ութ ժամվա ընթացքում քաղցածության ցածր մակարդակը 4.1 մմոլ / լ է, մեկ օր հետո այն իջնում է մինչև 3,3, երեքով ՝ մինչև 3 մմոլ / լ, իսկ կանանց դեպքում ՝ նվազումը մի փոքր ավելի մեծ է, քան տղամարդկանց մոտ: Ինսուլինոմա ունեցող հիվանդների դեպքում 10 ժամվա ընթացքում շաքարը իջնում է 3,3-ի, իսկ ծանր ախտանիշներով սուր հիպոգլիկեմիան արդեն մեկ օրվա ընթացքում զարգանում է:
Այս տվյալների հիման վրա հիպոգլիկեմիան հրահրվում է ինսուլինոմաների ախտորոշման համար: Այն ներկայացնում է եռօրյա պահք հիվանդանոցում, որի մեջ միայն ջուր է թույլատրվում: Ինսուլինի և գլյուկոզի փորձարկումն իրականացվում է յուրաքանչյուր 6 ժամվա ընթացքում: Երբ շաքարը իջնում է 3 մմոլ / լ, անալիզների միջև ընկած ժամանակահատվածները կրճատվում են: Թեստը դադարում է, երբ շաքարը իջնում է մինչև 2.7, և հայտնվում են հիպոգլիկեմիայի ախտանիշներ: Դրանք դադարեցվում են գլյուկոզայի ներարկումով: Միջին հաշվով, սադրանքն ավարտվում է 14 ժամից հետո: Եթե հիվանդը 3 օր տևում է առանց հետևանքների, ապա նա ինսուլինոմա չունի:
Ախտորոշման մեջ մեծ նշանակություն ունի proinsulin- ի որոշումը: Այն ինսուլինի պրեկուրսոր է, որը արտադրվում է բետա բջիջների կողմից: Դրանցից դուրս գալուց հետո proinsulin- ի մոլեկուլը բաժանվում է C- պեպտիդի և ինսուլինի: Սովորաբար ինսուլինի ընդհանուր քանակի պրովսուլինի մասնաբաժինը պակաս է 22% -ից: Բարորակ ինսուլինոմով, այս ցուցանիշը ավելի բարձր է, քան 24%, չարորակ `ավելի քան 40%:
C- պեպտիդի համար վերլուծությունը կատարվում է կասկածելի հոգեկան խանգարումներ ունեցող հիվանդների կողմից: Այսպիսով, ներարկումով ինսուլինի ընդունման դեպքերը հաշվարկվում են առանց բժշկի նշանակման: Ինսուլինի պատրաստուկները չեն պարունակում C- պեպտիդ:
Ենթաստամոքսային գեղձում ինսուլինոմաների գտնվելու վայրի ախտորոշումը կատարվում է պատկերազարդման մեթոդների միջոցով, դրանց արդյունավետությունը գերազանցում է 90% -ը:
 Բժշկական գիտությունների դոկտոր, դիաբետոլոգիայի ինստիտուտի ղեկավար - Տատյանա Յակովլևա
Բժշկական գիտությունների դոկտոր, դիաբետոլոգիայի ինստիտուտի ղեկավար - Տատյանա Յակովլևա
Ես երկար տարիներ սովորում եմ շաքարախտը: Սարսափելի է, երբ այդքան մարդ մահանում է, և ավելի շատ հաշմանդամ դառնում են շաքարախտի պատճառով:
Ես շտապում եմ պատմել բարի լուրը. Ռուսաստանի բժշկական գիտությունների ակադեմիայի էնդոկրինոլոգիական հետազոտությունների կենտրոնին հաջողվել է մշակել այնպիսի դեղամիջոց, որն ամբողջությամբ բուժում է շաքարախտը: Այս պահին այս դեղամիջոցի արդյունավետությունը մոտենում է 98% -ին:
Մեկ այլ լավ նորություն. Առողջապահության նախարարությունն ընդունել է այնպիսի որոշում, որը փոխհատուցում է դեղամիջոցի բարձր գինը: Ռուսաստանում ՝ դիաբետիկներ մինչև մարտի 6-ը (ներառյալ) կարող է ստանալ այն Միայն 147 ռուբլու դիմաց:
- Անգիոգրաֆիա - ամենաարդյունավետ մեթոդը: Դրա օգնությամբ հայտնաբերվում է անոթների կուտակում, որոնք ապահովում են ուռուցքի արյան մատակարարումը: Սնուցող զարկերակի չափսով և փոքր անոթների ցանցով կարելի է դատել նորագոյացության տեղայնացումը և տրամագիծը:
- Էնդոսկոպիկ ուլտրաձայնագրություն - թույլ է տալիս հայտնաբերել առկա ուռուցքների 93% -ը:
- Հաշվարկված տոմոգրաֆիա - բացահայտում է ենթաստամոքսային գեղձի ուռուցք դեպքերի 50% -ում:
- Ուլտրաձայնային հետազոտություններ - արդյունավետ է միայն ավելորդ քաշի բացակայության դեպքում:
Նրանք փորձում են հնարավորինս արագ հեռացնել ինսուլինը ՝ ախտորոշումից անմիջապես հետո: Վիրահատությունից առաջ ամբողջ ժամանակ հիվանդը ստանում է գլյուկոզա սննդի մեջ կամ ներերակային: Եթե ուռուցքը չարորակ է, վիրահատությունից հետո անհրաժեշտ է քիմիաթերապիա:
Վիրաբուժություն
Ամենից հաճախ ինսուլինոման գտնվում է ենթաստամոքսային գեղձի մակերեսին, ունի հստակ եզրեր և բնորոշ կարմիր-շագանակագույն գույն, ուստի այն հեշտ է հեռացնել առանց օրգանը վնասելու: Եթե ենթաստամոքսային գեղձի ներսում գտնվող ինսուլինոման չափազանց փոքր է, ունի ատիպիկ կառուցվածք, բժիշկը կարող է դա չբացահայտել վիրահատության ընթացքում, նույնիսկ եթե ախտորոշման ընթացքում հաստատվել է ուռուցքի գտնվելու վայրը: Այս դեպքում միջամտությունը դադարեցվում է և մի կողմ է դրվում որոշ ժամանակ, մինչև ուռուցքը մեծանա, և այն կարող է հեռացվել: Այս պահին պահպանողական բուժում է իրականացվում `կանխելու հիպոգլիկեմիան և խանգարված նյարդային գործունեությունը:

Երկրորդ վիրահատությամբ նրանք կրկին փորձում են հայտնաբերել ինսուլինը, և եթե դա հաջողության չի հասնում, հեռացրեք ենթաստամոքսային գեղձի կամ լյարդի մի մասը ուռուցքով: Եթե կա ինսուլինոմա մետաստազներով, ապա ուռուցքային հյուսվածքները նվազագույնի հասցնելու համար նաև պետք է իրականացնեք օրգանի մի մասի վերափոխում:
Պահպանողական բուժում
Վիրահատության սպասող ինսուլինոմաների սիմպտոմատիկ բուժումը բարձր շաքարային դիետա է: Նախապատվությունը տրվում է այն արտադրանքներին, որոնց ձուլումը ապահովում է գլյուկոզի միատեսակ հոսքը արյան մեջ: Սուր հիպոգլիկեմիայի դրվագները դադարեցվում են արագ ածխաջրերով ՝ սովորաբար հյութերով ավելացված շաքարով: Եթե ծանր հիպոգլիկեմիան տեղի է ունենում թույլ տեսողություն ունեցող գիտակցության, ապա հիվանդին ներարկվում է գլյուկոզա ներերակային:
Եթե հիվանդի առողջական վիճակի պատճառով վիրահատությունը հետաձգվում է կամ ընդհանրապես անհնար է, նշանակվում են ֆենիտոին և դիազօքսիդ: Առաջին դեղամիջոցը հակաէպիլեպտիկ դեղամիջոց է, երկրորդը օգտագործվում է որպես հիպերտոնիկ ճգնաժամերի համար որպես վազոդիլատոր: Այս դեղերի համատեղումը ընդհանուր կողմնակի էֆեկտ է: Օգտագործելով այս թերությունը լավի համար, դուք կարող եք տարիներ շարունակ պահել արյան գլյուկոդը նորմալին մոտ: Diuretics- ը նշանակվում է միաժամանակ diazoxide- ի հետ միասին, քանի որ այն պահպանում է հեղուկը հյուսվածքներում:
Փոքր ենթաստամոքսային գեղձի ուռուցքների ակտիվությունը կարող է կրճատվել `օգտագործելով verapamil և propranalol, ինչը կարող է խանգարել ինսուլինի սեկրեցմանը: Octreotide- ն օգտագործվում է չարորակ ինսուլինոմաների բուժման համար, այն կանխում է հորմոնի ազատումը և զգալիորեն բարելավում է հիվանդի վիճակը:
Քիմիաթերապիա
Քիմիաթերապիան անհրաժեշտ է, եթե ուռուցքը չարորակ է: Streptozocin- ը օգտագործվում է ֆտորուրուրացիլի հետ համատեղ, հիվանդների 60% -ը զգայուն է նրանց նկատմամբ, իսկ 50% -ը `ամբողջական թողության: Բուժման ընթացքը տևում է 5 օր, դրանք ստիպված կլինեն կրկնել յուրաքանչյուր 6 շաբաթը մեկ: Դեղը թունավոր ազդեցություն ունի լյարդի և երիկամների վրա, ուստի դասընթացների միջև ընկած ժամանակահատվածներում նրանց աջակցելու համար դեղեր են նշանակվում:
Ինչ սպասել հիվանդությունից
Վիրահատությունից հետո ինսուլինի մակարդակը արագորեն նվազում է, արյան գլյուկոզան ավելանում է: Եթե ուռուցքը հայտնաբերվում է ժամանակին և ամբողջությամբ հեռացվել, հիվանդների 96% -ը վերականգնվում է: Լավագույն արդյունքը փոքր բարորակ ուռուցքների դեպքում է: Չարորակ ինսուլինի բուժման արդյունավետությունը 65% է: Հանգստացումները տեղի են ունենում դեպքերի 10% -ով:
Կենտրոնական նյարդային համակարգի փոքր փոփոխություններով մարմինը ինքնուրույն է դիմագրավում, նրանք մի քանի ամսվա ընթացքում նահանջում են: Նյարդերի ծանր վնասը, ուղեղի օրգանական փոփոխությունները անդառնալի են:
Համոզվեք, որ սովորեք: Ի՞նչ եք կարծում, դեղահատերի և ինսուլինի ցմահ կառավարումը միակ միջոցն է ՝ շաքարը հսկողության տակ պահելու համար: Ճշմարիտ չէ: Դուք կարող եք դա հաստատել ինքներդ ձեզ ՝ սկսելով օգտագործել այն:
Ենթաստամոքսային գեղձի ինսուլինոման սահմանվում է որպես համապատասխան օրգանում ակտիվ հորմոնալ ուռուցք: Ամենից հաճախ դա բարորակ է:Փորձագետները նշում են, որ չարորակ ինսուլինոմայի զարգացման տոկոսը կազմում է 15 տոկոս: Հիվանդության ախտանիշները կարող են բազմազան լինել: Ուռուցքի դրսևորման վրա ազդում են ՝ զարգացման մակարդակը, մարմնի պաշտպանության աստիճանը, հիվանդի անհատական բնութագրերը, արտաքին / ներքին գործոնները:
Ինսուլինոման ունի այս տեսքը: