Ծոմ պահելը լավ է տիպի 2-րդ շաքարախտի համար
Շնչառության կարճացումը ախտանիշ է, որը կապված է բազմաթիվ հիվանդությունների հետ: Դրա հիմնական պատճառները սրտի, թոքերի, բրոնխների և սակավարյունության հիվանդություններ են: Բայց նաև օդի պակասը և շնչառության զգացումը կարող են հայտնվել շաքարախտով և ինտենսիվ ֆիզիկական ուժերով:
Հաճախ դիաբետիկների մոտ նման ախտանիշի առաջացումը ինքնին հիվանդություն չէ, այլ նրա ֆոնին բախվող բարդությունները: Այսպիսով, հաճախ քրոնիկ հիպերգլիկեմիայի դեպքում մարդը տառապում է ճարպակալումից, սրտի անբավարարությունից և նեֆրոպատիկությունից, և այս բոլոր պաթոլոգիաները գրեթե միշտ ուղեկցվում են շնչառության թուլությամբ:
Հանգստության նշաններ. Օդի պակասություն և շնչահեղձության զգացողություն: Միևնույն ժամանակ, շնչառությունն արագանում է, դառնում է աղմկոտ, և դրա խորությունը փոխվում է: Բայց ինչու է առաջանում նման պայման և ինչպես կանխել այն:
Ախտանիշների ձևավորման մեխանիզմները
 Բժիշկները հաճախ շնչառության տեսքը կապում են օդուղիների խցանումների և սրտի անբավարարության հետ: Հետևաբար, հիվանդը հաճախ սխալ է ախտորոշվում և անօգուտ բուժում է նշանակվում: Բայց իրականում այս երևույթի պաթոգենեզը կարող է լինել շատ ավելի բարդ:
Բժիշկները հաճախ շնչառության տեսքը կապում են օդուղիների խցանումների և սրտի անբավարարության հետ: Հետևաբար, հիվանդը հաճախ սխալ է ախտորոշվում և անօգուտ բուժում է նշանակվում: Բայց իրականում այս երևույթի պաթոգենեզը կարող է լինել շատ ավելի բարդ:
Առավել համոզիչ է այն տեսությունը, որը հիմնված է ընկալման և հետագա վերլուծության գաղափարի վրա ազդակների ուղեղի կողմից, որոնք մտնում են մարմն այն ժամանակ, երբ շնչառական մկանները ճիշտ չեն ձգվում և լարվում: Այս դեպքում նյարդային վերջավորությունների գրգռման մակարդակը, որոնք վերահսկում են մկանների լարվածությունը և ազդանշան ուղարկում ուղեղին, չի համապատասխանում մկանների երկարությանը:
Սա հանգեցնում է նրան, որ շունչը, համեմատած լարված շնչառական մկանների հետ, շատ փոքր է: Միևնույն ժամանակ, թոքերի կամ շնչառական հյուսվածքների նյարդային վերջավորություններից եկող ազդակները վագուսի նյարդի մասնակցությամբ մուտք են գործում կենտրոնական նյարդային համակարգ ՝ կազմելով անհարմար շնչառության գիտակցված կամ ենթագիտակցական սենսացիա, այլ կերպ ասած ՝ շնչառության թուլություն:
Սա ընդհանուր գաղափար է այն մասին, թե ինչպես է dyspnea- ն ձևավորվում շաքարախտի և մարմնի այլ խանգարումների մեջ: Որպես կանոն, շնչառության կարճացման այս մեխանիզմը բնորոշ է ֆիզիկական ուժի կիրառմանը, քանի որ այս դեպքում կարևոր է նաև արյան հոսքում ածխաթթու գազի ավելացված կոնցենտրացիան:
Բայց հիմնականում տարբեր հանգամանքներում դժվարությամբ շնչելու տեսքի սկզբունքներն ու մեխանիզմները նման են:
Միևնույն ժամանակ, որքան ուժեղ են գրգռիչներն ու շնչառական ֆունկցիայի ընդհատումները, այնքան ավելի խիստ է շնչառությունը:
Դիաբետիկների մոտ շնչառության անբավարարության տեսակները, ծանրությունն ու պատճառները
 Ըստ էության, թարախային նշանները նույնն են ՝ անկախ դրանց տեսքի գործոնից: Բայց տարբերությունները կարող են լինել շնչառության փուլերում, հետևաբար գոյություն ունի թարախային տրակտի երեք տեսակ ՝ ներշնչող (երևում է, երբ շնչելը), արտազատիչ (զարգանում է արտաշնչման վրա) և խառը (դժվարությամբ է շնչում ներսից և դուրս):
Ըստ էության, թարախային նշանները նույնն են ՝ անկախ դրանց տեսքի գործոնից: Բայց տարբերությունները կարող են լինել շնչառության փուլերում, հետևաբար գոյություն ունի թարախային տրակտի երեք տեսակ ՝ ներշնչող (երևում է, երբ շնչելը), արտազատիչ (զարգանում է արտաշնչման վրա) և խառը (դժվարությամբ է շնչում ներսից և դուրս):
Շաքարային դիաբետի դիսպնեայի ծանրությունը նույնպես կարող է տարբեր լինել: Զրոյական մակարդակում շնչելը դժվար չէ, բացառություն է միայն ֆիզիկական ակտիվության աճը: Մեղմ աստիճանով, ոտքով քայլելիս կամ բարձրանալիս առաջանում է թարախություն:
Չափավոր ծանրության դեպքում շնչառության խորության և հաճախության ընդհատումները տեղի են ունենում նույնիսկ դանդաղ քայլելիս: Դաժան ձևի դեպքում, քայլելիս, հիվանդը կանգ է առնում յուրաքանչյուր 100 մետր վրա, որպեսզի բռնի իր շունչը: Չափազանց ծանր աստիճանով, շնչառության հետ կապված խնդիրներ են առաջանում մի փոքր ֆիզիկական ակտիվությունից հետո, և երբեմն նույնիսկ երբ մարդը հանգստանում է:
Դիաբետիկ շնչառության շնչառության պատճառները հաճախ կապված են անոթային համակարգի վնասման հետ, որի պատճառով բոլոր օրգանները անընդհատ զգում են թթվածնի անբավարարություն: Բացի այդ, հիվանդության երկար ընթացքի ֆոնին շատ հիվանդներ զարգացնում են նեֆրոպատիա, ինչը մեծացնում է անեմիա և հիպոքսիա:Բացի այդ, շնչառության հետ կապված խնդիրներ կարող են առաջանալ ketoacidosis- ով, երբ արյուն է փոխանցվում, որի դեպքում ketones- ը ձևավորվում է արյան մեջ գլյուկոզի ավելացված կոնցենտրացիայի պատճառով:
2-րդ տիպի շաքարախտով հիվանդների մեծ մասը գեր քաշ ունեն: Եվ, ինչպես գիտեք, ճարպակալումը բարդացնում է թոքերի, սրտի և շնչառական օրգանների աշխատանքը, ուստի բավարար քանակությամբ թթվածին և արյունը չեն մտնում հյուսվածքներ և օրգաններ:
Նաև քրոնիկ հիպերգլիկեմիան բացասաբար է անդրադառնում սրտի աշխատանքի վրա: Արդյունքում, սրտային անբավարարությամբ շաքարախտ ունեցող դիաբետիկների մոտ շնչառություն առաջանում է ֆիզիկական գործունեության կամ քայլելու ընթացքում:
Քանի որ հիվանդությունը զարգանում է, շնչառության հետ կապված խնդիրները սկսում են անհանգստացնել հիվանդին նույնիսկ այն ժամանակ, երբ նա հանգստանում է, օրինակ ՝ քնի ժամանակ:
Ինչ անել, որ կարճ շունչ ունենա:
 Արյան մեջ գլյուկոզի և ացետոնի համակենտրոնացման հանկարծակի աճը կարող է առաջացնել սուր հյուծում: Այս պահին դուք անմիջապես պետք է շտապ օգնություն կանչեք: Բայց նրա սպասման ընթացքում դուք չեք կարող որևէ թմրամիջոց ընդունել, քանի որ դա կարող է միայն սրել պայմանը:
Արյան մեջ գլյուկոզի և ացետոնի համակենտրոնացման հանկարծակի աճը կարող է առաջացնել սուր հյուծում: Այս պահին դուք անմիջապես պետք է շտապ օգնություն կանչեք: Բայց նրա սպասման ընթացքում դուք չեք կարող որևէ թմրամիջոց ընդունել, քանի որ դա կարող է միայն սրել պայմանը:
Այսպիսով, նախքան շտապօգնության ժամանումը, անհրաժեշտ է օդափոխել այն սենյակը, որտեղ գտնվում է հիվանդը: Եթե որևէ հագուստ դժվարացնում է շնչառությունը, ապա հարկավոր է այն ամրացնել կամ հեռացնել:
Անհրաժեշտ է նաև գլյուկոմետրով չափել արյան մեջ շաքարի կոնցենտրացիան: Եթե գլիկեմիայի մակարդակը չափազանց բարձր է, ապա ինսուլինի ներդրումը հնարավոր է: Այնուամենայնիվ, այս դեպքում անհրաժեշտ է բժշկական խորհրդատվություն:
Եթե, բացի շաքարախտից, հիվանդը ունի սրտի հիվանդություն, ապա նա պետք է չափի ճնշումը: Այս դեպքում հիվանդը պետք է նստած լինի աթոռի կամ մահճակալի վրա, բայց չպետք է նրան դնել մահճակալի վրա, քանի որ դա միայն վատթարանում է նրա վիճակը: Ավելին, ոտքերը պետք է իջնել ներքև, ինչը կապահովի սրտից ավելցուկային հեղուկի արտահոսք:
Եթե արյան ճնշումը չափազանց բարձր է, ապա կարող եք հակահիպերտոնիկ դեղեր ընդունել: Դա կարող է լինել այնպիսի դեղեր, ինչպիսիք են Corinfar- ը կամ Kapoten- ը:
Եթե շաքարախտով շնչառության շնչառությունը դարձել է քրոնիկ, ապա հնարավոր չէ ազատվել դրանից, առանց փոխհատուցելու հիմքում ընկած հիվանդությունը: Հետևաբար անհրաժեշտ է կայունացնել արյան շաքարի մակարդակը և պահպանել դիետա, ինչը ենթադրում է արագ ածխաջրածին սննդամթերքի մերժում:
Բացի այդ, կարևոր է շաքարավազը իջեցնող դեղեր վերցնել ժամանակին և ճիշտ դեղաչափով կամ ներարկել ինսուլինը: Դեռ պետք է հրաժարվել ցանկացած վատ սովորությունից, հատկապես ծխելուց:
Բացի այդ, պետք է հետևել որոշ ընդհանուր առաջարկությունների.
- Ամեն օր քայլեք մաքուր օդում մոտ 30 րոպե:
- Եթե առողջությունը թույլ է տալիս, արեք շնչառական վարժություններ:
- Սովորեք հաճախ և փոքր բաժիններում:
- Ասթմայի և շաքարային դիաբետի առկայության դեպքում անհրաժեշտ է նվազագույնի հասցնել շփումները բաների հետ, որոնք հրահրում են շնչահեղձության հարձակումը:
- Պարբերաբար չափեք գլյուկոզան և արյան ճնշումը:
- Սահմանափակեք աղի ընդունումը և սպառում չափավոր քանակությամբ ջուր: Այս կանոնը հատկապես վերաբերում է դիաբետիկ նեպրոպաթիայի և սրտանոթային խանգարումների հետևանքով տառապող մարդկանց:
- Վերահսկեք ձեր քաշը: Մի քանի օրվա ընթացքում քաշի կտրուկ աճը 1,5-2 կգ-ով ցույց է տալիս մարմնում հեղուկի պահպանումը, որը դիսպնեայի նախուտեստ է:
Բացի այդ, շնչառության պակասով, ոչ միայն դեղամիջոցները, այլև ժողովրդական միջոցները օգնում են: Այսպիսով, շնչառությունը նորմալացնելու համար օգտագործվում են մեղր, այծի կաթ, ծովաբողկ արմատ, սամիթ, վայրի յասաման, շաղգամ և նույնիսկ շտապող խուճապեր:
Շնչառության պակասը առավել հաճախ տեղի է ունենում ասթմատիկների մեջ: Դիաբետում բրոնխիալ ասթմայի առանձնահատկությունների մասին կպատմի այս հոդվածում տեսանյութը:
Կլինիկական դրսևորումներ
Մեծահասակների մոտ 1-ին տիպի շաքարախտի առաջացումը շատ ավելի մեղմ է, քան տղաների և տղաների մոտ:
- չոր բերան
- ծարավ
- չոր և քոր առաջացնող մաշկ
- հաճախակի urination
- գիշերը արագ միզելու,
- գիշերային enuresis (երեխաների մեջ),
- տեղական և ընդհանուր անձեռնմխելիության նվազում,
- երկար վերքերի բուժում
- մաշկի քրոնիկ ինֆեկցիաներ
- արտանետվող օդում ացետոնի հոտ,
- քաշի կտրուկ կորուստ:
Եթե տղամարդը 20-25 տարի անց հիվանդանում է, ապա հիվանդության առաջին տարիներին նա ինսուլինի համեմատաբար ցածր կարիք ունի: Որոշ ժամանակ հիվանդը կարող է անել ընդհանրապես առանց ներարկումների:
Հիվանդների այս խումբը հազվադեպ է ունենում ketoacidosis: Շաքարախտը ամենից հաճախ հայտնաբերվում է պատահականորեն:
Փորձաքննությունը բացահայտում է չափավոր հիպերգլիկեմիա: Բայց որոշ ժամանակ անց հիվանդության ախտանիշներն աստիճանաբար ավելանում են, ինսուլինի անհրաժեշտությունը մեծանում է:
Մեծահասակների շրջանում հիվանդության մեղմ սկիզբը արտացոլում է մեծահասակների մոտ աուտոիմունային բորբոքման դանդաղ ընթացքը: Երեխաներում բոլոր գործընթացները տեղի են ունենում շատ ավելի արագ: Մոտավորապես 50-70% դեպքերում շաքարախտը արդեն հայտնաբերվում է ketoacidosis փուլում: Հատկապես վտանգավոր է հիվանդությունը 4 տարեկանից ցածր երեխաների մոտ: 30% դեպքերում դեբյուտը անմիջապես բարդվում է կոմայի մեջ և կարող է հանգեցնել երեխայի մահվան:
Շնչառության կարճացման պատճառները
Դիաբետը արյան մեջ գլյուկոզի անընդհատ բարձր մակարդակի պատճառով ավելի կարճ կյանք ունի: Այս պայմանը կոչվում է հիպերգլիկեմիա, որն անմիջական ազդեցություն է ունենում աթերոսկլերոզային սալերի ձևավորման վրա: Վերջինս նեղացնում կամ արգելափակում է անոթների լուսավորությունը, ինչը հանգեցնում է սրտի մկանների իշեմիայի:
Բժիշկներից շատերը համոզված են, որ շաքարի ավելցուկը առաջացնում է էնդոթելիալ դիսֆունկցիա `լիպիդների կուտակման տարածք: Այս ամենի արդյունքում անոթների պատերը դառնում են ավելի թափանցելի և ձևավորվում են սալեր:
Հիպերգլիկեմիան նպաստում է նաև օքսիդատիվ սթրեսի ակտիվացմանը և ազատ ռադիկալների ձևավորմանը, որոնք նույնպես բացասական ազդեցություն են ունենում էնդոթելիում:
Շաքարախտով տառապում են պարասիմպաթիկ նյարդերը, ինչը արագ սրտի բաբախում է առաջացնում: Հիվանդության առաջընթացով, պաթոլոգիական գործընթացը ազդում է ինքնավար NS- ի սիմպաթիկ բաժանմունքների վրա:
Երբ նյարդերի քաշքշման մեջ զգայունություն չկա, սա նպաստում է ոչ միայն տախիկարդիայի, այլև ատիպիկ ընթացքով IHD- ի զարգացմանը: Կորոնարային հիվանդությամբ ցավը հազիվ թե զգացվի, ուստի որոշ դիաբետիկների մոտ նույնիսկ սրտի կաթվածը ընթանում է առանց մեծ անհանգստության:
Շնչառության հիմնական պատճառները կարելի է բաժանել 4 խմբի.
- Շնչառական ձախողումը `
- բրոնխի խանգարման խախտում,
- թոքերի հյուսվածքի (պարենխիմա) ցրված հիվանդություններ.
- թոքային անոթային հիվանդություն
- շնչառական մկանների կամ կրծքավանդակի հիվանդություններ:
- Սրտի անբավարարություն:
- Հիպերվերտիլացման սինդրոմ (նեյրոհոցուլյար դիստոնիայի և նևրոզով)
- Մետաբոլիկ խանգարումներ:
Թարախախտի զարգացման 4 հիմնական պատճառ կա.
- սրտի անբավարարություն
- շնչառական անբավարարություն
- նյութափոխանակության խանգարումներ
- հիպերվերտիլացման սինդրոմ:
Խնդրում ենք նկատի ունենալ, որ շնչառական անբավարարությունը կարող է առաջանալ թոքային անոթների մասով առաջացած խնդիրների, թոքերի հյուսվածքի դիֆուզիոն վնասվածքների, բրոնխների պաթոլոգիայի նվազման, ինչպես նաև շնչառական մկանների պաթոլոգիայի հետևանքով:
Հիպերվերտիլացման սինդրոմը դրսևորվում է նևրոզի որոշ տեսակների և նեյրոկսուլային դիստոնիայի ֆոնի վրա:
Համաճարակաբանություն
1-ին տիպը կազմում է շաքարախտի բոլոր դեպքերի մոտ 5% -ը: Դեպքերի մեծ մասը 30 տարեկանից ցածր մարդիկ են: Սպանվածության գագաթները տեղի են ունենում 7 և 14 տարեկան հասակում:
Համաճարակաբանական ուսումնասիրությունները, հաշվի առնելով տարածաշրջանային և ազգային վիճակագրությունը, ցույց են տալիս տարբեր երկրներում շաքարախտի տարածվածության լայն տատանումները: Դեպքերը մեծապես տարբերվում են ՝ կախված բնակչության աշխարհագրական լայնությունից և ազգային կազմից:
Ավելի շատ հիվանդներ հյուսիսային և արևմտյան երկրներում: Դիաբետի իմունային միջնորդությամբ ձևերը ավելի հավանական է, որ ազդեն կովկասյան ցեղի վրա: Համեմատաբար հազվադեպ է, որ այդպիսի շաքարախտը հայտնաբերվում է ասիացիների մոտ:
Նոր հիվանդությունների դեպքերի մեծ մասը գրանցվում է ամեն տարի Սկանդինավիայի երկրներում (Ֆինլանդիա, Նորվեգիա, Շվեդիա), Սարդինիայում և Իսրայելում (Եմենի հրեաների շրջանում): Այս պոպուլյացիայի երեխաների մեջ յուրաքանչյուր 100000 մարդու մոտ հայտնաբերվում է շաքարախտի ավելի քան 20 նոր դեպքեր:
Ֆինլանդիայում գրանցված դեպքերն ամենաբարձրն են ՝ 100000-ով մինչև 58-ը: Նոր Զելանդիայի, Իսպանիայի, Նիդեռլանդների և մեր երկրի ներկայացուցիչները զգալիորեն ավելի քիչ են հիվանդանում (7-20 դեպք 100000 երեխայի վրա):
Փոքր մակարդակ է նկատվում Լեհաստանում և Իտալիայում (բացառությամբ Սարդինիայի): Ամենաքիչը, տիպ 1 շաքարախտը ազդում է Հարավարևելյան Ասիայի և Հարավային Ամերիկայի մարդկանց վրա:
Այս երկրներում տարեկան 10000000-ից պակաս երեխաներ են հիվանդանում:
Ռուսաստանում 1-ին տիպի շաքարախտի տարածվածությունը տատանվում է տարբեր տարածաշրջաններում: Ավելի շատ հիվանդներ ապրում են այն շրջաններում, որտեղ ֆինո-ուգրիկ ժողովուրդները պատկանում են բնիկ էթնիկ խմբերին (Մորդովիա, Կարելիա, Մարի Էլ, Ուդմուրտիա, Կոմի և այլն):
ե.) Ամենաբարձր ցուցանիշը գրանցված է Հյուսիս-Արևմտյան դաշնային շրջանում: Առավելագույն ցուցանիշներ են նկատվել Արխանգելսկի և Պսկովի մարզերում:
Նենեցերի ինքնավար օկրուգի բնիկ բնակիչները ամենաքիչը տուժում են: Վերջին տասնամյակների ընթացքում նրանք չեն գրանցել շաքարային դիաբետի մեկ դեպք (երեխաների և մեծահասակների մոտ):
Հավանաբար, հիվանդացության լայն լայնությունը կախված է տարբեր էթնիկական խմբերի գենետիկ տարբերություններից: Բժշկական ուսումնասիրությունները ցույց են տալիս, որ Եվրոպայում դեպքի մակարդակը նվազում է հյուսիսից հարավ և արևելք:
Գիտնականներն այս երևույթը բնութագրում են որպես լայնության գրադիենտ: Բայց, միևնույն ժամանակ, կապը մարզերի կլիմայական առանձնահատկությունների հետ չի ապացուցվել:

Հետևաբար, լայնության աստիճանը բացատրվում է բնակչության գենետիկական տարբերություններով: Հավանաբար, տարբեր դեպքերն արտացոլում են Հին աշխարհի ժողովուրդների պատմական գաղթը հյուսիս-արևմտյան ուղղությամբ (Մերձավոր Արևելքից դեպի Արևելյան Եվրոպա):
Հավանաբար, դեպքը բացասաբար է անդրադառնում հետևյալի վրա.
- քաղաքաշինություն (քաղաքային բնակչության մասնաբաժնի աճ),
- արդյունաբերականացում (արդյունաբերության աճ),
- կենսակերպի ձևափոխում (ֆիզիկական գործունեության կրճատում),
- դիետայի փոփոխություն (կալորիականության ավելացում, կազմի փոփոխություն),
- շրջակա միջավայրի քայքայումը:
Դիաբետի համաճարակաբանության մեջ որոշակի դեր է խաղում նաև վարակիչ հիվանդությունների շարժումը (միգրացիոն հոսքերից հետո): Քննարկվում են նաև պատվաստումների և մանուկների արհեստական կերակրման հետևանքները:
Տիպ 1 շաքարախտը ավելի տարածված է տղամարդկանց շրջանում: Ավելի ուժեղ սեռի տղաները, տղաները և մեծահասակները ավելի հաճախ հիվանդանում են, քան աղջիկները, աղջիկները և կանայք: Եվրոպական ծագում ունեցող հիվանդների խմբերում տղամարդկանց հարաբերակցությունը կանանց մոտ կազմում է մոտավորապես 1.5: 1:
1-ին տիպի շաքարախտի էթոլոգիա
Շաքարախտի աուտոիմունային ձևերի էթոլոգիան ամբողջությամբ չի հասկացվում: Համարվում է, որ ամենակարևոր գործոնը գենետիկ նախատրամադրվածությունն է:
Հայտնի է, որ հիվանդությունը կապված է HLA (հիմնական histocompatibility համալիր) գեների հետ: HLA-DR / DQ ալելները կարող են նախազգուշացնել հիվանդությանը կամ, հակառակը, պաշտպանական:
Հիվանդների ճնշող մեծամասնության մեջ (մոտ 90%) հայտնաբերվում է գենոտիպ HLA-DR3, HLA-DR4:
Գենետիկական նախադրյալը չի նշանակում, որ հիվանդը պարտադիր կերպով դրսևորում է տիպի 1 շաքարախտ: Հիվանդության զարգացման համար անհրաժեշտ է նաև այլ (արտաքին) գործոնների ազդեցություն: Բացասական դեր կարող է խաղալ, օրինակ, վիրուսային վարակի միջոցով:
Դասակարգումը dyspnea
Ներկայումս, շատ դեպքերում, հնարավոր է պարզել 1-ին տիպի շաքարախտի իմունաբանական պատճառը: Ավելի հազվադեպ, հիվանդները ունենում են ինսուլինի բացարձակ անբավարարության բոլոր ախտանիշները, բայց ոչ մի ինքնատիպ մարմին չի հայտնաբերվել:
Այս հիման վրա 1 տիպի շաքարախտը դասակարգվում է.
Դրանցից առաջինի պատճառը ենթաստամոքսային գեղձի բետա բջիջների ոչնչացումն է: Էնդոկրին բջիջների ոչնչացումը տեղի է ունենում բջիջների միջնորդավորված աուտոիմունային ռեակցիայի հետևանքով: Մարմնի սեփական պաշտպանության այսպիսի ագրեսիան դրսևորվում է աուտանտիտների արյան մեջ տարբեր կառույցների արյան շրջանառությամբ:
Հակամարմինները սովորաբար հայտնաբերվում են.
- ինսուլինին
- գլուտամատել դեկարբոքսիլազը,
- մակերեսային բետա-բջիջների անտիգեններին,
- տիրոսինոֆոսֆատազին:
Այս տարիների ընթացքում աուտանտիտները կարող են դադարել հայտնաբերվել արյան մեջ: Դա պայմանավորված է իմունոլոգիական բորբոքման թուլացմամբ:Պաշտպանական ուժերի ագրեսիան կրճատվում է ոչ թե հիվանդության դադարեցման պատճառով, այլ գրեթե բոլոր թիրախային բջիջների (կղզու բետա բջիջներ) մահվան պատճառով:
Սրտի ռիթմի խանգարման ամենատարածված տիպը սինուսային տախիկարդիան է, որի դեպքում ինսուլտների հաճախականությունը 70-ից բարձր է: Այս պայմանի առանձնահատկությունն այն է, որ երբ տեղի է ունենում, սրտի ռիթմը մնում է անփոփոխ, և փոխվում է միայն կծկումների քանակը:
Հիվանդությունը զարգանում է սինուսային հանգույցում, որտեղ ազդակ է առաջանում հուզմունքի նորմալ փոխանցման պայմաններում: Հանգույցը տեղակայված է սրտի աջ կողմում, սկզբում հուզմունքը ծածկում է օրգանի հենց այս մասը, այնուհետև ազդակը փոխանցվում է ուղիների միջոցով ձախ ատրիում:
Եթե sinus-atrial համալիրի գործունեությունը խաթարված է, ապա դա բացասական ազդեցություն է թողնում հանգույցից դեպի փորոքների իմպուլսային անցկացման վրա:
ԷՍԳ-ի վրա, սինուսային տախիկարդիան դրսևորվում է հետևյալ ախտանիշներով.
- 60 վայրկյանում սրտի բաբախյունը 90 հարվածից ավելի
- սինուսային ռիթմի շեղումների բացակայություն,
- ընդմիջում PQ և լայնության P,
- դրական ատամի Ռ.
Եթե հիվանդը անհանգստացած է շնչառության դժվարությամբ, շնչառության նման անբավարարությունը կոչվում է ոգեշնչող: Հայտնվում է այն դեպքում, երբ տրախեայի և խոշոր բրոնխների լուսավորությունը նեղանում է (օրինակ ՝ բրոնխային ասթմայով հիվանդների մոտ կամ դրսից բրոնխի սեղմման հետևանքով `պնևմոթորաքսով, պլեարոզով և այլն):
Dyspnea- ն սուր, ենթասուր և քրոնիկ է: Շնչառության պատճառով անձը կրծքավանդակի շրջանում զգում է խստություն: Օ օբյեկտիվորեն, ոգեշնչման խորությունը մեծանում է, և շնչառական շարժումների հաճախականությունը (NPV) ավելանում է մինչև 18 և ավելի րոպեում:
Այս հիվանդության մասին ավելին կարդացեք ռուբլու մեջ: ԴԻԱԲԵՏՆԵՐ
Շաքարային դիաբետը էնդոկրին համակարգի քրոնիկ հիվանդություն է, այն զարգանում է այն ժամանակ, երբ ենթաստամոքսային գեղձը չի արտադրում բավարար ինսուլին (տիպ 1 շաքարախտ) կամ երբ մարմինը չի կարող արդյունավետորեն օգտագործել իր արտադրած ինսուլինը (տիպ 2 շաքարախտ):
Ինսուլինը հորմոն է, որը կարգավորում է արյան շաքարի մակարդակը: Չվերահսկվող շաքարախտը հանգեցնում է արյան շաքարի մշտական աճին:
Այս հիվանդության հետ խանգարվում է նյութափոխանակության բոլոր տեսակները, ինչը ժամանակի ընթացքում հանգեցնում է մարմնի բազմաթիվ համակարգերի լուրջ վնասների
Շաքարային դիաբետը ստոր է, քանի որ այն կարող է «քողարկվել», ինչպես շատ այլ հիվանդություններ, և հայտնաբերվում է, երբ հիվանդը գալիս է բուժելու որոշ բարդություններ:
Շաքարախտի տեսակները:
Շաքարախտը բաժանված է երկու հիմնական տիպի ՝ 1 տիպ և 2 տիպ:
1-ին տիպի շաքարախտը բնութագրվում է ինսուլինի անբավարար արտադրությամբ, անհրաժեշտ է ամենօրյա ինսուլինի ընդունում: Այն կարող է հայտնվել ցանկացած տարիքում, անկախ ժառանգականությունից: Այս տեսակը կոչվում է ինսուլին կախված, ավելի վաղ այն նաև կոչվում էր երիտասարդական կամ մանկական:
1-ին տիպի շաքարախտի պատճառները:
Dyspnea- ը երեխաների մոտ
Շնչառության մակարդակը տարբեր տարիքի երեխաների մոտ տարբեր է: Dyspnea- ին պետք է կասկածել, եթե.
- 0–6 ամիսների ընթացքում երեխայի մոտ շնչառական շարժումների քանակը (NPV) ավելի քան 60 րոպե է,
- 6–12 ամսական երեխայի դեպքում, NPV- ն ավելի քան 50 րոպե,
- NPV- ի 1 տարուց ավելի տարիքից մեկ րոպեի ընթացքում 40-ից ավելի երեխայի դեպքում,
- 5 տարեկանից բարձր երեխայի մեջ, NPV- ն րոպեում 25-ից ավելի է,
- 10-14 տարեկան երեխայի մոտ, NPV- ն րոպեում գերազանցում է 20-ը:
Ավելի ճիշտ է հաշվի առնել շնչառական շարժումները, երբ երեխան քնում է: Handերմ ձեռքը պետք է ազատորեն դրվի երեխայի կրծքավանդակի վրա և 1 րոպեի ընթացքում հաշվարկի կրծքավանդակի շարժումների քանակը:
Զգացմունքային գրգռման ժամանակ, ֆիզիկական ուժի, լաց լինելու և կերակրման ժամանակ շնչառության մակարդակը միշտ ավելի բարձր է, այնուամենայնիվ, եթե NPV- ն զգալիորեն գերազանցում է նորմը և հանգստանում է դանդաղ վերականգնվում, ապա այդ մասին պետք է տեղեկացնեք մանկաբույժին:
Երեխաների մոտ շնչառության մակարդակը տարբեր է, այն աստիճանաբար նվազում է, երբ մեծանում են:
Դուք կարող եք կասկածել երեխայի մեջ շնչառության պաթոլոգիական թուլության մասին, եթե մեկ րոպեի ընթացքում շնչառության հաճախությունը գերազանցում է հետևյալ ցուցանիշները.
- 0-6 ամիս - 60,
- 6 ամիս - 1 տարի - 50,
- 1 տարի -5 տարի `40,
- 5-10 տարի - 25,
- 10-14 տարի `20:
NPV- ի որոշումը խորհուրդ է տրվում մինչ երեխան քնում է:Այս դեպքում չափման սխալը կլինի նվազագույն: Կերակրման ընթացքում, ինչպես նաև ֆիզիկական գործունեության կամ հուզական գրգռման ժամանակ, երեխայի շնչառության մակարդակը միշտ աճում է, բայց դա շեղում չէ: Արժե անհանգստանալ, եթե առաջիկա մի քանի րոպեների ընթացքում հանգստի շնչառության հաճախությունը չի վերադառնում հանգստանալու նորմալ թվերին:
Եթե երեխան շնչառություն ունի, նա պետք է շտապ ցուցադրվի տեղի մանկաբույժին: Խիստ շնչառական անբավարարությունը պահանջում է շտապօգնության թիմին կանչել, քանի որ դա կյանքին վտանգ սպառնալիք է:
Պլիսով Վլադիմիր, բժշկական դիտորդ
Dyspnea հղի կանանց մոտ
Հղիության ընթացքում կնոջ մարմնի շնչառական և սրտանոթային համակարգերը աճում են ծանրաբեռնվածությամբ: Այս ծանրաբեռնվածությունը պայմանավորված է շրջանառվող արյան մեծ քանակությամբ, ընդլայնված արգանդով դիֆրագմայի ներքևի մասում սեղմում (որի արդյունքում կրծքավանդակի օրգանները դառնում են ծանրաբեռնված, իսկ շնչառական շարժումները և սրտի կծկումները փոքր-ինչ դժվար են), թթվածնի պահանջը ոչ միայն մոր, այլև աճող սաղմի:
Այս բոլոր ֆիզիոլոգիական փոփոխությունները հանգեցնում են նրան, որ հղիության ընթացքում շատ կանայք զգում են շնչահեղձություն: Շնչառության մակարդակը մեկ րոպեում չի գերազանցում 22-24-ը, այն ավելի հաճախակի է դառնում ֆիզիկական ուժի և սթրեսի ժամանակ:
Հղիությունը զարգանալուն պես տառապում է նաև թոքախտը: Բացի այդ, սպասող մայրերը հաճախ տառապում են սակավարյունությունից, որի արդյունքում շնչառության թուլությունն ուժեղանում է:
Եթե շնչառության մակարդակը գերազանցում է վերը նշված թվերը, շնչառության պակասը չի դադարում կամ հանգստի ժամանակ զգալիորեն չի նվազում, հղի կինը միշտ պետք է խորհրդակցի բժշկի հետ `մանկաբարձ-գինեկոլոգ կամ թերապևտ:
Հղիության ընթացքում շրջանառվող արյան ընդհանուր ծավալը բարձրանում է: Կնոջ շնչառական համակարգը պետք է միանգամից երկու օրգանիզմով թթվածնի մատակարարի `ապագա մայրը և զարգացող պտուղը:
Քանի որ արգանդը զգալիորեն մեծանում է չափսերով, այն ճնշում է դիֆրագմայի վրա, ինչ-որ չափով նվազեցնելով շնչառական էքսկուրսը: Այս փոփոխությունները բազմաթիվ հղի կանանց մոտ հանգեցնում են շնչառության:
Շնչառության արագությունը րոպեում հասնում է 22-24 շնչառության և լրացուցիչ ավելանում է հուզական կամ ֆիզիկական սթրեսով: Dyspnoea- ն կարող է զարգանալ, քանի որ պտուղը մեծանում է, բացի այդ, այն վատթարանում է անեմիայի հետ, ինչը հաճախ նշվում է սպասող մայրերի մոտ:

Եթե շնչառության մակարդակը գերազանցում է վերը նշված արժեքները, սա առիթ է ցույց տալու մեծ զգոնություն և խորհրդակցել նախածննդյան կլինիկայի բժշկի հետ, որը վարում է հղիություն:
1-ին տիպի շաքարախտի ախտանիշներն ու նշանները
Էնդոկրին բջիջների կողմից ինսուլինի արտադրության անբավարարությունը կարող է առաջացնել տիպի 1 շաքարախտի բնորոշ ախտանիշներ.
- Չոր բերանը և ծայրահեղ ծարավը:
- Հաճախակի urination, հատկապես գիշերային և առավոտյան ժամանակահատվածներում:
- Բարձր քրտինք:
- Բարձրացնում է գրգռվածությունը, հաճախակի դեպրեսիան, տրամադրության փոփոխությունները, տատանումները:
- Մարմնի ընդհանուր թուլություն, որն ուղեկցվում է ուժեղ սովի և քաշի կորստով:
- Արդար սեռը ունենում է հեշտոցային տիպի սնկային վարակներ, որոնք դժվար է բուժել:
- Ծայրամասային տեսողության խանգարումներ, մռայլ աչքեր:
Պատշաճ բուժման բացակայության դեպքում հիվանդը կարող է ցուցադրել դիաբետիկ տիպի ketoacidosis նշաններ.
- Դաժան սրտխառնոց և փսխում:
- Ջրազրկում
- Ացետոնի ակնհայտ հոտը բերանի խոռոչից:
- Շնչառության ծանրություն:
- Խառնաշփոթությունը և դրա պարբերական կորուստը:
Հիվանդության հիմնական ախտանիշները
1-ին տիպի շաքարախտով մարդը կարող է ունենալ բազմաթիվ բողոքներ, որոնք կախված են տարիքից, սննդակարգից, հուզական սթրեսից, կենսապայմաններից և այլ բաղադրիչներից: Այս դեպքում 1-ին տիպի շաքարախտով տառապող հիվանդի ֆիզիկական տեսքը հաճախ նորմալ է կամ թեթևակի բարակ:
Առաջին նշանները հայտնվում են ենթաստամոքսային գեղձի անսարքությունից հետո մի քանի շաբաթվա ընթացքում, մինչդեռ երկրորդ տեսակի հիվանդությունը կարող է թաքնված լինել և իրեն հայտնի դարձնել մի քանի տարի անց:
Ստորև ներկայացված են շաքարախտի հիմնական նշանները, որոնց տեսքը շտապ անհրաժեշտ է դիմել բժշկի հետ նշանակման: Հիվանդը կարող է զգալ.
- Չոր բերան և անխոնջ ծարավ:
- Հաճախակի urination:
- Թուքի ավելացում:
- Թուլություն, քնկոտություն և դյուրագրգռություն:
- Սովի անընդհատ զգացողություն:
- Անհեթեթություն կամ ոտքեր և ձեռքեր թեքելը:
- Ծայրահեղությունների այտուցվածություն:
- Քաշի արագ աճ կամ նվազում:
- Մարսողական համակարգի խանգարումներ (սրտխառնոց և փսխում):
- Շնչառության կարճատևություն ՝ փոքր ֆիզիկական ուժերով:
- Չոր մաշկ, ցան և քոր առաջացում:
- Էրեկտիլ դիսֆունկցիան:
- Menstrual խախտումներ:
- Վերքի երկարատև բուժում:
- Որովայնի ցավ:
- Նվազեցված մարմնի պաշտպանությունը:
Շաքարախտի նախնական նշանները `մշտական ծարավը և անհրաժեշտությունը թեթևացնելու ցանկությունը կապված են երիկամների ոչ պատշաճ գործառույթի հետ: Արյան շաքարը մեծանալուն պես ավելանում է այս օրգանի վրա բեռը:
Մարմնից ավելցուկային շաքարավազը հեռացնելու համար երիկամները սկսում են հեղուկ վերցնել հյուսվածքներից և բջիջներից ՝ առաջացնելով այնպիսի ախտանիշների տեսք, ինչպիսիք են ծարավը և հաճախակի urination: Կարոտային վիճակն այն ախտանիշն է, որը ազդարարում է ուղեղի անսարքությունը:
1-ին տիպի շաքարախտի դեպքում կարող են նկատվել նաև վտանգավոր նշաններ, որոնց դրսևորումը պահանջում է անհապաղ բժշկական օգնություն: Սա պտղատու հոտ է բերանի խոռոչի մեջ, նիհար և խառնաշփոթ:
Եթե գտնեք վերը նշված նշաններից առնվազն մեկը, ապա հարկավոր է դիմել ախտորոշման:
Ի վերջո, ժամանակին ախտորոշումը կարող է հանգեցնել լուրջ հետևանքների զարգացման:
Եթե հիվանդը տանջվում է թուլությունից, դյուրագրգռությունից, հոգնածության զգացումից, սրտխառնոցից, ծարավի ավելացումից և հաճախակի urination- ից, դրանք առաջին տիպի շաքարախտի առաջին ախտանիշներն են:
Երբեմն հիվանդները արագորեն նիհարում են, կամ հակառակը ՝ ավելորդ ֆունտ են ստանում:
- առաջնային (էական, գենետիկ),
- երկրորդական (մարսողական, վահանաձև գեղձ, ստերոիդ),
- հղի կանանց շաքարախտը:
Շաքարախտը կարող է լինել մեղմ, չափավոր կամ խիստ: Դասընթացի բնույթով, հիվանդությունը բաժանվում է ինսուլին կախված (երիտասարդական) կամ ոչ ինսուլին կախված տեսակից (տարեցների շաքարախտ):
Արյան մեջ գլյուկոզի պարունակության բարձրացման պատճառով վնասվում են աչքերի և երիկամների անոթները: Հետևաբար, 1-ին տիպի շաքարային դիաբետով տառապող մարդիկ կորցնում են տեսողական սրությունը, հաճախ դառնում են կույր: Երիկամները վնասված են, զարգանում է երիկամների անբավարարությունը: Հաճախ հիվանդները դժգոհում են վերջույթների ցավից կամ թմրությունից: Դա պայմանավորված է նրանով, որ արյան շրջանառությունը խանգարում է, և նյարդերը ազդում են:
Բրոնխիալ ասթման քրոնիկ հիվանդություն է, որն առաջացնում է շնչառական ուղիների նեղացում, երբ որոշակի գրգռիչներ են տառապում:
Ասթմայի ախտանիշները ներառում են.
- Հաճախակի թարախություն, դժվարությամբ շնչելը
- Քթի անընդհատ գերբնակվածություն
- Բնութագրական հազ, դեղին և մածուցիկ թփերի փոքր արտանետմամբ, որը սրվում է գիշերը և առավոտյան
- Ասթմա հարձակվում է
- Փողոցում օդից դուրս
- Շնչառության գործընթացին ուղեկցող կրծքավանդակում հատուկ սուլիչ հնչյուններ:
Շաքարային դիաբետը էնդոկրին համակարգի հիվանդություններից մեկն է, որը դրսևորվում է արյան մեջ շաքարի մեծ քանակությամբ `ենթաստամոքսային գեղձի կողմից ինսուլինի ցածր արտադրության պատճառով: Նման հիվանդությունը առաջացնում է լիարժեք նյութափոխանակության խախտում և, որպես հետևանք, ներքին օրգանների և մարդու համակարգերի գործունեության վատթարացում:
Դիաբետի ախտանիշները.
- Հաճախակի urination
- Ջրազրկված մարմնի վիճակ
- Ծարավի և չոր բերանի զգացում
- Նյարդային գերլարվածություն և դյուրագրգռություն
- Հաճախակի տրամադրության փոփոխություններ
- Հոգնածություն և թուլություն
- Անզգայություն վերջույթների մեջ
- Ֆուրունկուլոզ
- Painավը սրտում
- Տարածում մաշկի վրա `տարբեր վայրերում, ինչպես նաև ծալքերի վրա
- Արյան ճնշում
- Ալերգիկ բնույթի ցաներ:
Հիվանդության ախտորոշում
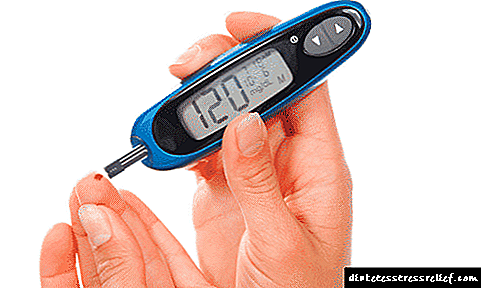
Արյան շաքարի ստուգում: Այն իրականացվում է լաբորատոր պայմաններում առավոտյան դատարկ ստամոքսի վրա: Մեծահասակ առողջ մարդու մոտ գլյուկոզի մակարդակը կազմում է 3,9-ից մինչև 5,5 մմոլ / Լ: 7 մմոլ / լ-ից բարձր արժեքները ցույց են տալիս տիպի 1 շաքարախտը:
Գլյուկոզայի հանդուրժողականության ստուգում: Այն իրականացվում է երակային արյունը հավաքելով 2 ժամ անց հիվանդը քաղցրացրած ջուր խմելուց հետո: 11.1 մմոլ / լ-ից ավելի արդյունք կարող է ցույց տալ տիպի 1 շաքարախտը:
Գլիկացված հեմոգլոբինի (HbA1c) թեստը որոշում է արյան շաքարի միջին մակարդակը 2-3 ամսվա ընթացքում:
Եթե հայտնաբերվում է հիպերգլիկեմիա (շաքարի բարձր պարունակություն), բժիշկը պետք է որոշի հիվանդության տեսակը:
Դա անելու համար վերլուծություն է իրականացվում դատարկ ստամոքսի վրա կամ վարժությունից հետո C-պեպտիդ և GAD հակամարմինների մակարդակի վրա:
Ժամանակակից բժշկական պրակտիկան առաջարկում է 1-ին տիպի շաքարախտի որոշման մի քանի մեթոդներ ՝ հիմնվելով արյան մեջ ածխաջրային նյութափոխանակության պարամետրերի պարամետրերի վերլուծության վրա:
Պահքի շաքարի փորձություն
Առավոտյան վարձակալության համար, փորձարկումից 12 ժամ առաջ, դուք պետք է հրաժարվեք սնունդ, ալկոհոլ և ֆիզիկական գործունեություն իրականացնելուց, փորձեք խուսափել սթրեսից, երրորդ կողմի դեղեր ընդունելուց և բժշկական ընթացակարգեր իրականացնելուց: Վիրահատությունից հետո հիվանդների մոտ ստացված տեքստի հուսալիությունը զգալիորեն կրճատվում է, ստամոքս-աղիքային խնդիրներ ունեցող անձանց, ցիռոզի, հեպատիտի, ինչպես նաև կանանց շրջանում աշխատանքի և արդար սեռի դաշտանի ընթացքում կամ տարբեր էթոլոգիաների բորբոքային պրոցեսների առկայության դեպքում:

5,5 մմոլ / լ-ից բարձր ցուցանիշներով բժիշկը կարող է ախտորոշել նախաբաբրերի սահմանային վիճակը: 7 մմոլ / լ-ից բարձր պարամետրերով և թեստային պայմանների համապատասխանությամբ, դե ֆակտո հաստատված շաքարախտը:
Ավելին կարդացեք արյան շաքարի փորձարկման մասին:
Բեռի ստուգում
Այն լրացնում է դասական ծոմ պահող արյան ստուգումը `այն իրականացնելուց հետո հիվանդին տրվում է բանավոր 75 գրամ գլյուկոզի լուծույթ: Շաքարի համար արյան նմուշները վերցվում են յուրաքանչյուր 30 րոպե երկու ժամվա ընթացքում:
Արյան մեջ գլյուկոզի հայտնաբերված գագաթնակետային կոնցենտրացիան թեստի ելքային արժեքն է: Եթե այն գտնվում է 7,8–11 մմոլ / լ միջակայքում, ապա բժիշկը որոշում է գլյուկոզի հանդուրժողականության խախտում:
11 մմոլ / լ-ից ավելի ցուցանիշներով `շաքարախտի առկայություն:
Գլիկացված հեմոգլոբինի թեստ
Այսօր շաքարախտի որոշման առավել ճշգրիտ և հուսալի լաբորատոր մեթոդ: Թույլ կախված է արտաքին գործոններից (արդյունքները չեն ազդում սննդի ընդունման վրա, օրվա ժամանակը, ֆիզիկական ակտիվությունը, դեղորայքը, հիվանդությունը և հուզական վիճակը), ցույց է տալիս գլյուկոզի հետ կապող արյան պլազմայում շրջանառվող հեմոգլոբինի տոկոսը:

6.5 տոկոսից բարձր ցուցանիշը վկայում է շաքարային դիաբետի մասին, 5.7-6.5 տոկոսի սահմաններում արդյունքները գլաբխի հանդուրժողականության հետ կապված նախաբաբիական վիճակ են:
Ի թիվս այլ բաների, համապարփակ ախտորոշմամբ, մասնագետը պետք է համոզվի, որ հիվանդը ունի շաքարախտի դասական արտաքին ախտանիշներ (մասնավորապես ՝ պոլիդիպսիա և պոլիուրիա), բացառել հիպերգլիկեմիայի պատճառած այլ հիվանդություններ և պայմաններ, ինչպես նաև պարզաբանել շաքարախտի նոզոլոգիական ձևը:
Բոլոր վերը նշված գործողություններն իրականացնելուց և հիվանդի մեջ շաքարախտի առկայության փաստը փաստելուց հետո անհրաժեշտ է հաստատել հիվանդության տեսակը: Այս իրադարձությունն իրականացվում է արյան պլազմայում C- պեպտիդների մակարդակի չափման միջոցով - այս կենսաբնորոշիչը բնութագրում է ենթաստամոքսային գեղձի բետա բջիջների արտադրող գործառույթը և ցածր տեմպով ցույց է տալիս 1 տիպի շաքարախտ ՝ համապատասխանաբար նրա աուտոիմունային բնույթով:
Հիվանդությունը կարող է ախտորոշել մանկաբույժ, թերապևտ, էնդոկրինոլոգ, ընդհանուր բժիշկ և այլ մասնագետներ: Հիվանդությունը հաստատվում է անամնեզի, ընդհանուր հետազոտության, լաբորատոր հետազոտության միջոցով:
Պահանջվում է հիպերգլիկեմիայի թեստեր.
- արյան շաքարի ծոմ պահելը և ուտելուց հետո
- մեզի շաքար
- գլիկացված հեմոգլոբին:
Դիաբետը հաստատվում է.
- ծոմ պահող գլիկեմիան ավելի քան 6,1 մմոլ / լ, ցերեկը `ավելի քան 11.1 մմոլ / լ,
- գլյուկոզորիայի որակական կամ քանակական հայտնաբերում,
- գլիկացված հեմոգլոբինի մակարդակը ավելի քան 6,5%:
Աղյուսակ 2 - Ածխաջրերի նյութափոխանակության շաքարախտի և այլ խանգարումների ախտորոշման չափանիշներ (ԱՀԿ, 1999):
Հիպերգլիկեմիան ցույց է տալիս միայն շաքարախտի առկայությունը: Շաքարախտի տեսակը հաստատվում է `օգտագործելով հատուկ փորձաքննություն:
Ախտորոշումը ներառում է.
- ացետոնուրիա
- ketonemia
- acidosis
- էնդոգեն ինսուլինի ցածր մակարդակ,
- ինքնածին մարմիններ
- գենետիկ նախատրամադրվածությունը:
Ներքին ինսուլինի մակարդակը գնահատելու համար օգտագործվում է C-պեպտիդ ցուցանիշ: Ընդհանուր առմամբ, C- պեպտիդը շատ ավելի կայուն նյութ է, քան հորմոնը: Այս բաղադրությունը ձևավորվում է ինսուլինի սինթեզի ընթացքում: Որքան ավելի շատ բետա-բջջային հորմոն է, այնքան բարձր է C- պեպտիդի մակարդակը:
Այսպիսով, տիպի 1 շաքարախտը բնութագրվում է.
- 6.1 մմոլ / լ-ից բարձր շաքար,
- 11,1 մմ / լ-ից բարձր օրվա ընթացքում արյան շաքար,
- գլիկացված հեմոգլոբինը ավելի քան 6,5%,
- գլյուկոզուրիա
- ketonemia
- ketonuria
- արյան pH պակաս ֆիզիոլոգիական նորմայից (7.35-ից ցածր),
- C- պեպտիդի նվազում,
- արյան ինսուլինի ցածր մակարդակ
- հատուկ հակամարմինների առկայությունը,
- գենոտիպ HLA-DR3, HLA-DR4:
Բուժում և կանխարգելում
Շաքարախտով բրոնխիալ ասթմայի բուժման հիմնական խնդիրը ինհալացված դեղամիջոցների օգտագործումն է, քանի որ բրոնխներում և համակարգային կորտիկոստերոիդներում բետա-ռեցեպտորային խթանիչները բարձրացնում են արյան շաքարը:
Գլյուկոկորտիկոստերոիդները մեծացնում են գլիկոգենի կազմալուծումը և լյարդում գլյուկոզի ձևավորումը, բետամիմետիկները նվազեցնում են ինսուլինի զգայունությունը: Salbutamol- ը, բացի արյան գլյուկոզի ավելացումից, մեծացնում է նաև բարդությունների ռիսկը, ինչպիսին է դիաբետիկ ketoacidosis- ը: Terbutaline- ի բուժումը բարձրացնում է շաքարի մակարդակը `խթանելով գլյուկագոնի արտադրությունը, որը ինսուլինի հակամարմինն է:
Հիվանդները, ովքեր բետա խթանիչներ են ընդունում, քանի որ ինհալացիաները ավելի քիչ հավանական են տառապում հիպոգլիկեմիայից, քան ստերոիդային դեղամիջոցներ օգտագործողները: Նրանց համար ավելի հեշտ է պահպանել արյան մեջ շաքարի կայուն մակարդակը:
Ասթմայի և շաքարախտի բարդությունների բուժումը և կանխարգելումը հիմնված են հետևյալ սկզբունքների վրա.
- Դիտարկումը էնդոկրինոլոգի և թոքաբորբի, ալերգոլոգի կողմից:
- Nutritionիշտ սնուցում և գիրության կանխարգելում:
- Ֆիզիկական գործունեության պահպանում:
- Ստերոիդներ օգտագործելիս արյան շաքարի խիստ հսկողություն:
Բրոնխիալ ասթմայով հիվանդների դեպքում ծխելու ամբողջական դադարեցումը անհրաժեշտ է, քանի որ այս գործոնը հանգեցնում է շնչահեղձության հաճախակի գրոհների և առաջացնում է արյան շրջանառության, վազոսպազմի խախտում: Շաքարային դիաբետում, անգիոպաթիայի պայմաններում ծխելը մեծացնում է դիաբետիկ նեվրոպաթիայի, սրտի հիվանդությունների, երիկամների գլոմերուլի ոչնչացման և երիկամային անբավարարության զարգացման ռիսկը:
Հղիության մեջ գլյուկոկորտիկոստերոիդներ նշանակելու համար, շաքարային դիաբետի և բրոնխիալ ասթմայի համատեղ կուրսով, պետք է լինեն խիստ ցուցումներ: Դրանք ներառում են հաճախակի և անվերահսկելի ասթմայի հարձակումներ, ինհալացիաներում ստերոիդների օգտագործման հետևանքների պակաս:
Հիվանդների համար, ովքեր արդեն պլանշետներում նշանակել են գլյուկոկորտիկոիդային պատրաստուկներ կամ հորմոնների մեծ դոզան են պահանջում, պրենիզոլոնի ընդունումը նշվում է ոչ ավելի, քան տասը օր: Դոզայի հաշվարկն իրականացվում է օրական մեկ կիլոգրամ մարմնի քաշի համար, ոչ ավելի, քան 1-2 մգ մեկ կգ:
Դժբախտաբար, ժամանակակից բժշկությունը դեռ չգիտի ՝ ինչպես ամբողջությամբ բուժել տիպի 1 շաքարախտը: Այս տեսակի հիվանդությունը կոչվում է ինսուլին կախված, քանի որ մարմինը չի արտադրում այս հորմոնը, այն պետք է իրականացվի ներարկումով:
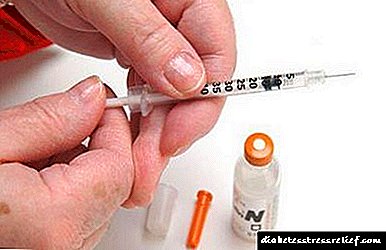
Հիվանդի հիմնական խնդիրն է արյան շաքարի մակարդակը նորմալ բերել: Դրա համար օգտագործվում են ինսուլինի ներարկումներ: Այսօր դրանցից բավականին շատ են, կան մի քանի տեսակներ.
- Արագ գործող ինսուլին: Այն գործում է ներարկումից 15 րոպե անց և տևում է 2-4 ժամ:
- Սովորական ներարկում: Նրանք աշխատում են կառավարումից 30 րոպե անց, ունեն ազդեցություն մոտ 3-6 ժամվա ընթացքում:
- Միջին տևողության ներարկումներ: Նրանք սկսում են գործել 2-4 ժամվա ընթացքում ՝ ունենալով մոտ 18 ժամվա արդյունք:
- Երկար գործող ինսուլինը: Մի քանի ժամվա ընթացքում այն մտնում է մարդու արյան մեջ և աշխատում է ամբողջ օրվա ընթացքում:

Ըստ էության, 1-ին տիպի շաքարախտով հիվանդները օրական 3-4 ներարկում են ներարկում: Բայց որոշ դեպքերում բժիշկը կարող է նվազեցնել դեղաչափը օրական 2 ներարկում:
Վերջերս աշխարհի տարբեր մասերում գիտնականները պայքարում են այս հիվանդության խնդրի հետ ՝ մշակելով բուժման նոր մեթոդներ: Բժիշկները սկսեցին փոխպատվաստել ենթաստամոքսային գեղձի բջիջները:
Գործողությունների արդյունքները ապշեցուցիչ են. Հիվանդների 52% -ը դադարեցնում է ինսուլինի թերապիան, հիվանդների 88% -ը ասում է, որ նրանց արյան շաքարը ի վիճակի է իջնել նորմալ մակարդակի, իսկ հիպոգլիկեմիայի նոպաները անհետանում են: Սա նշանակում է, որ թերապիայի այս մեթոդը շատ խոստումնալից է և շուտով հնարավոր կլինի տարածել ամբողջ աշխարհում:
Մեկ այլ հետաքրքիր բուժում ԴՆԹ պատվաստանյութն է: Այն մեծացնում է մարդու արյան մեջ C- պեպտիդների մակարդակը ՝ վերականգնելով բետա բջիջների գործառույթը:
Բժշկությունը դեռևս կանգուն չէ և անընդհատ փնտրում է 1-ին տիպի շաքարախտը հաղթահարելու ուղիներ: Թերևս մոտ ապագայում մարդկությունը կկարողանա հեշտությամբ ազատվել պաթոլոգիայից, որքան հնարավոր է ՝ սովորական ցրտից:
1-ին տիպի շաքարախտը լուրջ աուտոիմուն հիվանդություն է, որի հետ մարդ պետք է գոյություն ունենա իր ամբողջ կյանքի ընթացքում: Ավանդական բժշկությունը ենթադրում է հարյուրավոր բաղադրատոմսեր, որոնք տեսականորեն կարող են օգնել հիվանդության դեմ պայքարին, սակայն, ինչպես ցույց են տալիս ժամանակակից բժշկական պրակտիկան, նրանք բոլորը միայն վնասում են բարդ թերապիան ՝ համակարգված փոխելով ածխաջրերի նյութափոխանակության պարամետրերը և դրանք դարձնելով անկանխատեսելի:
Եթե գնահատում եք առողջությունը, պարբերաբար ներարկումներ եք կատարում ինսուլինի հետ, պահպանեք անհրաժեշտ սննդակարգը և այլ միջոցներ ձեռնարկեք, որոնք ուղղված են բնականաբար բարձր կենսամակարդակի պահպանմանը, ապա մենք խորհուրդ ենք տալիս, որ ձեր բուժման համար չօգտագործեք ավանդական բժշկության բաղադրատոմսեր:
Հորմոնների փոխարինման թերապիա
1-ին տիպի շաքարախտի հիմնական բուժումը հորմոնների փոխարինման թերապիան է: Ինսուլինի պատրաստուկներն առաջին անգամ օգտագործվել են մոտ 100 տարի առաջ:
Առաջին դեղերը կենդանական ծագում էին: Երկար ժամանակ ակտիվորեն օգտագործվում էին խոզի և խոշոր եղջերավոր անասունները:
Վերջին տասնամյակների ընթացքում այդ դեղերը գրեթե ամբողջությամբ փոխարինվել են ավելի ժամանակակից դեղամիջոցներով: Ամբողջ աշխարհում էնդոկրինոլոգները այժմ նշանակում են գենետիկորեն աշխատող մարդու ինսուլիններ և հորմոնների անալոգներ:
Բազային սեկրեցումը նմանեցնելու համար կիրառեք.
- միջին տևողությամբ ինսուլիններ (աշխատանք 8-16 ժամ),
- երկարաձգված ինսուլիններ (աշխատանք 18-26 ժամ):
Այս լուծումները կատարվում են օրական 1-2 անգամ: Դեղամիջոցի դեղաչափը ընտրվում և ճշգրտվում է բժշկի կողմից:
Հետծննդյան սեկրեցումը սիմուլյացնելու համար ՝
- կարճ գործող ինսուլիններ (աշխատանք 6-8 ժամ),
- հորմոնի ultrashort անալոգներ (աշխատանք 2-4 ժամ):
Աղյուսակ 3 - Մարդու ինսուլինի առավել հաճախ օգտագործվող պատրաստուկների գործողության տևողությունը (պարզեցված առաջարկություններ):
Այս նյութերի դոզանները կախված են արյան շաքարի մակարդակից, պլանավորված ֆիզիկական ակտիվությունից և դիետայում ածխաջրերի քանակից: Բժիշկը հիվանդի համար ընտրում է ածխաջրերի անհատական գործակիցներ: Հիվանդը ինքնուրույն կարգավորում է կարճ ինսուլինի չափաբաժինը ամեն օր ՝ կենտրոնանալով բժիշկների առաջարկությունների վրա:
Ինսուլինը կառավարվում է ՝
- մեկանգամյա ներարկիչներ
- գրիչի ներարկիչ
- ինսուլինի դիսպանսեր (պոմպ):
Սովորաբար, հորմոնը ներարկվում է ենթամաշկային ճարպի մեջ: Դրա համար օգտագործվում են 4-12 մմ երկարությամբ ասեղներ:
Եթե հիվանդը գտնվում է դիաբետիկ կոմայի մեջ, ապա ինսուլինի ենթամաշկային ընդունումը գործնականում անարդյունավետ է: Այս իրավիճակում հորմոնը ներարկվում է երակային արյան մեջ:
Պահպանողական բուժում
Ինսուլինից բացի, 1-ին տիպի շաքարախտի բուժման մեջ օգտագործվում են.
- դիետա
- դոզավորված ֆիզիկական ակտիվություն,
- ինքնատիրապետում:
Սննդառությունը պետք է լինի բավարար քանակությամբ կալորիաներով, բազմազան և հավասարակշռված:Նման դիետան հնարավորինս մոտ է ֆիզիոլոգիական (նորմալ) սննդակարգին:
Հիվանդը պետք է հնարավորինս նվազեցվի.
- ածխաջրերի պարզ ընդունում (ֆրուկտոզա, սաքսոզա, գլյուկոզա),
- կենդանական ճարպի ընդունում:
Այս հիվանդությամբ հիվանդները ամեն օր պետք է որոշեն արյան մեջ գլյուկոզի մակարդակը `օգտագործելով տարրական սարքեր տանը: Անհրաժեշտության դեպքում ձեր բժիշկը կարող է մեզի շաքարի համար մեզի նշանակել: Եթե գլյուկոզան բարձրացվի, ապա ինսուլինի ներարկումները անհրաժեշտ են 1-ին տիպի շաքարախտը բուժելու համար: Այս հորմոնը ներդաշնակեցնում է նյութափոխանակությունը և օգնում է մարմնին օգտագործել ածխաջրերը:
Շատ դիաբետիկներ մտածում են, թե ինչպես սրտային անբավարարությունը բուժել վիրահատության միջոցով: Արմատական բուժումը իրականացվում է այն ժամանակ, երբ թմրանյութերի օգնությամբ սրտանոթային համակարգը ամրապնդելը չի բերել ցանկալի արդյունքների: Վիրաբուժական պրոցեդուրաների ցուցումներն են.
- սրտագրության փոփոխություններ,
- եթե կրծքավանդակի տարածքը անընդհատ ցավոտ է,
- այտուցվածություն
- առիթմիա,
- կասկածվում է սրտի կաթվածից
- առաջադեմ անգինա պեկտոր:
Սրտի անբավարարության համար վիրահատությունը ներառում է փուչիկի անոթայինացում: Իր օգնությամբ վերացվում է զարկերակի նեղացումը, որը սնուցում է սիրտը: Ընթացակարգի ընթացքում զարկերակի մեջ տեղադրվում է կաթետեր, որի երկայնքով փուչիկ է բերվում խնդրահարույց տարածքում:
Կորոնարային աորտայի ստենտավորումն իրականացվում է հաճախ, երբ զարկերակի մեջ մտցվում է ցանցային կառույց, ինչը կանխում է խոլեստերինի թիթեղների առաջացումը: Իսկ կորոնար շնչերակով շրջանցելով պատվաստումը ստեղծում են լրացուցիչ պայմաններ արյան ազատ հոսքի համար, ինչը էապես նվազեցնում է ռեցիդիվի ռիսկը:
Դիաբետիկ կարդիոդիստրոֆիայի դեպքում նշվում է սրտանոթի իմպլանտացիայի միջոցով վիրաբուժական բուժում: Այս սարքը գրավում է սրտի ցանկացած փոփոխություն և անմիջապես շտկում դրանք, ինչը նվազեցնում է առիթմիաների հավանականությունը:
Այնուամենայնիվ, նախքան այդ գործողությունները իրականացնելը, կարևոր է ոչ միայն գլյուկոզի կոնցենտրացիայի նորմալացումը, այլև շաքարախտը փոխհատուցելը: Քանի որ նույնիսկ աննշան միջամտությունը (օրինակ ՝ թարախակույտ բացելը, եղունգը հեռացնելը), որն իրականացվում է առողջ մարդկանց բուժում իրականացնող ամբուլատոր հիմունքներով, իրականացվում է դիաբետիկներով հիվանդանոցում:
Ավելին, մինչև նշանակալից վիրաբուժական միջամտությունը, հիպերգլիկեմիայի հիվանդները տեղափոխվում են ինսուլին: Այս դեպքում նշվում է պարզ ինսուլինի ներդրումը (3-5 դոզան): Եվ օրվա ընթացքում կարևոր է վերահսկել գլիկոզուրիան և արյան շաքարը:
Քանի որ սրտի հիվանդությունը և շաքարախտը համատեղելի հասկացություններ են, գլիկեմիա ունեցող մարդիկ պետք է պարբերաբար վերահսկեն սրտանոթային համակարգի աշխատանքը: Հավասարապես կարևոր է նաև վերահսկել, թե որքան է ավելացել արյան շաքարը, քանի որ ծանր հիպերգլիկեմիայի դեպքում սրտի կաթված կարող է առաջանալ, ինչը հանգեցնում է մահվան:
Այս հոդվածում ներկայացված տեսանյութում շարունակվում է շաքարախտով սրտի հիվանդության թեման:
Դիաբետիկների մոտ սրտի անբավարարության ACE inhibitor- ները: Մի շարք միջազգային ուսումնասիրություններ օժանդակում են ACE inhibitor- ների օգտագործմանը սրտի անբավարարության մեջ:
Ըստ 34 ավարտված ուսումնասիրությունների մետա-վերլուծության, սրտային անբավարարություն ունեցող հիվանդների (արտանետման բաժինը 45% կամ պակաս) Գարգ և ուրիշներ: եզրակացրեց, որ ընդհանուր մահացությունը և հոսպիտալացումը `HF- ի պատճառով, զգալիորեն նվազել են ACE ինհիբիտատոր թերապիայի միջոցով (70): Ընդհանուր մահացության վիճակագրականորեն զգալի անկում է գրանցվել ՝ հարաբերական ռիսկով 0,65 (էջ 1)
Վերջին մեկնաբանությունները

Ես նայում էի ՀԱՐԱԲԵՐՈՒԹՅՈՒՆ ԴԻԱԲԵՏՆԵՐԻ ԲԱՈՒՄԻ ՀԵՏ. Գտեք: Շնչառության կարճացումը ախտանիշ է, որը կապված է բազմաթիվ հիվանդությունների հետ: Դրա հիմնական պատճառները սրտի, թոքերի, բրոնխների և սակավարյունության հիվանդություններ են: Բայց կարող է առաջանալ նաև օդի պակաս և շնչահեղձության զգացում:
Շաքարային դիաբետ: Շաքարային դիաբետով շնչառությունը կապված է հետևյալ պատճառների հետ: Թարախախտի բուժում: Հասկանալու համար, թե ինչպես կարելի է բուժել շնչառության թուլությունը, նախ պետք է հասկանաք, թե ինչն է առաջացրել այս ախտանիշը:
Գաղտնիք չէ, որ 1-ին և 2-րդ տիպի շաքարային դիաբետով շունչը կարող է ցույց տալ թոքերի հիվանդությունների զարգացում: Թե բրոնխային ասթման, թե շաքարախտը վտանգավոր պայմաններ են, որոնք պահանջում են լավ ընտրված բուժում:
Բուժումը նշանակվում է հեմատոլոգի կողմից: Շնչառություն էնդոկրին համակարգի հիվանդություններով: Այն անձինք, ովքեր տառապում են այնպիսի հիվանդություններով, ինչպիսիք են թիրոտոքսիկոզը, ճարպակալումը և շաքարային դիաբետը, հաճախ բողոքում են շնչառության թուլությունից:
Շաքարախտով տառապող հիվանդությունը կարող է դիտվել որպես դիաբետիկ միկրոհիոպաթիայի հետևանք: Բժիշկները, որոնց իրավասությունը ներառում է հիվանդությունների բուժումը քթի շնչով, թերապևտ, սրտաբան, էնդոկրինոլոգ են:
Եթե առկա է բրոնխային ասթմա, շնչառության կրճատումը շնչահեղձության սուր հարվածների բնույթով է: . Dyspnea շաքարային դիաբետով բուժում. ԽՆԴԻՐՆԵՐ ՉԻ ԱՎԵԼԻ
Եթե շաքարախտը չի բուժվում, դա ազդում է երիկամների վրա և. Թարախախտի բուժում: Միշտ չէ, որ այս հիվանդությամբ պետք է դեղեր խմեն:
Շաքարախտի մեջ արյան շաքարի և ացետոնի կտրուկ աճ: . Անհնար է բուժել շնչառության քրոնիկ թուլությունը, առանց դրա պատճառած հիվանդության բուժման:
Սրտի անբավարարության համախտանիշի ամենահավանական դեպքը էնդոկրին համակարգի և շաքարախտի հիվանդություններում: . Շնչառության պակաս - բուժում ժողովրդական միջոցներով:
շաքարային դիաբետ, թոքային անոթներ, համարժեք բուժման բացակայություն: Պատշաճ վերաբերմունքով և բժշկի բոլոր առաջարկություններին հավատարիմ մնալով, շնչառության կարճացումը և սրտի անբավարարության ախտանիշները կարող են ավելի պակաս արտահայտվել:
2-րդ տիպի շաքարախտը և շնչառության պակասը: Հոմեոպաթիայի խորհրդատվություն և բուժում: . Նա ունի տիպի 2 շաքարախտ, բարձր ճնշում 160/90 մմ Hg: Եվ հիմա շնչառություն կա, հատկապես, որ նա տանջում է նրան, երբ նա կանգնած է:
Բուժման համար նախ պետք է փոխհատուցեք շաքարախտի դրսևորումները, քանի որ առանց այս պայմանի արդյունքը չի կարող կայուն լինել: Ինչպե՞ս են փոխազդում շաքարախտը և անգինա պեկտորը:
Հորմոնալ ոչնչացումը առաջացնում է օրգանական պաթոլոգիաների զարգացում.
շաքարային դիաբետ, ճարպակալում: Dyspnea շաքարախտի բուժում- 100 ՏՈԿՈՍ!
Հիմնական բուժումը սկսվում է ախտորոշումից հետո: Բայց դուք պետք է իմանաք, թե ինչպես կարելի է ազատվել շնչառությունից, եթե նա հանկարծակի գտավ:
Վերականգնումը, վերջին անգամ, երբ ներկայացվեց ֆուրոսեմիդ, անալգին, դիֆենհիդրամին, այն դարձավ ավելի հեշտ: հնարավո՞ր է շարունակել ֆուրոզեմիդ վերցնել և ինչ դոզաներում է շաքարային դիաբետը, կամ ինչ այլ դիետիկ դեղամիջոց չի կարող վնասել:
Սրտի անբավարարություն
 Սրտային անբավարարությունը տերմին է, որը պետք է հասկանալ, այլ ոչ թե շրջանառության համակարգի որոշակի հատուկ հիվանդություն, այլ սրտի խանգարում, որն առաջացել է նրա տարբեր հիվանդություններից: Դրանց մի մասը կքննարկվի ստորև:
Սրտային անբավարարությունը տերմին է, որը պետք է հասկանալ, այլ ոչ թե շրջանառության համակարգի որոշակի հատուկ հիվանդություն, այլ սրտի խանգարում, որն առաջացել է նրա տարբեր հիվանդություններից: Դրանց մի մասը կքննարկվի ստորև:
Սրտի անբավարարությունը բնութագրվում է քայլելու և ֆիզիկական ուժասպառության ժամանակ շնչառության կարճատեսությամբ: Եթե հիվանդությունը հետագա զարգացում ունենա, կարող է առաջանալ շնչառության անընդհատություն, որը շարունակում է մնալ նույնիսկ հանգստի ժամանակ, ներառյալ երազում:
Սրտի անբավարարության մյուս բնորոշ ախտանիշներն են.
- շնչառության համադրություն `ոտքերի այտուցվածությամբ, որոնք հիմնականում հայտնվում են երեկոյան,
- պարբերաբար ցավը սրտի մեջ, սրտի բաբախման և ընդհատումների ուժեղ զգացողություն,
- ոտքերի, մատների և ոտքերի մաշկի կապտագույն երանգ, քթի և ականջակալների ծայր,
- բարձր կամ ցածր արյան ճնշում,
- ընդհանուր թուլություն, թուլություն, հոգնածություն,
- հաճախակի գլխապտույտ, երբեմն տկարություն,
- Հաճախ հիվանդները խանգարում են չոր հազի հետ, որը տեղի է ունենում առգրավման ձևով (այսպես կոչված, սրտի հազ):
Սրտի անբավարարության պատճառով dyspnea- ի խնդիրը կիրառում են թերապևտները և սրտաբանները: Կարող են նշանակվել այնպիսի հետազոտություններ, ինչպիսիք են ընդհանուր և կենսաքիմիական արյան անալիզները, ԷՍԳ-ն, սրտի ուլտրաձայնը, ռենտգենյան ճառագայթը և կրծքավանդակի հաշվարկված տոմոգրաֆիան:
Սրտամկանի անբավարարության պատճառով dyspnea- ի բուժումը որոշվում է հիվանդության բնույթով, որի հետ այն առաջացել է: Սրտի ակտիվությունը բարձրացնելու համար բժիշկը կարող է նշանակել սրտային գլիկոզիդներ:
Ավելին սրտի անբավարարության մասին
Շնչառության և արյան բարձր ճնշում. Հիպերտոնիա
Հիպերտոնիկ հիվանդության դեպքում արյան ճնշման բարձրացումը անխուսափելիորեն հանգեցնում է սրտի գերբեռնվածության, որը խաթարում է նրա պոմպային գործառույթը, ինչը հանգեցնում է շնչառության թուլության և այլ ախտանիշների: Ժամանակի ընթացքում, եթե չկա բուժում, դա հանգեցնում է սրտի անբավարարության:
Շնչառության և արյան բարձր ճնշման հետ միասին առաջանում են հիպերտոնիայի այլ բնութագրական դրսևորումներ.
- գլխացավեր և գլխապտույտ,
- մաշկի կարմրություն, տաք բծերի սենսացիա,
- ընդհանուր առողջության խախտում. զարկերակային հիպերտոնիկ հիվանդը ավելի արագ է հոգնում, նա չի հանդուրժում ֆիզիկական գործունեությունը և սթրեսը.
- ականազերծում
- «թռչում է աչքերի առաջ» - լույսի փոքր կետերի թարթում,
- պարբերաբար ցավը սրտում:
Արյան բարձր ճնշմամբ շնչառության ծանր դառնությունը տեղի է ունենում հիպերտոնիկ ճգնաժամի ժամանակ հարձակման ձևով `արյան ճնշման կտրուկ աճ: Այս դեպքում հիվանդության բոլոր ախտանիշները նույնպես ուժեղացվում են:
Թերապևտը և սրտաբանը ներգրավված են շնչառության կարճատեսի ախտորոշման և բուժման գործընթացում, որի առաջացումը կապված է զարկերակային գերճնշման հետ: Նշանակեք արյան ճնշման մշտական մոնիտորինգ, արյան կենսաքիմիական թեստեր, ԷՍԳ, սրտի ուլտրաձայնային հետազոտություն, կրծքավանդակի ռենտգեն: Բուժումը բաղկացած է դեղորայքի մշտական օգտագործմամբ, որոնք արյան ճնշումը կայուն մակարդակում են պահում:
Սուր սրտի սուր ցավ և շնչառության պակաս. Սրտամկանի ինֆարկտ
 Սրտամկանի ինֆարկտը սուր վտանգավոր վիճակ է, որի դեպքում սրտի մկանների մի մասի մահը տեղի է ունենում: Միևնույն ժամանակ, սրտի աշխատանքը արագ և կտրուկ վատթարանում է, կա արյան հոսքի խախտում: Քանի որ հյուսվածքները պակասում են թթվածնով, սրտամկանի ինֆարկտի սուր ժամանակահատվածում հիվանդը հաճախ ունենում է շնչառության սուր կտրուկություն:
Սրտամկանի ինֆարկտը սուր վտանգավոր վիճակ է, որի դեպքում սրտի մկանների մի մասի մահը տեղի է ունենում: Միևնույն ժամանակ, սրտի աշխատանքը արագ և կտրուկ վատթարանում է, կա արյան հոսքի խախտում: Քանի որ հյուսվածքները պակասում են թթվածնով, սրտամկանի ինֆարկտի սուր ժամանակահատվածում հիվանդը հաճախ ունենում է շնչառության սուր կտրուկություն:
Սրտանոթային ինֆարկտի մյուս ախտանիշները շատ բնորոշ են, և հնարավոր է դարձնում բավականին հեշտությամբ ճանաչել այս պայմանը.
1. Շնչառության կարճացումը զուգորդվում է սրտի ցավի հետ, որը տեղի է ունենում պարանոցի հետևում: Նա շատ ուժեղ է, ունի պիրսինգ և այրվող բնույթ: Սկզբում հիվանդը կարող է մտածել, որ նա պարզապես ունենում է անգինա պեկտորիզմի հարձակում: Բայց ցավը չի հեռանում նիտրոգլիցերինը 5 րոպեից ավելի վերցնելուց հետո:
2. Գունատ, ցուրտ, ճարպոտ քրտինք:
3. Ընդհատման զգացողություն սրտի աշխատանքի մեջ:
4. Վախի ուժեղ զգացողություն `հիվանդին թվում է, որ նա պատրաստվում է մահանալ:
5. Արյան ճնշման կտրուկ անկում `սրտի պոմպային գործառույթի կտրուկ խախտման արդյունքում:
Շնչառության և սրտամկանի ինֆարկտի հետ կապված այլ ախտանիշերով հիվանդին անհրաժեշտ է շտապ օգնություն: Անհրաժեշտ է անհապաղ զանգահարել շտապօգնության խմբին, որը հիվանդին ուժեղ ցավազրկող դեղամիջոցներով կուղարկի և տեղափոխում է հիվանդանոցի հիվանդանոց:
Ավելին սրտամկանի ինֆարկտի մասին
Դիսպնեայի հիվանդություն
Շնչառական համակարգի հիվանդություններում շնչառությունը կարող է լինել օդուղիներում խցանման հետևանք կամ թոքերի շնչառական մակերեսի տարածքի անկում:
Վերին շնչուղիների վերին հատվածում (օտար մարմին, ուռուցք, փորոտիքի կուտակում) դժվարացնում է թոքերի թուլացումը և օդը փոխանցելը ՝ դրանով իսկ առաջացնելով ոգեշնչող տատանման պատճառ:
Նվազեցնելով բրոնխիալ ծառի վերջին հատվածների lumen- ը `բրոնխիոլները, փոքր բրոնխները` բորբոքային edema- ով կամ նրանց հարթ մկանների սպազմով, կանխում է արտաշնչումը `առաջացնելով արտազատվող թարախակություն:
Trachea- ի կամ խոշոր բրոնխի նեղացման դեպքում dyspnea- ն ենթադրում է խառը բնույթ, ինչը կապված է շնչառական ակտի երկու փուլերի սահմանափակման հետ:
Dyspnea- ն նույնպես խառնվելու է թոքերի պարենխիմայի (թոքաբորբի) բորբոքումների, ատելեկտազի, տուբերկուլյոզի, ակտինոմիկոզի (սնկային ինֆեկցիայի), սիլիկոզի, թոքային ինֆարկտի կամ արտաքին մասում սեղմման պատճառով օդով, հեղուկով ՝ պալարային խոռոչում (հիդրոթորաքսով, թոքաբորբով): Դաժան խառն խառնուրդներ մինչև շնչահեղձություն նկատվում է թոքային էմբոլիայի հետ:Հիվանդը ստիպված դիրք է գրավում, ձեռքերը աջակցության վրա նստած: Հանկարծակի հարձակման տեսքով խեղդելը ասթմայի, բրոնխի կամ սրտի ախտանիշ է:
Հպարտությամբ, շնչառությունը դառնում է մակերեսային և ցավոտ, նմանատիպ պատկեր է դիտվում կրծքավանդակի վնասվածքներով և միջքաղաքային նյարդերի բորբոքումով, շնչառական մկանների վնասվածքով (պոլիով, կաթվածով, միաստենիա գրավով):
Սրտի հիվանդության շնչառությունը բավականին հաճախակի և ախտորոշիչ ախտանիշ է: Այստեղ անբավարար շնչառության պատճառը ձախ փորոքի պոմպային ֆունկցիայի թուլացումն է և թոքերի շրջանառության մեջ արյան լճացումը:
Շնչառության կարճացման աստիճանով կարելի է դատել սրտի անբավարարության ծանրությունը: Նախնական փուլում ֆիզիկական ուժի ընթացքում շնչառություն է առաջանում. Սանդուղք բարձրանալով ավելի քան 2-3 հարկ, բարձրանալ վերելք, քամու դեմ, շարժվել արագ քայլով:
Քանի որ հիվանդությունը զարգանում է, դժվար է շնչել նույնիսկ մի փոքր լարվածությամբ, երբ խոսում են, ուտում, հանգիստ տեմպերով քայլում, հորիզոնական պառկում:
Հիվանդության ծանր փուլում շնչառություն առաջանում է նույնիսկ նվազագույն ճնշմամբ, և ցանկացած գործողություն, ինչպիսին է ՝ մահճակալից դուրս գալը, բնակարանի շուրջը շրջելը, պտտվելը, հանգեցնում է օդի անբավարարության զգացման: Վերջնական փուլում շնչառությունը առկա է և ամբողջովին հանգստանում:
Շնչառության ծանր անբավարարության, շնչահեղձության դեպքեր, որոնք տեղի են ունենում ֆիզիկական, հոգե-հուզական սթրեսից հետո կամ հանկարծ, հաճախ գիշերը, քնի ժամանակ, կոչվում են սրտային ասթմա: Հիվանդը զբաղեցնում է հարկադիր նստած դիրք:
Շնչառությունը դառնում է աղմկոտ, փխրուն, լսելի է հեռվից:
Կարելի է նկատել փրփրացող փորկապի արտազատում, ինչը ցույց է տալիս թոքային այտուցի սկիզբը, անզեն աչքով, օժանդակ մկանների մասնակցությունը շնչառության ակտում, միջքաղաքային տարածքների քաշումը նկատելի է:
Բացի այդ, կրծքավանդակի կրճատումը կրծքավանդակի ցավի, պալպիտացիայի, սրտի աշխատանքի ընդհատման հետ միասին կարող է լինել սրտամկանի սուր ինֆարկտի, ռիթմի խանգարումների (պարոքսիզմալ տախիկարդիա, atrial fibrillation) նշան և պայմանավորված է սրտի ֆունկցիայի կտրուկ անկմամբ, օրգանների և հյուսվածքների թթվածնի նվազեցմամբ և թթվածնի մատակարարմամբ:
Արյան հիվանդությունների մի խումբ, որի ախտանիշներից մեկը շնչառության թուլությունն է, ներառում է սակավարյունություն և լեյկոզ (ուռուցքային հիվանդություններ):
Երկուսն էլ բնութագրվում են հեմոգլոբինի և կարմիր արյան բջիջների մակարդակի իջեցմամբ, որի հիմնական դերը թթվածնի տեղափոխումն է: Համապատասխանաբար, օրգանների և հյուսվածքների թթվածնացումը վատանում է:
Կատարվում է փոխհատուցիչ ռեակցիա, ավելանում է շնչառության հաճախականությունը և խորությունը - դրանով մարմինը սկսում է ավելի շատ թթվածին սպառում շրջակա միջավայրից մեկ միավորի ժամանակ:
Այս պայմանների ախտորոշման ամենապարզ և հուսալի մեթոդը արյան ընդհանուր ստուգումն է:
Մեկ այլ խումբ է էնդոկրին (թիրոտոքսիկոզ, շաքարային դիաբետ) և հորմոնալ ակտիվ հիվանդությունները (ճարպակալում):
Վահանաձև գեղձի կողմից թիրոտոքսիկոզով արտադրվում է հորմոնների չափազանց մեծ քանակություն, որի ազդեցության տակ արագանում են բոլոր նյութափոխանակության գործընթացները, աճում է նյութափոխանակությունը և թթվածնի սպառումը:
Այստեղ շնչառությունը, ինչպես և սակավարյունությունը, բնույթով փոխհատուցող է:
Բացի այդ, T3- ի, T4- ի բարձր մակարդակները ուժեղացնում են սրտի աշխատանքը, նպաստելով ռիթմի խանգարմանը, ինչպիսիք են պարոքսիզմալ տախիկարդիան, atrial fibrillation- ը `վերը նշված հետևանքներով:
Շաքարային դիաբետի մեջ դիսպանսերը կարելի է համարել դիաբետիկ միկրոհիոպաթիայի հետևանք, ինչը հանգեցնում է տրոֆիզմի խախտմանը, բջիջների և հյուսվածքների թթվածնի սով: Երկրորդ օղակը երիկամների վնասվածքն է `դիաբետիկ նեպրոպաթիա: Երիկամները արյան ձևավորման գործոն են առաջացնում `erythropoietin, և դրա պակասով առաջանում է անեմիա:
Obարպակալմամբ, ներքին օրգաններում ճարպային հյուսվածքի նստեցման արդյունքում դժվար է սրտի և թոքերի աշխատանքը, դիֆրագմայի էքսկուրսիան սահմանափակ է: Բացի այդ, ճարպակալումը հաճախ ուղեկցվում է աթերոսկլերոզով, հիպերտոնիկ հիվանդությամբ, սա նաև ենթադրում է դրանց գործառույթի խախտում և շնչառության թուլություն:
Մինչև շնչառության աստիճանը շնչառությունը կարող է նկատվել տարբեր համակարգային թունավորումների միջոցով: Դրա զարգացման մեխանիզմը ներառում է անոթային պատի թափանցելիության բարձրացում միկրոշրջանային մակարդակում և թունավոր թոքային այտուց, ինչպես նաև թոքերի շրջանառության մեջ թուլացած գործառույթով սրտի ուղղակի վնասներ:
Շնչառության բուժում
Առանց դրա պատճառը հասկանալու անհնար է վերացնել շնչառությունը, հաստատելով այն հիվանդությունը, որի հետ կապված է: Degreeանկացած աստիճանի թարախակույտերի համար, ժամանակին օգնության և բարդությունների կանխարգելման համար, հարկավոր է բժշկի դիմել: Բժիշկները, որոնց իրավասությունը ներառում է հիվանդությունների բուժումը քթի շնչով, թերապևտ, սրտաբան, էնդոկրինոլոգ են:
AVENUE բժշկական կենտրոնների մասնագետները մանրամասնորեն և մատչելի ձևով կպատասխանեն ձեր խնդրին վերաբերող բոլոր հարցերին և կանեն ամեն ինչ այն լուծելու համար:
թերապևտ, սրտաբան MC պողոտա-Ալեքսանդրովկա
Ժորնիկով Դենիս Ալեքսանդրովիչ:
Թիվ 1 վարժություն
Դա անելը լավագույնն է: Ձեռքերը պետք է թեքվեն այնպես, որ մարդը տեսնի իր բաց ափերը: Հաջորդը, դուք պետք է աղմկոտ և խորը շունչ քաշեք, միաժամանակ ձեռքերը բռունցքներով սեղմելով: Այնուհետև արագ արտաշնչեք և բռունցքները քողարկեք: Մեկ մոտեցում `8 անգամ: Մեկ դասի համար խորհուրդ է տրվում անել 5-6 մոտեցում: Դուք կարող եք օրեկան մի քանի անգամ կատարել պարզ շնչառական վարժություններ:
Շնչառության կարճատեսության տեսակները, որոնք հայտնի են բժշկությանը
Թոքաբորբի բոլոր տեսակները հիմնականում բաժանվում են սուր և քրոնիկ: Շնչառության սուր կտրուկությունը տեղի է ունենում առգրավման ժամանակ, կտրուկ, երբ հիվանդը հանկարծ զգում է օդի պակաս և կրծքավանդակի մեջ ամուրության զգացում:
Տուժած անձը տառապում է կրծքավանդակից օդը, որի պատճառով շնչառական շարժումների հաճախականությունը կարող է հասնել րոպեում 18-20 անգամ:
Վիճակը տեղի է ունենում սուր պայմանների ֆոնի վրա `թոքաբորբով, ձախ փորոքի անբավարարությամբ, բրոնխային ասթմայով, թոքերի հիպերտենթիլացումով, և եթե մարդուն ժամանակին բժշկական օգնություն չեք տրամադրում, դա հանգեցնում է շնչառական կալանքի:
Քրոնիկ ընթացքը սովորաբար բնորոշ է սրտանոթային ցնցումներին, այն հիվանդի մոտ անընդհատ առկա է, բայց սկզբում այն այնքան ուժեղ չէ, որքանով է անհանգստություն առաջացնում: Շնչելը մի փոքր կաշկանդված է, բայց դա հնարավոր է, և թթվածինը մտնում է մարմն, չնայած անբավարար քանակությամբ:
Եթե, որպես կանոն, մարդը ընդհանրապես ուշադրություն չի դարձնում իր շնչառությանը և չի նկատում այն, ապա թոքախտով, ինչպես նաև ինտենսիվ ֆիզիկական ճնշմամբ, շնչառության հաճախությունը և խորությունը մեծանում են օրգանների կողմից թթվածնի մեծացման և այս ֆոնի վրա դրա անբավարարության պատճառով:
Բացի այդ, հայտնի են թարախային տրակտի երեք տեսակներ `ոգեշնչող, արտազատիչ և խառը:
Առաջին դեպքում հիվանդը դժվարանում է շնչել օդը, նա ունի ասթմայի մեջ բրոնխների և տրախեայի լուսավորության նեղացում ՝ պլեվային մեմբրանների սուր բորբոքումով:
Էքստրիմիզացիոն դիսպնեզը տեղի է ունենում այն ժամանակ, երբ մարդը դժվար է արտաշնչել, եթե նա ունի փոքր բրոնխների լուսավորության նեղացում ՝ էմֆիզեմայով կամ քրոնիկ խոչընդոտող հիվանդությամբ:
Խառը dyspnea- ն ձևավորվում է թոքերի առաջատար պաթոլոգիաների և սրտի անբավարարության պատճառով: Այս ախտորոշմամբ մարդու համար դժվար է շնչել որպես ամբողջություն:
Բացի շնչառության կարճատեսության տեսակներից, հայտնի են նաև դրա աստիճաններ.
- զրո, որը հայտնվում է միայն ուժեղ ֆիզիկական գործունեության պատճառով (նորմալ աստիճան),
- առաջինը ՝ ամենահեշտը. երբ անձի շնչառությունը խանգարում է վազելիս, արագ քայլելիս, վեր բարձրանալով,
- երկրորդ (միջին). թոքախտը հայտնվում է քայլելու սովորական տեմպերով,
- շնչառության երրորդ, ծանր աստիճանը, երբ մարդը ստիպված է անընդհատ կանգ առնել, երբ քայլում է, քանի որ չունի բավարար օդ,
- չորրորդ աստիճանը, երբ շնչառությունը խանգարում է նույնիսկ ամենաթեթև ֆիզիկական ուժին և հանգստին:
Պաթոլոգիայի առաջացման պատճառները
Թոքաբորբի զարգացումը պատճառող բոլոր էթոլոգիական գործոնները կազմում են 4 հիմնական խումբ.
- սրտի և արյան անոթների պաթոլոգիաները, մասնավորապես, սրտի անբավարարությունը,
- շնչառական անբավարարություն
- նյութափոխանակության խանգարումներ և ճարպակալում,
- թոքերի հիպերվենցիլացման սինդրոմը:
Թոքերի հետ կապված խնդիրները կարող են առաջանալ թոքային անոթների պաթոլոգիաների տեսքով, պարենշիմայի դիֆուզիոն ախտահարումներ, բրոնխի խանգարման նվազում, մկանների պաթոլոգիա: Հիպերվերտիլացման սինդրոմը կարող է զարգանալ որոշ նևրոզների, ինչպես նաև նյարդամկանի դիստոնիայի ֆոնի վրա:
Սրտի և արյան անոթների հիվանդություններ, որոնք առաջացնում են շնչառություն
Սրտանոթային բնույթի պաթոլոգիա ունեցող հիվանդների մոտ թոքախտի հիմնական պատճառը անոթներում ճնշման բարձրացում է, որը սնուցում է սրտամկանի մկաններին: Հիվանդությունը զարգանալիս շնչառության աճը մեծանում է ՝ առաջինից չորրորդ աստիճանի, երբ խախտումը նկատվում է նույնիսկ հանգստի ժամանակ շնչելը:
Սրտի վնասվածքի ծանր ձևերը տալիս են պարոքսիզմային գիշերային թարախակություն, այսինքն ՝ հիվանդը գիշերը քնի ժամանակ հանկարծակի տառապում է շնչահեղձության հարձակումներից: Հիվանդությունը կոչվում է սրտային ասթմա, դրա ֆոնի վրա հայտնվում է թոքերի մեջ հեղուկի լճացում: Կրծքավանդակի կտրուկ ցավերը կարող են լինել, հիվանդը արագ սրտի բաբախում ունի:
Շնչառական անբավարարություն և թարախակություն
Այս պաթոլոգիաները, փաստորեն, ուղղակիորեն կապված են: Շնչառության պակասը, զարգանալով շնչառական անբավարարության պատճառով, հաճախ քրոնիկ է դառնում, կարող է տևել ամիսներ: Այն բնորոշ է քրոնիկ խոչընդոտող թոքային հիվանդություն ունեցող հիվանդներին, որոնց դեպքում շնչառական տրակտի լուսավորության նեղացում կա, և դրանց մեջ կուտակվում է թքում:
Մարդը կարճ շունչ է քաշում, որից հետո ծանր արտաշնչում է բռնկվում աղմուկով և շնչառությամբ: Զուգահեռաբար, տեղի է ունենում թաց կամ չոր հազ, մածուցիկ, հաստ փորոտիքի արտանետում:
Բրոնխոդիլատոր դեղամիջոցի միջոցով հնարավոր է շնչառությունը նորմալ հասցնել, այնուամենայնիվ, միշտ չէ, որ հնարավոր է դադարեցնել հարձակումը այս եղանակով, որի արդյունքում հիվանդը զգում է գլխապտույտ և կարող է կորցնել գիտակցությունը:
Սուր բրոնխիտով, ինչպես նաև վարակիչ ծագման թոքաբորբով, թոքախտի ծանրությունը կախված է անձի վնասվածքի ծանրությունից: Մարմնի բարձր ջերմաստիճանի ծանր թոքաբորբը հաճախ հանգեցնում է սրտի անբավարարության հայտնվելուն ՝ թուլության զգացումով, սրտի ցավով, մինչդեռ շնչառության թուլությունը ձեռք է բերում աճող ընթացք: Ամբողջ հիվանդի վիճակը պահանջում է շտապ հոսպիտալացում:
Բացի այդ, շնչառության կարճատեսության աստիճանը հետզհետե աճով կարող է ցույց տալ թոքերի հյուսվածքներում նորագոյացությունների զարգացում, և որքան մեծանում է ուռուցքը, այնքան ավելի ցայտուն դիսպնեա է: Բացի շնչառությունից, հիվանդը ունի անբուժելի տիպի չոր հազ, երբեմն `հեմոպրիզ, թուլության ընդհանուր վիճակ, քաշի հանկարծակի կորուստ, ծանր հոգնածություն:
Մարդու համար ամենավտանգավոր պայմանները, որոնցում կարող է լինել շնչառություն, թոքային թոքային այտուց, տեղական օդուղիների խցանում և թոքային էմբոլիա է:
Թրոմբոէմբոլիզմը արյան մակարդման միջոցով լուսարձակման արգելափակում է, որի արդյունքում օրգանի մի մասը չի կարող մասնակցել շնչառական գործընթացներին:
Պաթոլոգիան զարգանում է աստիճանաբար, տուժած անձը դժգոհում է կրծքավանդակի ցավից, ամուրության զգացումից, հեմոպտիզից:
Տեղական խցանումները առաջանում են բրոնխների կամ տրախեայի սեղմման հետևանքով, օրինակ, երբ օտար մարմինները մտնում են թոքերը ՝ փորոտիքի, ուռուցքների և աորտայի անեվրիզմի միջոցով: Բացի այդ, այն կարող է ձևավորվել շնչառական տրակտի lumen- ի նեղացման պատճառով ՝ բորբոքային պրոցեսով աուտոիմունային հիվանդությունների պատճառով:
Թունավոր թոքային այտուցը զարգանում է թունավոր կամ ագրեսիվ նյութերի շնչառական տրակտի ներթափանցման պատճառով, ինչպես նաև մարմնի վարակի ակնհայտ թունավորմամբ վարակի պատճառով: Շնչառության կարճացումը աստիճանաբար անցնում է շնչահեղձության, շնչառության ժամանակ լսվում են շնչահեղձություն և փչում: Այս դեպքում անձը շտապ բժշկական օգնության կարիք ունի:
Շնչառական անբավարարության ձևերը պնևմոթորաքսով:Եթե մարդը կրծքավանդակի ներթափանցող վերք ունի, որի միջոցով օդը մտնում է պլուրային խոռոչ, ապա նա ճնշում է գործադրում թոքի վրա և թույլ տալիս, որ ինհալացիա կատարելիս շտկվի:
Dyspnea- ն կարող է նաև լինել այնպիսի հիվանդությունների ախտանիշ, ինչպիսիք են տուբերկուլյոզը, ակտինոմիկոզը, էմֆիզեման:
Ինչու է թոքախտը հայտնվում նյութափոխանակության խանգարումներով
Թոքաբորբի ձևավորման առավել ակնհայտ պատճառը սակավարյունությունն է կամ անեմիան: Արյան մեջ կարմիր արյան բջիջների քանակը նվազում է, կամ հեմոգլոբինի պարունակությունը, որը պատասխանատու է թթվածին բոլոր բջիջներին փոխանցելու համար, նվազում է: Մարմինը փորձում է ռեֆլեկտիվորեն փոխհատուցել հիպոքսիան, որը ձևավորվում է այս ֆոնի վրա, որի արդյունքում ավելանում են շնչառության հաճախությունը և խորությունը:
Անեմիան կարող է առաջանալ բնածին նյութափոխանակության խանգարումներով, մարմնում երկաթի պակասով, կորուստներով և արյան հիվանդություններով: Այս ախտորոշմամբ հիվանդները տառապում են գլխացավից, կատարողականի անկմամբ, թուլությունից, ախորժակի կորստից և քրտինքից:
Բացի այդ, dyspnea- ն կարող է զարգանալ շաքարային դիաբետով, թիրոտոքսիկոզով և ճարպակալմամբ հիվանդների մոտ: Առաջին դեպքում հիվանդության առաջընթացը ազդում է արյան անոթների վրա, ինչը մարմնում թթվածնի պակաս է առաջացնում:
Թիրոտոքսիկոզով հիվանդը ունենում է նյութափոխանակության արագացում, ըստ այդմ ՝ թթվածնի անհրաժեշտությունը մեծանում է, սրտամկանի կծկումների հաճախականությունը մեծանում է, հայտնվում է հիպոքսիա:
Obարպակալումը որպես ամբողջություն բարդացնում է ներքին օրգանների աշխատանքը, ինչը թթվածնի պակասություն է առաջացնում:
Ինչպես են շաքարախտը և անգինա պեկտորը համագործակցում և միասին բուժվում

Սրտի կորոնար հիվանդության ռիսկի գործոններից մեկը մարմնում նյութափոխանակության խանգարումն է, որը պայմանավորված է շաքարային դիաբետով: Այս հիվանդության մեջ, ինսուլինի անբավարարության պատճառով, արյան մեջ աթերոգեն ճարպերի պարունակությունը բարձրանում է:
Շաքարային դիաբետի հետ կապված անգինա պեկտորի կլինիկական պատկերը ներառում է կորոնար պաթոլոգիայի ցավոտ ձևերի հաճախակի զարգացումը, ախտանիշների արագ առաջընթացը, սրտամկանի ինֆարկտի բարձր հավանականությունը և դրա բարդությունները: Բուժման համար նախ պետք է փոխհատուցեք շաքարախտի դրսևորումները, քանի որ առանց այս պայմանի արդյունքը չի կարող կայուն լինել:
Ինչպե՞ս են փոխազդում շաքարախտը և անգինա պեկտորը:
Սրտանոթային համակարգի հիվանդությունների զարգացման մեծ ռիսկ է նկատվում ոչ միայն իսկական շաքարային դիաբետով, այլև նույնիսկ գլյուկոզի հանդուրժողականության խանգարում ունեցող հիվանդների մոտ, այսինքն ՝ նախածննդյան հիվանդության փուլում: Այս նախադրյալի պատճառը ինսուլինի դերն է նյութափոխանակության գործընթացներում: Այս հորմոնի անբավարարությունը հանգեցնում է հետևյալ հետևանքների.
- ճարպային հյուսվածքը ոչնչացվում է, և ճարպաթթուները մտնում են արյան մեջ,
- մեծացնում է լյարդում խոլեստերինի ձևավորումը,
- արյան մեջ խախտվում է ցածր և բարձր խտության լիպոպրոտեինների հարաբերակցությունը,
- արյունը դառնում է ավելի խիտ, ինչը հրահրում է անոթներում արյան խցանումների առաջացումը:
- բարձր գլյուկոզան մոդելավորում է հեմոգլոբինի կապը, սա մեծացնում է հյուսվածքներում թթվածնի պակասը, ներառյալ սրտամկանը:
Այս պայմանը տեղի է ունենում ինսուլինի ընկալիչների թույլ արձագանքով: Հետևաբար արյան մեջ կա հորմոնի բավարար, և երբեմն նույնիսկ չափից դուրս մեծ պարունակություն, բայց դա չի կարող օգնել բջիջներին գլյուկոզի նյութափոխանակության հարցում: Բացի այդ, ինսուլինի անտագոնիստների արձակումը խթանում է անոթային պատի խտացումը և դրանում խոլեստերինի ներդրումը:
Մենք առաջարկում ենք կարդալ հոդվածը անգին պեկտորով շնչառության մասին: Դրանից դուք կսովորեք պաթոլոգիայի արտաքին տեսքի պատճառների, շնչառության թուլության, որպես սրտի անբավարարության դրսևորման մասին:
Եվ ահա ավելին ՝ անգինա պեկտորի բուժման մասին:
Ինչն է ընդհանուր առմամբ 2-րդ տիպի շաքարախտի վտանգը սրտի համար:
Շաքարային դիաբետի մեջ հիպերգլիկեմիան (արյան բարձր շաքար) հանգեցնում է անոթների ներքին երեսպատման վնասի, այն դառնում է խոցելի աթերոսկլերոզային սալերի կցման համար: Արյան հոսքը խանգարեց խոշոր և փոքր զարկերակներում:
Հետևաբար, դիաբետիկները հաճախ տառապում են կորոնար անոթների բազմաթիվ փոփոխություններով, քանի որ դրանք ավելի խիտ են դառնում, և դրանց ընդլայնումը դժվար է: Արյան բարձր մակարդումը և դիաբետիկ միոկարդիոպաթիան լրացնում են կլինիկական պատկերը:
2-րդ տիպի շաքարախտով հիվանդների մոտ անգինա հարձակման և ռիթմի խանգարման հավանականությունը երկու անգամ ավելի մեծ է, քան իրենց հասակակիցները, իսկ սրտի կաթվածի ռիսկը մեծանում է 5 անգամ:
Սրտամկանի իշեմիայի զարգացման առանձնահատկությունն ասիմպտոմատիկ ընթացքն է: Դա պայմանավորված է սրտի նյարդային մանրաթելերի մի մասի ոչնչացմամբ: Դրա պատճառով բնորոշ ախտանիշները տեղի են ունենում հիվանդության արդեն առաջադեմ փուլով: Այս առումով նույնականացվում են այնպիսի ոչ հատուկ ախտանիշներ, որոնք համարժեք են ցավի հարձակմանը.
- ընդհանուր թուլություն
- քրտինք
- արյան ճնշումը նվազում է
- նորմալ վարժության ընթացքում շնչառության և ուժեղ սրտի բաբախող դրվագներ,
- ընդհատումներ սրտի աշխատանքի մեջ:
Նման նշանների տեսքը կարող է լինել ավելի մանրամասն փորձաքննության հիմք: Խորհուրդ է տրվում անցնել լիարժեք ախտորոշիչ համալիր շաքարային դիաբետով հիվանդների նման կատեգորիաների համար.
- արյան բարձր ճնշմամբ
- ավելաքաշ
- 45 տարեկանից հետո
- խոլեստերինի, տրիգլիցերիդների, արյան ցածր խտության ճարպերի բարձր մակարդակի հայտնաբերման դեպքում,
- տառապում է ստորին վերջույթների նյարդաբանությունից, ռետինոպաթիա և նեֆրոպաթիա,
- ծխողները
- նստակյաց ապրելակերպ վարելը:
Ապացուցված է, որ այդ հիվանդների մոտավորապես կեսը ցույց են տալիս կորոնար հիվանդություն, նույնիսկ նրա ախտանիշների բացակայության դեպքում: Սրտամկանի ինֆարկտի զարգացման հետ մեկտեղ աճում է սրտամկանի անզգայուն իշեմիայի ռիսկը:
Այն բնութագրվում է հսկայական տարածքով, սրտի մկանների ամբողջ հաստության մեջ խորը ներթափանցմամբ, անեվերմիզմի տեսքով հաճախակի բարդություններով, սրտի քայքայմամբ, ռիթմի խանգարմամբ բուժելը դժվար է և արյան շրջանառության կտրուկ փոխհատուցումը:
Կորոնարային հիվանդության հայտնաբերումը վաղ փուլերում օգնում է երկարացնել հիվանդների կյանքը: Հաշվի առնելով շաքարախտով սրտի հիվանդության սկզբնական շրջանի լատենտ ընթացքը, նրանք սկզբում պետք է համարվեն սրտաբանական պրոֆիլի պոտենցիալ հիվանդներ, հետևաբար ակնհայտ նշանների բացակայության դեպքում սթրեսի թեստերը ցուցադրվում են ԷՍԳ-ի կամ սրտի, ՄՌՏ և ԱԹ-ի ուլտրաձայնային հետազոտության ժամանակ, անգիոգրաֆիա:
Ինչ վերաբերվել առաջին հերթին և ինչպես
Կորոնար սրտի հիվանդության բուժման հաջողությունը շաքարային դիաբետով հիվանդների մեջ լիովին կախված է նրանից, թե ինչպես է հնարավոր դիետայի և դեղամիջոցների օգնությամբ փոխհատուցել շաքարախտի դրսևորումները:.
Միևնույն ժամանակ, սրտամկանի համար ցածր արյան շաքարը գրեթե նույնքան վտանգավոր է, որքան բարձր:
Շաքարախտի փոխհատուցման չափանիշները գլիկեմիան է ՝ 5,3 - 7,7 մմոլ / Լ միջակայքում: Եթե հիվանդը գտնվում է ինսուլինի վրա, ապա արյան շաքարի նպատակային մակարդակը հասնելու համար պետք է բարձրացվի նրա դոզան կամ օգտագործման հաճախականությունը:
Իշեմիկ հիվանդության ծանր ընթացքը, առիթմիան, անկայուն անգինան և շրջանառության անբավարարությունը ծառայում են որպես ցուցիչ 2-րդ տիպի շաքարախտով հիվանդների ինսուլինի պատրաստուկներին տեղափոխելու համար:
Դրանք կարող են նշանակվել պլանշետների հետ միասին, կամ հիվանդը ամբողջովին անցում է կատարում ինսուլինային թերապիայի ուժեղացված ռեժիմին:
Ի լրումն նորմալին մոտ ցուցիչներում արյան շաքարի կայունացմանը, անգինա պեկտորով և առիթմիայով դիաբետիկների բուժման պլանը ներառում է հետևյալ ոլորտները.
- պահպանելով արյան ճնշումը ոչ ավելի, քան 130/80 մմ RT: Արվեստ.,
- սրտի մակարդակի նորմալացում և սինուսային ռիթմի վերականգնում,
- արյան խոլեստերինի իջեցում,
- պատշաճ խցանման գործունեության վերականգնում,
- թրոմբոզի պրոֆիլակտիկա,
- թմրամիջոցների նշանակումը ՝ կորոնար անոթների և հակաօքսիդիչների ընդլայնման համար,
- սրտի անբավարարության դրսևորումների վերացում:
Հիվանդությունների ռիսկի կանխարգելում
Քանի որ գերակշռող թվով դեպքերով շաքարային դիաբետով հիվանդների շրջանում մահացությունը կապված է թույլ տարանջատման կամ ուղեղային շրջանառության հետ, որպեսզի անոթային հիվանդությունների առաջացման և առաջընթացի ռիսկը նվազեցնի, պետք է հետևել էնդոկրինոլոգի առաջարկություններին:
Դիաբետիկների համար բարդությունների զարգացումը, ներառյալ անգիո և կարդիոպաթիան, կապված է դեղորայքի և պատշաճ սնուցման հետ: Ավելին, այս գործոններից երկուսն էլ համարժեք են: Ապացուցված է, որ ցածր ածխաջրերով դիետան ոչ միայն օգնում է վերահսկել շաքարախտի ընթացքը, այլև պաշտպանում է արյան անոթները արյան գլյուկոզի կոնցենտրացիայի հանկարծակի փոփոխությունից:
Անգինա պեկտորի և շաքարախտի համար դիետիկ սննդի հիմնական կանոններն են.
- բացառությամբ պարզ ածխաջրերի `շաքարավազ և ալյուր, դրանց պարունակությամբ բոլոր ապրանքները.
- ճարպային միսից, ձկներից, ոգելից խմիչքներից, ճարպերի պատրաստումից, կարագից, կաթնաշոռից, սերուցքից և թթվասերից հրաժարելը
- բավարար ընդգրկում թարմ բանջարեղենի, անուշաբույր հատապտուղների, մրգերի ցանկում
- Դիետան կազմելիս պետք է հաշվի առնել արտադրանքի գլիկեմիկ ինդեքսը (ոչ ավելի, քան 55):
- եթե ավելորդ քաշ կա, ապա համոզվեք, որ նվազեցրեք կալորիաների ընդունումը և պահեք ծոմապահության օրերը:
Անոթային հիվանդությունների կանխարգելման գործում կարևոր ուղղություն է դոզավորված ֆիզիկական գործունեությունը: Դրա նվազագույն մակարդակը համարվում է շաբաթական 150 րոպե ընդհանուր տևողություն: Սա կարող է լինել քայլել միջին տեմպերով, լող, յոգա, ֆիզիոթերապիայի վարժություններ:
Մենք խորհուրդ ենք տալիս կարդալ հոդված `անգինայի հարձակումը թեթևացնելու մասին: Դրանից դուք կսովորեք կայուն անգինայի և դրա առգրավման, պաթոլոգիայի ձևերի և կոճղի հետևի ցավի այլ պատճառների մասին:
Եվ ահա շաքարախտի սրտամկանի ինֆարկտի մասին ավելին:
Շաքարախտով անգինա պեկտորիսը ունի լատենտ ընթացք և արագ առաջընթաց: Ներքինացման և արյան շրջանառության խանգարումների պատճառով սրտի մկանների մեջ ցավային սինդրոմ չի կարող լինել: Հետևաբար, կորոնար շնչերակ հիվանդությունը հայտնաբերվում է կորոնար անոթների արտահայտված փոփոխությունների փուլում:
Որպեսզի ճիշտ և հնարավորինս արագ ախտորոշելու համար անհրաժեշտ է լրիվ հետազոտություն ՝ սթրես-թեստեր օգտագործելով: Նման հիվանդների բուժումը ներառում է շաքարախտի փոխհատուցումը, նորմալ ճնշման պահպանումը, արյան մեջ խոլեստերինը և կոագուլյացիոն համակարգի ցուցանիշները:
Շնչառության պակասություն և palpitations հետ paroxysmal տախիկարդիայով
Պարոքսիզմալ տախիկարդիան մի վիճակ է, որի ընթացքում սրտի նորմալ ռիթմը խանգարվում է, և այն սկսում է պայմանավորվել շատ ավելի հաճախ, քան պետք է: Միևնույն ժամանակ, այն չի ապահովում բավարար ուժ `կծկումների և օրգանների և հյուսվածքների նորմալ արյան մատակարարման համար: Հիվանդը նշում է շնչահեղձություն և սրտի բաբախման բարձրացում, որի ծանրությունը կախված է նրանից, թե որքան երկար է տախիկարդիան տևում, և որքանով է խանգարվում արյան հոսքը:
Օրինակ, եթե սրտի բաբախումը չի գերազանցում 180 հարվածը րոպեում, ապա հիվանդը կարող է լիովին հանդուրժել տախիկարդիան մինչև 2 շաբաթ, միևնույն ժամանակ դժգոհելով միայն սրտի աճի զգացողությունից: Ավելի բարձր հաճախականության դեպքում կան բողոքներ, որոնք կապված են շնչառության հետ:
Եթե շնչառական անբավարարությունը պայմանավորված է տախիկարդիայով, ապա սրտի ռիթմի այս խախտումը հեշտությամբ հայտնաբերվում է էլեկտրասրտագրությունից հետո: Ապագայում բժիշկը պետք է ճանաչի այն հիվանդությունը, որն ի սկզբանե հանգեցրեց այս վիճակին: Նշվում են հակաարտրամաբանական և այլ դեղամիջոցներ:
Թոքային այտուց
Թոքային այտուցը սուր պաթոլոգիական վիճակ է, որը զարգանում է ձախ փորոքային ֆունկցիայի խանգարմամբ: Նախ, հիվանդը զգում է ծանր շնչառություն, ինչը վերածվում է շնչահեղձության: Նրա շնչառությունը դառնում է բարձր, փխրուն: Հեռավորության վրա թոքերից լսվում է շնչառություն: Հայտնվում է թաց հազ, որի ընթացքում պարզ կամ ջրոտ լորձը թողնում է թոքերը: Հիվանդը դառնում է կապույտ, շնչահեղձությունը զարգանում է:
Թոքային ուռուցքի հետ կապված շնչառության համար անհրաժեշտ է շտապ բժշկական օգնություն:
Թոքաբորբը
Շնչառության աստիճանը բրոնխիտի բնորոշ ախտանիշ է `բրոնխների բորբոքային ինֆեկցիոն վնասվածք: Բորբոքումները կարող են տեղայնացվել խոշոր բրոնխի, իսկ փոքրերի մեջ և բրոնխիոլներում, որոնք ուղղակիորեն անցնում են թոքերի հյուսվածքի մեջ (հիվանդությունը կոչվում է բրոնխիոլիտ):
Շնչառության առաջացումը տեղի է ունենում սուր և քրոնիկ խանգարող բրոնխիտի մեջ: Հիվանդության այս ձևերի ընթացքն ու ախտանիշները տարբերվում են.
1.Սուր բրոնխիտ ունի սուր վարակիչ հիվանդության բոլոր նշաններ: Հիվանդի մարմնի ջերմաստիճանը բարձրանում է, runny քիթը, կոկորդը, չոր կամ թաց հազը, ընդհանուր վիճակի խախտում: Բրոնխիտով շնչառության կարճատեսության բուժումը ներառում է հակավիրուսային և հակաբակտերիալ դեղամիջոցների, էքսեկտորանտների, բրոնխոդիլատորների նշանակում (բրոնխների լույսի ընդլայնում):
2.Քրոնիկ բրոնխիտ կարող է հանգեցնել շնչառության անընդհատ թուլության կամ դրա դրվագների ՝ սրացման տեսքով: Այս հիվանդությունը միշտ չէ, որ առաջանում է վարակների հետևանքով. Այն առաջացնում է բրոնխի ծառի երկարատև գրգռում տարբեր ալերգեններով և վնասակար քիմիական նյութերով, ծխախոտի ծխով: Քրոնիկ բրոնխիտի բուժումը սովորաբար երկար է:
Խոչընդոտող բրոնխիտի դեպքում առավել հաճախ նկատվում է արտաշնչում (արտանետողական թարախ): Դա պայմանավորված է երեք պատճառներով, որոնցով բժիշկը փորձում է պայքարել բուժման ընթացքում.
Քրոնիկ խանգարիչ թոքային հիվանդություն (COPD)
 COPD- ը լայն հասկացություն է, որը երբեմն շփոթվում է քրոնիկ բրոնխիտի հետ, բայց իրականում դա նույնը չէ: Քրոնիկ խոչընդոտող թոքային հիվանդությունները ներկայացնում են հիվանդությունների անկախ խումբ, որոնք ուղեկցվում են բրոնխների լուսավորության նեղացմամբ և դրսևորվում են որպես շնչառության թուլություն, որպես հիմնական ախտանիշ:
COPD- ը լայն հասկացություն է, որը երբեմն շփոթվում է քրոնիկ բրոնխիտի հետ, բայց իրականում դա նույնը չէ: Քրոնիկ խոչընդոտող թոքային հիվանդությունները ներկայացնում են հիվանդությունների անկախ խումբ, որոնք ուղեկցվում են բրոնխների լուսավորության նեղացմամբ և դրսևորվում են որպես շնչառության թուլություն, որպես հիմնական ախտանիշ:
COPD- ում մշտական թարախակալումը տեղի է ունենում շնչառական տրակտի լուսավորության նեղացման պատճառով, ինչը պայմանավորված է դրանց վրա վնասակար նյութերի նյարդայնացնող գործողությամբ: Ամենից հաճախ հիվանդությունը տեղի է ունենում ծանր ծխողների և այն մարդկանց մոտ, ովքեր զբաղվում են վտանգավոր աշխատանքով:
Թոքային քրոնիկ խանգարող հիվանդությունների դեպքում բնորոշ են հետևյալ հատկությունները.
- Բրոնխների նեղացման գործընթացը գործնականում անշրջելի է. Այն կարելի է դադարեցնել և փոխհատուցել դեղամիջոցների օգնությամբ, բայց հակադարձել հնարավոր չէ:
- Օդային ճանապարհների նեղացումը և, որպես հետևանք, շնչառության թուլացումը, անընդհատ աճում է:
- Dyspnea- ն հիմնականում ունի հետախուզական բնույթ. Տուժած են փոքր բրոնխներ և բրոնխիոլներ: Հետևաբար, հիվանդը հեշտությամբ ներարկում է օդը, բայց դժվարությամբ արտանետում է այն:
- Նման հիվանդների մոտ dyspnea- ն զուգորդվում է թաց հազի հետ, որի ընթացքում թքումն ընկնում է:
Եթե շնչառությունը քրոնիկ է, և կա COPD- ի կասկած, ապա թերապևտը կամ թոքաբանը հիվանդին նշանակում են հետազոտություն, որն իր մեջ ներառում է սպիրոգրաֆիա (թոքերի շնչառական գործառույթի գնահատում), առջևի և կողմնակի պրոյեկտների մեջ կրծքավանդակի ռենտգեն,
Քաղցկեղի հիվանդության շրջանում թոքախտի բուժումը բարդ և երկար վարժություն է: Հիվանդությունը հաճախ հանգեցնում է հիվանդի հաշմանդամության, նրանց հաշմանդամության:
Ավելին COPD- ի վերաբերյալ
Թոքաբորբը վարակիչ հիվանդություն է, որի ընթացքում թոքերի հյուսվածքում զարգանում է բորբոքային պրոցես: Հանգստություն և այլ ախտանիշեր են առաջանում, որոնց ծանրությունը կախված է պաթոգենից, վնասվածքի աստիճանից, գործընթացում մեկ կամ երկու թոքի ներգրավվածությունից:
Թոքաբորբով շնչառության կարճացումը համակցված է այլ ախտանիշների հետ.
1. Սովորաբար հիվանդությունը սկսվում է ջերմաստիճանի կտրուկ բարձրացումով: Կարծես թե ուժեղ շնչառական վիրուսային վարակ է: Հիվանդը զգում է ընդհանուր վիճակի վատթարացում:
2. Նշվում է ուժեղ հազ, ինչը հանգեցնում է մեծ քանակությամբ թարախի ազատմանը:
3. Թոքաբորբով շնչառության շեղումը նշվում է հիվանդության հենց սկզբից, խառնվում է, այսինքն ՝ հիվանդը դժվարանում է շնչել ներսից և դրսից:
4. Գունատ, երբեմն կապտավուն-մոխրագույն մաշկի երանգ:
5. Painավ կրծքավանդակի շրջանում, հատկապես այն վայրում, որտեղ գտնվում է պաթոլոգիական ֆոկուսը:
6. Ծանր դեպքերում թոքաբորբը հաճախ բարդանում է սրտի անբավարարությամբ, ինչը հանգեցնում է շնչառության աճի և այլ բնորոշ ախտանիշների առաջացմանը:
Եթե զգում եք ծանր շնչառություն, հազ և թոքաբորբի այլ ախտանիշեր, անհրաժեշտ է որքան հնարավոր է շուտ դիմել բժշկի:Եթե առաջին 8 ժամվա ընթացքում բուժումը չի սկսվել, ապա հիվանդի համար կանխատեսումը վատթարանում է ՝ մինչև մահվան հավանականությունը: Թոքաբորբով առաջացած շնչառության հիմնական ախտորոշման մեթոդը կրծքավանդակի ռենտգեն է: Նշվում են հակաբակտերիալ և այլ դեղեր:
Թոքերի ուռուցքներ
Վաղ փուլում չարորակ ուռուցքների մեջ շնչառության կարճացման պատճառների ախտորոշումը բավականին բարդ է: Առավել տեղեկատվական մեթոդներն են ՝ ռենտգենոգրաֆիա, հաշվարկված տոմոգրաֆիա, արյան ուռուցքի մարկերներ (հատուկ նյութեր, որոնք մարմնում ձևավորվում են ուռուցքի առկայության դեպքում), փորոտի ցիտոլոգիա, բրոնխոսկոպիա:
Բուժումը կարող է ներառել վիրաբուժական միջամտություն, ցիտոստատիկների օգտագործում, ճառագայթային թերապիա և այլ, ավելի ժամանակակից մեթոդներ:
Գունատություն և շնչառություն ՝ ֆիզիկական ուժասպառության ժամանակ. Սակավարյունություն
 Անեմիա (անեմիա) պաթոլոգիաների խումբ է, որը բնութագրվում է արյան մեջ կարմիր բջիջների և հեմոգլոբինի պարունակության նվազումով: Անեմիայի պատճառները կարող են լինել շատ բազմազան: Արյան կարմիր բջիջների քանակը կարող է նվազել ՝ բնածին ժառանգական խանգարումների, վարակների և լուրջ հիվանդությունների, արյան ուռուցքների (լեյկոզ), ներքին քրոնիկ արյունահոսության և ներքին օրգանների հիվանդությունների պատճառով:
Անեմիա (անեմիա) պաթոլոգիաների խումբ է, որը բնութագրվում է արյան մեջ կարմիր բջիջների և հեմոգլոբինի պարունակության նվազումով: Անեմիայի պատճառները կարող են լինել շատ բազմազան: Արյան կարմիր բջիջների քանակը կարող է նվազել ՝ բնածին ժառանգական խանգարումների, վարակների և լուրջ հիվանդությունների, արյան ուռուցքների (լեյկոզ), ներքին քրոնիկ արյունահոսության և ներքին օրգանների հիվանդությունների պատճառով:
Ամբողջ անեմիան ընդհանուր բան ունի. Արյան մեջ հեմոգլոբինի մակարդակի նվազման արդյունքում ավելի քիչ թթվածին է առաքվում օրգաններին և հյուսվածքներին, ներառյալ ուղեղը: Մարմինը փորձում է ինչ-որ կերպ փոխհատուցել այս պայմանը, ինչի արդյունքում ավելանում է շունչների խորությունն ու հաճախությունը: Թոքերը փորձում են արյան մեջ ավելի շատ թթվածին «մղել»:
Անեմիայի հետ շնչառության կարճացումը համակցված է հետևյալ ախտանիշների հետ.
1. Հիվանդը բառացիորեն զգում է ճեղքվածք, անընդհատ թուլություն, նա չի հանդուրժում ֆիզիկական ակտիվության բարձրացումը: Այս ախտանիշները առաջանում են շնչառության կարճատևությունից շատ ավելի շուտ:
2. Մաշկի գունատությունը բնորոշ նշան է, քանի որ դա արյան մեջ պարունակվող հեմոգլոբինն է, որը նրան տալիս է վարդագույն գույն:
3. Գլխացավեր և գլխապտույտ, անբավարար հիշողություն, ուշադրություն, համակենտրոնացում - այս ախտանիշները կապված են ուղեղի թթվածնի սովի հետ:
4. Խախտված և այնպիսի կարևոր գործառույթներ, ինչպիսիք են քունը, սեռական շարժումը, ախորժակը:
5. Սուր անեմիայի ժամանակ սրտի անբավարարությունը ժամանակի ընթացքում զարգանում է, ինչը հանգեցնում է շնչառության թուլացման և այլ ախտանիշների վատթարացման:
6. Անեմիայի որոշ առանձին տեսակներ ունեն իրենց ախտանիշները: Օրինակ, B12- ի անբավարար սակավարյունությամբ մաշկի զգայունությունը արժեզրկվում է: Լյարդի վնասվածքի հետ կապված անեմիայի հետ միասին, բացի մաշկի գունատությունից, առաջանում է նաև դեղնախտ:
Հետազոտության առավել հուսալի տեսակը, որը կարող է հայտնաբերել անեմիա, ընդհանուր արյան ստուգում է: Բուժման պլանը կառուցվում է հեմատոլոգի կողմից `կախված հիվանդության պատճառներից:
Ավելին անեմիայի մասին
Ինչու է կարճատևություն առաջանում ուտելուց հետո:
Ուտելուց հետո շնչառությունը բավականին տարածված բողոք է: Այնուամենայնիվ, ինքնին թույլ չի տալիս կասկածել որևէ հատուկ հիվանդության: Դրա զարգացման մեխանիզմը հետևյալն է.
Սնվելուց հետո մարսողական համակարգը սկսում է ակտիվ աշխատել: Ստամոքսի, ենթաստամոքսային գեղձի և աղիքների լորձաթաղանթը սկսում է թունավորել բազմաթիվ մարսողական ֆերմենտներ: Էներգիան անհրաժեշտ է մարսողական համակարգի միջոցով սննդը մղելու համար: Այնուհետև ֆերմենտների կողմից վերամշակված սպիտակուցները, ճարպերը և ածխաջրերը ներծծվում են արյան մեջ: Այս բոլոր գործընթացների կապակցությամբ անհրաժեշտ է մեծ քանակությամբ արյան ներհոսք մարսողական համակարգի օրգաններ:
Արյան հոսքը մարդու մարմնում վերաբաշխվում է: Աղիքն ավելի շատ թթվածին է ստանում, մնացած օրգանները `ավելի քիչ: Եթե մարմինը պատշաճ կերպով աշխատում է, ապա խախտումներ չեն նկատվում: Եթե կան հիվանդություններ և աննորմալություններ, ապա ներքին օրգաններում զարգանում է թթվածնի սով, և թոքերը, փորձելով վերացնել այն, սկսում են աշխատել արագացված տեմպերով: Հայտնվում է կարճ շունչ:
Եթե ուտելուց հետո շնչառության զգացողություն եք ունենում, ապա անհրաժեշտ է նշանակել թերապևտի հետ, որպեսզի փորձաքննություն անցնեք և հասկանաք դրա պատճառները:
Թիրոտոքսիկոզ
 Թիրոտոքսիկոզը մի վիճակ է, որի դեպքում վահանաձև գեղձի հորմոնների ավելցուկ արտադրություն կա: Այս դեպքում հիվանդները դժգոհում են շնչառությունից:
Թիրոտոքսիկոզը մի վիճակ է, որի դեպքում վահանաձև գեղձի հորմոնների ավելցուկ արտադրություն կա: Այս դեպքում հիվանդները դժգոհում են շնչառությունից:
Այս հիվանդության հետ կապված dyspnea- ն պայմանավորված է երկու պատճառով: Նախ և առաջ մարմնում ուժեղանում են բոլոր նյութափոխանակության գործընթացները, ուստի զգում է թթվածնի ավելացված քանակության անհրաժեշտություն: Միևնույն ժամանակ, սրտի բաբախյունը մեծանում է ՝ մինչև ատրիումային ֆիբրիլացիա: Այս պայմաններում սիրտը ի վիճակի չէ պատշաճ կերպով մղել արյունը հյուսվածքների և օրգանների միջոցով, նրանք չեն ստանում թթվածնի անհրաժեշտ քանակություն:
Ավելին թիրոտոքսիկոզի մասին
Նորածինների շնչառական հյուծվածության համախտանիշ
Սա մի պայման է, երբ նորածին երեխան թոքային արյան հոսք ունի խանգարված, և առաջանում է թոքային այտուց: Ամենից հաճախ, դիսրեսի սինդրոմը զարգանում է երեխաների մոտ, ովքեր շաքարախտով, արյունահոսությամբ և սրտանոթային հիվանդություններ ունեն: Այս դեպքում երեխան ունի հետևյալ ախտանիշները.
1. Շնչառության ծանրություն: Միևնույն ժամանակ, շնչառությունը դառնում է շատ հաճախակի, և երեխայի մաշկը ձեռք է բերում կապտավուն երանգ:
2. Մաշկը դառնում է գունատ:
3. Կրծքավանդակի շարժունակությունը դժվար է:
Նորածնի շնչառական հյուծման համախտանիշով, անհրաժեշտ է անհապաղ բժշկական օգնություն:
Շնչառության պակաս. Հիմնական պատճառները, մասնագետի առաջարկությունները
Շնչառության շնչառությունը շնչառության խանգարում է, դրա հաճախականության և (կամ) խորության բարձրացում, որը հաճախ ուղեկցվում է օդի պակասի զգացումով (խեղդում) և երբեմն վախի վախ: Դա հնարավոր չէ կանգնեցնել ազատ կամքով:
Շնչառությունը միշտ էլ հիվանդության ախտանիշ է: Այնուամենայնիվ, շնչառությունը պետք է տարբերակել աղմկոտ շնչառությունից `ծանր նյարդային քայքայմամբ կամ հիստերիայով (վերջին դեպքում աղմկոտ շնչառությունը ընդհատվում է խորը հոգոցերով):
Շնչառության թուլության առաջացման պատճառները շատ են: Կարգը և խնամքի տեսակը տարբեր կլինեն ՝ կախված նրանից, թե դա սուր է (հանկարծակի), քանի որ շնչահեղձության հարձակումը կամ շնչառության թուլությունը աստիճանաբար աճում են և քրոնիկ են:  Dyspnea- ն միշտ հիվանդության ախտանիշ է:
Dyspnea- ն միշտ հիվանդության ախտանիշ է:
Շնչառության սուր սուր հարձակումը
Շնչառության, շնչահեղձության սուր հարձակման ամենատարածված պատճառները:
- Բրոնխիալ ասթմայի հարձակումը:
- Խոչընդոտող բրոնխիտի սրացում:
- Սրտի անբավարարություն. «Սրտային ասթմա»:
- Շաքարախտի մեջ արյան շաքարի և ացետոնի կտրուկ աճ:
- Ալերգիաներով կամ ծանր բորբոքումով նեղխի նոսրը:
- Օտար մարմին օդուղիներում:
- Թոքերի կամ ուղեղի անոթների թրոմբոզ:
- Դաժան բորբոքային և վարակիչ հիվանդություններ ՝ բարձր ջերմությամբ (զանգվածային թոքաբորբ, մենինգիտ, թարախակույտ և այլն):
Դիսպնեա բրոնխիալ ասթմայում
Թոքերի ուռուցքներ
Վաղ փուլում չարորակ ուռուցքների մեջ շնչառության կարճացման պատճառների ախտորոշումը բավականին բարդ է: Առավել տեղեկատվական մեթոդներն են ՝ ռենտգենոգրաֆիա, հաշվարկված տոմոգրաֆիա, արյան ուռուցքի մարկերներ (հատուկ նյութեր, որոնք մարմնում ձևավորվում են ուռուցքի առկայության դեպքում), փորոտի ցիտոլոգիա, բրոնխոսկոպիա:
Բուժումը կարող է ներառել վիրաբուժական միջամտություն, ցիտոստատիկների օգտագործում, ճառագայթային թերապիա և այլ, ավելի ժամանակակից մեթոդներ:
Թոքերի և կրծքավանդակի այլ հիվանդություններ, որոնք հանգեցնում են շնչառության թուլացման
Գունատություն և շնչառություն ՝ ֆիզիկական ուժասպառության ժամանակ. Սակավարյունություն
 Անեմիա (անեմիա) պաթոլոգիաների խումբ է, որը բնութագրվում է արյան մեջ կարմիր բջիջների և հեմոգլոբինի պարունակության նվազումով: Անեմիայի պատճառները կարող են լինել շատ բազմազան: Արյան կարմիր բջիջների քանակը կարող է նվազել ՝ բնածին ժառանգական խանգարումների, վարակների և լուրջ հիվանդությունների, արյան ուռուցքների (լեյկոզ), ներքին քրոնիկ արյունահոսության և ներքին օրգանների հիվանդությունների պատճառով:
Անեմիա (անեմիա) պաթոլոգիաների խումբ է, որը բնութագրվում է արյան մեջ կարմիր բջիջների և հեմոգլոբինի պարունակության նվազումով: Անեմիայի պատճառները կարող են լինել շատ բազմազան: Արյան կարմիր բջիջների քանակը կարող է նվազել ՝ բնածին ժառանգական խանգարումների, վարակների և լուրջ հիվանդությունների, արյան ուռուցքների (լեյկոզ), ներքին քրոնիկ արյունահոսության և ներքին օրգանների հիվանդությունների պատճառով:
Ամբողջ անեմիան ընդհանուր բան ունի. Արյան մեջ հեմոգլոբինի մակարդակի նվազման արդյունքում ավելի քիչ թթվածին է առաքվում օրգաններին և հյուսվածքներին, ներառյալ ուղեղը:Մարմինը փորձում է ինչ-որ կերպ փոխհատուցել այս պայմանը, ինչի արդյունքում ավելանում է շունչների խորությունն ու հաճախությունը: Թոքերը փորձում են արյան մեջ ավելի շատ թթվածին «մղել»:
Անեմիայի հետ շնչառության կարճացումը համակցված է հետևյալ ախտանիշների հետ.
1. Հիվանդը բառացիորեն զգում է ճեղքվածք, անընդհատ թուլություն, նա չի հանդուրժում ֆիզիկական ակտիվության բարձրացումը: Այս ախտանիշները առաջանում են շնչառության կարճատևությունից շատ ավելի շուտ:
2. Մաշկի գունատությունը բնորոշ նշան է, քանի որ դա արյան մեջ պարունակվող հեմոգլոբինն է, որը նրան տալիս է վարդագույն գույն:
3. Գլխացավեր և գլխապտույտ, անբավարար հիշողություն, ուշադրություն, համակենտրոնացում - այս ախտանիշները կապված են ուղեղի թթվածնի սովի հետ:
4. Խախտված և այնպիսի կարևոր գործառույթներ, ինչպիսիք են քունը, սեռական շարժումը, ախորժակը:
5. Սուր անեմիայի ժամանակ սրտի անբավարարությունը ժամանակի ընթացքում զարգանում է, ինչը հանգեցնում է շնչառության թուլացման և այլ ախտանիշների վատթարացման:
6. Անեմիայի որոշ առանձին տեսակներ ունեն իրենց ախտանիշները: Օրինակ, B12- ի անբավարար սակավարյունությամբ մաշկի զգայունությունը արժեզրկվում է: Լյարդի վնասվածքի հետ կապված անեմիայի հետ միասին, բացի մաշկի գունատությունից, առաջանում է նաև դեղնախտ:
Հետազոտության առավել հուսալի տեսակը, որը կարող է հայտնաբերել անեմիա, ընդհանուր արյան ստուգում է: Բուժման պլանը կառուցվում է հեմատոլոգի կողմից `կախված հիվանդության պատճառներից:
Ավելին անեմիայի մասին
Dyspnea- ն այլ հիվանդությունների դեպքում
Ինչու է կարճատևություն առաջանում ուտելուց հետո:
Ուտելուց հետո շնչառությունը բավականին տարածված բողոք է: Այնուամենայնիվ, ինքնին թույլ չի տալիս կասկածել որևէ հատուկ հիվանդության: Դրա զարգացման մեխանիզմը հետևյալն է.
Սնվելուց հետո մարսողական համակարգը սկսում է ակտիվ աշխատել: Ստամոքսի, ենթաստամոքսային գեղձի և աղիքների լորձաթաղանթը սկսում է թունավորել բազմաթիվ մարսողական ֆերմենտներ: Էներգիան անհրաժեշտ է մարսողական համակարգի միջոցով սննդը մղելու համար: Այնուհետև ֆերմենտների կողմից վերամշակված սպիտակուցները, ճարպերը և ածխաջրերը ներծծվում են արյան մեջ: Այս բոլոր գործընթացների կապակցությամբ անհրաժեշտ է մեծ քանակությամբ արյան ներհոսք մարսողական համակարգի օրգաններ:
Արյան հոսքը մարդու մարմնում վերաբաշխվում է: Աղիքն ավելի շատ թթվածին է ստանում, մնացած օրգանները `ավելի քիչ: Եթե մարմինը պատշաճ կերպով աշխատում է, ապա խախտումներ չեն նկատվում: Եթե կան հիվանդություններ և աննորմալություններ, ապա ներքին օրգաններում զարգանում է թթվածնի սով, և թոքերը, փորձելով վերացնել այն, սկսում են աշխատել արագացված տեմպերով: Հայտնվում է կարճ շունչ:
Եթե ուտելուց հետո շնչառության զգացողություն եք ունենում, ապա անհրաժեշտ է նշանակել թերապևտի հետ, որպեսզի փորձաքննություն անցնեք և հասկանաք դրա պատճառները:
Շաքարային դիաբետ
Թիրոտոքսիկոզ
 Թիրոտոքսիկոզը մի վիճակ է, որի դեպքում վահանաձև գեղձի հորմոնների ավելցուկ արտադրություն կա: Այս դեպքում հիվանդները դժգոհում են շնչառությունից:
Թիրոտոքսիկոզը մի վիճակ է, որի դեպքում վահանաձև գեղձի հորմոնների ավելցուկ արտադրություն կա: Այս դեպքում հիվանդները դժգոհում են շնչառությունից:
Այս հիվանդության հետ կապված dyspnea- ն պայմանավորված է երկու պատճառով: Նախ և առաջ մարմնում ուժեղանում են բոլոր նյութափոխանակության գործընթացները, ուստի զգում է թթվածնի ավելացված քանակության անհրաժեշտություն: Միևնույն ժամանակ, սրտի բաբախյունը մեծանում է ՝ մինչև ատրիումային ֆիբրիլացիա: Այս պայմաններում սիրտը ի վիճակի չէ պատշաճ կերպով մղել արյունը հյուսվածքների և օրգանների միջոցով, նրանք չեն ստանում թթվածնի անհրաժեշտ քանակություն:
Ավելին թիրոտոքսիկոզի մասին
Երեխայի մեջ դիսպնեա. Ամենատարածված պատճառները
Նորածինների շնչառական հյուծվածության համախտանիշ
Սա մի պայման է, երբ նորածին երեխան թոքային արյան հոսք ունի խանգարված, և առաջանում է թոքային այտուց: Ամենից հաճախ, դիսրեսի սինդրոմը զարգանում է երեխաների մոտ, ովքեր շաքարախտով, արյունահոսությամբ և սրտանոթային հիվանդություններ ունեն: Այս դեպքում երեխան ունի հետևյալ ախտանիշները.
1. Շնչառության ծանրություն: Միևնույն ժամանակ, շնչառությունը դառնում է շատ հաճախակի, և երեխայի մաշկը ձեռք է բերում կապտավուն երանգ:
2. Մաշկը դառնում է գունատ:
3. Կրծքավանդակի շարժունակությունը դժվար է:
Նորածնի շնչառական հյուծման համախտանիշով, անհրաժեշտ է անհապաղ բժշկական օգնություն:
Լարինգիտ և կեղծ կռուպ
Dyspnea- ը շնչառական հիվանդություններ ունեցող երեխաների մոտ
Բնածին արատները
Անեմիա երեխաների մեջ
Հղիության ընթացքում dyspnea- ի պատճառները
 Հղիության ընթացքում կանանց սրտանոթային և շնչառական համակարգերը սկսում են աճել սթրեսը: Դա պայմանավորված է հետևյալ պատճառներով.
Հղիության ընթացքում կանանց սրտանոթային և շնչառական համակարգերը սկսում են աճել սթրեսը: Դա պայմանավորված է հետևյալ պատճառներով.
- աճող սաղմն ու պտղը ավելի շատ թթվածին են պահանջում,
- աճում է մարմնում շրջանառվող արյան ընդհանուր ծավալը,
- ընդլայնված պտուղը ներքևից սկսում է սեղմել դիֆրագմը, սիրտը և թոքերը, ինչը բարդացնում է շնչառական շարժումները և սրտի կծկումները:
- հղի կնոջ անբավարարությամբ, զարգանում է անեմիա:
Արդյունքում, հղիության ընթացքում կա շնչառության անընդհատ աննշան թուլություն: Եթե անձի նորմալ շնչառական արագությունը րոպեում 16-20 է, ապա հղի կանանց մոտ `22 - 24 րոպե մեկ րոպեի ընթացքում: Շնչառության կարճացումը ուժեղանում է ֆիզիկական ուժի, սթրեսի, անհանգստության ժամանակ: Որքան ուշ է հղիությունը, այնքան ավելի ցայտուն է շնչառական հյուծումը:
Եթե հղիության ընթացքում շնչառության դառնությունը կտրուկ արտահայտված է և հաճախ անհանգստացնում է, ապա անպայման պետք է այցելեք նախածննդյան կլինիկայում բժշկի:
Շնչառության բուժում
Հասկանալու համար, թե ինչպես կարելի է բուժել շնչառության թուլությունը, նախ պետք է հասկանաք, թե ինչն է առաջացրել այս ախտանիշը: Անհրաժեշտ է պարզել, թե որ հիվանդությունն է հանգեցրել դրա առաջացմանը: Առանց դրա, որակյալ բուժումը անհնար է, և սխալ գործողությունները, ընդհակառակը, կարող են վնասել հիվանդին: Հետևաբար, շնչառության կարճատեսության համար անհրաժեշտ դեղամիջոցները պետք է սահմանվեն խստորեն թերապևտի, սրտաբանի, թոքաբանի կամ վարակիչ հիվանդությունների մասնագետի կողմից:
Նաև մի օգտագործեք ինքնուրույն, առանց բժշկի իմացության, շնչառության կարճատեսության համար բոլոր տեսակի ժողովրդական միջոցները: Լավագույն դեպքում դրանք անարդյունավետ կլինեն, կամ կբերեն նվազագույն էֆեկտ:
Եթե մարդը նկատել է այս ախտանիշը, ապա նա պետք է հնարավորինս շուտ այցելի բժշկի ՝ թերապիա նշանակելու համար:
Շնչառության պակաս. Հիմնական պատճառները, մասնագետի առաջարկությունները
Շնչառության շնչառությունը շնչառության խանգարում է, դրա հաճախականության և (կամ) խորության բարձրացում, որը հաճախ ուղեկցվում է օդի պակասի զգացումով (խեղդում) և երբեմն վախի վախ: Դա հնարավոր չէ կանգնեցնել ազատ կամքով:
Շնչառությունը միշտ էլ հիվանդության ախտանիշ է: Այնուամենայնիվ, շնչառությունը պետք է տարբերակել աղմկոտ շնչառությունից `ծանր նյարդային քայքայմամբ կամ հիստերիայով (վերջին դեպքում աղմկոտ շնչառությունը ընդհատվում է խորը հոգոցերով):
Շնչառության թուլության առաջացման պատճառները շատ են: Կարգը և խնամքի տեսակը տարբեր կլինեն ՝ կախված նրանից, թե դա սուր է (հանկարծակի), քանի որ շնչահեղձության հարձակումը կամ շնչառության թուլությունը աստիճանաբար աճում են և քրոնիկ են:  Dyspnea- ն միշտ հիվանդության ախտանիշ է:
Dyspnea- ն միշտ հիվանդության ախտանիշ է:
Շնչառության սուր սուր հարձակումը
Շնչառության, շնչահեղձության սուր հարձակման ամենատարածված պատճառները:
- Բրոնխիալ ասթմայի հարձակումը:
- Խոչընդոտող բրոնխիտի սրացում:
- Սրտի անբավարարություն. «Սրտային ասթմա»:
- Շաքարախտի մեջ արյան շաքարի և ացետոնի կտրուկ աճ:
- Ալերգիաներով կամ ծանր բորբոքումով նեղխի նոսրը:
- Օտար մարմին օդուղիներում:
- Թոքերի կամ ուղեղի անոթների թրոմբոզ:
- Դաժան բորբոքային և վարակիչ հիվանդություններ ՝ բարձր ջերմությամբ (զանգվածային թոքաբորբ, մենինգիտ, թարախակույտ և այլն):
Դիսպնեա բրոնխիալ ասթմայում
Եթե հիվանդը որոշ ժամանակ տառապում է խանգարող բրոնխիտից կամ բրոնխիալ ասթմայից, և բժիշկները նրան ախտորոշել են, ապա նախ անհրաժեշտ է օգտագործել բրոնխոդիլատորով հատուկ լակի շիշ, օրինակ ՝ սալբուտամոլ, ֆենոտերոլ կամ բերոդուալ: Նրանք թեթևացնում են բրոնխների սպազմը և մեծացնում են թոքերը օդի հոսքը: Սովորաբար 1-2 դեղաչափ (ինհալացիա) բավարար է, որպեսզի դադարեցնի շնչահեղձության հարձակումը:
Այս դեպքում պետք է պահպանվեն հետևյալ կանոնները.
- Դուք չեք կարող անել ավելի քան 2 ինհալացիա. Անընդմեջ «ներարկումներ», առնվազն 20 րոպեանոց ընդմիջում:Ինհալատորի ավելի հաճախակի օգտագործումը չի ուժեղացնում դրա թերապևտիկ ազդեցությունը, բայց կողմնակի բարդությունների առաջացումը, ինչպիսիք են palpitations, արյան ճնշման փոփոխություններ - այո:
- Մի գերազանցեք ինհալացիոն օրվա առավելագույն չափաբաժինը `օրվա ընթացքում ընդհատվող օգտագործմամբ. Դա օրական 6-8 անգամ է:
- Ինքնալրացուցիչի անհապաղ, հաճախակի օգտագործումը շնչահեղձության երկարատև հարձակմամբ վտանգավոր է: Շնչառության դժվարությունը կարող է անցնել այսպես կոչված ասթմատիկ կարգավիճակի, ինչը դժվար է կանգ առնել նույնիսկ վերակենդանացման բաժանմունքում:
- Եթե ինհալատորը կրկնելուց հետո (այսինքն `2 անգամ 2« ներարկում ») օգտագործելուց հետո, շնչառության քրտինքը չի անցնում կամ նույնիսկ ուժեղանում է, անմիջապես շտապ օգնություն կանչեք:
Ի՞նչ կարելի է անել նախքան շտապօգնության ժամանումը:
Հիվանդին թարմ սառը օդ ապահովելու համար. Բացեք պատուհան կամ պատուհան (օդորակումը չի տեղավորվում:), հեռացրեք ամուր հագուստը: Հետագա գործողությունները կախված են շնչառության թուլությունից:
Շաքարային դիաբետ ունեցող անձի համար անհրաժեշտ է արյան շաքարի մակարդակը գլյուկոմետրով չափել: Շաքարի բարձր մակարդակում նշվում է ինսուլինը, բայց դա բժիշկների նախապատվությունն է:
Սրտի հիվանդություն ունեցող անձի համար խորհուրդ է տրվում չափել արյան ճնշումը (այն կարող է բարձր լինել), այն սահմանել: Մահճակալի վրա պառկելը անհրաժեշտ չէ, քանի որ դրանից շնչելը կդառնա ավելի ծանր: Ոտքերը իջեցրեք այնպես, որ սրտից արյան հեղուկ մասի ավելցուկային ծավալը անցնի ոտքերին: Բարձր ճնշման դեպքում (ավելի քան 20 մմ Hg. Արտ. Նորմայից վեր), եթե մարդը երկար ժամանակ տառապում է հիպերտոնիկ հիվանդություններով, և տանը կան ճնշման համար թմրամիջոցներ, ապա կարող եք բժշկի կողմից նախօրոք նշանակված դեղամիջոց վերցնել ՝ հիպերտոնիկ ճգնաժամերը դադարեցնելու համար, ինչպիսիք են կապոտենը կամ կորինֆարը:
Հիշեք, եթե մարդն իր կյանքի ընթացքում առաջին անգամ հիվանդանում է, ապա ինքնուրույն որևէ դեղամիջոց մի տվեք:
Մի քանի խոսք laryngospasm- ի մասին
Պետք է նաև մի քանի խոսք ասեմ laryngospasm- ի մասին: Laryngeal spasm- ով բնորոշ աղմկոտ շնչառությունը (ստրիդորը) բնորոշ է, լսելի է հեռավորության վրա և հաճախ ուղեկցվում է կոպիտ «հաչող» հազով: Այս պայմանը հաճախ առաջանում է սուր շնչառական վիրուսային վարակների դեպքում, հատկապես երեխաների մոտ: Դրա առաջացումը կապված է բորբոքումով ուժեղ ձնեմարդի այտուցվածության հետ: Այս դեպքում մի փաթաթեք ձեր կոկորդը տաք կոմպրեսներով (սա կարող է մեծացնել այտուցը): Մենք պետք է փորձենք երեխային հանգստացնել, նրան խմիչք տալ (կուլ տալու շարժումները մեղմացնում են այտուցը), ապահովում են մուտք դեպի խոնավ զով օդը: Շեղող նպատակ ունենալով ՝ դուք կարող եք մանանեխ դնել ձեր ոտքերի վրա: Մեղմ դեպքերում դա կարող է բավարար լինել, բայց շտապօգնություն պետք է կանչվի, քանի որ լարինգոսպազմը կարող է մեծանալ և ամբողջովին արգելափակել օդի հասանելիությունը:
Շնչառության քրոնիկ խանգարում
Շնչառության կարճ տեսքը և աստիճանական ուժեղացումը առավել հաճախ հանդիպում են թոքային կամ սրտի հիվանդություններով: Սովորաբար արագ շնչառությունը և օդի պակասի զգացողությունը առաջին հերթին հայտնվում են ֆիզիկական ուժի կիրառման ընթացքում: Աստիճանաբար, աշխատանքը, որը մարդը կարող է անել, կամ այն հեռավորությունը, որը նա կարող է գնալ, նվազում է: Ֆիզիկական գործունեության հարմարավետությունը փոխվում է, կյանքի որակը նվազում է: Ախտանիշները, ինչպիսիք են palpitations, թուլություն, գունատություն կամ կապտություն մաշկի (հատկապես ծայրահեղությունների) միանում են, այտուցը և ցավը կրծքավանդակում հնարավոր են: Դրանք կապված են այն բանի հետ, որ թոքերի կամ սրտի համար դժվարացավ կատարել իր գործը: Եթե միջոցներ չձեռնարկեք, շնչառության կարճացումը սկսում է անհանգստացնել թեթևակի ջանքերով և հանգստանալու ժամանակ:
Անհնար է բուժել շնչառության քրոնիկ թուլությունը, առանց դրա պատճառած հիվանդության բուժման: Հետևաբար պետք է դիմել բժշկական օգնություն և հետազոտվել: Բացի թվարկված պատճառներից, շնչառության քրտնարտադրությունը հայտնվում է սակավարյունությամբ, արյան հիվանդություններով, ռևմատիկ հիվանդություններով, ցիռոզով և այլն:
Տանը հիմքում ընկած հիվանդության համար ախտորոշում և թերապիայի կուրս հաստատելուց հետո խորհուրդ է տրվում հետևել հետևյալ առաջարկություններին.
- Պարբերաբար վերցրեք ձեր բժշկի կողմից սահմանված դեղամիջոցները:
- Խորհրդակցեք ձեր բժշկի հետ, թե ինչ դեղամիջոցներ և ինչ դեղաչափերով կարող եք ինքնուրույն վերցնել շտապ օգնություն և պահեք այդ դեղերը ձեր տնային բժշկության կաբինետում:
- Ամենօրյա մաքուր օդում զբոսնել հարմարավետ ռեժիմով, ցանկալի է առնվազն կես ժամ:
- Դադարեցրեք ծխելը:
- Մի գերբեռնեք, ավելի լավ է ուտել հաճախ փոքր մասերում: Առատ սնունդն ուժեղացնում է շնչառության պակասը կամ հրահրում է դրա տեսքը:
- Ալերգիայի, ասթմայի համար փորձեք խուսափել շփումից ասթմայի նոպաներ առաջացնող նյութերի հետ (փոշին, ծաղիկները, կենդանիները, դառը հոտերը և այլն):
- Monitor արյան ճնշումը, շաքարախտով `արյան շաքար:
- Հեղուկները պետք է սպիտորեն սպառվեն, սահմանափակեք աղը: Սրտի և երիկամների հիվանդություններով, լյարդի ցիռոզով, մեծ քանակությամբ հեղուկներ և աղեր խմելը մարմնում ջուր են թալանում, ինչը նույնպես պատճառ է դառնում շնչառության:
- Ամեն օր վարժություններ արեք. Հատուկ ընտրված վարժություններ և շնչառական վարժություններ: Ֆիզիոթերապիայի վարժությունները մեղմացնում են մարմինը, մեծացնում սրտի և թոքերի պաշարները:
- Կշռվում էր պարբերաբար: Մի քանի օրվա ընթացքում 1,5-2 կգ-ով արագ քաշի բարձրացումը մարմնում հեղուկի պահպանման ազդանշան է և շնչառության կարճատես:
Այս առաջարկությունները օգտակար կլինեն ցանկացած հիվանդության դեպքում: