Նորածինների դիաբետիկ ֆետոպաթիայի նշաններ և բուժում
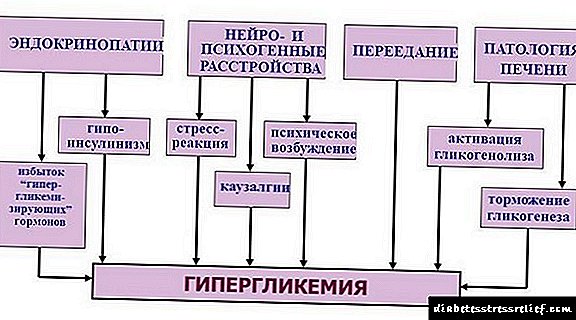
Դիաբետիկ ֆետոպաթիան այնպիսի պայման է, որի ընթացքում երեխայի մոտ պտղի զարգացման ընթացքում բարդություններ են առաջանում: Նրանք հղի կնոջ մոտ արյան բարձր շաքարով են հրահրում: Ամենից հաճախ դա տեղի է ունենում լատենտ շաքարային դիաբետով կամ վատ փոխհատուցվող հիվանդությամբ:
Հիվանդության պաթոգենեզը ուսումնասիրվել է երկար ժամանակ, ուստի բժիշկները հղիության առաջին եռամսյակից հետո կարող են հեշտությամբ որոշել պտղիությունը: Այս պաթոլոգիայով նորածինների մահացության մակարդակը զգալիորեն ավելի բարձր է, քան ծնվելուց հետո սովորական երեխաների մոտ: Հետևաբար անհրաժեշտ է հատուկ ուշադրություն դարձնել շաքարախտով հիվանդ կանանց և նրանց, ովքեր հակված են այս հիվանդությանը:
Նորածնի մեջ ֆետոպաթիան չի համարվում անկախ պաթոլոգիա: Այս պայմանը ներկայացնում է երեխայի մարմնում անկարգությունների մի ամբողջ ախտանիշային բարդույթ: 1 տիպի շաքարախտ ունեցող կանանց համար ապագա երեխայի մոտ բնածին աննորմալություններ առաջացնելու ռիսկը 4 անգամ ավելի մեծ է, քան բնակչության միջին արժեքը:
Զարգացման պատճառները
Պտղի պաթոգենեզի զարգացման գործում առանձնահատուկ նշանակություն ունի մայրական առողջությունը: Կանայք շաքարախտի տարբեր ձևեր ունեն: Երեխային առավել շատ տառապում է 1-ին տիպի շաքարախտը: Ֆետոպաթիա ունեցող նորածինների մայրերի մոտ հղիության երկրորդ կեսի գեստոզը ախտորոշվել է դեպքերի 80% -ով: Կանանց մինչև 10% -ը տառապում է 2-րդ տիպի շաքարախտով: Առաջինը ախտորոշվեց կեսից պակաս:
Շաքարախտի առաջին տեսակը բացասաբար է անդրադառնում պտղի զարգացման վրա ՝ պատճառելով դրա տառապանքն ամբողջ հղիության ընթացքում: Հիվանդության բացասական ազդեցությունը սկսվում է երկրորդ եռամսյակից և շարունակվում է մինչև ծննդաբերությունը:
Մարմնի կենսաբանական և քիմիական գործընթացները ապահովում են մորից երեխային սննդանյութերի, վիտամինների և հանքանյութերի հոսքը: Այլ նյութերի հետ միասին սաղմը ստանում է գլյուկոզա: Սովորաբար, այն կազմում է մոր մարմնում պարունակվող ընդհանուր գումարի ոչ ավելի, քան 20% -ը: Հղիության վաղ փուլերում, նոր հորմոնալ ֆոնի հաստատման պատճառով, տեղի է ունենում շաքարի արտադրության նվազում: Եթե մի կին նախկինում օգտագործել է ինսուլին, ապա կարող եք նկատել դրա անհրաժեշտության նվազում: Երբ արգանդում պլասենցա է ձևավորվում, մոր և երեխայի միջև նյութափոխանակությունը տեղի է ունենում ուղղակիորեն արյան միջոցով: Շաքարը մտնում է չծնված երեխայի մարմնում, իսկ ինսուլինը չկա: Սա հանգեցնում է գլյուկոզի ավելցուկի, ինչը հանգեցնում է անբարենպաստ հետևանքների:
Բնութագրական նշաններ
Ֆետոպաթիայի ախտանիշները որոշվում են անմիջապես նորածնի մոտ: Կլինիկական պատկերի պայծառությունը թույլ է տալիս ժամանակին միջոցներ ձեռնարկել երեխայի վիճակը նորմալացնելու համար:
- Ավելաքաշ, ինչը անսովոր է նորածինների համար: Երեխայի մարմնում գլյուկոզի ակտիվ ներթափանցման պատճառով մայրի ենթաստամոքսային գեղձը հակված է ավելի շատ ինսուլին սեկրեցել: Հորմոնի ազդեցության տակ շաքարը վերածվում է ճարպի զանգվածի: Ավանդները տեղայնացված են կենսական կարևոր օրգանների վրա ՝ սիրտ, լյարդ և երիկամներ: Բնութագրական առանձնահատկությունն է որովայնի, ուսի գոտու և հիփ հոդի ենթամաշկային ճարպի կուտակում:
- Շնչառական ֆունկցիայի խանգարում: Ծնվելուց հետո fetopathy ունեցող երեխաները դժվարությամբ են շնչում: Խնդիրներ են առաջանում այն պատճառով, որ թոքերի մեջ նախածննդյան զարգացման ընթացքում մակերևութային ակտիվությունը բավարար չափով չի սինթեզվում: Նյութի բացակայությունը դժվարացնում է թոքերը բացելը:
- Դաժան հիպոգլիկեմիա: Ծննդաբերելուց և արգանդի վզիկը կտրելուց հետո գլյուկոզան դադարում է հոսել ավելցուկից: Միևնույն ժամանակ, ինսուլինի բարձր մակարդակը մնում է: Այս պայմանը պահանջում է անհապաղ բուժում, քանի որ դա կարող է հանգեցնել լուրջ բարդությունների `նյարդաբանական պաթոլոգիաներ, հոգեկան խանգարումներ:
- Դեղնախտ Մաշկի դեղնացումը տեղի է ունենում մարմնում բիլիրուբինի կուտակման պատճառով: Երեխայի լյարդը դեռ չի կարող հաղթահարել այսքան կենսաբանական միացություններ:
Ծնունդից հետո երեխաների համար ֆետոպաթիայի հետևանքները կարող են կապված լինել հանքային նյութափոխանակության խախտման հետ: Հաճախ նրանց մոտ ախտորոշվում է նյարդաբանական աննորմալություններ:
Ի՞նչ է դիաբետիկ ֆետոպաթիան:
DF- ը ախտանիշների բարդություն է, որը պտղի մոտ զարգանում է մոր մոտ գլյուկոզի հանդուրժողականությամբ: Նյութը շարունակաբար մտնում է պլասենցային պատնեշի միջով ՝ գերազանցելով զարգացող օրգանիզմում դրա անհրաժեշտությունը:

DF- ը ախտանիշների բարդություն է, որը պտղի մոտ զարգանում է մոր մոտ գլյուկոզի հանդուրժողականությամբ:
Կետոնները և ամինաթթուները ներթափանցում են գլյուկոզայի միջոցով: Ինսուլինը և գլյուկագոնը, որոնք ենթաստամոքսային գեղձի հորմոններ են, մորից չեն փոխանցվում: Դրանք սկսում են ինքնուրույն զարգանալ միայն 9-12 շաբաթվա ընթացքում: Այս ֆոնի վրա, առաջին եռամսյակում տեղի է ունենում սպիտակուցների շաքարախտ, հյուսվածքների կառուցվածքը խանգարում է ազատ ռադիկալներին: Կետոնի ավելցուկային մարմինները թունավորում են կազմող օրգանիզմը:
Այս գործընթացները հանգեցնում են սրտի, արյան անոթների, երիկամների և այլ օրգանների անսարքությունների: Դիաբետիկ ֆետոպաթիան արտահայտվում է պտղի ֆունկցիոնալ փոփոխությունների, տարբեր համակարգերի խանգարման մեջ: Ախտանիշների կլինիկական և լաբորատոր համալիրը բժշկության մեջ դասակարգվում է ICD-10 ծածկագրով:
Երբ սկսվում է իրենց սեփական ինսուլինի արտադրությունը, երեխայի ենթաստամոքսային գեղձը հիպերտոֆիզացվում է, որի արդյունքում ինսուլինի ավելցուկ է առաջանում: Զարգանում է ճարպակալումը և թուլացած լեցիտինի նյութափոխանակությունը:
Ծննդաբերությունից հետո սաղմնաֆետոպաթիան կամ հետընթաց է ապրում կամ վերաճում է մեկ այլ հիվանդության ՝ նորածնի շաքարախտ:
Հիմնական պատճառները
Մայրիկի հետևյալ պայմանները կարող են դառնալ DF- ի պատճառ:
- հիպերգլիկեմիա
- լիպիդների սինթեզի խախտում,
- ավելորդ ազատ ռադիկալներ
- ketoacidosis
- հիպերինսուլինեմիա (գլյուկոզայի բարձր ընդունում),
- գլյուկոզի մակարդակի խիստ նվազում `դեղերի գերբեռնվածության պատճառով,
- անգիոպաթիա:
Պտղի ֆետոպաթիան տեղի է ունենում հղի կանանց մոտ շաքարախտով, որոնք ախտորոշվել են մինչև բեղմնավորումը, ինչպես նաև նախաբաբիական վիճակ: 20 շաբաթ հղիության ավարտից հետո գեղագիտական շաքարային դիաբետը երբեմն զարգանում է, որի արդյունքում կարող է զարգանալ նաև DF- ն: Մայրում գլյուկոզայի բարձր մակարդակի բարձրացման դեպքում պտղի ցուցանիշը նույնպես կաճի:








Ինչպե՞ս է զարգանում ֆետոպաթիան և որոնք են ռիսկերը նորածինների համար:
 Պաթոլոգիայի արտաքին տեսքի հիմնական պատճառը հիպերգլիկեմիան է, քանի որ հղի կանանց մոտ շաքարախտի զարգացումը անկայուն է, ինչը դժվարացնում է պտղի և մոր վիճակը վերահսկելը:
Պաթոլոգիայի արտաքին տեսքի հիմնական պատճառը հիպերգլիկեմիան է, քանի որ հղի կանանց մոտ շաքարախտի զարգացումը անկայուն է, ինչը դժվարացնում է պտղի և մոր վիճակը վերահսկելը:
Հաճախ դա հանգեցնում է արյան անոթների հետ կապված խնդիրների: Ավելին, դիաբետիկությունը, ինչպես վարակիչ բնույթի պտղի պտղի պաթոլոգիան, կարող է հայտնվել, եթե հիվանդությունը նախքան բեղմնավորումը արյան շաքարի քրոնիկ աճ է ունեցել, կամ երբ հեպատիզացիայի ժամանակահատվածում զարգացել է հիպերգլիկեմիա:
Դիաբետիկ սաղմնաֆետոպաթիան առաջացման հետևյալ մեխանիզմն ունի. Շատ գլյուկոզա մտնում է պտուղը պլասենցայի միջոցով, որի պատճառով ենթաստամոքսային գեղձը սկսում է մեծ քանակությամբ ինսուլին արտադրել: Հորմոնի ազդեցության տակ շաքարի ավելցուկը դառնում է ճարպ, ուստի պտուղը զարգանում է արագացված ռեժիմով `ենթամաշկային ճարպի ավանդմամբ:
Գեղագիտական շաքարային դիաբետում, երբ ենթաստամոքսային գեղձը չի արտադրում ինսուլինի պահանջվող քանակությունը, վատթարացումը տեղի է ունենում հղիության մոտ 20 շաբաթվա ընթացքում: Այս փուլում պլասենտան ակտիվորեն աշխատում է, ինչը ուժեղացնում է քորիոնիկ գոնադոտրոպինի արտադրությունը: Contrinsular հորմոնը իջեցնում է հյուսվածքների զգայունությունը ինսուլինի նկատմամբ և գլիկեմիկ փոփոխությունները դարձնում է ավելի դյուրին:
Գործոնները, որոնք մեծացնում են ֆետոպաթիայի զարգացման հավանականությունը, ներառում են.
- նախորդ գեղագիտական շաքարախտը
- ավելի քան 25 տարեկան
- պտղի քաշը (4 կգ-ից),
- ավելաքաշ
- հղիության ընթացքում արագ քաշի ձեռքբերում (20 կգ-ից):
Այս ամենը բացասական ազդեցություն է ունենում երեխայի մարմնի վրա: Ի վերջո, գլյուկոզան մտնում է պտղի արյան մեջ, և հղիության 12-րդ շաբաթից առաջ նրա ենթաստամոքսային գեղձը ի վիճակի չէ արտադրել սեփական ինսուլինը:
Այնուհետև կարող է զարգանալ օրգանական բջիջների փոխհատուցող հիպերպլազիա, ինչը հանգեցնում է հիպերինսուլինեմիայի: Սա առաջացնում է շաքարի համակենտրոնացման կտրուկ նվազում, պտղի աննորմալ աճ և այլ բարդություններ:
Հնարավոր ռիսկերը նորածնի համար.
- polyneuro-, retino-, nephro- և angiopathy- ի առաջընթաց:
- ծանր գեստոզ,
- առաջատար հիվանդության խիստ դեկոմպենսացիա, որի դեպքում հիպերգլիկեմիան փոխարինվում է հիպոգլիկեմիայի միջոցով,
- պոլիհիդրրամնոզ, որը նկատվում է դեպքերի 75% -ում,
- ծննդաբերության և պտղի անսարքությունները (10-12%),
- հղիության սկզբում կամայական աբորտ (20-30%):
Պտղապլաստիկ անբավարարությամբ և անոթների հետ կապված խնդիրներով, ձևավորվում է ներերակային հիպոքսիա: Եթե շաքարախտը զարգացնում է արյան ճնշման վատ վերահսկվող բարձրացում, ապա մեծանում է էկլամպսիայի և պրեկեկլամպիայի հավանականությունը:
Պտղի ճարպակալման պատճառով կարող է սկսվել վաղաժամ ծնունդ, ինչը նշվում է դեպքերի 24% -ում:
Դիաբետիկ ֆետոպաթիա
- պտղի հիվանդությունների ընդհանուր անվանում `շաքարախտով տառապող մայրերից, որոնք առաջանում են պտղի կյանքի 12 շաբաթվա ընթացքում և ծնվելուց առաջ:
Էնդոկրին հիվանդությունների շարքում շաքարախտը առավելագույն անբարենպաստ ազդեցություն ունի հղիության ընթացքի վրա ՝ հանգեցնելով դրա բարդությունների, բացասաբար է անդրադառնում պտղի զարգացման վրա և նորածնի հարմարվողական հնարավորությունների վրա: Այս խմբի նորածինների շրջանում պերինատալ մահացության և հիվանդացության տեմպերը շարունակում են մնալ բարձր, իսկ նորածնային մահացությունը 3-4 անգամ բարձր է ընդհանուր բնակչության համապատասխան ցուցանիշից: Ըստ ԱՄՆ-ի Մոր և մանկան հետազոտությունների ազգային ինստիտուտի հաղորդած տվյալների, շաքարախտը բարդացնում է հղիությունների 4% -ը, որոնք հանգեցնում են կենդանի ծնունդների: Դրանցից 80% -ը GDM ունեցող կանայք են, 8% -ը `տիպ 2 շաքարախտով, 4% -ը` 1 տիպի շաքարախտով հիվանդներ: Ամեն տարի մոտ 50,000 - 150,000 երեխա է ծնվում շաքարախտով հիվանդ մայրերով: Ասիայի, հնդկական և Կենտրոնական Ասիայի ծագմամբ կանանց մոտ շաքարախտը ավելի տարածված է: Մայրիկի 1-ին տիպի շաքարախտը առավելագույն անբարենպաստ ազդեցություն է ունենում պտղի ներերակային վիճակի և նորածնի հարմարվողական հնարավորությունների վրա: Այսպիսով, մոր մոտ պտղի ներարգանդային տառապանքի հաճախությունը (92.2%) մոր հետ 1 տիպի շաքարախտով հայտնաբերվում է 1,5 անգամ ավելի հաճախ, քան 2-րդ տիպի շաքարախտով (69.6%) և գրեթե 2 անգամ ավելին, քան GDM- ի հետ (54, 6%): Շաքարախտով հիվանդ կանանց 75-85% -ի դեպքում հղիությունն ընթանում է բարդությունների հետ: Եթե մայրը I տիպի շաքարախտ ունի, նորածինների մինչև 75% -ը դիաբետիկ սաղմնային պաթոպաթիա ունի: GDM- ով դիաբետիկ ֆետոպաթիա տեղի է ունենում նորածինների միայն 25% -ի դեպքում: Տղաների և աղջիկների մոտ դիաբետիկ ֆետոպաթիայի զարգացման հաճախականությունը մոտավորապես նույնն է: Մեկուսացված թերությունների հաճախությունը 6-8% է, ինչը 2-3 անգամ ավելի բարձր է, քան առանց շաքարախտ ունեցող մայրերի:
Պտղը հղիության ընթացքում այլ կերպ է արձագանքում հիպո- և հիպերգլիկեմիայի: Մինչև 20 շաբաթ գեղագիտական կղզու բջիջները չեն կարող արձագանքել հիպերգլիկեմիայի: Բացահայտված սաղմը չի վերահսկում այն և կարող է դադարեցնել աճը: Սա հատկապես արտահայտված է դիաբետիկ միկրո և մակրոանգիոպաթիա ունեցող մայրերի մոտ: Հիպոգլիկեմիայի վիճակը ուղեկցվում է սաղմի մահով, իսկ հիպերգլիկեմիան առաջացնում է բջիջների այտուցվածություն, ինչը ուղեկցվում է բջիջների ծանր վնասով: Երկրորդ եռամսյակում (20 շաբաթ անց) պտուղն արդեն կարող է ինքն իրեն օգնել. Հիպերգլիկեմիայի ի պատասխան ՝ նա արձագանքում է բետա-բջջային հիպերպլազիայի և ինսուլինի մակարդակի բարձրացման հետ (հիպերինսուլիզմի վիճակ): Սա հանգեցնում է բջիջների աճի աճի (սպիտակուցների արտադրության ավելացում, լիպոգենեզ): Լյարդի, փայծաղի, ֆիբրոբլաստերի հիպերգլիկեմիայի պայմաններում ավելանում է սոմատոմեդինների սինթեզը (աճի գործոններ `ինսուլինի նման աճի գործոն 1 և ինսուլինի նման աճի գործոն սպիտակուցը 3), ինչը արյան մեջ ամինաթթուների և ճարպաթթուների ավելացված պարունակության առկայության դեպքում առաջացնում է մակրոզոմիայի զարգացում: Սոմատոմեդինների արտադրության աճ կարող է նկատվել 10-15 շաբաթվա ընթացքում հղիանալուց հետո: Պտղի արագացված աճը նկատվում է ուլտրաձայնային հետազոտության միջոցով, սովորաբար, 24 շաբաթվա հղիությունից հետո, մանավանդ, եթե արյան շաքարի տատանումներ կան: Հիպոգլիկեմիայի պետության զարգացման հետ մեկտեղ ուժեղանում է գլյուկոկորտիկոիդների և գլյուկագոնի արտադրությունը: Հիպերգլիկեմիայի և հիպոգլիկեմիայի հաճախակի փոփոխություններով, հիպերինսուլիզմից բացի, զարգանում է հիպերկորտիկիզմ: Պտղի քրոնիկ հիպերգլիզեմիան և հիպերինսուլինեմիան ուժեղացնում են հիմնական նյութափոխանակության ռիթմը և մեծացնում հյուսվածքների թթվածնի սպառումը, ինչը հանգեցնում է հիպոքսիկ պետության զարգացման: Պտղը արձագանքում է թթվածնի ավելացման անհրաժեշտությանը `արագացնելով լրացուցիչ կարմիր արյան բջիջների արտազատումը (erythropoietin- ի արտադրության աճի և erythropoiesis- ի աճի պատճառով): Թերևս սա է պոլիկիտեմիայի զարգացման պատճառը: Այս իրավիճակում մեծ քանակությամբ կարմիր արյան բջիջներ արտադրելու համար տեղի է ունենում պտղի հյուսվածքներում երկաթի պարունակության վերաբաշխում, նույնիսկ ուղեղի հյուսվածքների և սրտի մկանների ոչնչացում, ինչը հետագայում կարող է դառնալ դրանց դիսֆունկցիայի պատճառ: Այսպիսով, մոր արյան մեջ ճարպաթթուների, տրիգլիցերիդների, ketones- ների և դրանց մտնել պտղի արյան մեջ կուտակումները, ածխաջրածինների խանգարումները հանգեցնում են պտղի ինսուլինեմիայի աճին, նրա երիկամային գեղձերի հիպերֆունկցիայի: Հիպո- և հիպերգլիկեմիան, ketoacidosis- ը բացասաբար են ազդում պտղի վրա: Տեղամասային անոթների անգիոպաթիան հանգեցնում է հիպոքսիայի սրացման, պտղի տրոֆիզմի խախտմանը, այս դեպքում IUGR- ով երեխաները հաճախ ծնվում են:
DF- ի հիպոտրոֆիկ (հիպոպլաստիկ) տարբերակ,
անգիոպաթիայի արդյունքում (պլասենցայի և պտղի անոթների փոքր անոթների hyalinosis): Շատ հավանական է, որ պտղի նախածննդյան մահը, հիպոպլաստիկ վարկածի վրա IUGR- ը, անսարքությունները: Դիաբետիկ ֆետոպաթիայի այս տարբերակն ունեցող երեխաները կազմում են DF ունեցող բոլոր երեխաների մոտ 1/3-ը և հանդիպում են շաքարախտով տառապող հղի կանանց մոտավորապես 20% -ի մոտ, համեմատած այս երեխաների մոտավորապես 10% -ի հետ `առանց շաքարախտ ունեցող հղի կանանց: Պտղի աճի վատթարացումը երկրորդական է արյան հոսքի անբավարար մակարդակի վրա, որը զարգանում է ծանր մայր շաքարախտով `դիաբետիկ ռետինո- և նեպրոպաթիա: Ամենատարածված անսարքությունները. CHD (հիանալի անոթների փոխներարկում, DMSP, DMSP, OAP), կենտրոնական նյարդային համակարգը (անենսֆալիա, մենինգոցել և այլն), մկանային-կմախքային համակարգը (ճեղքված շրթունք, կոշտ պալատ, vertebrae- ի թերզարգացում, կեվալային դիսպլազիայի սինդրոմ), թուլացում երիկամների և 11 ուրոգենիտալ շրջաններ, ստամոքս-աղիքային տրակտի զարգացում (աղքատ աղիքի փոքր սինդրոմ, անուսի ատրոզիա, ներքին օրգանների փոխադրում):
DF- ի հիպերտրոֆիկ տարբերակը,
զարգանում է հիպերգլիկեմիա ունեցող հղի կանանց մոտ շաքարախտի համար պատշաճ փոխհատուցման բացակայության դեպքում, բայց շարունակվելով առանց դրա անոթային բարդությունների: Երեխայի արտահայտված անբավարարությամբ մակրոզոմիան բնորոշ է: Մակրոմիոզությունը սովորաբար հասկացվում է որպես լիարժեք հղիության ընթացքում ավելի քան 4000 գ քաշով երեխայի ծնունդ կամ> 90 տոկոսային տարբերակ ՝ ըստ պտղի ներհամակարգային աճի սեղանների: Մայրության մեջ շաքարախտի ֆոնի վրա մակրոզոմիան տեղի է ունենում դեպքերի 25-42% -ի դեպքում ՝ համեմատած ընդհանուր բնակչության 8-14% -ի հետ: Պտղի մակրոզիան նորածինների մոտ առաջանում է շաքարային դիաբետով հղիության դեպքերի 15-45% դեպքերում (մայրերի մոտ, ովքեր շաքարախտ չունեն, միայն մոտ 10%): Macrosomia- ն ծննդյան վնասվածքի պատճառ է (կլարբոնի կոտրվածքներ, մանկաբարձություն, CNS վնասվածք), իսկ դիաբետիկ ֆետոպաթիայի հետ միասին այն ուղեկցվում է նաև ներերակային հիպոքսիայով, ուստի ծննդաբերությունը հաճախ ավարտվում է կեսարյան հատումով: Ծննդաբերության ասֆիքսիան տեղի է ունենում DF ունեցող նորածինների մոտավորապես 25% -ում
Դիաբետիկ ֆետոպաթիայի այլ ֆենոտիպիկ նշաններն են ՝ դիսպլաստիկ ճարպակալումը, լուսնի ձևով դեմքը, կարճ պարանոցը, «այտուցված» աչքերը, հիպերտիրխոզը, պասիտուրիան, ոտքերի այտուցը, ստորին մեջքը, անհամաչափությունը (արտասանված ուսի գոտին, երկար միջքաղաքը, կարծես, կարճ վերջույթներ և համեմատաբար փոքր գլուխ): Կուշինգոիդ տեսք, կարդիոմիոպաթիա, հեպատոսպլենոմեգալ:
Ֆետոպաթիայի ախտանիշները և նշանները
Նորածինների մեջ դիաբետիկ ֆետոպաթիան ակնհայտորեն տեսանելի է, այդպիսի երեխաները զգալիորեն տարբերվում են առողջ նորածիններից: Դրանք ավելի մեծ են ՝ 4,5-5 կգ և ավելի ՝ զարգացած ենթամաշկային ճարպով, մեծ փորը, հաճախ այտուցված, լուսնի բնորոշ դեմքով, կարճ պարանոցով: Պլասենտան նույնպես հիպերտոֆիզացված է: Երեխայի ուսերը շատ ավելի լայն են, քան գլուխը, վերջույթները մարմնի համեմատությամբ կարճ են թվում: Մաշկը կարմիր է, կապտավուն երանգով, հաճախ նկատվում են չամիչի նման փոքր արյունազեղումներ: Նորածինը սովորաբար ունենում է մազերի չափազանց մեծ աճ, այն առատորեն պատված է քսուքով:

Հետևյալ ախտանիշները կարող են առաջանալ ծնվելուց անմիջապես հետո.
- Շնչառական խանգարումները `թոքերի պատճառով չի կարող ուղղվել: Հետագայում հնարավոր է շնչառական կալանք, շնչառություն, հաճախակի բարձրաձայն արտաշնչում:
- Նորածինների դեղնախտը ՝ որպես լյարդի հիվանդության նշան: Ի տարբերություն ֆիզիոլոգիական դեղնախտի, այն ինքնուրույն չի անցնում, բայց պահանջում է բուժում:
- Ծանր դեպքերում կարող են նկատվել ոտքերի թերզարգացում, ազդրի և ոտքերի տեղաշարժեր, ստորին վերջույթների միաձուլում, սեռական օրգանների աննորմալ կառուցվածքներ, գլխուղեղի ծավալի անկում `ուղեղի թերզարգացման պատճառով:
Շաքարավազի կտրուկ դադարեցման և ավելցուկային ինսուլինի պատճառով նորածինը զարգացնում է հիպոգլիկեմիա: Երեխան դառնում է գունատ, նրա մկանների տոնայնությունը նվազում է, հետո սկսվում են ցնցումները, ջերմաստիճանը և ճնշումը նվազում են, հնարավոր է սրտի անբավարարություն.
Անհրաժեշտ ախտորոշում
Դիաբետիկ ֆետոպաթիայի ախտորոշումը կատարվում է հղիության ընթացքում `մայրական հիպերգլիկեմիայի և շաքարային դիաբետի առկայության վերաբերյալ տվյալների հիման վրա: Պտղի պաթոլոգիական փոփոխությունները հաստատվում են ուլտրաձայնային միջոցով:
1-ին եռամսյակում ուլտրաձայնային հետազոտությամբ հայտնաբերվել է մակրոզոմիա (երեխայի բարձրության և քաշի ավելացում), մարմնի համամասնությունների թուլացում, լյարդի մեծ չափսեր, ամնիոտիկ հեղուկի ավելցուկ: 2-րդ եռամսյակում ուլտրաձայնային օգնությամբ հնարավոր է հայտնաբերել նյարդային համակարգի, ոսկրային հյուսվածքի, մարսողական և միզուղիների օրգանների, սրտի և արյան անոթների թերությունները: Հղիության 30 շաբաթվա ընթացքում ուլտրաձայնը երեխայի մեջ կարող է տեսնել edematous հյուսվածքներ և ավելորդ ճարպեր:
Շաքարային դիաբետով հղի կնոջը նախատեսվում է նաև մի շարք լրացուցիչ ուսումնասիրություններ.
- Պտղի կենսաֆիզիկական պրոֆիլը Դա երեխայի գործունեության, նրա շնչառական շարժումների և սրտի հաճախության ամրագրումն է: Ֆետոպաթիայի հետ միասին երեխան ավելի ակտիվ է, քնի ընդմիջումները սովորականից կարճ են ՝ ոչ ավելի, քան 50 րոպե: Սրտի բաբախման հաճախակի և երկարատև դանդաղեցումներ կարող են առաջանալ:
- Դոպլերաչափություն նշանակված է 30 շաբաթվա ընթացքում `գնահատելու սրտի գործառույթը, պտղի անոթների վիճակը, արգանդի լարում արյան հոսքի բավարարությունը:
- Պտղի CTG երկար ժամանակահատվածների ներկայությունը և սրտի կշիռը գնահատելու համար, հիպոքսիա հայտնաբերելու համար:
- Արյան ստուգում հղի կնոջ հորմոնալ պրոֆիլը որոշելու համար յուրաքանչյուր 2 շաբաթվա ընթացքում սկսած 2 եռամսյակից:
Նորածին երեխայի մոտ դիաբետիկ ֆետոպաթիայի ախտորոշումն իրականացվում է երեխայի տեսքի և արյան անալիզի տվյալների հիման վրա գնահատման հիման վրա `կարմիր արյան բջիջների քանակի և ծավալի ավելացում, հեմոգլոբինի մակարդակի բարձրացում, շաքարի անկում մինչև 2.2 մմոլ / լ և ծնունդից ցածր` 2-6 ժամ:

Ինչպես բուժել դիաբետիկ ֆետոպաթիան
Շաքարախտով հիվանդ կնոջ մոտ ֆետոպաթիա ունեցող երեխայի ծնունդը հատուկ բժշկական ուշադրություն է պահանջում: Այն սկսվում է ծննդաբերության ժամանակ: Պտղի մեծ պտղի և պրեկեկլեմպիայի բարձր ռիսկի պատճառով սովորաբար ծննդյան օրը սովորաբար սահմանվում է 37 շաբաթվա ընթացքում: Ավելի վաղ ժամանակահատվածները հնարավոր են միայն այն դեպքերում, երբ հետագա հղիությունը սպառնում է մոր կյանքին, քանի որ դիաբետիկ fetopathy ունեցող վաղաժամ երեխայի առողջության մակարդակը շատ ցածր է:
Ծննդաբերության ընթացքում մայրական հիպոգլիկեմիայի մեծ հավանականության պատճառով արյան գլյուկոզի մակարդակը պարբերաբար ստուգվում է: Lowածր շաքարը ժամանակին շտկվում է գլյուկոզայի լուծույթի ներերակային կառավարմամբ:
 Բժշկական գիտությունների դոկտոր, դիաբետոլոգիայի ինստիտուտի ղեկավար - Տատյանա Յակովլևա
Բժշկական գիտությունների դոկտոր, դիաբետոլոգիայի ինստիտուտի ղեկավար - Տատյանա Յակովլևա
Ես երկար տարիներ սովորում եմ շաքարախտը: Սարսափելի է, երբ այդքան մարդ մահանում է, և ավելի շատ հաշմանդամ դառնում են շաքարախտի պատճառով:
Ես շտապում եմ պատմել բարի լուրը. Ռուսաստանի բժշկական գիտությունների ակադեմիայի էնդոկրինոլոգիական հետազոտությունների կենտրոնին հաջողվել է մշակել այնպիսի դեղամիջոց, որն ամբողջությամբ բուժում է շաքարախտը: Այս պահին այս դեղամիջոցի արդյունավետությունը մոտենում է 98% -ին:
Եվս մեկ լավ նորություն. Առողջապահության նախարարությունն ապահովել է հատուկ ծրագրի ընդունում, որը փոխհատուցում է դեղամիջոցի բարձր գինը: Ռուսաստանում `դիաբետիկներ մինչև մայիսի 18-ը (ներառյալ) կարող է ստանալ այն Միայն 147 ռուբլու դիմաց:
Երեխայի ծնունդից հետո առաջին անգամ ֆետոպաթիայի հետ բուժումը բաղկացած է հնարավոր անկարգությունների շտկումից.
- Գլյուկոզի նորմալ մակարդակի պահպանում: Հաճախակի կերակրումները նշանակվում են յուրաքանչյուր 2 ժամվա ընթացքում, ցանկալի է կրծքի կաթով: Եթե դա բավարար չէ հիպոգլիկեմիան վերացնելու համար, ապա 10% գլյուկոզի լուծույթը կառավարվում է ներերակայինորեն փոքր մասերում: Նրա թիրախային արյան մակարդակը կազմում է մոտ 3 մմոլ / Լ: Մեծ աճ չի պահանջվում, քանի որ անհրաժեշտ է, որ հիպերտոֆիկ ենթաստամոքսային գեղձը դադարում է ավելորդ ինսուլին արտադրել:
- Շնչառության աջակցություն: Շնչառությունը սատարելու համար օգտագործվում են թթվածնային թերապիայի տարբեր մեթոդներ, հնարավոր է կիրառել մակերեսային խառնուրդի պատրաստուկներ:
- Temperatureերմաստիճանի հետևում: Դիաբետիկ ֆետոպաթիա ունեցող երեխայի մարմնի ջերմաստիճանը պահպանվում է 36,5 -37,5 աստիճանի մշտական մակարդակում:
- Էլեկտրոլիտի հավասարակշռության ուղղում: Մագնեզիումի պակասը փոխհատուցվում է մագնեզիումի սուլֆատի 25% լուծույթով, կալցիումի գլյուկոնատի 10% լուծույթի պակասով:
- Ուլտրամանուշակագույն լույս: Դեղնախտի թերապիան բաղկացած է ուլտրամանուշակագույն ճառագայթման նստաշրջաններից:
Որո՞նք են հետևանքները
Դիաբետիկ ֆետոպաթիա ունեցող նորածինների մոտ, ովքեր հասցրել են խուսափել բնածին արատներից, հիվանդության ախտանիշներն աստիճանաբար քայքայվում են: 2-3 ամսվա ընթացքում նման երեխան դժվար է տարբերակել առողջից: Նա դժվար թե հետագայում շաքարային դիաբետ զարգացնի, և դա հիմնականում պայմանավորված է գենետիկ գործոններըավելի շուտ, քան մանկության շրջանում ֆետոպաթիայի առկայությունը:
Շաքարախտով տառապող մայրերի մոտ ծնված երեխաները հաճախ ճարպակալման և լիպիդային նյութափոխանակության խանգարման միտում ունեն: 8 տարեկանում նրանց մարմնի քաշը սովորաբար միջինից բարձր է, բարձրացվում են տրիգլիցերիդների և խոլեստերինի արյան մակարդակը:
Ուղեղի դիսֆունկցիան նկատվում է երեխաների 30% -ում, սրտի և արյան անոթների փոփոխություններ - կեսը, նյարդային համակարգի վնասվածքները ՝ 25% -ի դեպքում:
Սովորաբար, այս փոփոխությունները նվազագույն են, բայց հղիության ընթացքում շաքարային դիաբետի վատ փոխհատուցմամբ, հայտնաբերվում են լուրջ թերություններ, որոնք պահանջում են կրկնակի վիրաբուժական միջամտություններ և կանոնավոր թերապիա:
Կանխարգելում
Դուք պետք է նախապատրաստվեք հղիության հետ շաքարային դիաբետով `հայեցակարգից 6 ամիս առաջ: Այս պահին անհրաժեշտ է հաստատել հիվանդության կայուն փոխհատուցում, բուժել վարակի բոլոր քրոնիկ ֆոկուսները: Երեխա կրելու պատրաստակամության ցուցիչ է գլիկացված հեմոգլոբինի նորմալ մակարդակը: Հայեցակարգից առաջ, հղիության ընթացքում և ծննդաբերության ընթացքում առաջացած նորմոգլիկեմիան նախապայման է առողջ երեխայի ծնվելու համար `շաքարախտով հիվանդ մոր մեջ:
Արյան գլյուկոզան չափվում է յուրաքանչյուր 3-4 ժամվա ընթացքում, հիպեր և հիպոգլիկեմիան անհապաղ դադարեցվում է: Երեխայում դիաբետիկ ֆետոպաթիայի ժամանակին հայտնաբերման համար անհրաժեշտ է նախնական փուլերում գրանցվել նախածննդյան կլինիկայում, անցնել բոլոր սահմանված ուսումնասիրություններին:
Հղիության ընթացքում կինը պետք է պարբերաբար այցելի ոչ միայն գինեկոլոգ, այլև էնդոկրինոլոգ ՝ դեղերի դեղաչափը կարգավորելու համար:
Համոզվեք, որ սովորեք: Ի՞նչ եք կարծում, դեղահատերի և ինսուլինի ցմահ կառավարումը միակ միջոցն է ՝ շաքարը հսկողության տակ պահելու համար: Ճշմարիտ չէ: Դուք կարող եք դա հաստատել ինքներդ ձեզ ՝ սկսելով օգտագործել այն: կարդալ ավելին >>
Ախտանիշները ուլտրաձայնի վրա
Հղիության ժամանակահատվածում մի կին առնվազն երեք անգամ այցելում է ուլտրաձայնային ախտորոշման սենյակ: Փորձաքննության ընթացքում մասնագետը գնահատում է սաղմի պարամետրերը, դրա ակտիվությունը, զարգացումը և այլ չափանիշներ: Կարևոր է, որ նրանք բավարարեն հղիության դարաշրջանը և չհանգստացնեն:
Դիաբետիկ ֆետոպաթիան հանկարծակի չի լինում: Այս պայմանը կարող է որոշվել երեխայի ծնունդից շատ առաջ: Վաղ ախտորոշումը թույլ է տալիս պատրաստվել պաթոլոգիա ունեցող երեխայի ծննդաբերությանը և հնարավորության դեպքում նվազեցնել գլյուկոզի անբարենպաստ ազդեցությունը նույնիսկ հղիության ընթացքում:
Ֆետոպաթիա ունեցող նորածնի համար բնորոշ է հաստատված գեղագիտական տարիքի հետ անհամապատասխանություն հայտնաբերելը: Ուլտրաձայնային հետազոտությունը ցույց է տալիս, որ երեխան մեծ քաշ ունի: Այս ախտանիշը ցույց է տալիս գլյուկոզայի ավելցուկ ընդունումը: Որովայնի և գլխի շրջապատը չափելիս որոշվում են որոշված պարամետրերը, որոնք չեն տեղավորվում ստանդարտ նորմերին: Շաքարախտով հիվանդ կանանց մոտ պոլիհիդրրամնոզը հղիության հաճախակի բարդություն է:
Ավելի քիչ տարածված է բարդությունների զարգացման հակառակ մեխանիզմը: Հղիության սկզբում ինսուլինի չափազանց մեծ քանակությամբ օգտագործմամբ կամ սխալ հաշվարկված դոզանով կնոջը հանդիպում է սաղմի զարգացման հետաձգման հետ: Դա պայմանավորված է մուտքային գլյուկոզի ցածր ծավալով:
Ուղղման մեթոդներ
Եթե ախտորոշումը որոշվում է հղիության փուլում, ապա կինը պետք է անցնի ընդլայնված հետազոտություն: Արդյունքների հիման վրա կարգավորվում է ինսուլինի չափաբաժինը և տրվում են անհատական կլինիկական առաջարկություններ: Գլյուկոզի ցուցանիշների նորմալացմանը մասնակցող կարևոր կետը սնունդը: Սխալ է ենթադրել, որ շաքարի մակարդակը բարձրանում է միայն քաղցրավենիքի սպառումը: Դիաբետիկ ֆետոպաթիա ունեցող երեխա կրող կանանց համար անհրաժեշտ է հատուկ դիետայի ընտրություն և սննդային կանոնների պահպանում ամբողջ հղիության ժամանակահատվածում:
Երեխայի ծնվելուց հետո բժիշկները գնահատում են նրա վիճակի ծանրությունը: Անհրաժեշտության դեպքում ձեռնարկվում են հետևյալ միջոցները.
- գլյուկոզայի լուծույթը կառավարվում է բանավոր կամ ներերակային. դա կախված է երեխայի վիճակից,
- հանքային նյութափոխանակությունը նորմալացնելու համար մագնեզիումի և կալցիումի պատրաստուկները նախատեսված են կաթիլային կառավարման համար,
- Մաշկի կամ ֆոտոթերապիայի ուլտրամանուշակագույն բուժումը խորհուրդ է տրվում էպիդերմիսի և լորձաթաղանթների դեղնուցը:
Ապագայում երեխան պետք է պարբերաբար հետազոտվի բժիշկների կողմից: Կյանքի առաջին տարում շաքարի փորձությունը պետք է ընդունվի առնվազն ամիսը մեկ անգամ: Դա անհրաժեշտ է շաքարախտի զարգացումը ժամանակին հայտնաբերելու և դրա շտկման ուղղությամբ միջոցներ ձեռնարկելու համար:
Նախածննդյան բուժում
Հղիության ընթացքում կատարվում է մոր մեջ գլիկեմիկ հսկողություն, իրականացվում է ինսուլինային թերապիա (անհրաժեշտության դեպքում շտկվում է): Յուրաքանչյուր 3 կամ 4 ժամվա ընթացքում արյան գլյուկոզի թեստերը կատարվում են ամեն օր:
Կալորիականության սահմանափակումով անհրաժեշտ է հետևել դիետային, նյութափոխանակությունը նորմալացնելու համար պարտադիր է վիտամիններ ընդունել:
Բժիշկը որոշում է ծննդաբերության օպտիմալ ժամանակահատվածը: Եթե հղիությունն անցնում է առանց բարդությունների, ապա այդ ժամանակահատվածը 37 շաբաթ է: Եթե մոր կամ երեխայի առողջության համար սպառնալիք կա, ապա որոշում կայացվում է ծննդաբերության անհրաժեշտության մասին, մինչև 36 շաբաթ:
Աշխատանքի ընթացքում վերահսկվում է գլիկեմիայի մակարդակը: Երբ կնոջ գլյուկոզի մակարդակը շատ ցածր է, նա կորցնում է ուժը (մեծ քանակությամբ նյութեր են անհրաժեշտ արգանդի պատերը նվազեցնելու համար), ծննդաբերությունը բարդանում է մոր էներգիայի պակասով: Ծննդաբերությունից հետո հիպոգլիկեմիկ կոմայի զարգացման ռիսկ կա:
Ձեռնարկվում են հետևյալ միջոցառումները.
- սոդա լուծույթի ներդրումը `ketoacidosis- ը կանխելու համար,
- հիպոգլիկեմիայի ախտանիշները դադարեցվում են արագ ածխաջրերով (քաղցր ջուր վերցնելով կամ գլյուկոզայի լուծույթով կաթիլ):
- ցնցումների դեպքում օգտագործվում է հիդրոկորտիզոն,
- վիտամին լուծույթները օգտագործվում են նյութափոխանակության գործընթացները բարելավելու համար:

Ֆետոպաթիայի առկայության դեպքում հաճախ որոշում է կայացվում վիրաբուժական ծննդաբերության վերաբերյալ:
Ֆետոպաթիայի առկայության դեպքում հաճախ որոշում է կայացվում վիրաբուժական ծննդաբերության վերաբերյալ: Բնական ծննդյան հնարավորությունը կախված է դրանց տևողությունից: Եթե դրանք տևում են ավելի քան 8 ժամ, ապա դիմել կեսարյան հատմանը:
Հետծննդյան մանիպուլյացիա
Ծննդաբերությունից հետո և ավելորդ ինսուլինից նախորդ ծավալում գլյուկոզի ընդունման կտրուկ դադարեցման պատճառով նորածնի մոտ կարող է զարգանալ հիպոգլիկեմիա: Մկանների տոնը նվազում է, ճնշումը և մարմնի ջերմաստիճանը նվազում են, շնչառական կալանքի ռիսկը մեծանում է: Բարդությունները կանխելու համար գլյուկոզի լուծույթը երեխային է հանձնվում ծննդաբերությունից կես ժամ հետո: Շնչառության բացակայության դեպքում օգտագործվում է ապարատային օդափոխություն: Որպեսզի թոքերը շտկվեն, երեխայի վրա կարող է կիրառվել մակերևութային միջոց: Սա հատուկ նյութ է, որն օգնում է երեխային վերցնել իր առաջին շունչը:
Ծնվելուց հետո առաջին օրերին մանկաբույժը ուշադիր վերահսկում է երեխայի շնչառությունը DF- ի նշաններով: Անհրաժեշտ է կենսաքիմիական արյան ստուգում կալցիումի և մագնեզիումի համար, գլիկեմիայի մակարդակ, միզամուղ և էլեկտրասրտագրություն:
Ամեն 2 ժամվա ընթացքում կերակրում է կրծքի կաթը: Հաճախակի կերակրումը լրացնում է գլյուկոզի և ինսուլինի հավասարակշռությունը:
Նյարդաբանական խանգարումները վերացնելու համար օգտագործվում են կալցիում և մագնեզիում պարունակող լուծույթներ: Լյարդի ֆունկցիայի անբավարարության դեպքում նշանակվում է ուլտրամանուշակագույն դեղաչափով դոզավորված ճառագայթում:
Նշաններ, ախտանիշներ
- մակրոզոմիա (4 մ-ից ավելի քաշ ունեցող մեծ մրգեր)
- բնորոշ արտաքին տեսք (անհամաչափ չափսեր, երբ որովայնի ծավալի ծավալը գերազանցում է գլխի չափը ավելի քան 2 շաբաթով, կարճ ձեռքերն ու ոտքերը, այտուցված դեմքը, լայն ուսերը, մեծ փորը)
- անսարքությունների մակարդակը
- մարմնի ավելցուկային ճարպ
- պտղի փափուկ հյուսվածքների այտուցվածություն
- առաքման ժամանակը կրճատվել է
- բարձր պերինատալ մահացություն
- ներարգանդային աճի հետամնացություն
- շնչառական հյուծում
- գործունեության նվազում
- կարդիոմեգալիա (լյարդի, երիկամների և վերերիկամային խցուկների ավելացում, բայց դրանք վատ զարգացած են)
Նաև երեխայի գլխի շրջապատը կարող է զգալիորեն փոքր լինել, քան ուսի գոտու շրջապատը: Դա հանգեցնում է հետծննդաբերության բազմաթիվ վնասվածքների, քանի որ երեխայի գլուխը համեմատաբար փոքր է և գտնելու դժվարություններ չկան, բայց ուսերի ելքը շատ դժվար է: 
Հետևաբար, սկզբում նրանք կարող են ազատել մի ձեռքը նույնիսկ վնասի երեխային (նրանք կարող են խիստ վնասել նրան): Նրանք ունեն չափազանց զարգացած ենթամաշկային հյուսվածքներ, կարող է լինել այտուցվածություն, հաճախ կա հիպերտրիխոզ:
Բայց պտղի պտղի պտղի ամենավառ վառ ցուցանիշը մակրոզոմիան է:
Մասնագետներից շատերը հակված են հավատալ, որ անսարքությունների ձևավորման հիմնական պատճառը հիպոգլիկեմիան և հիպոինսուլինեմիան վաղ հղիության ընթացքում, լրացուցիչ անբարենպաստ գործոններն են ՝ հիպոքսիա, անոթային խանգարումներ և լիպիդային նյութափոխանակության խանգարումներ:
Հղիության այս անբարենպաստ ընթացքի պատճառը անբուժելի 1-ին և 2-րդ տիպի շաքարախտն է, ինչպես նաև մայրում գեղագիտական շաքարախտի առկայությունը:
Մոր արյան մեջ գլյուկոզի ավելցուկի ազդեցության տակ երեխայի ենթաստամոքսային գեղձը սկսում է արտադրել ինսուլինի չափազանց մեծ քանակություն: Մորը արյան միջոցով երեխային հասցված գլյուկոզի ավելցուկը սկսում է ինտենսիվորեն սպառվել, բայց երեխայի լիարժեք զարգացման համար անհրաժեշտ է դրա որոշակի քանակություն: Ամբողջ ավելցուկը վերածվում է ճարպի, ինչը ազդում է պտղի զանգվածի վրա:
Եթե գլիկեմիան չի նորմալացվել, դա կհանգեցնի պտղի ավելցուկային ճարպային հյուսվածքի ձևավորմանը և կդանդաղեցնի և կբարդացնի երեխայի մարմնի օրգանների և հյուսվածքների ամբողջ ներքին համակարգի հետագա բնականոն զարգացումը:
Ախտորոշում
Պտղի ցանկացած աննորմալությունների հայտնաբերման հիմնական մեթոդը, իհարկե, արտացոլվում է ուլտրաձայնային հետազոտության մեջ, երբ հնարավոր է պատկերացնել ներհամակարգային զարգացման գործընթացի մի մասը:
Շաքարախտով տառապող մարդկանց համար առաջարկվող ուսումնասիրության ռեժիմը.
- հղիության առաջին եռամսյակում մեկ անգամ (նախածննդյան կլինիկայում առաջին անգամ հայտնվելիս, մանկաբարձ-գինեկոլոգը, անշուշտ, կուղարկի ուլտրաձայնային հետազոտություն)
- երկրորդ եռամսյակում (24-ից 26 շաբաթվա ընթացքում) մեկ անգամ: Դա արվում է `որոշելու, թե արդյոք կա որևէ կենտրոնական նյարդի (18 - 24 շաբաթ), սեռական օրգանների և օստեոարքային (24 - 28 շաբաթ), սրտանոթային համակարգերի և մարսողական օրգանների որևէ անսարքություն (26 - 28 շաբաթ): )
- III եռամսյակը նախատեսված է ուլտրաձայնային 2-ով կամ նույնիսկ երեք 3 անգամ ՝ մինչև ծննդաբերության ավարտը: Եթե կինն ունի ինսուլին կախված շաքարային դիաբետ, ապա ուլտրաձայնային հետազոտությունն իրականացվում է 30 - 32 շաբաթվա ընթացքում, իսկ հետո `շաբաթը մեկ անգամ:
Ի՞նչ կարող է ցույց տալ ուլտրաձայնը հղիության անբարենպաստ ընթացքի դեպքում (սաղմնաֆետոպաթայով):
- մակրոզոմիա
- մարմնի անհավասարակշռություն
- երկակի պտղի ուրվագիծը `փափուկ հյուսվածքների հնարավոր ուռուցքի կամ ենթամաշկային ճարպի ավելացման պատճառով
- գլխի կրկնակի ուրվագիծ (III եռամսյակում մուգ շրջանի փափուկ հյուսվածքների հաստությունը ավելանում է ավելի քան 3 մմ-ով, չնայած սովորաբար ոչ ավելի, քան 2 մմ)
- գանգի ոսկորների և պտղի մաշկի տարածքում նկատվել է էխոնեգատիվ գոտի (ցույց է տալիս այտուցը)
- պոլիհիդրրամնոզ (որոշվում է արգանդի խոռոչի նախածննդյան չափի և պտղի որովայնի միջին տրամագծի միջև 20 մմ և ավելի տարբերությունից)
- Պտղի կենսաֆիզիկական վիճակի ուսումնասիրություններ
Անհրաժեշտ է ուղեղի ձևաբանական զարգացման մեջ անկարգությունները հայտնաբերելու համար, ինչը սաղմնային հիվանդության ամենախիստ դրսևորումն է: Դա ստուգելու համար բժիշկները գրանցում են առնվազն 1,5 ժամ պտղի շարժիչային գործունեությունը, շնչառական շարժումները և սրտի կշիռը:
 Եթե կա ֆետոպաթիա, ապա երեխայի հանգիստ քունը կարճատև է, շատ ժամանակ նա շարունակում է մնալ ակտիվ: Կարճ քունը տևում է ոչ ավելի, քան 50 րոպե: Այս ընթացքում նկատվում են սրտի ռիթմի երկարատև և հաճախակի դանդաղեցում (սրտի կշիռի անկում, սրտի փոխարժեքի դանդաղում):
Եթե կա ֆետոպաթիա, ապա երեխայի հանգիստ քունը կարճատև է, շատ ժամանակ նա շարունակում է մնալ ակտիվ: Կարճ քունը տևում է ոչ ավելի, քան 50 րոպե: Այս ընթացքում նկատվում են սրտի ռիթմի երկարատև և հաճախակի դանդաղեցում (սրտի կշիռի անկում, սրտի փոխարժեքի դանդաղում):
- Դոպլերաչափություն
Նայեք հետևյալ ցուցանիշներին.
- սրտամկանի մանրաթելերի սեղմման մակարդակը
- որոշեք սրտի ձախ փորոքի արտաքսման ժամանակը
- գնահատել սրտի ելքը (ձախ փորոքը)
- որոշել արգանդի զարկերակում արյան հոսքի դիմադրության ինդեքսը և արյան հոսքի սիստոլիկ-դիաստոլիկ հարաբերակցությունը զարկերակի մեջ
Դոպլերաչափությունը կատարվում է 30 շաբաթվա ընթացքում և թույլ է տալիս գնահատել կենտրոնական նյարդային համակարգի (CNS) վիճակը: Փաստորեն, սա նաև ուլտրաձայնային հետազոտություն է, բայց, ասենք, նեղ նպատակային:
- Սրտանոթագրություն ՝ ֆունկցիոնալ թեստերի գնահատմամբ (CTG)
Այս ընթացակարգի ընթացքում կատարվում է սրտի կշիռի գնահատում `հանգստի, շարժման, արգանդի կծկումների ժամանակ և շրջակա միջավայրի վրա ազդեցության առկայության դեպքում: Բժիշկները կանցկացնեն թեստեր, որոնց ընթացքում նրանք կտան մի քանի նմուշ:
- Պտղիպլաստիկ համակարգի կենսաքիմիական մարկերների գնահատում
Անհրաժեշտ է պարզել, թե արդյոք կան ֆետոպլաստիկական անբավարարության նշաններ (FPF): Որոշվում է արյան և մեզի թեստերով: Ախտորոշիչ կենսաքիմիական պարամետրերը հետևյալն են. Պլասենտային լակտոգեն, պրոգեստերոն, օքսիտոցին, α-ֆետոպրոտեին (AFP): AFP- ի կոնցենտրացիան օգտագործվում է դիաբետիկ ֆետոպաթիայի ծանրությունը դատելու համար (այս հիվանդության դեպքում այս սպիտակուցի քանակը գերազանցում է նորմը հղիության երրորդ եռամսյակում):
Հետևաբար, հղի կնոջ հորմոնալ պրոֆիլի որոշումը խորհուրդ է տրվում իրականացնել յուրաքանչյուր 2 շաբաթվա ընթացքում II և III եռամսյակների ընթացքում:
- Հղիության ընթացքում
Ամբողջ ժամանակահատվածում հղի կինն իրականացնում է գլիկեմիայի և արյան ճնշման ինքնատիրապետում: Անհրաժեշտության դեպքում նշանակեք ինսուլինի լրացուցիչ թերապիա: Կանխարգելման համար շաքարը փորձարկվում է ամեն օր 3-4 ժամվա ընթացքում: Գլիկեմիայի մակարդակը ճշգրտվում է կամ ինուլինով կամ գլյուկոզայով (հիպոգլիկեմիան կանխելու համար):
Համոզվեք, որ վերցրեք լրացուցիչ վիտամիններ, պահպանեք հավասարակշռված դիետա, որի ընդհանուր կալորիականությունը 2800-ից 3200 կկալ է, ինչպես նաև հաշվի առեք հաճախող բժիշկների այլ առաջարկությունները: Դիետայում ճարպային սննդի քանակը կրճատվում է, և հղիանալուց առաջ հղի կնոջ սննդակարգը պետք է հարստացվի հեշտությամբ մարսվող ածխաջրերով:
- Ծննդաբերության ընթացքում
Սկզբնապես, ուլտրաձայնի հիման վրա անհրաժեշտ է որոշել առաքման օպտիմալ ժամկետը: Պարզ հղիությամբ առավել բարենպաստ ժամանակը համարվում է 37 շաբաթվա ժամանակահատված: Հնարավոր սպառնալիքներով ինչպես մոր, այնպես էլ երեխայի կյանքին և առողջությանը, հղիության դադարեցումը նախատեսված է մինչև 36 շաբաթ: Ավելի վաղ ժամկետները կարող են սահմանվել մոր կյանքի համար հստակ սպառնալիք լինելու դեպքում; որպես կանոն, անհրաժեշտ չէ խոսել երեխա փրկելու մասին:
Դա հնարավոր է, եթե հղի կինը զարգանա ծանր գեստոզա, նկատվում են անգիոպաթիաներ, պոլիհիդրամնիոզ, երիկամային անբավարարություն, շաքարախտային նեպրոպաթիա, պտղի հիպոքսիա առաջադիմություն կամ պտղի լուրջ խանգարումներ, հետևողականորեն բարձր հիպերգլիզեմիա և այլն:
Համոզվեք, որ հսկեք գլիկեմիան ծննդաբերության ընթացքում: Եթե արյան շաքարի մակարդակը չափազանց ցածր է, ապա կնոջ համար ծննդաբերելը շատ ավելի դժվար կլինի էներգիայի պակասի պատճառով (մեծ քանակությամբ գլյուկոզա է ծախսվում արգանդի պատերի իջեցման վրա): Ծննդաբերության ընթացքում կամ դրանից հետո նա կարող է կորցնել գիտակցությունը, ընկնել հիպոգլիկեմիկ կոմայի մեջ:
 Նաև ծննդաբերությունն ինքնին չպետք է հետաձգվի: Եթե դրանք տևում են ավելի քան 8-10 ժամ, ապա բժիշկները դիմում են կեսարյան հատում, որից հետո նրանց նշանակվում է հակաբիոտիկների բուժում: Երկարատև աշխատանքով `սոդա լուծույթ է իրականացվում հղի կանանց մոտ ketoacidosis- ի զարգացումը կանխելու համար:
Նաև ծննդաբերությունն ինքնին չպետք է հետաձգվի: Եթե դրանք տևում են ավելի քան 8-10 ժամ, ապա բժիշկները դիմում են կեսարյան հատում, որից հետո նրանց նշանակվում է հակաբիոտիկների բուժում: Երկարատև աշխատանքով `սոդա լուծույթ է իրականացվում հղի կանանց մոտ ketoacidosis- ի զարգացումը կանխելու համար:
Եթե կինը ծննդաբերությունից առաջ սկսեց տոքսեմիա, ապա նշանակվում են սոդա enemas, կատարվում են թթվածնի ինհալացիա:
Եթե կինը հիպոգլիկեմիայի ախտանիշներ ունի, ապա անհրաժեշտ է դադարեցնել դրանք արագ ածխաջրերով. Առաջարկվում է խմել քաղցր ջուր `շաքարի և ջրի համամասնությամբ 1 ճաշի գդալ 0,1 լ-ով, եթե պայմանը չի բարելավվում, ապա 5% գլյուկոզի լուծույթը` 500 մլ ծավալով, ներարկվում է ներերակային (դրեք կաթիլ): . Convնցումներով, հիդրոկորտիզոնը իրականացվում է 100-ից 200 մգ ծավալով, ինչպես նաև ՝ adrenaline (0,1%) ոչ ավելի, քան 1 մլ:
Նյութափոխանակության գործընթացներն արագացնելու համար օգտագործեք վիտամինային լուծույթներ (A, C, P, E, B վիտամիններ)12, ռուտին, նիկոտինաթթու և այլք):
Հիպոգլիկեմիայի զարգացումը և դրան հաջորդող բարդությունները կանխելուց հետո ծնվելուց 30 րոպե անց երեխայի համար տրվում է 5% գլյուկոզի լուծույթ: Յուրաքանչյուր երկու ժամվա ընթացքում անհրաժեշտ է մոր կաթը:
Սա բավականին տարածված դեպք է նոր ծնված երեխաների մոտ, քանի որ մոր արյունից գլյուկոզան այլևս չի մտնում նրանց արյան մեջ, և միայն մոր կաթը, որը հագեցած է սննդանյութերով, կարող է դադարեցնել այս պայմանը:
Արգանդի լարը կտրելուց հետո ենթաստամոքսային գեղձը շարունակում է ինսուլին արտադրել, և որպես այդպիսին ՝ էներգիան այլևս չի մտնում մարմն: Հավասարակշռությունը լրացնելու համար անհրաժեշտ է հաճախակի կերակրումը:
 Երեխային դիաբետիկ ֆետոպաթիայի նշաններով երեխա ծնելուց հետո բժիշկները ուշադիր հետևում են նրա վիճակին, մասնավորապես ՝ շնչառությանը: Դրա բացակայության դեպքում դիմել թոքերի արհեստական օդափոխությանը: Որպեսզի թոքերը շտկվեն և սկսեն իրականացնել իրենց գործառույթները, երեխային կարող են ներարկվել հատուկ նյութ `մակերևութային միջոց, որն օգնում է երեխային վերցնել առաջին շունչը: Հղիության և զարգացման նորմալ ընթացքի ժամանակ երեխաների մոտ, առանց ֆետոպաթիայի նշանների, արտադրվում է բավարար քանակությամբ մակերեսային ակտիվություն, և նրանք անմիջապես սկսում են լավ շնչել:
Երեխային դիաբետիկ ֆետոպաթիայի նշաններով երեխա ծնելուց հետո բժիշկները ուշադիր հետևում են նրա վիճակին, մասնավորապես ՝ շնչառությանը: Դրա բացակայության դեպքում դիմել թոքերի արհեստական օդափոխությանը: Որպեսզի թոքերը շտկվեն և սկսեն իրականացնել իրենց գործառույթները, երեխային կարող են ներարկվել հատուկ նյութ `մակերևութային միջոց, որն օգնում է երեխային վերցնել առաջին շունչը: Հղիության և զարգացման նորմալ ընթացքի ժամանակ երեխաների մոտ, առանց ֆետոպաթիայի նշանների, արտադրվում է բավարար քանակությամբ մակերեսային ակտիվություն, և նրանք անմիջապես սկսում են լավ շնչել:
Եթե նշվում են նյարդաբանական խանգարումներ, ապա մագնեզիում-կալցիումի լուծույթները կօգնեն շտկել իրավիճակը: Լյարդի խանգարման դեպքում, երբ երեխայի մաշկի և աչքի սպիտակուցները ունենում են դեղնախտ, նշանակեք նստացույցներ խիստ չափաքանակով ուլտրամանուշակագույն ճառագայթման:
Ինչ վերաբերում է ինքնին մորը, ապա ծննդաբերությունից հետո իրեն ընդունվող ինսուլինի մակարդակը միշտ նվազում է 2-3 անգամ `հիպոգլիկեմիան կանխելու համար, քանի որ արյան մեջ գլյուկոզի կոնցենտրացիան կտրուկ անկում է ապրում: Առաջին օրերին կարելի է օգտագործել հասարակ ինսուլին, բայց երեխայի ծնվելուց հետո 2-ից 4 օր հետո դրա մակարդակը սովորաբար կտրուկ բարձրանում է: Հետևաբար, այս պահին անհրաժեշտ է ուշադիր հետևել գլիցեմիան և անցնել ինսուլինային թերապիայի ավելի ինտենսիվ ընթացքին:
7-10 օրվա ընթացքում (լիցքաթափման պահին) հետո նորմոգլիկեմիան վերականգնվում է այն արժեքներին, որոնք համապատասխանում էին կնոջը հղիությունից առաջ:
Հնարավոր բարդություններ
- նորածնային շաքարախտ (նորածին շաքարախտ)
Որպես կանոն, դիաբետիկ ֆետոպաթիան կարող է արագ վերածվել 2-րդ տիպի շաքարախտի:
- նորածնային հիպոքսիա
Այն զարգանում է թթվածնի պակասի պատճառով:
- հիպոգլիկեմիա
- հիպոկալկեմիա
Ծնված երեխայի արյան մեջ կալցիումի առավելագույն ցածր մակարդակը նկատվում է 2-րդ - 3-րդ օրը, կալցիումի կոնցենտրացիան նվազում է մինչև 1,74 մմոլ / լ կամ ավելի քիչ: Այս պայմանը դրսևորվում է երեխայի հիպերպիթիզացիայի, զենքի, ոտքերի ճզմման և պիրսինգի ճիչի մեջ: Այս դեպքում կա տախիկարդիա և տոնիկ ցնցումներ:
Եթե արյան ստուգման ժամանակ մագնեզիումի կոնցենտրացիան ցածր է 0,62 մմոլ / Լ-ից: Սիմպտոմատիկ պատկերը նման է երեխայի վարքագծային վիճակին `հիպոկալկեմիա: Այս պայմանները հաստատելու համար կատարվում է նաև ԷՍԳ:
- պերինատալ ասֆիքսիա
Այն բնորոշ է վաղաժամ նորածիններին ֆիտոպաթիա ունեցող:
- շնչառական հյուծման համախտանիշ (RDS)
Այն կոչվում է նաև հիալինային թաղանթի հիվանդություն: Այն զարգանում է վաղաժամ ծննդյան դեպքում `մակերեսային ազդեցություն ունեցող թոքերի համակարգի հասունացման հետաձգմամբ: Դա պայմանավորված է մակերեսային նյութի անբավարարությամբ, որն առաջընթաց է ապրում հիպերինսուլինեմիայի ֆոնի վրա, ինչը խանգարում է կորտիզոլի գործողությանը:
- անցողիկ տախիպնեա
Հակառակ դեպքում թաց թոքերի համախտանիշ, որը նման է RDS- ին: Դրա դրսևորումները, որպես կանոն, անհետանում են ծնվելուց 72 ժամ անց: Շնչառության մակարդակը մեծանում է, բայց արյան մեջ թթվածնի կոնցենտրացիան նվազում է:
Երեխայի ծնվելուն պես որոշակի հեղուկ է մնում նրա թոքերում, որն արագորեն ներծծվում է և մտնում արյան մեջ: Եթե այս գործընթացը դանդաղ է ընթանում, ապա այս պայմանը զարգանում է, ինչը դադարեցվում է թթվածնի մատակարարմամբ: Ավելի տարածված է կեսարյանությամբ ծնված երեխաների համար:
- կարդիոմիոպաթիա
Դա հանգեցնում է սրտի կոնստրուկցիայի անբավարարության `ավելորդ ճարպային ավանդների ավելացման, սրտամկանի մեջ գտնվող գլիկոգենի: Սա բացասաբար է անդրադառնում սրտային գործունեության վրա:
- հիպերբիլիրուբինեմիա
Դեղնախտ, որը դրսևորվում է ծնունդից 2-ից 3 օր հետո:
Բնութագրական վիճակ, որի դեպքում կարմիր արյան բջիջների քանակը մեծանում է, բայց դրա կորիզացման մեխանիզմները դեռ ուսումնասիրված չեն:
- երիկամային երակային թրոմբոզ (էմբոլիա)
Եթե արյան մածուցիկությունը բարձրանում է, ապա այդ բարդությունը կարող է զարգանալ: Այն համեմատաբար հազվադեպ է այն փոքր երեխաների մեջ, որոնց մայրերը նախքան բեղմնավորումը շաքարախտ ունեին: Այն դրսևորվում է այտուցվածությամբ ՝ որովայնի խոռոչի ուռուցք, որը կարող է հայտնաբերվել ուլտրաձայնային հետազոտության միջոցով:
Անհրաժեշտ թեստեր, որոնք վերցվում են երեխայից ծնվելուց հետո
- որոշվում է գլիկեմիայի մակարդակը
Այն կառավարվում է ծնվելուց անմիջապես հետո, իսկ արյան նմուշը վերցվում է գլյուկոզայի համար 1, 4, 8, 12, 20, 24 ժամ հետո: Կրկնել վերլուծությունը `լիցքաթափման օրը:
Արյան շիճուկը որոշվում է ծննդյան պահից 6, 24 և 48 ժամ հետո:
- արյան կենսաքիմիա
Սպիտակուցի և դրա ֆրակցիաների համակենտրոնացման համար ուրան, կալիումի, նատրիումի, խոլեստերինի մակարդակը, անհրաժեշտության դեպքում, նույնպես որոշում են `ալկալային ֆոսֆատազ, ACT, ALT և այլն:
Համոզվեք, որ որոշեք հեմատոկրիտը
Երեխայի կյանքի առաջին և երրորդ օրերին:
- էլեկտրասրտագրություն
Այն իրականացվում է սրտի հավանական անսարքության կասկածանքով:
Կանխատեսում երեխայի համար
Ժամանակին ախտորոշմամբ և ուղղիչ միջոցներով երեխայի համար կանխատեսումը բարենպաստ է: Այնուամենայնիվ, դիաբետիկ ֆետոպաթիա ունեցող երեխաները ամբողջ կյանքի ընթացքում ունեն շաքարախտի զարգացման ռիսկ: Հետևաբար, ծնողները պետք է հատուկ ուշադրություն դարձնեն իրենց սննդակարգին և ընդհանուր առողջությանը: Բժիշկի հետ նշանակումները չպետք է անտեսվեն: Հնարավորության դեպքում կյանքի տարբեր ժամանակահատվածներում գլյուկոզի մակարդակը վերահսկելու համար խորհուրդ է տրվում ունենալ տնային արյան գլյուկոզի մետր:
Շաքարային դիաբետի զարգացումով, պահպանեք առողջ ապրելակերպ և խստորեն ընդունեք սահմանված դեղերը:
Դիաբետիկ ֆետոպաթիայի կանխարգելման հիմքը համարվում է նոր պետության և ընդհանուր բարեկեցության ռացիոնալ մոտեցումը: Եթե կնոջը երկար ժամանակ ախտորոշվել է շաքարախտով, ապա նախքան հղիությունը պլանավորելը, անհրաժեշտ է փորձաքննություն անցնել և համոզվել, որ այս պահին հայեցակարգի համար հակացուցումներ չկան: Հղիության ընթացքում պետք է հետևել բժշկական առաջարկություններին, պետք է անցկացվեն ցուցադրումներ և կատարվեն թեստեր: Հղիության ընթացքում անհրաժեշտ է մշտապես վերահսկել արյան մեջ գլյուկոզի մակարդակը և, անհրաժեշտության դեպքում, կարգավորել դեղորայքի դեղաչափը: