Պատճառները, զարգացման մեխանիզմը և ինսուլինի դիմադրության ախտանիշները
Ինսուլինը ուժեղացնում է ճարպաթթուների սինթեզը գլյուկոզայից հեպատո- և լիպոցիտներում: Նրա ազդեցության տակ ացետիլ-CoA- ի կարբոքսիլացման ռեակցիան ակտիվանում է մալոնիլ-CoA- ի հետագա ձևավորմամբ, որը տարածվում է FFA մոլեկուլը, հորմոնի թիրախը ֆերմենտ ացետիլ-CoA-կարբոքսիլազն է (ացետիլ-CoA CO2 լիգազ):
Ինսուլինը հակազդում է բոլոր լիպոլիտիկ հորմոնների (adrenaline, glukagon, STH, glucocorticoils) հետևանքներին, ինչպես նաև ստեղծում է իզոկիտրատի և -ketoglutarate- ի ավելցուկ `ացետիլ-CoA-կարբոքսիլազի ակտիվացուցիչներ:
Հայտնի է, որ ճարպաթթուները լյարդից տեղափոխվում են ճարպային հյուսվածքներ, որպես լյարդի կողմից սեկրեցված շատ ցածր խտության լիպոպրոտեինների (VLDL) մի մաս: Ինսուլինը ուժեղացնում է լիպոպրոտեինային լիպազի գործունեությունը, որն իրականացնում է VLDL մաքրում `ճարպաթթուների անցումը ipipocytes- ով:
Ինսուլինն արագացնում է գլյուկոզի տեղափոխումը adipocytes- ում և խանգարում է յուղային բջիջների բջիջների հիմնական լիպոլիտիկ ֆերմենտին `հորմոնից կախված լիպազին:
Ինսուլինի գործողությամբ գլիկոլիզի ակտիվացումը ապահովում է լիպոգենեզը պլաստիկորեն (ալֆա-գլիցերոֆոսֆատ), իսկ պենտոզայի ուղու ակտիվացումը էներգետիկորեն (NADPH- ի միջոցով2). 4,2000
Ինսուլինի դիմադրություն
Ինսուլինի դիմադրությունը էնդոգեն կամ էկզոգեն ինսուլինին նյութափոխանակող պատասխան է: Այս դեպքում անձեռնմխելիությունը կարող է դրսևորվել ինսուլինի հետևանքներից մեկի կամ մի քանիսի վրա:
Ինսուլինը պեպտիդ հորմոն է, որը արտադրվում է Langerhans- ի ենթաստամոքսային գեղձի ենթաստամոքսային գեղձի բետա բջիջներում: Այն ունի բազմակողմանի ազդեցություն մարմնի գրեթե բոլոր հյուսվածքներում նյութափոխանակության գործընթացների վրա: Ինսուլինի հիմնական գործառույթը բջիջների կողմից գլյուկոզի օգտագործումն է. Հորմոնը ակտիվացնում է գլիկոլիզի հիմնական ֆերմենտները, մեծացնում գլյուկոզի թափանցելիությունը բջջային թաղանթներին, խթանում մկաններ և լյարդերում գլյուկոզայի գլիկոգենի ձևավորումը, ինչպես նաև ուժեղացնում է սպիտակուցների և ճարպերի սինթեզը: Ինսուլինի ազատումը խթանող մեխանիզմը արյան մեջ գլյուկոզի համակենտրոնացման բարձրացումն է: Բացի այդ, ինսուլինի ձևավորումը և սեկրեցումը խթանում են սննդի ընդունմամբ (ոչ միայն ածխաջրածին): Արյան հոսքից հորմոնի վերացումը կատարվում է հիմնականում լյարդի և երիկամների միջոցով: Ինսուլինի գործողության խախտումը հյուսվածքի վրա (հարաբերական ինսուլինի անբավարարություն) առանցքային նշանակություն ունի 2-րդ տիպի շաքարախտի զարգացման մեջ:
Հիպոգլիկեմիկ դեղամիջոցները նախատեսված են 2-րդ տիպի շաքարային դիաբետով հիվանդների համար, որոնք ուժեղացնում են ծայրամասային հյուսվածքների կողմից գլյուկոզի օգտագործումը և բարձրացնում են հյուսվածքների զգայունությունը ինսուլինի նկատմամբ:
Արդյունաբերական երկրներում ինսուլինի դիմադրությունը գրանցվում է բնակչության 10-20% -ում: Վերջին տարիներին նկատվում է դեռահասների և երիտասարդների շրջանում ինսուլինին դիմացկուն հիվանդների թվի աճ:
Ինսուլինի դիմադրությունը կարող է զարգանալ ինքնուրույն կամ լինել հիվանդության արդյունք: Ուսումնասիրությունների համաձայն, ինսուլինի դիմադրությունը գրանցվում է առանց նյութափոխանակության խանգարումների և ճարպակալման մարդկանց 10-25% -ի դեպքում ՝ զարկերակային գերճնշում ունեցող հիվանդների 60% -ում (արյան ճնշմամբ 160/95 մմ Hg. Art. Եւ վեր), հիպերուրիցեմիայի դեպքերի 60% -ում: հիպերլիպիդեմիա ունեցող մարդկանց 85% -ում, 2-րդ տիպի շաքարային դիաբետով հիվանդների 84% -ում, ինչպես նաև գլյուկոզի հանդուրժողականություն ունեցող մարդկանց 65% -ի դեպքում:
Պատճառները և ռիսկի գործոնները
Ինսուլինի դիմադրության զարգացման մեխանիզմն ամբողջությամբ չի հասկացվում: Դրա հիմնական պատճառը համարվում է խախտումներ հետընտրական մակարդակի վրա: Preciselyշգրիտորեն որոշված չէ, թե որ գենետիկական խանգարումները հիմնված են պաթոլոգիական գործընթացի զարգացման վրա, չնայած այն հանգամանքին, որ առկա է հստակ գենետիկ նախատրամադրվածություն ինսուլինի դիմադրության զարգացման համար:
Ինսուլինի անձեռնմխելիության առաջացումը կարող է պայմանավորված լինել լյարդի մեջ գլյուկոզի արտադրությունը ճնշելու նրա ունակության խախտմամբ և / կամ խթանել գլյուկոզայի յուրացումը ծայրամասային հյուսվածքներով: Քանի որ գլյուկոզի զգալի մասը օգտագործվում է մկանների կողմից, առաջարկվում է, որ ինսուլինի դիմադրության զարգացման պատճառ կարող է հանդիսանալ մկանային հյուսվածքի միջոցով գլյուկոզի օգտագործումը, ինչը խթանում է ինսուլինը:
Երկրորդ տիպի շաքարախտով ինսուլինի դիմադրության զարգացման դեպքում համատեղվում են բնածին և ձեռք բերված գործոնները: 2-րդ տիպի շաքարային դիաբետ ունեցող մոնոզիգոտիկ երկվորյակների մոտ ինսուլինի ավելի արտահայտված դիմադրություն է հայտնաբերվում այն երկվորյակների համեմատությամբ, որոնք չեն տառապում շաքարախտով: Ինսուլինի դիմադրության ձեռք բերված բաղադրիչը դրսևորվում է հիվանդության դրսևորման ընթացքում:
Ինսուլինի դիմադրությամբ լիպիդային նյութափոխանակության վատթար կարգավորումը հանգեցնում է ճարպային լյարդի (ինչպես մեղմ, այնպես էլ ծանր) զարգացմանը `հետագա ցիռոզի կամ լյարդի քաղցկեղի հետագա ռիսկով:
2-րդ տիպի շաքարախտով երկրորդային ինսուլինի դիմադրության առաջացման պատճառները ներառում են երկարատև հիպերգլիկեմիայի վիճակ, ինչը հանգեցնում է ինսուլինի կենսաբանական ազդեցության նվազմանը (գլյուկոզի պատճառով ինսուլինի դիմադրություն):
Առաջին տիպի շաքարախտով ինսուլինի երկրորդային դիմադրությունը տեղի է ունենում շաքարային դիաբետի թույլ վերահսկողության պատճառով, իսկ ածխաջրածին նյութափոխանակության համար փոխհատուցումը բարելավելու դեպքում, ինսուլինի զգայունությունը զգալիորեն մեծանում է: 1-ին տիպի շաքարային դիաբետով հիվանդների դեպքում ինսուլինի դիմադրությունը շրջելի է և կապված է գլիկոզիլացված հեմոգլոբինի արյան հետ բովանդակության հետ:
Ինսուլինի դիմադրության զարգացման ռիսկի գործոնները ներառում են.
- գենետիկ նախատրամադրվածությունը
- մարմնի ավելորդ քաշը (երբ մարմնի իդեալական քաշը գերազանցում է 35-40% -ով, ինսուլինի նկատմամբ հյուսվածքների զգայունությունը նվազում է մոտ 40% -ով),
- զարկերակային գերճնշում
- վարակիչ հիվանդություններ
- նյութափոխանակության խանգարումներ
- հղիության ժամանակահատվածը
- վնասվածքներ և վիրաբուժական միջամտություններ,
- ֆիզիկական գործունեության բացակայություն
- վատ սովորություններ
- մի շարք դեղեր ընդունելը
- աղքատ սնունդը (հիմնականում `նուրբ ածխաջրերի օգտագործումը),
- անբավարար գիշերային քուն
- հաճախակի սթրեսային իրավիճակներ
- առաջադեմ տարիքը
- պատկանել են որոշակի էթնիկ խմբերին (Hispanics, աֆրիկյան ամերիկացիներ, բնիկ ամերիկացիներ):
Հիվանդության ձևերը
Ինսուլինի դիմադրությունը կարող է լինել առաջնային և երկրորդական:
Ինսուլինի դիմադրության դեղորայքային թերապիան `առանց ավելորդ քաշի շտկման, անարդյունավետ է:
Ըստ ծագման, այն բաժանվում է հետևյալ ձևերի.
- ֆիզիոլոգիական - կարող է առաջանալ սեռական հասունության շրջանում, հղիության ընթացքում, գիշերային քնի ընթացքում `սնունդից ճարպերի ավելցուկով,
- մետաբոլիկ - նշվում է շաքարային դիաբետի 2-րդ տիպի, 1-ին տիպի շաքարային դիաբետի փոխհատուցում, շաքարախտային ketoacidosis, ճարպակալում, հիպերուրիցեմիա, թերսնուցում, ալկոհոլի չարաշահում,
- էնդոկրին - նկատվում է հիպոթիրեոզով, թիրոտոքսիկոզով, ֆեոխրոմոցիտոմայով, Իրսենկո-Քուշինգի համախտանիշով, ակրոմեգալիայով,
- ոչ էնդոկրին - առաջանում է լյարդի ցիռոզով, երիկամների քրոնիկ անբավարարությամբ, ռևմատոիդ արթրիտով, սրտի անբավարարությամբ, քաղցկեղի քեչեքսով, միոտոնիկ դիստրոֆիայով, վնասվածքներով, վիրահատությամբ, այրվածքներով, sepsis- ով:
Ինսուլինի դիմադրության ախտանիշները
Ինսուլինի դիմադրության հատուկ նշաններ չկան:
Հաճախ կա արյան բարձր ճնշում. Սահմանվում է, որ որքան բարձր է արյան ճնշումը, այնքան մեծ է ինսուլինի դիմադրության աստիճանը: Նաև ինսուլինի դիմադրություն ունեցող հիվանդների մոտ ախորժակը հաճախ ավելանում է, առկա է որովայնի ճարպակալման տեսակ, առկա է գազի ձևավորում:
Ինսուլինի դիմադրության այլ նշաններ են `կենտրոնացնել դժվարությունը, blurred գիտակցությունը, նվազել կենսունակությունը, հոգնածությունը, ցերեկային քնկոտությունը (հատկապես ուտելուց հետո), ընկճված տրամադրությունը:
Ախտորոշում
Ինսուլինի դիմադրությունը ախտորոշելու համար իրականացվում է բողոքների և անամնեզի հավաքածու (ներառյալ ընտանեկան պատմությունը), օբյեկտիվ քննություն, ինսուլինի դիմադրության լաբորատոր վերլուծություն:
Անամնեզը հավաքելիս ուշադրություն է դարձվում շաքարային դիաբետի առկայությանը, հիպերտոնիկ հիվանդություններին, սրտանոթային հիվանդություններին մերձավոր հարազատներում, իսկ ծննդաբերող հիվանդների դեպքում ՝ հղիության ընթացքում գեղագիտական շաքարախտը:
Բուժման գործընթացում կարևոր դեր է խաղում կենսակերպի, հիմնականում սննդի և ֆիզիկական գործունեության ուղղումը:
Ինսուլինի կասկածելի դիմադրության լաբորատոր ախտորոշումը ներառում է ընդհանուր արյան և մեզի թեստ, կենսաքիմիական արյան ստուգում և արյան մեջ ինսուլինի և C- պեպտիդի մակարդակի լաբորատոր որոշում:
Առողջապահության համաշխարհային կազմակերպության կողմից ընդունված ինսուլինի դիմադրության ախտորոշիչ չափանիշներին համապատասխան, հնարավոր է ենթադրել նրա ներկայությունը հիվանդի մոտ ՝ հետևյալ չափանիշների համաձայն.
- որովայնի տիպի ճարպակալում,
- արյան բարձրացված տրիգլիցերիդներ (1,7 մմոլ / լ-ից բարձր),
- բարձր խտության լիպոպրոտեինների մակարդակի իջեցում (տղամարդկանց մոտ 1.0 մմոլ / լ-ից ցածր և կանանց մոտ 1,28 մմոլ / լ),
- գլյուկոզի հանդուրժողականության կամ գլյուկոզի ծոմապահության աճի խանգարմամբ (ծոմ պահող գլյուկոզան ավելի բարձր է, քան 6.7 մմոլ / լ, գլյուկոզի մակարդակը `երկու-երկու շաբաթ անց գլյուկոզի հանդուրժողականության ստուգումից 7.8-11.1 մմոլ / լ),
- Ալբումինի արտազատումը մեզի մեջ (20 մգ / րոպեից բարձր միկրոբլուրինուրիա):
Ինսուլինի դիմադրության և հարակից սրտանոթային բարդությունների ռիսկերը որոշելու համար որոշվում է մարմնի զանգվածի ինդեքսը.
- պակաս, քան 18,5 կգ / մ 2 - մարմնի քաշի պակաս, ցածր ռիսկ,
- 18.5-24.9 կգ / մ 2 - մարմնի նորմալ քաշ, նորմալ ռիսկ,
- 25.0–29.9 կգ / մ 2 - ավելաքաշ, բարձր ռիսկ,
- 30.0–34.9 կգ / մ 2 - 1 աստիճանի գիրություն, բարձր ռիսկ,
- 35.0–39.9 կգ / մ 2 - ճարպակալում 2 աստիճան, շատ բարձր ռիսկ,
- 40 կգ / մ 2 - ճարպակալում 3 աստիճանով, ծայրահեղ բարձր ռիսկով:
Ինսուլինի դիմադրության բուժում
Ինսուլինի դիմադրության դեղամիջոցը բերանի հիպոգլիկեմիկ դեղեր ընդունելն է: 2-րդ տիպի շաքարախտով տառապող հիվանդներին նշանակվում է հիպոգլիկեմիկ դեղեր, որոնք ուժեղացնում են ծայրամասային հյուսվածքների կողմից գլյուկոզի օգտագործումը և բարձրացնում են հյուսվածքների զգայունությունը ինսուլինի նկատմամբ, ինչը հանգեցնում է այդպիսի հիվանդների ածխաջրերի նյութափոխանակության փոխհատուցմանը: Թմրամիջոցների թերապիայի ընթացքում լյարդի անբավարար ֆունկցիաներից խուսափելու համար հիվանդների արյան շիճուկում հեպատիկ տրանսամինազների համակենտրոնացումը վերահսկելը խորհուրդ է տրվում առնվազն երեք ամիսը մեկ անգամ:
Արդյունաբերական երկրներում ինսուլինի դիմադրությունը գրանցվում է բնակչության 10-20% -ում:
Հիպերտոնիայի դեպքում նշանակվում է հակահիպերտոնիկ թերապիա: Արյան մեջ բարձր խոլեստերինով նշվում են լիպիդները իջեցնող դեղերը:
Պետք է հիշել, որ ինսուլինի դիմադրության դեղորայքային թերապիան `առանց մարմնի ավելորդ քաշի շտկման, անարդյունավետ է: Բուժման գործընթացում կարևոր դեր է խաղում կենսակերպի, հիմնականում սննդի և ֆիզիկական գործունեության ուղղումը: Բացի այդ, լիարժեք գիշերային հանգիստն ապահովելու համար անհրաժեշտ է ստեղծել ամենօրյա ռեժիմ:
Ֆիզիկական թերապիայի վարժությունների ընթացքը թույլ է տալիս տոնայնացնել մկանները, ինչպես նաև բարձրացնել մկանների զանգվածը և այդպիսով նվազեցնել արյան մեջ գլյուկոզայի կոնցենտրացիան `առանց ինսուլինի լրացուցիչ արտադրության: Ինսուլինի դիմադրություն ունեցող հիվանդներին խորհուրդ է տրվում ֆիզիկական թերապիա իրականացնել օրական առնվազն 30 րոպե:
Significantարպային հյուսվածքի քանակությունը մարմնի զգալի ճարպով կրճատելը կարող է իրականացվել վիրաբուժական եղանակով: Վիրաբուժական լիպոսակցիան կարող է լինել լազերային, ջրային-ջրային, ռադիոհաճախականության, ուլտրաձայնային, այն իրականացվում է ընդհանուր անզգայացման ներքո և թույլ է տալիս մեկ պրոցեդուրայից ազատվել 5-6 լիտր ճարպից: Ոչ վիրաբուժական լիպոսակցիան ավելի տրավմատիկ է, կարող է իրականացվել տեղական անեսթեզիայի տակ և ունի վերականգնման ավելի կարճ ժամանակահատված: Ոչ վիրաբուժական լիպոսակցիայի հիմնական տեսակներն են `կրիոլիպոլիզը, ուլտրաձայնային կավիացիան, ինչպես նաև ներարկման լիպոսակցիան:
Հանգստացնող ճարպակալման դեպքում կարող է դիտարկվել բարիաթիկ վիրաբուժության մեթոդներով բուժման հարցը:
Դիետան ինսուլինի դիմադրության համար
Ինսուլինի դիմադրության թերապիայի արդյունավետության նախապայմանը դիետան է: Դիետան պետք է լինի հիմնականում սպիտակուցային-բուսական, ածխաջրերը պետք է ներկայացված լինեն ցածր գլիկեմիկ ինդեքս ունեցող արտադրանքներով:
Ինսուլինի դիմադրությունը գրանցվում է մարդկանց 10-25% -ում `առանց նյութափոխանակության խանգարումների և ճարպակալման:
Առաջարկվում են ցածր օսլա բանջարեղեն և մանրաթելերով հարուստ սնունդ, նիհար միս, ծովամթերք և ձուկ, կաթնամթերք և թթու կաթնամթերք, հնդկացորենի ուտեստներ և օմեգա -3 ճարպաթթուներով, կալիում, կալցիում և մագնեզիումով հարուստ սնունդ:
Սահմանափակեք բանջարեղենը, որը հարուստ է օսլայով (կարտոֆիլ, եգիպտացորեն, դդում), բացառեք սպիտակ հացը և խմորեղենը, բրինձը, մակարոնեղենը, կովի ամբողջական կաթը, կարագը, շաքարավազը և հրուշակեղենը, քաղցրացրած մրգահյութերը, ալկոհոլը և տապակած և յուղոտ սնունդը: .

Ինսուլինի դիմադրություն ունեցող հիվանդների համար առաջարկվում է միջերկրածովյան դիետա, որում ձիթայուղը դիետիկ լիպիդների հիմնական աղբյուրն է: Դիետայում կարող են ներառվել ոչ օսլա բանջարեղեն և մրգեր, չոր կարմիր գինի (սրտանոթային համակարգի և այլ հակացուցումների պաթոլոգիաների բացակայության դեպքում), կաթնամթերք (բնական մածուն, ֆետա պանիր): Չորացրած մրգերը, ընկույզները, սերմերը, ձիթապտուղները կարող են սպառվել ոչ ավելի, քան օրը մեկ անգամ: Դուք պետք է սահմանափակեք կարմիր մսի, թռչնաբուծության, կենդանական ճարպի, ձվի, աղի օգտագործումը:
Հնարավոր բարդություններ և հետևանքներ
Ինսուլինի դիմադրությունը կարող է առաջացնել աթերոսկլերոզ `խախտելով ֆիբրինոլիզը: Բացի այդ, դրա ֆոնին կարող են զարգանալ շաքարախտի տիպ 2 տիպը, սրտանոթային հիվանդությունները, մաշկի պաթոլոգիաները (սև ականտոզ, akrochordon), պոլիկիստական ձվարանների համախտանիշը, հիպերանդոգենիզմը, աճի անոմալիաները (դեմքի առանձնահատկությունների ընդլայնումը, արագացված աճը): Ինսուլինի դիմադրությամբ լիպիդային նյութափոխանակության վատթար կարգավորումը հանգեցնում է ճարպային լյարդի (ինչպես մեղմ, այնպես էլ ծանր) զարգացմանը `հետագա ցիռոզի կամ լյարդի քաղցկեղի հետագա ռիսկով:
Ինսուլինի դիմադրության զարգացմանը կա հստակ գենետիկ նախատրամադրվածություն:
Ժամանակին ախտորոշմամբ և պատշաճ բուժմամբ կանխատեսումը բարենպաստ է:
Կանխարգելում
Ինսուլինի դիմադրության զարգացումը կանխելու համար խորհուրդ է տրվում.
- ավելորդ քաշի շտկում,
- լավ սնուցում
- աշխատանքի և հանգստի ռացիոնալ եղանակ,
- բավարար ֆիզիկական գործունեություն
- սթրեսային իրավիճակներից խուսափելը
- հրաժարվել վատ սովորություններից,
- ժամանակին բուժում այն հիվանդությունները, որոնք կարող են առաջացնել ինսուլինի դիմադրության զարգացում,
- ածխաջրերի նյութափոխանակության կասկածելի խախտման դեպքում բժշկական օգնության և ինսուլինի դիմադրության վերլուծության ժամանակին հարցում,
- Խուսափեք թմրամիջոցների անվերահսկելի օգտագործումից:
Սիմպտոմատոլոգիա
Այս պաթոլոգիական գործընթացի ախտորոշումը դժվար է, քանի որ երկար ժամանակ այն կարող է լինել ամբողջովին ասիմպտոմատիկ: Բացի այդ, ներկա կլինիկական դրսևորումները բավականին ոչ բնորոշ են, ուստի շատ հիվանդներ չեն փնտրում ժամանակին բժշկական օգնություն ՝ վատ առողջությունը վերագրելով հոգնածության կամ տարիքին:
Այնուամենայնիվ, մարմնի գործունեության նման խախտումը կուղեկցվի հետևյալ կլինիկական նշաններով.
- չոր բերանը, չնայած մշտական ծարավին և մեծ քանակությամբ հեղուկ օգտագործմանը,
- սննդի ընտրողականություն. շատ դեպքերում այդպիսի հիվանդների մոտ նախասիրությունները փոխվում են, դրանք «քաշվում են» քաղցր ուտելիքի նկատմամբ,
- գլխացավեր առանց որևէ ակնհայտ պատճառի, երբեմն գլխապտույտ,
- հոգնածություն, նույնիսկ երկար լիարժեք հանգստից հետո,
- դյուրագրգռություն, ագրեսիվություն, ինչը պայմանավորված է ուղեղի անբավարար գլյուկոզայով,
- սրտի ցնցումներ
- հաճախակի փորկապություն, որը պայմանավորված չէ սննդակարգով
- ավելացել է անխնա, հատկապես գիշերը,
- կանանց մոտ `դաշտանային անկանոնություններ,
- որովայնի ճարպակալում - ուսի գոտու և որովայնի շուրջ ճարպի կուտակում,
- կրծքավանդակի և պարանոցի կարմիր բծերը, որոնք կարող են ուղեկցվել քորով: Պիլինգը և նմանատիպ մաշկաբանական ախտանիշները բացակայում են:
Բացի արտաքին էթիոլոգիական պատկերից, նման ախտանիշի առկայությունը ցույց կտա նաև LHC- ում ցուցիչների նորմայից շեղումները.
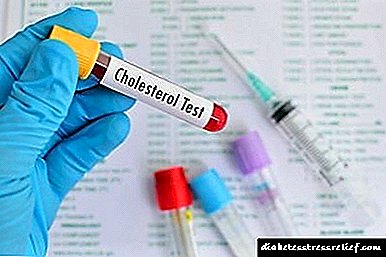
- «լավ» խոլեստերինի կոնցենտրացիան կրճատվում է,
- նորմալից բարձր տրիգլիցերիդների քանակը 1,7 մմոլ / լ,
- «վատ» խոլեստերինի քանակը նորմայից ավելի բարձր է `3.0 մմոլ / լ,
- սպիտակուցի տեսքը մեզի մեջ,
- արյան գլյուկոզի ծոմապահության քանակը գերազանցում է նորմը 5,6–6,1 մմոլ / լ-ով:
Եթե ունեք վերը նշված կլինիկական պատկերը, դուք պետք է անհապաղ դիմեք բժշկի: Ինքնաբուժումը, այս դեպքում, ոչ միայն անտեղի է, այլև ծայրահեղ վտանգավոր է կյանքի համար: