Հիպոգլիկեմիկ դեղեր. Հիպոգլիկեմիկ գործակալների ակնարկ
Ի հավելումն ինսուլինի, որը պարենետիկորեն կիրառվում է հիվանդի մարմնում, կան դեղեր, որոնք բանավոր ընդունվելիս ունենում են հիպոգլիկեմիկ ազդեցություն: Դրանք օգտագործվում են 2-րդ տիպի շաքարախտի բուժման մեջ:
Թմրանյութերը, որոնք ունեն հիպոգլիկեմիկ ազդեցություն բերանի կառավարման համար, բաժանվում են խմբերի.
- սուլֆոնիլյուրայի ածանցյալներ,
- մեգլիտինիդներ,
- բիգուանիդներ
- թիազոլեդինիոններ,
- ալֆա գլյուկոզիդազի խանգարող միջոցներ,
- incretinomimetics:

Սուլֆոնիլուրեա ածանցյալներ կան մի քանի սերունդ.
- 1-ին սերունդ `Carbutamide, Tolbutamide, Chlorpropamide և Acetohexamide,
- 2-րդ սերունդ `Glibenclamide, Glibornuril, Glyclazide, Glisoxepide, Glycvidone and Glipizide,
- 3-րդ սերունդ - Glimepiride:
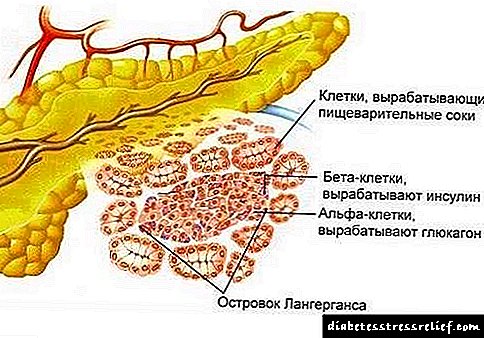
Այս դեղերի գործողությունը հիմնված է ենթաստամոքսային գեղձի Langerhans- ի կղզիների բետա բջիջների խթանման վրա, որն օգնում է մեծացնել սեփական ինսուլինի արտազատումը: Հիպոգլիկեմիկ ազդեցության առաջացման համար ինսուլին արտադրող ունակ բջիջները պետք է մնան գեղձի մեջ: Որոշ դեղեր օգնում են բարձրացնել մարմնում ինսուլին կախված հյուսվածքների զգայունությունը և դանդաղեցնել լյարդի և ճարպի մեջ գլյուկոզի սինթեզը: Դա ձեռք է բերվում թիրախային բջիջներում տեղակայված ակտիվ զգայուն ինսուլինի ընկալիչները բազմապատկելով և օպտիմիզացնել դրանց փոխազդեցությունը: Թմրանյութերը ազդում են սոմոստոստատինի արտադրության վրա `ավելացնելով դրա արտադրությունը, ինչը հանգեցնում է գլյուկագոնի սինթեզի նվազմանը:
Այս խմբի դեղերը օգտագործվում են 2-րդ տիպի շաքարախտը բուժելու և դիետայի անարդյունավետության համար, երբ մեղմ ձևը դառնում է չափավոր:
Հանձնարարվել է միջին տարիքի հիվանդներին `ketoacidosis- ի և anorexia- ի նշանների բացակայության, բարդ ընթացքի և միաժամանակյա հիվանդությունների առկայության դեպքում, որոնց բուժումը ենթադրում է ինսուլինի ստանդարտ ընդունում: Դրանք չեն սահմանվում, եթե ինսուլինի ամենօրյա անհրաժեշտությունը ավելի քան 40 միավոր է, տեղի է ունենում շաքարախտի, հղիության, ketosis- ի ծանր ընթացք, տեղի է ունենում դիաբետիկ կոմայի պատմություն: Եվ նաև հիպերգլիկեմիայի դեպքում, քան 13.9 մմոլ / լ և ծանր գլյուկոզուրիա, ենթակա է առաջարկվող բուժական սննդակարգին:
Հնարավոր կողմնակի բարդություններ.
- հիպոգլիկեմիա,
- սրտխառնոցի, փսխման և լուծի զգացում,
- խոլեստատիկ դեղնախտ,
- քաշի ավելացում
- լեյկոցիտների և թրոմբոցիտների քանակի նվազում,
- ագրանուլոցիտոզ,
- հեմոլիտիկ և օպլաստիկ անեմիա,
- մաշկի ալերգիաները `քոր առաջացում, erythema և դերմատիտ:

Երկարատև օգտագործումը կարող է հանգեցնել բետա բջիջների վրա նախնական լավ խթանող ազդեցության անհետացման: Դա կանխելու համար դրանք կարող են զուգակցվել ինսուլինի հետ կամ թերապիայի ընդմիջում կատարել: Սա թույլ է տալիս վերականգնել բետա բջիջների արձագանքը վերցված դեղամիջոցներին:
Այսօր առաջին սերնդի դեղերի նշանակումը հետզհետե հրաժարվում է, քանի որ այլ սերունդներ ավելի ցածր դոզաներ ընդունելիս ավելի ցայտուն ազդեցություն են ունենում շաքարավազի իջեցման վրա, կողմնակի ազդեցության ռիսկը ավելի ցածր է: Օրինակ, տոլբուտամիդի օրական 2 գ փոխարեն, նշանակվում է 0,02 գ Գլիբենկլամիդ:
Գլիբենկլամիդ ընդունելիս նկատվում է արտահայտված հիպոգլիկեմիկ ազդեցություն, ուստի նոր դեղամիջոցների շաքարի իջեցնող ազդեցությունը գնահատելու մեջ դա սովորական է: Այն կարճ ժամանակում ամբողջությամբ ներծծվում է աղիների մեջ, ուստի այն նախատեսված է նվազագույն չափաբաժիններով:
Glyclazide- ը ոչ միայն իջեցնում է շաքարը, այլև բարենպաստ ազդեցություն է ունենում հեմատոլոգիական պարամետրերի և արյան ռևոլոգիայի վրա: Սա կանխում է շաքարախտի բարդությունները, ինչպիսիք են ռետինոպաթիան և թրոմբոզը:
Աղիքների միջոցով արտոնյալ արտազատման պատճառով Glycvidon- ը նշանակվում է երիկամների չափավոր ճանաչված խանգարումով:
Մեգլիտինիդների խումբը ներառում է Repaglinide և Nateglinide:
Repaglinide- ը բենզոաթթվի ածանցյալ է, դրա շաքարի իջեցնող ազդեցությունը նման է սուլֆոնիլյուրային: Առաջատար կողմնակի ազդեցությունը հիպոգլիկեմիան է: Այն զգուշությամբ օգտագործվում է լյարդի և երիկամների աննորմալ գործունեության դեպքում:
Nateglinide- ը D-phenylalanine- ի ածանցյալ է, ունի արագ, բայց անկայուն շաքար իջեցնող ազդեցություն:
Բիգուանիդները ներառում են Metformin, Buformin և Fenformin: Բիգուանիդների գործողությունը հիմնված է լյարդի բջիջներում գլյուկոզի առաջացումը դանդաղեցնելուն, նրա հյուսվածքների սպառման ավելացմանը և ինսուլինի կապը համապատասխան ընկալիչների բարելավմանը: Միևնույն ժամանակ, նրանք արգելակում են գլյուկոզի սինթեզը ճարպերից, նվազեցնում են աղիքներից գլյուկոզայի կլանումը, բարձրացնում են ճարպերի նյութափոխանակությունը և նվազեցնում ճարպի սինթեզի ինտենսիվությունը: Հետևաբար, բիգուանիդների հետ բուժման ժամանակ նկատվում է ախորժակի նվազում, ինչը նպաստում է քաշի կորստին:

Դրանք նշանակվում են դիետայի ազդեցության բացակայության և սուլֆոնիլյուրայի ածանցյալներ վերցնելու դեպքում:
- տիպի 1 շաքարախտ
- քաշի տակ
- acidosis
- կոմա
- սրտի անբավարարություն
- սրտամկանի սուր ինֆարկտ,
- շնչառական անբավարարություն
- ինսուլտ
- վարակիչ հիվանդություններ
- գործողություն
- լյարդի և երիկամների անբավարար գործառույթ
- հղիություն
- լակտացիան
- անեմիա
Բիգուանիդներ վերցնելը կարող է հանգեցնել կողմնակի բարդությունների զարգացմանը `բերանի խոռոչում մետաղական համի տեսք, մարսողական տրակտի դիսպեպտիկ խանգարումներ, մաշկի ալերգիա, անեմիա և այլն:
Thiazolidinediones- ը ներառում է Pioglitazone, Ciglitazone, Troglitazone, Rosglitazone և Englitazone: Այս դեղերի գործողությունը հիմնված է էնդոգեն ինսուլինի նկատմամբ հյուսվածքների զգայունության բարձրացման, մկանների և յուղային հյուսվածքների մեջ լիպիդների արտադրության նվազեցման և լյարդից գլյուկոզի արտազատման վրա:
Ալֆա-գլյուկոզիդազի խանգարող միջոցները `Ակարբոզը և Միգլիտոլը - խոչընդոտում են աղինքում գլյուկոզայի արտադրության գործընթացը` պոլիսաքարիդներից և օլիգոսախարիդներից սնունդից: Սա առաջացնում է արյան գլյուկոզի նվազում: Դրա պատճառով կերած ածխաջրերը արտազատվում են մարմնից:
Ալֆա-գլյուկոզիդազի զսպող նյութերի կիրառումը կարող է ուղեկցվել դիսպեպտիկ խանգարումներով `ածխաջրերի մարսողության և կլանման խախտման պատճառով, որի նյութափոխանակությունը տեղի է ունենում խոշոր աղիքներում: Այդ պատճառով բուժումը ուղեկցվում է խիստ սննդակարգով, ինչը ենթադրում է բարդ ածխաջրերի ընդունման կտրուկ սահմանափակում:
Վերջին հիպոգլիկեմիկ գործակալները incretin mimetics- ն են, որոնք incretins- ի անալոգներ են: Ինկրերտինները ուտելուց հետո աղիքի հատուկ բջիջների կողմից արտադրված հորմոններ են, որոնք խթանող ազդեցություն են ունենում էնդոգեն ինսուլինի արտադրության վրա: Incretinomimetics- ը ներառում է լիրագլուտիդ, լիքսիսենատիդ, sitagliptin, saxagliptin և alogliptin:
Parenteral կառավարման համար
Ինսուլինի պատրաստուկների նշանակումը անհրաժեշտ է 1-ին տիպի շաքարային դիաբետով, որի ընթացքը բնութագրվում է Langerhans- ի ենթաստամոքսային գեղձի ենթաստամոքսային գեղձի բետա բջիջների կողմից էնդոգեն ինսուլինի խանգարված սեկրեցմամբ և արտադրությամբ: Եվ հիվանդի վիճակը կայունացնելու համար անհրաժեշտ է ինսուլինի պենտենտերալ կառավարում `փոխարինող թերապիա:
2-րդ տիպի շաքարախտով 2-րդ ինսուլինի լրացուցիչ կառավարում պահանջող պայմանները.
- ketoacidosis
- հիպերոսմոլար և կաթնաթթվային կոմա,
- վարակիչ և բորբոքային հիվանդություններ,
- գործողություն
- քրոնիկ հիվանդությունների սրացում,
- հղիություն
- անոթային համակարգից ծանր բարդությունների զարգացման նշաններ,
- քաշի հանկարծակի կորուստ
- դիմադրության զարգացումը բերանի հիպոգլիկեմիկ դեղերին:
Ներդրվող ինսուլինի չափաբաժինը համապատասխանում է անբավարարության աստիճանին: Դեղերի, դեղաչափերի և օգտագործման ժամանակացույցը որոշվում է էնդոկրինոլոգի կողմից `հիմնվելով լրացուցիչ ուսումնասիրության ախտանիշների և արդյունքների վրա:
- կարճամետրաժ `Insulan, Actrapid, Swinsulin և այլք,
- միջին տևողություն - Semilong, Protafan, Semilent, Rapitard և այլն,
- երկարատև գործողություն `ինսուլինի ժապավեն, ինսուլինի ուլտրալենտեն և այլն:
1-ին տիպի շաքարային դիաբետի բուժման ընթացքում գործողության տարբեր տևողությունների ինսուլինը ենթամաշկային ներարկվում է որոշակի տարածքներում `համաձայն բժշկի առաջարկած սխեմայի: Թերապիաից լավ ազդեցություն ունենալու համար պարտադիր է դիետան: Միայն կարճ գործող ինսուլինները կարող են իրականացվել ներերակային, ինչը օգտագործվում է կոմայի զարգացման մեջ:
Ինսուլինի բուժումը կարող է բարդ լինել.
- հիպոգլիկեմիկ համախտանիշ,
- ալերգիա
- ինսուլինի դիմադրություն
- ներարկումից հետո լիպոդիստրոֆիա,
- ինսուլինի այտուց:
Ինսուլինը կառավարելու համար ձեզ հարկավոր է մեկանգամյա օգտագործման ինսուլինի ներարկիչ, էնդոկրինոլոգը պետք է բացատրի, թե ինչպես օգտագործել այն: Ինսուլինը պահվում է սառնարանում, յուրաքանչյուր ներարկումից առաջ այն դուրս է բերվում և տաքացվում է սենյակային ջերմաստիճանում:
Ինսուլինը կառավարելու այլ եղանակներ էլ կան. Ինսուլինի պոմպ, որը հագեցած է ինսուլինի դիսպանսերով, ներարկիչի գրիչների տարբեր մոդելներով, որոնք նախատեսված են կրկնակի օգտագործման համար:
Կան բազմաթիվ հիպոգլիկեմիկ դեղեր, որոնք օգնում են շաքարախտի դեմ պայքարում, բայց միայն էնդոկրինոլոգը կարող է նշանակել բուժման արդյունավետ ռեժիմ:
Սուլֆոնիլյուրե ածանցյալի հատկությունները և գործողությունը
 Սուլֆոնիլյուրեների ածանցյալները հայտնաբերվել են բավականին պատահականորեն անցյալ դարի կեսերին: Նման միացությունների ունակությունը ստեղծվել է այն ժամանակ, երբ պարզվել է, որ այն հիվանդները, ովքեր սուլֆա դեղեր են ընդունում վարակիչ հիվանդություններից ազատվելու համար, նույնպես նվազել են իրենց արյան շաքարը: Այսպիսով, այս նյութերը նաև ուժեղ հիպոգլիկեմիկ ազդեցություն ունեցան հիվանդների վրա:
Սուլֆոնիլյուրեների ածանցյալները հայտնաբերվել են բավականին պատահականորեն անցյալ դարի կեսերին: Նման միացությունների ունակությունը ստեղծվել է այն ժամանակ, երբ պարզվել է, որ այն հիվանդները, ովքեր սուլֆա դեղեր են ընդունում վարակիչ հիվանդություններից ազատվելու համար, նույնպես նվազել են իրենց արյան շաքարը: Այսպիսով, այս նյութերը նաև ուժեղ հիպոգլիկեմիկ ազդեցություն ունեցան հիվանդների վրա:
Այդ իսկ պատճառով, անմիջապես սկսվեց սուլֆիլիլամիդային ածանցյալների որոնումը `մարմնում գլյուկոզի մակարդակը իջեցնելու ունակությամբ: Այս առաջադրանքը նպաստեց աշխարհում առաջին սուլֆոնիլյուրայի ածանցյալների սինթեզմանը, որոնք կարողացան որակապես լուծել շաքարախտի խնդիրները:
Սուլֆոնիլյուրայի ածանցյալների ազդեցությունը կապված է հատուկ ենթաստամոքսային գեղձի բետա բջիջների ակտիվացման հետ, ինչը կապված է էնդոգեն ինսուլինի խթանման և արտադրության աճի հետ: Դրական էֆեկտի համար կարևոր նախադրյալ է կենդանի և լիարժեք բետա բջիջների ենթաստամոքսային գեղձի առկայությունը:
Հատկանշական է, որ սուլֆոնիլյուրայի ածանցյալների երկարատև օգտագործման հետ մեկտեղ դրանց հիանալի նախնական ազդեցությունն ամբողջությամբ կորչում է: Դեղը դադարում է ազդել ինսուլինի սեկրեցների վրա: Գիտնականները կարծում են, որ դա պայմանավորված է բետա բջիջների վրա ընկալիչների թվի նվազմամբ: Բացահայտվեց նաև, որ նման բուժման ընդմիջումից հետո այդ բջիջների արձագանքը դեղին կարող է լիովին վերականգնվել:
Որոշ սուլֆոնիլյուրներ կարող են տալ նաև ենթաստամոքսային գեղձի էֆեկտ: Նման գործողությունը չունի նշանակալի կլինիկական արժեք: Լրացուցիչ ենթաստամոքսային գեղձի հետևանքները ներառում են.
- ինսուլին կախված հյուսվածքների զգայունության բարձրացումը էնդոգեն բնույթի ինսուլինին,
- նվազել է լյարդի գլյուկոզի արտադրությունը:
Մարմնի վրա այդ ազդեցությունների զարգացման ամբողջ մեխանիզմը պայմանավորված է նրանով, որ նյութերը (մասնավորապես ՝ Գլիմեպիրիդ).
- ավելացնել թիրախային բջիջում ինսուլինին զգայուն ընկալիչների քանակը,
- որակապես բարելավել ինսուլին-ընկալիչների փոխազդեցությունը,
- նորմալացնել հետընդունիչ ազդանշանի փոխանցումը:
Բացի այդ, ապացույցներ կան, որ սուլֆոնիլյուրայի ածանցյալները կարող են դառնալ կատալիզատոր սոմատոստատինի արտազատման համար, ինչը հնարավորություն կտա ճնշել գլյուկագոնի արտադրությունը:
Սուլֆոնիլյուրներ
Այս նյութի մի քանի սերունդ կա.
- 1-ին սերունդ ՝ «Տոլազամիդ», «Տոլբուտամիդ», «Կարբուտամիդ», «Ակետոհեքսամիդ», «Քլորպրոպամիդ»,
- 2-րդ սերունդ ՝ Glibenclamide, Glikvidon, Gliksoksid, Glibornuril, Gliklazid, Glipizid,
- 3-րդ սերունդ.
Մինչ օրս մեր երկրում 1-ին սերնդի թմրանյութերը գործնականում գրեթե չեն օգտագործվում:
Հիմնական և տարբերությունը թմրամիջոցների 1 և 2 սերունդների միջև ՝ իրենց գործունեության տարբեր աստիճաններով: 2-րդ սերնդի սուլֆոնիլյուրան կարող է օգտագործվել ավելի ցածր դեղաչափերով, ինչը օգնում է որակապես նվազեցնել տարբեր կողմնակի էֆեկտների հավանականությունը:
Խոսելով թվերով ՝ նրանց ակտիվությունը 50 կամ նույնիսկ 100 անգամ ավելի բարձր կլինի: Այսպիսով, եթե 1-ին սերնդի դեղերի պահանջվող միջին չափաբաժինը պետք է լինի 0,75-ից մինչև 2 գ, ապա 2-րդ սերնդի դեղամիջոցներն արդեն իսկ տալիս են 0,2 02,012 գ դեղաչափ:
Որոշ հիպոգլիկեմիկ ածանցյալներ նույնպես կարող են տարբեր լինել հանդուրժողականության մեջ:
Ամենատարածված դեղերը
Գլիկլազիդ - Սա այն դեղերից մեկն է, որոնք ամենից հաճախ նշանակվում են: Դեղը ոչ միայն որակական հիպոգլիկեմիկ ազդեցություն ունի, այլև նպաստում է կատարելագործմանը.
- արյունաբանական ցուցանիշներ
- արյան ռեզոլոգիական հատկություններ
- հեմոստատիկ համակարգեր, արյան միկրոշրջանառություն,
- հեպարին և ֆիբրինոլիտիկ գործունեությունը,
- հեպարին հանդուրժողականություն:
Բացի այդ, Glyclazide- ն ի վիճակի է կանխել միկրոկասկուլիտի զարգացումը (ցանցաթաղանթի վնասումը), խանգարել թրոմբոցիտների ցանկացած ագրեսիվ դրսևորումներին, զգալիորեն մեծացնում է բաժանման ինդեքսը և ցուցադրում է գերազանց հակաօքսիդիչի հատկությունները:
Գլիկվիդոն - դեղամիջոց, որը կարող է նշանակվել այն հիվանդների այն խմբերի վրա, ովքեր ունեն մի փոքր խանգարված երիկամային ֆունկցիա: Այլ կերպ ասած, պայմանով, որ նյութափոխանակիչների 5 տոկոսը արտազատվում է երիկամներով, իսկ մնացած 95-ը ՝ աղիքներով
Գլիպիզիդ Այն ունի ուժեղ ազդեցություն և կարող է վտանգի նվազագույն աստիճան ներկայացնել հիպոգլիկեմիկ ռեակցիաներում: Սա հնարավորություն է տալիս չհավաքել և չունենալ ակտիվ նյութափոխանակիչներ:
Բերանի գործակալների օգտագործման առանձնահատկությունները
Հակադիաբետիկ դեղահատերը կարող են լինել 2-րդ տիպի շաքարախտի հիմնական բուժումը, որն անկախ է ինսուլինի ընդունումից: Նման դեղամիջոցները խորհուրդ են տրվում ավելի քան 35 տարեկան հիվանդների համար և առանց դրա ընթացքի նման բարդությունների.
- ketoacidosis
- սննդային թերություններ
- ինսուլինային հրատապ թերապիա պահանջող հիվանդություններ:
Sulfonylurea- ի պատրաստուկները նշված չեն այն հիվանդների համար, ովքեր, անգամ համապատասխան սննդակարգով, հորմոնալ ինսուլինի ամենօրյա պահանջը գերազանցում է 40 միավորի նշանը: Բացի այդ, բժիշկը չի նշանակի դրանք, եթե առկա է շաքարախտի ծանր ձև, դիաբետիկ կոմայի և բարձր գլյուկոզուրիայի պատմություն ՝ համապատասխան դիետիկ թերապիայի ֆոնին:
 Սուլֆոնիլյուրայի հետ բուժման տեղափոխումը հնարավոր է ածխաջրածին նյութափոխանակության խանգարման պայմաններում, որը փոխհատուցվում է ինսուլինի լրացուցիչ ներարկումներով `40 միավորից պակաս չափաբաժիններով: Անհրաժեշտության դեպքում, մինչև 10 ՆԱԽԱԳԻԾ, անցումը կկատարվի այս դեղամիջոցի ածանցյալներին:
Սուլֆոնիլյուրայի հետ բուժման տեղափոխումը հնարավոր է ածխաջրածին նյութափոխանակության խանգարման պայմաններում, որը փոխհատուցվում է ինսուլինի լրացուցիչ ներարկումներով `40 միավորից պակաս չափաբաժիններով: Անհրաժեշտության դեպքում, մինչև 10 ՆԱԽԱԳԻԾ, անցումը կկատարվի այս դեղամիջոցի ածանցյալներին:
Սուլֆոնիլյուրայի ածանցյալների երկարատև օգտագործումը կարող է առաջացնել դիմադրության զարգացում, որը կարելի է հաղթահարել միայն ինսուլինի պատրաստուկներով համակցված թերապիայի միջոցով: 1-ին տիպի շաքարախտի դեպքում նման մարտավարությունը բավականին արագ կբերի դրական արդյունք և կօգնի նվազեցնել ինսուլինի ամենօրյա պահանջարկը, ինչպես նաև կբարելավի հիվանդության ընթացքը:
Նկատվել է սուլֆոնիլյուրայի պատճառով ռետինոպաթիայի առաջընթացի դանդաղումը, իսկ դիաբետիկ ռետինոպաթիան լուրջ բարդություն է: Դա կարող է պայմանավորված լինել դրա ածանցյալների անգիոպրոտեկտիվ ակտիվությամբ, հատկապես նրանք, ովքեր պատկանում են 2-րդ սերնդին: Այնուամենայնիվ, դրանց աթերոգեն ազդեցության որոշակի հավանականություն կա:
Պետք է նշել, որ այս դեղամիջոցի ածանցյալները կարող են համակցվել ինսուլինի, ինչպես նաև բիգուանիդների և «Ակարբոզ» -ի հետ: Դա հնարավոր է այն դեպքերում, երբ հիվանդի առողջությունը չի բարելավվում նույնիսկ օրվա ընթացքում սահմանված 100 միավոր ինսուլինով:
Օգտագործելով սուլֆոնամիդ շաքարավազի իջեցնող դեղեր, հարկ է հիշել, որ դրանց գործունեությունը կարող է դանդաղել.
- անուղղակի հակագանգուլանտներ,
- սալիցիլատներ,
- Բութադիոն
- Էթիոնամիդ
- Ցիկլոֆոսֆամիդ,
- տետրացիկլիններ
- Քլորամֆենիցոլ:
 Այս միջոցները բացի սուլֆա դեղամիջոցներից օգտվելիս կարող է վատթարանալ նյութափոխանակությունը, ինչը կհանգեցնի հիպերգլիկեմիայի զարգացմանը:
Այս միջոցները բացի սուլֆա դեղամիջոցներից օգտվելիս կարող է վատթարանալ նյութափոխանակությունը, ինչը կհանգեցնի հիպերգլիկեմիայի զարգացմանը:
Եթե սուլֆոնիլյուրայի ածանցյալները համատեղում եք տիազիդային diuretics- ի (օրինակ ՝ «Hydrochlorothiazod») և BKK («Nifedipine», «Diltiazem») խոշոր չափաբաժիններով, ապա անտագոնիզմը կարող է սկսել զարգանալ: Թիազիդները արգելափակում են սուլֆոնիլյուրայի ածանցյալների արդյունավետությունը `բացելով կալիումի ալիքները: LBC- ները հանգեցնում են ենթաստամոքսային գեղձի բետա բջիջների կալցիումի իոնների մատակարարմանը:
Սուլֆոնիլյուրիայից ածանցյալները մեծապես ուժեղացնում են ալկոհոլային խմիչքների ազդեցությունն ու հանդուրժողականությունը: Դա պայմանավորված է ացետալդեհիդի օքսիդացման գործընթացի հետաձգմամբ: Հնարավոր է նաև հակաբեղմնավորիչ ռեակցիաների դրսևորում:
Ի հավելումն հիպոգլիկեմիայի ՝ անցանկալի հետևանքները կարող են լինել.
- դիսպեպտիկ խանգարումներ
- խոլեստատիկ դեղնախտ,
- քաշի բարձրացում
- պլաստիկ կամ հեմոլիտիկ անեմիա,
- ալերգիկ ռեակցիաների զարգացում,
- շրջելի լեյկոպենիա,
- թրոմբոցիտոպենիա
- ագրանուլոցիտոզ:
Մեգլիտինիդներ
Meglitinides- ի տակ պետք է հասկանալ prandial կարգավորիչները:
Repaglinide- ը բենզոաթթվի ածանցյալ է: Դեղը քիմիական կառուցվածքում տարբեր է սուլֆոնիլյուրայի ածանցյալներից, բայց դրանք նույն ազդեցությունն ունեն մարմնի վրա: Repaglinide- ն արգելափակում է ATP- ի կախված կալիումի ալիքները ակտիվ բետա բջիջներում և նպաստում է ինսուլինի արտադրությանը:
Մարմնի պատասխանը գալիս է ուտելուց կես ժամ հետո և դրսևորվում է արյան շաքարի անկմամբ: Ուտեստների միջև ընկած ժամանակահատվածում ինսուլինի կոնցենտրացիան չի փոխվում:
Սուլֆոնիլյուրասի վրա հիմնված դեղերի նման, հիմնական անբարենպաստ արձագանքը հիպոգլիկեմիան է: Չափազանց ուշադիր, դեղը կարող է առաջարկվել այն հիվանդների համար, ովքեր ունեն երիկամային կամ լյարդի անբավարարություն:
Nateglinide- ը D-phenylalanine- ի ածանցյալ է: Թմրանյութը տարբերվում է այլ նմանատիպներից `ավելի արագ արդյունավետությամբ, բայց ավելի քիչ կայուն: Անհրաժեշտ է օգտագործել դեղը 2-րդ տիպի շաքարային դիաբետով `հետմրցունակ հիպերգլիկեմիան որակապես նվազեցնելու համար:
 Բիգուանիդները հայտնի են անցյալ դարի 70-ական թվականներից և ինսուլինի սեկրեցման համար նախատեսված էին ենթաստամոքսային գեղձի բետա բջիջներով: Դրանց ազդեցությունը որոշվում է լյարդում գլյուկոնեոգենեզի խանգարմամբ և գլյուկոզա արտազատելու ունակության մեծացմամբ: Բացի այդ, գործիքը կարող է դանդաղեցնել ինսուլինի անգործությունը և բարձրացնել դրա կապը ինսուլինի ընկալիչների նկատմամբ: Այս գործընթացում մեծանում է գլյուկոզի նյութափոխանակությունը և կլանումը:
Բիգուանիդները հայտնի են անցյալ դարի 70-ական թվականներից և ինսուլինի սեկրեցման համար նախատեսված էին ենթաստամոքսային գեղձի բետա բջիջներով: Դրանց ազդեցությունը որոշվում է լյարդում գլյուկոնեոգենեզի խանգարմամբ և գլյուկոզա արտազատելու ունակության մեծացմամբ: Բացի այդ, գործիքը կարող է դանդաղեցնել ինսուլինի անգործությունը և բարձրացնել դրա կապը ինսուլինի ընկալիչների նկատմամբ: Այս գործընթացում մեծանում է գլյուկոզի նյութափոխանակությունը և կլանումը:
Բիգուանիդները չեն իջեցնում առողջ մարդու արյան շաքարի մակարդակը և նրանց, ովքեր տառապում են 2-րդ տիպի շաքարային դիաբետով (պայմանով գիշերային ծոմապահությամբ):
Hypoglycemic biguanides- ը կարող է օգտագործվել 2-րդ տիպի շաքարախտի զարգացման մեջ: Բացի շաքարավազի իջեցումից, այս կատեգորիայի դեղերը իրենց երկարատև օգտագործմամբ բարենպաստորեն ազդում են ճարպերի նյութափոխանակության վրա:
Այս խմբի դեղերի օգտագործման արդյունքում.
- ակտիվանում է լիպոլիզը (ճարպերի պառակտման գործընթացը),
- նվազել է ախորժակը
- քաշը աստիճանաբար վերադառնում է նորմալ:
Որոշ դեպքերում դրանց օգտագործումը ուղեկցվում է արյան մեջ տրիգլիցերիդների և խոլեստերինի պարունակության նվազմամբ, կարելի է ասել, որ բիգուանիդները հաբեր են ՝ արյան շաքարը իջեցնելու համար:
2-րդ տիպի շաքարային դիաբետով ածխաջրերի նյութափոխանակության խախտումը դեռևս կարող է կապված լինել ճարպային նյութափոխանակության խնդիրների հետ: Դեպքերի մոտավորապես 90 տոկոսում հիվանդները գեր քաշ ունեն: Այդ իսկ պատճառով, շաքարախտի զարգացման հետ մեկտեղ ՝ ակտիվ ճարպակալմամբ, անհրաժեշտ է օգտագործել դեղամիջոցներ, որոնք նորմալացնում են լիպիդային նյութափոխանակությունը:
Բիգուանիդների օգտագործման հիմնական ցուցումը 2-րդ տիպի շաքարախտն է: Դեղը հատկապես անհրաժեշտ է `ավելորդ քաշի և անարդյունավետ դիետիկ թերապիայի կամ սուլֆոնիլյուրայի պատրաստուկների անբավարար արդյունավետության ֆոնին: Բիգուանիդների գործողությունը տեղի չի ունենում արյան մեջ ինսուլինի բացակայության դեպքում:
Ալֆա գլյուկոզի խանգարիչները խանգարում են պոլիսաքարիդների և օլիգոսախարիդների խզմանը:Գլյուկոզայի կլանումը և արտադրությունը կրճատվում են, և դրանով իսկ նախազգուշացում կա հետվիրահատական հիպերգլիկեմիայի զարգացման մասին: Բոլոր ածխաջրերը, որոնք վերցվել էին սննդի հետ, իրենց անփոփոխ վիճակում, մտնում են փոքր աղիքի և մեծերի ստորին հատվածները: Մոնոսախարիդների կլանումը տևում է մինչև 4 ժամ:
Ի տարբերություն սուլֆայի դեղամիջոցների, ալֆա գլյուկոզի խանգարիչները չեն մեծացնում ինսուլինի ազատումը և չեն կարող առաջացնել հիպոգլիկեմիա:
Ուսումնասիրությունների արդյունքում ապացուցվել է, որ «Ակարբոզ» -ի օգնությամբ թերապիան կարող է ուղեկցվել աթերոսկլերոզի լուրջ բեռների զարգացման հավանականության նվազմամբ:
Նման արգելակների օգտագործումը կարող է լինել մոնոթերապիայի տեսքով, ինչպես նաև դրանք համատեղել բերանի այլ դեղամիջոցների հետ, որոնք իջեցնում են արյան շաքարը: Նախնական դոզան սովորաբար 25-ից 50 մգ է, անմիջապես առաջ կամ ուտելիս: Հետագա բուժմամբ դեղաչափը կարող է ավելացվել առավելագույնի (բայց ոչ ավելի, քան 600 մգ):
Ալֆա-գլյուկոզիդազի ինհիբիտորների նշանակման հիմնական ցուցումները հետևյալն են. Տիպ 2 շաքարային դիաբետ, աղքատ դիետիկ թերապիա, տիպ 1 շաքարախտ, բայց ենթակա է համակցված թերապիայի:
Հանրաճանաչ հիպոգլիկեմիկ դեղեր և դրանց անալոգներ
Շաքարային դիաբետը տարածված պաթոլոգիա է, որը տառապում է հսկայական թվով մարդկանց վրա: Հիվանդությունը կախված է (տիպ 1) և անկախ (տիպ 2) ինսուլինից: Առաջին տեսքով պահանջվում է դրա ներդրումը, իսկ երկրորդում `բանավոր հիպոգլիկեմիկ հաբեր ընդունելը:
| Տեսանյութ (կտտացրեք խաղալ): |
Բերանի հիպոգլիկեմիկ դեղերի գործողությունը ուղղված է արյան գլյուկոզի իջեցմանը: Մեխանիզմը հիմնված է ինսուլինի իր ընկալիչների վրա կապելու վրա, ինչը թույլ է տալիս այն ազդել շաքարի նյութափոխանակության վրա: Արդյունքում, գլյուկոզի մակարդակը ցածր է դառնում այն պատճառով, որ դրա օգտագործումը ծայրամասային հյուսվածքներում մեծանում է, և լյարդում շաքարի արտադրությունը խոչընդոտվում է:
| Տեսանյութ (կտտացրեք խաղալ): |
Բերանի գործակալների ազդեցությունը կապված է նաև ենթաստամոքսային գեղձի β-բջիջների խթանման հետ, որի մեջ ուժեղացվում է էնդոգեն ինսուլինի արտադրությունը: Դեղամիջոցները մեծացնում են վերջիններիս ակտիվությունը, նպաստում դրա ընկալիչների արագ կապմանը, ինչը մեծացնում է շաքարի կլանումը մարմնում:
Ինսուլինը հիմնական նյութն է, որի կարիքն ունեն շաքարախտը: Բայց բացի նրա մոտ կան շատ ավելին դեղեր, որոնք բերանային կառավարման համար ունեն հիպոգլիկեմիկ ազդեցություն: Դրանք արտադրվում են հաբերի տեսքով և բանավոր ընդունվում են 2-րդ տիպի շաքարախտի բուժման գործընթացում:
Դեղամիջոցները օգնում են նորմալացնել արյան գլյուկոզան: Կան մի քանի դեղամիջոցներ: Դրանք ներառում են սուլֆոնիլյուրներ, մեգլիտինիդներ, բիգուանիդներ, ալֆա-գլյուկոզիդազի խանգարողներ:
Պարբերաբար օգտագործման համար օգտագործվում է ինսուլինը: Ներարկումները շատ կարևոր են 1 տիպի շաքարախտով հիվանդների համար: Պաթոլոգիայի այս փուլը ուղեկցվում է էնդոգեն ինսուլինի արտադրության խախտմամբ: Հետևաբար, հիվանդի վիճակը կարգավորելու համար անհրաժեշտ է փոխարինող թերապիա `արհեստական ինսուլինի ներդրմամբ:
Կան իրավիճակներ, երբ ինսուլինի օգտագործումը անհրաժեշտ է 2-րդ տիպի շաքարախտի համար: Դրանք ներառում են.
- Կետոասիդոզ:
- Կոմա
- Վարակիչ կամ բորբոքային բնույթի հիվանդություններ:
- Վիրաբուժական միջամտություն:
- Քրոնիկ հիվանդությունների սրման ժամանակահատվածները:
- Երեխա կրելը:
- Արյան անոթների գործողության մեջ լուրջ խախտումների առկայություն:
- Հանկարծակի քաշի կորուստ:
- Բերանի հիպոգլիկեմիկ հաբերին դիմադրության առաջացում:
Ինսուլինի դեղաչափը որոշվում է խստորեն ընդունող բժշկի կողմից: Մուտքագրեք այնքան նյութ, որքան հիվանդը չունի: Ժամանակի ընթացքում գործիքը այլ ազդեցություն է ունենում `կարճ, միջին և երկար:
Դեղը մաշկի տակ ներարկվում է մարմնի հատուկ մասերում `բժշկի կողմից մշակված պլանի համաձայն:Ներերակայինորեն, նյութը թույլատրվում է կառավարել միայն կոմայի զարգացման միջոցով ՝ օգտագործելով կարճ գործող գործակալ:
Ինսուլինային թերապիան կարող է հանգեցնել հնարավոր բացասական հետևանքների: Հիվանդը կարող է զգալ հիպոգլիկեմիկ համախտանիշ, ալերգիկ ռեակցիա, ինսուլինի դիմադրություն, լիպոդիստրոֆիա, այտուցվածություն:
Ինսուլինը ներարկվում է ներարկիչով կամ հատուկ պոմպով: Վերջին տարբերակը շատ ավելի հարմար է օգտագործել և կարող է օգտագործվել մի քանի անգամ:
Բժշկությունն առաջարկում է այս գործիքի մի քանի սերունդ: Առաջինը պարունակում է բանավոր հաբեր «Տոլբուտամիդ», «Կարբուտամիդ», «Ացետոէքսամիդ», «Քլորպրոպամիդ», երկրորդը ՝ «Գլիկվիդոն», «Գլիզոքսիդ», «Գլիկլազիդ», «Գլիպիզիդ», իսկ երրորդը ՝ «Գլիմպիդիդ»:
Այժմ առաջին սերնդի հիպոգլիկեմիկ դեղամիջոցները գործնականում չեն օգտագործվում շաքարախտի բուժման մեջ: Տարբեր խմբերի դեղամիջոցները միմյանցից տարբերվում են գործունեության աստիճանից: 2 սերունդների միջոցներն ավելի ակտիվ են, ուստի այն օգտագործվում է փոքր չափաբաժիններով: Սա խուսափում է կողմնակի ազդեցության առաջացումից:
Բժիշկները նախընտրում են բանավոր դեղամիջոցներ ՝ կախված կլինիկական դեպքից: Արյան բարձր շաքարի դեմ պայքարում հետևյալ պլանշետներն իրենց լավ են ապացուցել.
- Գլիկվիդոն: Այն նախատեսված է երիկամային գործունեության փոքր խանգարում ունեցող հիվանդների համար բանավոր ընդունման համար: Գործիքը օգնում է նվազեցնել արյան գլյուկոզի մակարդակը, բարելավել հիվանդի վիճակը:
- «Գլիպիզիդ»: Բերանի պլանշետներն ունեն ուժեղ ազդեցություն շաքարախտով, գործնականում չեն տալիս անբարենպաստ ռեակցիաներ:
Շաքարավազի իջեցնող բերանային դեղամիջոցները `2-րդ տիպի շաքարախտի բուժման հիմնական մեթոդը, որը կախված չէ ինսուլինից: Բուժական հիպոգլիկեմիկ միջոցները նախատեսված են 35 տարեկանից բարձր հիվանդների համար, ինչպես նաև այն պայմանով, որ հիվանդները չունեն ketoacidosis, թերսնուցում, հիվանդություններ, որոնց բուժման համար անհրաժեշտ է անհապաղ կառավարել ինսուլինը:
Սուլֆոնիլյուրայի հաբեր չի թույլատրվում օգտագործել այն մարդկանց կողմից, ովքեր ամեն օր մեծ քանակությամբ ինսուլին են պետք, տառապում են ծանր շաքարախտով, դիաբետիկ կոմայի մեջ, գլյուկոզիրիայի աճով:
Բերանի հաբերով երկարատև բուժմամբ, մարմնում կարող է զարգանալ դիմադրություն, որը կարելի է կառավարել միայն ինսուլինով բարդ բուժման օգնությամբ: Առաջին տիպի շաքարախտով հիվանդների համար այս բուժումը օգնում է բավականին արագ հաջողության հասնել, ինչպես նաև նվազեցնել մարմնի ինսուլինի կախվածությունը:
Պլանշետները կարող են զուգակցվել ինսուլինի, բիգուանիդների հետ այն դեպքում, երբ հիվանդը ավելի լավ չի զգում, երբ օրական մեծ քանակությամբ ինսուլին է սպառում: Բութադիոն, yclիկլոֆոսֆամիդ, Լեվոմիցետին այնպիսի գործակալների հետ համադրությունը հանգեցնում է ածանցյալների գործողության վատթարացման:
Diuretics- ի և CCB- ի հետ սուլֆոնիլյուրասի համադրությամբ կարող է զարգանալ անտագոնիզմ: Առանձին-առանձին, հարկ է նշել, որ դեղահատեր ընդունելիս ալկոհոլ օգտագործելը Ածանցյալները ազդում են ալկոհոլի ավելացման գործողության վրա:
Համարված միջոցները խթանում են ինսուլինի հորմոնի արտազատումը արյան մեջ: Դրանցից մեկը Repaglinide- ն է: Այն բենզոաթթվի ածանցյալ է: Այն տարբերվում է սուլֆոնուռայի այլ պատրաստուկներից, բայց մարմնի վրա ազդեցությունը նույնն է: Բժշկությունը խթանում է ինսուլինի սեկրեցումը:
Մարմինը 30 րոպե հետո արձագանքում է ընդունելությանը `իջեցնելով գլյուկոզի մակարդակը հիվանդի արյան մեջ: Repaglinide- ի բերանի հաբերը պետք է զգուշությամբ ընդունվի այն հիվանդների մոտ, որոնց մոտ ախտորոշվում է լյարդի և երիկամների անբավարարություն:
Մեգլիտինիդների հետ կապված մեկ այլ դեղամիջոց է Nateglinide- ը: Դա D-phenylalanine- ի ածանցյալ է: Բերանի հաբեր շատ արդյունավետ է, բայց այն երկար չի տևում: Առաջարկվում է այս դեղը ընդունել 2-րդ տիպի շաքարախտ ունեցող մարդկանց համար:
Դրանք ուղղված են լյարդում գլյուկոզի արտադրությունը ճնշելուն և օրգանիզմից դրա արտազատումը ուժեղացնելուն:Նաև բանավոր գործակալները խթանում են ինսուլինի գործունեությունը, նպաստում են դրա ընկալիչների հետ ավելի լավ կապին: Սա թույլ է տալիս նորմալացնել նյութափոխանակության գործընթացները և մեծացնել շաքարի կլանումը:
Բիգուանիդը դրական ազդեցություն ունի 2-րդ տիպի շաքարախտի առկայության դեպքում, չի նվազեցնում գլյուկոզան առողջ մարդու արյան մեջ: Շաքարավազի իջեցումից բացի, երկարատև օգտագործմամբ նման դեղամիջոցները բարենպաստ ազդեցություն են ունենում մարմնում լիպիդների նյութափոխանակության վրա: Սա շատ կարևոր է, քանի որ դիաբետիկները հաճախ գեր են:
Հաբեր հաբեր ընդունելիս ճարպերը պառակտելու գործընթացը նորմալացվում է, ուտելու ցանկությունը կրճատվում է, հիվանդի վիճակը աստիճանաբար վերականգնվում է: Երբեմն այս խմբի դեղերի օգտագործումը արյան մեջ տրիգլիցերիդների և խոլեստերինի մակարդակի նվազում է առաջացնում:
Այս խմբի բանավոր պլանշետները օգնում են ճնշել ածխաջրերի պառակտման գործընթացը: Արդյունքում առաջանում է շաքարի վատ կլանումը, դրա արտադրությունը նվազում է: Սա օգնում է կանխել գլյուկոզի կամ հիպերգլիկեմիայի աճը: Սնունդ ունեցող մարդու կողմից սպառված ածխաջրերը աղիքներ են մտնում նույն ձևով, երբ նրանք մտնում են մարմն:
Նման բերանի հաբեր նշանակելու հիմնական ցուցումը 2-րդ տիպի շաքարային դիաբետն է, որը չի կարելի կառավարել դիետիկ սննդով: Նրանք նաև նշանակում են դեղամիջոց առաջին տիպի պաթոլոգիայի համար, բայց միայն որպես համապարփակ բուժման մաս:
Բժիշկները հիմնականում գերադասում են հիվանդներին նշանակել «Գլադիաբ» կոչվող բանավոր հաբեր: Նրանց ակտիվ բաղադրիչը գլիկլազիդն է: Բժշկությունը նկատելի ազդեցություն է թողնում արյան շաքարի իջեցման վրա, բարելավում է հեմատոլոգիական պարամետրերը, արյան հատկությունները, հեմոստազը, արյան շրջանառությունը:
Գործիքը կանխում է ցանցաթաղանթի վնասումը, վերացնում է թրոմբոցիտների բացասական ազդեցությունը, ունի հակաօքսիդիչ ազդեցություն: Դուք չեք կարող դա սահմանել դեղամիջոցի բաղադրիչներին գերզգայունության դեպքում, տիպի 1 շաքարախտը, ketoacidosis, կոմա, երիկամների և լյարդի անբավարարությունը, երեխայի կրելը և կերակրումը, 18 տարեկանից ցածր տարիքը:
Պլանշետներ բանավոր կառավարման համար մեծացնում են ենթաստամոքսային գեղձի կողմից ինսուլինի արտադրությունը, բարելավում են այս նյութի արտազատումը: Նաև բարենպաստորեն ազդում է ծայրամասային հյուսվածքների նկատմամբ ինսուլինի նկատմամբ զգայունության զարգացման վրա: Դեղը նախատեսված է 2-րդ տիպի շաքարային դիաբետով մենամոթերապիայի ժամանակ կամ մետֆորմինի կամ ինսուլինի հետ համատեղ:
Չի թույլատրվում դեղահատեր ընդունել ՝ ketoacidosis- ով, կոմայի մեջ, բարձր զգայունություն դեղամիջոցի նկատմամբ, ծանր լյարդի կամ երիկամների հիվանդություն, լակտոզայի անհանդուրժողականություն, մարմնում լակտազի պակաս: Բացի այդ, դուք չեք կարող օգտագործել դեղը հղի և կերակրող կանանց, երեխաների համար:
Առկա է բանավոր հաբերի տեսքով, որը կոչվում է «L-thyroxine»: Հանձնարարեք ածխաջրերի և այլ կարևոր նյութերի նյութափոխանակության գործընթացները բարելավելու, սրտի և արյան անոթների, նյարդային համակարգի աշխատանքը ուժեղացնելու համար:
Արգելվում է բանավոր դեղամիջոցի օգտագործումը այն հիվանդների համար, ովքեր տառապում են նրա բաղադրիչներին անհատական անհանդուրժողականությունից, թիրոտոքսիկոզից, սրտամկանի ինֆարկտից, սրտամկանից, վերերիկամային անբավարարությունից, գալակտոզայի նկատմամբ զգայունությունից, լակտազի անբավարարությունից և շաքարի անբավարար կլանում:
Հաբերը իջեցնում են արյան գլյուկոզի մակարդակը, նորմալացնում շաքարի տարածումը ամբողջ մարմնում: 2-րդ տիպի շաքարախտով հիվանդների համար խորհուրդ է տրվում միջոց, եթե սննդակարգը և վարժությունը համապատասխան արդյունքի չեն բերել:
Բերանի դեղորայքի օգտագործման շատ հակացուցումներ կան: Երկարատև օգտագործումը բացասաբար է անդրադառնում մարդու առողջության վրա: Մեթֆորմին չի թույլատրվում օգտագործել գերզգայնությամբ `դեղամիջոցի, կոմայի, ketoacidosis- ի, լյարդի անբավարարության, երիկամների անբավարարության, ծանր ինֆեկցիոն պաթոլոգիաների, լայնածավալ վիրահատությունների, քրոնիկական ալկոհոլիզմի, հարբեցողության, երեխայի կրելու, 10 տարեկանից ցածր երեխաների նկատմամբ:
Հիպոգլիկեմիկ նյութերի ցանկում ներառված է նաև տիամազոլը `« Տիրոսոլ »բանավոր դեղամիջոցի ակտիվ նյութը: Տիրեոտոքսիկոզի համար նախատեսված է վահանաձև գեղձի հորմոնների արտադրությունը նվազեցնելու համար: Այս հիվանդության վերացումը կարևոր է շաքարախտի առկայության դեպքում:
Խորհուրդ չի տրվում դեղահատեր ընդունել ագրանուլոցիտոզի, դեղերի նկատմամբ անհատական անհանդուրժողականության, հատիկուլոցիտոպենիայի, նատրիումի լեվտիրոքսինի օգտագործումը երեխայի կրելու ընթացքում, խոլեստազի, 3 տարեկանից ցածր երեխաների մոտ: Ծայրահեղ զգուշությամբ, լյարդի անբավարարությունից տառապող մարդկանց համար անհրաժեշտ է բանավոր դեղամիջոցներ:
Շաքարային դիաբետը լուրջ հիվանդություն է, որը պահանջում է բուժում: Անհրաժեշտ բուժման ռեժիմը պետք է մշակվի հաճախող բժշկի կողմից: Պաթոլոգիայի դեմ պայքարի սխալ մարտավարությունը կարող է վտանգավոր հետևանքներ ունենալ մարդու կյանքի և առողջության համար:
Շաքարախտը բուժելու համար օգտագործվում են հիպոգլիկեմիկ դեղեր: Այս դեղերը մեծացնում են ենթաստամոքսային գեղձի մեջ ինսուլինի արտադրությունը և մեծացնում են թիրախային բջիջների զգայունությունը այս հորմոնի գործողության նկատմամբ: Թմրամիջոցների ցանկը շատ ընդարձակ է, քանի որ այն ներկայացված է հսկայական քանակությամբ ակտիվ նյութերով և առևտրային անվանումներով:
Սինթետիկ հիպոգլիկեմիկ գործակալները օգտագործվում են 2-րդ տիպի շաքարախտի համար `արյան գլյուկոզան իջեցնելու համար: Նրանց գործողությունը կապված է Langerhans- ի մարդկային կղզիների բետա բջիջների կողմից սեփական ինսուլինի արտադրության մեկնարկի հետ: Հենց այս գործընթացն է խանգարում արյան շաքարի բարձրացմանը: Ինսուլինը խաղում է բանալիների դերը մարմնում, որի շնորհիվ գլյուկոզան, որը էներգիայի պաշար է, կարող է ներթափանցել բջիջ: Այն կապվում է շաքարի մոլեկուլի հետ և, այդպիսով, ներթափանցում է բջջի ցիտոպլազմը:
Հիպոգլիկեմիկ նյութերը կարող են մեծացնել սոմոստոստատինի արտադրությունը ՝ ավտոմատ կերպով իջեցնելով գլյուկագոնի սինթեզը:
Այն դեղերը, որոնք օգտագործվում են շաքարային դիաբետը բուժելու համար, նպաստում են գլյուկոզի ներթափանցմանը բջիջ, այդպիսով մարմինը օգտագործում է սնունդով սպառված էներգիան: Բացի այդ, որոշ դեղամիջոցներ կարող են բարձրացնել հյուսվածքների զգայունությունը ինսուլինի փոքր ծավալի նկատմամբ, որը արտադրվում է ենթաստամոքսային գեղձի միջոցով: Հակադիաբետիկ նյութերը կարող են բարելավել ինսուլինի ընկալիչների փոխհարաբերությունները և ուղեղի վրա ուղարկված ազդանշանի արտադրությունը `այս հորմոնի մեծ քանակություն արտադրելու համար:
Կախված գործողության մեխանիզմից, որի պատճառով արյան մեջ շաքարի քանակի նվազում կա, բոլոր դեղերը բաժանվում են նյութերի մի քանի խմբերի: Շաքարավազը իջեցնող դեղերի նման կատեգորիաներ կան.
Շաքարավազի իջեցնող դեղերը կարելի է բաժանել մի քանի խմբերի:
- սուլֆոնիլյուրան և դրա ածանցյալները,
- խանգարող ալֆա գլյուկոզիդազներ,
- մեգլիտինիդներ,
- բիգուանիդներ
- թիազոլեդինիոններ,
- աճում է ինսուլինի սեկրեցումը - incretinomimetics:
Biguanides- ը, որին պատկանում է Metformin- ը, պատասխանատու են սպիտակուցներից և ճարպերից լյարդի կողմից գլյուկոզի սեկրեցումը նվազեցնելու համար, ինչպես նաև նվազեցնում են հյուսվածքների դիմադրությունը ինսուլինի նկատմամբ: Ինսուլինները, որոնք հիմնականում պարունակում են սուլֆոնիլյուրա, ինչպես մեգլիտինիդները, կարող են ուժեղացնել ենթաստամոքսային գեղձի հորմոնի սեկրեցումը: Գլիտազոնները նվազեցնում են մարմնի դիմադրությունը նյութին և ճնշում են շաքարի ներքին արտադրությունը: Թմրանյութերը, ինչպիսիք են ալֆա-գլյուկոզիդազի ինհիբիտորները, կարող են քայքայել սննդի արտադրանքներից գլյուկոզայի կլանումը, միաժամանակ նվազեցնելով դրանց թռիչքը արյան պլազմայում:
Սրանք հակադիաբետիկ դեղեր են, որոնք կարող են ընդունվել բանավոր, առանց ներարկումների օգտագործման: Դրանք օգտագործվում են հիվանդության ընթացքի սկզբնական փուլերում `օգտագործված փոքր քանակությամբ դեղամիջոցներով և դրանց ցածր դեղաչափերով: Ամենից հաճախ օգտագործվում են պարկուճներ կամ պլանշետներ: Բերանի կառավարումը հարմար է հիվանդի համար, չի պահանջում լրացուցիչ հմտություններ և իրականացման պայմաններ:
2-րդ տիպի շաքարախտը նույնպես օգտագործվում է որպես ներարկում:Դա հնարավոր է, եթե հիվանդին անհրաժեշտ են ակտիվ նյութի մեծ չափաբաժիններ, ինչը հիվանդից պահանջում է մեծ քանակությամբ հաբեր վերցնել: Կառավարման այս ձևը ընդունելի է միջոցների նկատմամբ անհանդուրժող հիվանդների, ինչպես նաև աղեստամոքսային տրակտի ծանր խնդիրների դեպքում: Shownուցադրվում է հիվանդի հոգեկան խանգարման համար պարանտերային դեղամիջոցների օգտագործումը, որոնք խանգարում են ներսում հակաբիոտիկ նյութերի բնականոն օգտագործմանը:
Շաքարավազի իջեցնող դեղերի դասակարգումը, որը բաղկացած է ամենատարածված արդյունավետ բաղադրիչներից.
Բուժումը կարող է հիմնված լինել նատրիումի լեվոթիրոքսինի վրա:
- տոլբուտամիդ
- կարբամիդ,
- քլորպրոպամիդ
- գլիբենկլամիդ,
- գլիպիզիդ
- գլիկլազիդ
- glimepiride
- լեվոթիրոքսին նատրիում,
- metformin հիդրոքլորիդ,
- տիամազոլ,
- գլիցիդոն
- repaglinide.
Նույն կազմով շուկայում առկա դեղերը կարող են տարբեր անուններ ունենալ:
Սուլֆոնիլյուրաների նոր սերնդի ածանցյալ: Մասնակցում է ենթաստամոքսային գեղձի բետա բջիջների կողմից սեփական ինսուլինի վաղ արտադրությունը: Այն արդյունավետորեն հարթեցնում է արյան շաքարի բարձրացման գագաթները ՝ անընդհատ պահպանելով իր մակարդակը նույն արժեքներով: Բացի այդ, դրա վրա հիմնված դեղամիջոցը կարող է խանգարել թրոմբոզը և նվազեցնել շաքարախտի բարդությունների քանակը:
Նաև վերաբերում է սուլֆոնիլյուրայի բազմազանությանը, բայց այն կարող է օգտագործվել 1-ին տիպի շաքարախտի համար: Բարձրացնում է ինսուլինի արտազատումը ՝ ազդելով բետա բջիջների կալիումի ալիքների վրա: Դեղամիջոցի ազդեցությունը երկար չի տևում, և, հետևաբար, 5-8 ժամից հետո անհրաժեշտ է երկրորդ դեղաչափ: Գործիքը չի օգտագործվում լյարդի կամ երիկամների խախտման կամ խիստ դիաբետիկ ketoacidosis- ի խախտման համար:
Հիպոգլիկեմիկ դեղամիջոց, որը նույնական է վահանաձև գեղձի կողմից սեկրեցված վահանաձև հորմոնի համար: Այն օգտագործվում է տարբեր կազմի դեղերի հետ համատեղ և նպաստում է թիրախային բջիջների միջոցով գլյուկոզայի հետ մեկտեղ ինսուլինի ավելի լավ ձուլմանը: Այսպիսով, արյան մեջ շաքարի քանակը արագորեն ընկնում է: Այն հաճախ օգտագործվում է հիպերգլիկեմիկ կոմայի համար, քանի որ այն ունի արագ և նշանակալի ազդեցություն:
Պատկանում է biguanide խմբի դեղերի ցանկին և խանգարում է աղիների մեջ գլյուկոզի կլանմանը, խանգարում է լյարդում գլյուկագոնի ձևավորմանը: Սա օգնում է նվազեցնել ինսուլինի արտադրության անհրաժեշտությունը: Հարմար է այն հիվանդների համար, ովքեր գեր են overeating- ի պատճառով: Նյութը նորմալացնում է արյան լիպոպրոտենի հավասարակշռությունը ՝ կանխելով անոթային պատի աթերոսկլերոզի և խանգարումների զարգացումը:
Այն վահանաձև գեղձի հորմոն է խանգարող և օգտագործվում է հիպոգլիկեմիկ դեղամիջոցների չափից մեծ դոզայի դեպքում, սա հատկապես վերաբերում է նատրիումի լեվոթիրոքսինի օգտագործման մեծացմանը: Այս նյութի հիման վրա թմրանյութ գնելու համար ձեզ անպայման անհրաժեշտ է դեղատոմս, քանի որ այն ուժեղ դեղ է, որը եթե ոչ պատշաճ կերպով օգտագործվի, կարող է հանգեցնել ալերգիկ ռեակցիաների կամ նույնիսկ հիվանդի մահվան:
2-րդ տիպի շաքարախտի համար շաքարի իջեցնող դեղերի ակնարկ
2-րդ տիպի շաքարախտի համար շաքարի իջեցնող դեղերը կազմում են պաթոլոգիայի բուժման հիմքը: Բերանի ընդունման համար հիպոգլիկեմիկ գործակալները սահմանվում են այն դեպքում, երբ, դիետիկ թերապիայի օգնությամբ և ֆիզիկական ակտիվության նորմալացմամբ, հնարավոր չէ հասնել հիվանդության հատուցման: Շաքարավազի իջեցման բոլոր հաբերներն ունեն իրենց ցուցումները և օգտագործման առանձնահատկությունները, ինչը հաշվի է առնվում այն դեպքում, երբ դրանք նշանակվում են հատուկ հիվանդի մոտ:
Բերանի հիպոգլիկեմիկ դեղերի ցանկը ներառում է տասնյակ դեղեր: Շաքարը իջեցնելու հաբերը միշտ չէ, որ նշանակվում են անմիջապես: Հիվանդության վաղ փուլում գլյուկոզի ցուցանիշների նորմալացումը հաճախ հնարավոր է, եթե դիաբետիկը հավատարիմ մնա սահմանված դիետային թերապիային և ամեն օր իրականացնում է մի շարք ֆիզիկական վարժություններ:
Միայն հիվանդը բուժող էնդոկրինոլոգը կարող է պատշաճ կերպով ընտրել շաքարի իջեցման դեղեր: Պլանշետներ նշանակելիս հաշվի են առնվում հետևյալը.
- աղիքային կլանում,
- դեղամիջոցի ազդեցությունը,
- մարմնից ակտիվ նյութի արտանետման ժամանակահատվածը.
- դեղամիջոցի գործունեությունը ինսուլինի սեկրեցման փուլի հետ կապված,
- թմրամիջոցների հանդուրժողականություն. հաշվի առնել ապրելակերպը, միաժամանակյա հիվանդությունները,
- հաբերը սովորվելու հավանականությունը,
- որի միջոցով օրգաններն արտազատվում են բուժիչ բաղադրիչները `լյարդը կամ երիկամները,
- կողմնակի էֆեկտներ:
PSSP- ի գործողության մեխանիզմը (տերմինը վերաբերում է շաքարի իջեցման բանավոր դեղամիջոցներին) տարբեր խմբերից տարբեր է, քանի որ դրանք հիմնված են որոշակի բաղադրիչների վրա: Հիպոգլիկեմիկ հաբերներից շատերը նորմալացնում են գլյուկոզի մակարդակը հետևյալով.
- գեղձի կողմից ինսուլինի արտազատման խթանում,
- բարձրացնել արտադրված հորմոնի արդյունավետությունը,
- նվազեցնել շաքարի քանակը օրգաններում և արյան մեջ:
2-րդ տիպի շաքարախտի համար շաքարի իջեցնող հաբերների ճիշտ դասակարգումը օգնում է դրանց դասակարգմանը: Հատկացնել:
- սուլֆոնիլյուրա,
- բիգուանիդների խմբից դեղեր,
- ալֆա գլիկոզիդազի խանգարողներ,
- թիազոլինեդիոնի դեղեր,
- կավիդներ:
Շաքարի մակարդակը կայունացնելու համար հիվանդներին հաճախ տրվում է համակցված ռեժիմ `տարբեր խմբերից վերցնելով PSSP: Վերջին սերնդի դեղամիջոցները օժտված են մի շարք առավելություններով, համեմատած ավանդականների հետ, բայց դրանք ընտրելիս պետք է հաշվի առնել հիվանդության ընթացքի նրբությունները:
2-րդ տիպի շաքարախտի համար իջեցնող շաքարային դեղերի մեծ ցանկը ներառում է բիգուանիդներ `բանավոր նյութեր, որոնք խանգարում են լյարդից օրգաններ տեղափոխելու գլյուկոզի տեղափոխմանը և արագացնում են դրա կլանումը և խզումը մկանային հյուսվածքում: Նրանք չեն բարձրացնում սեփական հորմոնի սեկրեցումը:
Բիգուանիդները խանգարում են լիպոպրոտեինների և թթուների վերարտադրմանը, ինչը նվազեցնում է աթերոսկլերոտիկ փոփոխությունների առաջացումը: Միևնույն ժամանակ, քաշը նվազում է, ինչը հատկապես օգտակար է, եթե 2-րդ տիպի շաքարախտ ունեցող հիվանդը զարգացնում է ճարպակալում: Բիգուանիդների հետ բուժվելիս քաղցածություն չի զգացվում, ինչը նույնպես դրական ազդեցություն է ունենում դիետիկ թերապիայի պահպանման վրա:
Բիգուանիդների թերությունները ներառում են արյան մեջ թթուների կուտակում, ինչը հանգեցնում է ketoacidosis: Այս խմբի դեղամիջոցները արգելվում են օգտագործել, եթե առկա է սրտանոթային հիվանդությունների, սրտի կաթվածի, երիկամային և շնչառական անբավարարության պատմություն: Հակացուցված է շաքարավազը շտկելու համար հղիության բոլոր եռամսյակների ընթացքում, և եթե շաքարախտը տառապում է ալկոհոլիզմից:
Բիգուանիդների ակտիվ նյութը մետորֆինն է, դրա հիման վրա պատրաստվում են դեղահատերի մի քանի տեսակներ: Նրանց ցուցակը ներառում է.
- Գլյուկոֆագ: Շաքարավազի իջեցման արդյունքի հասնելու համար դեղը օգտագործվում է առանց ընդհատման: Վերցնելիս բացառվում է ալկոհոլի և էթանոլ պարունակող գործակալների օգտագործումը: Գլյուկոֆագը երկար ժամանակ պարունակում է երկարատև մետամորֆին:
- Բագոմետ: Կողմնակի ազդեցությունները ավելի հաճախ արձանագրվում են տարեց հիվանդների բուժման ընթացքում դեղը օգտագործելիս:
- Սիոֆոր: Sugarածր ածխաջրային դիետայի հետ միասին շաքարի իջեցնող դեղամիջոցը օգնում է արագ նվազեցնել քաշը:
- Metformin Acre. Դեղամիջոցի ամբողջական բուժական գործունեությունը ձեռք է բերվում երկու շաբաթվա ընթացքում կիրառվելուց հետո:
Բիգուանիդները շաքարի կտրուկ անկում չեն առաջացնում, բայց յուրաքանչյուր հիվանդի համար դեղաչափը ընտրվում է անհատապես:
Սուլֆոնիլյուրայի հետ հիպոգլիկեմիկ բանավոր դեղամիջոցների գործողությունը հիմնված է գեղձի կղզիների բջիջների աշխատանքը խթանելու վրա, ինչը, որպես արդյունք, ուժեղացնում է ինսուլինի արտադրությունը: Միևնույն ժամանակ, դեղորայքը.
- բարելավել հյուսվածքային ընկալիչների զգայունությունը հորմոնի նկատմամբ,
- արգելակել գլյուկոգենեզը `դիետիկ ճարպերից, սպիտակուցներից գլյուկոզի ձևավորումը,
- կասեցնել ենթաստամոքսային գեղձում տեղակայված ալֆա բջիջների գործունեությունը և պատասխանատու են գլյուկագոնի սեկրեցման համար - ինսուլինի համեմատ հակառակ գործողությամբ հորմոն,
- խանգարել լյարդի բջիջներից գլյուկոզա պարունակող նյութերի ազատմանը:
Սուլֆոնիլյուրայի վերջին հիպոգլիկեմիկ գործակալները լայնորեն օգտագործվում են շաքարախտով հիվանդների բուժման մեջ: Հնարավոր կողմնակի բարդություններից առավել հաճախ դրսևորվում են սրտխառնոցը, մարսողական խանգարումները, դիսբիոզը, գլխացավերը և երիկամների խանգարումը: Հակացուցված է նշանակման համար.
- հիվանդների մարմնի քաշի առաջանցիկ նվազումով,
- սուր վարակների և վիրաբուժական միջամտության միջոցով.
- երիկամների և լյարդի ծանր հիվանդություններով:
Դրանք օժտված են տերատոգեն ազդեցություններով, հետևաբար, նախատեսված չէ հղի կանանց համար: Սուլֆոնիլյուրայի խումբը ներառում է.
- Քլորպրոպամիդ: Հիպոգլիկեմիկ ազդեցության տևողությունը 24 ժամ է:
- Գլիբենկլամիդ: Այն օգտագործվել է շաքարախտի բուժման մեջ քսաներորդ դարի կեսերից:
- Մանինիլ: Համառ հիպոգլիկեմիկ ազդեցության հասնելու համար պլանշետները խմվում են ամեն օր միևնույն ժամանակ:
- Գլիպիզիդ: Զգուշացում նշանակվում է թուլացած հիվանդների նկատմամբ:
- Գլիկլազիդ: Հիպոգլիկեմիան կանխելու համար խորհուրդ է տրվում պարբերաբար ուտել, դուք չեք կարող հետևել խիստ սննդակարգին:
Չափից մեծ դոզան հանգեցնում է հիպոգլիկեմիայի: Սուլֆոնիլյուրայի ածանցյալները անարդյունավետ են, եթե բետա բջիջների մեծ մասը արդեն մահացել է: Դիետան հավատարիմ մնալու ընթացքում: Անհայտ պատճառներով, որոշ հիվանդների մոտ սուլֆանլուրիան չի առաջացնում հիպոգլիկեմիկ հատկություն:
Գլլինդները խթանող ազդեցություն են ունենում գեղձի բետա բջիջների վրա: Թմրանյութերը օգնում են կայունացնել արյան մեջ գլյուկոզի մակարդակը, մարմնում մարմնի կտրուկ անկման ռիսկը, համեմատած սուլֆիլիլյուրայի դեղերի հետ, շատ ավելի ցածր է:
Գլլինդները շաքարախտի համար խորհուրդ են տրվում այն հիվանդների մոտ, որոնց արյան շաքարը բարձրանում է սննդի հետ կապված կարևոր ցուցանիշների: Խմեք դրանք սնունդից առաջ օրը երեք անգամ:
Շաքարավազի իջեցնող հատկությունները նման են սուլֆիլիլյուրայի ածանցյալներին, անտեղի է այս երկու խմբերից միաժամանակ օգտագործել հաբեր:
Դրանք օգտագործելիս քաշի ձեռքբերում չկա. Բժիշկները նախընտրում են նրանց նշանակել II տիպի դիաբետիկներ, որպես շաքարի իջեցնող դեղեր: Նախատեսված գլինիդների երկարատև օգտագործմամբ, դրանց հիպոգլիկեմիկ հատկությունները նվազում են:
Կավլիզների ցանկը ներառում է երկու դեղամիջոց.
Առաջինը պարունակվում է Novonorm հաբերում, երկրորդը `Starlix- ում: Repaglinide- ը, ի տարբերություն նատեգլինիդների, իջեցնում է հիպերգլիկեմիան, որը հայտնվում է, եթե շաքարախտով հիվանդը երկար սոված է:
Glinids- ը տարիքային սահմանափակումներ չունի, դրանք հաճախ սահմանվում են այլ PRSP- ների հետ միասին: Օգտագործեք դրանք զգուշորեն, եթե կա լյարդի հիվանդություն: Մի նշանակեք այս դեղերը ինսուլինից կախված շաքարախտի համար:
Thiazolidinediones- ը կամ այլապես glitazones- ը բարելավում են հյուսվածքների ընկալիչների զգայունությունը ինսուլինի նկատմամբ: Գլյուկոզայի վերարտադրությունը ճնշվում է, և միևնույն ժամանակ ավելանում է դրա սպառումը: Կա ապացույց, որ գլիտազոնները ի վիճակի են նվազեցնել սրտի և արյան անոթների պաթոլոգիաների զարգացման ռիսկը: Բայց, չնայած դրան, թիազոլինեդիոնները հազվադեպ են նշանակվում շաքարախտով հիվանդների բուժման ժամանակ, քանի որ թերապիայի բոլոր փուլերում նրանք կարող են.
- Հանգստացեք մարմնի քաշի բարձրացմանը, որը հիմնականում պայմանավորված է մարմնում հեղուկի կուտակումով: Էդեման հաճախ հրահրում է սրտի անբավարարության առաջացումը:
- Նպաստել կոտրվածքների առաջացմանը: Գլիտազոններ վերցնելիս ոսկրային հյուսվածքը նոսրացվում է, դրա խտությունը նվազում է, իսկ աննշան վնասվածքը հանգեցնում է ճեղքի: Հետևաբար, դեղերը չեն նախատեսվում դաշտանադադարի դեպքում կանանց համար, կամ եթե հիվանդը հայտնաբերել է ռիսկի գործոններ:
- Էկզեմա առաջացնելու համար: Որոշ հիվանդների գլիտազոնների բուժման ընթացքում գրանցվել են մաշկի փոփոխություններ:
Թիազոլինեդիոնների ցանկում ներառված են Ռոզիգլիտազոնը (Ավանդիա, Ռոգլիտ) և Պիոգլիտազոնը (Actos, Diaglitazone): Օգտագործվում է երիկամների անբավարարության համար:
Բժշկական ուսումնասիրությունների համաձայն, ալֆա-գլյուկոզիդազի ինհիբիտատորների շաքարային իջեցնող ազդեցությունը կապված է աղում սննդի ածխաջրածին բաղադրիչների թուլացման հետ: Արդյունքում, հիպերգլիկեմիան չի զարգանում: Ֆերմենտի ինհիբիտորները չեն բարձրացնում մարմնի քաշը, բայց դրանք ունենում են կողմնակի բարդություններ.
- մարսողություն,
- գազի ձևավորման ավելացում,
- լուծ
Անցանկալի ռեակցիաները հնարավոր է խուսափել, եթե հետևեք ընդունելության կանոններին: Ալֆա գլյուկոզիդազի ինհիբիտատորներով բուժումը սկսվում է փոքր չափաբաժիններով: Շաքարավազի իջեցման հաբերը վերցվում են սնունդով, խորհուրդ է տրվում հետևել դիետային `սահմանափակել վատ մարսված ածխաջրերի ընդունումը: Դոզան ավելանում է աստիճանաբար `շաբաթական մինչև 25 մգ:Inhibitor- ների ճիշտ օգտագործմամբ, կողմնակի բարդությունները կրճատվում են, սովորաբար դա տեղի է ունենում մեկ ամսվա ընթացքում:
Ֆերմենտային խանգարող նյութերի ակտիվ նյութը ախարբոզն է, դրա հիման վրա արտադրվում են Vogliboz, Miglitol, Glyukobay դեղամիջոցները:
Նոր սերնդի հիպոգլիկեմիկ դեղերը խիստ արդյունավետ են և քիչ կողմնակի բարդություններ ունեն: Դիպրեպտիդիլ պեպտիդազի ինհիբիտորներն ընդգրկված են դրանց ցանկում. Դրանց ազդեցության ներքո ակտիվանում է ինսերտինի արտադրությունը, հորմոն, որը ազդում է ինսուլինի ձևավորման վրա:
Հիպոգլիկեմիկ գործակալների նոր սերունդ օգտագործվում է ինչպես ինքնուրույն, այնպես էլ այլ PRSP- ների հետ համատեղ: Չեն հանգեցնում քաշի ավելացմանը, լավ են հանդուրժվում երկարատև թերապիայի միջոցով: Ներկայացուցիչներ.
- Uանուվիուս: 25, 50 կամ 100 մգ դեղաչափով դեղահատեր վերցվում են օրվա ընթացքում մեկ անգամ ուտելուց կամ անմիջապես հետո: Januvia- ն ուժեղացնում է ինսուլինի սեկրեցումը միայն այն դեպքում, եթե մարմնում շաքարավազը բարձրացվի: Հետևաբար, դեղը վերցնելուց հետո հիպոգլիկեմիայի վտանգ չկա: Դեղամիջոցի օգտագործումը կարող է լինել ոչ միայն շաքարախտի բուժումը, այլև դիաբետիկ բարդությունների կանխարգելումը:
- Գալվուս: Բարձրացնում է պոլիպեպտիդների սեկրեցումը, մեծացնում է կղզու բջիջների զգայունությունը: Արդյունավետ, դիտարկելով ֆիզիկական գործունեության ռեժիմը և դիետիկ թերապիան:
Շաքարի իջեցման ժամանակակից հաբերների դասակարգումը ներառում է նաև այլընտրանքային դեղեր: Դրանք ներառում են DiabeNot- ը: Բնական դեղամիջոցը, որը ստեղծվել է բույսերի բաղադրիչների հիման վրա, նպաստում է.
- բետա բջիջների ակտիվացում,
- նյութափոխանակության գործընթացների նորմալացում,
- մաքրող ավիշ և արյուն,
- անձեռնմխելիության ամրապնդում:
Կլինիկական հետազոտությունները ապացուցել են, որ DiabeNot- ը նվազեցնում է շաքարը մարմնում և կանխում է բարդությունները: Բուժումն ընդունելը վերականգնում է ենթաստամոքսային գեղձի և լյարդի բջիջների աշխատանքը, չի առաջացնում անբարենպաստ ռեակցիաներ: Պարկուճները վերցվում են օրական երկու անգամ:
Հղիության սկսվելուց հետո PSSP- ի բուժումը հակացուցված է կանանց համար: Թմրամիջոցների շաքարի իջեցնող բաղադրիչների մեծ մասը ներթափանցում է պլասենցիան, ինչը կարող է բացասաբար ազդել պտղի զարգացման վրա:
Հայեցակարգից հետո շաքարախտով հիվանդները տեղափոխվում են ինսուլինային թերապիա: Հորմոնն ընտրվում է համապատասխան դեղաչափով, որն օգտագործվում էր նախկինում PSSP- ով:
Անհրաժեշտ է մշտապես վերահսկել շաքարի ցուցանիշները, մի հղի կին պետք է պարբերաբար արյան և մեզի թեստեր իրականացնի: Երեխա կրելու ժամանակ շաքարախտի ընթացքը նույնպես կախված է սննդակարգից և ֆիզիկական գործունեության օգտագործումից:
Իդեալում, շաքարախտով հիվանդ կանայք պետք է նախօրոք պլանավորեն իրենց հղիությունը:
- Հիպոգլիկեմիկ գործակալների տերատոգեն հատկությունը հստակ դրսևորվում է հայեցակարգից հետո առաջին շաբաթներին, ինչը հանգեցնում է սաղմի մահվան:
- Եթե կինը պլանավորում է երեխա ծնել, հաճախող բժիշկը կարող է նրան նախօրոք տեղափոխել ինսուլինային թերապիա:
Շաքարային դիաբետով հիվանդների համար շաքարի իջեցնող դեղամիջոցները ընտրվում են բժշկի կողմից: Նրանց անկախ ընտրությունը դժվար է և դառնում է անցանկալի բարդությունների պատճառ: Բուժման սկզբնական փուլում հիվանդը պետք է ուշադիր հետևի իր առողջությանը, անընդհատ անցկացնել գլյուկոմետրիա: Հիպոգլիկեմիկ գործակալների նշանակումը դիետայի վերացման նշան չէ: Եթե դիետայի սահմանափակումները չեն պահպանվում, ապա PSSP- ի բուժումը օգուտ չի բերի:
Նման դեղամիջոցներն ուղղված են մարդու արյան մեջ գլյուկոզի մակարդակի ուղղակիորեն իջեցմանը:
Հիպոգլիկեմիկ դեղերը, ներառյալ դրանց անալոգները, ունեն գործողության մեկ մեխանիզմ: Ինսուլինը սկսում է կապվել ընկալիչների հետ ՝ դրանով իսկ ազդելով գլյուկոզի նյութափոխանակության վրա: Այս դեղերը կարող են ազդել նաև ենթաստամոքսային գեղձի վրա:
Բոլոր հիպոգլիկեմիկ դեղերը պայմանականորեն բաժանվում են մի քանի խմբերի: Նկատի ունեցեք, որ յուրաքանչյուր խումբ ունի իր առանձնահատկությունները, ուստի դեղամիջոցի գործողության սպեկտրը կարող է տարբեր լինել.
- Ամենատարածված խումբը սուլֆոնիլյուրաներն են: Այս խումբը բաժանված է մի քանի սերունդների (I, II և III սերունդ):
- Երկրորդ խումբը ալֆա-գլյուկոզիդազի խանգարող միջոց է, այն ներառում է ավելի քիչ դեղեր, քան առաջին խումբը: Այս խումբը, ի տարբերություն առաջինի, ունի հեպարին հանդուրժողականություն:
- Երրորդ խումբը մեգլիտինիդներն են: Հաճախ, այս խմբի փոխարեն, նախատեսված են բենզոաթթու պարունակող դեղերի անալոգներ:
- Չորրորդ խումբը բիգուանիդներն են:
- Հինգերորդը `տիազոլինեդիոնեսը:
- Եվ վեցերորդ խումբը incretinomimetics է:
Թմրամիջոցների յուրաքանչյուր խումբ ունի իր գործողությունների սպեկտրը: Չնայած այն հանգամանքին, որ հիպոգլիկեմիկ դեղերի անալոգները գործնականում ունեն նման կազմ, դրանք կարող են ազդել հիվանդի մարմնի վրա տարբեր եղանակներով: Հետեւաբար, նախքան ինքնուրույն դեղամիջոցը անալոգային փոխարինելը, անհրաժեշտ է լուրջ խորհրդակցություններ ունենալուց խուսափելու համար դիմել բժշկի:
Glidiab հաբեր 80 մգ, փաթեթ 60 հաբեր (գինը - 130 ռուբլի)
Glimepiride հաբեր 2 մգ, 30 հաբեր փաթեթ (գինը - 191 ռուբլի)
L-thyroxine հաբեր 100 մկգ, 100 հաբեր փաթեթ (գինը - 69 ռուբլի)
Պլանշետներ L-Thyroxine 50 Berlin-Chemie 50 մկգ, 50 հաբեր փաթեթ (գինը - 102,5 ռուբլի)
L-thyroxine 100 հաբեր Berlin-Chemie 100 մկգ, 100 դեղահատ փաթեթ (գինը - 148,5 ռուբլի)
L-thyroxine 150 հաբեր Berlin-Chemie 150 մկգ, 100 հաբեր փաթեթ (գինը - 173 ռուբլի)
Պլանշետներ Metformin 1 գ, 60 դեղահատ մեկ տուփի համար (գինը - 250.8 ռուբլի)
Պլանշետներ Metformin Canon 850 մգ, փաթեթ 30 հաբեր (գինը - 113,7 ռուբլի)
Պլանշետներ Metformin MV-Teva 500 մգ, 30 հաբեր փաթեթ (գինը - 135,2 ռուբլի)
Պլանշետներ Tyrosol 5 մգ, փաթեթ 50 հաբեր (գինը - 189,2 ռուբլի)10 մգ, փաթեթ 50 հաբեր (գինը - 370.8 ռուբլի)
Շաքարախտով բուժումը պետք է լինի համապարփակ. Դիետան, հիպոգլիկեմիկ դեղերը, վարժությունը և ինսուլինը, եթե նշված է: Ներկայումս կան բազմաթիվ տարբեր դեղեր, որոնք իջեցնում են արյան շաքարը: Հորս մոտ ախտորոշվել է շաքարախտ: Սկզբում Սիոֆորը նշանակվեց, բայց դեղը ցանկալի ազդեցություն չուներ, դիմեց էնդոկրինոլոգին: Բժիշկը նշանակեց Metformin- ը: հայրը շատ ավելի լավ էր զգում:
Այստեղ ես լիովին համաձայն եմ: Պատահաբար հայտնաբերելով նրա հիվանդությունը, ցուցմունքները ծեծի են ենթարկել 14 մմոլ / լ: Նա սկսեց Metformin և վիտամիններ ընդունել, Halvus- ը փորձեց մի քանի անգամ վերցնել, վատ ազդեցություն թողեց, մի կողմ դրվեց: Դիետան և ֆիզիկական գործունեությունը, ալկոհոլից հրաժարվելը և ծխելը պարտադիր են:
2-րդ տիպի շաքարախտով ես փորձեցի շաքարի իջեցնող շատ դեղեր, ներառյալ Glucofage, Siofor և Tyrosol: Բայց նրանցից յուրաքանչյուրը չէր կարող անել առանց կողմնակի բարդությունների: Բացի այդ, նա վերջերս մեծ քաշ է հավաքել, և նման հիվանդությամբ նետվելը շատ դժվար է: Էնդոկրինոլոգը նշանակեց Metformin: Գործնականում կողմնակի բարդություններ չեն լինում, բացառությամբ վերցնելուց հետո մի փոքր սրտխառնոցի: Ուրախ եմ, որ սա ներքին դեղամիջոց է և բավականին էժան: Շաքարի մակարդակը լավ է կայունանում, դրանք նաև նպաստում են քաշի նորմալացմանը:
Համաձայն եմ, որ շաքարախտի բուժման գործընթացում անհրաժեշտ է խստորեն պահպանել ցածր ածխաջրածնային դիետան, և հրամայական է, որ հաբերի ընդունումը կապված լինի դիետայի հետ: Ես պատահել եմ, որ փորձել եմ շաքարի իջեցնող շատ տարբեր դեղեր: Սա Սիոֆորն է, և Տիրոքսոլը, և անգամ Դիաբետոնը: Եվ իսկապես, յուրաքանչյուր դեղամիջոց ունի իր առավելություններն ու թերությունները: Հիմա ես վերցնում եմ Acarbose- ն: Ես հաբեր եմ խմում սննդով, դրանք բավականին լավ հանդուրժվում են, դրանք կողմնակի բարդություններ չեն առաջացնում: Եվ ամենակարևորը `ի տարբերություն շաքարի իջեցնող այլ դեղամիջոցների, դրանք չեն նպաստում ավելորդ ֆունտ ձեռք բերելուն, ինչը կարևոր է ինձ համար:
Ֆադեևա, Անաստասիայի դիաբետ: Կանխարգելում, բուժում, սնուցում / Անաստասիա Ֆադեևա: - Մ .: Գիրք պահանջարկի մասին, 2011. - 176 գ.
Karpova E.V. Շաքարախտի կառավարում: Նոր հնարավորություններ, Քվորում - Մ., 2011. - 208 էջ:
Ալեշին Բ.Վ. Գիթերի հիվանդություն և գաստերի հիվանդության պաթոգենեզի զարգացում, Ուկրաինայի ԽՍՀ պետական բժշկական հրատարակչություն - Մ., 2016. - 192 էջ:

Թույլ տվեք ինքս ներկայացնել: Իմ անունը Ելենա է: Ավելի քան 10 տարի աշխատել եմ որպես էնդոկրինոլոգ: Ես հավատում եմ, որ ես ներկայումս իմ ոլորտում պրոֆեսիոնալ եմ և ցանկանում եմ օգնել կայքի բոլոր այցելուներին լուծել բարդ և ոչ այնքան առաջադրանքներ: Կայքի համար նախատեսված բոլոր նյութերը հավաքվում և մանրակրկիտ մշակվում են, որպեսզի հնարավորինս փոխանցվեն բոլոր անհրաժեշտ տեղեկատվությունը: Նախքան այն, ինչ նկարագրված է կայքում, միշտ անհրաժեշտ է մասնագետների հետ պարտադիր խորհրդատվություն:
Հիպոգլիկեմիկ դեղեր. Հիպոգլիկեմիկ գործակալների ակնարկ
Դիաբետից և դրա ախտանիշներից ազատվելու համար օգտագործվում են հատուկ դեղամիջոցներ, որոնք ուղղված են հիվանդ մարդու արյան մեջ շաքարի մակարդակի իջեցմանը: Նման antidiabetic (hypoglycemic) գործակալները կարող են լինել parenteral օգտագործման համար, ինչպես նաև բանավոր:
Բերանի հիպոգլիկեմիկ հիպոգլիկեմիկ դեղերը սովորաբար դասակարգվում են հետեւյալ կերպ.
- sulfonylurea ածանցյալները (սրանք Glibenclamide, Glikvidon, Gliklazid, Glimepirid, Glipizid, Chlorpropamide),
- ալֆա գլյուկոզիդազի խանգարող միջոցներ («Acarbose», «Miglitol»),
- meglitinides (Nateglinide, Repaglinide),
- biguanides («Metformin», «Buformin», «Fenformin»),
- thiazolidinediones (Pioglitazone, Rosiglitazon, Tsiglitazon, Englitazon, Troglitazon),
- incretinomimetics:
2-րդ տիպի շաքարախտի բուժման մեջ համակցված թերապիա բերանի հիպոգլիկեմիկ գործակալների հետ
2-րդ տիպի շաքարախտը (DM) քրոնիկ, առաջադեմ հիվանդություն է, որը հիմնված է ծայրամասային ինսուլինի դիմադրության և ինսուլինի սեկրեցիայի խանգարման վրա: 2-րդ տիպի շաքարախտով նկատվում է մկանների, ճարպային հյուսվածքի, ինչպես նաև լյարդի հյուսվածքի դիմադրություն ինսուլինի գործողությանը:
Մկանային հյուսվածքի ինսուլինի դիմադրությունն ամենավաղ և, հնարավոր է, գենետիկորեն որոշված թերությունն է, ինչը շատ ավելի առաջ է տիպի 2 շաքարախտի կլինիկական դրսևորումից: Մկանային գլիկոգենի սինթեզը շատ կարևոր դեր ունի ինսուլինից կախված գլյուկոզայի ընդունման գործընթացում ինչպես նորմալ, այնպես էլ 2-րդ տիպի շաքարախտի մեջ: Այնուամենայնիվ, գլիկոգենի թույլ սինթեզը երկրորդական է գլյուկոզի տրանսպորտի և ֆոսֆորիլացման թերությունների համար:
Ինսուլինի գործողության խախտումը լյարդում բնութագրվում է գլյուկեոգենեզի պրոցեսների վրա դրա արգելակող ազդեցության բացակայությամբ, լյարդի մեջ գլիկոգենի սինթեզի նվազմամբ և գլիկոգենոլիզացման գործընթացների ակտիվացմամբ, ինչը հանգեցնում է լյարդի կողմից գլյուկոզի արտադրության աճին (R. A. DeFronzo Lilly Lecture, 1988):
Մեկ այլ օղակ, որը նշանակալի դեր է խաղում հիպերգլիկեմիայի զարգացման մեջ, յուղոտ հյուսվածքի դիմադրությունն է ինսուլինի գործողությանը, այն է `ինսուլինի հակատիպային ազդեցությանը դիմադրություն: Ինսուլինի անկարողությունը `լիպիդային օքսիդացումը խանգարելու համար, հանգեցնում է մեծ քանակությամբ անվճար ճարպաթթուների (FFA) ազատմանը: FFA մակարդակի բարձրացումը խանգարում է գլյուկոզի փոխադրմանը և ֆոսֆորիլացմանը և նվազեցնում է գլյուկոզի օքսիդացումը և մկանային գլիկոգենի սինթեզը (Մ. Մ. Հեննես, E. Շրագո, Ա. Կիսեբահ, 1998):
Ինսուլինի դիմադրության վիճակը և 2-րդ տիպի շաքարախտի զարգացման բարձր ռիսկը բնորոշ են շնչահեղձի հյուսվածքային, այլ ոչ թե ծայրամասային բաշխվածության, այլ տեսք ունեցող հիվանդներին: Դա պայմանավորված է visceral adipose հյուսվածքի կենսաքիմիական բնութագրերով. Այն թույլ է արձագանքում ինսուլինի հակատիպային ազդեցությանը: Ուռուցքային նեկրոզի գործոնի սինթեզի աճ է նկատվել visceral adipose հյուսվածքի մեջ, ինչը նվազեցնում է ինսուլինի ընկալիչի տիրոսին կինազայի ակտիվությունը և ինսուլինի ընկալիչի ենթամետրի սպիտակուցների ֆոսֆորիլացումը: Որովայնի տիպի ճարպակալման մեջ ադիպոցիտների հիպերտրոֆիան հանգեցնում է ինսուլինի ընկալիչի մոլեկուլի կազմաձևման փոփոխության և ինսուլինի հետ նրա կապի խզմանը:
Ինսուլինի դիմադրությունը բջիջների անբավարար կենսաբանական պատասխանն է ինսուլինի գործողությանը ՝ արյան մեջ դրա բավարար կոնցենտրացիայով: Հյուսվածքների ինսուլինի դիմադրությունը հայտնվում է շաքարախտի զարգացումից շատ առաջ և ազդված է գենետիկական և շրջակա միջավայրի գործոնների (կենսակերպի, դիետայի) վրա:
Քանի դեռ ենթաստամոքսային գեղձի β- բջիջները ի վիճակի են արտադրել բավարար ինսուլին `այդ թերությունները փոխհատուցելու և հիպերինսուլինեմիայի վիճակը պահպանելու համար, հիպերգլիկեմիան բացակայում է: Այնուամենայնիվ, երբ β- բջիջների պաշարները սպառվում են, տեղի է ունենում հարաբերական ինսուլինի անբավարարության վիճակ, որը դրսևորվում է արյան գլյուկոզի աճով և շաքարախտի դրսևորմամբ:Ուսումնասիրությունների արդյունքների համաձայն (Levy et al., 1998), 2-րդ տիպի շաքարային դիաբետ ունեցող հիվանդների մոտ, ովքեր միայն դիետան են, հիվանդության սկզբից 5-7 տարի անց տեղի է ունենում β-բջիջների գործառույթի զգալի նվազում, իսկ ինսուլինի նկատմամբ հյուսվածքների զգայունությունը գործնականում չէ: փոխվում է: Բ-բջջային ֆունկցիայի առաջանցիկ անկման մեխանիզմը ամբողջությամբ չի հասկացվում: Մի շարք ուսումնասիրություններ ցույց են տալիս, որ β- բջիջների վերականգնման նվազումը և ապոպտոզի հաճախականության աճը գենետիկորեն որոշված խանգարումների հետևանք են: Հնարավոր է, հիվանդության վաղ շրջանում ինսուլինի չափազանց մեծ սեկրեցումը նպաստում է β-բջիջների մահվան կամ ամիլինի միաժամանակ ավելորդ սեկրեցիայի (ամիլոիդային պոլիպեպտիդ, որը սինթեզվում է պրինսուլինի հետ միասին) կարող է հանգեցնել կղզիների ամիլոիդոզին:
2-րդ տիպի շաքարախտով դիտվում են ինսուլինի սեկրեցիայի հետևյալ թերությունները.
- գլյուկոզի ինսուլինի սեկրեցման առաջին փուլի կորուստ կամ էական նվազում,
- ինսուլինի սեկրեցիայի նվազեցված կամ ոչ պատշաճ մակարդակ,
- ինսուլինի թոքային սեկրեցիայի խախտում (նորմալ է, որ բազալային ինսուլինի պարբերական տատանումներ 9-14 րոպեանոց ժամանակահատվածներով),
- proinsulin- ի ավելացված սեկրեցիա,
- գլյուկոզի և լիպոտոքսիկության պատճառով ինսուլինի սեկրեցիայի հետադարձելի նվազում:
2-րդ տիպի շաքարախտի բուժման մարտավարությունը պետք է ուղղված լինի հիվանդության հիմքում ընկած պաթոգենետիկ գործընթացների նորմալացմանը, այսինքն ՝ ինսուլինի դիմադրության նվազեցմանը և β- բջիջների գործառույթի բարելավմանը:
Շաքարախտի բուժման ընդհանուր միտումները.
- վաղ ախտորոշում (գլյուկոզի հանդուրժողականության խանգարման փուլում),
- գլիկեմիայի թիրախների վաղաժամ ձեռքբերմանն ուղղված ագրեսիվ բուժման մարտավարություն,
- համակցված թերապիայի գերակշռող օգտագործումը,
- ակտիվ ինսուլինային թերապիա `ածխաջրերի նյութափոխանակության փոխհատուցմանը հասնելու համար:
2-րդ տիպի շաքարախտի փոխհատուցման ժամանակակից չափանիշները, որոնք առաջարկվել են 2005 թվականին Շաքարախտի միջազգային ֆեդերացիայի եվրոպական տարածաշրջանի կողմից, ենթադրում են գլիցեմիա ծոմ պահելը 6.0 մմոլ / լ-ից ցածր, իսկ 8 մմոլ / լ-ից ցածր ուտելուց հետո 2 ժամ հետո ՝ գլիկացված HbA1c հեմոգլոբինից ցածր ՝ 6,5% -ից ցածր: , նորմոլիպիդեմիա, 140/90 մմ RT- ից ցածր արյան ճնշում: Արվեստ., Մարմնի զանգվածի ինդեքսը 25 կգ / մ 2-ից ցածր: UKPDS- ի արդյունքները թույլ են տվել եզրակացնել, որ 2-րդ տիպի շաքարախտի բարդությունների զարգացման և առաջընթացի ռիսկը և հիվանդության կանխատեսումը ուղղակիորեն կախված են գլիկեմիկ հսկողության որակից և HbA1c- ի մակարդակից (I. M. Stratton, A. L. Adler, 2000):
Ներկայումս ինսուլինի դիմադրության շտկման համար կան ոչ դեղաբանական և դեղաբանական մեթոդներ: Ոչ դեղաբանական մեթոդները ներառում են ցածր կալորիականությամբ դիետա, որն ուղղված է մարմնի քաշի նվազեցմանը և ֆիզիկական ակտիվությանը: Քաշի կորստին կարելի է հասնել հետևել ցածր կալորիականությամբ սննդակարգին, որը պարունակում է 30% -ից պակաս ճարպ, 10% -ից պակաս հագեցված ճարպ և օրվա ընթացքում ավելի քան 15 գ / կգ մանրաթել, ինչպես նաև կանոնավոր վարժություններ անցկացնելու միջոցով:
Հիվանդներին կարող է առաջարկվել չափավոր ինտենսիվության կանոնավոր աերոբիկ ֆիզիկական գործունեություն (քայլում, լող, հարթ դահուկներ, հեծանվավազք), որը տևում է 30-45 րոպե շաբաթական 3-ից 5 անգամ, ինչպես նաև ֆիզիկական վարժությունների ցանկացած իրատեսական հավաքածու (J. Eriksson, S. Taimela, 1997): Զորավարժությունները խթանում են ինսուլինի անկախ գլյուկոզի կլանումը, մինչդեռ գլյուկոզի կլանման արդյունքում վարժությունների արդյունքում բարձրացումը անկախ է ինսուլինի գործողությունից: Ավելին, վարժությունների ժամանակ արյան մեջ ինսուլինի մակարդակի պարադոքսալ անկում է նկատվում: Մկանի գլյուկոզի կլանումը մեծանում է, չնայած ինսուլինի մակարդակի անկմանը (N. S. Peirce, 1999):
Դիետան և ֆիզիկական գործունեությունը կազմում են այն հիմքը, որի վրա հիմնված է 2-րդ տիպի շաքարախտով հիվանդների բուժումը և 2-րդ տիպի շաքարախտի բուժման անհրաժեշտ բաղադրիչն է `անկախ հիպոգլիկեմիկ թերապիայի տեսակից:
Թմրամիջոցների թերապիան սահմանվում է այն դեպքերում, երբ դիետիկ միջոցները և 3 ամսվա ընթացքում ֆիզիկական ակտիվության բարձրացումը թույլ չեն տալիս հասնել բուժման նպատակին:Կախված գործողության մեխանիզմներից, բանավոր հիպոգլիկեմիկ դեղերը բաժանվում են երեք հիմնական խմբերի.
- բարելավելով ինսուլինի սեկրեցումը (secretogens).
- երկարատև գործողություն - 2-րդ և 3-րդ սերնդի սուլֆոնիլյուրեների ածանցյալներ `գլիկազիդ, գլիկիդոն, գլիբենկլամիդ, գլիմերպիդ,
- կարճ գործողություն (prandial կարգավորիչներ) - glinides: repaglinide, nateglinide,
- տիազոլինեդիոններ `պիոգլիտազոն, ռոսիգլիտազոն,
Բերանի հակաբիոտիկ մոնոթերապիան ուղղակիորեն ազդում է 2-րդ տիպի շաքարախտի պաթոգենեզում առկա հղումներից միայն մեկի վրա: Շատ հիվանդների դեպքում այս բուժումը չի ապահովում արյան գլյուկոզի մակարդակի բավարար երկարատև վերահսկողություն, և անհրաժեշտ է համակցված թերապիա: Ըստ UKPDS- ի (R. C. Turner et al., 1999 թ.), Բուժումը սկսվելուց 3 տարի անց բանավոր հիպոգլիկեմիկ դեղամիջոցներով մոնոթերապիան արդյունավետ էր միայն հիվանդների 50% -ում, իսկ 9 տարի անց միայն 25% -ի դեպքում: Սա հանգեցնում է համակցված թերապիայի տարբեր ռեժիմների նկատմամբ աճող հետաքրքրության:
Համակցված թերապիան իրականացվում է առավելագույն դոզանով սահմանված առաջին շաքարավազը իջեցնող առաջին դեղամիջոցով մոնոթերապիայի ձախողման դեպքում: Խորհուրդ է տրվում օգտագործել դեղերի համադրություն, որոնք ազդում են ինչպես ինսուլինի սեկրեցման, այնպես էլ ծայրամասային հյուսվածքների զգայունության վրա ինսուլինի գործողությունների նկատմամբ:
Առաջարկվող դեղերի համակցություններ.
- սուլֆոնիլյուրայի ածանցյալներ + բիգուանիդներ,
- սուլֆոնիլյուրայի ածանցյալներ + տիազոլեդինիոններ,
- glinides + biguanides,
- գլինիդներ + տիազոլինեդիոններ,
- biguanides + thiazolidinediones,
- ակարբոզ + հիպոգլիկեմիկ ցանկացած դեղամիջոց:
Ինչպես ցույց են տվել ուսումնասիրությունների արդյունքները, գլիկոզիլացված հեմոգլոբինի առավելագույն նվազումը երկու բանավոր դեղամիջոցներով համակցված թերապիայի ընթացքում չի գերազանցում 1.7% -ը (J. Rosenstock, 2000): Ածխաջրածին նյութափոխանակության փոխհատուցման հետագա բարելավումը կարելի է իրականացնել երեք դեղերի համադրություն օգտագործելով կամ ինսուլին ավելացնելով:
Համակցված թերապիա նշանակելու մարտավարությունը հետևյալն է.
- Սկզբնապես, շաքարավազը իջեցնող առաջին դեղամիջոցի հետ մենապարության ընթացքում, անհրաժեշտության դեպքում, մեծացրեք դոզան մինչև առավելագույնը:
- Եթե թերապիան անարդյունավետ է, դրան ավելացրեք մեկ այլ խմբի դեղամիջոց ՝ միջին բուժական դոզանով:
- Անբավարար արդյունավետությամբ `կոմբինացիաները մեծացնում են երկրորդ դեղամիջոցի դոզան առավելագույնին:
- Երեք դեղերի համադրություն հնարավոր է, եթե նախորդների առավելագույն չափաբաժիններն անարդյունավետ են:
Ավելի քան 30 տարի սուլֆոնիլյուրայի պատրաստուկները զբաղեցնում են հիմնական տեղը 2-րդ տիպի շաքարախտի բուժման գործընթացում: Այս խմբի դեղերի գործողությունը կապված է ինսուլինի սեկրեցիայի բարձրացման և շրջանառվող ինսուլինի մակարդակի բարձրացման հետ, բայց ժամանակի ընթացքում նրանք կորցնում են գլիկեմիկ հսկողության և β-բջջային ֆունկցիաների պահպանման ունակությունը (J. Rachman, M. J. Payne et al., 1998): Metformin- ը դեղամիջոց է, որը բարելավում է հյուսվածքների զգայունությունը ինսուլինի նկատմամբ: Metformin- ի գործողության հիմնական մեխանիզմն ուղղված է լյարդի հյուսվածքի ինսուլինի դիմադրությունը վերացնելուն և լյարդի կողմից գլյուկոզի ավելցուկային արտադրության նվազեցմանը: Metformin- ը գլյուկոնեոգենեզը ճնշելու ունակություն ունի `արգելափակելով այս գործընթացի ֆերմենտները լյարդում: Ինսուլինի առկայության դեպքում մետֆորմինը մեծացնում է ծայրամասային մկանների գլյուկոզի օգտագործումը `ակտիվացնելով ինսուլինի ընկալիչ տիրոսին կինազը և մկանի բջիջներում GLUT4 և GLUT1 (գլյուկոզի փոխադրողներ) տեղափոխումը: Metformin- ը մեծացնում է աղիների կողմից գլյուկոզի օգտագործումը (ուժեղացնում է անաէրոբ գլիկոլիզացումը), որն իրեն դրսևորում է աղիքից հոսող արյան մեջ գլյուկոզի մակարդակի նվազման միջոցով: Metformin- ի երկարատև օգտագործումը դրական ազդեցություն է ունենում լիպիդային նյութափոխանակության վրա. Դա հանգեցնում է արյան մեջ խոլեստերինի և տրիգլիցերիդների նվազմանը: Metformin- ի գործողության մեխանիզմը հակահիպերմետիկ է, այլ ոչ թե հիպոգլիկեմիկ:Metformin- ը արյան մեջ գլյուկոզի մակարդակը չի իջեցնում իր նորմալ մակարդակից ցածր, հետևաբար, մետֆորմինի հետ մոնոթերապիայի դեպքում հիպոգլիկեմիկ պայմաններ չկան: Ըստ մի քանի հեղինակների, մետֆորմինը ունի անորեկտիկ ազդեցություն: Մետֆորմին ընդունող հիվանդների մոտ նկատվում է մարմնի քաշի նվազում, որը հիմնականում պայմանավորված է յուղային հյուսվածքի անկմամբ: Ապացուցված է մետֆորմինի դրական ազդեցությունը արյան ֆիբրինոլիտիկ հատկությունների վրա `պլազմինոգեն-1 ակտիվացնող ինհիբիտորի ճնշման պատճառով:
Metformin- ը այնպիսի դեղամիջոց է, որի կառավարումը զգալիորեն նվազեցնում է մակրո- և միկրոբազմոցային դիաբետիկ բարդությունների ընդհանուր հաճախությունը և ազդում է տիպի 2 շաքարախտով հիվանդների կյանքի տևողության վրա: Միացյալ Թագավորության հեռանկարային ուսումնասիրությունը (UKPDS) ցույց է տվել, որ մետformin- ը ախտորոշման պահից իջեցնում է շաքարախտի հետ կապված պատճառներից մահացության մակարդակը 42% -ով, ընդհանուր մահացության մակարդակը 36% -ով, իսկ դիաբետիկ բարդությունների դեպքերը `32% -ով: Stratton, AL Adler et al., 2000):
Բիգուանիդների և սուլֆոնիլյուրե ածանցյալների համադրությունը կարծես ռացիոնալ է, քանի որ այն ազդում է 2-րդ տիպի շաքարախտի պաթոգենեզի կապերի վրա. Այն խթանում է ինսուլինի սեկրեցումը և մեծացնում է ինսուլինի նկատմամբ հյուսվածքների զգայունությունը:
Համակցված պատրաստուկների մշակման հիմնական խնդիրն այն բաղադրիչների ընտրությունն է, որոնք ունեն ցանկալի կենսաբանական ազդեցություն և ունեն համադրելի դեղագիտություն: Պետք է հաշվի առնել այն արագությունը, որով բաղադրիչները դուրս են գալիս դեղահատից, որպեսզի ճիշտ ժամանակին հասնեն արյան մեջ օպտիմալ կոնցենտրացիան:
Վերջերս թողարկված գլյուկովանցի դեղահատը, որի արդյունավետությունն ու անվտանգությունը լավ ուսումնասիրված են ծավալուն, լավ պլանավորված կլինիկական փորձարկումներում:
Glucovans- ը դեղահատերի համակցված պատրաստուկ է, որն իր մեջ ներառում է մետformin և glibenclamide: Ներկայումս Ռուսաստանում ներկայացված են դեղամիջոցի երկու դեղաչափային ձևեր, որոնք պարունակում են 1 դեղահատ ՝ metformin - 500 մգ, գլիբենկլամիդ ՝ 5 մգ և մետֆորմին ՝ 500 մգ, գլիբենկլամիդ ՝ 2,5 մգ:
Մեթֆորմին և գլիբենկլամիդը 1 դեղահատում համատեղելու համար կան որոշակի տեխնիկական դժվարություններ: Գլիբենկլամիդը վատ լուծելի է, բայց լավ ներծծվում է ստամոքս-աղիքային տրակտի լուծույթից: Հետևաբար, գլիբենկլամիդի ֆարմակոկինետիկան մեծապես կախված է դրա դեղաչափի ձևից: Միկրոնիզացված և գլիբենկլամիդ սովորական ձև ստացող հիվանդների մոտ արյան պլազմայում դեղամիջոցի առավելագույն կոնցենտրացիան զգալիորեն տարբերվում էր:
Գլյուկովանների արտադրության տեխնոլոգիան եզակի է (S. R. Donahue, K. C. Turner, S. Patel, 2002). Glibenclamide- ը խիստ սահմանված չափի մասնիկների ձևով հավասարաչափ բաշխվում է լուծվող մետֆորմինի մատրիցայի մեջ: Այս կառուցվածքը որոշում է գլիբենկլամիդի արտազատման արագությունը արյան մեջ: Գլյուկովաններ ընդունելու ժամանակ գլիբենկլամիդը արյան մեջ ավելի արագ է հայտնվում, քան glibenclamide- ը որպես առանձին դեղահատ օգտագործելիս: Գլյուկովլամիդում պլազմայում գլիբենկլամիդի գագաթնակետային համակենտրոնացման ավելի վաղ նվաճումը թույլ է տալիս դեղը վերցնել սննդով (H. Howlett, F. Porte, T. Allavoine, G. T. Kuhn, 2003): Համակցված դեղամիջոցը և մոնոթերապիան ընդունելիս գլիբենկլամիդի առավելագույն կոնցենտրացիայի արժեքները նույնն են: Մետֆորմինի ֆարմակոկինետիկան, որը գլյուկովանների մի մասն է, ոչնչով չի տարբերվում մետֆորմինի այն մեթոդից, որը հասանելի է որպես մեկ դեղամիջոց:
Գլյուկովանների արդյունավետության ուսումնասիրությունն իրականացվել է այն հիվանդների խմբում, որոնք գլիբենկլամիդով և մետֆորմինով մոնոթերապիայի ընթացքում չեն հասցրել համապատասխան գլիկեմիկ հսկողություն (Մ. Մարրե, Հ. Հովլետ, Պ. Լեերտ, Թ. Ալլավոին, 2002 թ.): Բազմամշակման ուսումնասիրության արդյունքները ցույց են տվել, որ լավագույն արդյունքները ձեռք են բերվել գլյուկովաններ ընդունող հիվանդների խմբում: 16 շաբաթվա բուժումից հետո HBa1c և պլազմային գլյուկոզի ծոմ պահող հիվանդների խմբում Metformin + glibenclamide հարաբերակցությամբ 500 մգ / 2.5 մգ հարաբերակցությամբ գլյուկովաններ ընդունող հիվանդների խմբում նվազել են համապատասխանաբար 1,2% և 2,62 մմոլ / լ, համապատասխանաբար, հարաբերակցությունը metformin + glibenclamide 500 մգ / 5 մգ 0,91% և 2.43 մմոլ / լ, մինչդեռ մետֆորմին ընդունող հիվանդների խմբում այդ ցուցանիշները նվազել են միայն 0.19% և 0.57 մմոլ / լ, իսկ հիվանդների խմբում: ընդունելով գլիբենկլամիդ ՝ համապատասխանաբար 0,33% և 0,73 մմոլ / լ:Ավելին, համակցված դեղամիջոցի ավելի բարձր ազդեցություն ձեռք բերվեց մետֆորմինի և գլիբենկլամիդի ցածր վերջնական չափաբաժիններով `համեմատած մոնոթերապիայի մեջ օգտագործվածների հետ: Այսպիսով, համակցված պատրաստման համար մետֆորմինի և գլիբենկլամիդի առավելագույն չափաբաժինները կազմել են 1225 մգ / 6.1 մգ և 1170 մգ / 11,7 մգ (կախված դեղամիջոցի դեղաչափային ձևից), մինչդեռ մոնոթերապիայի դեպքում `մետֆորմինի և գլիբենկլամիդի առավելագույն դոզաները կազմել են 1660 մգ և 13.4 մգ Այսպիսով, չնայած հակադիաբետիկ դեղամիջոցների ավելի ցածր դոզան, մետֆորմինի և գլիբենկլամիդի սիներգիստական փոխազդեցությունը, որն օգտագործվում է համակցված դեղահատի տեսքով, ապահովում է արյան գլյուկոզի ավելի ցայտուն նվազում, քան մոնոթերապիան:
Համակցված դեղամիջոցից գլիբենկլամիդն ավելի արագ ընդունելու պատճառով գլյուկովաններով բուժման ընթացքում արյան մեջ գլյուկոզի մակարդակի ավելի արդյունավետ վերահսկողություն է իրականացվում `համեմատած մոնոթերապիայի հետ նրա բաղադրիչների հետ (S. R. Donahue et al., 2002):
Հետահայաց վերլուծությունը ցույց տվեց նաև, որ գլյուկովաններն ավելի արդյունավետորեն նվազեցնում են HbA1c- ի մակարդակը, քան գլյուկոֆագի և գլիբենկլամիդի համակցված օգտագործումը: Ուսումնասիրության արդյունքները ցույց են տվել, որ գլյուկոֆագի և գլիբենկլամիդի համակցված օգտագործումից հիվանդներին գլյուկովանցիների կառավարմանը տեղափոխելիս նկատվել է HbAlc- ի մակարդակի էական անկում (միջինը 0,6%), իսկ էֆեկտը առավել ցայտուն արտահայտվեց այն հիվանդների մոտ, որոնք ունեն նախնական մակարդակ HbA1c> 8%: Ույց է տրվել նաև, որ գլյուկովանները թույլ են տվել ավելի արդյունավետ վերահսկել գլիցեմիայի հետծննդյան մակարդակը, քան գլիբենկլամիդի և մետֆորմինի համակցված օգտագործումը (S. R. Donahue et al., 2003):
Գլյուկովանների նշանակման ցուցմունքը հետևյալն է. Մեծահասակների տիպի 2-ը `մեծահասակների մոտ` նախորդ մեթոդը անարդյունավետությամբ `մետֆորմինով կամ գլիբենկլամիդով, ինչպես նաև նախորդ թերապիայի փոխարինումը երկու դեղերով` մետֆորմին և գլիբենկլամիդ: Metformin- ի և glibenclamide- ի նշանակման հակասությունները նույնպես հակադրություններ են գլյուկովանների նշանակման համար:
Գլյուկովացիներին որպես հանդուրժող պատրաստուկ, որպես գլիբենկլամիդ և մետֆորմին պարունակող համակցված պատրաստուկի հիմնական խնդիրներն են հիպոգլիկեմիայի ախտանիշները և ստամոքս-աղիքային տրակտի կողմից կողմնակի բարդությունները: Հակաբեղմնավորիչ դեղամիջոցների դոզան իջեցումը օգնում է նվազեցնել կողմնակի բարդությունների առաջացումը: Հիպոգլիկեմիայի և դիսպեպտիկ խանգարումների հաճախականությունը հիվանդների մոտ, ովքեր նախկինում չեն ստացել շաքարավազը իջեցնող դեղեր, գլյուկովաններ ընդունելու ժամանակ, զգալիորեն ցածր էր, քան գլիբենկլամիդով և մետֆորմինի հետ մենաթերապիայի դեպքում: Այն հիվանդների մոտ, ովքեր նախկինում ստացել էին մետֆորմինի կամ սուլֆոնիլյուրայի պատրաստուկներ, գլյուկովաններ ընդունելու ժամանակ այդ կողմնակի բարդությունների հաճախությունը ընդհանուր առմամբ նույնն էր, ինչ մոնոթերապիան իր առանձին բաղադրիչներով: Ավելի հաճախ, գլիբենկլամիդով թերապիայի ընթացքում հիպոգլիկեմիայի ախտանիշները (և 'մոնոթերապիան դեղամիջոցի հետ, և' համակցված ձևով) 'նկատվել են այն հիվանդների մոտ, ովքեր ունեն նախնական HbA1c մակարդակ 8.0 մմոլ / Լ-ից ցածր: Ույց տրվեց նաև, որ տարեցների մոտ գլյուկովանների բուժման մեջ հիպոգլիկեմիայի դեպքերի աճ չի արձանագրվել:
Բժշկի առաջարկություններին ոչ հավատարիմ մնալը տարբեր պաթոլոգիաներով հիվանդների հաջող բուժման հիմնական խոչընդոտներից մեկն է, ներառյալ տիպի 2 շաքարախտը: Բազմաթիվ ուսումնասիրությունների արդյունքները ցույց են տալիս, որ 2-րդ տիպի շաքարային դիաբետով հիվանդների միայն մեկ երրորդը բավականաչափ հավատարիմ է առաջարկվող թերապիայի: Միաժամանակ մի քանի դեղեր ընդունելու անհրաժեշտությունը բացասաբար է անդրադառնում հիվանդի համապատասխանության վրա բժշկի բոլոր առաջարկություններին և էապես ազդում է բուժման որակի վրա: 1920 հիվանդների տվյալների հետահայաց վերլուծություն փոխանցվեց, որը բերան մոնոթերապիայի միջոցով տեղափոխվեց մետֆորմին կամ գլիբենկլամիդ `այդ դեղերի միաժամանակյա կառավարմանը կամ համակցված դեղամիջոցի մետֆորմին / գլիբենկլամիդին:Ուսումնասիրության արդյունքները ցույց են տվել, որ համակցված դեղը ընդունող հիվանդների մոտ բուժման ռեժիմը նկատվում է շատ ավելի հաճախ, քան մետֆորինի և գլիբենկլամիդի միաժամանակյա օգտագործման (համապատասխանաբար 77% և 54%) տեղափոխված հիվանդների մոտ: Հիվանդներին մոնոթերապությունից անմիջապես համակցված դեղամիջոց տեղափոխելիս նրանք սկսեցին ավելի պատասխանատու վերաբերմունք ցուցաբերել բուժմանը հավատարիմ մնալուն (71-ից 87%):
Գլուկովանները վերցված սնունդով: Դեղամիջոցի դեղաչափը որոշվում է բժշկի կողմից `յուրաքանչյուր հիվանդի համար անհատապես` կախված գլիկեմիայի մակարդակից: Սովորաբար, նախնական դոզան գլյուկովանների 1 դեղահատ է 500 / 2,5 մգ մեկ օրում:
Նախորդ համակցված թերապիան metformin- ով և glibenclamide- ով փոխարինելիս, նախնական դոզան 500 / 2.5 մգ 1-2 հաբեր է, կախված մենապիայի նախորդ դոզաներից: Դոզան շտկվում է բուժման սկսվելուց 1-2 շաբաթվա ընթացքում `կախված գլյուկոզի մակարդակից: Առավելագույն օրական չափաբաժինը `գլյուկովանների 500 / 2.5 մգ կամ գլյուկովացիների 500 հաբ / դեղահատ 4 հաբ:
Ներկայումս մշակվել և ակտիվորեն օգտագործվում են մետֆորմինի և սուլֆոնիլուրեա ածանցյալների ֆիքսված դեղաչափով համակցված պատրաստուկներ (աղյուսակ 1): Այս դեղերից մեկը գլիբոմետն է, որը գլիբենկլամիդի (2.5 մգ) և մետֆորմինի (400 մգ) համադրություն է: Թմրամիջոցների օգտագործման ցուցիչ է 2-րդ տիպի շաքարախտը `դիետիկ թերապիայի անարդյունավետության կամ բանավոր հիպոգլիկեմիկ դեղամիջոցներով մենաթերապիայի անարդյունավետության հետ: Թմրամիջոցների կիրառման առաջարկված ռեժիմը սկզբում ներառում է մեկ դեղահատի մեկ դեղաքանակ մեկ օրվա ընթացքում կերակուրներով ՝ փուլ առ փուլ դոզայի աստիճանական ընտրությամբ: Օպտիմալ դեղաչափը համարվում է 1 դեղահատի 2 անգամ ընդունում: Առավելագույն օրական դոզան 4 դեղահատ է ՝ 2 դեղահատ 2 անգամ 2 անգամ: Glibomet- ը Ռուսաստանում գրանցված շաքարի իջեցնող առաջին դեղամիջոցն է: Կլինիկական ուսումնասիրությունների արդյունքները ապացուցել են դրա բարձր արդյունավետությունը, անվտանգությունը, գերազանց հանդուրժողականությունը և օգտագործման հեշտությունը 2-րդ տիպի շաքարախտով տառապող հիվանդների մոտ (Մ. Բ. Անթսիֆերով, Ա. Յու: Մարովով, 2006 թ.): Ավելին, նախապատրաստումը կազմող յուրաքանչյուր ենթահողի միջին օրական չափաբաժինը պարզվեց, որ երկու անգամ ցածր է նախորդ մոնոթերապիայի ընթացքում օգտագործված դոզայից, և շաքարի իջեցնող ազդեցությունը զգալիորեն ավելի բարձր է եղել: Հիվանդները նշել են ախորժակի նվազում, քաշի կայունացում և հիպոգլիկեմիկ պայմանների բացակայություն:
Glitazones- ը (sensitizer) ներկայացնում է դեղերի նոր դաս, որոնք մեծացնում են հյուսվածքների զգայունությունը ինսուլինի նկատմամբ և արդյունավետ են ապացուցել 2-րդ տիպի շաքարախտի բուժման գործընթացում (Clifford J. Bailey et al., 2001): Այս խմբի դեղերը (պիոգլիտազոն, ռոսիգլիտազոն) միջուկային ընկալիչների սինթետիկ գելեր են, որոնք ակտիվանում են պերօքսիոմային պրոլիֆերատորի միջոցով (PPARg): PPARg- ի ակտիվացումը փոխում է նյութափոխանակության գործընթացներում ներգրավված գեների արտահայտությունը, ինչպիսիք են ադիպոգենեզը, ինսուլինի ազդանշանային փոխանցումը, գլյուկոզի տեղափոխումը (Y. Miyazaki et al., 2001), ինչը հանգեցնում է հյուսվածքների դիմադրության նվազմանը թիրախային բջիջներում ինսուլինի գործողությանը: Adipose հյուսվածքում գլիտազոնների ազդեցությունը հանգեցնում է լիպոլիզի պրոցեսների խանգարմանը, տրիգլիցերիդների կուտակմանը, ինչը հանգեցնում է արյան մեջ FFA մակարդակի նվազմանը: Իր հերթին, պլազմային FFA- ի մակարդակի նվազումը նպաստում է մկանների կողմից գլյուկոզի կլանման ակտիվացմանը և նվազեցնում է գլյուկոնեոգենեզը: Քանի որ FFA- ները ունեն լիպոտոքսիկ ազդեցություն β- բջիջների վրա, դրանց նվազումը բարելավում է վերջիններիս գործառույթը:
Գլիտազոնները ի վիճակի են մեծացնել գլյուկոզայի փոխադրող GLUT4- ի արտահայտությունն ու տեղաբաշխումը adipocyte- ի մակերեսին ի պատասխան ինսուլինի գործողության, որն ակտիվացնում է գլյուկոզայի օգտագործումը ճարպային հյուսվածքով: Գլիտազոնները ազդում են նախադիպոցիտների տարբերակման վրա, ինչը հանգեցնում է ինսուլինի բջիջների ազդեցության ավելի փոքր, բայց ավելի զգայուն մասնաբաժնի բարձրացման: In vivo և in vitro glitazones- ը նվազեցնում է լեպտինի արտահայտությունը ՝ դրանով իսկ անուղղակիորեն ազդելով ճարպային հյուսվածքի զանգվածի վրա (Բ. Մ.Spiegelman, 1998), և նաև նպաստում են շագանակագույն յուղի հյուսվածքի տարբերակմանը:
Գլիտազոնները բարելավում են մկանների գլյուկոզի օգտագործումը: Ինչպես հայտնի է, 2-րդ տիպի շաքարախտ ունեցող հիվանդների մոտ մկաններում նկատվում է ինսուլինի խթանող գործունեության ինսուլինի ընկալիչ ֆոսֆատիդիլլինոզոլ-3-կինազայի խախտում: Համեմատական ուսումնասիրությունը ցույց է տվել, որ տրոգլիտազոնային թերապիայի ֆոնին ֆոսֆատիդիլինոզիտ-3-կինազայի ինսուլինի խթանող ակտիվությունը աճել է գրեթե 3 անգամ: Metformin թերապիայի ֆոնի վրա այս ֆերմենի գործունեության մեջ որևէ փոփոխություն չի նկատվել (Y. Miyazaki et al., 2003):
Լաբորատոր ուսումնասիրությունների արդյունքները ենթադրում են, որ գլիտազոնները (ռոզիգլիտազոն) ունեն պաշտպանիչ ազդեցություն β- բջիջների դեմ, կանխում է β- բջիջների մահը ՝ դրանց բազմացման միջոցով ուժեղացնելով (Պ. Բիլես և այլն, 2000):
Գլիտազոնների գործողությունը, որն ուղղված է ինսուլինի դիմադրությունը հաղթահարելուն և β-բջիջների գործառույթի բարելավմանը, ոչ միայն թույլ է տալիս պահպանել գլիկեմիկ բավարար վերահսկողությունը, այլև կանխում է հիվանդության առաջընթացը, β-բջիջների գործողության հետագա նվազումը և մակրոկասկուլային բարդությունների առաջընթացը: Գործելով մետաբոլիկ համախտանիշի գրեթե բոլոր բաղադրիչների վրա ՝ գլիտազոնները պոտենցիալով նվազեցնում են սրտանոթային հիվանդությունների զարգացման ռիսկը:
Ներկայումս thiazolidinedione խմբի երկու դեղեր գրանցվում և հաստատվում են օգտագործման համար `պիոգլիտազոն (ակտոս) և ռոսիգլիտազոն:
Գլիտազոնների որպես մոնոթերապիայի օգտագործման ցուցումը առաջին հայտնաբերված տիպ 2 շաքարախտն է `ինսուլինի դիմադրության նշաններով անարդյունավետ դիետայի և վարժությունների ռեժիմով:
Որպես համակցված թերապիա, մետիտինինի կամ սուլֆոնիլյուրայի ածանցյալները վերցնելիս գլիտազոնները օգտագործվում են համապատասխան գլիկեմիկ վերահսկողության բացակայության դեպքում: Գլիկեմիկ վերահսկողությունը բարելավելու համար կարող եք օգտագործել եռակի համադրություն (գլիտազոններ, մետֆորմին և սուլֆոնիլյուրներ):
Գլիտազոնների և մետֆորմինի արդյունավետ և համապատասխան համադրություն: Երկու դեղերն էլ ունեն հիպոգլիկեմիկ և հիպոլիպիդեմիկ ազդեցություն, բայց ռոզիգլիտազոնի և մետֆորմինի գործողության մեխանիզմը տարբեր է (Վ. Ա. Ֆոնսեկա և ուրիշներ, 1999): Գլիտազոնները հիմնականում բարելավում են ինսուլինից կախված գլյուկոզի կլանումը կմախքի մկանների մեջ: Մետֆորմինի գործողությունը ուղղված է լյարդում գլյուկոզայի սինթեզը ճնշելուն: Ուսումնասիրությունները ցույց են տվել, որ դա glitazones- ն է, այլ ոչ թե metformin- ը, որը կարող է մեծացնել ֆոսֆատիդիլինոզիտոլ-3-կինազայի ակտիվությունը, որը ինսուլինի ազդանշանի փոխանցման հիմնական ֆերմենտներից մեկն է ՝ ավելի քան 3 անգամ: Բացի այդ, գլիտազոնի ավելացումը metformin թերապիայի հանգեցնում է β-բջջային ֆունկցիայի էական բարելավմանը, համեմատած metformin թերապիայի հետ:
Ներկայումս մշակվել է նոր համակցված դեղամիջոց `ավանդամետ: Այս դեղամիջոցի երկու ձևերը առաջարկվում են rosiglitazone- ի և metformin- ի տարբեր ֆիքսված դոզանով `rosiglitazone 2 մգ և 500 մգ metformin և rosiglitazone 1 մգ` 500 մգ metformin- ի հետ համատեղ: Առաջարկվող ռեժիմը 1-2 դեղահատ է օրվա ընթացքում 2 անգամ: Դեղը ոչ միայն ավելի ցայտուն շաքարի իջեցնող ազդեցություն ունի, համեմատած յուրաքանչյուր բաղադրիչի առանձին-առանձին, այլև նվազեցնում է ենթամաշկային ճարպի ծավալը: 2002-ին avandamet- ը գրանցվեց Միացյալ Նահանգներում, 2003-ին `եվրոպական երկրներում: Առաջիկայում սպասվում է Ռուսաստանում այս գործիքի տեսքը:
Գլիտազոնների համադրումը սուլֆոնիլյուրայի ածանցյալների հետ թույլ է տալիս գործել երկու հիմնական հղումների վրա `2-րդ տիպի շաքարախտի պաթոգենեզում. Ակտիվացնել ինսուլինի սեկրեցումը (սուլֆոնիլյուրայի ածանցյալները) և մեծացնել հյուսվածքների զգայունությունը ինսուլինի գործողության նկատմամբ (գլիտազոն): Առաջիկայում սպասվում է համակցված դեղամիջոցի ավանդարի (ռոզիգլիտազոն և գլիմեպիրիդ) տեսքը:
Այնուամենայնիվ, ինչպես ցույց է տրված 2 տիպի շաքարային դիաբետով հիվանդների մոտ անցկացված ուսումնասիրության արդյունքները, որոնք ստացել են սուլֆոնիլյուրիայով և ապամոնտաժված ածխաջրածնային նյութափոխանակությամբ մոնոթերապիա, ռոսիգլիտազոնի (ավանդիում) հավելումը հանգեցրել է գլյուկոզի բեռնաթափումից 2 ժամ անց HbA1c- ի և գլիցեմիայի մակարդակի էական նվազմանը (աղյուսակ 2):
6 ամսվա համակցված թերապիայի արդյունքում ածխաջրածին նյութափոխանակության փոխհատուցումը ձեռք բերվեց հիվանդների 50% -ում (I.V. Kononenko, T.V. Nikonova, O. M. Smirnova, 2006):Ածխաջրածին նյութափոխանակության վիճակի բարելավումը ուղեկցվել է հյուսվածքների զգայունության բարձրացմամբ `էնդոգեն ինսուլինի գործողության նկատմամբ, և բազալ և հետպրոպիալ հիպերինսուլինեմիայի նվազում (աղյուսակ 3): Մեր ուսումնասիրության արդյունքները ցույց են տվել, որ ռոսիգլիտազոնի համադրումը սուլֆոնիլյուրայի պատրաստուկների հետ համատեղ լավ հանդուրժողականություն է:
Շաքարավազի իջեցման թերապիայի հետևյալ առավելությունները `սուլֆոնիլյուրայի ածանցյալներով և գլիտազոններով, կարելի է առանձնացնել միայն սուլֆոնիլյուրայի մոնոթերապիայի համեմատությամբ.
- շաքարային դիաբետի լավագույն փոխհատուցումը համակցված թերապիայի ժամանակին նշանակմամբ,
- կանխարգելել հիպերինսուլինեմիայի զարգացումը, ինսուլինի դիմադրության նվազումը,
- β- բջջային ֆունկցիայի բարելավում - դրանով իսկ հասնելով ինսուլինային թերապիա տեղափոխումը հետաձգելու կարողության:
Այսպիսով, 2-րդ տիպի շաքարախտի բուժման նպատակն է հասնել և պահպանել արյան գլյուկոզի մակարդակի արդյունավետ վերահսկողությունը, քանի որ 2-րդ տիպի շաքարախտի և հիվանդության կանխատեսման բարդությունների զարգացման և առաջընթացի ռիսկը ուղղակիորեն կախված է գլիկեմիկ հսկողության որակից և HbA1c մակարդակից: Ածխաջրածին նյութափոխանակության փոխհատուցմանը հասնելու համար կարող է առաջարկվել 2-րդ տիպի շաքարախտով հիվանդների բուժման հետևյալ ալգորիթմը `կախված գլիկոզիլացված հեմոգլոբինի մակարդակից (տես Նկար 2): Կոմբինացիոն թերապիան 2-րդ տիպի շաքարախտով հիվանդների բուժման հիմնական փուլերից մեկն է և այն պետք է օգտագործվի ավելի վաղ փուլերում, քան սովորաբար սահմանված է, քանի որ դա թույլ է տալիս հասնել առավելագույն արդյունավետ գլիկեմիկ հսկողության, ինչպես նաև արդյունավետորեն ազդել նյութափոխանակության համախտանիշի վրա: Ավելին, համակցված պատրաստուկները բաղադրիչի բաղադրիչի ֆիքսված դոզան ունեն մի քանի առավելություններ:
- Համակցված դեղերի ավելի ցածր թերապևտիկ դեղաչափերի պատճառով դրանց հանդուրժողականությունն ավելի լավ է, և ավելի քիչ կողմնակի բարդություններ են նկատվում, քան մոնոթերապիայի կամ համակցված դեղերի առանձին դեղատոմսերով:
- Համակցված դեղեր ընդունելիս ավելի մեծ համապատասխանություն է առաջանում, քանի որ նվազեցվում է դեղահատեր ընդունելու քանակը և հաճախությունը:
- Համակցված դեղերի օգտագործումը հնարավոր է դարձնում երեք բաղադրիչ թերապիա նշանակել:
- Համակցված դեղամիջոցը կազմող դեղամիջոցների տարբեր դեղաչափերի առկայությունը հնարավոր է դարձնում համակցված դեղերի օպտիմալ հարաբերակցության ավելի ճկուն ընտրություն:
I.V. Kononenko, բժշկական գիտությունների թեկնածու O. M. Smirnova, բժշկական գիտությունների դոկտոր, ESC RAMS, Մոսկվա
Երկրորդ շաքարախտի համար շաքարի իջեցնող դեղեր. Շաքարախտ իջեցնող նոր սերունդներ շաքարախտի համար 2:
2-րդ տիպի շաքարախտ ունեցող հիվանդի նյութափոխանակությունը հնարավորինս ճշգրտորեն կարգավորելու համար բժիշկները օգտագործում են շատ մասնագիտացված դեղամիջոցների համակցություններ, որոնցից յուրաքանչյուրը «հարվածում է իր նպատակին»: Actos® և այլ glitazonesները ոչ միայն բարձրացնում են հյուսվածքների զգայունությունը ինսուլինի նկատմամբ, այլև նվազեցնում են լյարդի մեջ գլյուկոզի արտադրության արագությունը, ինչպես նաև նվազեցնում են սրտանոթային բարդությունների ռիսկը:
Սա նորարարական երկու փուլային արտադրանք է, որը հիմնված է բույսերի անվտանգ բաղադրիչների վրա: Առաջին փուլում թերապևտիկ ազդեցությունն իրականացվում է դիետիկ սննդի, կենսակերպի ճշգրտման և այլ ընթացակարգերի միջոցով:
Ինչ շաքարախտի դեղամիջոցներն են ավելի լավ և արդյունավետ: Այս իրավիճակում մարդը զարգացնում է ճարպակալում, հատկապես ուսերը, զենքերն ու որովայնը ճարպակալում են:
Հարցի էությունը
Մարդուն գլյուկոզան անհրաժեշտ է որպես վառելիք, և այն արտադրվում է սննդով ստացված ածխաջրերից և արյան օգնությամբ բաժանվում է ամբողջ մարմնում: Եվ որպեսզի յուրաքանչյուր բջիջ հագնի անհրաժեշտ էներգիայով, աշխատանքում ընդգրկվում է ենթաստամոքսային գեղձը, որը սկսում է ինսուլին արտադրել: Այս հորմոնը նաև օգնում է գլյուկոզան:
Շաքարի անբավարար մակարդակը սպառնում է ոչ միայն կոմայի մեջ, այլև այն փաստը, որ կարող է հանգեցնել ճակատագրական արդյունքի:

Glypoglycemia- ն առաջանում է անբավարար շաքարի պատճառով, որն ընդգրկված է սննդակարգում, կամ ինսուլինի չափազանց ակտիվ արտադրության պատճառով:
Շաքարային դիաբետը բաժանվում է 2 տեսակի.
- Առաջինը ինսուլինից կախված ձև է: Այս դեպքում հիվանդ մարդիկ ստիպված են հավասար ժամանակահատվածում ներարկել ինսուլինը, որպեսզի կարողանան մշակել գլյուկոզի անհրաժեշտ քանակությունը: Դոզան որոշվում է հաճախող բժշկի կողմից:
- Ոչ ինսուլին կախված ձև:
Եթե կա չափազանց շատ ինսուլին, ապա լյարդը փորձում է հավասարակշռություն հաստատել գլիկոգեն արտադրելով: Բայց եթե դա այնտեղ կամ շատ քիչ է, թմրանյութերը կգան փրկարարների:
Հիպոկլիկիմիան հիմնականում հայտնվում է.
- ինսուլինի սխալ հաշվարկված դոզան,
- իջեցնելով արյան շաքարը, ամենից հաճախ ալկոհոլը խմելուց հետո,
- երկար սով, վատ սննդակարգ, ներառյալ դիետաներ,
- բարձր ֆիզիկական ակտիվություն, ինչը հանգեցրեց գլյուկոզի և գլիկոգենի բացակայության,
- դեղորայքային թերապիա, որն իր մեջ ներառում է դեղեր, որոնք դժվար է համատեղել շաքարախտը բուժելու համար նախատեսված դեղամիջոցների հետ, օրինակ ՝ Ասպիրին, Ալոպուրինոլ:
Եթե մարդը չունի շաքարախտ, ապա հիպոգլիկեմիան կարող է առաջացնել էնդոկրին համակարգի հետ կապված ցանկացած հիվանդություն:
Հիպոգլիկեմիայի վիճակը կարող է ունենալ 3 աստիճանի ծանրություն, և որքան ցածր է շաքարի մակարդակը, այնքան ավելի վտանգավոր է վիճակը և ախտանշանները.
- Theուցանիշը ցածր է 3.8 մմոլ / լ նորմայից, սրտխառնոցը, նյարդայնությունը, սառնամանիքները սկսվում են, շրթունքների կամ մատների թմրությունը զգացվում է - այսպես է դրսևորվում մեղմ փուլը:
- Չափավոր ծանրության դեպքում դժվար է կենտրոնանալ, մտքերը շփոթվում են, մարդը չափազանց ջերմ է: Գլխացավերը սկսվում են, շարժումների համակենտրոնացումը թուլացած է, դժվար է խոսել, կա ուժեղ թուլություն:
- Ամենալուրջ պայմանը, երբ շաքարավազի մակարդակը իջել է 2,2 մմոլ / լ-ից ցածր, ուղեկցվում է տապալմամբ, ցնցումներով, էպիլեպտիկ առգրավումներով և ընկնում կոմայի մեջ: Մարմնի ջերմաստիճանը զգալիորեն կրճատվում է: Ծայրամասային անոթները սկսում են քայքայվել, ինչը կարող է հանգեցնել կուրության և անգիոպաթիայի:
Հիպոգլիկեմիկ դեղամիջոցները օգնում են պահպանել մարմինը, որպեսզի այն չափազանց վտանգավոր չդառնա: Կարևոր է նկատել հիվանդության սկիզբը և շտապ միջոցներ ձեռնարկել դրա վերացման ուղղությամբ: Այս դեպքում ամենաարդյունավետը գլյուկագոն է: Բժշկությունն այն հորմոնն է, որը գաղտնազերծում է ենթաստամոքսային գեղձը, ինչպես նաև խթանում է լյարդում գլյուկոզայի ձևավորումը:
Եթե դիաբետիկը չի կարող ուտել կամ մեղմում է, ապա ամենաապահով միջոցը Գլյուկագոնի լուծույթն ինտերկուսային, ներերակային կամ ենթամաշկային կերպով կառավարելն է: Այն գործում է 20 րոպե, և երբ դեղամիջոցն ունի իր արդյունավետ ազդեցությունը, զոհին պետք է տրվի մարսվող ածխաջրերով սնունդ:
Երբ այս գործակալը մարմն է մտնում, դա նպաստում է գլյուկոզի համակենտրոնացման բարձրացմանը, և կա գլյուկոնեոգենեզի ավելացման գործընթաց, այսինքն ՝ լյարդում գլյուկոզայի ձևավորումը:
Բժշկությունը թեթևացնում է սպազմերը, նրա կիսալուսնությունը, երբ մտնում է արյան պլազմա, 3-ից 6 րոպե է:
Արագորեն մաքրեք աղիքները անալու համար
Հիվանդի մոտ ինսուլինի արտադրության նորմալացման պատճառով ավելորդ ախորժակը նվազում է, ինչը շատ օգտակար է դիաբետիկների և նրանց համար, ովքեր գեր կամ ավելաքաշ են: Այս տեսակի շաքարավազի իջեցնող դեղերը սահմանվում են հետևյալ դեպքերում. Որոշ դեպքերում սուլֆոնամիդները նշանակվում են ինսուլինի հետ միասին:
- 1-ին և 2-րդ տիպի շաքարախտի լավագույն նոր դեղերը:
- 2-րդ տիպի շաքարախտի բուժման ժամանակակից մեթոդներ
Ֆոնդերի այս խմբում են Januvia, Galvus, Saksagliptin- ը: բովանդակությանը, քանի որ արյան շաքարը իջեցնելու այդքան շատ դեղեր կան, ես որոշեցի նախ ձեզ ներկայացնել նրանց: Ձեր հարմարության համար փակագծերում կնշեմ ամենատարածված առևտրային անվանումը, բայց հիշեք, որ շատ ավելին կան:
Սովորական է որակել ինսուլինը `կախված գործողության տևողությունից մի քանի տեսակների. Օպտիմալ դեղամիջոցի ընտրությունը, դեղաքանակի ընտրությունը և բուժման ռեժիմը կատարվում է էնդոկրինոլոգի կողմից: Հետևաբար ես որոշեցի դա անել. Համառոտ խոսում եմ որոշակի բժշկության մասին և անմիջապես հղում եմ տալիս մի հոդվածի, որտեղ ամեն ինչ մանրամասն նկարագրված է:
Շաքարավազի իջեցնող համակցված դեղերը ավելի հարմար են, քանի որ յուրաքանչյուր բաղադրիչի դոզան ավելի ցածր է, քան այն, որը կվերցնի «անհատական»: Հետևեք հղմանը և ստացեք ավելի շատ տեղեկատվություն հիպոգլիկեմիայի մասին:
Plantain շաքարախտի բուժում
Ինչպե՞ս չխառնվել նման բազմազանության մեջ և ընտրել շաքարի իջեցման ճիշտ դեղամիջոցները: Այդ իսկ պատճառով, բժշկի կողմից սահմանված դեղաչափը պետք է խստորեն պահպանվի և ոչ թե ինքնաբուժմամբ:
Պարզ է, որ այն դեղերը, որոնք նախատեսված են 2-րդ տիպի շաքարախտի բուժման համար, բացարձակապես հարմար չեն դիաբետիկների համար, որոնց մարմնի ինսուլինը չի արտադրվում: Meglitinides- ի ներկայացուցիչները Novonorm- ի և Starlix- ի նախապատրաստություններն են: Բացի այդ, որոշ հիվանդներ զգում են քաշի ավելացում:

Հիշեցնեմ, ընկերներ, որ յուրաքանչյուր դեղամիջոց ունի իր միջազգային ոչ գույքային անունը, այն համառոտ անվանում են INN: Starlix®- ն անվտանգ է երիկամների և հյուծվածության խանգարման համար, չի հանգեցնում քաշի ավելացման և նվազեցնում է հիպոգլիկեմիայի ռիսկը:
Բուժում և սնուցում շաքարախտի գրքի համար
Եվ արդեն 1923-ին այն տարածվեց ամբողջ աշխարհում: Հետևաբար, նրանք ավելի լավ են հանդուրժվում, նրանք ունենում են ավելի քիչ կողմնակի բարդություններ, քան մոնոթերապիայի դեպքում, կամ երբ դիաբետիկը մի քանի դեղամիջոց է վերցնում առանձին-առանձին:
Բայց որոշ իրավիճակներում նույնիսկ բանավոր դեղամիջոցներ ընդունելը անարդյունավետ է: 2-րդ տիպի շաքարախտով հիվանդները կարող են երկար ժամանակ մնալ առանց շաքարի իջեցման հաբեր և պահպանել արյան մեջ գլյուկոզի նորմալ արժեքները միայն հետևելով ցածր ածխաջրերի սննդակարգին և համապատասխան ֆիզիկական գործունեությանը:
- 2-րդ տիպի շաքարային դիաբետով ճնշող նյութեր, դեղահատերի ցուցակ
- Արյան շաքարը իջեցնող դեղեր 2-րդ տիպի շաքարախտի համար
- Metformin - կօգնի շաքարախտով
- ԱՄՆ-ում շաքարախտը բուժվում է, ամերիկյան դեղահատերը և
- Շաքարախտի բուժում. 2-րդ տիպի շաքարախտը դեղերի նվազեցմամբ
- 2-րդ տիպի շաքարախտը թմրանյութերի նվազեցմամբ
Այս դեղը չի իջեցնի գլյուկոզի իր ֆիզիոլոգիական նորմալ մակարդակից ցածր, և եթե հիվանդը բուժվի միայն նրա հետ, նա երբեք չի ունենա հիպոգլիկեմիա: Դեղը վաճառվում է մինչ այժմ միայն արտադրողի պաշտոնական կայքում:
Trophic ulcer շաքարախտի դեղամիջոցներ
Այս խմբի պայծառ ներկայացուցիչներն են Գլուկոբայը և Միգելիտոլը: Այնուամենայնիվ, դա էապես չի ազդում տվյալ տիպի 2 շաքարախտ ունեցող հիվանդների մոտ այդ դեղերի օգտագործման վերաբերյալ տվյալների վրա: Աղյուսակ 5-ում ներկայացված են բազալ-շաքարային դիաբետով անցած հիվանդների թվի տվյալները: Այսպիսով, DPP-4 ինհիբիտատորները և GLP-1 ագոնիստներն աստիճանաբար իրենց տեղը գրավում են 2-րդ տիպի շաքարախտով հիվանդների բուժման կառուցվածքում: 2-րդ տիպի շաքարային դիաբետով հիվանդների բուժման մեջ DPP-4 inhibitor- ների և GLP-1 ագոնիստների մասնաբաժինը մնում է փոքր և չի գերազանցում 0.2% -ը:
Այս դիրքը հիմնավորված հիմքեր ունի. Քանի որ II տիպի շաքարախտը բոլոր դեպքերում չէ, որ կապված են ինսուլինի անբավարարության հետ, այս հորմոնի ավելցուկ արտադրությունը չի բարելավելու իրավիճակը, որի դեպքում բջիջները դրա համար ենթակա չեն: Novonorm®- ը պահանջում է դոզայի ընտրություն, բայց, ինչպես նախորդ դեղամիջոցը, չի առաջացնում հիպոգլիկեմիա: Այն օգտագործվում է ինչպես մոնոթերապիայի մեջ (երբ օգտագործվում է միայն մեկ դեղամիջոց), այնպես էլ մետոմորֆինի կամ ինսուլինի հետ միասին:
Հետևաբար, մենք կփորձենք ակնարկ տալ շաքարախտի համար ամենատարածված դեղամիջոցները և սկսենք 2-րդ տիպի շաքարախտի բուժման համար օգտագործվող դեղերից: Այս գործոններն այժմ կարևոր նախապայման են շաքարային դիաբետով հիվանդների թվի ավելացման համար:
Բժշկական ցուցումներ
Գլյուկագոնի բուժումը նշանակվում է, եթե.
- իջեցրեց արյան շաքարը
- անհրաժեշտ է ցնցող թերապիա հոգեկան հիվանդության համար,
- որպես օժանդակ օգնություն ստամոքսի, աղիքների, ճառագայթային մեթոդի ախտորոշման ժամանակ:

Անհրաժեշտ է վերականգնել գլիկոգենը լյարդի մեջ և կանխել երկրորդային հիպոգլիկեմիան դեղամիջոցի ընդունումից հետո, բժիշկը նշանակում է ածխաջրեր:
Բժշկությունը մարմնին մտնելուց հետո կարող է առաջանալ որոշ կողմնակի բարդություններ, որոնք առաջացնում են անհանգստություն.
- սրտխառնոց և փսխում
- ալերգիկ ռեակցիաները `ցան, քոր առաջացմամբ, ավելի հազվադեպ` անգիոեդեմա,
- ճնշման կրճատում:
Կա մի խումբ մարդկանց, ովքեր չպետք է բուժվեն գլյուկագոնով: Դեղը հակացուցված է, եթե կան.
- գերզգայնություն այս դեղամիջոցի որևէ բաղադրիչի նկատմամբ.
- մակերիկամային խցուկների հետ կապված խնդիրներ,
- տարբեր ծագման քրոնիկական բնույթի հիպոգլիկեմիա, պատճառները որոշվում են հաճախող բժշկի կողմից:
Հղիության և լակտացիայի ընթացքում դեղի հետ բուժումը խորհուրդ չի տրվում, բայց եթե դա անհրաժեշտ է, ապա այն կարող է օգտագործվել միայն առավել ծայրահեղ դեպքերում:
Այս հիպոգլիկեմիկ գործակալը ամպուլում կնքված փոշի է, նրանք ունեն նաև լրացուցիչ բաղադրիչներ ՝ կախված դեղամիջոցի քանակից ՝ կաթնաշաքար, գլիցերին, ֆենոլ:

Փոշը երկուսն էլ մի դոզայի տեսքով են `լուծիչով, և նորից օգտագործվող: Այն պետք է պահվի 2-8 աստիճանի ջերմաստիճանում և չպետք է մնա պայծառ արևի տակ:
Օգտագործման հրահանգներ
Լուծումը հարմար է օգտագործման համար միայն 24 ժամվա ընթացքում: Բժշկությունը նախատեսված է արդյունավետ գործողությունների համար, այնպես որ, եթե մարդը կորցրել է գիտակցությունը հիվանդության պատճառով, նա պետք է արթնանա 5 րոպե անց, իսկ 20 րոպե անց նա արդեն կարող է կենտրոնանալ և հստակ պատասխանել հարցերին: Բայց եթե հիվանդը դեռ չի լավանում, ապա հարկավոր է բժշկի դիմել նրա համար, և, ամենայն հավանականությամբ, ձեզ հարկավոր է ներերակային գլյուկոզա կամ դxtrose ներարկել:
Գլյուկոզան պետք է անընդհատ արյան մեջ լինի, անհրաժեշտ է դեղամիջոց, երբ դրա կոնցենտրացիան իջեցվում է: Գլյուկոզայի հաբերները շատ արագ ներծծվում են արյան մեջ, և դրա դրական ազդեցությունը արագորեն սկսվում է այն պատճառով, որ այն չի անցնում լյարդի ոչ մի գործընթաց: Արդեն սկզբնական փուլում `բերանը մտնելիս, լորձաթաղանթի միջոցով գլյուկոզի մի մասը մտնում է արյան մեջ, իսկ ստամոքսից և աղիքներից մնացած մասը արագորեն կլանում է, և էֆեկտը կլինի գերազանց, քանի որ արյան շաքարը բարձրանում է, նույնիսկ եթե ցուցանիշները ցածր են, և հիվանդի վիճակը հասցվում է այնպիսի աստիճան, որ ենթաստամոքսային գեղձը չի արտադրում ինսուլին, եթե դա II տիպի շաքարախտ է, I տիպի շաքարախտով հիվանդների դեպքում մարմնում լիովին բացակայում է ինսուլինը:

Երբ շաքարավազը նորմայից ցածր չի ընկնում, II տիպի շաքարախտով հիվանդի վրա գլյուկոզան մեծ ազդեցություն չի ունենա, քանի որ ենթաստամոքսային գեղձի ինսուլինը արտադրում է:
Ով ունի I տիպի շաքարախտ, գլյուկոզա, դրա 1 գ-ը, կավելացնի շաքարը 0.28 մմոլ / լ-ով, բայց անհրաժեշտ է ճիշտ հաշվարկել անհրաժեշտ քանակությունը:
Գլյուկոզան արտադրվում է ոչ միայն հաբերում, այլև որպես հեղուկ լուծույթ:
Այս ձևը հատկապես անհրաժեշտ է, եթե մարդը ունի հիվանդության չափավոր կամ ծանր ձև, և նա ի վիճակի չէ դեղը կուլ տալ:
Գլյուկոզի ամենահարմար ձևը գելն է, նրանք պետք է քսեն լնդերը և այտերը իրենց ներքին մակերեսին, ապա ծանր վիճակում գտնվող հիվանդը չի կարողանա խեղդել, և 5 րոպե անց նա կվերականգնվի:
Անհրաժեշտ է նրանց համար, ովքեր ունեն շաքարի ցածր ցուցանիշներ, միշտ ունենալ իրենց հետ հիպոգլիկեմիկ նյութեր, ինչպես նաև գրություն, որը նախազգուշացնում է մյուսներին հիվանդության մասին և ինչ անել, եթե անձը թուլանա հիվանդության հարձակման պատճառով: