Ինչ է օստեոմիելիտի համատեղ հիվանդությունը:
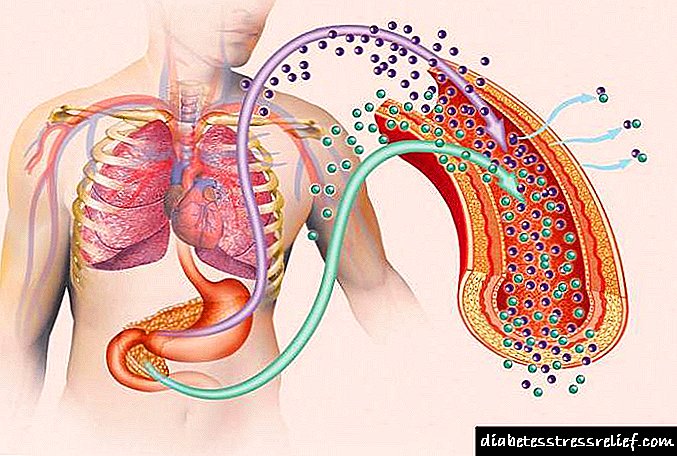
Շաքարախտը ուղեկցվում է արյան գլյուկոզի աճով: Գլյուկոզան վնասակար ազդեցություն ունի արյան անոթների և նյարդային մանրաթելերի պատերի վրա:
Արյան անբավարար մատակարարման և ստորին ծայրամասերում արգանդավորվելու պատճառով նյարդաբանությունը զարգանում է որպես շաքարախտի բարդություն:
Նյարդաբանության բնորոշ առանձնահատկությունն է վատ բուժող խոցերի զարգացումը: Իմունիտետի անկման, հյուսվածքների սննդի բացակայության պայմաններում վարակը միանում է: Առաջատար դեպքերում այն տարածվում է ոսկրային հյուսվածքի վրա և տեղի է ունենում օստեոմիելիտ:
Օստեոմիելիտի պատճառները
 Ստորին վերջույթների նյարդաբանությունը դիաբետիկ ոտքի ձևավորմամբ `շաքարախտի ընդհանուր բարդություն է: Այն սովորաբար տեղի է ունենում հիվանդության սկզբից 5-ից 7 տարի հետո `առաջին տիպի շաքարախտով: Շաքարախտի երկրորդ տեսակն ավելի դանդաղ է, և բարդությունները կարող են զարգանալ շատ ավելի ուշ:
Ստորին վերջույթների նյարդաբանությունը դիաբետիկ ոտքի ձևավորմամբ `շաքարախտի ընդհանուր բարդություն է: Այն սովորաբար տեղի է ունենում հիվանդության սկզբից 5-ից 7 տարի հետո `առաջին տիպի շաքարախտով: Շաքարախտի երկրորդ տեսակն ավելի դանդաղ է, և բարդությունները կարող են զարգանալ շատ ավելի ուշ:
Շաքարախտի բարդությունների հիմնական պատճառը գլյուկոզի ցածր փոխհատուցումն է: Դա կարող է առաջանալ հիվանդության ծանր ձևով կամ էնդոկրինոլոգի առաջարկությունների անտեսմամբ: Արյան մեջ գլյուկոզի բարձր կոնցենտրացիան, և դրա կտրուկ փոփոխությունները խաթարում են անոթային պատը և ոչնչացնում նյարդային մանրաթելերը:
Արյան մատակարարման և նյարդերի խթանման նվազումով հյուսվածքները կորցնում են իրենց զգայունությունը և վնասվածքից վերականգնվելու ունակությունը: Մաշկի ցանկացած աննշան վնաս կամ ճեղքվածք կարող է հանգեցնել դիաբետիկ խոցերի առաջացման: Նրանք շատ դանդաղ են բուժվում, հաճախ վարակվում են:
Դիաբետիկ ոտքը դրսևորվում է մի քանի համախտանիշով.
- Անոթային խանգարումներ փոքր և խոշոր անոթներում (անգիոպաթիա)
- Ոսկրածուծի վնասում և օստեոպորոզ:
- Նվազեցված անձեռնմխելիությունը:
- Խոցային վարակ:
Կախված նյարդաբանական կամ անոթային խանգարումների տարածվածությունից, առանձնանում է դիաբետիկ ոտքի նյարդահոգեբանական կամ իշեմիկ ձևը: Բայց այս բաժանումը շատ կամայական է, քանի որ սովորաբար այս երկու գործոնները գործում են միաժամանակ:
Հետեւաբար, ամենատարածված խառը ձեւը:
Օստեոմիելիտի ախտանիշները և ախտորոշումը
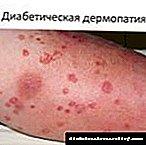
Դիաբետիկ ոտքը կարող է դրսևորվել ստորին վերջույթների ցավի կամ ջերմաստիճանի զգայունության խախտմամբ, չոր մաշկի բարձրացում, ճաքեր, այտուցվածություն, ոտքի բնորոշ դեֆորմացիա: Այս վնասվածքների պայմաններում մաշկի խոցեր են զարգանում:
Հսկայական վարակված խոցերը, որոնք փչացնում են ոսկրերի փափուկ հյուսվածքները, բարդանում են ոսկրային հյուսվածքի, պերիոստատի և ոսկրածուծի բորբոքումով: Այս դեպքում զարգացող օստեոմիելիտը դժվար է բուժել դեղորայքով և հաճախ հանգեցնում է ստորին վերջույթների անդամահատման անհրաժեշտության:
Օստեոմիելիտը կարող է լինել ցանկացած երկարատև խորը կամ մեծ խոցի բարդություն: Օստեոմիելիտի զարգացումը նշվում է նման նշաններով.
- Թմրամիջոցների բուժման երկու ամսվա ընթացքում խոց չի բուժվում:
- Վերքը խորն է, իսկ ներքևում երևում է ոսկոր, կամ այն կարելի է որոշել զոնդով:
- Տուժած վերջույթը այտուցված և կարմիր է:
- Արյան մեջ ավելանում է լեյկոցիտների մակարդակը, ESR- ն ավելի քան 70 մմ / ժամ է:
- Ռենտգեն հետազոտություն կամ MRI անցկացնելիս հայտնաբերվել է խոցի տակ ոսկորների ոչնչացում:
Հիմնական ախտորոշիչ նշանը ոսկորների բիոպսիա է (հյուսվածքների զննում):
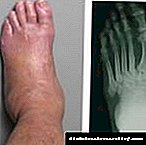 Շաքարային դիաբետում ոսկրերի ոչնչացումը բերում է դիաբետիկ օստեոարտրոպաթիայի (Charcot- ի ոտքը): Այս պայմանը զարգանում է ծանր դիաբետիկ նյարդաբանության մեջ: Առանց վարակի կա բորբոքային գործընթաց: Սուր փուլում զարգանում է ոտքի միակողմանի այտուցը: Մաշկը կարմիր է, կոշտ և տաք, բորբոքման ոլորտներով:
Շաքարային դիաբետում ոսկրերի ոչնչացումը բերում է դիաբետիկ օստեոարտրոպաթիայի (Charcot- ի ոտքը): Այս պայմանը զարգանում է ծանր դիաբետիկ նյարդաբանության մեջ: Առանց վարակի կա բորբոքային գործընթաց: Սուր փուլում զարգանում է ոտքի միակողմանի այտուցը: Մաշկը կարմիր է, կոշտ և տաք, բորբոքման ոլորտներով:
Սուր բորբոքման ժամանակահատվածը կարող է վերածվել քրոնիկ բազմամյա ընթացքի: Տեղաշարժումները, կոտրվածքները կարող են առաջանալ հոդերի մեջ, ոսկորները դեֆորմացվում են: Ժամանակի ընթացքում հիվանդությունը կարող է բարդ լինել օստեոմիելիտով:
Դիաբետիկ օստեոարտրոպաթիայի ընթացքը անցնում է մի քանի փուլով.
- Սուր փուլ. Ոտքի այտուց, կարմրություն և տենդ: Նկարներում `օստեոպորոզ (ոսկրային հազվագյուտ հյուսվածք):
- Ենթակա փուլ. Բորբոքում չկա, ոտքը դեֆորմացվում է, նկարները ոսկրը քանդվում են:
- Քրոնիկ փուլ. Ոտքը դեֆորմացված է, նման է «թղթի քաշի», տեղաշարժերի և կոտրված ոսկորների:
- Բարդություններով բեմ. Քրոնիկ խոցեր, օստեոմիելիտ:
Օստեոմիելիտի բուժում
Օստեոարտրոպաթիայի սուր փուլը բուժվում է ոտքի ամբողջական բեռնաթափմամբ: Դրա համար օգտագործվում են օրթոպեդիկ սարքավորումներ `օրթոզներ, դաստիարակներ, օրթոպեդիկ կոշիկներ:
Եթե դա բավարար չէ, և խոցը չի բուժվում, ապա առաջարկվում է շարժման ամբողջական սահմանափակում `խիստ անկողնում: Թմրամիջոցների թերապիայի համար օգտագործվում են դեղերի հետևյալ խմբերը.
- Ոսկորների ոչնչացումը կանխելու համար - Alendronate, Pamidronate:
- Նոր ոսկրային հյուսվածքի ձևավորման համար `անաբոլիկ ստերոիդ հորմոններ (Methandrostenolone, Retabolil), կալցիում և վիտամին D3 պատրաստուկներ:
- Ցավազրկողներ - Անալգին, Կետանով, Նալբուֆին:
- Nonsteroidal հակաբորբոքային դեղեր - Nimesulide, Diclofenac, Revmoxicam:
- Diuretics - Furosemide, Hypothiazide:
Ռենտգենաբուժությունից հետո բարելավման դեպքեր կան:
Քրոնիկ փուլում նախատեսված են վիտամիններ և կալցիումի պատրաստուկներ: Բորբոքման բացակայության դեպքում ոսկորի ոչնչացված մասը կարող է հեռացվել վիրաբուժական եղանակով: Ուցադրվում է օրթոպեդիկ կոշիկներ կրելը:
Օստեոմիելիտի զարգացման հետ մեկտեղ հիմնական խնդիրն է հետագա բուժման ընտրությունը `դեղորայքային կամ վիրաբուժական:
Վիրաբուժական բուժմամբ նշվում է մատի կամ ոտքի մի մասի անդամահատում և վերքերի բուժման խթանում: Եթե վիրահատությունից հետո վարակը չի զարգանում, ապա վերականգնման և ակտիվ կյանք վերադառնալու հավանականություն կա: Վիրաբուժական բուժումը երաշխիք չէ նոր խոցերի զարգացման և վերքի ամբողջական բուժման դեմ: Որոշ դեպքերում կատարվում են կրկնակի անդամահատումներ:
Եթե որոշում կայացվի պահպանողական բուժման վերաբերյալ, ապա վեց շաբաթվա ընթացքում նախատեսվում է լայն սպեկտրի հակաբիոտիկների բարձր դոզաներ ՝ Cefazolin, Clindamycin, Meronem, Tienam, Ciprofloxacin: Սովորաբար, հակաբիոտիկները ներարկվում են, բայց երկարատեւ թերապիայի միջոցով հնարավոր է անցնել դեղահատերի ձեւերին:
Պ Օգտագործվում են նաև համակցված բուժում մի քանի դեղամիջոցների հետ `Levofloxacin + Clindamycin, beta-lactam հակաբիոտիկներ` Amoxiclav, Augmentin, Trifamox: Բացի այդ, հակաբիոտիկները կարող են կիրառվել տեղայնորեն, ուղղակիորեն վերքի մեջ `օգտագործելով հատուկ ակրիլաթային ուլունքներ:
Օգտագործվում են նաև համակցված բուժում մի քանի դեղամիջոցների հետ `Levofloxacin + Clindamycin, beta-lactam հակաբիոտիկներ` Amoxiclav, Augmentin, Trifamox: Բացի այդ, հակաբիոտիկները կարող են կիրառվել տեղայնորեն, ուղղակիորեն վերքի մեջ `օգտագործելով հատուկ ակրիլաթային ուլունքներ:
Հակաբիոտիկ թերապիան դրական արդյունքներ է տալիս հիվանդների մեծ մասում, բայց շաքարային դիաբետով սովորաբար լինում են լյարդի միաժամանակ դիսֆունկցիաներ, ինչը նպաստում է նման բուժման կողմնակի բարդությունների հաճախակի զարգացմանը:
Շաքարախտի դեմ ցանկացած հիվանդության բուժման հիմնական բուժական գործոնը արյան բարձր շաքարի փոխհատուցումն է դրա նվազեցման համար դեղերի օգտագործմամբ `ինսուլին կամ հաբեր:
Վիրաբուժական բուժման կամ խիստ հիպերգլիկեմիայի միջոցով հիվանդները կարող են արյան շաքարի հսկողության տակ հաբերից տեղափոխվել ինսուլին: Ինսուլինը կարող է ուժեղացնել ոսկրային հյուսվածքը:
Շաքարային դիաբետում օստեոմիելիտի զարգացումը հնարավոր է կանխել, եթե հիվանդության ողջ ընթացքում հետևեք ցածր ածխաջրերի սննդակարգին և ընտրեք դեղաչափով դեղեր ընդունեք: Շաքարային դիաբետի բարդությունների ռիսկը նվազագույնի հասցնելու համար անհրաժեշտ է պահպանել արյան մեջ գլյուկոզի մակարդակը նման սահմաններում. Դատարկ ստամոքսի վրա մինչև 6.4 մմոլ / լ, երկու ժամ հետո ուտելուց հետո 8,9 մմոլ / լ, քնելիս `6.95 մմոլ / լ:
Գլյուկոզայի մակարդակը չափվում է ամեն օր գլիկեմիկ պրոֆիլով: Բացի այդ, երեք ամիսը մեկ անգամ շաքարախտով տառապող բոլոր հիվանդները ցուցադրվում են գլիկացված հեմոգլոբինի մակարդակը որոշելու համար:
Այս ցուցանիշը արտացոլում է վերջին երեք ամիսների ընթացքում արյան շաքարի միջին մակարդակը և ավելի տեղեկատվական է շաքարախտի համար փոխհատուցման աստիճանը որոշելու համար: Դրա օպտիմալ մակարդակը կազմում է մինչև 7,5%:
Fatարպի նյութափոխանակությունը պետք է լինի ներսում (չափումը `մմոլ / լ) - խոլեստերին - 4,8,
LDL- ը 3-ից ցածր է, HDL- ն 1.2-ից բարձր է: Անոթային պաթոլոգիաներով անհրաժեշտ է կանխել ոչ միայն սննդի հետ կապված պարզ ածխաջրերի ընդունումը, այլև դիետայում կենդանիների ճարպերը նվազեցնելը:
Կարևոր է նաև հետազոտել և բուժել մաշկի վնասվածքները ՝ շաքարախտով տրոֆիկ խոցերի առաջացումը կանխելու համար: Եթե կասկածում եք դիաբետիկ ոտքի ձևավորմանը, անհրաժեշտ է էնդոկրինոլոգի, նյարդահոգեբանի, պոդոլոգի կողմից մշտական մոնիտորինգ: Այս հոդվածում տեսանյութը շարունակում է շաքարախտի վերքերի հետ կապված խնդիրների թեման:
Դասակարգում
Դուք կարող եք սկսել այն փաստից, որ դուք պետք է ամեն ինչ դարակների վրա դնեք, դա կօգնի օստեոմիելիտի դասակարգմանը: Օստեոմիելիտի դասակարգման առաջացման պատճառով առաջարկվում է ախտահանումը բաժանել հետևյալի.
հատուկ, ինչը պայմանավորված է որոշակի միկրոօրգանիզմներով,
ոչ սպեցիֆիկ ախտահարում չի տալիս գաղափար պաթոգենի մասին, որը հաճախ այդպիսին չէ:
Կախված ներթափանցման ուղուց, օստեոմիելիտը կարող է լինել.
էնդոգեն կամ հեմատոգեն, երբ պաթոգենը ոսկր է մտնում արյան հոսքով,
էկզոգեն, դրսից մանրէների ներթափանցման ենթակա:
Եվ եթե առաջին տեսակը ունի հատուկ ուշադրություն, որից ամեն ինչ ընկնում է ոսկորի մեջ, առաջացնելով սուր գործընթաց: Այնուհետև երկրորդը զարգանում է վնասվածքի, վիրաբուժության արդյունքում շրջակա հյուսվածքներից կամ օրգաններից պաթոգենի ներթափանցման արդյունքում: Սկզբում սուր ժամանակահատվածի ախտանիշները միշտ լինում են, որից հետո հիվանդությունը դառնում է քրոնիկ:
Երկար ժամանակ միկրոֆլորան կարող է փոխվել: Դրա պատճառը նոր միկրոօրգանիզմների ներխուժումն է բռունցքով անցուղով, որը, որպես կանոն, ունի: Բուսական աշխարհի վերլուծությունը և հակաբակտերիալ դեղամիջոցների նկատմամբ դրա զգայունությունը օգնում են պարզաբանել ճիշտ ախտորոշումը, այնուհետև նշանակել բուժում:
Դրսևորումներ
Բժշկագիտության պատմությունը և բժիշկների դիտարկումը ցույց են տվել, որ յուրաքանչյուր ձև ունի իր կլինիկական դրսևորումները: Մենք կփորձենք հասկանալ դրանցից յուրաքանչյուրի նրբությունները:
Երեխաները ենթակա են սուր հեմատոոգեն օստեոմիելիտի զարգացման, հիվանդության ախտանիշների 30% -ը կարող է լինել մինչև մեկ տարի: Մեծահասակների մոտ այս ձևը տեղի է ունենում մանկության ընթացքում տառապող հիվանդության հետևանքով: Գործընթացը շատ հաճախ տուժում է բազուկի կամ ոտքերի երկար խողովակային ոսկորներից, շատ ավելի քիչ հաճախ հիվանդությունը տեղայնացվում է փոքր կամ հարթ ոսկորներում: Ախտանիշները մեծապես կախված են միկրոօրգանիզմների գործունեությունից, անձի տարիքից, գործընթացի տեղակայությունից և տարածվածությունից: Զգալի դեր է խաղում իմունային համակարգի վիճակը:
Կան մի քանի տարբերակներ, որոնք կարող են դրսևորել սուր հեմատոոգեն օստեոմիելիտ: Այն սեպտիկ-պեմիկ, տեղական և թունավոր ձև է, և յուրաքանչյուրն ունի հիվանդության և բուժման իր սեփական ախտանիշները:
Առաջին տեսքով (սեպտիկ-պեմիկ) ախտանշանները սկսվում են սուր, ջերմաստիճանը կտրուկ բարձրանում է ՝ մինչև 40 աստիճան: Ընդհանուր վիճակը լուրջ է ՝ հարբեցողության հետ մեկտեղ, սրտխառնոց և փսխում, նկատվում են ցրտահարություն, գլխացավ և երբեմն գիտակցության կորուստ: Կարմիր արյան բջիջների խզման պատճառով կարող են առաջանալ հեմոլիտիկ դեղնախտի նախանշաններ:
Զգալիորեն արտահայտվում են նաև հիվանդության տեղական դրսևորումները, բացի սուր ցավից, պարտադրված դիրք է նկատվում, ոտքի կամ բազկի տարածքում ցավն այնքան ուժեղ է: Մարդը չի կարող ինքնուրույն շարժվել, և դրսի օգնությամբ դա հնարավոր է, բայց ցավը շատ ուժեղ է: Վնասվածքից վեր, մաշկը վառ կարմիր է, լարված, դուք հաճախ կարող եք տեսնել արյան անոթների օրինակը, ընդհանուրի հետ միասին, տեղական ջերմաստիճանը բարձրանում է: Հիվանդության պատմությունն ընթանում է արթրիտի ավելացումով, որը սկզբում մեծ է, որը թափվում է բորբոքման մեջ:
Տեղական ձևը բնութագրվում է փափուկ հյուսվածքների և ոսկրերի բորբոքային պրոցեսով: Ընդհանուր առմամբ, մարդը կարող է բավարար զգալ, բայց պայմանը չափավոր ծանրության է:
Հեմատոգեն օստեոմիելիտի մի տեսակ ՝ թունավոր ձևը կարելի է գտնել շատ հազվադեպ: Հիվանդության զարգացումը տեղի է ունենում շատ արագ և դրսևորվում է ուժեղ ինֆեկցիոն վնասվածքի ամբողջ նկարով ՝ sepsis- ի տեսքով: Առաջին օրվա ընթացքում ախտանիշները դրսևորվում են խիստ թունավորմամբ, ջերմաստիճանը բարձրանում է մինչև մեծ թվեր: Հայտնվում են մենինգների գրգռման ախտանիշները, մարդը կորցնում է գիտակցությունը, հնարավոր է առգրավումներ, որոնք փոխարինվում են ամբողջական անշարժացումով: Theնշումը նվազում է նվազագույնի, կա սրտանոթային սուր անբավարարության զարգացման ռիսկ: Տեղական դրսևորումները տեղի են ունենում ավելի ուշ, դա դանդաղեցնում է ախտորոշման գործընթացը և այն փաստը, որ հաճախ ռենտգենյան ճառագայթը ժամանակին չի իրականացվում:
Տեղական ախտանշանները հիվանդության հարևանության հետ համատեղ (որը տեղի է ունենում 2-ից 3 տարեկան երեխաների մոտ) կարող են տարածվել համատեղ և հարակից հյուսվածքներում: Լուրջ հեղուկը կուտակվում է համատեղ խոռոչում, այնուհետև `թարախ:
 Երեխան փորձում է շարժումներ չկատարել ՝ փորձելով ոտքին տալ առավել ցավոտ դիրք: Ազդեցության տակ գտնվող տարածքում կա այտուց, հարակից հոդը դեֆորմացվում է, տեղական ջերմաստիճանը բարձրացված է: Բայց մաշկը կարող է կարմրանալ հիվանդության սկսվելուց որոշ ժամանակ անց, և պատմությունը գիտի այդպիսի շատ օրինակներ: Երբ հիվանդ վերջույթն զգալով կամ տեղափոխելիս կտրուկ ցավ է առաջանում:
Երեխան փորձում է շարժումներ չկատարել ՝ փորձելով ոտքին տալ առավել ցավոտ դիրք: Ազդեցության տակ գտնվող տարածքում կա այտուց, հարակից հոդը դեֆորմացվում է, տեղական ջերմաստիճանը բարձրացված է: Բայց մաշկը կարող է կարմրանալ հիվանդության սկսվելուց որոշ ժամանակ անց, և պատմությունը գիտի այդպիսի շատ օրինակներ: Երբ հիվանդ վերջույթն զգալով կամ տեղափոխելիս կտրուկ ցավ է առաջանում:
Սուր հրազենային օստեոմիելիտ
Հիվանդության այս ձևի դրսևորումները և ախտանիշները կախված են ոսկրերի վնասվածքի և հարակից հյուսվածքների տարածքից: Եթե վիրավորվի, վերքը ցանկացած դեպքում աղտոտված կլինի միկրոօրգանիզմներով, որոնք փամփուշտը տեղափոխում են հյուսվածքի խորքը: Ինչպես ցույց է տվել պատմությունը, պատերազմի ժամանակ օստեոմիելիտի այս ձևը զարգանում է հրազենային վնասվածքի առաջնային վիրաբուժական բուժումից հետո:
Շատ հաճախ այս ձևը դառնում է քրոնիկ օստեոմիելիտ, սուրը մի փոքր տարբեր ախտանիշներ ունի: Վերքը նախ պետք է խտանա, հետո `թարախային, և դրա հետ մեկտեղ մանրէները փոխանցվում են ոսկորին: Theերմաստիճանը բարձրանում է մեծ թվով, զարգանում են հարբեցողության ախտանիշներ: Վերջույթն ու վերքը այտուցվում են, թարախը առատորեն ազատագրվում է:
Սուր հետվնասվածքային օստեոմիելիտ
Այս ձևը, ինչպես նախորդը, հաճախ վերածվում է քրոնիկ օստեոմիելիտի: Հաճախ այս պայմանը տեղի է ունենում կամ ձեռքերը: Միկրոօրգանիզմները թափանցում են ոսկրը վերքի միջով և սկսում են աճել և բազմապատկվել այնտեղ, հատկապես, եթե կոտրվածքը վնասված է: Ընդհանուր ախտանիշները բնութագրվում են տապի և թունավորման ախտանիշներով:
 Թարախը տեղում ազատվում է վերքից, հյուսվածքները այտուցվում են, մաշկը դառնում է կարմիր, վնասվածքի վայրում ցավը հաճախ պայթում է:
Թարախը տեղում ազատվում է վերքից, հյուսվածքները այտուցվում են, մաշկը դառնում է կարմիր, վնասվածքի վայրում ցավը հաճախ պայթում է:
Վիրաբուժական բուժման ընթացքում ստերիլության կանոնների խախտման դեպքում կարող է առաջանալ նաև սուր և հետո քրոնիկ օստեոմիելիտ: Շատ հաճախ, վիրաբուժական դաշտի անբավարար մշակմամբ կամ բաց վնասվածքներից հետո, այն զարգանում է:
Կոնտակտային ձև
Այս օստեոմիելիտը տեղի է ունենում այն ժամանակ, երբ վարակը հարակից հյուսվածքներից անցնում է ոսկորին: Ծակոտկեն գործընթացը կարող է երկար ժամանակ գոյություն ունենալ ոսկորի կողքին և, ի վերջո, անցնել ոսկրային հյուսվածքի: Այս ձևը կարելի է հանդիպել ձեռքի մատների տարածքում կամ գլխի վրա առկա մեծ ծակող վերքերի հետ բորբոքային պրոցեսի հետ: Պաթոլոգիայի ախտանիշները բնութագրվում են բռունցքներով, որովայնի ցավով եւ այտուցվածությամբ:
Քրոնիկ
Հիվանդությունը բնութագրվում է երկու ժամանակաշրջանով, որոնք փոխարինում են միմյանց `սրացում և արձակումներ - և ունեն իրենց բնորոշ նշանները: Հիմա, սուրի փոխարեն, ցավը ցավում է, իսկ ոսկորների մեջ միշտ կա խրոնիկական վարակի ուշադրության կենտրոնում: Չկա թունավորում և ջերմաստիճան, ախտահարման վայրից վերև ֆիստուլներ են ձևավորվում, դրանք կարող են լինել միայնակ կամ բազմակի: Հեռուստաալիքը կարող է բացվել աղբյուրից զգալի հեռավորության վրա:
Վնասվածքից վեր մաշկը հիպերեմիկ է, խստացված, հաճախ այտուցված: Քրոնիկ օստեոմիելիտի հետևանքները վերջույթի կորություն են, իսկ համատեղության հարևանության դեպքում ՝ նրա շարժունակության խախտում:
 Ռեմիզացիայի ընթացքում ոտքի կամ բազկի տարածքում ցավը չի անհանգստացնում, վիճակը զգալիորեն բարելավվում է: Theերմաստիճանը չի բարձրանում, բայց բռունցքի բացումից կարող է լինել փոքր քանակությամբ արտահոսք, և երբեմն դրանք նույնիսկ կարող են փակվել: Տևողությունը կարող է տարիներ լինել, ամեն ինչ կախված է պաթոգենից, անձեռնմխելիությունից, գտնվելու վայրից և տարիքից: Հանգստի ժամանակ դրսևորումները նույնն են, ինչ սուր օստեոմիելիտի դեպքում:
Ռեմիզացիայի ընթացքում ոտքի կամ բազկի տարածքում ցավը չի անհանգստացնում, վիճակը զգալիորեն բարելավվում է: Theերմաստիճանը չի բարձրանում, բայց բռունցքի բացումից կարող է լինել փոքր քանակությամբ արտահոսք, և երբեմն դրանք նույնիսկ կարող են փակվել: Տևողությունը կարող է տարիներ լինել, ամեն ինչ կախված է պաթոգենից, անձեռնմխելիությունից, գտնվելու վայրից և տարիքից: Հանգստի ժամանակ դրսևորումները նույնն են, ինչ սուր օստեոմիելիտի դեպքում:
Ախտորոշում
Ուցադրվում է նաև ոսկրային պունկցիան և բովանդակության հետագա վերլուծությունը, ինչպես նաև դրա զգայունությունը հակաբիոտիկների նկատմամբ: Բացի այդ, օգտագործվում է ոսկրային խոռոչում ներթափանցիկ ճնշման ուսումնասիրություն:
Հիվանդության ընթացքի քրոնիկական տարբերակը հաստատելու համար կպահանջվի նաև ռենտգենյան ճառագայթ, այն կունենա բնութագրական կլինիկական նկարագրություն օստեոմիելիտ: Ռենտգենյան ճառագայթներից բացի, ցուցադրվում է նաև CT սկան: Ռենտգենյան ճառագայթը նույնպես արտադրվում է հակադրությամբ, որը ներմուծվում է ալիք, սա հնարավորություն է տալիս սահմանել իր ընթացքը և շփումը ոսկորների հետ:
Հրազենային վնասվածքից կամ վնասվածքից հետո ռենտգենյան ճառագայթները ցույց կտան փոփոխությունները միայն երեք շաբաթ անց: Նկարներն անպայմանորեն արված են երկու կանխատեսումներով, այնպես որ կարող եք հետևել տարածական հարաբերությունների փոփոխություններին: Այնուամենայնիվ, ռենտգեն ճառագայթը միակ մեթոդը չէ, բացի այդ, դուք պետք է նայեք վերքին կամ վերջույթին, սա շատ դեպքերում ճշմարտությունը հաստատելու է:

Մի խառնեք
Հիվանդությունը հաճախ կարող է նման լինել մյուսներին, ուստի սխալ բուժում է նշանակվում: Իհարկե, ռենտգենյան ճառագայթները շատ դեպքերում ամեն ինչ իր տեղում են դնում, բայց ոչ միշտ: Ամենից հաճախ անհրաժեշտ է բացառել արթրիտը, ռևմատիզմը, ֆլեգմոնը կամ ոսկրերի հատուկ ախտորոշումը:
Ռևմատիզմով ռենտգենյան ճառագայթը կօգնի, նկարը ցույց կտա, որ բնութագրական փոփոխություններ չկան, և համատեղ ցավը սկզբում անհանգստացնում է: Օստեոմիելիտով անհնար է որոշել ճշգրիտ տեղը, արթրիտը միանում է ավելի ուշ: Խոշոր հոդերը տառապում են, և բորբոքային արտանետումը երբեք չի լինում:
Phlegmon- ը հեռակա կարգով կարող է նմանվել ոսկորների բորբոքմանը, սակայն դրա հետ միասին չկա մի բռունցք, որն ունի հետվնասվածքային օստեոմիելիտ: Նաև նախքան հետվնասվածքային օստեոմիելիտի զարգացումը նախքան մարդը ունեցել է ընդարձակ վնասվածք կամ բաց կոտրվածք:
Ոսկրածուծի տուբերկուլյոզը շատ հաճախ նման է հետվնասվածքային օստեոմիելիտի, նկարում դրանք շատ նման են: Ոսկրածուծի տուբերկուլյոզը սկսվում է դանդաղ, ջերմաստիճանը մի փոքր բարձրանում է: Ֆիստուլը, որն ունի նաև հետվնասվածքային օստեոմիելիտ, ծածկված է դանդաղ հատիկավոր հյուսվածքով, իսկ դրանից հոսում է հեղուկ թարախ և կաթնաշոռի նման զանգված: Հարցի վերջնական կետը բիոպսիան է և հատուկ ռեակցիաների արտադրությունը:

Խրոնիկ օստեոմիելիտի բուժում
Գործընթացը քրոնիկ փուլին անցնելու դեպքում վիրաբուժական բուժումը կարող է օգնել որոշ ժամանակ: Դուք կարող եք արմատապես բուժել քրոնիկ կրկնվող օստեոմիելիտը, բայց դրա համար ստիպված կլինեք կորցնել վերջույթները: Գործողության ընթացքում բացվում է ոսկրային ջրանցքը, հանվում են ոսկրերի թարախն ու նեկրոզային տարածքները: Հաջորդը, վերքը բուժվում է բաց, օգտագործվում են տեղական գործողությունների հակասեպտիկ եւ հակաբակտերիալ գործակալներ, ֆիզիոթերապիա: Հակացուցված է այս փուլում օգտագործել ժողովրդական միջոցներ, քանի որ դրանք կարող են վարակվել նոր բուսական աշխարհի հետ:
Վերքի վերականգնումից հետո ոսկրային արատը կարելի է բուժել ՝ այն փոխարինելով գորշով:
Ոսկրածուծի տեղը վերցվում է ինչպես անձի կողմից, այնպես էլ այն դոնորից, ով առավել հարմար է, պատահում է, որ օգտագործվում է նախկինում պատրաստված կադվերային ոսկոր: Հիվանդության քրոնիկ ընթացքի դեպքում կատարվում է նաև վիրահատություն ՝ նեկրոզի և թարախի տարածքները հեռացնելու համար:
Ֆիզիոթերապիա և վարժություն թերապիա
Բացի այդ, բուժումը ներառում է ֆիզիոթերապիայի և վարժությունների թերապիայի օգտագործումը: Այս միջոցները կբարձրացնեն արյան հոսքը հյուսվածքներում և ավելի հավանական է բուժել վերքը: Արդյունքն ապացուցվեց UHF- թերապիայի միջոցով. 10-ից 15 պրոցեդուրաներ պահանջվում են յուրաքանչյուր դասընթացի համար: Նրանք կարող են բուժվել ՝ սկսած վիրահատությունից 4 կամ 5 օր հետո: Էլեկտրոֆորեզը, որն արվում է ցինկի աղերի, կալիումի յոդիդի և կալցիումի հիման վրա դեղամիջոցների ավելացմամբ, դրական ազդեցություն ունի:

Ofավի հեռանալուց հետո բուժումը լրացվում է վարժության թերապիայի միջոցով: Դա կամրապնդի մկանները, արագացնի վերածնում, կվերականգնարկի շարժման նորմալ տիրույթը:
Կանխարգելում
Այն բաղկացած է հյուսվածքների վնասվածքների ժամանակին բուժումից `չհանգեցնելով բորբոքման բորբոքման: Կարևոր է նաև մարմնում քրոնիկ վարակի ֆոկուսների ձևավորման կանխարգելումը, ատամների ժամանակին սանիտարումը: Վնասվածքների կամ վնասվածքների դեպքում, երբ արտաքին միջավայրի հետ կա ոսկորների շփում, կանխարգելումը բաղկացած է վերքի լիարժեք վիրաբուժական բուժումից: Նաև նախ մի օգտագործեք ժողովրդական միջոցներ, բայց ավելի լավ է բժիշկ այցելել, այս դեպքում կարող եք հիմնականում խուսափել գործընթացի քրոնիկայից:
Մշտապես հոգալը մեր և մեր երեխաների առողջության համար, թույլ կտա մեզ խուսափել հենց հիվանդությունից և դրա հետևանքներից: Ավելի լավ է խստորեն պահպանել բժշկի բոլոր առաջարկությունները, ենթարկվել ցանկացած փորձաքննության ցանկացած փոփոխության, քան այդ ժամանակ փորձել հաղթահարել հիվանդությունը բոլոր միջոցներով և միջոցներով:
Շաքարախտը ուղեկցվում է արյան գլյուկոզի աճով: Գլյուկոզան վնասակար ազդեցություն ունի արյան անոթների և նյարդային մանրաթելերի պատերի վրա:
Արյան անբավարար մատակարարման և ստորին ծայրամասերում արգանդավորվելու պատճառով նյարդաբանությունը զարգանում է որպես շաքարախտի բարդություն:
Նյարդաբանության բնորոշ առանձնահատկությունն է վատ բուժող խոցերի զարգացումը: Իմունիտետի անկման, հյուսվածքների սննդի բացակայության պայմաններում վարակը միանում է: Առաջատար դեպքերում այն տարածվում է ոսկրային հյուսվածքի վրա և տեղի է ունենում օստեոմիելիտ:
Դիաբետիկ ոտքի նշաններ, ախտանիշներ և բուժում
- Ingrown եղունգների ափսեներ
- Վերջույթների այրվածքներ և կապտուկներ
- Մատների մաշկի գույնի փոփոխություն մատների վրա, ոտքերի հորթերի մկանների ցավը
- Ոտքերի զգայունությունը թույլ է կամ ընդհանրապես բացակայում է,
- Purulent վերքերը, խոցերը:
Եթե շաքարախտ ունեք, եթե նման նշաններ եք գտնում, դուք պետք է անհապաղ դիմեք մասնագետին, ով անմիջականորեն ներգրավված է այս հարցերում, սովորաբար `մասնագիտացված վիրաբույժ: Եթե դա չունեք, ուրեմն դիմեք մասնագետին:
Դիաբետիկ ոտքի համախտանիշի այս բարդությունը շատ դեպքերում զարգանում է գաղտնի և չի ուղեկցվում որևէ վառ դրսևորումներով: Փորձառու բժիշկը կարող է կասկածել ոտքի օստեոմիելիտի մասին, եթե դիաբետիկ խոցի հատակին գտնում է բռունցքով անցում, որի վերջում կա ոսկոր:
Որոշ դեպքերում ոտքի օստեոմիելիտի բնորոշ նշաններ դեռ կան, ինչը թույլ է տալիս կասկածել այս բարդության քննության ընթացքում: Սա մատի միատեսակ խտացում (այտուց) և կարմրություն է, այսպես կոչված, «երշիկ մատը»:
Ոտնաթաթի ոսկորների օստեոմիելիտի ախտորոշման հիմնական մեթոդը ռենտգենոգրաֆիա է, անպարկեշտ դեպքերում օգտագործվում են CT և MRI: Ոտնաթաթի օստեոմիելիտի ռենտգենյան նշաններն ոսկրերի ամբողջականության խախտում են (անհավասար «կոռոզիոնացված» ուրվագիծ, ոսկրերի եզրագծի «անցքեր», ոսկրային հատվածի ազատորեն պառկած բեկորներ, պաթոլոգիական կոտրվածքներ և այլն):
Դադարեցրեք Charcot- ը

Երկար տարիներ, անհաջողաբար պայքարում էր հոդերի ցավը:
Ինստիտուտի ղեկավար. «Դուք կզարմանաք, թե որքան հեշտ է հոդերը բուժել` դեղը ամեն օր ընդունելով 147 ռուբլի:
Մկանային-կմախքային համակարգի պաթոլոգիաներից մեկը, որը զարգանում է ոտքերի թույլ տեսողություն ունեցող և շրջանառությամբ, Charcot- ի արթրոպատիան է: Այս հիվանդությունը հայտնի է նաև որպես Charcot- ի ոտքը, քանի որ փոփոխությունները տեղայնացված են միայն ոտքերի ոսկորների և հոդերի մեջ: Այս վայրում զարգանում է օստեոպորոզ, օստեոլիզ, հիպերոստոզ, տեղի են ունենում միկրո կոտրվածքներ, մաշկի խոցեր: Առանց բուժման, պաթոլոգիան հանգեցնում է ոտքի դեֆորմացմանը, նրա օժանդակ գործառույթների խախտմանը և հաշմանդամությանը: Հիվանդությունը բավականին հազվադեպ է, բայց լուրջ, քանի որ դժվար է պատասխանել թերապիայի վրա, հաճախ բարդություններ է առաջացնում:
Հիվանդության ախտանիշները
Ախտանիշները տարբերվում են հոդերի և ոսկորների այլ հիվանդություններից, քանի որ դրանք շատ արագ զարգանում են: Հիվանդության զարգացման գործընթացը տևում է 2 օր: Այս ժամանակահատվածում օստեոմիելիտի ախտանիշները գործնականում անտեսանելի են: Մարմնում կան փոքր փոփոխություններ, որոնք համարվում են ախտանիշներ: Հիվանդության հենց սկզբում զգացվում է թուլություն, մկանների և հոդերի աննշան ցավեր, բայց պայմանավորված է նրանով, որ ախտանիշները միշտ չէ, որ երևում են, մարդը հաճախ չգիտի, որ հիվանդությունն արդեն զարգանում է:

Հիվանդության արագ առաջընթացի պատճառով հետագա ախտանշանները ձեզ ստիպում են բժիշկ տեսնել: Theերմաստիճանը բարձրանում է մինչև քառասուն աստիճան, օստեոմիելիտով տառապող մի ոսկոր շատ է վնասում, շարժվելը դառնում է ավելի բարդ: Հիվանդության զարգացման գործընթացը շատ արագ է, վիճակը վատթարանում է յուրաքանչյուր անցնող ժամվա ընթացքում և կարող է ուղեկցվել փսխումով:
Հաճախ այն պատճառով, որ հիվանդության սկզբում գրեթե ախտանշաններ չկան, օստեոմիելիտը հիվանդության տեղայնացված ձևից հոսում է ընդհանրացված, ինչը լրացուցիչ խնդիրներ է ստեղծում բուժման գործընթացում: Շնորհիվ այն բանի, որ հիվանդությունը առաջացել է վարակի հետևանքով, գոյություն ունի հիվանդության թունավոր ձև, որի դեպքում ախտանշաններն առավել տեսանելի են: Occursնշման անկում է առաջանում, հնարավոր է գիտակցության կորուստ և սրտի շրջանում ցավի զգացում, հիվանդի ընդհանուր տեսքը որոշ չափով վախեցած է `գունատ դեմք, դեղին մաշկ, կապույտ շրթունքներ, խորտակված աչքեր:
Վնասվածքային օստեոմիելիտը ունի իր առանձնահատուկ ախտանիշները: Վնասվածքի տարածքում կարող է լինել փորոքային արտանետումներ, ինչը ցույց է տալիս, որ օստեոմիելիտի բուժման համար ախտորոշումը հրատապ է, քանի որ որոշ դեպքերում արյան թունավորումը կարող է գնալ: Խնդրի տարածքը հանելու համար դուք պետք է անցնեք անհրաժեշտ ստուգումներ:
Հիվանդությունը ունի երկու ձև (տեղական և ընդհանրացված), որոնք տարբերվում են իրենց ախտանիշներով:
Տեղական օստեոմիելիտի դեպքում ջերմաստիճանը հասնում է 38,5 աստիճանի, ցավեր և ցավեր հայտնվում են տուժած տարածքում, տեղի են ունենում աբսցեսներ, մաշկով թարախ է արձակվում, և շարժումը սահմանափակ է: Գեներալիզացվածը տարբերվում է նրանով, որ ջերմաստիճանը հասնում է 40 աստիճանի, ցավը դառնում է կայուն: Մարմնի թունավորումը ցավոտ է (փսխումը հնարավոր է), ցրտերը, ցնցումները, գիտակցության կորուստը, որոշ դեպքերում հիվանդը սկսում է ցնցվել, փոխվում է մաշկի գույնը, հայտնվում են երիկամների հետ կապված խնդիրներ:
Մարմնի ո՞ր մասերը կարող են ենթարկվել:
Ողնաշարի օստեոմիելիտ: - Սա ողնաշարի օստեոմիելիտի գիտական անվանումն է: Նմանատիպ խնդիրները ողնաշարի տարածքում այնքան էլ տարածված չեն, բայց հիվանդությունը կարող է սպառնալիք հանդիսանալ հիվանդի կյանքի համար: Ողնաշարի բուժումը սովորաբար երկար է տևում և շատ դժվար է:
Այս հիվանդության ախտորոշումը շատ խնդիրներ է ստեղծում բժշկի համար, քանի որ ողնաշարի օստեոմիելիտի ցավը շատ նման է ցավին, որը բնութագրում է այլ հիվանդություններ: Հիվանդությունը սկսվում է ողնաշարի մեջ տենդով, սկզբնական փուլերում այն նման է թոքաբորբի և պերֆորիայի: Բժշկական պրակտիկայում տեղի է ունենում քրոնիկ ողնաշարի օստեոմիելիտ, հիվանդության ընթացքը ուղեկցվում է ենթաֆիբրիլով, այսինքն ՝ մշտական բարձրացող ջերմաստիճանով:
Ողնաշարի օստեոմիելիտի համար սուր ժամանակահատվածը 14-90 օր է: Ողնաշարի համար աբսցեսների հայտնվելը, փորոքի հպարտությունը բարդություն են առաջացնում: Նման ողնաշարի խնդիրների պատճառով կարող են զարգանալ ողնաշարի խանգարումներ: Բուժումը նշանակվում է բժշկի կողմից ախտորոշումն իրականացնելուց հետո: Ժամանակին և որակյալ բուժմամբ հիվանդությունը ընդհատվում է, նախկինում տուժած ողնաշարավորները միաձուլվում են, հիվանդը վերականգնվում է: Անբարենպաստ բուժման գործընթացով հիվանդը չի վերականգնվում, որից հետո հնարավոր են բարդություններ, ինչպես նաև ճակատագրական արդյունք:

Osteomyelitis- ը femur- ում: Բառացիորեն 2-3 տասնամյակ առաջ հիփ ոսկորի սուր հեմատոոգեն օստեոմիելիտը շատ ավելի տարածված էր երեխաների մոտ, բայց այժմ մեծահասակները տառապում են այս հիվանդությունից նույն հաճախականությամբ, ինչպես մանկության տարիներին: Հիվանդության պատճառները նույնն են, ինչ այլ ոսկորների բորբոքման դեպքում: Հիպի օստեոմիելիտի ախտորոշումը բաղկացած է տրավմայի վիրաբույժի, ռենտգենոգրաֆիայի, հաշվարկված տոմոգրաֆիայի և լաբորատոր հետազոտությունների հետ խորհրդակցելուց:
Եթե ախտանիշները նշվում են երկար ժամանակ, ապա բժիշկները ախտորոշում են քրոնիկ օստեոմիելիտ: Բուժումը երկար է, բարդ, իր բնութագրերով: Հիվանդության բուժումը բացառապես ստացիոնար է, որի նպատակը ֆեմուրի տուժած հատվածը հեռացնելու գործընթացն է:
Անկյուն հոդի օստեոմիելիտ: Անհրաժեշտ չէ ուղղակիորեն խոսել արմունկային հոդի այս հիվանդության մասին: Օստեոմիելիտը սա է: Անկյունի բրոզիտով, տեղի է ունենում պերիարտիկուլային հյուսվածքների բորբոքային պրոցեսը: Անկյունի հոդի այս հիվանդության պատճառները կարող են լինել արթրիտի առաջադեմ փուլը: Անկյունի հոդի տարածքում խնդիրներ կարող են առաջանալ ոչ միայն մեկ այլ հիվանդության ֆոնի վրա, այլև վնասվածքների և վարակիչ հիվանդության պատճառով:
Եթե բուրսիտը չունի բարդություններ կամ հայտնվում է արմունկի կապտուկի պատճառով, ապա այն կարող է ինքնուրույն անցնել: Դա անելու համար կիրառեք ցուրտ կոմպրես արմունկային հոդի տարածքում և սահմանափակեք այս թևը մի որոշ ժամանակ շարժման մեջ, ապա օգտագործեք լուծող միջոց: Եթե սկսվել է արմունկային հոդի բուրսիտը, ապա դրա ֆոնի վրա կհայտնվի օստեոմիելիտ, ինչը բուժումը շատ ավելի դժվար է: Անչափահասների դեպքում վիրաբուժական միջամտությունից խուսափելու համար ավելի լավ է դիմել մասնագիտական օգնություն:

Osteomyelitis- ը ազդրի հոդի տարածքում: Ըստ էության, խնդիրները ծագում են հենց համատեղ: Ամենից հաճախ, ազդրի ձևի տարածքում թարախային ձևեր են առաջանում, ինչը, «հոսելով» հոդից, հանգեցնում է մկանային հյուսվածքի բորբոքմանը և հետույքի մեջ թարախակույտի ձևավորմանը: Քրոնիկ օստեոմիելիտ, քանի որ այն կարող է ձևավորվել սուր ֆոնի վրա կամ անմիջապես ձեռք է բերում քրոնիկական բնույթ: Երբ ազդրի հոդը վարակվում է, վիրաբուժական միջամտությունն անփոխարինելի է առանց բորբոքային ֆոկուսը հանելու:
Ծնոտի օստեոմիելիտը: Այն համարվում է օստեոմիելիտի ամենավտանգավոր տեսակներից մեկը: Ատամի քայքայման առկայության դեպքում հիվանդը կարող է զարգացնել օստեոմիելիտ: Շատերը հետաձգում են ատամների լցոնումը մինչև վերջը, և դա հենց այն է, ինչը կարող է հանգեցնել սարսափելի հետևանքների: Եթե ատամի խոռոչ խոռոչը բաց է, ապա դրա հետևանքով վարակը ներթափանցում է յուղի մեջ, ապա վարակվում է ոսկորը, որը փոխանցվում է ատամի արմատով:
Երբ վարակը հիվանդության ուշադրության կենտրոնից տեղափոխվում է առողջ տարածք, կարող է զարգանալ ծնոտի հեմատոոգեն օստեոմիելիտ: Այս վարակի միջոցով ծնոտի օստեոմիելիտի բուժումը պետք է իրականացվի որքան հնարավոր է շուտ, քանի որ այդպիսի ատամից կան գլխացավեր, ամբողջ օրգանիզմի անբավարարություն: Այն պատճառով, որ ի սկզբանե ամեն ինչ գալիս է ատամից, հաճախ մարդը սովորաբար չի կարող ուտել ուտելիք: Քրոնիկ օստեոմիելիտը ստոր է, քանի որ որոշ ժամանակ հիվանդությունը չի կարող դրսևորվել, բայց հետո վերադառնում է նոր եռանդով և նոր խնդիրներով:

Ծնոտի օստեոմիելիտի բուժումը սկսվում է ատամի արդյունահանմամբ, որի պատճառով վարակը տեղի է ունեցել: Ատամի արդյունահանման գործընթացը ավարտվելուց հետո հիվանդը անցնում է պրոցեդուրա `պիոստոստի կտրվածքով: Հիվանդության ուշադրության կենտրոնացումը վերացնելուց հետո հիվանդին նշանակվում են հակաբիոտիկ, ողողում, ախտանշանային թերապիա: Եթե բոլոր ընթացակարգերից հետո արդյունքը դրականորեն չավարտվեց, բժիշկները սկսում են սեկրեցումը հեռացնելու գործընթացը (մեռած հյուսվածքը, օստեոմիելիտով դա հաճախ ոսկրային բեկոր է):
Lilac ինֆուզիոն: Վերցրեք շուշանների չոր գույնը - 1 լիտր, լցնել օղին դեպի վերև և թող այն եփեք 10 օր, ապա սեղմեք տուժած տարածքները և ներսից օրվա ընթացքում վերցրեք 2 կաթիլ:
Բուժում ձկան յուղով և ձվով: Դուք պետք է խմեք մի գդալ ձկան յուղ և մեկ ձու օրական երկու անգամ:
Ժողովրդական միջոցներով բուժման արդյունավետությունը հաստատում են միայն նրանք, ովքեր օգտագործել են դրանք: Բացասական հետևանքներից խուսափելու համար ավելի լավ է նախ դիմել բժշկի, որը կորոշի, թե որ բուժումն է ճիշտ ձեզ համար:Ամենից հաճախ տեղի է ունենում հակաբիոտիկների բուժում, որոնք «ոչնչացնում են» պաթոգեն բակտերիաները և կանխում հիվանդության հետագա զարգացումը: Ժողովրդական միջոցներով բուժումը լավագույնս օգտագործվում է հակաբիոտիկների հետ համատեղ:
Ոսկրածուծի մեջ զարգացող գորշ գործընթացը լուրջ հիվանդություն է, որը դժվար է ախտորոշել սկզբնական շրջանում: Ոսկրածուծի բորբոքումները կյանքին սպառնացող են, պահանջում են շտապ օգնություն և երկարատև բուժում:
Ինչ է օստեոմիելիտը
Հիվանդությունը ազդում է ոսկրային հյուսվածքի վրա (օստեիտ), առաջացնում է պերիոստիումի բորբոքում (պերիոստիտ), գործում է ուղղակիորեն ոսկրածուծի վրա (միելիիտ): Նոր հայտնաբերված օստեոմիելիտը սուր է: Եթե բուժումը երկար է և չի հանգեցնում բարելավման, հիվանդությունը ձեռք է բերում քրոնիկական ընթացք:
Օստեոմիելիտը կարող է զարգանալ կմախքի համակարգի ցանկացած մասում, առավել հաճախ դրանք սալիկարային ոսկորներ են: Ողնաշարի բորբոքային գործընթացը կյանքի համար վտանգավոր նյարդաբանական վիճակ է: Ասեպտիկ, ոչ վարակիչ ախտահարումն ավելի հեշտ տարբերակ է օստեոմիելիտի համար: Ողնաշարի ոսկորների վարակիչ հիվանդությամբ տեղի է ունենում ողնաշարավոր մարմինների դեֆորմացիա և ոչնչացում:
Թարախային օստեոմիելիտը բոլոր դեպքերի մոտ 4% -ն է, իսկ տղամարդիկ հիվանդանում են կանանցից երկու անգամ ավելի հաճախ: Ըստ տարիքային կարգերի, ռիսկի խմբում ընդգրկված են երեխաները և տարեցները: Ամենից շատ հիվանդությունը ազդում է lumbar ողնաշարի վրա, ավելի հաճախ ՝ կրծքային և արգանդի վզիկի վրա: Բուժումից հետո դրական արդյունքը նկատվում է հիվանդների 60% -ում, հիվանդների 30% -ը հանդուրժում է հետընթացը 5 տարի ժամկետով, հիվանդների մոտ 7% -ը դժվար է բուժել, 3% -ով ֆուլմինանտ դասընթացը հանգեցնում է մահվան:
Բորբոքման պատճառները
Պատճառական գործակալը կարող է ներթափանցել ներքին (էնդոգեն) ճանապարհը արյան անոթների միջոցով: Սա վարակի փոխանցման հեմատոգեն ձև է, այն ավելի տարածված է երեխաների և դեռահասների մոտ: Էկզոգեն ճանապարհով, միկրոօրգանիզմների ներդրումը տեղի է ունենում արտաքին միջավայրից, օրինակ ՝ բաց կոտրվածքի ժամանակ: Կոնտակտային ձևը զարգանում է բորբոքված փափուկ հյուսվածքներից ոսկրերի վարակի հետևանքով: Ողնաշարի օստեոմիելիտի ասեպտիկ ընթացքը նկատվում է փակ կոտրվածքներով և վիրահատական վիրահատություններով:
Խթանող գործընթացի հիմնական պատճառական գործակալը Staphylococcus aureus- ն է, երբեմն ՝ Escherichia coli- ն, Pseudomonas aeruginosa- ն կամ Streptococcus- ը: Ողնաշարի ոսկրային բորբոքային հիվանդության պատճառները կարող են լինել հետևյալը.
- վարակիչ կիզակետերի մարմնում ներկայությունը `եռում, տոնզիլիտ, ադենոիդներ,
- բաց կոտրվածքներ, վերքեր, խոցեր, թափանցող վերքեր,
- մարմնի հակվածությունը ալերգիկ ռեակցիաներին.
- ընդհանուր անձեռնմխելիության նվազում,
- թերսնուցումը, ֆիզիկական սպառումը,
- երիկամային և սրտի անբավարարություն, շաքարային դիաբետ,
- ստերոիդների կամ հոգեմետ դեղերի անվերահսկելի ընդունում:
Կան նաև այլ պատճառներ, օրինակ, չմշակված ներարկման ասեղների օգտագործումը, բժշկական կաթետերները կարող են նաև վարակի ուղեցույց դառնալ: Ռիսկի խմբում ընդգրկված են տարեցները, ինչպես նաև քրոնիկ հիվանդություններ ունեցող մարդիկ:
Ընդհանուր բնութագիր
Այս պաթոլոգիան, որը բժշկության մեջ հայտնի էր որպես կործանարար օստեոտրոպաթիա, նկարագրվում էր դեռ 19-րդ դարում: Ֆրանսիացի բժիշկ Charcot- ը հայտնաբերեց այս ախտանիշների մի շարք: Հետևաբար հիվանդությունը ստացել է այս անունը: Պաթոլոգիան զարգանում է ոտնաթաթի նյարդերի զգայունության նվազման և շրջանառության խանգարումների պատճառով: Դա կարող է տեղի ունենալ ողնաշարի հիվանդությունների կամ վնասվածքի հետևանքով ծայրամասային նյարդերի վնասվածքների, ինչպես նաև որոշ այլ հիվանդությունների հետ:
Հոդերի բուժման համար մեր ընթերցողները հաջողությամբ օգտագործել են Artrade- ը: Տեսնելով այս ապրանքի նման ժողովրդականությունը, մենք որոշեցինք այն առաջարկել ձեր ուշադրությանը:
Այժմ Charcot- ի ոտքերի զարգացման ամենատարածված պատճառը decompensated շաքարախտն է: Պաթոլոգիան հայտնվում է հիվանդների մոտ 1% -ի դեպքում, երբ երկար ժամանակ արյան շաքարի բարձր մակարդակ է նկատվում:
Եթե շաքարախտը չի կարող փոխհատուցվել, ածխաջրերի նյութափոխանակության խանգարումները հանգեցնում են ծայրամասային նյարդերի և շրջանառության խանգարումների: Սովորաբար դա տեղի է ունենում առնվազն 10-20 տարվա հիվանդությունից կամ ոչ պատշաճ բուժումից հետո: Հետևաբար, Charcot- ի ոտքը հայտնաբերվում է շաքարային դիաբետով ամենից հաճախ այն 50 տարեկանից բարձր մարդկանց մոտ, ովքեր ունեն վատ սովորություններ կամ ոտքերը դնում են ուժեղ սթրեսի տակ:
Բայց պաթոլոգիայի տեսքի պատճառը կարող է լինել նաև այլ հիվանդություններ: Հայտնաբերվել է 19-րդ դարի վերջին, երբ շաքարախտի բարդությունները դեռ չեն եղել, քանի որ ինսուլինի բացակայության դեպքում նման հիվանդները պարզապես այդքան ժամանակ չեն ապրել: Չարկոտի նյարդաբանը հայտնաբերեց ոտքի ոսկորների նման վնասվածք `երրորդային սիֆիլիսի պատճառով ողնաշարի անցկացման ուղիների վնասվածքի պատճառով: Ապագայում, հակաբիոտիկների գալուստով, այս բարդությունը դադարել է առաջանալ, բայց ոտքի կործանարար օստեոարտրոպաթիայի սինդրոմը դեռ գոյություն ունի: Պարզվել է, որ այս պաթոլոգիայի պատճառը կարող է լինել սիրինգոմիելիան, շաքարախտային պոլնեվրոպաթիան, բորոտությունը, պոլիոմիելիտը, ալկոհոլիզմը, նյարդային համակարգի բնածին անոմալիաները:
Զարգացման մեխանիզմ
Ծայրամասային նյարդերի զգայունության նվազումը հանգեցնում է ստորին վերջույթների հյուսվածքներում նյութափոխանակության գործընթացների խախտմանը: Միևնույն ժամանակ, ոտքերը ամենից շատ տուժում են: Լիգանները, ոսկորները և հոդերը կորցնում են սթրեսը պատշաճ կերպով արձագանքելու ունակությունը: Արդյունքում, տեղի է ունենում ոսկրերի և հոդերի հաճախակի միկրոտրավա: Նյութափոխանակության գործընթացների խախտումը հանգեցնում է նաև ոսկրային հյուսվածքի թուլացմանը - օստեոպորոզ: Բայց, ի տարբերություն այս պաթոլոգիայի սովորական ընթացքի, գործընթացը տեղայնացված է միայն մեկ տեղում `ոտքերի մեջ:
Դիաբետիկ օստեոարտրոպաթիան բարձր շաքարի ազդեցության տակ հաճախ հանգեցնում է ոսկրային հյուսվածքի ականազերծմանը: Դրա պատճառով ցանկացած բեռ կարող է հանգեցնել ոսկորների վնասվածքների: Եվ քանի որ շաքարախտի մեջ նյարդերի զգայունությունը խանգարված է, հիվանդը կարող է դրանք չնկատել: Հետեւաբար, ոսկորները միասին սխալ են աճում, մարմինը վերաբաշխում է բեռը, իսկ ոտքը դեֆորմացվում է: Նման կոտրվածքները կարող են հաճախակի առաջանալ: Ժամանակի ընթացքում բարդությունները զարգանում են `հայտնվում են մաշկի խոցեր, ճաքեր, եգիպտացորեն:
Համարվում է, որ կործանարար օստեոարտրոպաթիայի զարգացման խթանը ոչ միայն վերջույթների արյան մատակարարման խախտումն է, այլ արյան հոսքի աննորմալ աճը: Արյան նման աննորմալ հոսքը խթանում է օստեոկլաստ բջիջների գործունեությունը, որոնք արագորեն ոչնչացնում են ոսկրային հյուսվածքը: Սա կարող է հանգեցնել օստեոլիզի զարգացմանը `ոսկորների ռեզորսմանը: Եվ բազմաթիվ կոտրվածքների և ոսկրերի ոչ պատշաճ հալման պատճառով կարող է առաջանալ նաև հիպերոստոզ `ոսկրային ծառի կեղևային շերտի աճ: Այս ամենը աստիճանաբար հանգեցնում է ոտքի դեֆորմացմանը:
Կարիճ օստեոարտրոպաթիան անցնում է դրա զարգացման չորս փուլով: Ի վերջո, կործանարար գործընթացները դանդաղ են ընթանում, ոսկորները նույնպես աստիճանաբար դեֆորմացվում են:
- Պաթոլոգիայի առաջին փուլում հիվանդը չի զգում որևէ անհանգստություն: Արտաքուստ փոփոխությունները նկատելի չեն, ռադիոգրաֆիան նաև ոչինչ չի բացահայտում, բացառությամբ, թերևս, փոքր օստեոպորոզից: Բայց միևնույն ժամանակ, ոսկրային հյուսվածքի հազվադեպ զարգացումը աստիճանաբար զարգանում է, միկրո կոտրվածքները կարող են առաջանալ աճող բեռների պատճառով: Գուցե ոտքի փոքր այտուցվածքի տեսքը, որն ամենից հաճախ ընդունվում է որպես այլ պաթոլոգիաների ախտանիշ:
- Հիվանդության երկրորդ փուլի ախտանիշներն արդեն ավելի ցայտուն են: Հյուսվածքների այտուցվածությունը և հիպերեմիան հստակ երևում են: Ոտքի միջին մասի ոսկորները մասնատված են `հազվագյուտ և հաճախակի կոտրվածքների պատճառով: Հետևաբար, ռենտգենյան ճառագայթում արդեն տեսանելի կլինեն բնութագրական կործանարար փոփոխությունները: Արտաքինից նկատելի է, որ ոտքի կամարները հարթեցված են, այն դեֆորմացվում է:
- Երրորդ փուլում ախտորոշումը կարող է իրականացվել միայն արտաքին փորձաքննության հիման վրա, քանի որ ոտքը արդեն խիստ ձևափոխված է, հատկապես միջին հատվածում: Մատները նույնպես փոխվում են, սովորաբար դրանք թեքում կամ զարգացնում են մուրճի նման դեֆորմացիան: Կատարվում են ոսկրերի ինքնաբուխ կոտրվածքներ կամ հոդերի տեղաշարժեր: Այտուցը կարող է լինել մեղմ, բայց խոցեր կամ բորբոքային վերքեր հաճախ են հայտնվում:
- Չորրորդ փուլը բնութագրվում է բարդությունների զարգացմամբ: Բեռի ոչ պատշաճ վերաբաշխման պատճառով տեղի է ունենում hallux valgus, մատների նման մատների փոփոխություն: Մաշկի վրա հայտնվում են տրոֆիկ խոցեր, որոնք վարակվելիս կարող են առաջացնել ֆլեգմոնի, օստեոմիելիտի կամ գանգրենայի զարգացում: Առանց բուժման, այս փուլում պաթոլոգիան հանգեցնում է ոտքի անդամահատման անհրաժեշտությանը:
Մի ոտքի վրա ամենից հաճախ կա պաթոլոգիա: Շատ հազվադեպ է, որ կործանարար գործընթացները ազդում են երկու ոտքերի վրա: Դրանք տեղայնացված են ոտքի միջին մասում, երբեմն ազդում է կոճ համատեղ: Նախնական փուլերում պաթոլոգիան շատ դժվար է ճանաչել: Հետևաբար դիաբետիկները պետք է պարբերաբար ուշադիր ուսումնասիրեն իրենց ոտքերը: Խորհրդատվություն ստանալու համար խորհուրդ է տրվում խորհրդակցել բժշկի հետ `տնկարկային ծխնիներ, եղջերաթաղանթներ և եղջերաթաղանթներ, այտուցներ, կտրվածքներ և չոր մաշկ:
Ոտնաթաթի, սնկային հիվանդությունների, եղունգների ներթափանցման և հոդերի բորբոքային պրոցեսների բազմազան պաթոլոգիաները արագացնում են պաթոլոգիայի առաջընթացը: Ոտքերի վրա բարձր սթրեսը, վնասվածքները, անհարմար կոշիկները, վատ սովորությունները կարող են հրահրել Չարկոտի ոտքերի տեսքը: Այս դեպքում ախտանշանները դրսևորվում են ավելի պարզ, և դեֆորմացիան արագ զարգանում է:
Բայց ճիշտ ախտորոշումը բժիշկը կարող է կատարել միայն զննումից հետո: Ի վերջո, պաթոլոգիայի նշանները ոչ հատուկ են և կարող են նմանվել այլ հիվանդությունների: Սա ոտքի դեֆորմացիա է նրա միջին հատվածում, քայլքի փոփոխություն: Վերքերը, տրոֆիկ խոցերը հայտնվում են մաշկի վրա, նրանց շրջապատի մաշկը կարմրում է: Ոտքը այտուցված է, վերածվում է կարմիր և տաք: Ֆիզիկական ճնշումից հետո կամ անհարմար կոշիկներով քայլելիս ցավը հայտնվում է:
Ինֆեկցիոն գործընթացի զարգացմամբ մաշկը ոչ միայն կարմիր է դառնում - կապտուկները առաջանում են վերքերի շուրջ: Այտուցը մեծանում է, մաշկի ջերմաստիճանը բարձրանում է, ընդհանուր վիճակը կարող է վատթարանալ, առաջանում են հարբեցողության ախտանիշներ: Woundանկացած վերք սկսում է փչանալ, սնկային վարակը հաճախ զարգանում է: Theավը, երբ ոտքը ոտքի վրա ուժեղանում է, կարող է հայտնվել թմրություն:
Օստեոմիելիտի նշաններ
Հիվանդության ախտանիշներն իրենց դրսևորում են տարբեր ձևերով և կախված են հիվանդության բնույթից և դրա ծանրությունից, դժվար է սկզբնական փուլում ճանաչել հիվանդությունը: Հիվանդությունը սկսվում է բորբոքված կազմավորմամբ, որը հայտնաբերվում է 2-3 օրվա ընթացքում: Կա այտուց, այտուցվածություն, հոդերի palpation- ով կա կտրուկ ցավ:
Վարակի կենտրոնացման վերևում գտնվող մաշկը վերածվում է կարմիրի, մատների տակ զգացվում է հեղուկ պարունակության (թարախային) առկայությունը: Օստեոմիելիտի սուր ձևը ավելի տարածված է, դրա ախտանիշները շարունակվում են մոտ երեք շաբաթ.
- ցավ ողնաշարի վարակված մասում,
- ջերմաստիճանի բարձրացում (ինչպես տեղական, այնպես էլ ընդհանուր),
- գլխացավ, գիտակցության հնարավոր կորուստ,
- բարդություններ (թոքաբորբ, պուլյար),
- քրտնելը ցավային հարձակման ժամանակ:
 Ետևի ցավերը բնության մեջ անընդհատ ցավում են, անալգետիկ միջոցները չեն դադարում հարձակումը, ցավը ուժեղանում է շարժումով և գիշերը, հանգստանում այն չի ընկնում: Որպես բարդություն, բրոնխների մեջ կարող է ձևավորվել բռունցք: Բակտերիաների կենսական արտադրանքները թունավորում են մարմինը, աճում է թունավորումները, հնարավոր է `արյան թունավորումը` sepsis:
Ետևի ցավերը բնության մեջ անընդհատ ցավում են, անալգետիկ միջոցները չեն դադարում հարձակումը, ցավը ուժեղանում է շարժումով և գիշերը, հանգստանում այն չի ընկնում: Որպես բարդություն, բրոնխների մեջ կարող է ձևավորվել բռունցք: Բակտերիաների կենսական արտադրանքները թունավորում են մարմինը, աճում է թունավորումները, հնարավոր է `արյան թունավորումը` sepsis:
Հատկապես ծանր են նյարդաբանական ողնաշարի խանգարումների ախտանիշները: Արդյունքում առաջացած աբսցեսը սեղմում է նյարդային վերջավորությունները, դրանց բորբոքումները հանգեցնում են օրգանների թույլ ֆունկցիայի, պարեզը և կաթվածը հնարավոր են: Եթե բուժումը նախատեսված չէ, ողնաշարի վնասը կարող է ճակատագրական լինել:
Ախտանիշեր հիվանդության տարբեր ձևերով
- Mycosis- ը բորբոս է, որն ուղեկցվում է քորով, կարմրությամբ, մաշկի ճեղքմամբ: Հակաբորբոքային դեղամիջոցները նշանակվում են բուժման համար, վարակը եղունգների սնկով: Երբ սնկով վարակվում է, եղունգների թիթեղները փոխում են գույնը մուգ գույնի, խտացնում, փխրեցնում և դառնում փխրուն, հնարավոր է ՝ ամբողջովին ոչնչացնելով եղունգները: Հակաբորբոքային դեղամիջոցները նշանակվում են բուժման համար:
- Եգիպտացորեն - քաշի ոչ պատշաճ բաշխման պատճառով ոտքերի վրա մաշկի կարծրացում: Կորպուսային կոլոզիան վերացնելու համար օգտագործվում են հատուկ քսուքներ և քսուքներ ՝ մաշկը նրբորեն հեռացնելու համար:
- Մեծ ոտք ունեցող ոտքերի Bunion- ը ձևավորվում է համատեղ պայուսակի բորբոքային պրոցեսի շնորհիվ ՝ բազմաթիվ գործոնների պատճառով: Համատեղ պայուսակի բորբոքումով տեղի է ունենում metatarsophalangeal համատեղի դեֆորմացիա: Սուր ցավով անհրաժեշտ է վիրահատություն:
- Խոցեր - վարակված մակերեսային և խորքային վերքեր մաշկի վրա: Շաքարախտով հիվանդների դեպքում խոցերը ձևավորվում են փոքր վերքերով, քերծվածքներով և վնասվածքով: Երբ խոցեր են հայտնվում, շատ կարևոր է ժամանակին բուժում սկսել:
«Դիաբետիկ ոտք» տերմինը օգտագործվում է ստորին վերջույթների ծանր քրոնիկ բարդությունների մի խումբ սահմանելու համար, որոնք տեղի են ունենում շաքարային դիաբետով:
Դիաբետիկ ոտքը ուղեկցվում է հիվանդի ոտքի վրա խոցերի տեսքով, ոսկորների և հոդերի վնասվածքով: Հիվանդության վարման դեպքերը հանգեցնում են գանգրենային և վերջույթների վերջույթների անդամահատմանը:
Դիաբետիկ ոտնաթաթի համախտանիշը բուժելիս ամբողջ աշխարհի բժիշկները ապավինում են 1991 թվականին մշակված հիվանդության դասակարգմանը:
Ոտքերի դիաբետիկ խնամք
Նախևառաջ պետք է հիշել, որ դիաբետիկ ոտքի առաջին թշնամին ցանկացած վերք և վնասվածքներ է: Դրանց առաջացման պատճառը կարող է լինել կրճատումները, վնասվածքները, եգիպտացորենի եղջերավորումը, ուստի փորձեք նվազեցնել բոլոր կողմերից սպառնալիքների ռիսկը: Չափազանց զգույշ եղեք, երբ.
- Եղունգների կտրում
- Ոտքերը կլեպից կլեպից
- Burrs
- Փորձեք այնպես անել, որ եգիպտացորեններն ու եղջյուրները չհայտնվեն

Պարբերաբար ստուգեք ձեր ոտքերը վնասների և վերքերի համար, եթե դրանք տեղի են ունենում, մի հապաղեք կապվել վիրաբույժի հետ (ցանկալի է մասնագետը դիաբետիկ ոտքով): Նույնիսկ ամենափոքր վերքը կարող է սկսել փտել:
Լցնել տաք ջուր ավազանի մեջ հակասեպտիկով, ինչպիսիք են լարային, երիցուկը, ջուրը չպետք է տաք լինի: շաքարախտով հիվանդներին խորհուրդ չի տրվում ոտքերն ընդհանրապես ներծծել, դրանք 15 րոպե պահել այնտեղ և մերսում ուշադիր ստուգել մակերեսը:
Դիաբետիկ ոտքերի բուժումը լավագույնս վստահված է, անհրաժեշտության դեպքում, միայն մասնագետներին, ովքեր ներգրավված են դիաբետիկ ոտքերի բուժման մեջ: Հատուկ ապարատ կա, և անձնակազմը համապատասխանաբար վերապատրաստվում է: