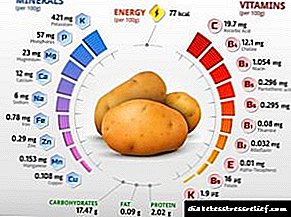
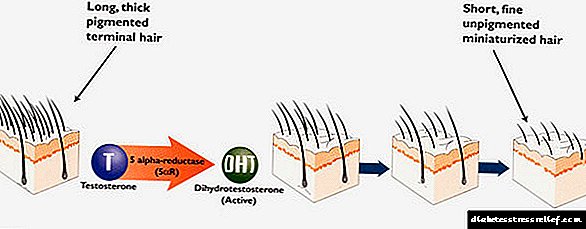
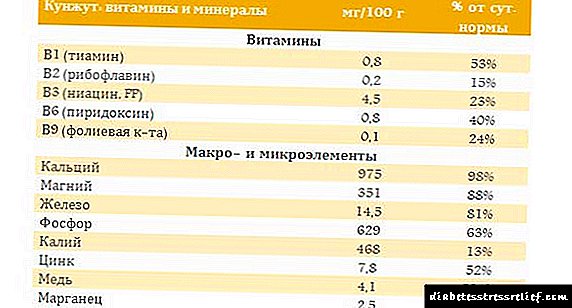
Շաքարախտի պաթոգենեզը և էթոլոգիան
Շաքարախտը մեր ժամանակի ամենատարածված ախտորոշումներից մեկն է: Դա ազդում է բոլոր ազգությունների, տարիքի և դասերի մարդկանց վրա: Թերևս անհնար էր պաշտպանել ինքներդ ձեզ կամ ինքներդ ապահովագրվել դրանից: Սա անտեսանելի հիվանդություն է, որը կարող է փախցնել անսպասելի և հանկարծակի: Այնուամենայնիվ, միշտ չէ, որ այդպես է:
Այս հոդվածը նվիրված է շաքարային դիաբետի (DM) էթիոլոգիային, պաթոգենեզին և կլինիկական ներկայացմանը: Հակիրճ կանդրադառնանք նաև դրա ախտորոշման և բուժման խնդրին: Դուք կտեսնեք, որ այս հիվանդությունն ունի հատուկ սադրիչներ և պատճառներ, հաշվի առնելով, որ կանխարգելիչ միջոցներ կարող են մշակվել: Դուք կգտնեք նաև հիվանդության հիմնական ախտանիշները, որոնք կօգնեն ձեզ ժամանակին որոշել դրա առաջացումը և ժամանակին որակավորված օգնություն խնդրել:
Այսպիսով, շաքարային դիաբետը (էթոլոգիան, կլինիկան, բուժումը քննարկվում են ստորև):
Հակիրճ հիվանդության մասին
Շաքարախտը էնդոկրին համակարգի քրոնիկ հիվանդություն է, որը կապված է ինսուլինի արտադրության հետ, որը դրսևորվում է արյան մեջ ավելցուկային գլյուկոզայի միջոցով: Այս հիվանդությունը կարող է հրահրել նյութափոխանակության խանգարումներ և առաջացնել այլ լուրջ հիվանդություններ սրտից, երիկամներից, արյան անոթներից և այլն:
Դասակարգում
Նախքան շաքարային դիաբետի հիմնական հանգամանքները ուսումնասիրելը (կլինիկա, բուժում, կանխարգելում ներկայացված են այս նյութում), դուք պետք է ծանոթանաք դրա ընդհանուր ճանաչված դասակարգմանը:
Ըստ բժշկական համակարգվածության ՝ այս հիվանդությունը բաժանվում է.
- 1-ին տիպի շաքարային դիաբետ, որն առաջացել է ինսուլինի բացարձակ բացակայությամբ ՝ այն պատճառով, որ էնդոկրին օրգանները չեն կարող այն ճիշտ արտադրել: 1-ին տիպի շաքարախտի մեկ այլ անուն է `ինսուլին կախված, քանի որ նրա միակ բուժումը ինսուլինի կանոնավոր կանոնավոր կառավարումն է:
- 2-րդ տիպի շաքարախտը ինսուլինի և հյուսվածքների բջիջների ոչ պատշաճ փոխազդեցության հետևանք է: Այս հիվանդությունը համարվում է ինսուլինի անկախ, քանի որ այն չի ներառում այս դեղամիջոցի օգտագործումը բուժման նպատակով:
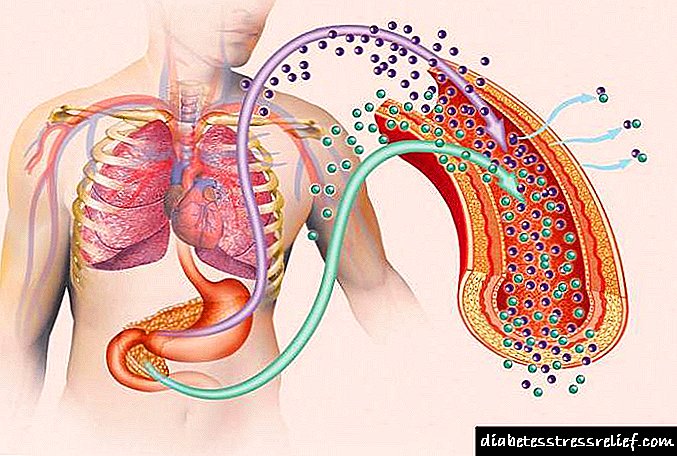
Ինչպես տեսնում եք, այս հիվանդությունների պատճառները շատ տարբեր են միմյանցից: Հետևաբար, 1-ին և 2-րդ տիպի շաքարախտի վերաբերյալ կլինիկաները նույնպես տարբեր կլինեն: Այնուամենայնիվ, մենք այս մասին կխոսենք մի փոքր ավելի ուշ:
Ինչ է տեղի ունենում մարմնում հիվանդության ժամանակ:
Հիվանդության պաթոգենեզ
Դիաբետի ծագման և զարգացման մեխանիզմը պայմանավորված է երկու հիմնական ոլորտներով.
- Ենթաստամոքսային գեղձի ինսուլինի անբավարարություն: Դա կարող է առաջանալ այս օրգանի էնդոկրին բջիջների զանգվածային ոչնչացման հետևանքով `պանկրեատիտի, վիրուսային վարակների, սթրեսային իրավիճակների, քաղցկեղի և աուտոիմուն հիվանդությունների պատճառով:
- Հյուսվածքային բջիջների և ինսուլինի միջև ընդհանուր պրոցեսների անհամապատասխանություն: Այս պայմանը կարող է առաջանալ ինսուլինի կառուցվածքում պաթոլոգիական փոփոխությունների կամ բջջային ընկալիչների խախտման հետևանքով:
Հիվանդության էթոլոգիա
Նախքան ծանոթանալ ախտորոշման, կլինիկայի, շաքարախտի բուժմանը, պետք է իմանաք դրա առաջացման պատճառները:
Ընդհանրապես ընդունվում է, որ շաքարախտը ժառանգական հիվանդություն է, որը բարդ է այլ հրահրող գործոնների կողմից:
Եթե խոսենք առաջին տիպի շաքարախտի մասին, ապա հիվանդության պատճառը կարող է լինել վիրուսային վարակները, որոնք ազդում են ենթաստամոքսային գեղձի բջիջների վրա (կարմրախտ, խոզուկ, ջրծաղիկ):
2-րդ տիպի շաքարախտի դեպքում ճարպակալումը կարող է սադրիչ լինել:
Շաքարային դիաբետի կլինիկայի դրսևորման կարևոր գործոնը պետք է համարել սթրեսային իրավիճակներ, որոնք կարող են բացասաբար անդրադառնալ էնդոկրին համակարգի և ինսուլինի արտադրության, ինչպես նաև վատ սովորությունների և նստակյաց կենսակերպի վրա:

Այսպիսով, մենք պարզեցինք շաքարախտի էթիոլոգիան: Այս հիվանդության կլինիկան կներկայացվի ստորև:
Ընդհանուր ախտանիշներ
Շատ կարևոր է իմանալ շաքարախտի հիմնական դրսևորումները `դրանք ժամանակին նկատելու, մասնագետի հետ խորհրդակցելու և անհատական թերապիա սկսելու համար: Շաքարային դիաբետի կլինիկան (ախտորոշումը, բուժումը, կանխարգելիչ միջոցառումները մանրամասն կքննարկվեն) շատ փոխկապակցված են սիմպտոմատիկ ցուցանիշների հետ:
Հիվանդության հիմնական կլինիկական նշանները ներառում են.
- Առատ urination, հատկապես գիշերը: Դա պայմանավորված է մեզի մեջ գլյուկոզի ավելցուկային առկայությամբ:
- Ծարավի շարունակական սենսացիա, որը հրահրվում է հեղուկի մեծ կորուստներով, ինչպես նաև արյան ճնշման բարձրացում:
- Անբուժելի քաղց, որը տեղի է ունենում նյութափոխանակության խանգարումների հետևանքով:
Այս ախտանշանները, որոնք արագ և միաժամանակ հայտնվում են, տիպի շաքարախտի 1-ին տիպի կլինիկայի բնորոշ ցուցանիշներն են: Չնայած դրանք սովորաբար համարվում են բոլոր տեսակի շաքարախտի համար ընդհանուր նշաններ: Եթե մենք խոսում ենք ինսուլին կախված հիվանդության մասին, ապա պետք է նշենք ճարպերի և սպիտակուցների նյութափոխանակության մեծացման հետևանքով առաջացած ուժեղ քաշի կորուստը:
Քաշի ձեռքբերումը բնորոշ է 2-րդ տիպի շաքարախտի կլինիկային:

Բոլոր տեսակի շաքարախտի երկրորդային ախտանիշներն են.
- մաշկի և լորձաթաղանթների այրման սենսացիա,
- մկանների թուլություն
- տեսողության խանգարում
- վերքի վատ բուժում:
Ինչպես տեսնում եք, շաքարախտի կլինիկական դրսևորումները արտահայտված են և պահանջում են անհապաղ բժշկական օգնություն:
Հիվանդության բարդություններ
Շատ կարևոր է ժամանակին բուժում սկսել: Քանի որ շաքարախտը բնութագրվում է այնպիսի լուրջ հիվանդությունների սադրանքով, ինչպիսիք են աթերոսկլերոզը, դեպրեսիան, իշեմիան, ցնցումները, երիկամների վնասը, խոցային աբսցեսները և տեսողության կորուստը:
Ավելին, եթե դուք չեք բուժում այս հիվանդությունը կամ անտեսում եք բժշկի նշանակումը, ապա կարող են առաջանալ անցանկալի հետևանքներ, ինչպիսիք են կոմայի մեջ և մահը:
Ինչպե՞ս է ախտորոշվում շաքարախտը: Հիվանդության կլինիկան պետք է նախազգուշացնի ներկա բժիշկին և հուշի, որ նա մանրամասնորեն փորձաքննություն նշանակի: Ի՞նչ կներառի այն:
Հիվանդության ախտորոշում
Առաջին հերթին, հիվանդը կպահանջվի արյան ստուգում կատարել գլյուկոզի համակենտրոնացման համար: Դա պետք է արվի դատարկ ստամոքսի վրա, տասը ժամվա ծոմ պահելուց հետո: Հետազոտության ո՞ր ցուցանիշներին է պետք ուշադրություն դարձնել:

Շաքարային դիաբետը բնութագրվում է ստանդարտների մեծ աճով (սովորաբար, հիվանդության ցուցանիշները կգերազանցեն 6 մմոլ / լ):
Նաև մասնագետը կարող է անհրաժեշտ համարել գլյուկոզի հանդուրժողականության թեստ անցկացնելը, որից առաջ հիվանդին անհրաժեշտ կլինի խմել հատուկ գլյուկոզի լուծույթ: Այնուհետև երկու ժամվա ընթացքում կկատարվեն լաբորատոր փորձարկումներ, որոնք որոշում են մարմնի գլյուկոզի հանդուրժողականությունը: Եթե ցուցանիշները գերազանցում են 11.0 մմոլ / լ, ապա արժե խոսել շաքարախտի ախտորոշման մասին: Հիվանդության կլինիկան դրա վառ ապացույցը կլինի, քանի որ ավելի ուշ հնարավոր է խորհուրդ տալ ստուգել գլիկոզիլացված հեմոգլոբինի աստիճանը (որի նորմալ ցուցանիշը դիտարկվում է 6,5% -ից ցածր):
Բացի այդ, հաճախող բժիշկը կարող է նշանակել վերլուծության ենթակա մեզի `կենսաբազմ նյութում շաքարի և ացետոնի առկայությունը որոշելու համար:
Այսպիսով, մենք որոշեցինք շաքարախտի ախտորոշումը: Այս հիվանդության կլինիկան և բուժումը նկարագրվելու են ստորև:
1-ին տիպի հիվանդության բուժում
Նախքան իմանալը, թե ինչպես վարվել շաքարախտը, դուք պետք է պարզեք հատուկ ախտորոշում, այսինքն ՝ որոշեք հիվանդության տեսակը և դրա փուլը: Ինչպես տեսնում եք, բուժում նշանակելիս շաքարախտի ընդհանուր կլինիկան շատ կարևոր է:
Եթե մենք խոսում ենք 1-ին տիպի շաքարախտի մասին, ապա մասնագետը նախատեսում է անհատական ինսուլինային թերապիա, որտեղ նա կհաշվարկի դեղամիջոցի անհրաժեշտ ամենօրյա և մեկ դոզան: Այս մեթոդը կարող է օգտագործվել նաև երկրորդ տիպի ինսուլինից կախված շաքարախտի համար:
Ինսուլինի պատրաստումը տարբեր կենդանիների կամ մարդկանց ենթաստամոքսային գեղձի քաղվածքից քաղված հորմոն է: Monovid և համակցված ինսուլինները առանձնանում են, կարճ գործող և երկարատև գործող, ավանդական, մոնոպիկ և միաբաղադրիչներով: Կան նաև մարդու ինսուլինի անալոգներ:
Թմրանյութը ներարկվում է ճարպի ծալման մեջ, ենթամաշկայինորեն, օգտագործելով կարճ ներարկիչ կամ հատուկ սարք `գրիչի տեսքով` փոքր ասեղով:

Այս մանիպուլյացիաները կօգնեն փոխհատուցել ածխաջրածնի նյութափոխանակության խախտմամբ առաջացած ընդհատումները: Երբեմն հիվանդին տրվում է ինսուլինի պոմպ:
Դեղը ներարկվում է օրական մի քանի անգամ ՝ կախված սնունդից և բժշկական դեղատոմսից:
Առաջին տիպի շաքարախտի բուժման այլ սկզբունքներ են `կլինիկական ախտանիշների բժշկական վերացումը, հիվանդության բարդությունների կանխարգելումը և ենթաստամոքսային գեղձի գործառույթի բարելավումը (դրա համար կարող են օգտագործվել այնպիսի դեղեր, ինչպիսիք են Actovegin, Festal, Cytochrome):
Դեղաբանական բուժման առավելագույն ազդեցության հասնելու համար հիվանդին կառաջարկվի դիետա և չափավոր ֆիզիկական գործունեություն:
2-րդ տիպի հիվանդության բուժում
2-րդ տիպի ոչ ինսուլինից կախված շաքարախտի բուժումը սովորաբար սկսվում է դիետիկ թերապիայի և միջին մարմնամարզական վարժությունների միջոցով: Դրանք կօգնեն նվազեցնել քաշը և հավասարակշռել նյութափոխանակությունը:

Եթե հիվանդությունը ախտորոշվում է հետագա փուլերում, ապա ներկա բժիշկը նշանակելու է դեղամիջոցներ այս գործողության սպեկտրով.
- Ռոզիգլիտազոնի հիման վրա `աղիքներում և լյարդի մեջ գլյուկոզի քանակության նվազեցում, ինչպես նաև արտադրված ինսուլինի նկատմամբ հյուսվածքների զգայունության բարելավում (հիման վրա ՝ metformin:« Formin »,« Metfogama »,« Diaformin »,« Gliformin »: ) Ժողովուրդը այս թերապիան անվանում է հիպոգլիկեմիա:
- Ինսուլինի ուժեղ սեկրեցիա: Սրանք կարող են լինել դեղաբանական գործակալներ, երկրորդ սերնդի սուլֆանիլուրեային ածանցյալներ (Maninil, Diabeton, Glimepirid, Diamerid, Glimaks, Glunenorm), ինչպես նաև մեգլիտինիդներ (Diagnlinide, Starlix):
- Աղիքային ֆերմենտների խանգարում մարսողական տրակտում գլյուկոզի կլանումը նվազեցնելու համար (դեղեր, որոնք հիմնված են ածխաթթու վրա):
- Խոլեստերինի իջեցում, անոթային բջիջներում ընկալիչների խթանում, լիպիդային նյութափոխանակության բարելավում (դեղեր, որոնց ակտիվ բաղադրիչը ֆենոֆիբրատն է - ԱՀԿ-ի կողմից առաջարկվող ակտիվ բաղադրիչի միջազգային ոչ գույքային անվանումը):
Ընդհանուր առաջարկություններ
Ինչպես տեսնում եք, ցանկացած տիպի շաքարախտի բուժման կարևոր գործոնը խիստ դիետան է և կանոնակարգված ֆիզիկական գործունեությունը:
Ավելին, դիաբետիկ թերապիայի գործընթացում պետք է հիշել, որ հիվանդությունը քրոնիկ է և անբուժելի: Հետևաբար, բոլոր դեղերը պետք է ընդունվեն կյանքի և ճիշտ օգտագործման համար:
Ինքնակառավարումը նաև կարևոր դեր է խաղում շաքարախտի բուժման գործում. Որքան ավելի լուրջ և պատասխանատու է հիվանդը վերցնում իրենց առողջությունը, այնքան ավելի հեշտ և պակաս ցավոտ է անցնում հիվանդության կլինիկական ընթացքը:
Եվ վերջապես
Այո, շաքարախտը տհաճ և բարդ հիվանդություն է, որը կարող է հրահրել բազմաթիվ լուրջ հիվանդություններ և հիվանդություններ: Շաքարախտի կլինիկական պատկերը ունի ախտանշաններ և նշաններ:
Ժամանակին բժշկական օգնությունը կարևոր դեր է խաղում հիվանդության բուժման և ցավոտ դրսևորումների վերացման գործում: Եթե հիվանդը խստորեն պահպանում է բժշկի դեղատոմսերը, հետևում է դիետային, վարում է ակտիվ կենսակերպ և պահպանում է դրական վերաբերմունք, ապա շաքարախտի կլինիկական ցուցանիշները նվազագույնի հասցվելու են, և հիվանդը կկարողանա լիարժեք զգալ առողջ և լիարժեք մարդ:
Շաքարախտի պաթոգենեզը և էթոլոգիան: Հիմնական պատճառները
 Շաքարային դիաբետը նյութափոխանակության հիվանդություն է, որն առաջացել է ինսուլինի բացարձակ կամ հարաբերական անբավարարությամբ: Տուժած մարմինը ի վիճակի չէ հաղթահարել գլյուկոզան այնպես, ինչպես ֆիզիոլոգիական պայմաններում, ինչը հանգեցնում է հիպերգլիկեմիայի:
Շաքարային դիաբետը նյութափոխանակության հիվանդություն է, որն առաջացել է ինսուլինի բացարձակ կամ հարաբերական անբավարարությամբ: Տուժած մարմինը ի վիճակի չէ հաղթահարել գլյուկոզան այնպես, ինչպես ֆիզիոլոգիական պայմաններում, ինչը հանգեցնում է հիպերգլիկեմիայի:
Շաքարային դիաբետ, որի էթոլոգիան բավականին բազմազան է, ներկայացված է հիվանդությանը տանող տարբեր մեխանիզմներում ներգրավված պատճառներով, որոնք, հետևաբար, համեմատաբար բազմազան խումբ են, և ոչ կլինիկական միավոր: Հիվանդության էությունը հասկանալու համար անհրաժեշտ է ուսումնասիրել ինսուլինի սեկրեցման և գործողության վերաբերյալ հիմնական տվյալները, սա որոշում է շաքարախտը, որի պաթոգենեզը ներկայացված է հենց այս հորմոնի գործողության մեխանիզմով:
Հորմոնային պոլիպեպտիդը սինթեզվում է Langerhans- ի ենթաստամոքսային գեղձի ենթաստամոքսային գեղձի B բջիջներում, որոնք ազդանշանային պեպտիդից հանելուց հետո պահվում են գաղտնի հատիկներում, ինչպես պրինսուլինը:
Այստեղ խոսքը գնում է մոլեկուլի պեղման մասին, այսպիսով, B բջիջները ազատում են ինսուլինի մոլեկուլները և, միևնույն ժամանակ, հավասարաչափ քանակությամբ C-պեպտիդ: Արյան հոսքով երկու պեպտիդները հասնում են լյարդի, որը գործում է որպես ֆիլտր, որի մեջ առաջին անցման ընթացքում արդեն հավաքվում է ինսուլինի մոլեկուլի մոտ կեսը:
Այս եղանակով մարմինը պաշտպանում է ինսուլինի չափազանց մեծ ակտիվությունից, ինչը սուր ավելցուկով կարող է առաջացնել անցանկալի հիպոգլիկեմիա: Լյարդի միջով անցնելուց հետո մեծ քանակությամբ արյան շրջանառությամբ ինսուլինը մտնում է ծայրամասային հյուսվածքները, ներառյալ ոսպոզային և մկանային հյուսվածքները:
Բացի լյարդի և ճարպային բջիջներից, կան խճճված մկաններ, որոնք իրենց բջջային մեմբրանների վրա ունեն հատուկ ինսուլինի ընկալիչներ: Ինսուլինի մոլեկուլները կապվում են ընկալիչների ալֆա ստորաբաժանումների հետ և, հետևաբար, առաջացնում են շղթայական ռեակցիա, որը որոշում է հորմոնի ազդեցությունը:
Ինսուլինի հետ ընկալիչին կապելու պատճառով ակտիվանում է բետա ենթաբաժինը, որն իր ներբջջային մասում (այսինքն ՝ տիրույթում) ակտիվացնում է ինսուլինի ընկալիչի հիմքը: Ներկայումս կան այդ մոլեկուլների մի քանի տեսակներ (IRS-1, IRS-6 ...), որոնց գործառույթներն արդեն հիմնականում հասկանալի են:
IRS-1 և IRS-2 substrates- ը հիմնական մոլեկուլ է բջիջի ներսում տեղի ունեցող այլ ռեակցիաների կասկադիտային վերահսկման համար: Կարելի է ասել, որ գոյություն ունի երկու հիմնական եղանակ ՝ մեկում ֆոսֆատիդիլինոզիտոլ-3-կինազը (PI 3-K) ակտիվանում է, երկրորդում `սպիտակուցային քինազը ակտիվանում է միտոգենը:
Արդյունքում, այն հասնում է գլյուկոզի տեղափոխմանը բջիջ, որի մեջ մասնակցում են ինսուլին կախված գլյուկոզի փոխադրողները, բացի այդ, կիրառվում են ինսուլինի նյութափոխանակության ազդեցությունները, որոնք նպաստում են սպիտակուցների, լիպիդների և գլիկոգենի սինթեզմանը, ինչպես նաև դրա աճի ակտիվությանը:
Վերջնական ազդեցությունը կախված է անհատական մասնակի ռեակցիաների կատարյալ ներդաշնակությունից, ինչը նպաստում է այն փաստին, որ արյան մեջ գլյուկոզի մակարդակը և նյութափոխանակության գործընթացները պահպանվում են ֆիզիոլոգիական նորմայի սահմաններում: Ինսուլինի սինթեզի շղթայի ցանկացած մասի հետ կապված իր նպատակային ազդեցության հետ կապված փոփոխությունները հանգեցնում են գլյուկոզի հանդուրժողականության թերությունների, որոնց գենեզն այդպիսով զգալիորեն բազմազան է:
Սա ոչ մի հիվանդություն չէ, և շաքարախտը ոչ մի հիվանդություն չէ, այլ հիվանդությունների մի խումբ, որի համար «սինդրոմի» սահմանումը ավելի հարմար է: Դիաբետի ներկայիս դասակարգումը օգտագործում է պաթոգենեզի իմացություն, ինչը թույլ է տալիս ռացիոնալ մոտեցում ցուցաբերել բուժման միջոցառումներին:
Շաքարախտի բնորոշման մեջ օգտագործվում է «բացարձակ» կամ «հարաբերական» ինսուլինի անբավարարություն, որն արտահայտվում է դիաբետիկ սինդրոմը գնահատելու պաթոգենետիկ մոտեցմամբ: Այն նաև հիմնական երկու առանձնահատկությունն է շաքարախտի երկու հիմնական տեսակների ՝ տիպի 1 շաքարախտի և 2-րդ տիպի շաքարախտի:
1-ին տիպի շաքարախտ
 Այս տեսակի հիվանդության ենթաստամոքսային գեղձի էնդոկրին մասը չի կարողանում ինսուլին արտադրել, ինչը հանգեցնում է բացարձակ անբավարարության և ketoacidosis- ի հակվածության, քանի որ ինչպես ազատ արձակված ճարպաթթուները, այնպես էլ ամինաթթուները հանդիսանում են ketoplastic substrate, ketone մարմինների ձևավորման համար:
Այս տեսակի հիվանդության ենթաստամոքսային գեղձի էնդոկրին մասը չի կարողանում ինսուլին արտադրել, ինչը հանգեցնում է բացարձակ անբավարարության և ketoacidosis- ի հակվածության, քանի որ ինչպես ազատ արձակված ճարպաթթուները, այնպես էլ ամինաթթուները հանդիսանում են ketoplastic substrate, ketone մարմինների ձևավորման համար:
Դիաբետը առաջանում է աուտոիմունային պայմանականորեն B բջիջների աստիճանաբար անհետացման հետևանքով, ինչը կարող է դրսևորվել աուտանտիտների առկայությամբ:Գլութամաթթվի դեկարբոքսիլազի և տիրոսինի ֆոսֆատազի (IA-2ab), ինչպես նաև ինսուլինի դեմ հակամարմինների հայտնաբերումը վկայում է այն մասին, որ որոշ մոլեկուլներ դառնում են ինքնագենետիկ և դրանց դեմ ուղղված է աուտոիմունային պատասխան:
Հակամարմինները կարող են հայտնաբերվել մինչև շաքարախտի առաջացումը, այսինքն ՝ նախքան մարդու գլյուկոզի հանդուրժողականությունը որոշելը: Աուտոիմունային գործընթացի զարգացումը պահանջում է գենետիկ նախատրամադրվածություն `HLA համակարգի դասի II դասի հապլոտիպերի փոփոխությունների պատճառով:
Մենք խոսում ենք DR3, DR4 և DQA1 և DQB1 գեների ալերգների մասին, որոնց ասոցիացիաները 1-ին տիպի շաքարախտի հետ բազմիցս ցուցադրվել են: Այս գեների որոշ ալելներ մեծացնում են հիվանդություն զարգացնելու ռիսկը (օրինակ ՝ DQA1-0301, DQB1-0302, DQA1-0501 և այլն), մյուսները գործում են, ընդհակառակը, պաշտպանիչ (DQA1-0102, DQB1-0602 և այլն):
Մասնավորապես, ռիսկային ալելների համադրությամբ մեծանում է 1-ին տիպի շաքարախտի զարգացման հավանականությունը: Բարձր ռիսկ է գրանցվել հետերոզեգոզ գենոտիպում DR3 / DR4 կամ DQA1-0501 - DQB1-0201 - DQA1-0301 - DQB1-0,302:
Աստիճանաբար բնութագրվեցին տարբեր տարածաշրջաններ և գեներ, որոնք կապված են 1-ին տիպի շաքարային դիաբետի հետ (նշանակվել է 1-ից մինչև 15-ի IDDM նշաններ), որոնցից ամենակարևորը քրոմոսոմ 6-ի հետ կապված IDDM-1 մարկերն է, որը վերաբերում է վերոհիշյալ դասի II HLA գեներին: , և IDDM-2, որն ունի հղում դեպի ինսուլինի գենը քրոմոսոմի 11-ում (այսինքն ՝ VNTR պոլիմորֆիզմ):
Գենետիկական նախատրամադրվածությունը թույլ է տալիս իմունային համակարգը, ներառյալ և բջջային, և հումորային պատասխանը ուղղել գործողություններ ընդդեմ սեփական հակագենների: Մոլեկուլային մակարդակում այս գործընթացը միջնորդավորված է HLA մոլեկուլներով, որոնք կապում են համապատասխան պեպտիդը, դրանով իսկ նպաստելով դրա ներկայացմանը և ճանաչմանը T- լիմֆոցիտների ընկալիչները:
DQ2 կամ DQ8 մոլեկուլների բետա շղթայի 57 դիրքում ամինաթթվի սերիայի կամ ալանինի առկայությունը կարևոր է պեպտիդը HLA գենին կապելու համար: Պեպտիդային կապի ամրությունը ուժեղանում է արգինինի միջոցով, որը գտնվում է DQ մոլեկուլների ալֆա շղթայի 79-րդ դիրքում:
Եթե բետա շղթայի 57-րդ դիրքում գտնվող DQ մոլեկուլն ունի ասպարաթթու, այն կարող է հասնել պեպտիդային կապի, դրանով իսկ կանխելով դրա ներկայացումը T բջիջներին: Հետևաբար ակնհայտ է, որ մի պարզ կետ մուտացիա, որը հանգեցնում է HLA միջանկյալ մոլեկուլների հատուկ պարտադիր վայրում տարբեր ամինաթթուների ներկայացմանը, կարող է ազդել աուտոիմունային գործողությունների զարգացման վրա:
Էկզոգեն գործոնները, հատկապես վիրուսային վարակը, որը սովորաբար առաջանում է enteroviruses- ով, համարվում են ձգանման մեխանիզմ: Ամենից հաճախ, կապ է ցուցադրվել ցիտոմեգալովիրուսի, պարամիքսովիրուսի, Coxsackie վիրուսների կամ կարմրախտի հետ: Բացի այդ, հայտնի է նաև փոքրիկ երեխաների կովի կաթի բացասական ազդեցությունը կամ որոշակի տոքսինների ազդեցության դերը, բայց մանրամասնորեն այդ ազդեցությունը մնում է անորոշ:
Կղզիների ոչնչացումը ուղեկցվում է լիմֆոցիտային ներթափանցմամբ, որը հայտնվում է ամենասկզբում, նույնիսկ B- բջիջների ոչնչացման գործընթացի մեկնարկից առաջ: Այս գործընթացում որոշիչ դերը խաղում են T- լիմֆոցիտները: Որպեսզի շաքարախտը զարգանա, անհրաժեշտ է ոչնչացնել B- բջիջների մոտ 90% -ը, այս գործընթացը, որպես կանոն, տևում է մի քանի ամիս կամ, հնարավոր է, նույնիսկ տարիներ:
Այս գործընթացի տևողության ճշգրիտ ժամանակը դժվար է որոշել, քանի որ բժիշկը հանդիպում է հիվանդին շաքարախտի առաջացման պահից հետո: Այն փաստը, որ աուտոիմունային գործընթացը կարող է երկար ժամանակ տևել տարբեր ձևերով, ամրապնդում է LADA շաքարախտի ուսումնասիրությունների արդյունքում ստացված գիտելիքները:
Խոսքը մեծահասակների մոտ աուտոիմունային պրոցեսի պատճառով դանդաղ զարգացող շաքարախտի մասին է (այսինքն ՝ մեծահասակների մոտ առկա լատենտ աուտոիմունային շաքարախտ), որում ցուցադրվում են GADA կամ IA-2ab հակամարմինները:
Սկզբնապես հիվանդությունն ունի այնպիսի մեղմ ընթացք, որ շաքարային դիաբետով մեծահասակները հաճախ բուժվում են բանավոր հակադիաբետիկ դեղամիջոցներով, կամ հիվանդությունը բուժվում է որպես 2-րդ տիպի շաքարախտ: Փոփոխական ժամանակահատվածից հետո, որը հաճախ տևում է մի քանի տարի, այս բուժումը չի ցույց տալիս արդյունավետություն (հետևաբար, այս պայմանը նույնականացվում է որպես բերանի հակաբեղմնավորիչ դեղամիջոցների երկրորդային ձախողում), որի արդյունքում նշանակվում է ինսուլինային թերապիա:
Այս փուլը համապատասխանում է այն ժամանակին, երբ ինսուլինի սեփական արտադրությունն արդեն կարևոր է, և մարմնին անհրաժեշտ է էկզոգեն ինսուլինի մատակարարում: Արդեն վաղ փուլերում հակամարմինների համար թեստավորումը ցույց է տալիս, որ խոսքը 2-րդ տիպի շաքարախտի մասին չէ, այլ դանդաղ առաջադիմություն տիպի 1-ին դիաբետի մասին:
Այսպիսով, ենթակա անձանց մոտ աուտոիմունային գործընթացը կարող է տեղի ունենալ ցանկացած ժամանակ կյանքի ընթացքում և տարբեր արագությամբ: Հետևաբար, շաքարախտի 1 տիպը, որը հանգեցնում է ինսուլինի էկզոգեն ներսից բացարձակ կախվածության, կարող է առաջանալ բոլոր տարիքային խմբերում, ներառյալ մեծահասակը, և, հետևաբար, նախկինում օգտագործված «անչափահաս շաքարախտ» տերմինը ամբողջովին բացառված է:
Աուտոիմունային գործընթացի ընթացքը հաճախ ավելի արագ է երիտասարդ տարիքում, բայց նույնիսկ մեծահասակների մոտ դուք կարող եք հանդիպել տիպի 1 տիպի շաքարախտի բնութագրական արագ սկիզբը ketoacidosis- ով: Գործընթացի արագությունը մեծապես կախված է ռիսկի ալելների համադրության առկայությունից, այսինքն. գենետիկ նախատրամադրվածությունը:
Ի լրումն նշված տիպի շաքարային դիաբետով հիվանդների նշված խմբերի, հակամարմինների առկայության դեպքում, պետք է նշվի նաև դիաբետիկների, որոնցում հակամարմիններ չեն հայտնաբերվել: Այս հիվանդները պատկանում են իդիոպաթիկ տիպի 1 շաքարախտի խմբին, որը ներկայումս համարվում է նրա երկրորդ ենթաբազմությունը: Դիաբետի այս ենթախմբում հիվանդության զարգացման վերաբերյալ մանրամասն տեղեկություններ դեռ չեն տրվել:
2-րդ տիպի շաքարախտ
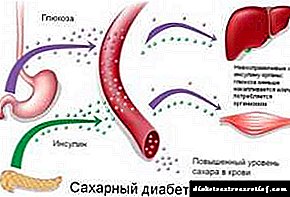 Ի տարբերություն նախորդ խմբի, շաքարախտի տիպի 2-ն ունի բոլորովին այլ պաթոգենեզ և միաժամանակ բնութագրվում է ինսուլինի հարաբերական անբավարարությամբ: Ինսուլինի սինթեզը պահպանվում է, բայց B բջիջներից հորմոնի ազատումը գլյուկոզայով սեկրեցների խթանիչը նորմալ չէ:
Ի տարբերություն նախորդ խմբի, շաքարախտի տիպի 2-ն ունի բոլորովին այլ պաթոգենեզ և միաժամանակ բնութագրվում է ինսուլինի հարաբերական անբավարարությամբ: Ինսուլինի սինթեզը պահպանվում է, բայց B բջիջներից հորմոնի ազատումը գլյուկոզայով սեկրեցների խթանիչը նորմալ չէ:
Խանգարումը ազդում է հորմոնի սեկրեցիայի առաջին, արագ փուլում, որի արտադրությունը նվազում է և աստիճանաբար անհետանում է: Սա փոխում է հետվիրահատական գլիկեմիայի ընթացքը, քանի որ ինսուլինի հետաձգված սեկրեցումը չի պահում այն ֆիզիոլոգիական նորմայի մեջ:
Բացի սեկրեցիայի խախտումներից, որոնք բնութագրվում են նաև այլ աննորմալություններով, թիրախային հյուսվածքի (լյարդի, յուղի և մկանային հյուսվածքի) վրա ինսուլինի գործողության մեջ կան լրացուցիչ խախտումներ:
Որպես կանոն, մենք խոսում ենք հետընտրական ընկալիչների մակարդակների մասին: Ինչ վերաբերում է ընկալիչների հետ անբավարար ինսուլինի հետ կապված որոշակի պայմանների հետ, որոնք, այնուամենայնիվ, պատկանում են շաքարային դիաբետի մեկ այլ խմբին, ապա 2-րդ տիպի շաքարախտով ինսուլինի կապը մնում է անարդյունավետ:
Հետևաբար, մեծ ուշադրություն է հատկացվում postreceptor կասկադային ռեակցիաներին, մինչդեռ այսպես կոչված թեկնածու գեները, որոնք կարող են բացատրել ինսուլինի նկատմամբ զգայունության նվազման կամ այս հորմոնի նկատմամբ դիմադրության առկայության դեպքում:
Ինսուլինի սեկրեցիայի խանգարումների միաժամանակյա համադրություն և մարմնի հյուսվածքներում դրա ազդեցության նվազում հիմքում ընկած է 2-րդ տիպի շաքարախտի պաթոգենեզը: Երկու մակարդակներում խախտումը կարող է տարբեր կերպ չափվել, ինչը հանգեցնում է դրսևորումների զգալի տարասեռության: Հիվանդությունը զարգանում է գենետիկորեն նախասահմանված անձանց մոտ, գենետիկ պայմանականությունը, այնուամենայնիվ, ամբողջովին տարբերվում է 1-ին տիպի շաքարախտից:
Հարկ է նշել, որ ինսուլինի դիմադրությունը գոյություն ունի առանց շաքարախտի, օրինակ ՝ գլյուկոզի նորմալ հանդուրժողությամբ ճարպոտ մարդկանց մոտ: Adարպային հյուսվածքը «խոչընդոտ» է, որը կանխում է ինսուլինի գործողությունը, բայց, ամենայն հավանականությամբ, ոչ միայն պատճառն է, քանի որ դիմադրությունը արտահայտվում է նաև մկաններում և լյարդում:
Նշվում է նաև ճարպային հյուսվածքի հորմոնների (օրինակ ՝ ռեզիստին, ադիպոնեկտին) և այլ միջնորդների մասնակցությունը, որոնց կարգավորիչ մեխանիզմները հայտնի են դարձել միայն վերջին տարիներին, իսկ մյուսները դեռ անհայտ են: Ինսուլինի դիմադրությունը մեծացնում է B- բջիջների համար սեկրեցների պահանջները, ինչը հանգեցնում է հիպերինսուլինեմիայի:
Ինսուլինի քրոնիկ բարձրացված մակարդակը, ինքնին, սահմանափակում է հորմոնի ազդեցությունը, որն էլ իր հերթին վատթարանում է նրա կատարողականը: Եթե մարդը չունի գենետիկ նախասիրություն թույլ տեսողություն ունեցողների ինսուլինի սեկրեցմանը, խթանված հորմոնի սեկրեցումը պահպանում է գլյուկոզի հանդուրժողականությունը նորմալ սահմաններում և, չնայած առկա ինսուլինի զգալի դիմադրությանը, նա չի զարգանա շաքարախտ:
Հետևաբար պարզ է, որ շաքարախտի դրսևորման համար միշտ պետք է լինի ինսուլինի սեկրեցիայի խախտում, մինչդեռ հորմոնների դիմադրությունը կարելի է գնահատել տարբեր եղանակներով և բարձրացնել խանգարման աստիճանը:
Անցած մի քանի տարիների ընթացքում կենդանիների ուսումնասիրությունները ցույց են տվել, որ կա ներքին փոխհարաբերություն ՝ կապված ինսուլինի սեկրեցիայի և դրա խանգարման հետ: Թե արդյոք այս հարաբերությունը տեղի է ունենում նաև մարդու մարմնում, մնում է տեսնել:
2-րդ տիպի դիաբետիկ բ-բջիջները արտադրում են ինսուլին, այնուամենայնիվ, այս սեկրեցումը բավարար չէ, քանի որ առողջ մարդու մոտ գլյուկոզի մակարդակը նորմալ տիրույթում պահպանելու համար, հետևաբար, այս դեպքում, ինսուլինի հարաբերական պակաս կա: Նույնիսկ այս հորմոնի փոքր քանակությունը կարող է կանխել ketoacidosis- ի զարգացումը, հետևաբար, տիպ 2 շաքարախտը բնության մեջ հակված չէ ketoacidosis- ին:
Այնուամենայնիվ, ճարպերի նյութափոխանակությունը փոխվում է, բարձրանում է ազատ ճարպաթթուների մակարդակը, ինչը, ինքնին, նպաստում է ինսուլինի դիմադրության զարգացմանը: Նրանց աճող պարունակությունը ցուցադրվել է նաև մկանների մեջ: Fatարպի նյութափոխանակության խանգարումն այնքան էական է, որ շաքարային դիաբետ տերմինը օգտագործվում է այս տիպի շաքարախտին վերաբերելու համար:
Ըստ որոշ մասնագետների, առաջնային է լիպիդային նյութափոխանակության խախտումը, իսկ գլյուկոզայի հոմեոստազի ձախողումը տեղի է ունենում երկրորդ անգամ, ուստի ներդրվեց «շաքարախտի լիպիդուս» տերմինը: Նաև Randle ցիկլը (ճարպի և գլյուկոզայի օքսիդացման հարաբերակցությունը) դեռ քննարկվում է ինսուլինի դիմադրության պաթոգենեզի կապակցությամբ, չնայած, ամենայն հավանականությամբ, այն չի գործում մարդկանց մոտ այնպես, ինչպես փորձարարական կենդանիների դեպքում:
Անկասկած, սակայն, այն փաստը, որ գլյուկոզի և ճարպի նյութափոխանակության ուղիները շատ մոտ են: Վերջերս ցույց տրվեց, որ ազատ ճարպաթթուները մտնում են մկանային բջիջներ, որոնցում, առաջին հերթին, դրանք ակտիվացնում են ռեակտիվ թթվածնի տեսակների արտադրությունը, և երկրորդ ՝ ակտիվացնելով սպիտակուցային kinase C- ն, դրանք հանգեցնում են ինսուլինի ընկալիչի ենթածրագրի աննորմալ ֆոսֆորիլացման, որի ընթացքում ֆոսֆորիլացումը սերիայի և threonine- ն արգելափակում է նորմալ տիրոսինի ֆոսֆորիլացումը:
Սա հանգեցնում է ազդանշանային կասկադի արգելափակմանը, ներառյալ գլյուկոզի տեղափոխումը բջիջներին: Այս տեսակետից, 2-րդ տիպի շաքարախտով, նյութափոխանակության խանգարումները պետք է համարել շատ ավելի խորը, քան գլյուկոզի մակարդակի կարգավորման հարցում պարզ աննորմալությունը: Բ-բջիջների երկարատև ազդեցությունը լիպիդների աճող կոնցենտրացիան առաջացնում է թունավոր ազդեցություն (այսինքն ՝ լիպոտոքսիկություն), որը դրսևորվում է ինսուլինի նվազման սեկրեցմամբ:
Նմանապես, գլյուկոզայի քրոնիկ մակարդակի բարձրացումը առաջացնում է B- բջջային պատասխանի վատթարացում (գլյուկոզի գլյուկոզայի թունավոր ազդեցություն): Երկու հետևանքներն էլ հետագայում համակցված են և ազդում են ծայրամասային թիրախային հյուսվածքի վրա, որտեղ դրանք վատթարանում են ինսուլինի գործողությունը և, այդպիսով, նվազեցնում են գլյուկոզի օգտագործումը: Դիագրամը միաժամանակ ցույց է տալիս առաջնային լիպոտոքսիկությունը հիպերգլիկեմիայի զարգացման մեջ:
Գործընթացի դինամիկայի տեսանկյունից պետք է նշել, որ 2-րդ տիպի շաքարախտը առաջադեմ հիվանդություն է, որը հանգեցնում է թուլացած ինսուլինի սեկրեցիայի և դրա գործողությունների աստիճանական խորացման (արագացման) աստիճանի `հետագա նյութափոխանակության և օրգանների խանգարումների հետ: