Ենթաստամոքսային գեղձի ինսուլինոմա. Ախտանիշներ և բուժում

Ինսուլինոման հազվագյուտ ուռուցք է, որը բխում է ենթաստամոքսային գեղձի β- բջիջներից, որոնք մեծ քանակությամբ ինսուլին են արտանետում:
Ախտորոշումը բաղկացած է թեստից `48- կամ 72-ժամյա ծոմ պահելով` գլյուկոզի և ինսուլինի մակարդակի չափման և հետագա էնդոսկոպիկ ուլտրաձայնի չափմամբ: Բուժումը վիրաբուժական է (հնարավորության դեպքում):
Ինսուլինոման բոլոր դեպքերի շարքում 80% -ը ունի մեկ հանգույց, և հայտնաբերվելու դեպքում բուժումը հնարավոր է իրականացնել: 10% ինսուլինը չարորակ է: Ինսուլինոմաները զարգանում են 1 / 250,000 հաճախականությամբ: I MEN տիպով ինսուլինոմաները ավելի հաճախ բազմապատկվում են:
Էկզոգեն ինսուլինի գաղտնի կառավարումը կարող է առաջացնել հիպոգլիկեմիայի դրվագներ ՝ նմանելով ինսուլինոմայի նկարին:
Ենթաստամոքսային գեղձի ինսուլինոմայի տարածվածությունը
Ինսուլինի ընդհանուր հաճախությունը փոքր է. Տարեկան 1-2 միլիոն դեպքեր 1 դեպքի դեպքում, բայց դրանք կազմում են բոլոր հայտնի հորմոնալ ենթաստամոքսային գեղձի նորագոյացությունների գրեթե 80% -ը: Դրանք կարող են լինել ինչպես միայնակ (սովորաբար ինքնաբուխ ձևեր), այնպես էլ բազմակի (հաճախ `ժառանգական), ինչը վիրահատությունից առաջ ստեղծում է ախտորոշիչ դժվարություններ: Ինսուլինոմաները տեղայնացված են ենթաստամոքսային գեղձի մեջ, բայց 1-2% դեպքերում դրանք կարող են զարգանալ ectopic հյուսվածքից և ունենալ ենթաստամոքսային գեղձի տեղայնացում:
Ինսուլինոման հաճախակի կոմպոզիտային կառույց է MEN սինդրոմի տիպ I- ից, որը ներառում է նաև պարաթիրոիդ գեղձերի հորմոնալ ակտիվ ուռուցքներ, ադենոհիպոֆիզ և վերերիկամային ծառի կեղեվ (ուռուցքային) առավելագույն ուռուցքներ (առավել հաճախ ՝ հորմոնալ անգործուն):
Հիվանդների մեծ մասում ինսուլինոման բարորակ է, 10-20% -ում այն ունի չարորակ աճի նշաններ: Ավելի քան 2-3 սմ տրամագծով ինսուլինոմաները հաճախ չարորակ են:
Ենթաստամոքսային գեղձի ինսուլինոմայի դասակարգում
ICD-10- ում հետևյալ վերնագրերը համապատասխանում են ինսուլինոմային:
- C25.4 ենթաստամոքսային գեղձի կղզիների բջիջների չարորակ նորագոյացություն:
- D13.7 ենթաստամոքսային գեղձի կղզու բջիջների բարորակ նորագոյացություն:
Ինսուլինոման օրգանական հիպերինսուլիզմի համախտանիշի ամենատարածված պատճառն է, որը բնութագրվում է ծանր HS- ով, հիմնականում գիշերը և դատարկ ստամոքսի վրա, այսինքն. բավականաչափ երկար արագ անցնելուց հետո: Հիպերինսուլիզմը ինսուլինի էնդոգեն հիպերպրոդուստրացիա է, որը հանգեցնում է արյան մեջ նրա կոնցենտրացիայի ավելացմանը (հիպերինսուլինեմիա) `հիպոգլիկեմիայի ախտանիշային բարդություն զարգացնելու մեծ հավանականությամբ: Օրգանական հիպերինսուլիզմը ձևավորվում է մորֆոլոգիական կառուցվածքների հիման վրա, որոնք մեծ քանակությամբ ինսուլին են արտադրում: Ի հավելումն ինսուլինոմաների, օրգանական հիպերինսուլիզմի ավելի հազվագյուտ պատճառներն են ադենոմատոզը և կղզյակային բջիջների տարրերի հիպերպլազիան `ոչ իդիոբլաստոզ:
Գործնական նպատակներով առանձնանում է հիպերինսուլիզմի ֆունկցիոնալ ձևը, որը շատ դեպքերում բնութագրվում է ավելի բարորակ ընթացքով և կանխատեսմամբ (Աղյուսակ 3.21):
Ենթաստամոքսային գեղձի ինսուլինոմայի պատճառներն ու պաթոգենեզը
Հիպերինսուլինեմիայի պայմաններում ավելանում է լյարդի և մկանների մեջ գլիկոգենի ձևավորումը և ամրացումը: Ուղեղի անբավարար մատակարարումը հիմնական էներգետիկ սուբստրատի հետ ի սկզբանե ուղեկցվում է ֆունկցիոնալ նյարդաբանական խանգարումներով, այնուհետև `կենտրոնական նյարդային համակարգի անդառնալի մորֆոլոգիական փոփոխություններով` ուղեղային ասթենիայի զարգացումով և հետախուզության անկմամբ:
Ժամանակային կերակուրի բացակայության դեպքում զարգանում են տարբեր խստության հիպոգլիկեմիկության գրոհներ, որոնք դրսևորվում են նյարդոգլիկոպենիայի ախտորոշմամբ ՝ ադրեներգիկ և քոլիներգիկ ախտանիշներով: Ուղեղային ծառի կեղևի բջիջների երկարատև ուժեղ էներգիայի անբավարարության արդյունքն է դրանց այտուցը և հիպոգլիկեմիկ կոմայի զարգացումը:
Մեծահասակների մոտ ֆունկցիոնալ հիպերինսուլիզմի հիմնական պատճառները
| Պատճառները | Հիպերինսուլինեմիայի մեխանիզմները |
|---|---|
| Ստամոքսի վրա վիրաբուժական միջամտություններից հետո պայմանները, դամպինգի համախտանիշը | Մարսողական համակարգի միջոցով սննդի ընդունման ֆիզիոլոգիայի խախտում (արագացում), GLP-1- ի արտադրության ավելացում `ինսուլինի սեկրեցման էնդոգեն խթանիչ |
| Շաքարախտի նախնական փուլերը | Ինսուլինի դիմադրության պատճառով ծանր փոխհատուցող հիպերինսուլինեմիա |
| Գլյուկոզայի խթանված հիպոգլիկեմիա |
|
| Բուսական դիսֆունկցիան | Վագուսի տոնայնության բարձրացումը և ֆունկցիոնալորեն որոշված ստամոքս-աղիքային հիպերմոտելիությունը արագացված սննդի ընդունմամբ |
| Autoimmune հիպոգլիկեմիա | Ինսուլին - հակամարմինների բարդույթների կուտակում մեծ քանակությամբ ինսուլինի հակամարմիններով և դրանցից ազատ ինսուլինի պարբերաբար ազատում |
| Թմրամիջոցների չափազանց մեծ դոզան `ինսուլինի սեկրեցման խթանիչներ (PSM, կավ) | Ենթաստամոքսային գեղձի R- բջիջների սեկրեցիայի ուղղակի խթանում |
| Երիկամային քրոնիկ անբավարարություն | Երիկամներում ինսուլինազայի ձևավորման նվազեցում և էնդոգեն ինսուլինի դեգրադացիա |
Ենթաստամոքսային գեղձի ինսուլինոմայի ախտանիշներն ու նշանները
Ինսուլինոմայով հիպոգլիկեմիան զարգանում է դատարկ ստամոքսի վրա: Ախտանիշները կարող են ջնջվել և երբեմն ընդօրինակել տարբեր հոգեբուժական և նյարդաբանական խանգարումներ: Սիմպաթիկ ակտիվության աճող ախտանիշները հաճախ դրսևորվում են (ընդհանուր թուլություն, դողալ, ցնցումներ, քրտնարտադրություն, քաղց, դյուրագրգռություն):
Հատուկ ախտանիշների բացակայությունը ինսուլինոմայի ուշ ախտորոշման հիմնական պատճառներից մեկն է: Այս դեպքում հիվանդության պատմությունը կարելի է հաշվարկել տարիներ շարունակ: Կլինիկական դրսևորումների բազմազանությունից առանձնապես առանձնանում են նյարդահոգեբուժական ախտանիշները. Դիսորիվացիայի, խոսքի և շարժիչային խանգարումների դրվագներ, տարօրինակ վարք, հոգեկան անբավարարության և հիշողության անկում, մասնագիտական հմտությունների կորուստ, ամնեզիա և այլն: Այլ ախտանիշների գերակշիռ մասը (ներառյալ `սիրտ-անոթային և ստամոքս-աղիքային համակարգը) դրսևորում է սուր նեյրոգլիկոպենիա և ինքնավար ռեակցիա:
Հաճախ հիվանդները արթնանում են դժվարությամբ և երկար ժամանակ չեն տարվում իրենց անհանգստությունից, խստորեն պատասխանում են պարզ հարցերի կամ պարզապես չեն շփվում ուրիշների հետ: Խոսքի խառնաշփոթությունը կամ բծախնդրությունը, կրկնվող բառերի և արտահայտությունների նույն տիպը, ավելորդ միատեսակ շարժումները ուշադրություն են գրավում: Հիվանդը կարող է խանգարվել գլխացավից և գլխապտույտից, շրթունքների պարեստեզիայից, դիպլոպիա, քրտնարտադրություն, ներքին դողալու զգացողություն կամ ցրտահարություն: Կարող են լինել հոգեմետորական գրգռման և էպիլեպտիկ զավթումների դրվագներ: Կարող են առաջանալ այնպիսի ախտանիշներ, ինչպիսիք են ստամոքսում քաղցի և դատարկության զգացումը, որոնք կապված են աղեստամոքսային համակարգի ռեակցիայի հետ:
Երբ պաթոլոգիական գործընթացը խորանում է, ցնցումները, ձեռքի ցնցումները, մկանների ճոճանակները, ցնցումները հայտնվում են, կարող է զարգանալ կոմա: Հետադարձ հետգնացմամբ պայմանավորված, որպես կանոն, հիվանդները չեն կարող պատմել հարձակման բնույթի մասին:
Հաճախակի ուտելու անհրաժեշտության պատճառով հիվանդները հաճախ ճարպակալում են:
Հիվանդության տևողության բարձրացմամբ ինտերակտիվ ժամանակահատվածում հիվանդների վիճակը զգալիորեն փոխվում է կենտրոնական նյարդային համակարգի ավելի բարձր կորտային գործառույթների խախտումների պատճառով. Զարգանում են մտավոր և վարքային ոլորտներում փոփոխություններ, զարգանում է հիշողությունը, վատանում է աշխատանքի մտավոր կարողությունները, աստիճանաբար կորցնում են մասնագիտական հմտությունները, կարող են զարգանալ բացասականությունը և ագրեսիան, ինչը կապված է բնութագրական հատկությունների հետ: մարդ
Ենթաստամոքսային գեղձի ինսուլինոմայի ախտորոշում
Ախտանիշների զարգացման հետ մեկտեղ անհրաժեշտ է գնահատել արյան շիճուկում գլյուկոզի մակարդակը: Հիպոգլիկեմիայի առկայության դեպքում անհրաժեշտ է գնահատել ինսուլինի մակարդակը միաժամանակ վերցված արյան նմուշում: Hyperinsulinemia> 6 mcU / ml- ը ցույց է տալիս ինսուլինի միջնորդավորված հիպոգլիկեմիայի առկայությունը:
Ինսուլինը սեկրեցվում է պրովսուլինի տեսքով, որը բաղկացած է α շղթայից և β շղթայից, որը կապված է C պեպտիդի հետ: Որովհետև արդյունաբերական ինսուլինը պարունակում է միայն β- շղթա; ինսուլինի պատրաստուկների գաղտնի կառավարումը կարող է հայտնաբերվել C- պեպտիդի և պրովսուլինի մակարդակները չափելով: Ինսուլինի պատրաստուկների գաղտնի օգտագործմամբ, այս ցուցանիշների մակարդակը նորմալ է կամ նվազում:
Քանի որ հետազոտության պահին շատ հիվանդներ ախտանիշ չունեն (և, հետևաբար, հիպոգլիկեմիա չկա), ախտորոշումը հաստատելու համար նշվում է 48-72 ժամվա ընթացքում ծոմապահությամբ փորձարկելու համար հոսպիտալացումը: 48 ժամվա ընթացքում ինսուլինոմա ունեցող գրեթե բոլոր հիվանդները (98%): սովամահությունը զարգացնում է կլինիկական դրսևորումներ ՝ 70-80% -ով ՝ հաջորդ 24 ժամվա ընթացքում: Հիպոգլիկեմիայի դերը ախտանիշների սկզբում հաստատվում է Ուայթփլյան եռյակի կողմից.
- ախտանիշները հայտնվում են դատարկ ստամոքսի վրա
- ախտանշանները հայտնվում են հիպոգլիկեմիայով,
- ածխաջրերի ընդունումը նվազեցնում է ախտանիշները:
Եթե Whipple եռյակի բաղադրիչները չեն նկատվում ծոմապահության պահից հետո, և գիշերային ծոմապահությունից հետո պլազմային գլյուկոզի մակարդակը> 50 մգ / դլ է, կարող է իրականացվել C-պեպտիդ արտադրության արգելակման փորձություն: Ինսուլինով ինֆուզիոնով ինսուլինի ինֆուզիոնով C- պեպտիդի պարունակության նորմալ մակարդակի նվազում չի նկատվում:
Էնդոսկոպիկ ուլտրաձայնը ունի> 90% զգայունություն ուռուցքային տեղ հայտնաբերելու հարցում: Այդ նպատակով կատարվում է նաև PET: CT- ն չունի ապացուցված տեղեկատվական արժեք, որպես կանոն, պորտալի և սպլենային երակների արթերիոգրաֆիայի կամ ընտրովի կատետրացման անհրաժեշտություն չկա:
Չնայած վառ կլինիկական պատկերին ՝ օրգանական հիպերինսուլիզմով, հաճախ հայտնաբերվում են այնպիսի ախտորոշումներ, ինչպիսիք են ուղեղային անոթային պատահարը, դիենսֆալիկ համախտանիշը, էպիլեպսիան և թունավորումը:
Եթե ծոմ պահող արյան գլյուկոզի կոնցենտրացիան ավելի քան 3,8 մմոլ / լ է, և չկա HS- ի համոզիչ պատմություն, ապա հնարավոր է բացառել ինսուլինոմայի ախտորոշումը: 2.8-3.8 մմոլ / լ ծոմ պահողությամբ, ինչպես նաև 3.8 մմոլ / լ-ից ավելի հիպոգլիկեմիայի հետ միասին, կատարվում է ծոմ պահելու պատմություն, որը Whipple եռյակի հրահրման մեթոդ է: Թեստը դրական է համարվում, երբ հայտնվում են լաբորատոր փոփոխություններ և հիպոգլիկեմիայի կլինիկական ախտանիշներ, որոնք դադարեցվում են գլյուկոզայի լուծույթի ներերակային կառավարմամբ: Հիվանդների մեծ մասում Whipple եռյակը հրահրվում է արդեն թեստի մեկնարկից մի քանի ժամ անց: Օրգանական հիպերինսուլիզմով, ինսուլինի և C- պեպտիդի մակարդակը կայունորեն աճում է և չի նվազում ծոմապահության ընթացքում, ի տարբերություն առողջ անհատների և ֆունկցիոնալ հիպերինսուլիզմի հիվանդների:
Սովամահությամբ դրական թեստի առկայության դեպքում տեղի է ունենում ուռուցքի արդիական ախտորոշում ՝ օգտագործելով ուլտրաձայնային (այդ թվում ՝ էնդոսկոպիկ ստամոքս-աղիքային ուլտրաձայնային ենթաստամոքսային գեղձի ենթաստամոքսային գեղձի վիզուալիզացիայի միջոցով), ՄՌՏ, ԱԹ, ընտրողական անգիոգրաֆիա, պորտալային երակների ճյուղերի պերկուտային տրանսհեպատիկ կատետրացում, պանկրեատոսկոսկոպիա ՝ բիոպսիայով:
Սոմատոստատինի ընկալիչները կազմում են մինչև 90% ինսուլին: Ռադիոակտիվ սինթետիկ թմրամիջոցների սոմատոստատին - պենտետրեոտիդ օգտագործող ռադիոակտիվ սինթետիկ ընկալիչների սցինագրագրությունը թույլ է տալիս ուռուցքների և դրանց մետաստազների տեղային ախտորոշում, ինչպես նաև վիրաբուժական բուժման արմատականության հետվիրահատական մոնիտորինգ:
Ախտորոշման կարևոր մեթոդ է ենթաստամոքսային գեղձի և լյարդի ներհամակարգային վերանայումը, ինչը թույլ է տալիս հայտնաբերել նորագոյացություններ և մետաստազներ, որոնք հնարավոր չէ հայտնաբերել մինչև վիրահատությունը:
Դիֆերենցիալ ախտորոշում
Եթե օրգանական հիպերինսուլինիզմի լաբորատոր հաստատումից հետո ինսուլինը չի արտացոլվել, կատարվում է ենթաստամոքսային գեղձի պերկուտային կամ լապարոսկոպիկ ախտորոշիչ պունկցիայի բիոպսիա: Հետագա ձևաբանական ուսումնասիրությունը թույլ է տալիս ստեղծել օրգանական հիպերինսուլիզմի այլ պատճառներ ՝ նեզիդիոբլաստոզ, ենթաստամոքսային գեղձի միկրոավենոմատոզ: Դիֆերենցիալ ախտորոշման ընթացքում պետք է բացառվեն մի շարք հիվանդություններ և պայմաններ, որոնք ուղեկցվում են հիպոգլիկեմիայի զարգացմամբ ՝ սով, լյարդի, երիկամների, խախտումների կտրուկ խախտումներ (գլյուկոնեոգենեզի իջեցման կամ էնդոգեն ինսուլինի նյութափոխանակության մակարդակի նվազման պատճառով), խոշոր մեզենխիմալ ուռուցքներ, որոնք օգտագործում են գլյուկոզա, վերերիկամային ծառի կեղևի անբավարարություն և խիստ հիպոթեն: շաքարախտի բուժման մեջ ավելցուկային ինսուլինի ներդրումը, զգալի քանակությամբ ալկոհոլի ընդունումը և որոշակի դեղերի մեծ չափաբաժիններով, բնածին nnye թույլ տեսողություն ունեցողների գլյուկոզի նյութափոխանակության (gluconeogenesis անսարքություններ enzymes), հակամարմիններ է ինսուլինի:
Ենթաստամոքսային գեղձի ինսուլինոմայի բուժում
- Կրթության ընդունում:
- Հիպոգլիկեմիայի ուղղման համար դիազօքսիդ և երբեմն օկտրեոտիդ:
Վիրաբուժական բուժման ընթացքում ամբողջական բուժման հաճախությունը հասնում է 90% -ի: Ենթաստամոքսային գեղձի մակերևույթից փոքր կամ փոքր չափի մեկ ինսուլինոմա սովորաբար կարող է հանվել էվոլյուցիայի միջոցով: Մեծ չափի կամ խորքային մեկ ադենոմայով, մարմնի և / կամ պոչի բազմաթիվ ձևավորմամբ, կամ եթե ինսուլինը հնարավոր չէ հայտնաբերել (սա հազվագյուտ դեպք է), կատարվում է հեռավոր ենթատոտային պանկրեատեկտոմիա: Դեպքերի ավելի քիչ, քան 1% -ով, ինսուլինոման ունի մոտ ուռուցքային հյուսվածքների էկտոպիկ տեղանք `տասներկումատնյա պատի, պերիդոոդենալ շրջանի պատում և կարող է հայտնաբերվել միայն մանրակրկիտ վիրաբուժական վերանայման միջոցով: Pancreatoduodenectomy- ը (Whipple- ի գործառնությունը) իրականացվում է պրոքսիմալ ենթաստամոքսային գեղձի ռեցեկտիվ չարորակ ինսուլինոմների համար: Ընդհանուր ենթաստամոքսային գեղձը կատարվում է այն դեպքերում, երբ նախորդ ենթատիպային ենթաստամոքսային գեղձը ազդեցություն չի ունեցել:
Երկարատև կայուն հիպոգլիկեմիայի դեպքում դիազօքսիդը կարող է նշանակվել նատրիուրիտի հետ համատեղ: Սոմատոստատինի անալոգային օկտրեոտտը փոփոխական ազդեցություն ունի, այն կարող է օգտագործվել երկարատև հիպոգլիկեմիայի հիվանդների մոտ, որոնք չեն արձագանքում դիազօքսիդի բուժմանը: Օկտրեոտի օգտագործման ֆոնի վրա գուցե անհրաժեշտ լինի ենթաստամոքսային գեղձի լրացուցիչ պատրաստուկներ վերցնել, քանի որ տեղի է ունենում ենթաստամոքսային գեղձի սեկրեցիայի ճնշում: Այլ դեղամիջոցներ, որոնք ունեն ինսուլինի սեկրեցիայի վրա չափավոր և փոփոխական խանգարող ազդեցություն, ներառում են verapamil, diltiazem և phenytoin:
Եթե ախտանիշները անվերահսկելի են, կարող եք անցկացնել փորձարկման քիմիաթերապիա, բայց դրա արդյունավետությունը սահմանափակ է: Ստրեպտոզոցինի նշանակմամբ, էֆեկտին հասնելու հավանականությունը 30-40% է, 5-ֆտորորուրացիլի հետ համատեղ `60% (հեռացման տևողությունը` մինչև 2 տարի): Այլ բուժում են դոքսորուբիցինը, քլորոզոտոցինը, ինտերֆերոնը:
Բուժման առավել արմատական և օպտիմալ մեթոդը ուռուցքների էվոլյուցիայի կամ ենթաստամոքսային գեղձի մասնակի վերափոխման վիրաբուժական ուղին է: Չարորակ ինսուլինոմով, ենթաստամոքսային գեղձի ռելեկցիան համատեղվում է լիմֆադենեկտոմիայի և տեսանելի տարածաշրջանային մետաստազների հեռացման հետ (սովորաբար լյարդում):
Եթե անհնար է հեռացնել ուռուցքը, և եթե վիրաբուժական բուժումը անարդյունավետ է, իրականացվում է սիմպտոմատիկ թերապիա, որն ուղղված է կանխարգելմանը (ածխաջրածին սննդի հաճախակի ֆրակցիոն ընդունումը, դիազօքսիդը) և HS- ի օգնությունը (գլյուկոզայի կամ գլյուկագոնի ներերակային կառավարումը):
Եթե փորձաքննության ընթացքում ձեռք են բերվել օկտրեոտիդով սկանավորման դրական արդյունքներ, ապա նշանակվում են սոմատոստատինի սինթետիկ անալոգներ `օկտրեոտիդ և դրա երկարատև արձակման ձևեր` օկտրեոտիդ (օկտրեոտիդ-դեպո), լանրեոտիդ, որոնք ունեն հակատիպային ակտիվություն և խոչընդոտում են ոչ միայն աճի հորմոնի, այլև ինսուլինի, սերոտոնինի սեկրեցմանը: գաստրին, գլյուկագոն, սեկրին, մոտիլին, վազո-աղիքային պոլիպեպտիդ, ենթաստամոքսային գեղձի պոլիպեպտիդ:
Ինսուլինոմների չարորակ բնույթը հաստատելիս նշվում է streptozotocin- ով քիմիաթերապիան, որի ազդեցությունը ենթաստամոքսային գեղձի R բջիջների ընտրովի ոչնչացումն է:
Ընդհանուր տեղեկություններ
Ինսուլինոման Լանգերհանի կղզիների β- բջիջներից բխող բարորակ (դեպքերի 85-90% դեպքերում) կամ չարորակ (դեպքերի 10-15% դեպքերում) ուռուցք է, որն ունի ինքնավար հորմոնալ գործունեություն և հանգեցնում է հիպերինսուլինիզմի:Ինսուլինի անվերահսկելի սեկրեցումը ուղեկցվում է հիպոգլիկեմիկ սինդրոմի զարգացմամբ `վերերիկամային և նյարդոգլիկոպենիկ դրսևորումների համալիր:
Հորմոնալ ակտիվ ենթաստամոքսային գեղձի ուռուցքների շարքում ինսուլինոմաները կազմում են 70-75%, դեպքերի մոտ 10% -ի դեպքում դրանք I տեսակի բազմակի էնդոկրին ադենոմատոզի բաղադրիչ են (գաստրինոմայի, հիպոֆիզի ուռուցքների, պարաթիրոիդ ադենոմայի և այլնի հետ միասին): Ինսուլինոմաները ավելի հաճախ հայտնաբերվում են 40-60 տարեկան մարդկանց մոտ, երեխաների մոտ `հազվադեպ: Ինսուլինոման կարող է տեղակայվել ենթաստամոքսային գեղձի ցանկացած մասում (գլուխ, մարմին, պոչ), մեկուսացված դեպքերում այն տեղայնացված էքստրապրակտիկորեն `ստամոքսի կամ տասներկումատնյա պատի, օմտումի, փայծաղի, լյարդի և այլ տարածքներում պատի մեջ: Սովորաբար ինսուլինոմաների չափը 1,5 - 2 սմ է:
Ինսուլինոմով հիպոգլիկեմիայի պաթոգենեզը
Ինսուլինոմայում հիպոգլիկեմիայի զարգացումը պայմանավորված է ուռուցքային բ-բջիջների կողմից ինսուլինի ավելցուկային, անվերահսկելի սեկրեցմամբ: Սովորաբար, երբ արյան մեջ գլյուկոզի մակարդակը ընկնում է, կա ինսուլինի արտադրության նվազում և դրա մուտքը արյան մեջ: Ուռուցքային բջիջներում խաթարվում է ինսուլինի արտադրության կարգավորման մեխանիզմը. Գլյուկոզի մակարդակի իջեցմամբ, դրա սեկրեցումը չի ճնշվում, ինչը ստեղծում է հիպոգլիկեմիկ համախտանիշի զարգացման համար պայմաններ:
Հիպոգլիկեմիայի համար առավել զգայուն են ուղեղի բջիջները, որոնց համար գլյուկոզան էներգիայի հիմնական ենթահողն է: Այս առումով նկատվում է նյարդոգլիկոպենիա `ինսուլինոմայով, իսկ կենտրոնական նյարդային համակարգի դիստրոֆիկ փոփոխությունները զարգանում են երկարատև հիպոգլիկեմիայի միջոցով: Հիպոգլիկեմիկ վիճակը խթանում է արտանետվող հորմոնների (norepinephrine, գլյուկագոն, կորտիզոլ, աճի հորմոն) արյան մեջ արտազատումը, որոնք առաջացնում են adrenergic ախտանիշներ:
Ինսուլինոմայի ախտանիշները
Ինսուլինոմայի ընթացքում առանձնանում են հարաբերական բարեկեցության փուլերը, որոնք պարբերաբար փոխարինվում են հիպոգլիկեմիայի և ռեակտիվ հիպերդրենալինեմիայի կլինիկորեն արտահայտված դրսևորումներով: Լատենտ ժամանակահատվածում ինսուլինոմայի միակ դրսևորումները կարող են լինել ճարպակալումը և ախորժակի բարձրացումը:
Սուր հիպոգլիկեմիկ հարձակումը կենտրոնական նյարդային համակարգի հարմարվողական մեխանիզմների և հակացուցված գործոնների խախտման արդյունք է: Հարձակումը զարգանում է դատարկ ստամոքսի վրա, սննդի ընդունման երկարատև դադարից հետո, ավելի հաճախ ՝ առավոտյան: Հարձակման ժամանակ արյան գլյուկոզան ընկնում է 2,5 մմոլ / լ-ից ցածր:
Ինսուլինոմաների նյարդոգլիկոպենիկ ախտանիշները կարող են նմանվել տարբեր նյարդաբանական և հոգեբուժական խանգարումների: Հիվանդները կարող են զգալ գլխացավ, մկանային թուլություն, ատաքսիա և խառնաշփոթություն: Որոշ դեպքերում հիպոգլիկեմիկ ինսուլինով հիվանդների մոտ հիպոգլիկեմիկ հարձակումը ուղեկցվում է հոգեմոմոտորային ագիտացիայի հետևանքով `հալյուցինացիաներ, ռամբլիզի աղաղակներ, շարժիչային անհանգստություն, չարտոնված ագրեսիա, էյֆորիա:
Սիմպաթիկ-վերերիկամային համակարգի ռեակցիան ծանր հիպոգլիկեմիայի նկատմամբ `ցնցումների, սառը քրտինքի, տախիկարդիայի, վախի, պարեստեզիայի տեսք է: Հարձակման առաջընթացով կարող է զարգանալ էպիլեպտիկ առգրավում, գիտակցության կորուստ և կոմա: Սովորաբար հարձակումը դադարեցվում է գլյուկոզի ներերակային ինֆուզիայով, սակայն վերականգնվելուց հետո հիվանդները չեն հիշում, թե ինչ է տեղի ունեցել: Հիպոգլիկեմիկ հարձակման ժամանակ սրտամկանի ինֆարկտը կարող է զարգանալ սրտի մկանների սուր անբավարարության պատճառով, նյարդային համակարգի տեղական վնասվածքի նշաններով (հեմիպլեգիա, աֆազիա), ինչը կարող է սխալվել ինսուլտի համար:
Ինսուլինոմով հիվանդ ունեցող քրոնիկ հիպոգլիկեմիայի դեպքում կենտրոնական և ծայրամասային նյարդային համակարգերի աշխատանքը խանգարվում է, ինչը ազդում է հարաբերական բարեկեցության փուլի ընթացքի վրա: Ինտերակտիվ ժամանակահատվածում տեղի են ունենում անցողիկ նյարդաբանական ախտանիշներ, տեսողության խանգարում, միալգիա, հիշողության և մտավոր ունակությունների նվազում և ապատիա: Նույնիսկ ինսուլինոման հեռացումից հետո սովորաբար պահպանվում է հետախուզության և էնցեֆալոպաթիայի նվազումը, ինչը հանգեցնում է մասնագիտական հմտությունների կորստի և նախկին սոցիալական կարգավիճակի: Տղամարդկանց մոտ, հիպոգլիկեմիայի հաճախ կրկնվող հարձակումներով, կարող է զարգանալ իմպոտենցիան:
Ինսուլինոմայով հիվանդների նյարդաբանական հետազոտությունը բացահայտում է պերիոստեալի և ջիլ ռեֆլեքսների ասիմետրիա, որովայնային ռեֆլեքսների անհավասարություն կամ նվազում, Ռոսսոլիմոյի, Բաբինսկու, Մարինեսկու-Ռադովիչի, նիստագմուսի, վերևի հայացքի պերեզիա և այլն: էպիլեպսիայի, գլխուղեղի ուռուցքների, վեգետոզանոթային դիստոնիայի, ինսուլտի, դիենցիֆալիկ համախտանիշի, սուր փսիխոզի, նյարդաստենիայի, մնացորդային հետևանքների սխալ ախտորոշումներ: ինֆեկցիոն վարակներ և այլն:
Ինսուլինոմայի կանխատեսում
Ինսուլինոմայի վիրաբուժական հեռացումից հետո հիվանդների 65-80% -ում տեղի է ունենում կլինիկական վերականգնում: Ինսուլինոմաների վաղ ախտորոշումը և ժամանակին վիրաբուժական բուժումը հանգեցնում են կենտրոնական նյարդային համակարգի փոփոխությունների հետընթացին `համաձայն EEG տվյալների:
Հետվիրահատական մահացությունը 5-10% է: Ինսուլինոմայի ռեցիդիվ զարգացումը տեղի է ունենում դեպքերի 3% -ում: Չարորակ ինսուլինոմայի կանխատեսումը աղքատ է. 2 տարվա գոյատևումը չի գերազանցում 60% -ը: Ինսուլինոմայի պատմություն ունեցող հիվանդները գրանցվում են էնդոկրինոլոգի և նյարդաբանի մոտ:
Հիվանդության ախտանիշներն ու նշանները
Ինսուլինոմայի առաջացումը հանգեցնում է ինսուլինի ավելացված քանակության արտադրությանը: Բժիշկները նշում են բարորակ և չարորակ բնույթի ենթաստամոքսային գեղձի ուռուցք, որն ունի անկախ հորմոնալ ազդեցություն: Հաճախ, ենթաստամոքսային գեղձի ուռուցքը ներկայացված է փոքր կղզու ենթադրություններով: Դրա ազդեցությունը հանգեցնում է ավելորդ ինսուլինի արտադրողականության արագ աճին, և դա հիվանդին սպառնում է հիպոգլիկեմիկ պետության նշանների տեսքով:
Նորագոյացության ախտանիշները հայտնվում են մի շարք գործոնների ազդեցությունից:
- Արտադրված ինսուլինի ծավալը:
- Կրթության աստիճաններ:
- Քանակները:
- Մարմնի առանձնահատկությունները:
Հիմնական ցուցիչները, որոնք բնորոշ են ենթաստամոքսային գեղձի ինսուլինոմայի համար, ներառում են.
- հիպոգլիկեմիայի հաճախ կրկնվող հարձակումները `ուտելուց 3 ժամ հետո,
- արյան շիճուկում առկա գլյուկոզայի հագեցվածությունը 50 մգ է,
- հիվանդության ախտանիշների վերացումը `շաքար ընդունելով:
Եթե հիպոգլիկեմիայի հարձակումները տեղի են ունենում անընդհատ, դա հանգեցնում է նյարդային համակարգի գործունեության փոփոխության: Այսպիսով, գրոհների միջև ընկած ժամանակահատվածում մարդը զարգացնում է ախտանիշներ.
- նյարդահոգեբանական դրսևորումներ,
- ապատիա
- միալգիա
- հիշողության անկում, մտավոր ունակություններ:
Շեղումների մեծ մասը մնում է ենթաստամոքսային գեղձի ինսուլինոմայի վիրաբուժական հեռացումից հետո, ինչը հրահրում է հասարակության մեջ պրոֆեսիոնալիզմի կորստի և ձեռք բերված կարգավիճակի կորուստ:
Տղամարդկանց մոտ հիվանդությունը զարգանում է անընդհատ, սա հանգեցնում է իմպոտենցիայի:
Երբ ենթաստամոքսային գեղձի ինսուլինոմա է զարգանում, ախտանշանները պայմանականորեն բաժանվում են.
- սուր պայմանների համար
- նշաններից դուրս:
Ինսուլինոմայով հիպոգլիկեմիան, որն ընթանում է սուր փուլում, հայտնվում է հակացուցված նշանների և կենտրոնական նյարդային համակարգի մեխանիզմների փոփոխության պատճառով: Հաճախ հարձակումը հայտնվում է դատարկ ստամոքսի վրա, կամ կերակրատեսակների միջև երկարատև դադարից հետո:
- Սաստիկ գլխացավը կտրուկ կտրվում է:
- Շարժման պահին համակարգումը կոտրված է:
- Տեսողական սրությունը նվազում է:
- Հալյուցինացիաներ են առաջանում:
- Անհանգստություն
- Վախն ու ագրեսիան այլընտրանք են:
- Դողացող վերջույթներ:
- Արագ սրտի բաբախում:
Առանց սրացումների ենթաստամոքսային գեղձի ինսուլինոմա ունեցող հիվանդների մոտ նշանների առկայությունը դժվար է նույնականացնել: Ախտանիշները ընկնում են կամ ամբողջովին բացակայում են:
- Բարձրացնում է ախորժակը, սննդի ամբողջական մերժումը:
- Պարալիզ:
- Painավ, անհանգստություն ականջները շարժելիս:
- Հիշողության փոփոխություն:
- Նյարդային վնասը դեմքին:
- Հոգեկան գործունեության անկում:
Հիվանդության ախտորոշում
Ենթաստամոքսային գեղձի ինսուլինը դժվար է ախտորոշել: Հիվանդի սկզբնական դրսևորումներում դրանք տեղադրվում են ստացիոնար բուժման համար: Առաջին անգամ, 1-2 օրվա ընթացքում, հիվանդը պետք է սոված լինի բժիշկների հսկողության ներքո:
Հիվանդությունը ախտորոշելու համար օգտագործվում են հետևյալ մեթոդները.
- արյան ստուգում `ինսուլինի և արյան շաքարի ցուցանիշը հայտնաբերելու համար.
- CT, MRI, ուլտրաձայնային - տվյալների շնորհիվ, կրթության ճշգրիտ տեղադրումը որոշվում է,
- լապարոսկոպիա, լապարոտոմիա:
Հիվանդությունների բուժում
Պատճառները պարզելուց հետո ախտանիշները հաշվի են առնվում, ախտորոշումից հետո բուժումը կլինի վիրաբուժական գործողություն: Առաջիկա ընթացակարգի շրջանակը որոշվելու է գեղձի ձևավորման տեղայնացման և չափի հիման վրա: Ուռուցքային արտազատումը կարող է իրականացվել տարբեր ձևերով:
Կատարվում է նաև պահպանողական թերապիա, որն իր մեջ ներառում է.
- դեղերի օգտագործումը, որոնք մեծացնում են գլիկեմիայի մակարդակը,
- գլյուկոզի ներդրումը երակային մեջ,
- քիմիաթերապիայի կարգը:
Սիմպտոմատիկ թերապիայի հիմնական բաղադրիչը դիետան է, որը բաղկացած է շաքարի բարձր պարունակության վերցնելուց, դանդաղ ածխաջրերի քանակից:
Հիվանդության կանխատեսում
Վիրահատությունից հետո շաքարի նվազում է նկատվում, արյան մեջ գլյուկոզան բարձրանում է:
Երբ ենթաստամոքսային գեղձի ուռուցքը ժամանակին հայտնաբերվում և արտազատվում է, ապա հիվանդների 96% -ը վերականգնվում է:
Արդյունքը նկատվում է բարորակ ընթացքի փոքր կազմավորումների բուժման գործընթացում: Չարորակ հիվանդությամբ, թերապիայի արդյունավետությունը միայն 65% դեպքերում է: Ռեցիդիվների առաջացումը գրանցվում է հիվանդների 10% -ում:
Եթե շաքարային դիաբետ 2-րդ տիպը որակավորում չունի մարմնին աջակցելու համար, դա հանգեցնում է այլ տեսակի բարդությունների: Ինչն է վտանգավոր այս իրավիճակում, նման հիվանդությունն է `հիպոգլիկեմիա, նեպրոպաթիա, տրոֆիկ խոցեր, ketoacidosis: Բարդությունները տարեկան մահանում են 2 միլիոն մարդու մոտ:
Հիպոգլիկեմիկ համակարգի առկայության դեպքում պետք է հիշել, որ հիվանդների ախտանիշներն ու բուժումը տարբեր են, ուստի ինքնակառավարման միջոցներ չկատարեք, այլ խորհրդակցեք բժշկի հետ:
Ինսուլինոմայի պատճառները
Ենթաստամոքսային գեղձի ինսուլինոմայի զարգացման առանձնահատուկ պատճառները մինչ օրս անհայտ են:
Առողջ վիճակում գտնվող ենթաստամոքսային գեղձը արտադրում է հորմոններ, որոնք պատասխանատու են արյան շաքարի, ստամոքսաթթվի արտադրության և այլնի համար: Ուսումնասիրությունները ցույց են տվել, որ երբ ինսուլինի սեկրեցումը նվազում է, գլյուկոզի մակարդակը իջնում է: Այս երևույթը հանգեցնում է ենթաստամոքսային գեղձի տարբեր նորագոյացությունների:
Քանի որ ուղեղը չունի գլյուկոզայի պաշար, որը ածխաջրածին է, մարմինը ստիպված է այլ մեխանիզմներով փոխհատուցել անբավարարությունը:
Գլյուկոզի կտրուկ անկումը կարող է առաջացնել հետևյալ գործոնները.
- ինսուլինի գործունեության անկում `աճի հորմոնի պակասի պատճառով.
- վերերիկամային գեղձի հիվանդություն
- Ադիսոնի հիվանդություն
- որոշակի հորմոններում շաքարավազի ավելացում,
- մարմնի ամբողջական սպառումը,
- դիետաները, ծոմապահությունը,
- ստամոքսի հիվանդություններ
- տոքսինների ներթափանցումը լյարդի և երիկամների այլ հիվանդությունների մեջ.
- անորեքսիա
- նևրոզ, հոգեկան խանգարումներ,
- ստամոքս-աղիքային վիրահատություն,
- ինքնավար դիսֆունկցիան:
Ինսուլինոմայի առաջացումը կախված է ոչ միայն ինսուլինի ավելցուկից, այլև ենթաստամոքսային գեղձի հորմոնների չափազանց մեծ ակտիվությունից:
Ինսուլինոման ունի ախտանիշներ, որոնք արտահայտվում են ՝
- հիպերգլիկեմիկ պայման,
- մարմինը հոգնում է, թույլ առանց որևէ պատճառաբանության
- սրտի հաճախությունը, զարկերակն արագանում է,
- քրտինքի խցուկների ակտիվ աշխատանքը,
- մթնոլորտային վտանգի զգացողություն
- սովի անընդհատ զգացողություն:
Հենց հիվանդը սնունդ է սպառում, բոլոր ախտանիշները հեռանում են: Հիվանդության ամենաբարձր աստիճանը սկսվում է այն պահից, երբ հիպոգլիկեմիայի վիճակը չի զգացվում անձի կողմից: Կորցնելով վերահսկողությունը ձեր վիճակի վրա: Նա չի կարող ժամանակին ուտել և ճնշել գործընթացը:
Երբ արյան գլյուկոզան իջնում է որոշակի մակարդակի, հիվանդի վիճակը վատանում է: Նա կարող է տեսնել շատ պարզ հալուսինոգեն նկարներ: Բացի այդ, աչքերում թուքը, քրտինքը և կրկնապատկում են: Հիվանդը կարող է ոչ պատշաճ վարվել ուրիշների հետ սննդի վերաբերյալ: Եթե գլյուկոզան չի ավելացել, ապա մկաններն ավելի կզգան, և կսկսվի էպիլեպսիայի հարձակումը: Սրան զուգահեռ, արյան ճնշումը բարձրանում է, սրտի մակարդակը մեծանում է:
Հիվանդին ժամանակին օգնություն չլինելու պատճառով կարող է զարգանալ կոմա: Այն ուղեկցվում է վերը նշված գրեթե բոլոր ախտանիշներով: Հիպոգլիկեմիկ կոմայի պատճառով ձևավորվում է սրտամկանի ինֆարկտ:
Ուռուցքի հեռացումը չի երաշխավորում ֆիզիկական և մտավոր բոլոր կարողությունների վերսկսումը:
Անթույլատրելի արյան շաքարով հիվանդները երբեմն հայտնվում են ինսուլինի այտուց.

Հաճախ ոտքերը, կոճ հոդերը տառապում են, ավելի հազվադեպ են մոտենում սատիրային: Այնուամենայնիվ, նույնիսկ ուժեղ դրսևորումները չեն ազդում այլ ներքին օրգանների գործունեության վրա: Ինսուլինի այտուցը չի պահանջում բուժում: Երբեմն դիուրետիկները նշանակվում են ավելորդ հեղուկը հեռացնելու համար:
Շնորհիվ այն բանի, որ ախտանիշների մեծ մասը հատուկ չեն, հիվանդները կարող են սխալ ախտորոշվել:
Մշակման տեսակներն ու փուլերը
ICD-10- ում ենթաստամոքսային գեղձի ինսուլոման բաժանվում է. օրթոենդոկրին և պարադոկոկրին ուռուցքներ. Առաջին դեպքում գաղտնիվում են ֆիզիոլոգիական արտադրության համար բնորոշ հորմոնները (ինսուլինոմա և գլյուկագոնոմա): Paraendocrine նորագոյացությունները ներառում են ուռուցքներ, որոնք արտանետում են անսովոր հորմոններ կղզու ֆունկցիայի համար:
Նաև ենթաստամոքսային գեղձի ուռուցք կարող է լինել.
- բարորակ
- չարորակ ինսուլինոման,
- սահմանագիծ:
Ավելի մեծ չափով ինսուլինոման առաջացնում է ավելցուկային ինսուլինի արտադրություն, որը բնութագրվում է ծանր հիպերինսուլիզմով, հատկապես գիշերը դատարկ ստամոքսի վրա: Դա կապված է երկարատև քաղցի հետ: Այլ հիվանդություններ կարող են առաջացնել նաև հիպերինսուլիզմ `ադենոմատոզ, հիպերպլազիա:
Բացի այդ, ինսուլոմները կախված են մարմնում առաջացող հորմոնի ծագումից: Մեկ ուռուցք կարող է ունենալ տարբեր կառուցվածքներ իր տարբեր մասերում.
- ինսուլինոմայի և գլյուկագոնի համար ավելի բնորոշ տիպը տրաբեկուլային է: Այն առանձնանում է անոթներով տրաբեկուլայի ձևավորմամբ,
- ալվեոլային տեսակը տեղի է ունենում գաստրինոմաներով: Այս տեսակը ձևավորվում է ուռուցքային բջիջների և արյան անոթների միակցիչ հյուսվածքից:
Ստրոմայի դրսևորումների հիման վրա ենթաստամոքսային գեղձի ինսուլոմա է տեղի ունենում.
- պարենխիմալ տիպ,
- մանրաթելային տեսակներ,
- խառը տեսարան:
Ըստ ծագման, հիմնվելով ակտիվ հորմոնի վրա ՝ ինսուլոման բաժանվում է.
- գլյուկագոնոմ. Դրանք ձևավորվում են ենթաստամոքսային գեղձի էնդոկրին համակարգի բջիջների մի մասից: Ալֆա-բջջային նորագոյացությունները մեծացնում են իրենց կրթությունը,
- ինսուլինոմաներ, այսպես կոչված, բետա-բջջային ծագում. Նրանց անունը ինքնին խոսում է: Ուռուցքը ձևավորվում է բետա բջիջներից: Նրանք հրահրում են արյան մեջ ինսուլինի արտադրությունը, ինչը խանգարում է գլյուկոզան: Այս տեսակի հիվանդության զարգացումը նկատվում է շատ դեպքերում: Ուռուցքը բարորակ է,
- սոմատոստատինոմաները ձևավորվում են կղզու բջիջներից Լանգերհանս: Դրանք կոչվում են դելտա բջիջների նորագոյացություններ: Այս տեսակի ուռուցքը խթանում է սոմատոստատինը: Այն խանգարում է մի շարք հորմոնների, ներառյալ ինսուլինի և գլյուկագոնի,
- PP- (F) - բջջային նորագոյացություններ. Դրանք արտադրվում են ենթաստամոքսային գեղձի կղզիների բջիջներից և հրահրում են ենթաստամոքսային գեղձի պոլիպեպտիդ:
Կանխարգելում
HS- ի կանխարգելումը բաղկացած է անհատապես ընտրված սննդից: Ածխաջրածին սննդի ֆրակցիոն ընդունումը կարող է նպաստել պաթոլոգիայի գործունեության խոչընդոտմանը:
Ռեցիդիվի հավանականությունը բացառելու համար հիվանդը պետք է ամեն տարի դիտվի վիրաբույժի, էնդոկրինոլոգի և, անհրաժեշտության դեպքում, ուռուցքաբանի կողմից, հետևեք առաջարկություններին: Հիվանդը անցնում է հորմոնալ միջոցառումներ, լյարդի կլինիկական հետազոտություն, հնարավոր է որովայնի խոռոչի MRI:
Քանի որ ինսուլինոման 80% -ով բարորակ ուռուցք է, վիրահատությունից հետո լիարժեք վերականգնումը տեղի է ունենում:
Կենտրոնական նյարդային համակարգից դրական ուղղությամբ որակական փոփոխությունների համար կարևոր է հիվանդության վաղ ախտորոշումը: Քանի որ այս հիվանդությամբ ուղեղի գործառույթները կորցնում են իրենց ուժը:
Անհնար է բացառել մահացու ելքը և ռեցիդիվը:Սա վերաբերում է չարորակ նորագոյացություններին: Գոյատևումը հասնում է հիվանդների 60% -ի:
Ինսուլինոմայի զարգացման մեխանիզմը և ախտանիշները
Ինսուլինի տեսքի պատճառները դեռ հայտնի չեն: Լիովին պարզ չէ, թե ինչն է հրահրում այս ուռուցքի առաջացումը: Մեկ վարկածը ենթաստամոքսային գեղձի բջիջների գեներում մուտացիաներն են:
Առողջ մարդու մոտ ինսուլինի մակարդակը իջնում է սովի ի պատասխան: Ինսուլինոմայով `ուռուցքի միջոցով ինսուլինի ավելցուկային ձևավորումը կոչվում է` հիպերինսուլիզմ `գործընթաց, որը կախված չէ սննդի ընդունումից: Դա հանգեցնում է արյան գլյուկոզի նվազմանը: Երբ այս ցուցանիշը ընկնում է 3 մմոլ / լ-ից ցածր, նրանք խոսում են հիպոգլիկեմիայի մասին:
Հիպոգլիկեմիան պաթոլոգիական պայման է, որը պայմանավորված է արյան շաքարի անկմամբ: Այս դեպքում ուղեղի բջիջները չունեն էներգիայի աղբյուր `գլյուկոզա, ինչը հանգեցնում է նյարդային համակարգի որոշակի խանգարումների: Հիպոգլիկեմիան նաև ակտիվացնում է բոլոր համակարգերն ու օրգանները ՝ ստիպելով նրանց արտադրել հորմոններ, որոնք բարձրացնում են արյան շաքարը:

Ադենալինի մակարդակի բարձրացման հետ կապված ախտանիշները.
- անհանգստություն
- ավելորդ քրտնարտադրություն
- դողալով մարմնում
- սովի ուժեղ զգացողություն
- ցուրտ խառնաշփոթ քրտինք
- սրտի ցնցումներ
- ուժեղ թուլություն:
Ուղեղի սովի հետ կապված ախտանիշները.
- խոսքի խանգարում
- խառնաշփոթ,
- գլխացավեր
- կրկնակի տեսողություն
- հիշողության և խելքի նվազում,
- ցնցումներ
- հալյուցինացիաներ
- միզուղիների և կեղևի անզսպություն
- կոմա
 Ավելի հաճախ, հարձակումները հայտնվում են վաղ առավոտյան, կամ հրահրվում են ֆիզիկական ուժի, սովի, սննդի մեջ ածխաջրերի ավելցուկ սպառման միջոցով: Հիվանդը արթնանում է անսովոր վիճակում, կարծես «ինքն իրենը չէ»: Այն կարող է կտրուկ խանգարվել ՝ չհասկանալով, թե որտեղ է այն և ինչ է կատարվում դրա հետ: Կամ, հակառակը, կտրուկ հուզված, խորամանկ, ագրեսիվ:
Ավելի հաճախ, հարձակումները հայտնվում են վաղ առավոտյան, կամ հրահրվում են ֆիզիկական ուժի, սովի, սննդի մեջ ածխաջրերի ավելցուկ սպառման միջոցով: Հիվանդը արթնանում է անսովոր վիճակում, կարծես «ինքն իրենը չէ»: Այն կարող է կտրուկ խանգարվել ՝ չհասկանալով, թե որտեղ է այն և ինչ է կատարվում դրա հետ: Կամ, հակառակը, կտրուկ հուզված, խորամանկ, ագրեսիվ:
Հնարավոր է էպիլեպսիա նմանող առգրավումներ: Ծանր դեպքերում տեղի է ունենում գիտակցության կորուստ ՝ մինչև հիպոգլիկեմիկ կոմա և մարդու մահ: Հնարավոր է սրտամկանի ինֆարկտ և ինսուլտ:
Կրկնվող հապաղումը, և հատկապես ցավեր կամ կոմա, հանգեցնում են նյարդային համակարգի կողմից անդառնալի հետևանքների. Հետախուզությունն ու հիշողությունը նվազում են, դողում ձեռքերը, խանգարում սոցիալական գործունեությունը:
Սովորաբար ինսուլինոմա ունեցող անձը քաշ է ստանում: Դա պայմանավորված է նրանով, որ նման հիվանդը արդեն գիտի իր առավոտյան գրոհների մասին և օրվա ընթացքում զգում է նրանց մոտեցումը: Նա փորձում է նման դրվագ առգրավել մի քաղցր բանով, երբեմն շատ մեծ քանակությամբ ածխաջրեր է սպառում:
Եռօրյա ծոմապահության քննություն
Եթե կասկածում եք ինսուլինին, ապա մարդը նախ կատարում է եռօրյա ծոմապահության ստուգում: Այն պետք է իրականացվի հիվանդանոցում, քանի որ գիտակցության կորստի մեծ ռիսկ կա:
Սովամահությունը սկսվում է վերջին կերակուրից հետո: Թեստի ընթացքում դուք չեք կարող որևէ բան ուտել, միայն ջուր խմել: 6 ժամ հետո, իսկ հետո յուրաքանչյուր 3 ժամ հետո արյունը գծվում է գլյուկոզի համար: Թեստի սկզբում, և երբ գլյուկոզի մակարդակը իջնում է մինչև 2.8 մմոլ / Լ, որոշվում են նաև ինսուլինի և C- պեպտիդի մակարդակները (C- պեպտիդը այն մոլեկուլն է, որին ենթաստամոքսային գեղձի մեջ պահելու ժամանակ ինսուլինը պարտավորված է):
Սովորաբար, ծոմ պահելու պահից 12-18 ժամ հետո, զարգանում է հիպոգլիկեմիայի հարձակումը: Եթե արյան գլյուկոզի մակարդակը իջնում է 2,5 մմոլ / լ-ից ցածր, և ախտանշաններ են հայտնվում, թեստը համարվում է դրական և դադարում է: Եթե հարձակումը չի զարգանում 72 ժամվա ընթացքում, և շաքարի մակարդակը չի ընկնում 2.8 մմոլ / լ-ից ցածր, ապա նմուշը համարվում է բացասական:
Թեստի ընթացքում սպասվում է այսպես կոչված Whipple եռակի տեսքը, ներառյալ.
- ծոմապահության հիպոգլիկեմիայի հարձակումը նյարդահոգեբանական ախտանիշներով,
- 2.5 մմոլ / լ-ից ցածր հարձակման ժամանակ գլյուկոզի նվազում,
- հարձակումը տեղի է ունենում գլյուկոզայի լուծույթի ներերակային կառավարումից հետո:
Հիպոգլիկեմիայի մի դրվագում ինսուլինի համար արյան ստուգում
 Եթե արյան մեջ գլյուկոզի չափազանց ցածր մակարդակի ֆոնին որոշվում է ինսուլինի բարձր մակարդակ, ապա արյան մեջ գլյուկոզի մակարդակի ցածր մակարդակի ֆոնին որոշվում է ինսուլինի բարձր մակարդակ, սա ինսուլինոմայի հնարավոր ներկայության ևս մեկ չափանիշ է: Սովորաբար, C- պեպտիդի մակարդակը որոշվում է ինսուլինի հետ միասին: Քանի որ դրանք ձևավորվում են մեկ մոլեկուլից, ինսուլինի քանակը պետք է համապատասխանի C- պեպտիդի քանակին:
Եթե արյան մեջ գլյուկոզի չափազանց ցածր մակարդակի ֆոնին որոշվում է ինսուլինի բարձր մակարդակ, ապա արյան մեջ գլյուկոզի մակարդակի ցածր մակարդակի ֆոնին որոշվում է ինսուլինի բարձր մակարդակ, սա ինսուլինոմայի հնարավոր ներկայության ևս մեկ չափանիշ է: Սովորաբար, C- պեպտիդի մակարդակը որոշվում է ինսուլինի հետ միասին: Քանի որ դրանք ձևավորվում են մեկ մոլեկուլից, ինսուլինի քանակը պետք է համապատասխանի C- պեպտիդի քանակին:
Կան դեպքեր, երբ հիվանդները, չգիտես ինչու, ձևացնում են ինսուլին ՝ ներսից ինսուլին ներարկելով ներարկումների տեսքով: Նման իրավիճակներում հայտնաբերվում է C- պեպտիդի նորմալ մակարդակ, որն օգնում է հասկանալ ախտորոշումը:
Հաշվարկվում է նաև NOMA ինդեքսը, սա ինսուլինի հարաբերությունն է գլյուկոզի մակարդակի: NOMA ինդեքսի աճը ցույց է տալիս հիպերինսուլիզմը և օգտագործվում է որպես լրացուցիչ ախտորոշիչ նշան:
Պատկերների ուսումնասիրության մեթոդներ
Երբ պարզ է դառնում, որ մարդը տառապում է ինսուլինոմայից, անհրաժեշտ է հայտնաբերել ուռուցքը և հեռացնել այն, քանի որ այն կյանքին սպառնացող է, և դեպքերի փոքր տոկոսում այն չարորակ է: Տեսողականացման մեթոդները օգնում են դա անել.
- Ուլտրաձայնային հետազոտությունը ամենապարզ և ամենաէժան մեթոդն է, այնուամենայնիվ, ոչ միշտ է տեղեկատվական: Ինսուլինոմայի փոքր չափի և ենթաստամոքսային գեղձի տեղակայման պատճառով ուռուցքը դժվար է հայտնաբերել:
Ավելի հուսալի ուլտրաձայնը մարսողական համակարգի պատի միջոցով կամ կատարվում է վիրահատության ընթացքում:
 Ենթաստամոքսային գեղձի ուռուցք
Ենթաստամոքսային գեղձի ուռուցք
- CT և MRI - հաշվարկված և մագնիսական ռեզոնանսային պատկերացում: Բավական որակյալ մեթոդներ: Ինսուլինոման ավելի հավանական է հայտնաբերվել, եթե գտնվում է բնորոշ տեղում: Նաև այս մեթոդները օգտագործվում են ատիպիկ տեղակայված ինսուլինի որոնման համար:
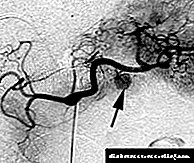
- Հագագրություն: Որոշ դեպքերում հնարավոր է արյուն վերցնել ենթաստամոքսային գեղձից տարածվող երակներից: Դա արվում է հակադրություն պարունակող արյան անոթների ուսումնասիրության ընթացքում `անգիոգրաֆիա: Այսպիսով համոզվեք, որ ուռուցքը գտնվում է ենթաստամոքսային գեղձի մեջ, և ոչ թե այլ օրգաններում:
- Ենթաստամոքսային գեղձի բծախնդրությունը հետազոտության մեթոդ է, երբ ռադիոակտիվ իզոտոպները կառավարվում են մարդու վրա: Իզոտոպները ընտրովիորեն ներծծվում են ուռուցքից, և այն տեսանելի է դառնում էկրանին:
- PET - պոզիտրոնի արտանետման տոմոգրաֆիա - նաև ռադիոնուկլիդային ախտորոշման մեթոդներից մեկը, որն այսօր առավել ժամանակակից է:
Բազմակի էնդոկրին նորագոյացության համախտանիշ
Եթե հայտնաբերվում են ինսուլինոմաներ, ապա հիվանդը պետք է լրացուցիչ հետազոտվի, քանի որ դեպքերի 10% -ում այս հիվանդությունը I տիպի էնդոկրին նեոպլազիայի համախտանիշի (ՄԱՆ) տիպի մի մասն է: Type I MEN սինդրոմը մի շարք էնդոկրին սինդրոմների և ուռուցքների համադրություն է ՝ պարաթիրոիդային ախտահարումներ, հիպոֆիզի ուռուցք, ենթաստամոքսային գեղձի ուռուցք, վերերիկամային գեղձի վնասվածք, հնարավոր է այլ օրգանների ուռուցքային ախտահարում:
Հիվանդության նշաններ
Բժիշկները դա անվանում են բարորակ կամ չարորակ ուռուցք ՝ անկախ հորմոնալ գործունեությամբ: Սովորաբար այն ունի փոքր (կղզի) ներառումների բնույթ: Դրա ազդեցությունը հանգեցնում է ավելցուկային ինսուլինի արտադրության կտրուկ աճին, և դա հիվանդին սպառնում է հիպոգլիկեմիկ համախտանիշի ախտանիշների առաջացման հետ:
Ինսուլինոմայի նշանները առավել հաճախ հայտնաբերվում են 40-ից 60 տարեկան մարդկանց մոտ: Երեխաների մոտ այս հիվանդությունը գործնականում չի առաջանում: Ուռուցքը գտնվում է ենթաստամոքսային գեղձի մեջ, և նորագոյացություն կարող է հայտնվել օրգանի ցանկացած մասում: Երբեմն ինսուլինոման զարգանում է ստամոքսի, ձմեռային կամ տասներկումատնյա պատի պատին: Որոշ դեպքերում նորագոյացությունը հայտնվում է փայծաղի դարպասների վրա կամ ազդում է լյարդի վրա: Սովորաբար, ուռուցքի չափը չի գերազանցում 15-20 մմ: Ամենից հաճախ մարդիկ ունենում են բարորակ նորագոյացություն (դեպքերի 80%): Նորագոյացությունների չարորակ տեսակներից 5-ից 10% -ը գործնականում չի բուժվում, ինչը հիվանդի համար հանգեցնում է մահվան: Բժիշկները կարող են դեղամիջոցների օգնությամբ երկարացնել նրա կյանքը 1-ից 1,5 տարի ժամկետով, բայց հիվանդը դեռ մահանում է:
Հիվանդության վաղ փուլում բժշկի ժամանակին հասանելիությամբ հիվանդը կարող է լիովին բարելավել իր առողջությունը:

Հիվանդությանը տանող գործոնները
Այս հիվանդության զարգացման պատճառները պայմանավորված են հիպոգլիկեմիայի նշանների տեսքով `բջիջների կողմից ավելցուկային ինսուլինի բ սինթեզի պատճառով:
Եթե մարդը առողջ է, ապա արյան պլազմայում գլյուկոզի մակարդակի ցանկացած անկում հանգեցնում է ինսուլինի սինթեզի նվազմանը և արյան մեջ դրա մատակարարման սահմանափակմանը: Երբ այս բջջային կառուցվածքների հիման վրա նեոպլազմ է առաջանում, գործընթացի կարգավորումը խաթարվում է, ինչը հանգեցնում է հիպոգլիկեմիկ համախտանիշի զարգացման:
Այս գործընթացում առավել զգայուն են ուղեղի բջիջները, քանի որ նրանք ստանում են էներգիա գլյուկոզի խախտման գործընթացում: Հետևաբար ուռուցքի հայտնվելը կարող է խթան հանդիսանալ ուղեղի նեյրոնների գլիկոպենիայի առաջացման համար: Եթե այս պայմանը տևում է երկար ժամանակահատված, ապա անձի կենտրոնական նյարդային համակարգի տարբեր մասերում սկսվում են դիստրոֆիկ փոփոխություններ:
Այս ժամանակահատվածում հիվանդի վիճակի վատթարացման պատճառներն են հորմոնների արյան մեջ արտազատումը, ինչպիսիք են կորտիզոնը, norepinephrine- ը և այլ նյութեր: Հիվանդության ձևավորման վերը նշված երկու պատճառներից մեկը լրացնում են միմյանց: Դրանք հստակ դրսևորվում են չարորակ ուռուցք ունեցող հիվանդների մոտ:
Հարձակման ժամանակ անձը կարող է զարգացնել սրտամկանի ինֆարկտ: Դա պայմանավորված է սրտի մկանների արագ շրջանառության խանգարումով: Երբեմն մարդը զարգացնում է նյարդային համակարգի վնասվածքներ (օրինակ ՝ աֆազիա, հեմիպլեգիա), որը բժիշկներն ի սկզբանե վերցնում են ինսուլտի ախտանիշների համար:
Ուռուցքի նշաններ
Հիվանդության հիմնական ախտանիշները հետևյալն են.
- Մարդու բնականոն վիճակի և կլինիկական, գլիկեմիայի կամ արյան մեջ ադրենալինի բարձր մակարդակի բարձր մակարդակի փոփոխական փուլերի տեսք:
- Հիվանդի արագ ճարպակալում և աճում է ախորժակը:
Հիպոգլիկեմիկ հարձակման սուր տիպը զարգանում է մեծ քանակությամբ ինսուլինի տեսքի պատճառով, որը չի արտազատվում մարմնից: Այս դեպքում վնասվածքը տարածվում է ուղեղի բջիջներում: Այս երևույթի ախտանիշները հետևյալն են.
- Հարձակումը սովորաբար դրսևորվում է առավոտյան, երբ մարդը դեռ ուտելու ժամանակ չունի:
- Հարձակումը կարող է առաջանալ սննդի երկարատև բացակայությունից, իսկ հիվանդի արյան մեջ գլյուկոզի քանակը կտրուկ ընկնում է:
Եթե հիվանդությունը ազդում է ուղեղի նեյրոնների վրա, ապա ախտանշանները հետևյալն են.
- Հիվանդը ունի տարբեր հոգեբուժական կամ նյարդաբանական խանգարումներ:
- Մարդը դժգոհում է ուժեղ գլխացավից:
- Հիվանդը կարող է շփոթվել:
- Հնարավոր են ատաքսիայի կամ մկանների թուլության ախտանիշներ:

Երբեմն ինսուլինոմայով, հիպոգլիկեմիկ հարձակումը զարգանում է հետևյալ ախտանիշների ֆոնի վրա.
- Հուզված վիճակը հոգեբանական շարժառիթներով:
- Բազմաթիվ հալյուցինացիաներ:
- Ինքնակամ խոսք, բղավում:
- Դաժան ագրեսիա կամ էյֆորիա:
- Կառուցեք սառը քրտինք ՝ վախից դողալով:
- Երբեմն էպիլեպտիկ նոպաները ֆիքսվում են, հիվանդը կարող է կորցնել գիտակցությունը, ընկնել կոմայի մեջ:
- Գլյուկոզայի ինֆուզիոնով հարձակումը հանելուց հետո հիվանդը գործնականում ոչինչ չի հիշում:
Եթե հիվանդությունը բնության մեջ քրոնիկ է, ապա մարդու մոտ խաթարվում է ուղեղի բջիջների բնականոն աշխատանքը, և ազդում է նյարդային համակարգի ծայրամասային մասը: Այս դեպքում նորմալ պետության փուլերը դառնում են ավելի կարճ:
Հարձակումների միջև ընկած պահերին բժիշկները հիվանդի մոտ ուղղում են միալգիայի ախտանիշները, նրա տեսողությունը կարող է տուժել, նրա հիշողությունը վատանում է, և տեղի է ունենում ապատիա: Վիրահատությունից հետո հիվանդը մտավոր ունակությունների նվազում է, կարող է զարգանալ էնցեֆալոպաթիա, և դա հանգեցնում է մասնագիտական հմտությունների կորստի և վատթարանում է մարդու սոցիալական կարգավիճակը: Եթե տղամարդը հիվանդ է, ապա նա կարող է ունենալ իմպոտենցիայի ախտանիշներ:
Հիվանդության ախտորոշման մեթոդներ
Հիվանդի զննում, հիվանդության առաջացման պատճառները պարզելը, հիվանդության տարբերակումը այլ հիվանդություններից իրականացվում է լաբորատոր հետազոտությունների միջոցով: Փորձաքննության կիրառական գործիքային մեթոդներ ՝ վերցնելով ֆունկցիոնալ նմուշներ:
Հաճախ օգտագործվում է ծոմ պահող քննություն, որը հրահրում է հիվանդի մոտ հիպոգլիկեմիայի հարձակումը: Սա առաջացնում է արյան մեջ գլյուկոզի քանակության կտրուկ նվազում, զարգանում են տարբեր նյարդահոգեբանական դրսևորումներ: Բժիշկները ընդհատում են նման գրոհը ՝ գլյուկոզա լցնելով հիվանդի արյան մեջ կամ ստիպելով նրան ուտել քաղցր սնունդ (մի կտոր շաքար, քաղցրավենիք և այլն):

Exogenous ինսուլինը կառավարվում է հիվանդի մոտ `հարձակումը հրահրելու համար: Հիվանդի արյան մեջ գլյուկոզի ցուցանիշները ամենացածր մակարդակում են, բայց C- պեպտիդների պարունակությունը մեծանում է: Միևնույն ժամանակ, կտրուկ բարձրանում է էնդոգեն ինսուլինի քանակը, որի մակարդակը գերազանցում է նմանատիպ պարամետրը առողջ մարդու արյան մեջ: Նման դեպքերում հիվանդի մոտ ինսուլինի և գլյուկոզի հարաբերակցությունը կարող է գերազանցել 0.4-ը, ինչը ցույց է տալիս հիվանդության առկայությունը:
Եթե այս սադրիչ թեստերը տվեցին դրական արդյունք, ապա այն ցավալիորեն ուղարկվում է որովայնի խոռոչի և ենթաստամոքսային գեղձի ուլտրաձայնային հետազոտություն: Կատարվում է այս օրգանների ՄՌՏ: Դեպի պորտալարի երակից արյուն վերցնելու համար երբեմն պետք է ընտրովի անգիոգրաֆիա անել: Ախտորոշումը պարզելու համար հնարավոր է ենթաստամոքսային գեղձի լապարոսկոպիկ ախտորոշում: Որոշ բժշկական կենտրոններում կատարվում է ներհամակարգային ուլտրաձայնային նկարագրություն, ինչը թույլ է տալիս բավականին ճշգրիտ կերպով սահմանել նորագոյացության գտնվելու վայրը:
Բժիշկները պետք է կարողանան տարբերակել նկարագրված հիվանդությունը ալկոհոլային կամ թմրամիջոցների հիպոգլիկեմիայից, վերերիկամային անբավարարությունից կամ վերերիկամային կառուցվածքների քաղցկեղից և նմանատիպ այլ պայմաններից: Ախտորոշումը պետք է իրականացվի փորձառու մասնագետների կողմից:
Թերապիա և կանխատեսումներ
Accurateշգրիտ ախտորոշում կատարելուց հետո նշանակվում է վիրաբուժական վիրահատություն, քանի որ բժշկության զարգացման ներկա փուլում այլ մեթոդներով բուժումը անտեղի է: Առաջիկա գործողությունների շրջանակը կախված է նորագոյացության գտնվելու վայրից և դրա չափից: Ուռուցքը կարող է հեռացվել տարբեր վիրաբուժական մեթոդներով:

Նորագոյացությունների առաջացումը առավել հաճախ օգտագործվում է, կամ բժիշկները ենթաստամոքսային գեղձի մասերը վերափոխելու համար օգտագործում են տարբեր մեթոդներ: Անհրաժեշտության դեպքում ամբողջ օրգանը հանվում է: Գործողության ընթացքում վիրաբույժների գործողությունների արդյունավետությունը վերահսկվում է `օգտագործելով ապարատը` հիվանդի արյան մեջ գլյուկոզի մակարդակը դինամիկ չափելու համար:
Եթե ուռուցքը մեծ է, և անհնար է մարդուն վիրահատել, ապա հիվանդը տեղափոխվում է տարբեր դեղամիջոցների օգնությամբ պահպանելու իր բավարար վիճակը: Նախատեսվում է ադրենալին, գլյուկոկորտիկոիդներ, գլյուկագոն և նման ազդեցություն պարունակող այլ դեղամիջոցներ պարունակող դեղերի օգտագործումը:
Եթե ախտորոշման ընթացքում հայտնաբերվել է նորագոյացության չարորակություն, ապա քիմիաթերապիան կարող է կիրառվել: Դրա իրականացման համար օգտագործվում են 5-ֆտորորուրազիլ, streptozotocin և այլ դեղեր:
Վիրահատությունից հետո կարող են առաջանալ տարբեր բարդություններ: Ամենից հաճախ հիվանդը զարգացնում է պանկրեատիտ, վիրահատված օրգանի վրա ֆիստուլների տեսքը հնարավոր է: Վիրահատությունից հետո որոշ մարդիկ որովայնի խոռոչում ունենում են թարախակույտ, կամ զարգանում է պերիտոնիտը: Ենթաստամոքսային գեղձի հնարավոր հյուսվածքային նեկրոզը:
Եթե հիվանդը ժամանակին դիմել է բժշկական հաստատություն, ապա բուժումն արդյունավետ է, և վիրահատությունից հետո անձը վերականգնվում է: Ըստ վիճակագրության ՝ հիվանդների 65-ից 79% -ը վերականգնվում է: Վաղ ախտորոշմամբ և դրան հաջորդող վիրահատությամբ հնարավոր է դադարեցնել ուղեղի բջիջների հետընթացը, մարդուն վերադարձնել նորմալ կյանք:
Վիրահատական միջամտության ընթացքում մահացու ելքը կազմում է մոտ 10%, քանի որ չարորակ ուռուցքների դեմ պայքարի մեթոդներ դեռ չեն հայտնաբերվել: Վիրահատությունից հետո այս տիպի նորագոյացություն ունեցող մարդիկ ապրում են ոչ ավելի, քան 4-5 տարի, իսկ թերապիայի դասընթացից հետո 2 տարի գոյատևելը չի գերազանցում 58% -ը:
Հիվանդության ռեցիդիվը դրսևորվում է հիվանդության բուժման բոլոր դեպքերի 4% -ում: Եթե մարդը ունի այս հիվանդության պատմություն, ապա գրանցվում է նյարդաբան և էնդոկրինոլոգ: