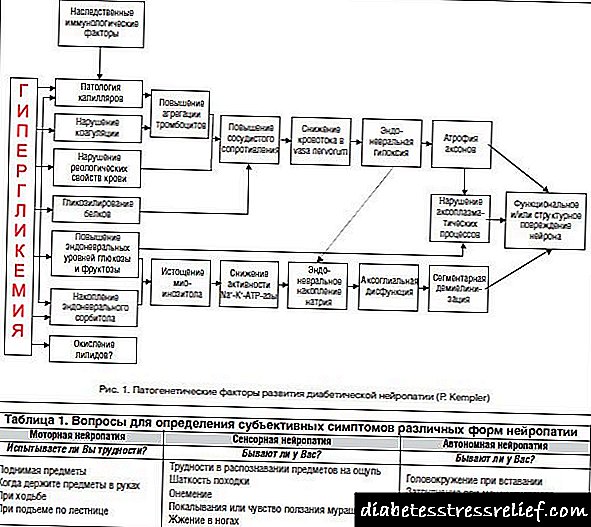
Ախտորոշում
Տարեկան առնվազն 1 անգամ շաքարային դիաբետով հիվանդները անցնում են ակնաբուժական փորձաքննություն, այդ թվում ՝ հարցաքննություն, տեսողական կտրուկության և օֆթալմոսկոպիայի չափում (աշակերտը նոսրացնելուց հետո) հայտնաբերելու համար արտանետումներ, քորոցային արյունազեղումներ, միկրոէներգիաներ և նոր անոթների տարածում: Իդեալում, հետազոտությունն իրականացնում է շաքարախտի կլինիկայում փորձ ունեցող ակնաբույժը:
Բուժում
Դիաբետիկ ռետինոպաթիայի բուժումը բարդ է, որն իրականացվում է էնդոկրինոլոգի և ակնաբույժի կողմից: Նույնքան կարևոր է պատշաճ սնունդը և ինսուլինի թերապիան: Կարևոր է դիետայում սահմանափակել ճարպերը, կենդանիների ճարպերը փոխարինել բուսական ճարպերով, բացառել հեշտությամբ մարսվող ածխաջրերը (շաքար, քաղցրավենիք, պահածոներ), ինչպես նաև լայնորեն օգտագործել լիպոտրոպային նյութեր պարունակող մթերքները (կաթնաշոռ, ձուկ, վարսակի ալյուր), մրգեր, բանջարեղեն (բացառությամբ կարտոֆիլի): Հատկապես կարևոր է վիտամինային թերապիան, հատկապես B խումբը (B)1, Բ2, Բ6, Բ12, Բ15) ներսից և պենտենտերալից: Վիտամին C, P, E- ն պաշտպանիչ ազդեցություն է ունենում անոթային պատի վրա (տարեկան 3-4 անգամ, 1 ամիս դասընթաց): Անգիոպրոտեկտորները ներառում են անգինին (պրոտեկտին), դիցինոն, դոքսիում: Թմրանյութերը ընդունվում են բժշկի կողմից սահմանված կարգով:
- I փուլում դիաբետիկ ռետինոպաթիա (չտարածվող ռետինոպաթիա) նշվում են հաճախակի կրկնվող ակնաբուժական հետազոտություններ: Բժիշկը պետք է ստուգի, թե որքանով է հիվանդը վերահսկում արյան մեջ գլյուկոզի մակարդակը:
- II կամ III փուլի դիաբետիկ ռետինոպաթիայի մեջ (համապատասխանաբար պրոտոլիֆերատիվ և պրոլիֆերատիվ ռետինոպաթիա) նշվում է լազերային ֆոտոկոագուլյացիա:
Վերջերս ՈՒՂԻՂ ուսումնասիրությունը գնահատեց Candesartan renin-angiotensin ընկալիչի (RAS) արգելափակման օգտագործումը 1-ին և 2-րդ տիպի շաքարախտի համար: Կանդեսարտանի օգտագործումը չի նվազեցրել ռետինոպաթիայի առաջընթացը: Ուսումնասիրության ընթացքում նկատվել է ռետինոպաթիայի ծանրության նվազման միտում: RASS- ի ավելի քիչ ծավալուն ուսումնասիրության արդյունքում ցույց է տրվել, որ 1-ին տիպի շաքարային դիաբետով ռետինոպաթիայի զարգացումը դանդաղում է ASD- ի արգելափակումով լոսարտանի և անգիոտենսին փոխակերպող ֆերմենտային enalapril inhibitor- ի հետ: Այսպիսով, ASD- ի արգելափակումների օգտագործումը կարող է տեղին լինել 1-ին տիպի շաքարային դիաբետով և ռետինոպաթիա ունեցող հիվանդների մոտ, բայց ոչ 2-րդ տիպի շաքարախտով:
Դիաբետիկ ռետինոպաթիան կապված է մի շարք էպիգենետիկ խանգարումների հետ, ներառյալ Sod2 և MMP-9 գեների մեթիլացումը և LSD1- ի գենի ավելցուկ արտագրումը: Ներկայումս դրանք դիտարկվում են էպիգենետիկ թերապիա օգտագործելու հնարավորությունը:
Կանխատեսում
Առաջավոր դեպքերում և շաքարային դիաբետի հետ հիպերտոնիկ համադրությամբ `աթերոսկլերոզը շատ լուրջ է:
Կանխարգելում
Բոլոր շաքարային դիաբետով ռետինոպաթիայի զարգացման և առաջընթացի գործում էական դեր է խաղում հիմքում ընկած հիվանդության հատուցման որակը: Զարկերակային հիպերտոնիայի և շաքարախտային նեպրոպաթիայի զարգացումը, որը հաճախ զուգորդվում է ռետինոպաթիայի հետ, սրում է շաքարային դիաբետում ռետինոպաթիայի ընթացքը: Աթերոսկլերոզը առավել ինտենսիվորեն զարգանում է երիտասարդ տարիքի շաքարային դիաբետով տառապող մարդկանց շրջանում և ավելի ծանր է. Միկրոհիոպաթիայի առկայության պատճառով նվազում է գրավի շրջանառությունը ստեղծելու հնարավորությունը: Ժամանակին ախտորոշման նպատակով շաքարախտով հիվանդ յուրաքանչյուր հիվանդ պետք է ակնաբույժի կողմից հետազոտվի տարեկան առնվազն 1 անգամ, և եթե համապատասխան բողոքներ են առաջանում:
Աչքերի ծանր անոթային վնասվածքները կանխելու համար անհրաժեշտ է դրանց վաղ հայտնաբերումը. Շաքարախտով հիվանդ երիտասարդները պետք է 6 ամսվա ընթացքում առնվազն 1 անգամ հետազոտվեն ակնաբույժի կողմից: Հատուկ ուշադրություն պետք է դարձնել երկարատև շաքարային դիաբետով հիվանդների աչքի վիճակին. Շաքարային դիաբետի տևողության աճով, մեծանում է դիաբետիկ ռետինոպաթիայի հայտնաբերման հաճախականությունը:
Դիաբետիկ ռետինոպաթիայի կանխարգելման միակ հուսալի գործոնը դրա բոլոր փուլերի բուժման համար հիմք է հանդիսանում շաքարային դիաբետի օպտիմալ փոխհատուցումը (գլիկացված հեմոգլոբինի HbA մակարդակը)1C .
Պաթոգենեզը և պատճառները
Դիաբետիկ ռետինոպաթիայի պաթոգենեզը բավականին բարդ է: Հիմնական պատճառներից են ցանցաթաղանթի արյան անոթների վնասը. Դրանց չափազանց թափանցելիությունը, մազանոթների արգելափակումը, պոլիֆերատիվ (սպի) հյուսվածքի և նորաստեղծ անոթների հայտնվելը: Նման փոփոխությունները պայմանավորված են ցանցաթաղանթի կառուցվածքի գենետիկական հատկանիշներով:
Հիվանդության զարգացման մեջ ոչ պակաս դերը խաղում է նյութափոխանակության տեղաշարժերով, որոնք տեղի են ունենում արյան մեջ գլյուկոզի ավելացման պարունակությամբ: Մինչև 2 տարի շաքարախտի առկայության դեպքում դիաբետիկ ռետինոպաթիա է հայտնաբերվում հիվանդների 15% -ում, մինչև 5 տարի - 28% -ով, մինչև 10-15 տարի - 44-50% -ով, 20-ից 30 տարեկան հասակում ՝ 90-100% -ով:
Ռիսկի գործոնները, որոնք ազդում են հիվանդության առաջընթացի արագության և հաճախության վրա, ներառում են.
- հիպերգլիկեմիայի մակարդակ,
- շաքարախտի տևողությունը
- երիկամների քրոնիկ անբավարարություն
- զարկերակային գերճնշում
- ավելորդ քաշ (ճարպակալում),
- նյութափոխանակության համախտանիշ
- դիսլիպիդեմիա:
Նաև դիաբետիկ ռետինոպաթիայի զարգացումը և առաջընթացը նպաստում են հղիության, սեռական հասունության, վատ սովորությունների:
Կլինիկական պատկեր
Դիաբետիկ ռետինոպաթիան զարգանում և զարգանում է առանց բնորոշ ախտանիշների: Տեսողության անկումը ոչ-տարածման փուլում սուբյեկտիվորեն նկատելի չէ: Տեսանելի առարկաների մի խառնուրդ կարող է առաջացնել մակուլային այտուց: Նկատվում են նաև ընթերցանության դժվարությունները մերձակայքում: Ավելին, տեսողության խստությունը կախված է արյան մեջ գլյուկոզի կոնցենտրացիայից:
Հիվանդության պրոլիֆերատիվ փուլում աչքերի առաջ վարագույրի և լողացող բացթողումներ են հայտնվում (ներգանգային արյունազեղման արդյունք): Որոշ ժամանակ անց նրանք ինքնուրույն անհետանում են:Զանգվածային կապտուկներով, ապակենման մարմնում տեղի է ունենում կտրուկ վատթարացում կամ տեսողության ամբողջական կորուստ:
Ախտորոշում
Դիաբետիկ ռետինոպաթիայի սքրինինգի համար հիվանդին նշանակվում է ակնաբուժություն ՝ ականդրիազի, վիզոմետրիայի, աչքի առաջի հատվածի կենսոմիկոսկոպիայի, պարագծի, աչքի բիոմիկոսկոպիայի, ինչպես Goldman ոսպնյակի, Maklakov տոնոմետրիայի, աչքի կառուցվածքների դիֆանոսկոպիայի:
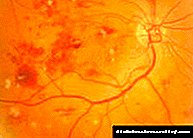
Ակնաբուժական նկարը մեծագույն նշանակություն ունի հիվանդության փուլը հաստատելու համար: Ոչ-տարածման փուլում հայտնաբերվում են միկրոէներգիաներ, արյունազեղումներ և կոշտ և փափուկ արտանետումներ: Պոլիֆերատիվ փուլում ֆոնդի պատկերը բնութագրվում է ներարգանդային միկրոօրգանական աննորմալություններով (ջղաձգություն և երակների ընդլայնում, զարկերակային կադրեր), էնդովասկուլյար և նախածննդյան արյունազեղումներ, մանրաթելերի տարածում, ցանցաթաղանթային նեվասկուլյացիա և օպտիկական նյարդային սկավառակի հիվանդություն: Նավի ցանցաթաղանթի վրա կատարված փոփոխությունները փաստաթղթավորելու համար մի շարք հիմնադրամի լուսանկարներ են արվում fundus տեսախցիկով:
Ապակենման և բյուրեղային ոսպնյակների անթափանցելիությամբ ակնաբուժության փոխարեն նշանակվում է աչքի ուլտրաձայն: Օպտիկական նյարդի և ցանցաթաղանթի գործառույթների խախտումը կամ պահպանությունը գնահատելու համար իրականացվում են էլեկտրաֆիզիոլոգիական ուսումնասիրություններ ՝ էլեկտրոկուլոգրաֆիա, CSFM- ի որոշում, էլեկտրետինոգրաֆիա: Նորածնային գլաուկոմայի հայտնաբերման համար կատարվում է գոնիոսկոպիա:
Ողնաշարի անոթները զննելու ամենակարևոր մեթոդը լյումինեսցենտային անգիոգրաֆիան է: Այն գրանցում է արյան հոսքը choreoretinal անոթներում: Անհրաժեշտության դեպքում անգիոգրաֆիան փոխարինվում է լազերային և օպտիկական համակցված սկանավորմամբ ցանցաթաղանթի տոմոգրաֆիկայով:
Դիաբետիկ ռետինոպաթիայի առաջընթացի ռիսկի գործոնները հայտնաբերելու համար ուսումնասիրվում են մեզի և արյան շաքարի գլիկոզիլացված հեմոգլոբինը, ինսուլինը, լիպիդային պրոֆիլը և այլ ցուցանիշներ: Ոչ պակաս տեղեկատվական ախտորոշման մեթոդները երիկամային անոթների ուլտրաձայնային հետազոտություն են, ամեն օր արյան ճնշման մոնիտորինգ, ԷՍԳ և էխոկարդիոգրաֆիա:
Պահպանողական թերապիա
Հիվանդության սկզբնական փուլերում բուժման հիմնական մեթոդը պահպանողական է: Հիվանդին ցուցադրվում է դեղորայքի երկարատև օգտագործում, որոնք նվազեցնում են մազանոթների փխրունությունը `անգիոպրոտեկտորներ (Doxyum, Parmidin, Dicinon, Predian): Անհրաժեշտ է նաև արյան մեջ գլյուկոզի բավարար մակարդակի պահպանում:
Անոթային բարդությունների բուժման և կանխարգելման համար նշանակվում են սուլոդեքսսիդ, ասկորբինաթթու, վիտամին P և E.: Հակաօքսիդանտները (օրինակ ՝ Strix) լավ արդյունք են տալիս: Այս պատրաստուկները պարունակում են բետա-կարոտին և հապալասի քաղվածք: Այս օգտակար նյութերը բարելավում են տեսողությունը, ամրացնում անոթային ցանցը ՝ պաշտպանելով ազատ ռադիկալների ազդեցությունից:
Դիաբետիկ ռետինոպաթիայի բուժման մեջ առանձնահատուկ տեղ է գրավում ածխաջրերի նյութափոխանակության նորմալացումը: Դա տեղի է ունենում շաքարի իջեցնող դեղեր ընդունելով: Պահպանողական թերապիան ներառում է նաև հիվանդի սննդակարգի նորմալացում:
Այս հիվանդությամբ տառապող մարդիկ ենթակա են բժշկական հետազոտության: Ելնելով շաքարախտի ընթացքի ծանրությունից `որոշվում են հաշմանդամության ժամանակահատվածները: Հիվանդը հակացուցված է աշխատանքի մեջ, կապված բարձր տեսողական բեռի, թրթռման, գլուխը և մարմինը թեքելու, քաշի բարձրացման հետ: Խստիվ արգելվում է աշխատել տրանսպորտում և տաք խանութներում:
Վիրաբուժական բուժում
Եթե դիաբետիկ ռետինոպաթիայի ախտորոշումը բացահայտում է լուրջ խախտումներ. Արյունազեղումներ ցանցաթաղանթում, նրա կենտրոնական գոտու այտուց, նոր անոթների ձևավորում, ապա հիվանդին ցուցադրվում է լազերային թերապիա: Հատկապես բարդ դեպքերում `որովայնի վիրահատություն:
Երբ հայտնվում են նոր արյունահոսող անոթներ և մակուլային այտուց, անհրաժեշտ է լազերային ցանցաթաղանթի կոագուլյացիա: Այս ընթացակարգի ընթացքում լազերային էներգիան առաքվում է ցանցաթաղանթի վնասված տարածքներին: Այն ներթափանցում է եղջերաթաղանթը, ապակենման հումորը, առաջի պալատի և ոսպնյակների խոնավությունը առանց կտրվածքների:
Լազերը նույնպես օգտագործվում է կենտրոնական տեսողության գոտուց դուրս `թթվածնի պակաս ունեցող ցանցաթաղանթի տարածքները զգուշացնելու համար: Իր օգնությամբ իշեմիկ գործընթացը ոչնչացվում է ցանցաթաղանթում: Արդյունքում, նոր նավերը դադարում են հայտնվել: Այս մեթոդը նաև վերացնում է արդեն ձևավորված պաթոլոգիական նորագոյացությունները: Սա հանգեցնում է այտուցի նվազմանը:
Լազերային կոագուլյացիայի հիմնական նպատակն է կանխել հիվանդության առաջընթացը: Դրան հասնելու համար անհրաժեշտ է միջինը 3-4 նստաշրջան: Դրանք տևում են յուրաքանչյուրը 30-40 րոպե և անցկացվում են մի քանի օրվա ընդմիջումներով: Ընթացակարգի ընթացքում ցավը կարող է առաջանալ: Հետևաբար տեղական անեսթեզիան իրականացվում է աչքի շրջապատող հյուսվածքներում: Թերապիայի ավարտից մի քանի ամիս անց մասնագետը գնահատում է ցանցաթաղանթի վիճակը: Այդ նպատակով նախատեսված է լյումինեսցենտային անգիոգրաֆիա:
Եթե ոչ պոլիֆերատիվ դիաբետիկ ռետինոպաթիան առաջացնում է ապակենման արյունազեղում, ապա հիվանդին պետք է վիտրեկտոմիա: Ընթացակարգի ընթացքում բժիշկը հեռացնում է կուտակված արյունը, իսկ ապակենման մարմինը փոխարինվում է սիլիկոնային յուղով (կամ աղով): Միևնույն ժամանակ, սպիերը, որոնք առաջացնում են շերտավորումը և ցանցաթաղանթը պոկելը, տարածվում են լազերային միջոցով, իսկ արյունահոսող անոթները զգուշացվում են: Այս գործողությունը խորհուրդ է տրվում հիվանդության վաղ փուլերում: Սա մեծապես նվազեցնում է բարդությունների ռիսկը:
Եթե հիվանդը լուրջ փոփոխություններ ունի ֆոնուսում, կատարվում են բազմաթիվ նոր ձևավորված անոթներ և թարմ արյունազեղումներ, կատարվում է ցանցաթաղանթի կրիոկոագուլյացիա: Անհրաժեշտ է նաև, եթե հնարավոր չէ վիտրէկտոմիա կամ լազերային կոագուլյացիա:
Հնարավոր բարդություններ
Դիաբետիկ ռետինոպաթիայի վտանգավոր հետևանքները.
- կատարակտ
- միջնակարգ նոր նյարդային գլաուկոմա,
- տեսողության զգալի անկում
- հեմոֆթալմուս,
- ցանցաթաղանթի ձգման ջոկատ,
- ամբողջական կուրություն:
Այս պայմանները պահանջում են մշտական մոնիտորինգ `թերապևտի, նյարդահոգեբանի, ակնաբույժի և էնդոկրինոլոգի կողմից: Որոշ բարդություններ վերացվում են վիրաբուժական միջամտության միջոցով:
Դիաբետիկ ռետինոպաթիայի համար ամենաարդյունավետ բուժումը արյան գլյուկոզի մակարդակի իջեցումն է և դրանց նորմալ արժեքների պահպանումը: Eիշտ ուտեք և պարբերաբար այցելեք ձեր ակնաբույժը: Շաբաթը մեկ անգամ, երեկոյան ժամերին, չափեք ներարգանդային ճնշումը: Ժամանակին ախտորոշմամբ և բարդ թերապիայով, տեսողությունը պահպանելու յուրաքանչյուր հնարավորություն կա:
Բեմական դիաբետիկ ռետինոպաթիա
Դիաբետիկ ռետինոպաթիան բաղկացած է մի քանի փուլից: Ռետինոպաթիայի նախնական փուլը կոչվում է ոչ-տարածող, և բնութագրվում է արտաքին տեսքով միկրոէներգիաորոնք նոսրացնում են զարկերակները աչքի կետային արյունազեղմամբ ՝ կլոր մուգ կետերի կամ չորացած շերտերի տեսքով, ցանցաթաղանթի իշեմիկ գոտիների տեսք, մակուլային շրջանում գտնվող ցանցաթաղանթի այտուց, ինչպես նաև արյան անոթների պատերի թափանցելիության և փխրունության բարձրացում: Այս դեպքում thinned անոթների միջոցով արյան հեղուկ մասը մտնում է ցանցաթաղանթ, ինչը հանգեցնում է այտուցի ձևավորմանը: Եվ եթե ցանցաթաղանթի կենտրոնական մասը ներգրավված է այս գործընթացում, ապա այն նկատվում է տեսողության նվազում.
Պետք է նշել, որ շաքարախտի այս ձևը կարող է առաջանալ հիվանդության ցանկացած փուլում և ներկայացնում է ռետինոպաթիայի նախնական փուլը: Եթե այն չի բուժվում, ապա տեղի է ունենում հիվանդության երկրորդ փուլի անցում:
Ռետինոպաթիայի երկրորդ փուլը տարածող, որը ուղեկցվում է ցանցաթաղանթում շրջանառության խանգարմամբ, ինչը հանգեցնում է ցանցաթաղանթի թթվածնի անբավարարության (թթվածնի սով, իշեմիա) Թթվածնի մակարդակը վերականգնելու համար մարմինը ստեղծում է նոր անոթներ (այս գործընթացը կոչվում է նեովասկուլյացիա) Նոր ձևավորված անոթները վնասվում են և սկսում են արյունահոսել, ինչի արդյունքում արյունը մտնում է Ապակեպատ մարմինցանցաթաղանթային շերտեր: Այս ամենի արդյունքում աչքերի մեջ լողացող բացթողումներ են հայտնվում ՝ տեսողության նվազման ֆոնին:
Ռետինոպաթիայի վերջին փուլերում `նոր անոթների և սպի հյուսվածքի շարունակական աճով, դա կարող է հանգեցնել ցանցաթաղանթի ջոկատի և զարգացման: գլաուկոմա.
Դիաբետիկ ռետինոպաթիայի զարգացման հիմնական պատճառը անբավարար է ինսուլին, ինչը հանգեցնում է կուտակման ֆրուկտոզա և սորբիտոլնպաստելով ճնշման բարձրացմանը, մազանոթների պատերի խտացմանը և դրանց բացերը նեղացնելուն:
Հիվանդության զարգացում և փուլեր
Արյան գլյուկոզի աճով, արյան անոթների պատերի խտացում կա: Արդյունքում, դրանցում ճնշումը բարձրանում է, անոթները վնասվում են, ընդլայնվում (միկրոէներգիա) և ձևավորվում են փոքր արյունազեղումներ:
Արյան հաստացում նույնպես տեղի է ունենում: Microthrombi ձեւը, արգելափակում է անոթների լուսավորությունը: Կա ցանցաթաղանթի սովածություն (հիպոքսիա):
Հիպոքսիայից խուսափելու համար ձևավորվում են կադրեր և արյան անոթներ ՝ շրջանցելով տուժած տարածքները: Shunts- ը կապում է զարկերակները և երակները, բայց խաթարում է արյան հոսքը փոքր մազանոթներում և դրանով իսկ մեծացնում հիպոքսիան:
Ապագայում նոր անոթները փչում են ցանցաթաղանթը ՝ վնասվածների փոխարեն: Բայց դրանք շատ բարակ և փխրուն են, ուստի դրանք արագորեն վնասվում են, տեղի է ունենում արյունազեղում: Նույն անոթները կարող են վերածվել օպտիկական նյարդի, ապակենման մարմնի, առաջացնել գլաուկոմա ՝ խանգարելով աչքից հեղուկի ճիշտ արտահոսքին:
Այս բոլոր փոփոխությունները կարող են առաջացնել բարդություններ, որոնք հանգեցնում են կուրության:
Կլինիկականորեն առանձնանում են դիաբետիկ ռետինոպաթիայի (DR) 3 փուլերը.
- Nonproliferative retinopathy (DR I):
- Նախադաշտանային ռետինոպաթիա (DR II):
- Պրոլիֆերատիվ ռետինոպաթիա (DR III):
Ռետինոպաթիայի փուլը սահմանվում է ակնաբույժի կողմից `նոսրացված աշակերտի միջոցով ֆոնդը ուսումնասիրելիս կամ հետազոտության հատուկ մեթոդներ օգտագործելիս:

Ոչ-տարածող ռետինոպաթիայի հետ ձևավորվում են միկրոէներգիաներ, ցանցաթաղանթների երակների երկայնքով փոքր արյունազեղումներ, էքսուդացիայի կիզակետեր (արյան հեղուկ մասի քրտինք), զարկերակներ և զարկերակների միջև: Նույնիսկ edema հնարավոր է:
Նախաքննական փուլում արյունազեղումների, արտանետումների քանակը մեծանում է, դրանք դառնում են ավելի լայն: Առանցքային երակները ընդլայնվում են: Կարող է առաջանալ օպտիկական այտուց:
Proliferative փուլում առկա է ցանցաթաղանթում, օպտիկական նյարդում, ցանցաթաղանթում և ապակենման մարմնում արյան անոթների տարածում (տարածում): Կարիքի հյուսվածքի ձևերը ՝ ուժեղացնելով թթվածնի սովը և հանգեցնում են հյուսվածքների ջոկատին:
Դիաբետիկ ռետինոպաթիայի բուժում
Ռետինոպաթիաների բուժման ընդհանուր սկզբունքներին զուգահեռ ՝ թերապիան ներառում է նյութափոխանակության խանգարումների շտկում, գլիկեմիայի մակարդակի, արյան ճնշման, լիպիդային նյութափոխանակության մակարդակի նկատմամբ վերահսկողության օպտիմալացում: Հետևաբար, այս փուլում հիմնական թերապիան սահմանվում է էնդոկրինոլոգ-դիաբետոլոգի և սրտաբանի կողմից:
Գլիկեմիայի և գլյուկոզուրիայի մակարդակի զգույշ մոնիտորինգ, իրականացվում է շաքարային դիաբետի համար համապատասխան ինսուլինային թերապիայի ընտրություն, իրականացվում են անգիոպրոտեկտորներ, հակահիպերտոնիկ դեղեր, հակաբեղմնավորող նյութեր և այլն: Ստերոիդների ինտրալիտրալ ներարկումները կատարվում են մակուլյար այտուցը բուժելու համար:
Առաջադեմ դիաբետիկ ռետինոպաթիա ունեցող հիվանդները նշվում են լազերային ցանցաթաղանթի կոագուլյացիայի համար: Լազերային կոագուլյացիան թույլ է տալիս ճնշել նեովասկուլիզացիայի գործընթացը, հասնել փխրունության և թափանցելիության բարձրացում ունեցող արյան անոթների ոչնչացմանը, կանխել ցանցաթաղանթի ջոկատի ռիսկը:
Դիաբետիկ ռետինոպաթիայի համար լազերային ցանցաթաղանթի վիրահատությունը օգտագործում է մի քանի հիմնական մեթոդներ: Կաթնային ցանցի խոչընդոտ լազերային կոագուլյացիան ներառում է «վանդակավոր» տիպի պարամակուլային կոագուլյատների կիրառում մի քանի շարքերում և նշվում է ռետինոպաթիայի ոչ տարածվող ձևի համար `մակուլային այտուցով: Կիզակետային լազերային կոագուլյացիան օգտագործվում է անգիոգրաֆիայի ընթացքում հայտնաբերված միկրոօրգանիզմների, էքստրադատների և փոքր արյունազեղումների կանխարգելման համար: Panretinal լազերային կոագուլյացիայի գործընթացում կոագուլատները կիրառվում են ամբողջ ցանցաթաղանթում, բացառությամբ մակուլային շրջանի, այս մեթոդը հիմնականում օգտագործվում է նախադրյալ փուլում `կանխելու դրա հետագա առաջընթացը:
Աչքի օպտիկական մեդիայի անթափանցմամբ, լազերային կոագուլյացիայի այլընտրանք է տրանսսլերալ կրիորետինոպոքսիան, որը հիմնված է ցանցաթաղանթի պաթոլոգիական մասերի սառը ոչնչացման վրա:
Հեմոֆթալմուսի, մակուլյար քաշքշուկի կամ ցանցաթաղանթի ջոկատով բարդացած ուժեղ պրոլիֆերատիվ դիաբետիկ ռետինոպաթիայի դեպքում դրանք դիմում են վիտեկտոմիայի, որի ընթացքում արյունը, ապակենման մարմինը ինքնին հանվում են, կապվում են կապի հյուսվածքի լարերը, այրվում են արյունահոսող անոթները:
Կանխատեսում և կանխարգելում
Դիաբետիկ ռետինոպաթիայի լուրջ բարդությունները կարող են լինել երկրորդային գլաուկոմա, եղջերաթաղանթ, ցանցաթաղանթի ջոկատ, հեմոֆթալմուս, տեսողության զգալի անկում, ամբողջական կուրություն: Այս ամենը պահանջում է էնդոկրինոլոգի և ակնաբույժի կողմից շաքարային դիաբետով հիվանդների մշտական մոնիտորինգ:
Դիաբետիկ ռետինոպաթիայի առաջընթացը կանխելու գործում կարևոր դեր է խաղում արյան շաքարի և արյան ճնշման պատշաճ կազմակերպված հսկողությունը, հիպոգլիկեմիկ և հակահիպերտոնիկ դեղամիջոցների ժամանակին ընդունումը: Առանց ցանցաթաղանթի կանխարգելիչ լազերային կոագուլյացիայի ժամանակին անցկացումը նպաստում է ֆոնուսում փոփոխությունների կասեցմանը և հետընթացին:
Ո՞վ է ավելի հաճախ զարգանում:
Կան գործոններ, որոնք մեծացնում են դիաբետիկ ռետինոպաթիայի զարգացման հավանականությունը: Դրանք ներառում են.
- Շաքարային դիաբետի տևողությունը (շաքարային դիաբետի սկիզբը 15 տարի անց ինսուլին չընդունող հիվանդների կեսում, իսկ ստացողներից 80-90% -ը արդեն ռետինոպաթիա ունի):
- Արյան գլյուկոզի բարձր մակարդակը և դրանց հաճախակիությունը թռնում են շատ բարձրից մինչև շատ ցածր թվեր:
- Զարկերակային գերճնշում:
- Արյան բարձր խոլեստերին:
- Հղիություն
- Դիաբետիկ նեպրոպաթիա (երիկամների վնասում):
Ո՞ր ախտանիշներն են ցույց տալիս հիվանդության զարգացումը:
 Նախնական փուլերում դիաբետիկ ռետինոպաթիան ոչ մի կերպ չի դրսևորվում: Հիվանդը չի անհանգստանում: Այդ իսկ պատճառով, շաքարային դիաբետով հիվանդների համար, անկախ բողոքներից, այդքան կարևոր է կանոնավոր կերպով այցելել ակնաբույժ:
Նախնական փուլերում դիաբետիկ ռետինոպաթիան ոչ մի կերպ չի դրսևորվում: Հիվանդը չի անհանգստանում: Այդ իսկ պատճառով, շաքարային դիաբետով հիվանդների համար, անկախ բողոքներից, այդքան կարևոր է կանոնավոր կերպով այցելել ակնաբույժ:
Ապագայում պայթյունի, blurred տեսողության, թարթող ճանճերի կամ կայծակի առջևի զգացումը առաջանում է աչքերի առաջ, իսկ արյունազեղումների առկայության դեպքում հայտնվում են լողացող մուգ կետեր: Հետագա փուլերում տեսողական սրությունը նվազում է ՝ մինչև ամբողջական կուրություն:
Որո՞նք են բարդությունները:
Շաքարային դիաբետի և դիաբետիկ ռետինոպաթիայի պատշաճ բուժման բացակայության դեպքում դրանց լուրջ բարդություններ են առաջանում, ինչը հանգեցնում է կուրության:
- Ձգման ողնաշարի ջոկատ: Այն տեղի է ունենում ցանցաթաղանթին կցված ապակենման մարմնում սպիերի պատճառով և աչքը շարժվելիս քաշում է: Արդյունքում արցունքներ են ձևավորվում և տեսողության կորուստ է ունենում:
- Իռիսի ռուբոզոզ - արնային անոթների բողբացում իռիսում: Հաճախ այդ անոթները կոտրվում են ՝ առաջացնելով արյունազեղումներ աչքի առաջի պալատում:
Դիաբետիկ ռետինոպաթիայի, ինչպես նաև շաքարախտի այլ բարդությունների բուժումը պետք է սկսվի գլիկեմիայի, արյան ճնշման և արյան խոլեստերինի նորմալացումով: Արյան մեջ գլյուկոզայի զգալիորեն բարձր մակարդակի հետ միասին այն պետք է աստիճանաբար իջեցվի ՝ ցանցաթաղանթի իշեմիայի խուսափումից:
 Դիաբետիկ ռետինոպաթիայի հիմնական բուժումը ցանցաթաղանթի լազերային կոագուլյացիան է: Այս ազդեցությունը ցանցաթաղանթի վրա լազերային ճառագայթով, որի արդյունքում այն կարծես զոդված է աչքի քորոիդին: Լազերային կոագուլյացիան թույլ է տալիս «անջատել» նորաստեղծ անոթները աշխատանքից, կանխել այտուցի և ցանցաթաղանթի ջոկատը և նվազեցնել դրա իշեմիան: Այն իրականացվում է պրոլիֆերատիվ և կանխարգելիչ ռետինոպաթիայի որոշ դեպքերով:
Դիաբետիկ ռետինոպաթիայի հիմնական բուժումը ցանցաթաղանթի լազերային կոագուլյացիան է: Այս ազդեցությունը ցանցաթաղանթի վրա լազերային ճառագայթով, որի արդյունքում այն կարծես զոդված է աչքի քորոիդին: Լազերային կոագուլյացիան թույլ է տալիս «անջատել» նորաստեղծ անոթները աշխատանքից, կանխել այտուցի և ցանցաթաղանթի ջոկատը և նվազեցնել դրա իշեմիան: Այն իրականացվում է պրոլիֆերատիվ և կանխարգելիչ ռետինոպաթիայի որոշ դեպքերով:
Եթե հնարավոր չէ իրականացնել լազերային կոագուլյացիա, ապա օգտագործվում է վիտրեկտոմիա - ապակենման մարմնի հեռացում `արյան խցանումների և սպիների հետ միասին:
Անոթային նորագոյացությունները կանխելու համար արդյունավետ են դեղամիջոցները, որոնք արգելափակում են այս գործընթացը, օրինակ, ranibizumab: Այն ներմուծվում է ապակենման մարմնի մեջ տարեկան մի քանի անգամ մոտ երկու տարի: Գիտական ուսումնասիրությունները ցույց են տվել տեսողության բարելավման բարձր տոկոսը `այս խմբի դեղեր օգտագործելիս:
Նաև դիաբետիկ ռետինոպաթիայի բուժման համար օգտագործվում են դեղեր, որոնք իջեցնում են հիպոքսիան, արյան խոլեստերինը ցածր (հատկապես ֆիբրատները), ապակենման մարմնում կառավարման համար հորմոնալ դեղամիջոցները:
Ինչու է հիվանդությունը վտանգավոր աչքի համար:
Ամեն դեպքում, հիպերգլիկեմիան, այսինքն ՝ արյան շաքարի աճը, բացասաբար է անդրադառնում բջիջների, ներառյալ անոթային պատի վրա:
Այն դառնում է ավելի քիչ երկարակյաց `արյունը և պլազման ազատորեն մտնում են միջքաղաքային տարածություն, վնասված էնդոթելիում հեշտությամբ ձևավորվում են արյան խցանումներ: Սկզբնապես շաքարախտը ազդում է փոքր անոթների վրա, ուստի ցանցաթաղանթային երակները և զարկերակները բացառություն չեն:
Ինչպե՞ս է դա ազդում տեսողության վրա:
Նախնական փուլերում տեսողական գործառույթների անկումը կարող է առաջանալ: Իհարկե, ցանցաթաղանթը ՝ նիհար նյարդային հյուսվածքը, շատ զգայուն է արյան մատակարարման ընդհատումների նկատմամբ, բայց փոխհատուցող մեխանիզմները, ինչպես նաև կենտրոնական, մակուլային շրջանում ժամանակավոր բարենպաստ պայմանը ապահովում են ընդունելի տեսլական:
Երբ փոփոխված անոթներից արյուն է արտահոսում, ցանցաթաղանթի մասերն ավարտվում են արյունազեղումների տակ կամ կորցնում սնուցումը (մասնակի թրոմբոզ):
Դրանից հետո կհայտնվեն հիվանդության առաջին ախտանիշները.
- «Թռչում» է աչքերի առաջ,
- պատկերի blur
- գծերի կորություն:
Ավելի վտանգավոր նշաններ են ՝ տեսողության կտրուկ անկում, բծերի տեսք (կայծակ), տեսողության ոլորտում որոշակի հատվածի միաժամանակյա անհետացում («շապիկի» պարտադրում): Երբեմն նման երևույթները ցույց են տալիս ցանցաթաղանթի ջոկատի զարգացումը
Ռիսկի գործոնները
Հայտնաբերված ցանկացած խախտմամբ ավելի լավ է նախապես հոգ տանել անհանգստության ախտանիշների կանխարգելման և բուժման մասին: Տեսողության սպառնալիքն ավելանում է, եթե առկա են լրացուցիչ բացասական գործոններ:
Ինչն է մեծացնում հիվանդության դրսեւորման հնարավորությունները.
- Արյան շաքարի մեջ չկառավարվող բծերը
- Արյան բարձր ճնշում
- Ծխելը և այլ վատ սովորությունները,
- Երիկամների և լյարդի պաթոլոգիա
- Հղիությունը և երեխային կերակրելու ժամանակահատվածը.
- Մարմնում տարիքային փոփոխություններ,
- Գենետիկական նախատրամադրվածություն:
Շաքարախտի տևողությունը նույնպես ազդում է հիվանդության դրսևորման վրա: Ենթադրվում է, որ տեսողության խնդիրները ախտորոշումից հետո մոտավորապես 15-20 տարի անց են երևում, բայց կարող են լինել բացառություններ:
Պատանեկության շրջանում, երբ հորմոնալ անհավասարակշռությունը նույնպես կապում է շաքարախտի ախտանիշներին, դիաբետիկ ռետինոպաթիայի զարգացումը կարող է առաջանալ մի քանի ամսվա ընթացքում: Սա շատ անհանգստացնող նշան է, քանի որ նման իրավիճակում, նույնիսկ մշտական մոնիտորինգի և պահպանման թերապիայի դեպքում, մեծահասակների շրջանում կուրության ռիսկը մեծ է:
Շաքարային դիաբետ
Վերջերս շաքարախտը ավելի ու ավելի տարածված հիվանդություն է դարձել: Դիաբետը ազդում է ինչպես մեծահասակների, այնպես էլ երեխաների վրա:
Բժիշկները շաքարային դիաբետով հիվանդների թվի ավելացումը կապում են այն փաստի հետ, որ ժամանակակից հասարակության մեջ, հատկապես խոշոր քաղաքներում, այս հիվանդության ռիսկի գործոնները շատ տարածված են.
- անբարենպաստ միջավայր
- ավելաքաշ
- անբավարարություն
- սահմանափակ ֆիզիկական գործունեություն
- «Նստակյաց» ապրելակերպ
- սթրեսը
- քրոնիկ հոգնածություն:
Փորձագետների կարծիքով ՝ մինչև 2025 թվականը շաքարախտով տառապողների թիվը կարող է հասնել կրիտիկական մակարդակի ՝ 300 միլիոն մարդ, ինչը կազմում է աշխարհի բնակչության մոտ 5% -ը:
Շաքարախտը դրսևորվում է արյան բարձր շաքարով: Սովորաբար, ենթաստամոքսային գեղձի բջիջները (բետա բջիջները) արտադրում են ինսուլին `հորմոն, որը կարգավորում է արյան մեջ նյութափոխանակությունը, հատկապես շաքարը (գլյուկոզան), ինչպես նաև ճարպերը և սպիտակուցները:
Շաքարային դիաբետում, ինսուլինի անբավարար արտադրության պատճառով, տեղի են ունենում նյութափոխանակության խանգարումներ, արյան շաքարը բարձրանում է: Եվ, ինչպես գիտեք, դա շաքար է, որն անհրաժեշտ է մարմնի բջիջների բնականոն գործունեության համար:
Ինսուլինի անբավարարությունը շաքարային դիաբետում ոչ միայն սովում է մարմնի բջիջները, այլև հանգեցնում է անթերի արյան շաքարի բարձրացման: Իր հերթին, շաքարի ավելցուկը հանգեցնում է ճարպերի նյութափոխանակության խանգարմանը և արյան մեջ խոլեստերինի կուտակմանը, անոթների վրա սալերի ձևավորմանը:
Այս պայմանը հանգեցնում է նրան, որ անոթների լուսավորությունն աստիճանաբար նեղանում է, իսկ հյուսվածքներում արյան հոսքը դանդաղում է, մինչև այն ամբողջովին դադարեցվի: Շաքարային դիաբետով առավել խոցելի են սիրտը, աչքերը, տեսողական ապարատը, ոտքերի անոթները և երիկամները:
Դիաբետիկ ռետինոպաթիան սովորաբար զարգանում է մարդու մոտ շաքարախտի առաջացման պահից 5-10 տարի հետո: I տիպի շաքարախտով հիվանդ (ինսուլինից կախված) դիաբետիկ ռետինոպաթիան արագ է, և պրոլիֆերատիվ դիաբետիկ ռետինոպաթիան տեղի է ունենում բավականին արագ:
Շաքարախտի պատճառները.
- Ժառանգական նախատրամադրվածություն
- Ավելաքաշ:
- Որոշ հիվանդություններ, որոնք հանգեցնում են ինսուլին արտադրող բետա բջիջների վնասմանը: Սրանք ենթաստամոքսային գեղձի հիվանդություններ են `պանկրեատիտ, ենթաստամոքսային գեղձի քաղցկեղ, էնդոկրին գեղձերի այլ հիվանդություններ:
- Վիրուսային վարակները (կարմրախտ, ջրծաղիկ, համաճարակային հեպատիտ և մի շարք այլ հիվանդություններ, ներառյալ գրիպը): Այս վարակները գործում են որպես ռիսկային ռիսկի ենթարկվող մարդկանց համար:
- Նյարդային սթրեսը: Ռիսկի տակ գտնվող մարդիկ պետք է խուսափեն նյարդային և հուզական սթրեսից:
- Տարիքը: Յուրաքանչյուր տասը տարեկանում տարիքային աճով կրկնապատկվում է շաքարախտի զարգացման հավանականությունը:
Բացի թուլության և հոգնածության անընդհատ զգացողությունից, արագ հոգնածությունից, գլխապտույտից և այլ ախտանիշներից, շաքարախտը զգալիորեն մեծացնում է կատարակտի և գլաուկոմայի զարգացման ռիսկը, ինչպես նաև ցանցաթաղանթի վնասը: Շաքարախտի նման դրսևորումներից մեկը դիաբետիկ ռետինոպաթիան է:
Դիաբետիկ ռետինոպաթիայի պատճառները
Հակիրճ բացատրելը հիվանդության ձևավորմանը տանող գործընթացի էությունը շատ պարզ է: Դիաբետ տանող նյութափոխանակության պրոցեսների փոփոխությունները բացասաբար են ազդում օքսիդային ապարատի արյան մատակարարման վրա: Աչքի միկրոտարրերը խցանված են, ինչը հանգեցնում է ճնշման բարձրացման և պատերի առաջխաղացման:
Բացի այդ, արյան անոթներից օտարերկրյա նյութերը կարող են մտնել ցանցաթաղանթ, քանի որ շաքարախտով բնական պաշտպանիչ պատնեշը սկսում է ավելի վատ իրականացնել իր գործառույթը: Արյան անոթների պատերը աստիճանաբար դուրս են մղվում և կորցնում են իրենց առաձգականությունը, ինչը մեծացնում է արյունահոսության և պաթոլոգիական տեսողության խանգարման վտանգը:
Դիաբետիկ վնասվածքը ցանցաթաղանթի և աչքի եղջերաթաղանթի վրա գործում է որպես շաքարային դիաբետի հատուկ, ուշացող երևացող բարդություն, այս դեպքում հիվանդների մոտավորապես 90% -ը ունենում է տեսողության խանգարում:
Պաթոլոգիայի բնույթը դասակարգվում է որպես անընդհատ զարգացող, մինչդեռ առաջին փուլերում եղջերաթաղանթի և ցանցաթաղանթի պարտությունը ընթանում է առանց տեսանելի ախտանիշների: Աստիճանաբար, հիվանդը սկսում է նկատել պատկերի մի փոքր մռայլություն, աչքերի առջև հայտնվում են բծեր և վարագույրներ, ինչը պայմանավորված է աչքի մակերևութային շերտի `եղջերաթաղանթի խախտումներով:
Ժամանակի ընթացքում հիմնական ախտանիշն ուժեղանում է, տեսողությունը կտրուկ նվազում է, և ընդհանուր կուրությունն աստիճանաբար թեքվում է:
Ցանցաթաղանթի նորաստեղծ անոթները շատ փխրուն են: Նրանք ունեն բարակ պատեր, որոնք բաղկացած են բջիջների մեկ շերտից, արագ աճում են, բնութագրվում են արյան պլազմայի արագ վերափոխմամբ, փխրունության աճով: Հենց այս փխրունությունն է հանգեցնում տարբեր աստիճանի ծանրության աչքի արյունազեղումների տեսքին:
Դժբախտաբար, հեմոֆթալմուսի ծանր դեպքերը տեսողության կորստի միակ պատճառը չեն: Նաև կուրության զարգացումը հրահրվում է նորաստեղծ անոթներից թափվող արյան պլազմայի սպիտակուցային ֆրակցիաներով, ներառյալ ցանցաթաղանթի, ապակենման մարմնի քոր առաջացման և եղջերաթաղանթի վնասման գործընթացները:
Օպտիկական նյարդային սկավառակի և ժամանակային անոթային աղեղներում տեղայնացված ֆիբրովասկուլային կազմավորումների անդադար սեղմումը առաջացնում է ցանցաթաղանթի ձգման բաժանման սկիզբ, որը տարածվում է մակուլային շրջանում և ազդում կենտրոնական տեսողության վրա:
Դա, ի վերջո, դառնում է որոշիչ գործոն ՝ ռեգմատոգեն ցանցաթաղանթի ջոկատի առաջացման մեջ, ինչը հրահրում է իռիզի ռուբեոզի զարգացումը: Նոր ձևավորված անոթներից ինտենսիվորեն ընկղմվելով ՝ արյան պլազման արգելափակում է ներարգանդային հեղուկի արտահոսքը, ինչը հիմք է տալիս երկրորդային նեվասկուլային գլաուկոմայի զարգացմանը:
Նման պաթոգենետիկ շղթան շատ կամայական է և նկարագրում է միայն առավել անբարենպաստ սցենարը: Իհարկե, պրոլիֆերատիվ դիաբետիկ ռետինոպաթիայի ընթացքը միշտ չէ, որ ավարտվում է կուրության մեջ:
Անկացած փուլում դրա առաջընթացը կարող է հանկարծ ինքնաբուխ կանգ առնել: Եվ չնայած այս դեպքում, որպես կանոն, տեսողության կորուստը զարգանում է, մնացած տեսողական գործառույթների վնասման գործընթացը զգալիորեն դանդաղվում է:
Կարո՞ղ են դիաբետիկները կանխել կուրությունը:
Երկար ժամանակ շաքարախտով տառապող հիվանդների մեծ մասը ունենում է աչքի եղջերաթաղանթի և նրա ցանցաթաղանթի ախտահարում, որը կարող է ունենալ տարբեր աստիճանի ծանրության:
Այսպիսով, մասնագետները որոշեցին, որ շաքարային դիաբետով ախտորոշված հիվանդների մոտավորապես 15% -ը ունի դիաբետիկ ռետինոպաթիայի մեղմ ախտանիշեր, ավելի քան հինգ տարի տևողությամբ հիվանդության տևողությամբ, հիվանդների գրեթե 29% -ը ունի ախտանիշներ, հիվանդների 50% -ը `հիվանդության տևողությունը 10-ից 15 տարի:
Դրանից հետևում է, որ որքան երկար մարդը հիվանդ է շաքարախտով, այնքան մեծ է տեսողության կորստի վտանգը:
Նաև հարակից գործոններ, ինչպիսիք են.
- արյան ճնշման և արյան շաքարի համակենտրոնացման մշտական աճ,
- երիկամների խանգարում
- արյան լիպիդների հարաբերակցության խախտում,
- տեսողական ճարպի զանգվածի աճ,
- խանգարված նյութափոխանակություն,
- տարբեր աստիճանի ճարպակալում,
- գենետիկ նախատրամադրվածությունը
- հղիության ժամանակահատվածը
- վատ սովորություններ
- աչքի եղջերաթաղանթի վնասվածքներ:
Այնուամենայնիվ, արյան շաքարի կանոնավոր մոնիտորինգը, որոշակի սննդակարգին հետևելը և առողջ ապրելակերպը, տեսողության համար վիտամին և հանքային համալիրներ վերցնելը, որոնք հատուկ մշակված են շաքարային դիաբետով հիվանդների համար (Անտոցյան ֆորտ և այլք) կարող են նվազեցնել շաքարախտի բարդություններից կուրության ռիսկը:
Տեսողության կորստի ամենաարդյունավետ կանխարգելումը ակնաբույժի և էնդոկրինոլոգի կողմից շաքարային դիաբետով հիվանդի զննության հաճախության ճշգրիտ պահպանումն է ՝ հետևելով դրանց առաջարկություններին:
Հիվանդությունը կրող ամենամեծ վտանգը երկարատև ընթացքն է առանց ախտանիշների: Հենց առաջին փուլում տեսողության մակարդակի նվազում գործնականում չի զգացվում, միակ բանը, որ հիվանդը կարող է ուշադրություն դարձնել, մակուլային ցանցաթաղանթի այտուց է, որն իրեն դրսևորում է պատկերի կտրուկության պակասի տեսքով, ինչը հաճախ տեղի է ունենում եղջերաթաղանթի ախտահարմամբ:
Հիվանդի համար դժվար է լինում փոքր մանրամասներով կարդալ և աշխատել, ինչը նրանց կողմից հաճախ վերագրվում է ընդհանուր հոգնածության կամ անբավարարության:
Ողնաշարի վնասման հիմնական ախտանիշը դրսևորվում է միայն ապակենման մարմնում լայնածավալ արյունազեղմամբ, ինչը դիաբետիկ ռետինոպաթիա ունեցող հիվանդի համար զգացվում է տեսողական սրության աստիճանական կամ կտրուկ նվազման տեսքով:
Ներքաղաքային արյունազեղումները սովորաբար ուղեկցվում են լողացող մուգ կետերի տեսքով և աչքի դիմաց վարագույրի տեսքով, որը որոշ ժամանակ անց կարող է անհետանալ առանց հետքի: Զանգվածային արյունազեղումները հանգեցնում են տեսողության ամբողջական կորստի:
Մակուլյար այտուցվածության նշան է նաև աչքերի առաջ վարագույրի զգացումը: Բացի այդ, դժվար է կարդալ կամ կատարել աշխատանք մոտակա հեռավորության վրա:
Հիվանդության սկզբնական փուլը բնութագրվում է ասիմպտոմատիկ դրսևորմամբ, ինչը բարդացնում է ախտորոշումը և ժամանակին բուժումը: Սովորաբար տեսողական գործառույթի վատթարացման մասին բողոքները գալիս են երկրորդ կամ երրորդ փուլում, երբ ոչնչացումը հասել է զգալի մասշտաբի:
Ռետինոպաթիայի հիմնական նշանները.
- Թարթ տեսողությունը, հատկապես առաջի շրջանում,
- «Ճանճերի» տեսքը աչքերի առաջ,
- Ապակենման բծեր
- Ընթերցանության դժվարություններ
- Մեծ հոգնածություն և ցավեր աչքերում,
- Վարագույր կամ ստվեր, որը խանգարում է նորմալ տեսողության հետ:
- Մեկ կամ մի քանի ախտանիշների առկայությունը կարող է ցույց տալ տեսողության լուրջ խնդիրներ:
Այս դեպքում դուք անպայման պետք է այցելեք բժիշկ `ակնաբույժ: Եթե դիաբետիկ ռետինոպաթիայի զարգացման կասկած կա, ապա ավելի լավ է ընտրել նեղ մասնագետ `ակնաբույժ` ռետինոլոգ: Նման բժիշկը մասնագիտանում է շաքարային դիաբետով ախտորոշված հիվանդների մեջ և կօգնի ճշգրիտ որոշել փոփոխությունների բնույթը:
Թմրամիջոցների բուժում
Դիաբետիկ ռետինոպաթիայի (DR) հիվանդների վերականգնումը շարունակում է մնալ ակնառու ակնաբուժական խնդիրներից մեկը: DR- ն մեծահասակ բնակչության կուրության առաջատար պատճառն է:
DR- ի պահպանողական թերապիայի ուղղությունները.
- Շաքարախտի և հարակից համակարգային նյութափոխանակության խանգարումների փոխհատուցումը.
- ածխաջրերի նյութափոխանակություն
- արյան ճնշում (BP) (renin - angiotensin - aldosterone համակարգի արգելափակում),
- լիպիդային և սպիտակուցային նյութափոխանակություն (վիտամիններ A, B1, B6, B12, B15, ֆենոֆիբրատներ, անաբոլիկ ստերոիդներ),
- ցանցաթաղանթային նյութափոխանակության ուղղում.
- հակաօքսիդիչ թերապիա
- նյարդային հյուսվածքների նյութափոխանակության ակտիվացուցիչներ,
- ալդոզային ռեդուկտազի խանգարող միջոցներ
- անգիոգենեզի արգելափակումներ,
- անոթային համակարգի և արյան ռևոլոգիայի խանգարումների շտկում.
- արյան ռեզոլոգիայի ուժեղացուցիչներ
- վազոդիլատորներ,
- անգիոպրոտեկտորներ
- գործակալներ, որոնք բարելավում են էնդոթելիի և անոթային պատի նկուղային թաղանթի վիճակը:
Այս ցուցակը անընդհատ թարմացվում և թարմացվում է: Այն ներառում է ինչպես հայտնի խմբերը, որոնք ներկայացված են դեղերի բավականին լայն տեսականիով, այնպես էլ նոր, հեռանկարային ոլորտներ:
DR- ի ցանկացած բուժման անվերապահ հիմքը (և պահպանողական, և վիրաբուժական) `շաքարախտի և հարակից նյութափոխանակության խանգարումների փոխհատուցումն է` սպիտակուցային և լիպիդային նյութափոխանակությունը:
DR- ի կանխարգելման և բուժման հիմքը ածխաջրածին նյութափոխանակության օպտիմալ փոխհատուցումն է: 1 տիպի շաքարախտի դեպքում գլյուկոզի ծոմ պահող մակարդակները մինչև 7,8 մմոլ / լ համարվում են ընդունելի, իսկ գլիկոզիլացված հեմոգլոբին HbA1 պարունակությունը `մինչև 8,5–9,5%: 2-րդ տիպի շաքարախտի դեպքում գլիկեմիայի մակարդակը կարող է լինել մի փոքր ավելի բարձր ՝ հաշվի առնելով հիվանդի բարեկեցությունը:
EUCLID- ի ուսումնասիրության արդյունքների համաձայն, ACE inhibitor lisinopril- ի օգտագործումը 2 անգամ կրճատեց ռետինոպաթիայի առաջընթացի ռիսկը և դիտարկման 2 տարվա ընթացքում 1/3-ով կրճատեց նոր դեպքերի քանակը:
Լիսինոպրիլի արդյունավետությունից բացի, ուսումնասիրվում է ACE այլ արգելակիչների (captopril, fosinopril, perindopril և այլն) օգտագործման արդյունավետությունը:
Նաև լիպիդային և սպիտակուցային նյութափոխանակության շտկման համար մի շարք հեղինակներ խորհուրդ են տալիս օգտագործել A, B1, B6, B12, B15 վիտամիններ, ֆենոֆիբրատներ և անաբոլիկ ստերոիդներ:
Հայտնի է, որ ֆենոֆիբրատները, բացի հիպերտերգլիցիդիդեմիայի և խառը դիսլիպիդեմիայի ուղղումից, կարող են խանգարել VEGF ընկալիչների և նեվասկուլիզացիայի արտահայտումը, ինչպես նաև ունեն հակաօքսիդիչ, հակաբորբոքային և նյարդապաշտպան ակտիվություն:
DR- ի վաղ փուլերում նշվել է լիպիդային պերօքսիդացման ուժեղ ակտիվացում, որի արդյունքում հեղինակը դրական էֆեկտ է ստացել տոպոֆերոլի օգտագործումից (օրական 1200 մգ):
Դրական էֆեկտը ցուցադրվեց բարդ հակաօքսիդիչ թերապիայի `համակարգային (ալֆա-տոպոֆերոլ) և տեղական (էմոքսիպինով օֆթալմիկ դեղամիջոցներով) և մեքսիդոլ թերապիայի օգտագործմամբ:
DR- ում մի քանի կրկնակի կույր, Placebo- ով վերահսկվող մի շարք ուսումնասիրությունների կլինիկական արդյունքները հաստատեցին Tanakan- ի բարդ գործողությունների դեղաբանական ազդեցությունը `ցանցաթաղանթի վիճակի բարելավման և տեսողական կտրվածքի բարձրացման տեսքով:
- Նյարդային հյուսվածքների նյութափոխանակության ակտիվացուցիչներ:
1983 թվականից ի վեր մեծ թվով փորձարարական և կլինիկական ուսումնասիրություններ են անցկացվել DR- ում պեպտիդ բիոռեգուլյատորների օգտագործման վերաբերյալ: Պեպտիդային բիոռեգուլյատորները կարգավորում են ցանցաթաղանթում գտնվող նյութափոխանակության պրոցեսները, ունեն հակագոգրացման և հիպոկոագուլացման հետևանքներ և հակաօքսիդիչ գործողություններ:
Ալդոզե ռեդուկտազի խանգարող միջոցներ:Ալդոզային ռեդուկտազի խանգարող միջոցների օգտագործումը ՝ ֆերմենտը, որը մասնակցում է գլյուկոզի նյութափոխանակությանը պոլիոլային ճանապարհով, ինսուլինի անկախ բջիջներում սորբիտոլի կուտակումով, կարծես խոստումնալից է:
Կենդանիների փորձարարական ուսումնասիրություններում ցույց է տրվել, որ ալդոզային ռեդուկտազի խանգարիչները խանգարում են ռետինոպաթիայի ընթացքում պերիիցիտների դեգեներացիային:
- Անոթային էնդոթելիալ աճի գործոնի (VEGF) ուղղակի արգելակիչներ:
Անոթային էնդոթելիալ աճի գործոնի (VEGF) ուղղակի ինհիբիտորների օգտագործումը DR- ի բուժման մեկ այլ հեռանկարային տարածք է: Ինչպես հայտնի է, VEGF գործոնը խթանում է նորաստեղծ անոթների պաթոլոգիական աճը, արյունազեղումը և արտանետումը ցանցաթաղանթի անոթներից:
Հակա-VEGF գործոնի ներածական կառավարումը կարող է արդյունավետ լինել DR- ի սկզբնական փուլերում և նվազեցնել մակուլային այտուցը կամ ցանցաթաղանթի նեվասկուլյացիան: Ներկայումս առկա են 4 հակա-VEGF միջոց ՝ pegaptamib նատրիում, ranibizumab, bevacizumab, aflibercept:
Ներկայումս վազոդիլատորներին առաջարկվում է օգտագործել տարբեր և զգուշությամբ: Դրական փորձ կա քսանտինոլ նիկոտինատի օգտագործման հետ `DR- ում հեմոռեոլոգիական խանգարումները շտկելու և նյարդա-անոթային ռեակցիաների normotonic և հիպերտոնիկ տեսակների նկատմամբ:
Միջոցները, որոնք ամրացնում են անոթային պատը, կանխելով դրա բարձր թափանցելիությունը, բավականին մեծ խումբ է DR- ի բուժման համար օգտագործվող դեղերի շարքում:
Այս խմբից օգտագործվել են ռուտինը և դրա ածանցյալները ՝ վիտամին E, ասկորբինաթթու և դոքսիում (կալցիումի դոբիլիլատ): Այս խմբի թմրամիջոցների երկարատև օգտագործմամբ (4-8 ամիս կամ ավելի), հեղինակները նշել են ցանցաթաղանթի արյունազեղումների մասնակի ռեզորսումը:
Էնդոթելիի և անոթային պատի նկուղային մեմբրանի վիճակի շտկումը, կարծես, ամենահեռանկարային ուղղություններից մեկն է ՝ DR- ի վաղ փուլերի բուժման և այս հիվանդության առաջընթացի կանխարգելման առումով:
Վերջին տարիներին շատ տեղեկություններ են հայտնվել DR- ի բուժման մեջ Sulodexide (Wessel Duet F, Alfa Wassermann) դեղամիջոցի օգտագործման մասին, որը բաղկացած է հեպարինի նման կոտորակից (80%) և դերմատին-սուլֆատից (20%):
DR- ով սուլոդեքսինը ունի բարդ ազդեցություն.
- արտասանված angioprotective - նկուղային մեմբրանի էլեկտրական լիցքի վերականգնում և անոթային պատի ամբողջականություն,
- հակաթրոմբոտիկ,
- ֆիբրինոլիտիկ,
- հակահիպերտոնիկ:
Վիրաբուժական մեթոդներ
Լազերային կոագուլյացիան ավելի քիչ տրավմատիկ և խիստ արդյունավետ ընթացակարգ է: Բժշկության զարգացման այս փուլում սա դիաբետիկ ռետինոպաթիայի տեսողության շտկման լավագույն տարբերակն է:
Ընթացակարգը իրականացվում է տեղական անզգայացնող դեղամիջոցի օգտագործմամբ `կաթիլների տեսքով, չի պահանջում խնամքով պատրաստում և երկար վերականգնման ժամանակահատված:
Ստանդարտ առաջարկությունները պահանջում են նախնական հետազոտություն, անհրաժեշտության դեպքում, բուժում անցկացնել ընթացակարգից հետո և միջամտությունից հետո հանգստի ժամանակահատված:
Ընթացակարգը տևում է մոտ կես ժամ, հիվանդը չի զգում ցավ և զգալի անհանգստություն: Այս դեպքում հիվանդի հոսպիտալացումը նույնիսկ պարտադիր չէ, քանի որ ընթացակարգը կատարվում է ամբուլատոր հիմունքներով:
Լազերային կոագուլյացիայի միակ թերությունը լավ մասնագետի որոնումն է և բժշկական հաստատությունների անբավարար սարքավորումը: Ամեն հիվանդանոց չունի այդպիսի սարքավորումներ, ուստի հեռավոր վայրերի բնակիչները ստիպված կլինեն լրացուցիչ հաշվի առնել ուղևորության արժեքը:
Որոշ դեպքերում լազերային կոագուլյացիայի արդյունավետությունը կարող է անբավարար լինել, ուստի օգտագործվում է այլընտրանքային մեթոդ ՝ վիրաբուժական գործողություն: Այն կոչվում է vitrectomy և իրականացվում է ընդհանուր անզգայացման պայմաններում:
Դրա էությունը վնասված ցանցաթաղանթային թաղանթների հեռացումն է, ամպամած ապակենման մարմինը և անոթների շտկումը: Վերականգնվում են նաև ցանցաթաղանթի բնականոն դիրքը հոնքերի ներսում և անոթային հաղորդակցության նորմալացումը:
Վերականգնման ժամանակահատվածը տևում է մի քանի շաբաթ և պահանջում է հետվիրահատական բուժում: Նրանք օգնում են թեթևացնել հնարավոր բորբոքումները, կանխել հետվիրահատական վարակների և բարդությունների զարգացումը:
Դիաբետիկ ռետինոպաթիայի համար տեսողության ճշգրտման համապատասխան ընթացակարգի ընտրությունն իրականացվում է ըստ հիվանդի անհատական բնութագրերի: հարկ է նշել, որ անհնար է հասնել ամբողջական բուժման, հետևաբար, նման միջամտությունները դանդաղեցնում են աչքի պաթոլոգիական գործընթացները:
Միգուցե մի քանի տարի անց հիվանդին նորից անհրաժեշտ կլինի նման միջամտություն, ուստի հաջող վիրահատությունից հետո ակնաբույժներին ուղևորությունները չեն հետաձգվում:
Կանխատեսում հիվանդների համար
Կյանքի տևողությունը և տեսողական ֆունկցիայի պահպանումը ուղղակիորեն կախված են աչքի վնասման աստիճանից, շաքարախտի տարիքից և տևողությունից: Բացակայության դեպքում ախտորոշելը շատ դժվար է, քանի որ պետք է հաշվի առնել հիվանդի անհատական ցուցանիշները:
Բացի այդ, դիաբետիկ ռետինոպաթիայի միջոցով այլ օրգանների և համակարգերի վնասը գնահատվում է ՝ օգտագործելով միջազգային տարբեր մեթոդներ: Միջին հաշվով, ռետինոպաթիայի զարգացումը տեղի է ունենում շաքարային դիաբետի որոշում կայացնելուց 10-15 տարի անց, և այս ընթացքում նույնպես անդառնալի հետևանքներ են առաջանում:
Սովորաբար, այս պայմանի բարդությունները կարելի է անվանել զուգահեռ հիվանդությունների և պաթոլոգիաների առկայություն: Շաքարախտը բացասաբար է անդրադառնում մարմնի բոլոր ներքին օրգանների և համակարգերի վրա, բայց տեսողական ֆունկցիան տառապում է առաջին հերթին:
Դիաբետիկ ռետինոպաթիան շաքարախտի ամենատարածված բարդությունն է: Նյութափոխանակության պրոցեսների փոփոխությունների ազդեցության տակ խոցվում է օքսիդային ապարատը մատակարարող անոթների գործառույթը, ինչը հանգեցնում է արյունազեղումների և աչքերի պաթոլոգիական գործընթացների:
Հիվանդությունը չի դրսևորվում վաղ փուլում, ուստի հիվանդների մեծ մասը բժշկի է դիմում արդեն անդառնալի գործընթացներով: Որպեսզի դա տեղի չունենա, ձեր տեսողությունը և ցանցաթաղանթը ստուգելու համար հարկավոր է պարբերաբար այցելել ակնաբույժ:
|




 Նախնական փուլերում դիաբետիկ ռետինոպաթիան ոչ մի կերպ չի դրսևորվում: Հիվանդը չի անհանգստանում: Այդ իսկ պատճառով, շաքարային դիաբետով հիվանդների համար, անկախ բողոքներից, այդքան կարևոր է կանոնավոր կերպով այցելել ակնաբույժ:
Նախնական փուլերում դիաբետիկ ռետինոպաթիան ոչ մի կերպ չի դրսևորվում: Հիվանդը չի անհանգստանում: Այդ իսկ պատճառով, շաքարային դիաբետով հիվանդների համար, անկախ բողոքներից, այդքան կարևոր է կանոնավոր կերպով այցելել ակնաբույժ: Դիաբետիկ ռետինոպաթիայի հիմնական բուժումը ցանցաթաղանթի լազերային կոագուլյացիան է: Այս ազդեցությունը ցանցաթաղանթի վրա լազերային ճառագայթով, որի արդյունքում այն կարծես զոդված է աչքի քորոիդին: Լազերային կոագուլյացիան թույլ է տալիս «անջատել» նորաստեղծ անոթները աշխատանքից, կանխել այտուցի և ցանցաթաղանթի ջոկատը և նվազեցնել դրա իշեմիան: Այն իրականացվում է պրոլիֆերատիվ և կանխարգելիչ ռետինոպաթիայի որոշ դեպքերով:
Դիաբետիկ ռետինոպաթիայի հիմնական բուժումը ցանցաթաղանթի լազերային կոագուլյացիան է: Այս ազդեցությունը ցանցաթաղանթի վրա լազերային ճառագայթով, որի արդյունքում այն կարծես զոդված է աչքի քորոիդին: Լազերային կոագուլյացիան թույլ է տալիս «անջատել» նորաստեղծ անոթները աշխատանքից, կանխել այտուցի և ցանցաթաղանթի ջոկատը և նվազեցնել դրա իշեմիան: Այն իրականացվում է պրոլիֆերատիվ և կանխարգելիչ ռետինոպաթիայի որոշ դեպքերով: