Տարբեր տեսակի շաքարախտի բուժում. Միջոցներ և մեթոդներ
Շաքարային դիաբետի բուժումը որոշակի բուժական պրոցեդուրաներ և դեղաբանական նյութեր են, որոնք ուղղված են հիվանդի մարմնում նյութափոխանակության պրոցեսների նորմալացմանը, արյան գլյուկոզի մակարդակի կայունացմանը, ինսուլինի անբավարարության աստիճանը և նվազագույնի հասցնել այս հիվանդության ախտանիշները:
Կախված շաքարախտի տեսակից, հիվանդության բուժման միջոցներն ընտրվում են անհատապես: Ինսուլինից կախված առաջին տիպի պաթոլոգիաներով, ամեն օր ինսուլինով ներարկումները ցուցադրվում են բոլոր հիվանդներին: 2-րդ տիպի շաքարախտով ախտանիշների ծանրությունը հաղթահարելու համար նշանակվում են շաքարավազի իջեցման դեղաբանական կամ ժողովրդական բուժման միջոցներ, չհրապարակված պաթոլոգիայի հազվագյուտ դեպքերում, բարեկեցության կայունացումը կարող է հասնել հիվանդի սննդակարգը կարգավորելու միջոցով: Ամեն դեպքում, շաքարախտի բուժումը բարդ գործընթաց է, որը պահանջում է կանոնավորություն և մշտական բժշկական հսկողություն:
Պաշտոնական բժշկության միջոցներն ու մեթոդները
Պաշտոնական բժշկությունը շաքարային դիաբետի բուժումը համարում է բարդ բուժական դեղամիջոց, որը անպայման պետք է լրացվի դիետիկ թերապիա և թերապիա `ակտիվ ֆիզիկական գործունեությամբ: Բոլոր բժշկական դեղատոմսերը ուշադիր պահելով ՝ հեշտ է հասնել հիվանդության լիարժեք փոխհատուցմանը, վերացնել ախտանշանները և ամբողջական հարմարավետությունը առօրյա կյանքում:
Բուժման համար դեղեր
Յուրաքանչյուր դեպքում շաքարախտի համար թմրամիջոցների բուժումը որոշվում է, առաջին հերթին, պաթոլոգիայի տեսակից, դրա փուլից եւ բարդությունների եւ միաժամանակյա հիվանդությունների առկայությունից:
Շաքարային դիաբետի առաջին տիպը ինսուլինից կախված է, դրա դրսևորումը հաճախ պատահում է երիտասարդ տարիքում, և հիվանդը ստիպված կլինի օգտագործել իր ամբողջ կյանքի ընթացքում ինսուլինի ներարկումներ ՝ հորմոնի պատշաճ մակարդակը պահպանելու համար, որն իր մարմնում արտադրվում է սահմանափակ քանակությամբ: 1-ին տիպի շաքարախտի համար նախատեսված այլ դեղամիջոցների շարքում սովորական են թմրամիջոցների այնպիսի խմբերը, որոնք լավ փոխազդում են ինսուլինի հետ:
Երկրորդ տեսակի շաքարախտով, որը հայտնի է որպես «մեծահասակ շաքարախտ», մարմնի սեփական ինսուլինը դադարում է ճիշտ աշխատել: Որոշակի ժամանակահատվածում այն շարունակում է արտադրվել նորմալ քանակությամբ, բայց բջիջները դադարում են ընկալել այն, այնուհետև աստիճանաբար կրճատվում է դրա չափաբաժինը: Արյան գլյուկոզի նորմալ մակարդակը պահպանելու համար հիվանդներին խորհուրդ է տրվում օգտագործել հատուկ մշակված շաքարազերծող դեղեր: Դրանց գործողությունը կարող է ուղղված լինել ինչպես ենթաստամոքսային գեղձի ֆունկցիոնալության խթանմանը (սուլֆիլիլյուրայի, կավի, ինկերտինների պատրաստուկներ), այնպես էլ մարմնում առաջացած ինսուլինի դիմադրությունը ճնշելու համար (մարմինում առաջացած ինսուլինի դիմադրությունը) (պատրաստում են մետֆորմինի, տիազոլինեդիոնի):
Ստորև բերված են դեղաբանական դեղամիջոցների օրինակներ, որոնք առավել հաճախ օգտագործվում են ժամանակակից բժշկության մեջ `շաքարախտի ինսուլինի դիմադրությունը և արյան շաքարի մակարդակը կարգավորելու համար, ինչպես նաև տարբեր տեսակի շաքարախտի համար օգտագործվող ինսուլինի փոխարինիչներ:
| Դեղերի անուն | Դեղագործական խումբ | Դեղաբանական գործողություն | Օգտագործման ցուցումներ |
|---|---|---|---|
| Գլյուկոֆագ | Հորմոնները, դրանց անալոգները և հակա-հորմոնալ դեղամիջոցները: Բերանի հակադիաբետիկ դեղեր | Բերանի հիպոգլիկեմիկ դեղամիջոց: Դեղամիջոցի կազմը ներառում է ակտիվ բաղադրիչ `մետֆորմին, որն ունի արտահայտված հիպոգլիկեմիկ ազդեցություն, որը զարգանում է միայն հիպերգլիկեմիայի դեպքում:Հիպերգլիկեմիայի ունեցող հիվանդների մոտ դեղը նվազեցնում է պլազմային գլյուկոզի նախնական մակարդակը, ինչպես նաև գլյուկոզայի մակարդակը կերակուրից հետո: | Դեղը օգտագործվում է II տիպի շաքարախտով հիվանդների բուժման համար, որոնցում դիետիկ թերապիան չի տալիս ցանկալի ազդեցություն: Դեղը սահմանվում է որպես մենաթերապիա, ինչպես նաև `բանավոր հիպոգլիկեմիկ գործակալների կամ ինսուլինի հետ համատեղ: Այն կարող է նշանակվել 10 տարեկանից բարձր երեխաների համար, որպես մենաթերապիա կամ այլ բանավոր հիպոգլիկեմիկ գործակալների կամ ինսուլինի հետ համատեղ: |
| Դիանորմետ | Բերանի հիպոգլիկեմիկ միջոցներ, բացառությամբ ինսուլինի: Բիգուանիդս | Բիգուանիդային ածանցյալների խմբի հակադիաբետիկ դեղամիջոց, որը նվազեցնում է գլյուկոզի կոնցենտրացիան արյան պլազմայում ինչպես դատարկ ստամոքսի վրա, այնպես էլ ուտելուց հետո: Այն չի խթանում ինսուլինի սեկրեցումը և չի առաջացնում այս մեխանիզմով միջնորդավորված հիպոգլիկեմիկ ազդեցություն: | II տիպի շաքարային դիաբետ դիետայի և վարժությունների ռեժիմի բացակայության դեպքում, հատկապես հիվանդների մոտ, որոնք ունեն մեծ մարմնի քաշ: Որպես մենաթերապիա կամ որպես մեծահասակների բուժման այլ բանավոր հիպոգլիկեմիկ դեղամիջոցների կամ ինսուլինի հետ համակցված թերապիայի մաս, որպես մենաթերապիա կամ 10 տարի հետո երեխաների համար ինսուլինով համակցված թերապիայի մաս: Նվազեցնում է շաքարախտի բարդությունները II տիպի շաքարախտով և ավելաքաշ ունեցող մեծահասակների մոտ, ովքեր օգտագործել են մետֆորմինը: |
| Դիֆորմին | Հորմոնները, դրանց անալոգները և հակա-հորմոնալ դեղամիջոցները: Բերանի հակադիաբետիկ դեղեր | Այն ունի հիպոգլիկեմիկ ազդեցություն ՝ առանց հիպոգլիկեմիայի պատճառ դառնալու: Դրա գործողությունը տարբերվում է սուլֆիլիլյուրայի պատրաստուկներից, քանի որ դեղամիջոցը չի խթանում ինսուլինի սեկրեցումը, և, հետևաբար, առողջ հիվանդների մոտ չի առաջացնում հիպոգլիկեմիա: Diaformin- ը մեծացնում է ծայրամասային ընկալիչների զգայունությունը ինսուլինի գործողությունների նկատմամբ և հանգեցնում է գլյուկոզի բջջային օգտագործման բարձրացման: Ազդում է լյարդի բջիջներում գլյուկոնեոգենեզի գործընթացը: Դեղը նվազեցնում է ածխաջրերի կլանման ինտենսիվությունը աղեստամոքսային տրակտի մեջ: | Դիետիկ թերապիայի ցածր արդյունավետության դեպքում մեծահասակների մոտ ոչ ինսուլին կախված (երկրորդ) տիպի շաքարախտը: Սա հատկապես ճիշտ է այն հիվանդների համար, ովքեր գեր են: Այն օգտագործվում է ինսուլինի հետ համատեղ `ինսուլինից կախված (առաջին տիպի) շաքարախտի համար, հատկապես հիվանդի մոտ ծանր ճարպակալման դեպքերի դեպքում, ինչը բնութագրվում է ինսուլինի պատրաստուկներին երկրորդական դիմադրության առկայությամբ: |
| Մետֆոգամմա | Բերանի հիպոգլիկեմիկ միջոցներ, բացառությամբ ինսուլինի | Բիգուանիդների խմբից բերանի հիպոգլիկեմիկ դեղամիջոց: Այն խանգարում է լյարդի մեջ գլյուկոնեոգենեզին, նվազեցնում է ստամոքս-աղիքային տրակտից գլյուկոզայի կլանումը, մեծացնում է ծայրամասային գլյուկոզի օգտագործումը, ինչպես նաև հյուսվածքների զգայունությունը ինսուլինի նկատմամբ: Այն չի ազդում ենթաստամոքսային գեղձի բետա բջիջների կողմից ինսուլինի արտադրության վրա: | II տիպի շաքարախտը (ոչ ինսուլինի կախվածությունը) մեծահասակների մոտ `սննդակարգի արդյունավետության բացակայության պայմաններում (հատկապես ճարպակալում ունեցող հիվանդների դեպքում). Որպես մենաթերապիա կամ որպես 10-ից հետո տարիքի մեծահասակների և երեխաների բուժման համար այլ բանավոր հիպոգլիկեմիկ դեղերի կամ ինսուլինի հետ համակցված թերապիայի մաս: |
| Սիոֆոր | Հորմոնները, դրանց անալոգները և հակա-հորմոնալ դեղամիջոցները: Բերանի հակադիաբետիկ դեղեր | Բիգուանիդների խմբի հիպոգլիկեմիկ գործակալ: Հակադեաբետիկ ազդեցությունը պայմանավորված է ստամոքս-աղիքային տրակտից գլյուկոզի կլանման խանգարմամբ, ծայրամասային հյուսվածքների նկատմամբ ինսուլինի նկատմամբ զգայունության բարձրացման և գլյուկոգենեզի խանգարմամբ: Այն դրականորեն է ազդում լիպիդային նյութափոխանակության վրա (հիպոլիպիդեմիկ ազդեցություն գործադրելով) և կոագուլյացիայի համակարգի վրա (գործադրելով ֆիբրինոլիտիկ ազդեցություն): | II տիպի շաքարային դիաբետ (ոչ ինսուլին կախված), հատկապես ճարպակալման հետ միասին: |
| Ֆարմասուլին | Հորմոնները, դրանց անալոգները և հակա-հորմոնալ դեղամիջոցները: Ենթաստամոքսային գեղձի վրա հիմնված հորմոնալ դեղամիջոցներ և սինթետիկ հիպոգլիկեմիկ դեղեր: Ինսուլինի խմբի դեղամիջոցները: Կարճ գործող ինսուլիններ | Հիպոգլիկեմիկ ազդեցություն ունեցող դեղամիջոց: Պարունակում է ինսուլին, որը կարգավորում է գլյուկոզի նյութափոխանակությունը: Բացի այդ, այն ազդում է հյուսվածքներում գործող մի շարք հակաքաբաբոլիկ պրոցեսների վրա: | Այն օգտագործվում է շաքարախտի բուժման համար, անհրաժեշտության դեպքում, ինսուլինը `պլազմային գլյուկոզի մակարդակի նորմալ մակարդակի պահպանման համար: Ինսուլին կախված (տիպ 1) շաքարախտի, ինչպես նաև հղիության ընթացքում շաքարախտով հիվանդ կանանց բուժման համար նախնական արդյունավետ բուժում: Այն օգտագործվում է ինչպես առաջին տիպի պաթոլոգիայի, այնպես էլ երկրորդի հիվանդների բուժման համար, դիետայի և բերանի հիպոգլիկեմիկ գործակալների անբավարար արդյունավետության դեպքում: |
| Հումորոգրական | Հորմոնները, դրանց անալոգները և հակա-հորմոնալ դեղամիջոցները: Ենթաստամոքսային գեղձի վրա հիմնված հորմոնալ դեղամիջոցներ և սինթետիկ հիպոգլիկեմիկ դեղեր: Ինսուլինի խմբի դեղամիջոցները: Կարճ գործող ինսուլիններ: | Այն մարդու ինսուլինի անալոգն է, դրանից տարբերվում է պրոլինի և լեյնինի ամինաթթուների մնացորդների հակադարձ հաջորդականությամբ `ինսուլինի B- շղթայի 28 և 29 դիրքերում: | Ինսուլին կախված (տիպ 1) շաքարային դիաբետ. Անհանդուրժողականություն այլ ինսուլինային պատրաստուկների նկատմամբ, հետտրպրեդիալ հիպերգլիկեմիա (արյան շաքարի ավելացում), որը հնարավոր չէ շտկել ինսուլինի այլ պատրաստուկներով, սուր ենթամաշկային ինսուլինի դիմադրությամբ (արագացված տեղական ինսուլինի քայքայմամբ): Ոչ ինսուլինից կախված (տիպ 2) շաքարային դիաբետ. Բերանի հակաբիոտիկ դեղամիջոցներին դիմադրություն ցույց տալու դեպքում (ինսուլինի այլ պատրաստուկների թույլ կլանումը, չկարգավորվող հետպրոպիալ հիպերգլիկեմիան), միմյանց հետ գործողությունների ընթացքում (բարդացնելով շաքարախտի ընթացքը) հիվանդությունները: |
| Լանթուս | Հորմոնները, դրանց անալոգները և հակա-հորմոնալ դեղամիջոցները: Ենթաստամոքսային գեղձի վրա հիմնված հորմոնալ դեղամիջոցներ և սինթետիկ հիպոգլիկեմիկ դեղեր: Ինսուլինի խմբի դեղամիջոցները: Երկար գործող insulins. | Հիպոգլիկեմիկ ինսուլինի պատրաստում: Պարունակում է ինսուլին գլարգին `մարդու ինսուլինի անալոգ, որը չեզոք միջավայրում ցածր լուծելիություն ունի: | Այն օգտագործվում է ավելի քան 6 տարեկան մեծահասակների և երեխաների բուժման համար, որոնք տառապում են ինսուլինից կախված (տիպ 1) շաքարախտից: |
| Մանինիլ | Հորմոնները, դրանց անալոգները և հակա-հորմոնալ դեղամիջոցները: Բերանի հակադիաբետիկ դեղեր: | Խթանում է ինսուլինի սեկրեցումը Langerhans- ի ենթաստամոքսային գեղձի ենթաստամոքսային գեղձի β-բջիջների միջոցով: Β- բջիջների պատասխանի ծանրությունը ուղղակիորեն համաչափ է արյան մեջ գլյուկոզայի կոնցենտրացիայի և նրանց շրջապատող միջավայրում: | Օգտագործվում է 2-րդ տիպի շաքարախտի համար (ոչ ինսուլինից կախված): Դրա նպատակը ցույց է տրված, եթե ֆիզիկական ակտիվության բարձրացումը, մարմնի քաշի շտկումը նվազման ուղղությամբ, խիստ սննդակարգային կանոնները, չունեն հիպոգլիկեմիկ ազդեցություն, կայունացնելով արյան գլյուկոզի մակարդակը ֆիզիոլոգիական արժեքների մեջ: |
Stողունային բջիջներ
Ժամանակակից բժշկության նորարարական տեխնիկան `աուտոլոգիական բնույթի ցողունային բջիջներ օգտագործող շաքարային դիաբետով բուժումն է: Ինքնագիտակցությունը բացատրվում է հիվանդի մարմնում բջիջների ծագմամբ: Տեխնիկան ի վիճակի է հաղթահարել պաթոլոգիայի նախնական պատճառը, նվազեցնել հիպերգլիկեմիան և վերացնել այն հրահրող բարդությունները: Տեխնիկան գործում է նաև հիպոգլիկեմիայի հաղթահարման ուղղությամբ, ինչը հանգեցնում է կոմայի կամ ցնցումների, որի դեպքում անհապաղ բժշկական օգնության բացակայությունը երբեմն նույնիսկ հանգեցնում է հիվանդների մահվան:
Stemողունային բջիջների թերապիայի տեխնիկան ներառում է դրանց ներդրումը կաթետերի միջոցով ենթաստամոքսային գեղձի զարկերակի մեջ: Եթե կատետրացումը հնարավոր չէ, ցողունային բջիջները կարող են իրականացվել ներերակային:
Բուժման առաջին փուլում ոսկրածուծը վերցվում է հոդի ոսկորից տեղական անզգայացման տակ `օգտագործելով բարակ ասեղ: Ամբողջ գործընթացը տևում է մինչև կես ժամ, և այնուհետև հիվանդը վերադառնում է իր սովորական կյանքին:
Լաբորատոր պայմաններում ցողունային բջիջները սկսում են արդյունահանվել հիվանդի ոսկրածուծից, ստուգել դրանց որակը և հաշվել համապատասխանների քանակը: Հարմար ցողունային բջիջները կարող են վերածվել մարմնի ցանկացած տեսակի բջիջի և վերականգնել նրանց, ովքեր ինչ-ինչ պատճառներով պակասում են: Այսպիսով, շաքարային դիաբետով ցողունային բջիջները կարող են փոխարինել ենթաստամոքսային գեղձի բետա բջիջները:
Ընթացակարգի վերջին փուլում ցողունային բջիջները փոխպատվաստվում են ենթաստամոքսային գեղձի զարկերակային գոտում ՝ օգտագործելով կաթետեր: Տեղական անզգայացման տակ գտնվող կաթետը մտցվում է femoral զարկերակի մեջ և, օգտագործելով ռենտգենյան ճառագայթներ, տեղափոխվում է ենթաստամոքսային գեղձի զարկերակ, որտեղ սկսվում է ցողունային բջիջների իմպլանտացիա:
Իմպլանտացիայի ամբողջ ընթացակարգը սովորաբար տևում է մոտ մեկուկես ժամ: Ավարտելուց հետո հիվանդը մնում է կլինիկայում մի քանի ժամ: Բժիշկներն այս ժամանակահատվածում ստուգում են կաթետերի տեղադրումից հետո զարկերակների բուժման գործընթացը: Եթե հիվանդը չի կարող օգտագործել կաթետեր, օրինակ, երիկամային պաթոլոգիաներով, ապա վերը նշված բոլորը կատարվում են ներերակային կառավարման միջոցով: Դիաբետիկ ծայրամասային նյարդաբանության դեպքում ներքնային ցողունային բջիջները ներարկվում են հիվանդների մոտ `ոտքերի մկանների ներգանգային ներարկումով:
Կարևոր է հասկանալ, որ մեծահասակ ցողունային բջիջները չեն կարող հանդիսանալ հիվանդության պանիրա: Մեծ դժվարությամբ նման մանիպուլյացիայի թերապևտիկ ազդեցությունը գնահատելը շատ դժվար է: Երբեմն բարելավումները շատ արագ են գալիս, երբեմն դրանք գրեթե անտեսանելի են: Հետևաբար ցողունային բջիջներով շաքարախտով բուժելու տեխնիկան դեռ համարվում է փորձնական և պահանջում է մշտական ուսումնասիրություն:
Stողունային բջիջների թերապիան այժմ իրականացվում է հիվանդանոցներում Ամերիկայում, Իսրայելում, Գերմանիայում, Թուրքիայում, Չեխիայում, ինչպես նաև Ռուսաստանում և Ուկրաինայում:
Լազերային թերապիա որպես բուժում
Լազերային թերապիան համարվում է շաքարային դիաբետի բուժման նոր մեթոդներից մեկը, որն օգնում է էապես իջեցնել արյան գլյուկոզի մակարդակը և վերացնել պաթոլոգիայի արտահայտված կլինիկական նշանները: Մեթոդի արդյունավետությունը գործնականում հաստատվում է մեծ քանակությամբ դիաբետիկների բուժմամբ `նրա օգնությամբ:
Լազերային թերապիա իրականացնելու համար անհրաժեշտ է օգտագործել հատուկ քվանտային սարք, որը լազերային ճառագայթով ինտենսիվ ազդեցություն է թողնում մարդու մարմնի կենսաբանական ակտիվ գոտիների վրա: Քվանտային թերապիան բարելավում է արյան շրջանառությունը, ուժեղացնում իմունային համակարգի ֆունկցիոնալությունը, արագացնում հյուսվածքների վերածնում, ազատում ցավը և նվազեցնում բորբոքային գործընթացը: Լազերային թերապիայի առանձնահատկությունն այն է, որ կարող է գործել հիվանդության անմիջական պատճառի վրա և ոչ միայն պայքարել դրա ախտանիշների դեմ, ինչպես, օրինակ, շաքարախտի համար դեղաբանական գործակալների մեծ մասը:
Որպեսզի կարողանանք ակտիվորեն ազդել բոլոր տուժած տարածքներում, քվանտային ապարատում տրամադրվում են տարբեր թեթև և էլեկտրամագնիսական վարդակներ.
- իմպուլսային ինֆրակարմիր LED ճառագայթման համար,
- ստեղծել կայուն մագնիսական դաշտ,
- իմպուլսային լազերային ճառագայթման համար,
- pulsating կարմիր լույսի համար:
Պուլսային լազերային ճառագայթումը շաքարախտով բուժական ազդեցություն ունենալու համար կարող է ներթափանցել 13-15 սանտիմետր խորություն հյուսվածքների մեջ ՝ հզորորեն ազդելով տարբեր օրգանների բջջային կառուցվածքի վրա, ապահովելով արյան հոսքը և բարելավելով թաղանթային նյութափոխանակության գործընթացները:
Շաքարախտի համար լազերային թերապիայի օգտագործումը կարող է զգալի բարելավել հիվանդի կլինիկական պատկերը: Ավելին, նախքան բուժման այս մեթոդը օգտագործելը, միշտ անհրաժեշտ է իրականացնել նախապատրաստական ընթացակարգեր, ներառյալ ախտորոշման հետևյալ տեսակները.
- փորձաքննություն և լաբորատոր թեստեր `հիվանդի շաքարային դիաբետի ծանրությունն ու տեսակը, ինչպես նաև ներքին օրգանների և համակարգերի ուղեկցող վնասվածքները որոշելու համար, ինչը օգնում է ձևավորել թերապիայի համապատասխան կուրս:
- գլիկեմիայի մակարդակի որոշումը համապատասխան ինսուլինային թերապիայի ընտրության համար:
Դիաբետիկ ketoacidosis- ի ախտանիշների բացակայության դեպքում հիվանդին նշանակվում է բուժման անհատական ծրագիր, որը ներառում է այնպիսի գործողություններ, ինչպիսիք են.
- մագնիսական ինֆրակարմիր լազերային թերապիա ՝ պաթոլոգիայի մեղմ ձևերի համար,
- մագնիսական ինֆրակարմիր լազերային թերապիա `բժշկական պրոցեդուրաների հետ համատեղ` էիթիոլոգիական գործոններից `ցիտոմեգալովիրուսներից, հերպեսի վարակներից, քլամիդիայից և այլ բաներից ազատվելու համար` շաքարախտի չափավոր ձևերով
- մագնիսական ինֆրակարմիր լազերային թերապիա `բարդությունների թերապիայի (պանկրեատիտ, գաստրոդոդենիտ, անոթային պաթոլոգիաներ և այլ) թերապիայի հետ միասին` հիվանդության ծանր ձևերով:
Երբ վերլուծում է ենթաստամոքսային գեղձի ֆունկցիայի վրա լազերային թերապիայի ազդեցությունը, սահմանվել է ինսուլինի կոնցենտրացիայի զգալի աճ, պայմանով, որ ենթաստամոքսային գեղձը գոնե նվազագույն կերպով գործում է ինքնուրույն: Առավելագույն ազդեցություն ստանալու համար բուժումը պետք է իրականացվի պաթոլոգիայի վաղ փուլերում, երբ քրոնիկ բարձր արյան շաքարը դեռ չի հասցրել անդառնալի փոփոխություններ առաջացնել ամբողջ օրգանիզմի առողջության մեջ:
Ծոմապահության բուժում
Այլընտրանքային բժշկությունը կարծում է, որ շաքարախտը բուժելը միանգամայն հնարավոր է, ի տարբերություն էնդոկրինոլոգների, ովքեր այս մոտեցումը համարում են կեղծ գիտական: Սովամահության մասնագետները պնդում են, որ միայն տիպի 1 շաքարախտը կարելի է համարել տեխնիկայի օգտագործման բացարձակ հակացուցում, իսկ երկրորդ տիպի պաթոլոգիայի հիվանդները որոշ դեպքերում կարող են վերացնել ախտանիշները `հրաժարվելով սնունդից: Ավելին, այս առումով միայն երկար և միջին տևողությամբ ծոմ պահելը կարող է կարևոր դեր ունենալ, բայց կարճ երկօրյա եռօրյա պահքը որևէ արդյունքի չի բերի:
Դիաբետի դեպքում սովածություն կիրառելը պետք է չափազանց զգույշ լինի: Այստեղ հիմնական դերը կխաղա նախապատրաստական ժամանակահատվածի ընթացքում, որի ընթացքում հիվանդը սովորում է հետևել դիետային և իրականացնել հատուկ մաքրման ընթացակարգեր: Լավագույնն է սովածել մասնագիտացված բժշկական հաստատությունում ՝ որակավորված մասնագետների հսկողության ներքո: Նաև շատ կարևոր է սովից ճիշտ դուրս գալը, այնուհետև պահպանելով սահմանված դիետան վերականգնման ողջ ժամանակահատվածում:
Ծոմապահության շրջանում հիվանդի մարմնում նորմալանում է նյութափոխանակությունը, նվազում է լյարդի և ենթաստամոքսային գեղձի գերբնակվածությունը: Այս գործընթացները դրականորեն ազդում են շաքարախտի ընթացքի վրա: Մարմնի մեջ այլ համակարգերի գործառույթը նույնպես նորմալացվում է, պաթոլոգիաները, որոնցում հաճախ հրահրում են շաքարախտի դրսևորումը:
Հետևաբար, սովամահության մասնագետները խորհուրդ են տալիս օգտագործել այս տեխնիկան `2-րդ տիպի շաքարախտի վաղ ձևերի համար` բարելավելու հիվանդի բարեկեցությունը և նույնիսկ ամբողջությամբ վերացնել հիվանդության պատճառը:
Հիրուդոթերապիա բուժման մեջ
Հիրուդոթերապիան կամ տզրուկներով բուժումը դարեր շարունակ չի կորցնում իր արդիականությունը: Դա պայմանավորված է այդպիսի բուժման բարդ ազդեցությամբ հիվանդի մարմնի վրա, ներառյալ իմունային մեխանիզմների տեղական ակտիվացումը, երակային արյան հոսքի արագացումը, ազդեցությունը հատուկ ազդեցության ենթարկված օրգանի էներգետիկ կենտրոնների վրա և լորձի հակաթրոմբոտիկ ազդեցությունը:
Վերոնշյալ բոլոր ազդեցությունները շատ կարևոր են շաքարախտի բուժման գործընթացում, քանի որ դրա ցանկացած բարդություն կապված է անոթային անոթային պրոցեսների, աթերոսկլերոզի և շրջանառության հետ կապված խնդիրների հետ: Արդեն իսկ առաջին անգամ հիրուդոթերապիայի կիրառմամբ, դիաբետիկ հիվանդները հաճախ նկատում են իրենց առողջության բարելավում, և դասընթացային թերապիան բնութագրվում է շաքարախտի կլինիկական պատկերի այնպիսի դրական փոփոխություններով, ինչպիսիք են.
- ճնշման նորմալացում
- խոլեստերինի իջեցում
- անոթային մաքրում աթերոսկլերոտիկ դրսևորումներից,
- տրոֆիկ խափանումների կրճատում, հյուսվածքների սնուցում վերականգնում,
- անոթային էնցեֆալոպաթիայի բնորոշ ախտանիշների վերացում:
Այնուամենայնիվ, հարկ է հիշել, որ շաքարախտի համար հիրուդոթերապիան կարող է օգտագործվել միայն որպես համալիր բուժման լրացուցիչ տեխնիկա: Կեղևները տեղադրվում են մարմնի կողմից մի քանի հիմնական կետերում քննարկվող պաթոլոգիայի դեպքում.
- 11-րդ և 12-րդ կրծքային vertebrae- ի միջև ողնաշարի առանցքի շրջանում, 12-րդ ողնաշարի և 1-ին lumbar vertebrae- ի միջև և լրացուցիչ կետերում, որոնք տեղակայված են 3-4 սանտիմետրով նշվածի ձախ և աջ կողմում:
- xiphoid կրծքային պրոցեսի շրջանում և առաջին կետից ցածր 3-4 սանտիմետրով,
- լյարդի շրջանում `կրծքավանդակի ստորին աջ եզրին,
- գագաթին coccyx- ի և սուրբոնի վերին մասում:
Դիաբետով դիաբետով բուժումը հիիրուդոթերապիայի հետ սովորաբար տևում է 10-15 անգամ `3 օրվա ընթացքում 1 ընթացակարգի հաճախականությամբ: Մարմնի յուրաքանչյուր կետի համար պահանջվում է 3 տզրուկ:
Բուսական բուժում
Չնայած այն հանգամանքին, որ ժամանակակից պայմաններում բժիշկները չեն կարողանում լիովին բուժել շաքարախտը, ավանդական բուժիչները օգնում են իրենց հետևորդներին մեղմել այս պաթոլոգիայի ախտանիշները `բուսական բնական պատրաստուկների և ներարկումների օգնությամբ: Այնուամենայնիվ, նախքան ավանդական բաղադրատոմսերով շաքարախտի բուժվելը, այս հնարավորության մասին ավելի լավ է խորհրդակցել ձեր բժշկի հետ:
Շաքարախտի համար հանրաճանաչ բաղադրատոմսերի շարքում վաղուց հայտնի է դեղաբույսերի, հատապտուղների և սերմերի հետևյալ հավաքածուն.
- Սերմնացանի կտավատի սերմերի 2 մաս,
- Ընդհանուր ճարմանդի տերևների 1 մաս,
- Գիհի հատապտուղների 2 մաս,
- 4 մասի հապալասի տերևներ:
Բոլոր բաղադրիչները մանրակրկիտ խառնվում են, որից հետո այս խառնուրդի 2 ճաշի գդալ վերցվում և լցվում է 400 միլիլիտր եռացող ջրով: Բաղադրությունը դրվում է փոքր կրակի վրա և եփվում 5 րոպե: Շոգից ևս 30 րոպե հեռացնելուց հետո ինֆուզիոն պնդում, ֆիլտրացվում և վերցվում է օրվա ընթացքում 3 անգամ 15 րոպե ուտելուց առաջ:
Պրոֆեսոր Իվանչենկոյի կանաչ եռյակը նույնպես հայտնի է շաքարախտի դեմ: Այն արդյունավետորեն բուժում է ոչ միայն ախտանիշները, այլև կայունացնում է հիվանդությունը առաջացնող գործընթացները: Այն բաղկացած է tansy ծաղիկներից (1 գրամ), մեխակ փոշուց (0,5 գրամ) և wormwood խոտից (200-300 միլիգրամ): Բաղադրիչները խառնվում են, այդպիսի խառնուրդի մի ճաշի գդալ ուղղակիորեն գդալով լցվում ջրով սենյակային ջերմաստիճանում: Սա միանգամյա խառնուրդ է, որը դուք պետք է խմեք բուժման առաջին օրը ուտելուց կես ժամ առաջ, երկրորդ օրը այն արդեն օգտագործվում է օրական երկու անգամ, իսկ 3-7 օրերին, դեղամիջոցը խմում է սնունդից առաջ `օրը 3 անգամ: Մեկ շաբաթ օգտագործելուց հետո, եռյակը անհրաժեշտ կլինի օգտագործել շաբաթական մեկ անգամ մեկ տարվա ընթացքում: Այնուամենայնիվ, եռամսյակային թերապիայի մեկ ամիս անց անհրաժեշտ է վերահսկել արյան շաքարի մակարդակը և համոզվել, որ բուժումն արդյունավետ է: Անհրաժեշտ է նաև հիշել, որ մեխակը կարող է բարձրացնել արյան ճնշումը, ուստի հիպերտոնիայի համար դրա օգտագործումը պետք է համաձայնեցվի հաճախող բժշկի հետ:
Նաև շաքարավազի իջեցման համար օգտագործվում է երիտասարդ թեփուկի տերևները, ավելացվում են ապուր, աղցան և աղացած միս: Եթե տերևները երիտասարդ չեն, ապա դրանք ներծծվում են աղած ջրի մեջ, մինչև դառնություն դուրս գա: Դուք կարող եք ուտել թեփի տերևները նրանց մաքուր տեսքով `օրական 150-200 գրամ:
Այլ ժողովրդական միջոցներ
Շաքարի մակարդակը իջեցնելու համար օգտագործվում է բեյ տերև: Միևնույն ժամանակ, 10 դափնու տերևները բավարար կլինեն 2 լիտր հեղուկի համար: Թռուցիկներով հեղուկը պետք է եփվի, որից հետո պնդի 14 օր մութ տեղում, այնուհետև ֆիլտրացվի և պահվի սառնարանում: Անհրաժեշտ է դատարկ ստամոքսի վրա տաք դափնու արգանակ խմել ½ բաժակի չափով, արյան շաքարի մակարդակով մինչև 10 մմոլ մեկ լիտր, կամ ամբողջ բաժակի չափով `շաքարի ցուցիչներով ավելի քան 10 մմոլ մեկ լիտր: Դուք չեք կարող օգտագործել մեկից ավելի բաժակ դեղամիջոցի մեկ քայլով:
Դափնու decoction- ով բուժման ընթացքը 3 ամիս է, որի ընթացքում անհրաժեշտ է մշտապես վերահսկել գլյուկոզի ցուցանիշները և դրանցից կախված `կախված թուրմի քանակությունից: Բացի շաքարավազի իջեցման գործառույթից, արգանակը նաև հնարավորություն ունի մարմնից հեռացնել աղի ավանդները և վնասակար նյութերը: Դեղամիջոցի կանոնավոր օգտագործումը նվազեցնում է քրտինքը, բարելավում է շաքարախտով հիվանդների տրամադրությունն ու ընդհանուր բարեկեցությունը:
Շաքարային դիաբետով խմորի սոդա օգտագործող թերապիան չեզոքացնում է բազմաթիվ վնասակար նյութեր տարբեր օրգաններում և համակարգերում: Սոդան կարող է օգտագործվել բանավոր նոսրացված ջրով կամ դրա պատրաստուկների ներերակային ընդունմամբ:
Շաքարային դիաբետի դեպքում նատրիումի կարբոնատը կամ սոդան լավ մաքրում է աղիքները, ինչը օգնում է պաթոլոգիայի գործողության ընթացքում տուժած լյարդին: 7.4 միավորից բարձր մարմնում թթվայնության ցուցանիշներով, սոդա թերապիան առավել ողջունելի կլինի, քանի որ նյութը արդյունավետորեն նվազեցնում է թթվայնությունը և պաշտպանում է մանրէներից: Դուք կարող եք խմել սոդա լուծույթ ինչպես հիվանդության կանխարգելման համար, այնպես էլ դրա բուժման գործընթացում: Միևնույն ժամանակ, խմորի սոդան միաժամանակ աջակցում է իմունային համակարգին, վերացնում ստամոքսի տհաճությունը:
Շաքարախտի համար մեկ այլ հանրաճանաչ այլընտրանքային բուժում է դարչինը: Շաքարավազի կրճատումը պայմանավորված է այս համեմունքի մեջ կալցիումի, հանքանյութերի, մանգանի, վիտամինների, խոլինի, երկաթի, պանտոտենաթթվի և պիրիդոքսինի պարունակությամբ: Բուժման ընթացքում դարչինի հիմնական առավելությունների շարքում կարելի է առանձնացնել հետևյալ հատկությունները.
- Այն արագորեն մեծացնում է ածխաջրերի նյութափոխանակությունը, ինչը հանգեցնում է հիվանդի արյան մեջ գլյուկոզի ինքնակարգավորմանը:
- Այն ունի էֆեկտ, որը նման է օրգանիզմում ինսուլինի ազդեցությանը, պայմանավորված է կենսաակտիվ նյութերի բաղադրության մեջ `բնական ինսուլինի փոխարինիչներ:
- Սնունդից հետո նվազեցնում է արյան շաքարի աճը, որպեսզի այդպիսով կարողանաք զբաղվել լուծով, ինչպես նաև բարձրացնում է ինսուլինի զգայունությունը:
- Գործում է որպես բնական հակաօքսիդիչ, նվազեցնում է քաշը նրանց մեջ, ովքեր տառապում են դրա շաքարախտով, զգայունացնում է ինսուլինը:
- Այն ի վիճակի է փոխել ինսուլինի ազդանշանային գործունեությունը `դրա կազմի մեջ կենսաբանական ֆլավոնոիդների առկայության պատճառով, ինչը հանգեցնում է շաքարախտով հիվանդ ունեցող արյան գլյուկոզի նվազմանը:
Նաև դարչինի ինֆուզիոններն ունեն հակաբորբոքային, հակաթթվային, ամուր ազդեցություն, դրանք նորմալացնում են մարսողական համակարգը, բուժում են կանանց, սնկային ինֆեկցիաները և այլն: Արյան մեջ դարչինը կարող է նոսրացնել այն և խթանել առողջ շրջանառությունը: Դարչինի շաքարի իջեցման ազդեցությունը նկատելի կլինի օրեկան 2 գրամից արտադրանքը օգտագործելիս: Համեմունքի կանոնավոր օգտագործումը հիվանդին կապահովի գլյուկոզայի ինդեքս, որը մոտ է ֆիզիոլոգիական նորմին:
Խորհուրդ է տրվում դարչին օգտագործել շաքարային դիաբետի մեջ `կեֆիրի հետ համատեղ, ինչը չի վնասում սրտանոթային համակարգին և մարմնի վրա ունի շատ դրական ազդեցություն ՝ ուժեղացնելով այս համեմունքի ազդեցությունը:
Վաղ բուժում
Շաքարային դիաբետը `մարդու առողջության և առողջության վրա զգույշ ուշադրություն դարձնելով, կարող է ճանաչվել ամենավաղ փուլերում, երբ արյան շաքարի մակարդակը մոտենում է 6 մմոլ մեկ լիտրին: Շատ հաճախ հրահրող պաթոլոգիական գործոնները հիվանդի ամբողջականությունն ու նստակյաց ապրելակերպն են: Եթե հաշվի առնեք այդպիսի առանձնահատկությունները և հայտնաբերեք շաքարախտի նշանները վաղ փուլերում, ապա շատ ավելի հեշտ կլինի բուժել ախտանիշները և նույնիսկ հիվանդության պատճառը: Այնուամենայնիվ, հիվանդության ցանկացած բուժում պետք է իրականացվի խստորեն էնդոկրինոլոգի հսկողության ներքո `յուրաքանչյուր հիվանդի համար անհատական սխեմայի համաձայն: Antանկացած հակաբիոտիկ թերապիայի հիմնական տարրը միշտ պատշաճ սնունդը է:
Շաքարային դիաբետի վաղ բուժումը սովորաբար ուղեկցվում է ածխաջրածնային սննդակարգով: Բոլոր սպառված սննդամթերքի մեջ ածխաջրերի քանակը պետք է ուշադիր հաշվարկվի, որպեսզի չանցնի մասնագետների թույլատրված ամենօրյա նպաստը: Միևնույն ժամանակ, դուք չեք կարող ուտել կեքս, շաքար, սմբուկ, կարտոֆիլ, քաղցր մրգեր, ապխտած միս, պահածոյացված սնունդ, թթու, կծու և ալկոհոլ: Տապակած օգտագործմամբ խոհարարությունը արգելված է, ինչպես նաև ծխելը:
Դիաբետիկների դիետան պետք է լինի ցածր յուղայնությամբ միս, չորացրած մրգեր, չմշակված մրգեր և ցիտրուսային մրգեր, շագանակագույն բրինձ, վարսակի ալյուր, հնդկաձավար, կորեկ, մարգարիտ գարի, սև և կարմիր հաղարջ, լոռամիրգ, ազնվամորի, հապալաս, հացահատիկ:Որպես այս հիվանդության ըմպելիք ՝ դիետան ներառում է սեղանի ջուր, կեֆիր, անուշահոտ կոմպոտ, սև կամ կանաչ թեյ, հատապտղի մրգահյութ, ֆերմենտացված հացաթխման կաթ, պղպեղ, հանքային ջուր: Ընդունելի է օգտագործել կաթնաշոռ, ձվի սպիտակուցներ, ձիթապտղի և կտավատի յուղ, բնական մածուն:
Սննդամթերքը, որն ունի բարձր գլիկեմիկ ինդեքս, որը ցույց է տալիս, թե որ արտադրանքի ածխաջրերը կլանվեն մարմնում, ամբողջովին բացառված է հիվանդի սննդակարգից: Արգելված սննդամթերքները, որոնք ունեն բարձր գլիկեմիկ ինդեքս, ներառում են ամսաթվերը, գարեջուրը, սպիտակ հացը և դրանից բխում, շվեդիա, գազար, շոկոլադ, սեմալա:
Վաղ փուլում արդյունավետ շաքարախտի բուժման համար կարևոր է չանտեսել կենսունակ ֆիզիկական գործունեությունը: Ֆիզիկական գործունեության շնորհիվ մկանային հյուսվածքն ինտենսիվորեն կլանելու է շաքարը, նվազեցնելով նրա արյան հաշվարկը, հիվանդը նորմալացնում է հոգեբուժական ֆոնը, սրտի մկանները ուժեղանում են, քաշը և արյան ճնշումը կայունանում են, նյութափոխանակության պրոցեսները վերադառնում են նորմալ, և բջջային զգայունությունը բարձրացնում է ինսուլինի ազդեցությունը: Ֆիզիկական վարժությունները յուրաքանչյուր դեպքում պետք է ընտրվեն բժշկի կողմից, այնուամենայնիվ, գոյություն ունեն բեռների ունիվերսալ տեսակներ, որոնք նախատեսված են կատարելու ինտենսիվության միջին և թեթև ձևերով: Դիաբետիկներից ոչ մեկը հակացուցված չէ լողի, քայլելու կամ հեծանվավազքում: Դասընթացների կանոնավորությունը պետք է լինի կայուն `հիվանդը պետք է շաբաթական առնվազն 3 անգամ ներգրավվի: Դասերի մեկնարկի ժամանակ ավելի լավ է մարմինը ծանրաբեռնված չլինել և սահմանափակվել ցանկացած գործունեության 15 րոպեով ՝ աստիճանաբար ավելացնելով ժամանակը:
Պարբերաբար վարժությամբ, ինսուլին ընդունող մարդիկ պետք է վերահսկեն դրա մակարդակը, քանի որ ֆիզիկական ակտիվությունը հաճախ թույլ է տալիս նվազեցնել օգտագործված հորմոնի դեղաչափը:
Որոշ փորձագետներ կարծում են, որ 2-րդ տիպի շաքարախտի վաղ փուլերը `լավ սննդակարգով և անհրաժեշտ ֆիզիկական գործունեությամբ, կարող են լիովին բուժվել: Սա հակասական կարծիք է, բայց բարելավումը անպայման կգա, և հետագայում հիվանդին խորհուրդ է տրվում մշտապես վերահսկել գլյուկոզի մակարդակը `օգտագործելով դյուրակիր գլյուկոմետր:
Ոտքի վնասում
Դիաբետիկ ոտնաթաթի համախտանիշը ստորին վերջույթների հեռավոր մասերի նեյրոտրոֆիկ և միկրոշրջանառական խանգարում է, որոնք հրահրում են փափուկ հյուսվածքների և մաշկի ամբողջականությունների, ինչպես նաև օստեոարթուլային վնասվածքների խոցային նեկրոզային պրոցեսներ: Դիաբետիկ ոտքի պատճառով ոտքերի վնասվածքները տեղի են ունենում դիաբետիկների մոտ `հիվանդության դրսևորումից 15-20 տարի անց: Սովորաբար տառապում է հիվանդների մոտ 10% -ը, ևս 40% -ը վտանգված է նման պաթոլոգիայի զարգացման համար: 90% դեպքերում դիաբետիկ ոտքը տեղի է ունենում պաթոլոգիայի երկրորդ տիպի հիվանդների մոտ:
Ստորին վերջույթների դիաբետիկ ախտահարումների բուժման հիմնական մոտեցումները ներառում են մարմնում արյան ճնշման և ածխաջրածնային նյութափոխանակության կարգավորումը, ազդակիր ոտքի վրա բեռի նվազեցումը, վերքերի տեղական բուժումը, դեղաբանական դեղամիջոցներով համակարգային բուժումը և, եթե վերը նշված բոլորը անարդյունավետ են, վիրահատություն: Առաջին տեսակի պաթոլոգիայի միջոցով հիվանդի մարմնում գլիկեմիան օպտիմալացնելու համար ճշգրտվում է ինսուլինի օգտագործված դոզան: Երկրորդ տիպի շաքարախտի դեպքում խորհուրդ է տրվում բուժումը փոխարինել ինսուլինային թերապիայի դեղերով: Pressureնշման նորմալացումը հնարավոր է հասնել բետա-բլոկլերների, ACE ինհիբիտատորների, diuretics- ի և կալցիումի անտագոնիստների միջոցով:
Դիաբետիկ ոտնաթաթի բորբոքային-նեկրոտիկ վնասվածքներով պահանջվում է բեռնաթափել վերջույթը ՝ սահմանափակելով դրա շարժումը և օգտագործելով հենակները, օրթոպեդիկ սարքավորումները, հատուկ կոշիկները կամ միջնորակները: Խոցային արատների համար համակարգվածորեն պահանջվում է վերքը բուժել նեկրոզային հյուսվածքից հանելով, կիրառել հակաբակտերիալ կամ հակասեպտիկ սալիկներ, վերքը շրջապատել հիպերկերատոզով եղջերաթաղանթներից, եղջերաթաղանթներից և տարածքից, որպեսզի տուժած տարածքում ծանրաբեռնվածությունը նվազեցնի:
Դիաբետիկ ոտնաթաթի համախտանիշի համար հակաբիոտիկ թերապիան իրականացվում է ազդեցության լայն հակամանրէային սպեկտրով դեղամիջոցներով: Դրանց զուգահեռ օգտագործվում են հակասպազմոդներ, ինֆուզիոն լուծույթներ, հորթի շիճուկի հեմոդիալիզատ, ալիպոիկ թթու: Կոնսերվատիվ բուժման արդյունավետության բացակայության դեպքում շատ ծանր դեպքերում օգտագործվում է դիաբետիկ ոտնաթաթի վիրահատություն: Պաթոլոգիայի իշեմիկ ձևով օգտագործվում են էնդովասկուլյար դիլատացիա, թրոմբոէմբոլեկտոմիա, ծայրամասային զարկերակների ստենտավորում, ոտքերի երակների զարկերակացում, պոպլիտալ-ոտքով շրջանցիկ պատվաստում և այլ տեխնիկա: Խոշոր թերությունների պլաստիկ փակման համար կատարվում է աուտոդերմոպլաստիկա: Երբեմն գուցե անհրաժեշտ լինի խորը թարախակույտի և ֆլեգոնի ջրահեռացում անցկացնել: Գանգրենայի կամ օստեոմիելիտի դեպքում կարող է անհրաժեշտ լինել ոտնաթաթի կամ ոտքերի ամպուտացիա կամ արտազատում:
Էթոլոգիական դասակարգում
- T1DM - 1 տիպի շաքարախտ, կամ ինսուլինից կախված: Այս տեսակի հիվանդությունը տառապում է հիմնականում 30 տարեկանից ցածր երիտասարդների վրա: Հիմնական ախտանշանները `անընդհատ ծարավ, ավելորդ ախորժակ, ավելացել է միզացում, քաշի կորուստ: Հիվանդությունը հարուցվում է ածխաջրածին նյութափոխանակության անսարքության պատճառով, որը պայմանավորված է ենթաստամոքսային գեղձում բետա բջիջների ոչնչացմամբ: Վերջինս ի վիճակի չէ ինսուլին արտադրել: Նրա բջիջների ոչնչացումը կարող է հանգեցնել կոմայի և մահվան:
1-ին տիպի շաքարախտը ներառում է աուտոիմուն և LADA շաքարախտ: - T2DM - տիպի 2 շաքարախտ, կամ ոչ ինսուլինից կախված: Հիմնականում տարեցները և նրանք, ովքեր գենետիկ նախասիրություն ունեն հիվանդությանը, հիվանդանում են: Մարմնի մեջ ինսուլինը արտադրվում է անբավարար քանակությամբ, միայն եթե հետևում եք առօրյային և սնունդը, պահպանեք ակտիվ կենսակերպ, հնարավոր է պահպանել նորմալ շաքարի մակարդակը: Հիվանդները կարող են տառապել ճարպակալումից, հիպերտոնիկ հիվանդությունից և հիպերկալեմիայից: Հաճախ նրանք զարգացնում են սրտանոթային հիվանդություն, երիկամների աշխատանքը խանգարում է:
- Գեստացիոն շաքարախտ կամ հղիության շաքարախտ, առանձնանում է առանձին խմբում այն փաստի պատճառով, որ հղիությունը հիվանդություն չէ, այլ բնական վիճակ է: Շաքարախտի այս ձևը դրսևորվում է հղիության ընթացքում և գրեթե բոլոր դեպքերում անհետանում է դրանից հետո: Գիտնականները այս տեսակն անվանում են սիմպտոմատիկ և խոսում են հիվանդության և հղիության հստակ պատճառահետևանքային կապի մասին: Նման շաքարախտը մեծացնում է պտղի մահվան կամ բնածին արատների ռիսկը, ինչպես նաև կնոջ մոտ ծննդաբերությունից 5-10 տարի հետո շաքարախտի զարգացման հնարավորությունը:
- Շաքարախտի այլ ձևեր: Ավելի ու ավելի հաճախ արձանագրվել են դեպքեր, երբ շաքարային դիաբետի տեսակը որոշված չէ, հետևաբար, ԱՀԿ շաքարախտի դեմ պայքարի փորձագիտական հանձնաժողովի անդամները առաջարկում են նոր վերնագիր մտցնել «Շաքարախտի անորոշ տեսակը» դասակարգմանը, որը հետազոտողները կարծում են, որ կարող են էապես արագացնել հիվանդության համար արդյունավետ բուժման որոնումը:
Բացի վերը նշվածից, կան էնդոկրինոպաթիաների, վարակների, գենետիկ գործոնի կամ ենթաստամոքսային գեղձի ոչնչացման հետևանքով շաքարախտի բազմաթիվ տեսակներ: Հիվանդության այս ձևերը դասակարգվում են առանձին:
- Բետա բջիջների ֆունկցիայի գենետիկական թերությունները կապված են որոշակի գեների աննորմալության հետ: Սա կարող է լինել գլյուկոկինազի գենի մուտացիա, ինսուլինի խթանող գործոնի գեն, միտոքոնդրիալ գեն: Այս տեսակի շաքարախտը կարող է առաջանալ T2DM- ի կլինիկական պատկերում, մինչդեռ մարմնում աննորմալ ինսուլինները «աշխատում են», որոնք ունեն ընդամենը 5-10% կենսաբանական ակտիվություն:
- Ինսուլինի գործողության գենետիկական փոփոխությունները զարգանում են գենետիկական խանգարումների դեպքերում, որոնք առաջանում են ինսուլինի ծայրամասային գործողության պատճառով, որն էլ իր հերթին պայմանավորված է ինսուլինի ընկալիչի գենի մուտացիայով: Թերությունների օրինակներ են ՝ Leprechaunism (Donohue համախտանիշ) և Rabson-Mendenhall սինդրոմը, որոնք ամրագրված են միայն երեխայի մարմնում, ինչպես նաև անզգայունություն (դիմադրություն) A տիպի ինսուլինի և լիպոատրոֆիկ շաքարախտի նկատմամբ:
- Ենթաստամոքսային գեղձի էկզոկրին մասի հիվանդությունները (պանկրեատիտ, նորագոյացություն, հեմոքրոմատոզ և այլոց) տեղի են ունենում ենթաստամոքսային գեղձի մեծ մասի պաթոլոգիական ռեակցիայի շղթայում ներգրավմամբ, մինչդեռ օրգանիզմի էնդոկրին ֆունկցիան արժեզրկվում է, և բետա-բջջային սեկրեցների գործառույթը հայտնաբերվում է անբավարար:
- Էնդոկրինոպատիաներ - էնդոկրին հիվանդություններ հակատանկային գործողությամբ. Ակրոմեգալիա, գլյուկագոն (գլյուկագոն արտադրող ենթաստամոքսային գեղձի ուռուցք), հիպերտիրեոզ և այլոց:
Առողջապահության համաշխարհային կազմակերպության ներկայիս ուսումնասիրությունները բացառել են դիաբետի այն տեսակը, որը կապված է թերսնման հետ, որը ներկա էր 1985-ի դասակարգման մեջ: Անկախ կենտրոնների վերջին փորձագիտական ակնարկները ցույց են տվել, որ նման որոշումը կողմնակալ է, քանի որ անբավարար սնունդը, օրինակ, սպիտակուցների պակասը, ազդում է ածխաջրածին նյութափոխանակության վիճակի վրա, ինչը կարող է առաջացնել շաքարախտ:
Դասակարգումը ըստ բարդությունների տեսակի
- Անոթային վնաս: Շաքարախտի մեջ միկրո և մակրոանգիոպաթիան ազդում է արյան անոթների վրա, դրանք դառնում են փխրուն: Հիվանդության այս ձևով հնարավոր է արյունազեղումներ, թրոմբոզներ և նույնիսկ աթերոսկլերոզ:
- Նյարդային վնաս: Դիաբետիկ պոլինեվրոպաթիան բացասաբար է անդրադառնում ջերմաստիճանի նկատմամբ զգայունության վրա: Այրումը, փխրունությունը, թմրությունը պոլինեվրոպաթիայի ակնհայտ նշաններ են: Հատկապես հուզմունքները տեղի են ունենում գիշերը: Հիվանդության բնութագրերի շնորհիվ այս ձևի կրիչները հաճախ ստանում են տարբեր վնասվածքներ:
- Տեսողության պարտություն: Շաքարախտով առաջանում է օֆտալմոպաթիա, ինչը վնասակար ազդեցություն է ունենում տեսողության վրա: Շաքարային դիաբետի ֆոնին զարգանում է կատարակտը, աճում է գարի, որը հազիվ թե լուծարվի:
- Դիաբետիկ ոտքի համախտանիշ: Հիվանդությունը դրսևորվում է փորոքի վերքերի, ոտքի ոսկորների և հոդերի ցավերի տեսքով: Նման գործընթացները տեղի են ունենում արյան անոթների, նյարդերի և փափուկ հյուսվածքների սննդի խանգարման պատճառով:
Դիաբետի համար ծանրության դասակարգում
- Բուժում թեթև ձև տիպ 2 շաքարախտը պահանջվում է վաղ փուլերում, երբ հիվանդները զգում են չոր բերանը, մկանների թուլություն: Միևնույն ժամանակ, նրանք պահպանում են աշխատանքի սովորական ունակությունը: Նման դեպքերում ինսուլինի բուժումը չի պահանջվում:
- Շաքարախտով չափավոր խստություն կա խորը նյութափոխանակության խանգարում: Անձը համակարգվածորեն պահանջում է ինսուլինի ներդրում կամ հիպոգլիկեմիկ դեղամիջոցների օգտագործում, միակ միջոցը, որով հիվանդը ի վիճակի է կլանել սնունդը ՝ իր ֆիզիոլոգիական կարիքների համաձայն:
- Ծանր ձև հիվանդության ընթացքը պահանջում է ամեն օր ինսուլինի կառավարում, քանի որ ածխաջրերը գրեթե ամբողջությամբ արտազատվում են մեզի մեջ: Պատշաճ և զգույշ բուժմամբ ՝ լուրջ հիվանդությունը կարող է վերածվել չափավոր ձևի:
Շաքարախտի բուժման ժամանակակից մեթոդներն ու միջոցները
Ռուսաստանը, ինչպես վերը նշվեց, չորրորդ տեղում է շաքարախտով տառապողների թվով: Պաշտոնապես գրանցված է շաքարային դիաբետի երեք միլիոն ռուս կրիչ: Նրանց հիմնական մասը ախտորոշվել է 2-րդ տիպի շաքարախտով: Երկու անգամ Ռուսաստանում շատ մարդիկ գտնվում են նախաքաղցկեղային վիճակում, այսինքն ՝ նրանք դեռ չեն ախտորոշվել հիվանդությամբ, բայց նրանց արյան մեջ շաքարի մակարդակը պարբերաբար բարձր է:
Զարգացած երկրներում առողջության բյուջեի 10-15% -ը հատկացվում է շաքարախտի խնամքին: Ըստ շաքարախտի միջազգային ֆեդերացիայի կանխատեսումների ՝ 2025 թվականին շաքարախտի բուժման և կանխարգելման ծախսերը կկազմեն մոտ 303 միլիարդ դոլար: Ռուսաստանի Դաշնությունում հատկացվում է առողջության ընդհանուր բյուջեի մոտ 15% -ը ՝ տարեկան տարեկան մոտ 300 միլիոն ռուբլի: Արժե նշել, որ գումարի 80% -ը ծախսվում է հիվանդության հետևանքով առաջացող բարդությունների դեմ պայքարի համար:
Այսօր մարդկությունը տարբեր ձևերով պայքարում է շաքարախտի դեմ, մենք նրանց ավելի մանրամասն կդիտարկենք:
Դիետան որպես բուժման մեթոդ
Դիետան շաքարախտի համար հիմնականում ենթադրում է խիստ սահմանափակում ալկոհոլ օգտագործելու մեջ: Անհրաժեշտ է նաև օգտագործել քաղցրացուցիչներ:Ինտերնետը լի է շաքարախտի ցուցակներով, բայց դրանք ինքներդ չպետք է սահմանեք: Անհրաժեշտ է խորհրդակցել բժշկի հետ, ով կկազմի թերապևտիկ սնուցում և մանրամասնորեն բացատրելու դրա սկզբունքները:
Շաքարի իջեցնող նյութեր
Այս դեղերը կոչվում են հակաբիոտիկ: Նման դեղամիջոցները նախատեսված են արյան մեջ շաքարի մակարդակի պահպանման համար այն մարդկանց համար, որոնց մարմնում ինսուլինը արտադրվում է ինքնուրույն, բայց անբավարար քանակությամբ: Սովորաբար, նման դեղամիջոցները օգտագործվում են դիետայի և ֆիզիկական գործունեության հետ միասին: Բուժումը սկսելուց առաջ անհրաժեշտ է խորհրդատվություն մասնագետների հետ, ինչպիսիք են սննդաբանը և էնդոկրինոլոգը:
Ինսուլինի բուժում
Ինսուլինը սովորաբար սահմանվում է հիպոգլիկեմիկ գործակալների հետ միասին: Բուժման այս մեթոդի օգտագործման ցուցիչներն են քաշի կորուստը, ketosis- ը, նախաիրաբուժական բուժումը, ինչպես նաև 2-րդ տիպի շաքարախտ ունեցող հիվանդների ցանկացած բարդություն: Ինսուլինային թերապիայի համար կան նաև սահմանափակող գործոններ: Դրանք ներառում են հղիություն և լակտացիա, հեմոռագիկ հիվանդություններ, պրեկոմա, կոմա:
Արյան շաքարի չափում
Շիճուկի գլյուկոզի մակարդակի մշտական մոնիտորինգի միջոցով հնարավոր է նախազգուշացնել ինքներդ ձեզ հիվանդության հենց վաղ փուլերում և կանխել դրա զարգացումը: Պարբերաբար մոնիտորինգը `օրվա ընթացքում մի քանի անգամ արյան շաքարի չափում, կօգնի բժշկին և հիվանդին արդյունավետ բուժում անցկացնել: Բժիշկը պետք է սահմանի գլյուկոզայի մակարդակի սահմանը, բայց դուք պետք է կենտրոնանաք միջին թվերի վրա `ուտելուց առաջ և դատարկ ստամոքսի վրա` ոչ ավելի, քան 6 մմոլ / լ, ուտելուց հետո (2 ժամ հետո) - ոչ ավելի, քան 8 մմոլ / լ:
Հիվանդության ամենատարածված ձևերի շարքում կարելի է առանձնացնել տիպի 1 և տիպ 2 շաքարախտը: Նրանց բուժումն ունի որոշ առանձնահատկություններ: Այս մասին մենք դեռ կխոսենք:
1-ին տիպի շաքարախտի բուժում
Ամբողջ կյանքի ընթացքում այս տիպի շաքարախտի տերերին անհրաժեշտ է ինսուլինային թերապիա: Այս դեպքում, իհարկե, անընդհատ վերահսկեք արյան մեջ գլյուկոզայի մակարդակը և պահպանեք ակտիվ կենսակերպ: Անհրաժեշտ է նաև էնդոկրինոլոգի կողմից կանոնավոր մոնիտորինգ: Հիվանդությունից ամբողջությամբ ազատվելու համար հնարավոր է ենթաստամոքսային գեղձի և կղզու բջիջների փոխպատվաստում: Բայց չպետք է մոռանանք, որ այս մեթոդը ցավոտ է և թանկ: Բացի այդ, փոխպատվաստումից հետո անհրաժեշտ է իմունոսպրեսիվ միջոցներ:
Դիետան նշանակվում է բոլոր դիաբետիկների համար, բայց դա չի նշանակում ազատվել համեղ և սիրված սնունդից: Անբուժելի ճարպերը պետք է բացառվեն: Սպիտակուցներով սնունդը պետք է լինի բոլոր կալորիաների ամենօրյա նորմայի առնվազն 20% -ը, 30% -ը պետք է հաշվարկվի ճարպերով, իսկ ամենամեծ մասը բաժին է ընկնում ածխաջրերին ՝ 50%: Սահմանափակեք ձեր ալկոհոլի ընդունումը և հաշվարկեք ձեր ամենօրյա կալորիականությունը:
2-րդ տիպի շաքարախտ
Միջազգային պրակտիկայում օգտագործվում են 2-րդ տիպի շաքարախտի վերահսկման մի քանի մակարդակ ՝ ցածր ածխաջրային դիետա, վարժությունների համալիրներ, դեղամիջոցներ և հորմոնալ ներարկումներ: Դիետան օգնում է շաքարի մակարդակը նորմալ վերադարձնել: Զորավարժությունները կարող են հեռացնել ավելցուկային ածխաջրերը արյունից: Եվ հիվանդության բարդ ընթացքի դեպքում նախատեսված է ինչպես դեղահատեր, այնպես էլ ինսուլին:
Անհրաժեշտ է սննդի մեջ ներառել մեծ թվով միկրոէլեմենտներ և վիտամիններ, ինչպես նաև նվազեցնել աղի ընդունումը: Ֆիզիկական գործողություններից ողջունվում է լողը, արշավը, հեծանվավազքը: Ֆիզիկական դաստիարակության էֆեկտը ժամանակավոր է, այնպես որ դուք պետք է անընդհատ հետևեք ռեժիմին:
Կան նաև բուժման այլ մեթոդներ, որոնց թվում կան ժողովրդական միջոցներ կամ բժշկության այլընտրանքային մեթոդներ: Այնուամենայնիվ, դրանք օգտագործելիս ավելի լավ է խորհրդակցել մասնագետի հետ: Հիվանդության տեսակը ախտորոշելու համար միայն մասնագետը կարող է անցնել հետազոտություն և նշանակել հատուկ դեղեր:
Ինչպես պարզեցինք, շաքարախտը լուրջ հիվանդություն է, որը կարող է հանգեցնել լուրջ բարդությունների:Վստահ լինելու համար, որ նույնիսկ արտակարգ իրավիճակներում դուք կունենաք մեկը, ով դիմի և որտեղ օգնություն փնտրի, պետք է մտածեք բժշկական օգնության ծառայություններ մատուցող ընկերության հետ պայմանագիր կնքելու մասին: Այս դեպքում միշտ կարող եք ապավինել որակյալ շտապ բժշկական օգնությանը:
Ինսուլինային սովորական թերապիա
Ինսուլինի սովորական թերապիա (ICU) նրանք պրակտիկայում լայնորեն կիրառվող բուժման ռեժիմ են անվանում, որն ապահովում է ինսուլինի օրական 1-2 ներարկում `գործողության միջին տևողությամբ, որպես այդպիսին կամ նույն ներարկիչում արագ գործող գործող ինսուլինի ավելի փոքր դոզան ավելացնելով: Եթե նպատակը հիպերգլիկեմիայի աստիճանի իջեցումն է, ապա առաջնայինը տրվում է սովորական ինսուլինային թերապիա, քանի որ դա նվազագույնի է հասցնում ներարկումների քանակը մեկ օրում և հիպոգլիկեմիայի ռիսկը:
Ոչ ինսուլինից կախված շաքարախտով հիվանդների մեծ մասը (ՆԱՐՖ), ովքեր սուր հիվանդություններ չունեն, անվտանգ է այդպիսի բուժում նշանակել հիվանդանոցից դուրս ՝ ենթարկվելով հիվանդների վերապատրաստման և մշտական բժշկական հսկողության:
Ինսուլին կախված շաքարային դիաբետով հիվանդները (ISDM)սովորաբար սկսում են բուժվել հիվանդանոցում: Ինսուլինային թերապիայի համարժեք ռեժիմ ընտրելիս անհրաժեշտ է զգույշ մոնիտորինգ, և նախքան հիվանդը դուրս է գրվում տանը բուժման համար, և ինքը `հիվանդը, և նրանք, ովքեր նրան հոգ են տանում, պետք է մանրամասն բացատրեն բոլոր բուժական միջոցառումների կարևորությունը և սովորեցնեն նրանց բոլոր տեխնիկան: Տնային բուժման սկզբնական փուլում հաճախ անհրաժեշտ է խնամատար քրոջ օգնությունը:
Մեկ դեղաչափի ռեժիմ
Ինսուլինային թերապիա հիվանդներ NIDDM- ով սովորաբար սկսվում է ինսուլինի մեկ ենթամաշկային ներարկումով `օրվա ընթացքում նախաճաշից 30-60 րոպե առաջ գործողության միջին տևողությամբ: Ինչպես երեխաների, այնպես էլ մեծահասակների համար, անվտանգ նախնական ամենօրյա դեղաչափը շատ դեպքերում կազմում է 0.2-0.5 լ / կգ:
NIDDM- ով և ճարպակալմամբ հիվանդները սովորաբար նշանակվում են ավելի մեծ չափաբաժիններով ՝ հաշվի առնելով նրանց հաճախ ինսուլինի դիմադրությունը:
Մեծահասակները, որպես կանոն, նախապես սահմանվում են 10-25 միավորի մեկ ենթամաշկային ներարկում, իսկ մի քանի օր անց ՝ հիմնվելով ծոմի պլազմային գլյուկոզի մակարդակի և ուտելուց 1-2 ժամ հետո, սխեման փոփոխվում է: Միջին տևողությամբ ինսուլինի չափաբաժինը սովորաբար ավելանում է ոչ ավելի, քան 5-10 միավորով: Եվս մի քանի օր անց գլյուկոզայի մակարդակը կրկին ու կրկին ստուգվում է, անհրաժեշտության դեպքում, սխեման փոխվում է:
Նախաճաշից հետո հիպերգլիկեմիան նվազեցնելու համար ձեզ հարկավոր է փոքր քանակությամբ արագ գործող ինսուլին (սովորաբար սկզբում ոչ ավելի, քան 5 միավոր, որին հաջորդում է, անհրաժեշտության դեպքում, 2-5 միավորների ավելացում), ավելացված է առավոտյան ներարկումին:
Բժիշկներից շատերը խուսափում են NIDDM ունեցող հիվանդների համար երկկողմանի ռեժիմ նշանակել, քանի դեռ միջին գործող գործող ինսուլինի որոշակի առավելագույն առավոտյան դոզան (օրինակ, 50 IU) չի դադարում ապահովել անհրաժեշտ սահմաններ պլազմային գլյուկոզի մակարդակի ամենօրյա տատանումների համար:
Կրկնակի դոզայի ռեժիմ
NIDDM- ով հիվանդների մեծ մասի բուժման ժամանակ օգտագործվում է ներարկման մեկ միասնական ռեժիմ: Այնուամենայնիվ, ծանր ծոմ պահող հիպերգլիկեմիայի դեպքում միջին գործող ինսուլինի ընդհանուր 35 օրվա չափաբաժնի մանրացումը (35-50 միավոր) - նախաճաշից առաջ դոզայի 2/3-ը և երկրորդ ներարկման 1/3- ը `ճաշից առաջ 30-60 րոպե առաջ - կարող են էապես բարելավել գլիկեմիան: Այնուամենայնիվ, երեկոյան միջին տևողությամբ ինսուլին ընդունելը մեծացնում է գիշերային հիպոգլիկեմիայի ռիսկը: Հետևաբար, երկկողմանի ռեժիմով հիվանդները, որպես կանոն, պետք է մի քիչ ուտեն քնելուց առաջ: Եթե միջին գործող ինսուլինի երեկոյան դոզան ապահովում է, որ ծոմապահության գլիկեմիան պահվում է ցանկալի սահմաններում, բայց ընթրիքից հետո պլազմային գլյուկոզի մակարդակը դեռ ավելորդ է, արագ գործող գործող ինսուլինի փոքր չափաբաժինները ավելացվում են երեկոյան ներարկումին:
Ինսուլինով պայմանավորված շաքարային դիաբետով ինսուլինային թերապիայի սխեման
Ինդուլինային թերապիա `IDDM- ով հիվանդների համար - Սա միջին տևողությամբ ինսուլինների խառնուրդի օգտագործումն է և արագ գործել `օրվա ընթացքում երկու ներարկումների ռեժիմով: Նախ, հիվանդանոցային պայմաններում, ընտրվում են յուրաքանչյուր տեսակի ինսուլինի չափաբաժինները: Դրանք մեծապես տարբերվում են ՝ կախված հիվանդի վիճակից, և ստորև տրված ինսուլինի առաջին չափաբաժինը չի տարածվում դիաբետիկ ketoacidosis ախտանիշներով հիվանդների համար:
Ինսուլինի նախնական դեղաչափերը զուտ անհատական են, տարբեր իրավիճակների համար դրանց արժեքները տրված են ստորև: Նախնական դոզան ընտրելուց հետո այն ճշգրտվում է ըստ ինսուլինի չափի, տեսակների և դրա օգտագործման ժամանակի, կանոնավոր մոնիտորինգի արդյունքների հիման վրա: պլազմային գլյուկոզի մակարդակ: Վերջինս որոշվում է յուրաքանչյուր կերակուրից առաջ, քնելուց առաջ և առավոտյան 2-ից 4-ը ընկած ժամանակահատվածում, իսկ հետո `ամեն օր,« կարգաբերեք »ինսուլինի չափաբաժինը, որպեսզի պահպանվի պլազմային գլյուկոզի մակարդակը նախքան կերակուրը 80-150 մգ% -ի սահմաններում: Ամեն անգամ ինսուլինի չափաբաժնի բարձրացումը, որպես կանոն, չպետք է գերազանցի 10% -ը, ազդեցությունը գնահատվում է երեք օրվա ընթացքում, և միայն դրանից հետո նորից ավելանում է դոզան: Հիպոգլիկեմիայի սպառնալիքով դուք պետք է ավելի արագ կարգաբերեք սովորական ինսուլինի չափաբաժինը: Պետք է հիշել, որ բուժումը սկսելուց հետո IDDM- ի ծանրությունը կարող է փոխվել:
Ինսուլինային թերապիա երեխաների մոտ
Հիմնական բացառությունը այն կանոնից, որ բուժման սկզբում IDDM- ով բոլոր հիվանդները պահանջում են մեկ օրից ավելի ինսուլինի ներարկում: IDDM- ի վաղ փուլում դիտարկման ենթակա երեխաներ, ովքեր ունեն չափավոր հիպերգլիկեմիա, առանց ketonuria կամ acidosis: Որոշ մանկաբույժներ նախընտրում են սկսել գործողության միջին տևողությամբ միայն ինսուլինի մեկ ենթամաշկային ներարկումով `0,3-0,5 լ / կգ չափաբաժնի չափով, քանի որ շատ դեպքերում դա բավարար է գոնե մի որոշ ժամանակ պլազմային գլյուկոզի մակարդակի ամենօրյա տատանումները պահպանելու համար: Հակառակ դեպքում, ինսուլինի դոզանների «ճշգրտումը» և գլիկեմիայի որոշումը իրականացվում են, ինչպես վերը նկարագրված է:
Հիպերգլիկեմիայի և ketonuria ունեցող երեխաների բուժում, բայց առանց acidosis կամ ջրազրկում սկսեք 0,5-0,7 լ / կգ միջին գործող ինսուլինի կիրառմամբ, այնուհետև ավելացվում է հասարակ ինսուլինի 0,1 լ / կգ ենթամաշկային ներարկումներ յուրաքանչյուր 4-6 ժամվա ընթացքում: Մոնիտորինգը պլազմային գլյուկոզի, բուժման նպատակների և դոզանների ճշգրտման վրա: ինսուլինը մնում է նույնը, ինչ վերը նկարագրված է:
Եթե մի քանի օրվա ընթացքում հիվանդի նյութափոխանակության կարգավիճակը չի փոխվում, ապա նրանք անցնում են բուժման երկակի ներարկման ռեժիմին `օգտագործելով ինսուլինի միջին և արագ գործող գործողությունների խառնուրդ, որը կիրառվում է նախաճաշից առաջ և ընթրիք: Նախկինում հաստատված ընդհանուր օրական դոզան ինսուլինը մանրացված է `օգտագործելով դրա 2/3-ը նախաճաշից առաջ և ընթրիքից առաջ 1/3-ը, և այդ դեղաչափերից յուրաքանչյուրի 1/3-ը պետք է լինի արագ գործող ինսուլին: Այնուհետև ինսուլինի չափաբաժիններն ընտրվում են այնպես, որ պլազմային գլյուկոզի մակարդակը պահպանվի 80-ից 150 մգ% -ից առաջ, որոշ մանկաբույժներ փորձում են գլիցեմիան պահել ավելի նեղ սահմաններում `80-ից 120 մգ% -ով, բայց ամեն դեպքում հիմնական խնդիրն է մնում վերացնել-հիպոգլիկեմիան: . (Իհարկե, սա չի վերաբերում այն դեպքերի, երբ հիվանդը ունենում է միջքաղաքային վարակ և հիպերգլիկեմիայի հանկարծակի կտրուկ աճ է տեղի ունենում, ուղեկցվում է ketonuria- ով):
Կետոասիդոզ
Մեծահասակները `նախկինում չպարզված IDDM- ով ամենից հաճախ խորհրդակցեք բժշկի հետ `ստացած կամ բացահայտ դիաբետիկ ketoacidosis- ի դրսևորումների կապակցությամբ: Սուր վիճակը դադարեցնելուց և 1-2 օրվա ընթացքում պարզ ինսուլինի ներարկումները պահելուց հետո 1-2 օրվա ընթացքում (դիաբետիկ ketoacidosis- ի բուժում, տե՛ս ստորև), հիվանդները, եթե նրանց նյութափոխանակության վիճակը կայուն է, տեղափոխվում են օրվա ընթացքում երկու ներարկումների ռեժիմ `արագ գործող ինսուլինի խառնուրդների և միջին գործող ինսուլինը, ինչպես վերը նկարագրված է: Առավոտյան և երեկոյան չափաբաժինների ընտրության ընդհանուր սկզբունքները նման են NIDDM- ի համար ICU- ի երկակի ներարկման սխեմայի:Ամենակարևոր տարբերությունը, այնուամենայնիվ, այն է, որ IDDM- ով հիվանդների մոտ ինսուլինի չափաբաժնի նույնիսկ փոքր փոփոխությունները խստորեն ազդում են պլազմային գլյուկոզի մակարդակի վրա, ինչը սահմանափակում է դոզան մանիպուլյացիայի հնարավորությունը `գլյուկոզի մակարդակի չափից ավելի նվազման և հիպոգլիկեմիայի զարգացման ռիսկի պատճառով:
Առավոտյան համախտանիշ
Առավոտյան համախտանիշ նրանք անվանում են գլյուկոզի բարձրացման նորմալ միտում վաղ առավոտյան նախաճաշից առաջ, ինչը հաճախ ուժեղանում է IDDM- ով հիվանդների և IDDM- ի որոշ հիվանդների մոտ: NIDDM- ի հետ միասին, սովորական ինսուլինային թերապիայի ֆոնի վրա, պլազմային գլյուկոզի մակարդակի բարձրացման շարունակական միտումը սովորաբար հանվում է `գործողության միջին տևողությամբ ինսուլինի երեկոյան դոզան ավելացնելով կամ ավելացնելով երեկոյան դոզան: Այնուամենայնիվ, IDDM- ով որոշ հիվանդների մոտ ինսուլինի երեկոյան չափաբաժնի բարձրացումը առաջացնում է գիշերային հիպոգլիկեմիա, որին հաջորդում է ծոմապահության հիպերգլիկեմիա (հետադարձ հիպերգլիկեմիա), ինչը կարող է ուղեկցվել քեթոնային մարմինների պլազմային պարունակության բարձրացմամբ, սա կոչվում է: Սոմոջի երևույթ: Այս երևույթի փաստացի առաջացման հաճախականությունը ճշգրիտ չի սահմանվել, բայց, ըստ երևույթին, այն ավելի տարածված է IDDM հիվանդներով, որոնք գտնվում են ինսուլինային թերապիայի բազմաբնույթ ռեժիմով (տե՛ս ստորև): Հետևաբար, IDDM- ով հիվանդների մոտ պետք է փորձել նվազեցնել ինսուլինի երեկոյան դոզան:
Ինտենսիվ բուժում հիպերգլիկեմիայի համար
Ինտենսիվ բուժում հիպերգլիկեմիայի համար Նրանք անվանում են նման սխեմա, որն ուղղված է անընդհատ պահպանել պլազմային գլյուկոզի մակարդակի նորմալ կամ գրեթե նորմալ ամենօրյա տատանումները, որպեսզի կանխեն ուշ բարդությունները: IDDM- ով հիվանդների դեպքում սա օգտագործվում է բազմաթիվ ենթամաշկային ինսուլինի ներարկումներ (MPI) ամբողջ օրվա ընթացքում տարբեր ձևերով: Նման ռեժիմները կապված են հիպոգլիկեմիայի հաճախակի և ծանր դրվագների մեծ ռիսկի հետ: Դրանք պետք է օգտագործվեն միայն ընտրված հիվանդներին, որոնք ունեն բարձր դրդապատճառ, բավարար չափով բանիմաց շաքարային դիաբետ վարելու, այս մեթոդի վտանգների և նրանց տրված օգուտների անորոշության մասին տեղեկացված, ովքեր կարող են ինքնուրույն որոշել իրենց գլյուկոզի մակարդակը և գտնվում են այնպիսի բժշկի հսկողության ներքո, ով ունի նման բուժման ռեժիմ օգտագործելու փորձ: Հիվանդի ուշադիր դիտարկումը, նրա մանրակրկիտ մարզումը և վստահությունը, որ հիվանդը օրվա ցանկացած պահի կկարողանա բժշկական օգնություն ստանալ, նկարագրված ռեժիմը օգտագործելու ամենակարևոր նախադրյալներն են:
MPI ռեժիմի մեկ տարբերակի համաձայն `միջին գործող ինսուլինի տեսքով օրական դոզայի մոտավորապես 25% -ը իրականացվում է քնելուց առաջ, իսկ մնացած չափաբաժինները, բայց արդեն իսկ արագ գործող ինսուլինը (4 դոզան ռեժիմ), տրվում են յուրաքանչյուր կերակուրից առաջ: Հիվանդը ընտրում է ամենօրյա դոզան `հիմնվելով գլյուկոզի մակարդակի ինքնորոշման արդյունքների վրա` յուրաքանչյուր կերակուրից առաջ և քնելուց առաջ: Բացի այդ, առնվազն շաբաթը մեկ անգամ անհրաժեշտ է որոշել պլազմայում գլյուկոզի մակարդակը առավոտյան 2-ից 4-ը ընկած ժամանակահատվածում: 3 դոզան ռեժիմով, միջին գործող գործող ինսուլինը կամ երկարատև ինսուլինը կառավարվում է նախքան ընթրիքը (արագ գործող ինսուլինով), իսկ արագ գործող ինսուլինը `նախաճաշից և ճաշից առաջ: Ինսուլինի չափաբաժինները ճշգրտվում են ամեն օր `հիմնվելով գլյուկոզի մակարդակի բազմակի անկախ որոշումների արդյունքների վրա, ինչպես վերը նկարագրված է 4-դոզան ռեժիմի համար:
Շարունակական ենթամաշկային ինսուլինի ինֆուզիոն
Շարունակական ենթամաշկային ինսուլինի ինֆուզիոն (NPI): Ինդուլինային ինտենսիվ թերապիայի այս մեթոդը IDDM- ով հիվանդների համար ներառում է դյուրակիր մարտկոցով աշխատող ինֆուզիոն պոմպ, որը հիվանդը հագնում է, և որն ապահովում է արագ գործող ինսուլինի շարունակական ենթամաշկային ինֆուզիոն որովայնի պատի մեջ տեղադրված փոքր ասեղի միջոցով: Պոմպը ծրագրավորված է ինֆուզիոն տրված նախնական արագությամբ և յուրաքանչյուր արագությունից առաջ այս արագության աճով: Դոզան ընտրելու համար անհրաժեշտ է ինքնուրույն գնահատել գլյուկոզի պարունակությունը օրական շատ անգամ:Շարունակական ենթամաշկային ինֆուզիոն գլիկեմիայի դեմ պայքարի ավելի արդյունավետ միջոց է, քան սովորական ինսուլինային թերապիան, բայց փորձառու ձեռքերում բազմաթիվ ենթամաշկային ներարկումները հաճախ նվազեցնում են արյան գլյուկոզի մակարդակը ոչ պակաս հաջողությամբ: Շարունակական ենթամաշկային ներարկումներով, հիպոգլիկեմիայի ռիսկը մեծանում է, հատկապես քնի ժամանակ, և հաճախ պոմպի աննկատ ընդհատումները կարող են հանգեցնել դիաբետիկ ketoacidosis- ի զարգացմանը: Շարունակական ենթամաշկային ներարկումների մեթոդը, ինչպես նաև բազմակի ներարկումները պետք է օգտագործվեն միայն շատ փորձառու բժշկի կողմից `ուշադիր ընտրված հիվանդների բուժման համար:
Labile շաքարախտ
Labile շաքարախտի ինսուլինային թերապիա: Զգայուն շաքարախտ ունեցող հիվանդները IDDM- ով հիվանդների ենթախումբ են, որոնք առանց ակնհայտ պատճառների ունենում են գլյուկոզի պահանջների հաճախակի և արագ փոփոխություններ, իսկ պլազմային գլյուկոզի մակարդակը կարգավորելու մեխանիզմները այնքան անկայուն են, որ ծանր հիպերգլիկեմիայի դրվագները փոխարինվում են սիմպտոմատիկ հիպոգլիկեմիայի հաճախակի դրվագներով: Բազմաթիվ նման հիվանդների վիճակը բարելավվում է, երբ նրանք անցնում են բազմաթիվ ենթամաշկային ներարկումների փոփոխված ռեժիմին, երբ ինսուլինի ամենօրյա չափաբաժնի հիմնական մասը ներկայացված է արագ գործող դեղերով (ամենօրյա «կարգավորելի» դոզաններով) յուրաքանչյուր կերակուրից առաջ, իսկ մնացածը `միջին տևողությամբ ինսուլինով, որը կառավարվում է նախքան ընթրիքը կամ քնելուց առաջ: Այս պարագայում հիմնական նպատակը գլիկեմիայի ամենօրյա տատանումները նորմալ մոտ չթողնելն է, այլ դրա տատանումները կայունացնել այնպիսի սահմաններում, որոնք կխոչընդոտեն հիպերպլիպերի և հիպոգլիկեմիայի ախտանիշների զարգացումը:
Labile շաքարախտը ամենից հաճախ հանդիպում է ինսուլինի մնացորդային սեկրեցիայի պակասի հիվանդների մոտ, որոնցում ինսուլինային թերապիան կոպիտ և շատ ոչ բավարար գործիք է `այս հորմոնի նորմալ սեկրեցումը փոխարինելու համար: Այն նյութափոխանակության պրոցեսները, որոնց միջոցով ինսուլինը ազդում է պլազմային գլյուկոզի պարունակության վրա, որը կապված չէ ճարպաթթուների ալբումինի և ketone մարմինների հետ, սովորաբար կարգավորվում է ինսուլինի ազդեցության և գլյուկագոնի (լյարդի մեջ) և ազդեցիկ ինքնակառավարման համակարգի ազդեցությունների միջև հավասարակշռության փոփոխության միջոցով:
Սրանք շաքարի խթանման մեխանիզմներ կարգավորվում են ինքնուրույն, և, սովորաբար, նրանց ակտիվությունը սովամահության ժամանակ ավելանում է, ֆիզիկական ուժի գործադրման ընթացքում և այլ պայմաններում, երբ անհրաժեշտ է պաշտպանություն հիպոգլիկեմիայի դեմ (ֆիզիկական ուժի կիրառման ժամանակ կմախքի մկանների կողմից գլյուկոզի կլանումը ավելանում է ինսուլինից անկախ մեխանիզմի միջոցով): Ինսուլինի դոզանները պետք է բավարար լինեն, որպեսզի դիմակայեն շաքարային խթանման մեխանիզմների գործունեության կտրուկ աճին և կանխեն հիպերգլիկեմիայի և հիպերկոնեմեմիայի ախտանիշների արագ սկիզբը, բայց դա հաճախ պահանջում է պլազմայում ինսուլինի ժամանակավոր ավելցուկ: Երկարատև IDDM- ով տառապող որոշ հիվանդների մոտ հիպոգլիկեմիայի նկատմամբ շաքարավազի աճող ռեակցիաների խանգարում է, ինչը նվազեցնում է պլազմայում ինսուլինի անցողիկ ավելցուկին հարմարվողականությունը:
«Ինսուլինաթերապիայի սխեմաներ» - հոդված Էնդոկրինոլոգիայի բաժնում
Բուժման ռեժիմները `ինսուլինից կախված շաքարային դիաբետից

Երկար տարիներ անհաջողությամբ պայքարում եք ԴԻԱԲԵՏԵՍ-ի հետ:
Ինստիտուտի ղեկավար. «Դուք կզարմանաք, թե որքան հեշտ է դիաբետը բուժելը` ամեն օր ընդունելով:
 Էնդոկրին խանգարումները, որոնք կապված են նյութափոխանակության խանգարումների հետ և հանգեցնում են արյան մեջ գլյուկոզի կուտակմանը, բնորոշ են այնպիսի հիվանդության, ինչպիսին է շաքարային դիաբետը:
Էնդոկրին խանգարումները, որոնք կապված են նյութափոխանակության խանգարումների հետ և հանգեցնում են արյան մեջ գլյուկոզի կուտակմանը, բնորոշ են այնպիսի հիվանդության, ինչպիսին է շաքարային դիաբետը:
Կախված շաքարի մակարդակի բարձրացման պատճառներից և ինսուլինային ներարկումների դիմելու անհրաժեշտությունից, առանձնանում են ինսուլին կախված և ոչ ինսուլին կախված շաքարախտը:
Շաքարախտի պատճառները
 Ինսուլին կախված շաքարախտը ունի ICD ծածկագիր `10 - E 10. Այս հիվանդության տեսակը հանդիպում է հիմնականում վաղ մանկության տարիներին, երբ առաջին ախտանշանները հայտնվում են, և ախտորոշումը կատարվում է 1-ին տիպի շաքարախտով:
Ինսուլին կախված շաքարախտը ունի ICD ծածկագիր `10 - E 10. Այս հիվանդության տեսակը հանդիպում է հիմնականում վաղ մանկության տարիներին, երբ առաջին ախտանշանները հայտնվում են, և ախտորոշումը կատարվում է 1-ին տիպի շաքարախտով:
Այս դեպքում ենթաստամոքսային գեղձի բջիջները, որոնք քանդվում են մարմնի կողմից, դադարում են ինսուլին արտադրել: Սա հորմոն է, որը վերահսկում է սննդից սննդից ստացվող գլյուկոզի կլանման գործընթացը և այն վերածում էներգիայի:
Արդյունքում ՝ շաքարը ձևավորվում է արյան մեջ և կարող է հանգեցնել հիպերգլիկեմիայի: 1-ին տիպի շաքարախտով հիվանդներին անհրաժեշտ է ինսուլինի կանոնավոր ներարկումներ: Հակառակ դեպքում, գլյուկոզայի աճը կարող է կոմա առաջացնել:
 2-րդ տիպի շաքարախտով հորմոնը բավականաչափ արտադրվում է, բայց բջիջները այլևս չեն ճանաչում այդ հորմոնը, որի արդյունքում գլյուկոզան չի ներծծվում և դրա մակարդակը բարձրանում է: Այս պաթոլոգիան չի պահանջում հորմոնալ ներարկումներ և կոչվում է ոչ ինսուլին կախված շաքարախտ: Այս տեսակի շաքարախտը ավելի հաճախ զարգանում է 40-45 տարի անց:
2-րդ տիպի շաքարախտով հորմոնը բավականաչափ արտադրվում է, բայց բջիջները այլևս չեն ճանաչում այդ հորմոնը, որի արդյունքում գլյուկոզան չի ներծծվում և դրա մակարդակը բարձրանում է: Այս պաթոլոգիան չի պահանջում հորմոնալ ներարկումներ և կոչվում է ոչ ինսուլին կախված շաքարախտ: Այս տեսակի շաքարախտը ավելի հաճախ զարգանում է 40-45 տարի անց:
Հիվանդության երկու տեսակներն անբուժելի են և պահանջում են արյան մեջ շաքարի համակենտրոնացման ողջ կյանքի ճշգրտում ՝ բարեկեցության և նորմալ կյանքի համար: 2-րդ տիպի շաքարախտով բուժումն իրականացվում է շաքարավազի իջեցմամբ հաբերով, ֆիզիկական ակտիվության աճով և խիստ սննդակարգով:
1-ին տիպի շաքարախտը համարվում է հաշմանդամության ցուցիչ և առավել վտանգավոր է դրա բարդությունների համար: Շաքարի անկայուն մակարդակը հանգեցնում է սեռական համակարգի կործանարար փոփոխությունների և երիկամային անբավարարության զարգացմանը: Սա շաքարային դիաբետով հիվանդների աճեցման հիմնական պատճառն է:
Ինսուլինին բջիջների զգայունության նվազման պատճառները և ինչու են մարմինը սկսում ենթաստամոքսային գեղձը ոչնչացնել, դեռ ուսումնասիրվում են, բայց հիվանդության զարգացմանը նպաստող նման գործոնները կարելի է առանձնացնել.
- Գենդեր և մրցավազք: Նշվեց, որ կանայք և սև ցեղի ներկայացուցիչներն ավելի հակված են պաթոլոգիայի:
- Ժառանգական գործոններ: Ամենայն հավանականությամբ, հիվանդ ծնողներում երեխան նույնպես տառապում է շաքարախտով:
- Հորմոնալ փոփոխություններ: Սա բացատրում է հիվանդության զարգացումը երեխաների և հղի կանանց մոտ:
- Լյարդի ցիռոզ և ենթաստամոքսային գեղձի պաթոլոգիա:
- Physicalածր ֆիզիկական ակտիվությունը զուգորդվում է ուտելու խանգարումների, ծխելու և ալկոհոլի չարաշահման հետ:
- Obարպակալում ՝ պատճառելով աթերոսկլերոտիկ անոթային վնաս:
- Անտիբսիխոտիկների, գլյուկոկորտիկոիդների, բետա-արգելափողների և այլ դեղամիջոցների ընդունում:
- Քուշինգի սինդրոմը, հիպերտոնիան, վարակիչ հիվանդությունները:
Դիաբետը ինսուլտից հետո հաճախ զարգանում է մարդկանց մոտ և ախտորոշվում է կատարակտով և անգինա պեկտորով:
Ինչպե՞ս նկատել առաջին ախտանիշները:
Շաքարախտի առաջին նշանները նույնն են բոլոր տեսակի մեջ, միայն 1-ին տիպում են առավել ցայտուն արտահայտված.
- ծարավը չթուլացնելու անկարողությունը. դիաբետիկները կարող են օրական խմել մինչև 6 լիտր ջուր,
- ավելորդ ախորժակը
- հաճախակի միզում և մեզի մեծ քանակություն:
Ավելին, 1-ին տիպի շաքարախտով դիտվում են լրացուցիչ ախտանիշներ.
- ացետոնի հոտը և համը,
- չոր բերան
- մաշկի վնասվածքները վերականգնելու ունակության նվազում,
- քաշի հանկարծակի կորուստ և աճող թուլություն,
- քնի խանգարում և գլխացավ հարձակումներ,
- սնկային վարակների և մրսածության ենթակաություն,
- ջրազրկում
- տեսողական գործառույթի նվազում,
- անկայուն արյան ճնշում
- մաշկի քոր առաջացում և կլեպ:
2-րդ տիպի հիվանդությամբ նշվում են նույն ախտանիշները, բացառությամբ ացետոնի հոտի: Այս տեսակի պաթոլոգիայի միջոցով քեթոնի մարմինները չեն ձևավորվում, ինչը տալիս է բնորոշ հոտ:
Ինսուլինի բուժման իմաստը և սկզբունքները
 Շաքարային դիաբետով շաքարավազը բջիջների ներծծման գործընթացը խաթարվում է, քանի որ մարմնում ինսուլինը փոքր է կամ այն անտեսվում է բջիջների կողմից: Առաջին դեպքում հորմոնը մարմնին պետք է հանձնվի ներարկումով:
Շաքարային դիաբետով շաքարավազը բջիջների ներծծման գործընթացը խաթարվում է, քանի որ մարմնում ինսուլինը փոքր է կամ այն անտեսվում է բջիջների կողմից: Առաջին դեպքում հորմոնը մարմնին պետք է հանձնվի ներարկումով:
Բայց դոզան պետք է համապատասխանի գլյուկոզայի քանակին, որը ազատվում է կերած կերակուրից: Ինսուլինը չափազանց շատ կամ ոչ բավարար կարող է առաջացնել հիպո- կամ հիպերգլիկեմիա:
Ածխաջրերը գլյուկոզի աղբյուր են, և անհրաժեշտ է իմանալ, թե դրանցից քանիսը յուրաքանչյուր կերակուրից հետո մտնում են արյան մեջ, որպեսզի գտնեն հորմոնի ճիշտ չափաբաժինը: Անհրաժեշտ է նաև յուրաքանչյուր կերակուրից առաջ չափել արյան մեջ շաքարի կոնցենտրացիան:
Դիաբետիկների համար ավելի հարմար է պահել հատուկ օրագիր, որտեղ նրանք մուտքագրում են գլյուկոզայի տվյալները սնունդից առաջ և հետո, ուտված ածխաջրերի քանակը և ինսուլինի չափաբաժինը:
Ի՞նչ է հացի միավորը:
 Հորմոնի դոզան հաշվարկվում է կախված սննդի ընթացքում սպառված ածխաջրերի քանակից: Դիետան պահպանելու համար դիաբետիկները պետք է հաշվեն ածխաջրեր լինեն:
Հորմոնի դոզան հաշվարկվում է կախված սննդի ընթացքում սպառված ածխաջրերի քանակից: Դիետան պահպանելու համար դիաբետիկները պետք է հաշվեն ածխաջրեր լինեն:
Հաշվում են միայն արագ ածխաջրերը, որոնք արագորեն կլանվում են և հանգեցնում են գլյուկոզի թռիչքի: Հարմարության համար կա «հացամթերքի բաժին»:
1 XE- ով ածխաջրեր ուտել նշանակում է օգտագործել նույն քանակությամբ ածխաջրեր, որոնք հայտնաբերվում են հաց կես կտոր 10 մմ հաստությամբ կամ 10 գ:
Օրինակ, 1 XE- ն պարունակում է.
- մի բաժակ կաթ
- 2 tbsp. լ կարտոֆիլի պյուրե
- մեկ միջին կարտոֆիլ
- 4 ճաշի գդալ vermicelli,
- 1 նարնջագույն
- մի բաժակ կվաս:
Պետք է հիշել, որ շաքարավազը հեղուկ սնունդը կավելացնի ավելի արագ, քան խիտը, և որ 1 XE պարունակում է ավելի քիչ հում մթերքներ (հացահատիկային ապրանքներ, մակարոնեղեն, հատիկներ) ըստ քաշի, քան եփածը:
Օրական XE- ի թույլատրելի քանակությունը տատանվում է կախված տարիքից, օրինակ.
- 7 տարեկան հասակում ձեզ հարկավոր է 15 XE,
- ժամը 14-ին `տղաներ 20, աղջիկներ` 17 XE,
- 18 տարեկանում `տղաներ 21, աղջիկներ` 18 XE,
- մեծահասակները 21 XE.
Կարող եք ուտել ոչ ավելի, քան 6-7 XE միանգամից:
 Դիաբետիկները պետք է ստուգեն իրենց գլյուկոզի մակարդակը յուրաքանչյուր կերակուրից առաջ: Sugarածր շաքարի դեպքում, դուք կարող եք թույլ տալ ածխաջրածիններով հարուստ ուտեստ, ինչպիսիք են հեղուկ շիլան: Եթե մակարդակը բարձրացված է, ապա ձեզ հարկավոր է ընտրել խիտ և ավելի քիչ ածխաջրածին սնունդ (սենդվիչ, փխրուն ձվեր):
Դիաբետիկները պետք է ստուգեն իրենց գլյուկոզի մակարդակը յուրաքանչյուր կերակուրից առաջ: Sugarածր շաքարի դեպքում, դուք կարող եք թույլ տալ ածխաջրածիններով հարուստ ուտեստ, ինչպիսիք են հեղուկ շիլան: Եթե մակարդակը բարձրացված է, ապա ձեզ հարկավոր է ընտրել խիտ և ավելի քիչ ածխաջրածին սնունդ (սենդվիչ, փխրուն ձվեր):
10 գ ածխաջրերի կամ 1 XE- ի համար պահանջվում է 1,5-4 միավոր: հորմոնալ ինսուլին: Դոզան տատանվում է ՝ կախված տարվա տարվանից և օրվա ժամից: Այսպիսով, երեկոյան ինսուլինի դոզան պետք է լինի ավելի ցածր, իսկ առավոտյան այն պետք է ավելանա: Ամռանը կարող եք մուտքագրել հորմոնի ավելի քիչ միավորներ, իսկ ձմռանը դեղաչափը պետք է ավելանա:
Նման սկզբունքներին հավատարիմ մնալով ՝ կարող է խուսափել լրացուցիչ ներարկումների անհրաժեշտությունից:
Ո՞ր հորմոնն է ավելի լավ:
Ulinանկացած տեսակի ինսուլինից կախված շաքարախտի բուժումը իրականացվում է տարբեր տեսակի ծագման հորմոնների օգտագործմամբ.
- մարդու ենթաստամոքսային գեղձի հորմոն,
- հորմոն, որը արտադրվում է խոզի երկաթի միջոցով
- խոշոր եղջերավոր հորմոն:
Նման դեպքերում գլյուկոզի մակարդակը շտկելու համար մարդկային հորմոնը պարտադիր է.
- հղիության ընթացքում շաքարախտը
- Բարդ շաքարախտ
- 1-ին տիպի շաքարախտը, որը առաջին անգամ ախտորոշվել է երեխայի մոտ:
Ընտրելով, թե որ հորմոնն է նախընտրում, արժե ուշադրություն դարձնել դեղամիջոցի չափաբաժնի ճիշտ հաշվարկին: Միայն դրանից է կախված բուժման արդյունքը, և ոչ թե ծագումը:
Կարճ ինսուլինները ներառում են.

Նման դեղերի ազդեցությունը տեղի է ունենում ներարկումից հետո մեկ քառորդ ժամվա ընթացքում, բայց երկար չի տեւում `4-5 ժամ: Նման ներարկումները պետք է արվեն ուտելուց առաջ, իսկ երբեմն նաև կերակուրների միջև, եթե շաքարավազը բարձրանա: Դուք ստիպված կլինեք անընդհատ ինսուլինի մատակարարում պահել:
90 րոպե անց միջին գործող ինսուլինները սկսում են գործել.
- Կիսաշրջան
- Semilent NM- ը և MS- ը:
4 ժամ անց նրանց արդյունավետության գագաթնակետը գալիս է: Ինսուլինի այս տեսակը հարմար է նախաճաշելու համար ժամանակ չլինելու դեպքում, իսկ ներարկումից ժամանակին սննդի ընդունումը հետաձգվում է:
Դուք կարող եք օգտագործել այս տարբերակը միայն հուսալի գիտելիքներով, թե ինչ և երբ է ուտելու և ինչ քանակությամբ ածխաջրեր են պարունակվելու այս սննդի մեջ: Ի վերջո, եթե դուք ուշանում եք կերակուրից, ապա հավանական է, որ գլյուկոզան ցածր է, քան ընդունելի մակարդակը, և եթե ավելի շատ ածխաջրեր են ուտում, ապա ձեզ հարկավոր է ևս մեկ ներարկում կատարել:
Երկար գործող ինսուլիններն առավել հարմար են կառավարել առավոտյան և երեկոյան:
Դրանք ներառում են.
- Հումուլին Ն.
- Պրոտաֆան
- Ժապավեն
- Հոմոֆան
- Monotard NM և MS,
- Իլետին Մոն
Այս հորմոնները արդյունավետորեն աշխատում են ավելի քան 14 ժամ և սկսում են գործել ներարկումից 3 ժամ հետո:
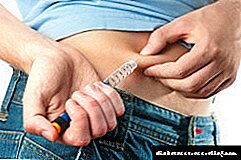
Որտե՞ղ և երբ են ներարկումներ ունենում:
Ինսուլին կախված շաքարախտի բուժման ստանդարտը հիմնված է ինսուլինային ներարկումների տարբեր երկարացման գործողությունների համադրության վրա, որպեսզի ենթաստամոքսային գեղձի միջոցով հորմոնի բնական արտադրությունը առավելագույնս նմանվի:
Սովորաբար, կարճ և երկար ինսուլինը ներարկվում է նախաճաշից առաջ, վերջին կերակուրից առաջ, կրկին կարճ և գիշերը երկար ներարկում:Մեկ այլ մարմնավորման մեջ, երկարատև գործող ինսուլինը կառավարվում է սուտրա և գիշերային ժամերին, և յուրաքանչյուր կերակուրից առաջ ներարկում է կարճ հորմոն:
Ինսուլինի ներդրման համար բաժանվում են 4 գոտիներ:
- Որովայնի տարածքը տարածվում է նապակի երկու կողմերում ՝ գրավելով կողմերը: Այս գոտին համարվում է առավել արդյունավետ, բայց նաև առավել ցավոտ: Ստամոքսում ներարկելուց հետո ներարկված ինսուլինի ավելի քան 90% -ը ներծծվում է:
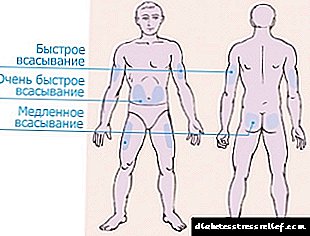 Հորմոնը սկսում է գործել ներարկումից 10-15 րոպե հետո, առավելագույն ազդեցությունը զգացվում է մեկ ժամից հետո: Painավը նվազեցնելու համար ներարկումը լավագույնս կատարվում է կողմերի մոտ գտնվող մաշկի ծալման մեջ:
Հորմոնը սկսում է գործել ներարկումից 10-15 րոպե հետո, առավելագույն ազդեցությունը զգացվում է մեկ ժամից հետո: Painավը նվազեցնելու համար ներարկումը լավագույնս կատարվում է կողմերի մոտ գտնվող մաշկի ծալման մեջ: - Զենքի տարածքը ազդում է վերջույթի արտաքին մասից `արմունկից մինչև ուսին: Այս գոտին շատ անհարմար է ներարկիչով հորմոնի ինքնուրույն կառավարման համար: Դուք պետք է գրիչ գնեք կամ օգնություն խնդրեք հարազատներից: Բայց ձեռքերի մակերեսը նվազագույն զգայուն է, ներարկումը ցավ չի պատճառի:
- Ազդրի տարածքը տեղակայված է ոտքի արտաքին մասում `ծնկից մինչև աճուկ: Զենքի և ոտքերի տարածքում հորմոնի ոչ ավելի քան 75% -ը կլանված է, և այն սկսում է գործել `կիրառման պահից 60-90 րոպե հետո: Ավելի լավ է օգտագործել այս վայրերը երկար ինսուլինի համար:
- Սայրի տարածքը առավել անհարմար է և անարդյունավետ: Հետևի մեջ ներարկելուց հետո ներմուծված դոզայի 40% -ից պակաս ներծծվում է:
Ներարկման համար ամենահարմար տեղը navel- ի 2 մատների սահմաններում է: Ամեն անգամ նույն տեղում չպետք է փնթփնթես: Սա կարող է հանգեցնել մաշկի տակ յուղի հյուսվածքի շերտի նվազմանը և ինսուլինի կուտակմանը, ինչը, սկսելով գործել, կբերի հիպոգլիկեմիա: Ներարկման գոտիները պետք է փոխվեն, ծայրահեղ դեպքում ներարկում կատարեն ՝ նախորդ ծակման տեղանքից հեռանալով առնվազն 3-4 սմ-ով:
Հոդերի բուժման համար մեր ընթերցողները հաջողությամբ օգտագործել են DiabeNot- ը: Տեսնելով այս ապրանքի ժողովրդականությունը, մենք որոշեցինք այն առաջարկել ձեր ուշադրությանը:
Նման ներարկման եղանակը հաճախ օգտագործվում է. Կարճ ինսուլինը ներարկվում է որովայնի մեջ, իսկ երկարը ներարկվում է ազդրի մեջ: Կամ օգտագործվում են խառը հորմոնի պատրաստուկներ, օրինակ, Humalog խառնուրդը:
Ինսուլինի օգտագործման վերաբերյալ վիդեո ձեռնարկ.
Շաքարախտը վտանգավոր և անբուժելի հիվանդություն է, որը պահանջում է խստորեն պահպանել բժշկի բոլոր առաջարկությունները, արյան շաքարի կոնցենտրացիայի պարբերական մոնիտորինգ և ինսուլինի ներարկումների ժամանակացույցի ճշգրիտ պահպանում: Միայն այս բոլոր գործողությունների համադրությունը կպահպանի հիվանդությունը հսկողության տակ, կկանխի բարդությունների զարգացումը և կբարձրացնի կյանքի տևողությունը:
Ինչու է զգալիորեն նիհարել շաքարային դիաբետով:
Մարդու կշիռը կախված է նրա տարիքից, ընդհանուր առողջությունից և սննդից: 40 տարի հասնելուց հետո մարմնի քաշը մնում է կայուն: Մի քանի կիլոգրամ տարվա ընթացքում կորուստը կամ շահույթը նորմալ է համարվում, եթե մարդը առողջ է: Բայց չափազանց կտրուկ (ավելի քան 4 կգ) և կանոնավոր քաշի կորուստը վկայում է լուրջ հիվանդության մասին: Մենք խոսում ենք քաշի կորստի մասին, առանց հատուկ դիետաների կամ ֆիզիկական գործունեության: Քաշի այսպիսի կտրուկ կորստի պատճառներից մեկը կարող է լինել շաքարախտը:
Դիաբետում քաշը կորցնելու պատճառները
Շատ դեպքերում շաքարախտի նշանները կարող են լինել ճարպակալում և ախորժակի բարձրացում: Բայց պարտադիր չէ շաքարախտով, մարմնի քաշի բարձրացում, շատ մարդիկ, ընդհակառակը, արագորեն նիհարում են: Այս առումով հարց է ծագում ՝ ինչու են մարդիկ նիհարացնում շաքարային դիաբետը: Քաշի ծանր կորուստը հանգեցնում է մարմնի վատթարացմանը, կտրուկ արտանետմանը, իսկ բժշկական առումով `քեչեքսիա:
Մենք պարզելու ենք, թե ինչ գործոններ են ազդում շաքարախտի զարգացման վրա և որն է այս հիվանդության զարգացման մեխանիզմը: Երբ մարդը ուտում է, ածխաջրեր, կլանված աղեստամոքսային տրակտի մեջ, ներթափանցում է արյան մեջ: Որպեսզի ածխաջրերը կլանվեն, ձեզ հարկավոր է հորմոնալ ինսուլինը, որը ենթաստամոքսային գեղձը արտադրում է: Բայց երբ մարմնում անսարքություն է առաջանում, ինսուլինը արտադրվում է կամ շատ քիչ քանակությամբ, կամ բջիջները չեն արձագանքում դրան, և ածխաջրերը պահվում են արյան մեջ ՝ բացասաբար ազդելով անոթների պատերի վրա:Մարմնի բջիջներում սկսվում է քաղցը և էներգիայի պակասը, հայտնվում են շաքարախտի ախտանիշներ. Դուք անընդհատ ծարավ եք զգում, ուտում եք, հաճախակի մարսողություն, հոգնածություն, blurred տեսողություն, քաշի հանկարծակի կորուստ:
Շնորհիվ այն բանի, որ ենթաստամոքսային գեղձը չի կարող ինսուլին արտադրել, շաքարային դիաբետով հիվանդները կորցնում են քաշը: Դրա համար կա երկու պատճառ:
- Մարդու մարմինը դադարում է ճանաչել ինսուլինի արտադրության համար պատասխանատու բջիջները: Քանի որ արյան մեջ կա բավարար գլյուկոզա, այն չի մտնում բջիջներ, բայց մարմինը թողնում է մեզի միջոցով, ինչի պատճառով հիվանդը զգում է քաղցի զգացում, հոգնածություն, գրգռում, քնկոտություն և գլխացավ: Սա բնորոշ է տիպի 1-ին դիաբետիկների:
- Ինսուլինի անբավարարությունը թույլ է տալիս մարմնին օգտագործել գլյուկոզան որպես էներգիա, այն շտապ անհրաժեշտ է ևս մեկ աղբյուր, որը բջիջներում շաքարի մակարդակը վերականգնում է պահանջվող մակարդակի: Մկանային և ճարպային հյուսվածքները պարզապես դառնում են էներգիայի այդպիսի աղբյուր: Մարմինը ակտիվորեն այրում է ճարպերը, ինչը հանգեցնում է մարմնի քաշի նվազմանը: Այստեղից պարզ է դառնում, թե ինչու են շաքարախտով հիվանդները նիհարում:
Հիվանդները նիհարում են, քանի որ նրանք ունեն նյութափոխանակության խանգարում, իսկ քաշի կտրուկ անկումը համարվում է շաքարախտի ախտանիշներից մեկը:
Եթե ժամանակին չի բուժվում
Եթե երկար ժամանակ չմշակված լինեք, հնարավոր է մեծացնել ketones- ի քանակը և ketoacidosis- ի զարգացումը: Այս նյութերը օքսիդացնում են արյունը, ինչը վնասում է բազմաթիվ օրգաններին և նույնիսկ կարող է հանգեցնել մահվան:
Ինչ անել ուժեղ քաշի կորստի հետ: Առաջին հերթին, դուք պետք է գնաք կլինիկա, անցնեք անհրաժեշտ թեստերը և խորհրդակցեք բժշկի հետ: Նա կտա անհրաժեշտ խորհուրդներ, կնշանակի բուժում:
Անհասկանալի պատճառով քաշի կտրուկ կորուստը հղի է առողջության լուրջ հետևանքներով:
Նախորդ քաշը վերականգնելու համար կարող եք կատարել հետևյալ միջոցները.
- Գնացեք լիարժեք բարձր կալորիականությամբ սննդակարգով:
- Ուտել ուտելիքներ, որոնք մեծացնում են ինսուլինի արտադրությունը. Սխտորը, ցորենի ծիլերը, Բրյուսելի ծիլերը, կտավատի յուղը, մեղրը և այծի կաթը, ընդհանուր առմամբ, օգտակար են:
Սովորեք հաճախ ուտել, ուտել ոչ թե օրական 2-3 անգամ, այլ 4-5-ով, այլ փոքր մասերում, և ձեր առողջությունը կարգին կլինի:
Ինչն է կարևոր ինսուլինից կախված շաքարային դիաբետից
Ինսուլին կախված շաքարախտը առաջին տիպի հիվանդություն է: Հենց այս ձևն է, որ կարող է առաջանալ ոչ միայն մեծահասակների և նույնիսկ տարեց մարդկանց, այլև երեխաների մոտ: Բացի այդ, ներկայացված հիվանդության տիպի հիմնական բնութագրական առանձնահատկությունը պետք է համարել ամբողջական կամ մասնակի կախվածություն այնպիսի հորմոնից, ինչպիսին է ինսուլինը, որը հանդիպում է նարինջի մեջ: Այս մասին և շատ ավելի ուշ ՝ տեքստում:
Մասնագետները պարզել են, որ ինսուլին կախված դիաբետը ձևավորվում է մինչև 40 տարեկան տարիք: Այս դեպքում հիվանդությունը բավականին սուր է: Դիաբետիկները դիմակայում են ծայրահեղ ծարավին, ավելորդ մարսմանը, ախորժակի բարձրացմանը, և նույնիսկ բարձրորակ կալորիականությամբ արքայախնձորը չի խնայում: Այս ամենը սկսում է դրսևորվել ընդամենը մի քանի օրվա ընթացքում, որից հետո մարմնի քաշի նվազում է նկատվում:
Ավելին կարդացեք շաքարային դիաբետի մասին:
Ներկայիս տիպի որոշ հիվանդների մոտ նկատվում են այնպիսի ախտանիշներ, ինչպիսիք են `ketoacidosis- ը, որը տեղի է ունենում վիրաբուժական միջամտությունից հետո: Պլազմայում հորմոնի հարաբերակցությունը մնում է ցածր կամ ընդհանրապես նույնականացված չէ, բայց, ընդհակառակը, գլյուկագոնի մակարդակը բարձրացել է, բայց ինսուլինի և սերկերի ակտիվ ազդեցության տակ այն սկսում է նվազել: Այնուամենայնիվ, այս տիպի շաքարախտի ախտանիշները շատ ավելի բազմազան են և բազմաբնույթ, ուստի պետք է ավելի մանրամասն անդրադառնալ:
Շաքարախտի ռետինոպաթիա
Դիաբետիկ ռետինոպաթիան նշանակում է ցանցաթաղանթի վնաս պատճառել հիվանդության առաջընթացի պատճառով: Սա նվազեցնում է տեսողական սրությունը մինչև ամբողջական կուրությունը: Բարդությունների առաջընթացը շատ դանդաղ է, աստիճանաբար աչքերում արյան անոթները դառնում են փխրուն, ինչը հանգեցնում է ցանցաթաղանթի արյունազեղումների:
Ռետինոպաթիայի թերապիան ամբողջովին կախված է փուլից:Բոլոր հիվանդները շաքարային դիաբետով, առանց ռետինոպաթիայի ախտանիշների, պետք է պարբերաբար հետազոտվեն ռետինոլոգների կողմից, վերահսկեն արյան գլյուկոզան, գլիկոզիլացված հեմոգլոբինը, ճնշումը:
Ռետինոպաթիայի դեպքում տեսողական սրությունը պահպանելու համար անհրաժեշտ է դիմել բուժման մեթոդներ, ինչպիսիք են լազերային կոագուլյացիան, դեղերի բուժումը և վիրաբուժական միջամտությունը: Կարևոր է հասկանալ, որ ռետինոպաթիան լիովին անբուժելի է, բայց բարդությունների վաղ փուլերում լազերային կոագուլյացիան կօգնի կանխել հիվանդին կույր լինելուց: Տեսողությունը բարելավելու համար հաճախ օգտագործվում է վիտրէկտոմիա, սա աչքի ապակենման մարմնի հեռացումն է: Այնուամենայնիվ, հիվանդության առաջընթացով, վերաբացումը նույնպես բացառություն չէ:
Ոչ պրոլիֆերատիվ դիաբետիկ ռետինոպաթիայի խիստ և չափավոր աստիճաններում օգտագործվում է լազերային ցանցաթաղանթի կոագուլյացիա: Սա ցավալի գործողություն է, որի դեպքում հիվանդը միայն զգում է տհաճությունը, որը կապված է աչքերի ազդեցության հետ: Այս բուժման նպատակը ցանցաթաղանթում և ապակենման մարմնում կապող հյուսվածքի և նոր ձևավորված անոթների տարածումը կանխելն է ռետինոպաթիայի առաջխաղացումը:
Ցանցաթաղանթի լազերային կոագուլյացիան ռետինոպաթիայի բազմացման փուլում, երբ աչքում միացվող հյուսվածքի անոթներն ու թաղանթները աճում են, դադարում է արդյունավետ լինել: Այս դեպքում օգտագործվում է նաև վիտրէկտոմիա, որի ընթացքում վիրաբուժությունը վիրահատությունից հանվում է ապակենման: Սա հանգեցնում է սուբստրատի վերացմանը կապի հյուսվածքի, արյան անոթների մեմբրանների աճի համար:
Դիետիկ թերապիա
NIDDM ունեցող հիվանդների համար դիետիկ թերապիան կազմակերպվում է ՝ հաշվի առնելով նույն առաջարկություններն ու սահմանափակումները, ինչպես IDDM հիվանդների դեպքում: Դրանցից ամենակարևորը հետևյալն է.
1. Պարտադիր և համակարգված հաշվարկ `ամենօրյա սննդակարգի էներգետիկ արժեքը, դրանում պարունակվող սպիտակուցների, ճարպերի և ածխաջրերի քանակը: Եթե հիվանդը չունի ճարպակալում, ապա էներգիան, շաքարի արժեքը և ամենակարևոր սննդային բաղադրիչների հարաբերակցությունը պետք է լինեն ֆիզիոլոգիական: Դիետան պետք է ամբողջական լինի իր պարունակությամբ `նախնական և ճարպ լուծվող վիտամիններով, ինչպես նաև հանքային աղերով, բացառությամբ սեղանի աղի, որի քանակը չպետք է գերազանցի 10 գ / օր, իսկ բարդությունների և միաժամանակյա հիվանդությունների հետ միասին աղը պետք է էլ ավելի սահմանափակվի` ընդհանուր ընդունվածի համաձայն առաջարկություններ այս պայմանների համար:
2. Դիետայից հեշտությամբ մարսվող ածխաջրերի անվերապահ բացառումը: Հիվանդին թույլատրվում է շաքարի փոխարինիչներ (սորբիտոլ, քսիլիտոլ, ֆրուկտոզա) վերցնել խիստ սահմանափակ քանակությամբ ՝ հաշվի առնելով էներգիայի արժեքը:
3. Կենդանական ճարպերի քանակի սահմանափակումը, սննդակարգում հագեցած և չհագեցած ճարպաթթուների հարաբերակցությունը պետք է լինեն 1: 2:
4. Լայն մանրաթել պարունակող պարենային ապրանքների մեջ լայն տարածում:
5. Օրական 5-6 կերակրով կանոնավոր սնունդ:
6. Ալկոհոլի, ինչպես նաև ծխելը լիարժեք և անվերապահ դադարեցումը:
Որոշելով NIDDM- ի համար դիետիկ թերապիայի սկզբունքները, պետք է հաշվի առնել, որ միջին հաշվով հիվանդների 80% -ը (ըստ տարբեր աղբյուրների ՝ 60-ից 90 Uo) ավելաքաշ է: Obարպակալումը NIDDM- ի ամենակարևոր պաթոգենետիկ գործոններից մեկն է, և քաշի կորուստը և վերադարձը
նորմալ մարմնի քաշի վրա `հաճախ կարևոր բուժում: Մարմնի քաշի նորմալացմամբ, ինչպես ցույց են տալիս բազմաթիվ ուսումնասիրություններ, վերականգնվում է հյուսվածքների ընկալիչների նկատմամբ ինսուլինի նկատմամբ հյուսվածքների նորմալ զգայունությունը, արյան մեջ իմունորակտիվ ինսուլինի պարունակությունը նվազում է, գլիկեմիան և լիպիդեմիան նվազում են, իսկ երբեմն գլյուկոզի հանդուրժողականությունը նորմալանում է:
Խիստ, գիտականորեն հիմնված սննդակարգը թույլ է տալիս հիվանդներին փոխհատուցել նյութափոխանակության խանգարումները `առանց շաքարի իջեցնող դեղերի: Դիաբետի նման ընթացքը `խիստ միկրոհիոպաթիայի բացակայության դեպքում, ինչպես արդեն նշվեց վերևում, սովորաբար կոչվում է թոքերի: Այլ դեպքերում, դիետան մնում է հիմնական թերապիան, որին ավելացվում են որոշակի դեղեր (չափավոր և ծանր շաքարախտ):
Հիվանդի `երկարատև սովորության ընդհատման սովորույթը, որն ապահովվում է ընտանեկան, ազգային ավանդույթներով, խիստ հիպերինսուլիզմի պատճառով սննդի սահմանափակումների անբավարար հանդուրժողականությամբ և, վերջապես, քաշի կորստի անհրաժեշտության անբավարար գիտակցումից` որպես բուժման կարևոր պայման, այս ամենը հաճախ դառնում է կարևոր խոչընդոտ `NIDDM- ի լիարժեք և արդյունավետ բուժման համար` զուգորդված ճարպակալման հետ:
Այսպիսով, ճարպակալմամբ NIDDM- ի բուժումը հիմնականում բուժում է ճարպակալման համար:
Մեծ սխալը նման հիվանդների նշանակման ինսուլինի նշանակումն է, որի դոզան ինսուլինի դիմադրության պատճառով պետք է աստիճանաբար բարձրացվի մինչև 60-80 միավոր կամ ավելի: Ստեղծվում է յուրահատուկ արատավոր շրջան ՝ ինսուլինային թերապիայի միջոցով հիվանդի ախորժակը ավելի մեծանում է, էկզոգեն ինսուլինը ուժեղացնում է լիպոգենեզը, հիվանդը շարունակում է ճարպ աճել, ինսուլինի դիմադրությունը մեծանում է, իսկ ինսուլինի դոզան էլ պետք է ավելացվի ՝ հիպերգլիկեմիան նվազեցնելու համար և այլն:
Շաքարախտի համար դիետիկ թերապիայի հիմնական սկզբունքը, որը զուգորդվում է ճարպակալման հետ, դիետայի նվազեցված էներգետիկ արժեքն է ածխաջրերի, ճարպերի սահմանափակմամբ, բայց սպիտակուցների և վիտամինների բավարար քանակությամբ: Սննդի էներգետիկ արժեքի սահմանափակումը կախված է ճարպակալման ծանրությունից, շաքարախտի ծանրությունից, հիվանդի տարիքից, միաժամանակյա հիվանդությունների առկայությունից և շաքարախտի բարդություններից և այլն: Շատ դիետաներ առաջարկվում են էներգետիկ արժեքի սահմանափակմամբ `800-1200 կկալ / օր: Փորձը ցույց է տալիս, սակայն, որ նման խիստ սահմանափակումները հիվանդների կողմից թույլ չեն տալիս հանդուրժել առողջական խնդիրների պատճառով ՝ կտրուկ անկում
կենսունակությունն ու կատարումը: Հազվագյուտ հիվանդները ի վիճակի են երկար ժամանակ դիմակայել նման դիետային:
Պետք է ասեմ, որ բոլոր երկրներում տարբեր պատճառներով, շաքարային դիաբետով հիվանդները լավ չեն հետևում սննդակարգին: Այսպիսով, Միացյալ Նահանգների Առողջապահության ազգային հանձնաժողովի տվյալների համաձայն, շաքարախտով տառապող մարդկանց միայն կեսն ունի սնուցում, որը բավարարում է նրանց բուժական պահանջները: Նույնիսկ ավելի վատն է ճարպակալման դիետիկ թերապիան: Ըստ Ֆ. Ֆելիգի (1985 թ.), Անցյալում ճարպակալած հիվանդների միայն մոտ 20% -ը տարիներ շարունակ պահպանում է իրենց մարմնի նվազած քաշը:
Ըստ երևույթին, ճարպակալված շաքարախտով հիվանդի սննդի էներգետիկ արժեքի այդպիսի էական սահմանափակումը, չնայած շատ ցանկալի է, գործնականում այնքան էլ իրատեսական չէ: Խորհուրդ է տրվում հիվանդին կենտրոնացնել ոչ թե քաշի արագ և նշանակալից կորստի վրա, այլ նրա ապրելակերպի աստիճանական, բայց արմատական վերակառուցման վրա, ամենօրյա սովորույթներով ՝ հիվանդության հաջող բուժման համար, որքան լուրջ և սպառնալիք է բազմաթիվ բարդությունների հետ, ինչպես շաքարախտը:
Գիրություն բուժելու հոգեբանական կողմերը, թերևս, ամենակարևորն ու բարդն են: Թերապիայի հաջողությունը որոշվում է նրանով, թե որքանով է ակտիվ համագործակցում հիվանդը բժշկի հետ: Փոքր սովի զգացողությամբ սեղանից վեր կենալու սովորությունը, համեղ ուտելիքի նկատմամբ փափագը ճնշելը, շատ դժվար է հիվանդների համար:
Նվազեցված էներգիայի արժեքի դիետա հաշվարկելիս, որն ապահովում է էներգիայի բացասական հավասարակշռություն, այսինքն ՝ սնունդից էներգիայի ստացման վրա էներգիայի ծախսերի մշտական ավելցուկ, սկզբնական շրջանում կարելի է ելնել էներգիայի պահանջից `հիմնական նյութափոխանակությունը պահպանելու համար` 20-25 կկալ / (կգ-օր) բազմապատկված իդեալականով մարմնի քաշը կիլոգրամներով: Սա նշանակում է, որ 160-180 սմ բարձրություն ունեցող հիվանդի սննդակարգը պետք է պարունակի 1200-2000 կկալ / օր: NIDDM ունեցող հիվանդների համար NIDDM հիվանդի հետ դիետայի կազմը `1500 կկալ / օրում, ճարպակալման հետ միասին, տես հավելվածը: Այս դեպքում հիվանդը պետք է նիհարի ոչ ավելի, քան շաբաթական 0,5-1 կգ: Նմանատիպ սննդակարգով հիվանդները, ովքեր ունակ են դիմանալ սննդի մեկ օրվա նույնիսկ ավելի մեծ սահմանափակումներին ՝ առանց հաջորդ օրվա սննդի ավելացման, կարող են խորհուրդ տալ ծոմապահության օրերը հանգստյան օրերին (գերադասելի է շաբաթ օրերին). Կաթնաշոռ (0,5 կգ ցածր յուղայնությամբ կաթնաշոռ), մրգեր (1-1,5 կգ խնձոր կամ նարինջ), բանջարեղեն (1.5 կգ կաղամբ, բողկ, վարունգ, լոլիկ), միս և բանջարեղեն (300 գ խաշած միս, 200-300 գ թարմ բանջարեղեն), կեֆիր-կաթնաշոռ (250 գ ցածր յուղայնությամբ կաթնաշոռ և 1 շիշ կեֆիր) և այլն
Նորաձեւ անհավասարակշռված ցածր էներգիայի ընտրանքներ
Սոյայի դիետաները (ցածր ածխաջրեր, ցածր յուղեր, հարստացված լիրով, բարձր սպիտակուց և այլն) հավասարակշռվածի նկատմամբ որևէ առավելություն չունեն: Բացի այդ, անհավասարակշռված դիետիկ ռեժիմները անցանկալի են շաքարախտի մեջ `կապված նրանց ketogenic ազդեցության հետ: Չի նշված ճարպային շաքարախտի և սովի բուժման համար:
NIDDM- ով հիվանդի հետ միասին ճարպակալմամբ պետք է պարունակի 1 գ / (կգ • օր) սպիտակուց, որն ապահովում է իր էներգիայի արժեքի 16-20% -ը: Հաճախ սպիտակուցի քանակության առաջարկվող բարձրացումը մինչև 1,5-2 գ / կգ ՝ հիմնվելով իր հատուկ դինամիկ գործողության վրա, անիրագործելի է: Վերջերս ցույց է տրվել, որ «սպիտակուցի խնայողությամբ փոփոխվող ծոմը» ուղեկցվում է խոլեստերինի, ուրրեմիայի, խոլելիտիասի դեպքերի և նույնիսկ հանկարծակի մահվան դեպքերի աճով: Դիետայի էներգետիկ արժեքի մնացած մասը պետք է ծածկվի 50% ածխաջրեր և 30% ճարպեր (հիմնականում `ոչ շատ):
NIDDM- ի դիետիկ բուժումը պետք է համակցված լինի ֆիզիկական գործունեության հետ: Նրանց ինտենսիվությունը կախված է հիվանդի տարիքից, մարմնի ավելորդ քաշից, բարդություններից և ուղեկցող հիվանդություններից: Մենք կարող ենք առաջարկել բուժական վարժություններ, քայլում և սրտանոթային համակարգից, երիկամներից, տեսողության օրգանից հակացուցումների բացակայության դեպքում `լող, վազք, դահուկներ, այգեգործություն և այգեգործություն, սպորտ:
Հիվանդը պետք է տեղյակ լինի տարբեր տնային և սպորտային գործունեության մեջ էներգիայի սպառման մասին (տես հավելված):
Բուժում բերանի հիպոգլիկեմիկ գործակալներով
XX դարի 50-ական թվականներին շաքարավազի իջեցնող բերանային դեղամիջոցների կլինիկական պրակտիկայում ներդրումը նշանակալի ներդրում էր շաքարախտի բուժման գործում: NIDDM- ով հիվանդ ունեցող բանավոր հակադիաբետիկ գործակալներ, եթե դրանց նշանակման վերաբերյալ ցուցումները ճիշտ որոշված են, անկասկած ինսուլինի նկատմամբ ունեն մի շարք առավելություններ:
Նախ `նորմո- և հիպերինսուլինեմիայով, դրանց օգտագործումը պաթոգենետիկորեն ավելի արդարացված և արդարացված է, քան ինսուլինի փոխարինող թերապիան: Երկրորդ, ekapcstv- ի ընդունումը այնքան ավելի հարմար է, քան անընդհատ ներարկումները, որ յուրաքանչյուր հիվանդ, ով նշանակվում է ինսուլին, պետք է հատուկ բացատրի, թե ինչու չպետք
«Բուժվեք դեղահատերով»: Երրորդ, բերանային դեղամիջոցները `ավելի մեղմ և աստիճանական ազդեցության պատճառով արյան սուդարայի մակարդակի վրա, շատ ավելի հաճախ, քան ինսուլինը, առաջացնում են հիպոգլիկեմիկ պայմաններ: Չորրորդ, բանավոր դեղեր ընդունելը ավելի քիչ հաճախ (համեմատած ինսուլինային թերապիայի հետ), ուղեկցվում է ալերգիկ ռեակցիաներով և չի տալիս այնպիսի տհաճ բարդություններ, ինչպիսիք են լիպոդիստրոֆիան:
Օգտագործվում են տարբեր քիմիական կառուցվածքներ ունեցող բանավոր հիպոգլիկեմիկ դեղերի երկու խումբ ՝ սուլֆոնամիդներ և բիգուանիդներ:
S u l f a n il a m id s
Sulfanilamide hypoglycemic գործակալները սուլֆոնիլյուրայի ածանցյալներ են: Բացառություն է կազմում գլիկոդիազինը, որը հանդիսանում է sulfapyrimidine- ի ածանցյալ արտադրանք, որը չի օգտագործվում մեր երկրում: Ըստ տարբեր հեղինակների ՝ դրանք վերցվում են շաքարախտով տառապող բոլոր հիվանդների 20-ից 40% -ի սահմաններում: Կարելի է վստահորեն ասել, որ 80-ականներին առնվազն շաքարախտով տառապող յուրաքանչյուր երրորդ հիվանդը բուժվում է սուլֆոնիլյուրայի դեղերով:
Սուլֆանիլամիդային դեղամիջոցները շաքարախտի բուժման համար օգտագործելու գաղափարը ծագել է սուլֆոնամիդների մեղմ հիպոգլիկեմիկ ազդեցության մասնավոր դիտարկումներից, որոնք օգտագործվում են մանրէների վարակների բուժման համար: Այնուհետև մի շարք հետազոտողների, հիմնականում ֆրանսիացի գիտնական Laubauers- ի ջանքերով, ստեղծեցին սուլֆոնիլյուրայի պատրաստուկներ `շաքարի իջեցնող ազդեցությամբ, բայց քիչ թե շատ հակամանրէային ազդեցությամբ: 1955-ին կլինիկական պրակտիկայում սկսվեց սուլֆոնիլյուրայի ածանցյալների լայն տարածումը և տարածումը:
Հակադիաբետիկ սուլֆոնամիդային դեղերի կլինիկական օգտագործման բոլոր 30 տարիները միաժամանակ տարիներ շարունակ ինտենսիվ ուսումնասիրել են դրանց գործողության մեխանիզմը:Այնուամենայնիվ, նույնիսկ այսօր դա շատ բարդ է և լիովին հասկանալի չէ:
Սուլֆոնիլյուրայի ածանցյալների հիպոգլիկետիկ ազդեցության մեխանիզմներում կարելի է առանձնացնել ենթաստամոքսային գեղձի և արտաբջջային բաղադրիչները:
Արդեն առաջին հետազոտողները հաստատապես հաստատել են, որ փորձի մեջ սուլֆոնամիդները ի վիճակի են արտադրել իջեցնող ազդեցություն միայն այն դեպքում, երբ կենդանին ունի ենթաստամոքսային գեղձի գաղտնի ինսուլինի մի մասի մաս: Էնդոգեն բացակայության դեպքում
ինսուլինը ինչպես փորձի, այնպես էլ շաքարային դիաբետով հիվանդի մոտ, նրանք անարդյունավետ են: Այսպիսով առաջացան հիմնարար գաղափարներ սուլֆանիլիդների ուղղակի ազդեցության մասին Լանգերհանսի կղզիների բետա բջիջների վրա ՝ խթանելով ինսուլինի ազատումը: Սուլֆոնիլյուրայի ածանցյալների այս բետա-ցիտոտրոպային ազդեցությունը ստացել է բազմաթիվ և բազմազան հաստատումներ: Կենդանուն սուլֆիլիլամիդային պատրաստուկի պատրաստումից անմիջապես հետո բետա բջիջների հստակ քայքայումը կարելի է տեսնել էլեկտրոնային մանրադիտակով, ինչը ցույց է տալիս ինսուլինի ազատումը: Արյան մեջ միևնույն ժամանակ, ինսուլինի կոնցենտրացիան մեծանում է, իսկ շաքարի մակարդակը ՝ նվազում: Դրանից հետո նշվում է կղզիների չափսի մեծացումը, բետա բջիջներում հատիկների կուտակումը և դրանցում ԴՆԹ-ի և սպիտակուցների պարունակության աճը: Այս ամենը մեզ թույլ է տալիս հաշվի առնել, որ սուլֆոնիլյուրայի ածանցյալները ունեն ոչ միայն բետա-ցիտոտրոպային (ենթաստամոքսային), այլև բետա-ցիտոտրոֆիկ (պանկրեատրոֆիկ) հետևանքներ:
Պարզվել է, որ սուլֆոնամիդները խթանում են ենթաստամոքսային գեղձից ինսուլինի ազատումը, ոչ միայն և ոչ այնքան, բետա բջիջների վրա ուղղակիորեն գործելով, այլև վերականգնելով գլյուկոզի նկատմամբ իրենց զգայունությունը: Փաստն այն է, որ NIDDM- ով հիվանդների դեպքում բետա-բջջային ընկալիչների զգայունությունը գլյուկոզի և այլ բնական գաղտնի նյութերի խթանող ազդեցության նկատմամբ զգալիորեն նվազում է: Համարվում է, որ առաջին փուլում ինսուլինի արտազատման ավելացումը պայմանավորված է բետա բջիջների վրա սուլֆոնիլյուրաների ուղղակի գործողությամբ: Ինսուլինի սեկրեցման երկրորդ փուլի ուժեղացումը կապված է հիպերգլիկեմիայի սուլֆոնամիդային թմրամիջոցների էֆեկտի օգնությամբ ձևավորված, նորմալին մոտ: Թմրամիջոցը սննդի հետ ընդունելու համադրությունը հանգեցնում է արյան մեջ ինսուլինի կոնցենտրացիայի զգալիորեն մեծացման, քան այն առանց սնունդ ընդունելը: Այս կարևոր հանգամանքը պետք է հաշվի առնել կլինիկայում, և սուլֆոնիլյուրայի նախապատրաստությունները պետք է խստորեն նշանակվեն սննդի ընդունման հետ կապված:
Պարզվել է, որ սուլֆոնամիդների գործողությամբ ինսուլինի սեկրեցիայի աճը նկատվում է միայն դրանց օգտագործման առաջին իսկ փուլերում: Երբ բուժումը տևում է մի քանի ամիս կամ տարիներ, արյան մեջ ինսուլինի պարունակությունն աստիճանաբար վերադառնում է այն մակարդակի, որի վրա եղել է նախքան բուժումը կամ նույնիսկ ավելի շատ նվազում է: Այնուամենայնիվ, միևնույն ժամանակ, շաքարախտի համար ձեռք բերված փոխհատուցումը, այսինքն ՝ գլիկեմիայի նորմալացումը, մնում է: Այս մեկը
Թվում է, թե ժամանակակից հետազոտողները պարադոքսալ փաստը բացատրում են հետևյալ կերպ:
Սուլֆոնամիդների ենթաստամոքսային գեղձի ենթաստամոքսային գեղձի ազդեցությունը զուգորդվում է ինտենսիվ արտաբջջային ազդեցությամբ, ինչը, ըստ որոշ տեղեկությունների, ավելի կարևոր է: Ինչպես հայտնի է, NIDDM- ը բնութագրվում է ծայրամասային հյուսվածքների նկատմամբ ինսուլինի նկատմամբ զգայունության նվազումով: Այն հիմնված է բջջային թաղանթների վրա ինսուլինի ընկալիչների կոնցենտրացիայի նվազման, ինչպես նաև հորմոնի համար ընկալիչների կախվածության նվազման վրա: Սուլֆոնիլյուրայի ազդեցության տակ բջջային թաղանթում ընկալիչների տեղակայման քանակը մեծանում է, հորմոնի նկատմամբ կապը նորմալանում է, իսկ հետո ՝ ինսուլինի դիմադրության նվազման և ենթաստամոքսային գեղձի կողմից ինսուլինի ավելցուկային սեկրեցիայի անհրաժեշտության պատճառով, ինսուլինեմիան վերադառնում է սկզբնական մակարդակի Balabolkin M. I. et al, 1983 Այսպիսով, ինսուլինի ընկալիչների փոխազդեցության նորմալացումը հանդիսանում է սուլֆոնիլուրեա ածանցյալների ենթաստամոքսային գեղձի գործողությունների կարևորագույն օղակներից մեկը:Որոշ հետազոտողներ չեն բացառում սուլֆոնամիդների հետցեպցեպտորային ազդեցության հնարավորությունը, որոնք խթանում են գլյուկոզի տեղափոխումը բջջի ներսում Nowak et al., 1983:
Վերջին տարիներին քննարկվել է ենթադրությունը, որ NIDDM- ի պաթոգենեզում հիմնական կարևորությունը ոչ թե բջիջների մեմբրանների ընկալիչներին խանգարող ինսուլինն է, այլ ինսուլինի ազդանշանի ներբջջային իրացման որոշ, ինչպես նաև անհասկանալի թերություններ, Truglia et al., 1985 թ. Գլյուկոզի տեղափոխման և օգտագործման ֆերմենտային համակարգերը շատ բարդ և բազմազան են: Նրանք առաջարկում են տարբեր վնասներ, ինչը բացատրում է NIDDM- ի հետագա ազդեցությունը: Այս վնասվածքներից մի քանիսը շտկվում են սուլֆոնիլյուրայի պատրաստուկներով, իսկ մյուսները ՝ ոչ, և դրանով հնարավոր է, որ առաջնային սուլֆիլիլամիդային դիմադրությունը գոնե մասամբ կապված լինի (տե՛ս ստորև):
Սուլֆոնամիդների ուժեղ ազդեցության մեխանիզմները ինսուլինի գործողության վրա դեռ քննարկվում են: Համարվում է, որ դրանք նպաստում են պրոտեոլիտիկ ֆերմենտների (ներառյալ `հեպատիկ ինսուլինազը) անակտիվացմանը, որոնք ոչնչացնում են ինսուլինը, խանգարում են ինսուլինի կապը հակամարմինների և պլազմային սպիտակուցների հետ կամ ազատում են այն այս կապից: Այնուամենայնիվ, այս հարցը դեռ վերջնականապես լուծված չէ:
Լյարդի և մկանային հյուսվածքի կողմից գլյուկոզայի կլանումը ուժեղացնելով ՝ սուլֆոնիլյուրայի ածանցյալները մեծացնում են գլիկոգենի սինթեզը և կուտակումը: Միևնույն ժամանակ
բայց նվազում է շաքարախտի բնորոշ գլյուկո-նեոգենեզի աճը: Սուլֆոնամիդների հակատիպային ազդեցությունը շատ կարևոր է, որի արդյունքում արյան մեջ տրիգլիցերիդների, ազատ ճարպաթթուների, խոլեստերինի և ketone մարմինների պարունակությունը նվազում է: Որոշ հեղինակներ դա համարում են ինսուլինի ակտիվացման դրսևորում, իսկ մյուսները սուլֆոնամիդները ուղղակիորեն վերագրում են հակատիպային ազդեցությանը:
Վերջերս ինտենսիվորեն ուսումնասիրվել է սուլֆոնիլյուրայի ազդեցությունը ստամոքս-աղիքային հորմոնների սեկրեցների, ինչպես նաև ենթաստամոքսային գեղձի գլյուկագոնի վրա: Ուղղակի և համոզիչ ապացույցներ սուլֆոնամիդների ինսուլին-արևադարձային էֆեկտներում գաստրոէնտերո-մեկուսիչ առանցքի հորմոնալ համակարգերի ներգրավման մասին, դեռևս չի ստացվել Poltorak V.V., Gladkikh A. I, 1985, բայց որոշ նյութեր հետաքրքրություն են առաջացնում: Մասնավորապես, ցույց տրվեց, որ սուլֆոնամիդների ընդունումը մեծացնում է ենթաստամոքսային գեղձի կողմից սոմատոստատինի սեկրեցումը: Ինչ վերաբերում է գլյուկագոնի սեկրեցների վրա դրանց ազդեցությանը, այնպես է, որ սուլֆոնիլյուրայի երկարատև կառավարումը խանգարում է ինչպես գլյուկագոնի բազալ, այնպես էլ սննդի խթանող արտազատմանը արյան մեջ: Այս հարցերը, սակայն, դեռ հեռու են վերջնական լուծումից:
Սուլֆոնիլյուրայի պատրաստուկների օգտագործման ցուցումներ. Ինչպես հետևում է սուլֆանիլամիդների հիպոգլիկեմիկ գործողության մեխանիզմների վերաբերյալ ժամանակակից գաղափարներից, դրանց օգտագործման հիմնական ցուցումը պետք է համարել չափավոր NIDDM, ինչպես նաև մեղմ և չափավոր NIDDM- ի սահմանակից պայմանները, երբ դիետան, որը նախկինում փոխհատուցում էր նյութափոխանակության խանգարումները, դադարում էր ապահովել գլիկեմիայի կայուն նորմալացում:
Նման հիվանդների դեպքում կարելի է հույս դնել սուլֆոնիլյուրայի լավ թերապևտիկ ազդեցության վրա, որն ապահովված է նրա բետա-ցիտոտրոպային, բետա-ցիտոտրոֆիկ ազդեցությամբ, ինչպես նաև նորմալացնող ազդեցություն է ունենում ինսուլին-ընկալիչի փոխազդեցության խանգարման վրա: Սովորաբար սրանք 35-40 տարեկանից բարձր հիվանդներ են, նորմալ կամ մի փոքր ավելորդ քաշով, շաքարախտի կայուն ընթացքով, առանց ketoacidosis- ի հակում: Երբեմն այդպիսի հիվանդները ինսուլինային թերապիայից պետք է տեղափոխվեն բանավոր դեղերով բուժում: Ինսուլինի ամբողջական փոխարինումը սուլֆիլիլամիդներով հնարավոր է, երբ ինսուլինի ամենօրյա չափաբաժինը չի գերազանցում 40-50 միավորը: Հաջողության շանսերն ավելի մեծ են, այնքան կարճ է ինսուլինով բուժման ժամանակահատվածը: Այնուամենայնիվ, նույնիսկ բավականաչափ երկարամյա ինսուլինով
թերապիա, դուք կարող եք փորձել փոխանցել հիվանդին սուլֆոնամիդներ ստանալու համար:Obարպակալված անհատների մոտ, ինսուլինի բնածին դիմադրության պատճառով, ինսուլինի զգալիորեն ավելի բարձր դոզաների փոխարինումը հաճախ հաջող է լինում: Նույնիսկ եթե ինսուլինի ամբողջական փոխարինումը հնարավոր չէ, ապա համակցված թերապիան ապահովում է դրա ամենօրյա անհրաժեշտության նվազեցում (տես էջ 160):
Այս պատճառներից, սուլֆոնիլյուրայի ածանցյալները օգտագործվում են ինսուլինի հետ համատեղ NIDDM- ի խիստ ձևով, հատկապես ինսուլինի դիմադրության համար, երբ ինսուլինի ամենօրյա դոզան գերազանցում է 50-60 միավորը: Այսպիսով, E. A. Vasyukova- ի, A. M. Granovskaya-Tsvetkova (1975 թ.) Դիտարկումներում, գլիբենկլամիդի համադրությունը ինսուլինի հետ ծանր շաքարախտով տառապող մարդկանց մեջ հնարավոր եղավ նվազեցնել ինսուլինի ամենօրյա անհրաժեշտությունը 102-ից մինչև 64 միավոր:
Եթե չափավոր շաքարային դիաբետով սուլֆոնամիդներով մենաթերապիան անբավարար է նյութափոխանակության խանգարումները լիովին փոխհատուցելու համար, խորհուրդ է տրվում բուժմանը ավելացնել բիգուանիդներ: Թմրամիջոցների այս համադրության ազդեցության բացակայության դեպքում դրան է կցվում ինսուլինը, և դրա անհրաժեշտությունը ավելի քիչ է, քան ինսուլինի հետ մենաթերապիայի հետ:
Բացի այդ սուլֆոնիլյուրայի պատրաստուկների օգտագործման համար նշված ցուցումներից դեռ կա կլինիկական իրավիճակի հետ անորոշ ցուցումներ սուլֆոնամիդների նշանակման վերաբերյալ: Ոմանց գնահատման մեջ անհամապատասխանությունը վկայություն բնորոշ է նրանց բուժմանը որպես տնային, այդպիսին արտասահմանյան փորձագետներ:
Խոսք մենք խոսում ենք սուլֆոնամիդների նշանակման մասին, մեղմ NIDDM- ի, ինչպես նաև լատենտային (լատենտային) շաքարախտի համար, ըստ ժամանակակից դասակարգման, գլյուկոզի հանդուրժողականության խանգարմամբ:
Վ. Գ. Բարանով, Լ. Շ. Օրկոդաշվիլին (1973) կարծում են, որ շաքարախտով, որը փոխհատուցվում է մեկ սննդակարգով, անգամ «առավելագույնը բարենպաստ սննդակարգով», խորհուրդ է տրվում լայնորեն օգտագործել բերանի հակադիբետիկ դեղեր »: Այս պարամետրը տարածվում է գլյուկոզի հանդուրժողականության թույլ տեսողություն ունեցող բոլոր դեպքերի համար, երբ գլիկոզի նկատմամբ հանդուրժողականության թեստի համաձայն գլիկեմիան հասնում է 1 մգ-ի, 200 մգ% (11 մմոլ / լ) բեռնվածքից հետո, իսկ 2 ժամ հետո `150 մգ% (8.25 մմոլ / լ): Բարանով Վ. Գ., Գասպարյան Է. Գ., 1983. Նման տեսակետի հիմքում ընկած է ենթաստամոքսային գեղձի կղզու ապարատի վրա սուլֆոնիլյուրե ածանցյալների տրոֆիկ ազդեցությունը, որի արդյունքում նկատվում է սինթեզի և արտազատման աճ:
ինսուլինը համակցված է բետա-բջջային հիպերպլազիայի հետ: Մեղմ շաքարախտի և գլյուկոզի հանդուրժողականության խանգարման դեպքում, բուտամիդին խորհուրդ է տրվում 0,5 գ 2 անգամ մեկ օրում 1-1 Վա տարի: Եթե դրանից հետո շարունակվում է գլյուկոզի հանդուրժողականության խախտումը, ըստ գլյուկոզի հանդուրժողականության թեստի, ապա բուժումը երկարաձգվում է ևս 1 տարի: Նմանատիպ դիրքորոշում են ընդունում մի շարք օտարերկրյա հեղինակներ, որոնք խորհուրդ են տալիս պրոֆիլակտիկ սուլֆիլիլամիդերապիա վարակվածություն ունեցող մարդկանց, ինչպես նաև գլյուկոզի հանդուրժողականության խանգարումներ ունեցող անձանց, ինչպես նաև մեղմ շաքարային դիաբետով հիվանդներին ՝ նյութափոխանակության խանգարումների հետագա առաջխաղացումը կանխելու և հատկապես դիաբետիկ անգիոպաթիայի զարգացումը Carlstrom et al., 1979, Ratzmann et al., 1983 .
Այլ հետազոտողներ կասկածներ են հայտնել սուլֆոնամիդների պրոֆիլակտիկ օգտագործման նպատակահարմարության վերաբերյալ: Այս խնդրի վերաբերյալ մի շարք աշխատություններում սուլֆիլիլամիդաթերապիայի ոչ մի առավելություն չի հայտնաբերվել դիետիկ թերապիայի նկատմամբ `լատենտ շաքարային դիաբետի առաջացումը կանխարգելիչ շաքարախտի, ինչպես նաև գլյուկոզի հանդուրժողականության բարելավման գործում Պարոզ և այլոց, 1978, Magyar, 1978. Ա. (1983) մտավախություն են հայտնում, որ սուլֆոնիլյուրայի ածանցյալների վաղաժամ, էականորեն վաղաժամ օգտագործումը կարող է հանգեցնել ավելցուկային խթանման միջոցով բետա բջիջների overstrain և ոչնչացմանը: Մենք հավատում ենք, որ դիաբետով փոխհատուցվող և գլյուկոզի հանդուրժողականությամբ շաքարախտի մեջ սուլֆոնիլյուրաների օգտագործումը անիրագործելի է:
Հակացուցումները Sulfonylurea դեղերը բացարձակապես հակացուցված են ketoacidosis- ի, ketoacidemic precoma- ի եւ կոմայի դեպքում, ինչպես նաեւ հիպերոսմոլային եւ կաթնաթթվային կոմայի դեպքում:Դրանք հավասարապես կտրականապես հակացուցված են հղիության ընթացքում ցանկացած տևողությամբ և լակտացիայի ամբողջ ժամանակահատվածում: Անկախ նրանից, թե որքանով է կատարյալ շաքարախտի փոխհատուցումը սուլֆոնամիդներով, հղիության սկիզբով ՝ հիվանդը պետք է տեղափոխվի ինսուլինային թերապիա: Ինսուլինի ժամանակավոր կիրառման այլ ցուցումներ (երբեմն `սուլֆոնամիդների չեղյալ հայտարարմամբ, երբեմն` դրանց ընդունման ֆոնին) `որովայնի վիրահատության անհրաժեշտություն, սուր վարակ, քրոնիկ ինֆեկցիայի խիստ սրացում (քրոնիկ պիելոնեֆրիտ, քրոնիկ բրոնխիտ և այլն): Sulfանկացած գենեզի ցիտոպենիկ պայմաններում (լեյկոպենիա, թրոմբոցիտոպենիա) խորհուրդ չի տրվում օգտագործել սուլֆոնիլյուրայի դեղեր:
Հակացուցումների հաջորդ խումբը լյարդի և երիկամների սուր պարենխիմալ վնասվածքն է (սուր և քրոնիկ ակտիվ հեպատիտ, լյարդի ցիռոզ, երիկամների բոլոր հիվանդություններ `գլոմերուլային ֆիլտրման զգալի նվազում և, մասնավորապես, ազոտի արտանետման գործառույթ): Որոշ հեղինակներ խորհուրդ են տալիս հատուկ զգուշություն ցուցաբերել ստամոքսի և duodenum- ի պեպտիկ խոցով հիվանդներին բուժելիս `սուլֆոնամիդներով: Balabolkin M.I., Gavri-lyuk L.I., 1983. Ներկայումս սուլֆոնիլյուրայի պատրաստուկները գործնականում չեն օգտագործվում IDDM- ի համար:
Հատուկ նշվում է, թե որքանով են դիաբետիկ անոթային ախտահարումները խանգարում սուլֆոնամիդային թերապիայի հետ: Նրանց դեղատոմսի համար բացարձակ հակացուցում է վերջույթների դիաբետիկ գանգրենան, ինչպես նաև ծանր նեֆրոանգիոպաթիան նեֆրոտիկ սինդրոմով կամ ազոտի արտազատվող ֆունկցիայի թույլ տեսքով: Այլ վայրի անգիոպաթիայի և տարբեր աստիճանի ծանրության դեպքում շաքարախտի առավելագույն հնարավոր փոխհատուցումը ամենակարևորն է: Անհրաժեշտ դեղաչափի ռեժիմն ընտրվում է ընդհանուր կանոնների համաձայն:
Կողմնակի բարդություններ և բարդություններ թերապիայի հիպոգլիկեմիկ սուլֆոնամիդներով բուժումը հիմնականում տեղի է ունենում ոչ ավելի, քան դեպքերի 3-5% -ում: Ըստ Haupt, Schoffling- ը (1977), դրանք տեղի են ունենում կարբամիդ օգտագործմամբ `5,4%, քլորոպրոպամիդ` 4.1% -ով, գլիբենկլամիդ `դեպքերի 1.2% -ով: Այլ աղբյուրների համաձայն, քլորպրոպամիդն առավել հաճախ տալիս է կողմնակի բարդություններ:
Սուլֆոնիլ-ուրայի պատրաստուկներով առաջացած կողմնակի ազդեցությունները առավել հաճախ ոչ սպեցիֆիկ են `դիսպեպսիա կամ մաշկի ալերգիա: Դիսպեպտիկ ախտանիշները (սրտխառնոց, էպիգաստրիկ ցավ, երբեմն փսխում, լուծ) սովորաբար հեռանում են, եթե օրվա չափաբաժինը բաժանեք մի քանի դեղաչափով ՝ կերակուրից հետո ընդունելով դեղը: Ալերգիկ ռեակցիաները սովորաբար սահմանափակվում են միզասեռական ցանով, երբեմն միայն քորով: Նրանց օգնության համար հակահիստամինները բավականին լավ են ապացուցել: Սովորաբար, desensitizing թերապիայի կարճ ընթացքից հետո հնարավոր է շարունակել նույն սուլֆոնիլյուրայի պատրաստումը, բայց երբեմն անհրաժեշտ է այն փոխարինել մեկ այլով: Շատ հազվադեպ, ալերգիկ երևույթները ձեռք են բերում խիստ տարածված դերմատիտի բնորոշ բնույթ (երբեմն արտազատվող - Լայլի համախտանիշ) կամ դառնում են հստակ անալուսիկ `մաշկի այտուցվածության և հիպերեմիայի հետ, արյան ճնշման անկմամբ, շնչառության կրճատում և այլն:
Ալերգենիկ դեղամիջոցների դեպքում այն պետք է անմիջապես դադարեցվի, սուլֆոնամիդների օգտագործումը պետք է հրաժարվի, գլյուկոկորտիկոիդները պետք է նշանակվեն հիվանդին:
Նկարագրվում է սուլֆոնիլ-ուրայի ածանցյալների թունավոր ազդեցությունը ոսկրածուծի վրա `լեյկոպենիայի, թրոմբոցիտոպենիայի և նույնիսկ ագրանուլոցիտոզի զարգացման միջոցով: Այս բարդությունները չափազանց հազվադեպ են, բայց նրանց ծայրահեղ վտանգի պատճառով դրանք միշտ պետք է հիշել: Առաջարկվում է պարբերաբար վերահսկել սուլֆիլիլամիդային բուժումը `կլինիկական արյան ստուգմամբ` թրոմբոցիտների քանակով:
Շնորհիվ այն բանի, որ քլորպրոպամիդով բուժումը ժամանակ առ ժամանակ բարդանում է խոլեստատիկ դեղնախտով, խորհուրդ է տրվում ամսական մեկ անգամ ուրոբիլինի համար մեզի հետազոտություն կատարել և պարբերաբար ուսումնասիրել բիլիրուբինը և արյան ալկալային ֆոսֆատազի գործունեությունը:Եթե սուլֆոնամիդները նշանակվում են լյարդի մեղմ քրոնիկ հիվանդությամբ հիվանդ (հիվանդ քրոնիկ կայուն հեպատիտ, հեպատոստատոզ) հիվանդ, ապա խորհուրդ է տրվում ստուգել հեպատոցիտների վրա դրանց թունավոր ազդեցության բացակայությունը `վերահաստատելով շիճուկային ամինոտրրանսֆերաների գործունեությունը:
Շաքարավազի իջեցնող սուլֆոնամիդային դեղեր, մասնավորապես `քլորպրոպամիդ և գլիբենկլամիդ վերցնելիս հնարավոր է հիպոգլիկեմիկ պայմանների զարգացում: Դրանք համարվում են թեթև: Այնուամենայնիվ, հարկ է հիշել, որ սուլֆոնամիդներ ընդունող հիվանդները սովորաբար ավելի հին են, քան 40-50 տարեկան, և նրանցից շատերը տառապում են սրտի և ուղեղի կորոնար հիվանդությամբ: Որոշ հեղինակներ Balabolkin M.I., Gavrilyuk L.I., 1983, Petrides P. et al., 1980 իրավացիորեն շեշտում են ծերերի շրջանում սուլֆոնիլյուրեային դեղամիջոցներով պայմանավորված հիպոգլիկեմիայի ծայրահեղ վտանգը: Դիտարկումներում Ասլունդ և այլք: (1983) 57 հիվանդների միջին տարիքը, որոնցում գլիբենկլամիդ վերցնելիս հիպոգլիկեմիայի հարձակում է տեղի ունեցել, 75 տարեկան էր, որից 20% -ը 85 տարեկան և ավելի բարձր տարիքի: Նման դեպքերում հիպոգլիկեմիկ վիճակը սկսվում է աստիճանաբար, առանց բռնի վեգետատիվ ախտանիշների, և երբեմն ընթանում է հստակ կիզակետային նյարդաբանական նշաններ ՝ ընդօրինակելով ուղեղային շրջանառության սուր խախտումը: Մեր դիտարկմամբ ՝ նման հիպոգլիկեմիան հատկապես բնորոշ է այսպես կոչված լակունարային ուղեղի հիվանդությամբ հիվանդներին: Հիպոգլիկեմիայի ազդեցության տակ նրանք կարծես վերակենդանացնում են ուղեղի վնասման հին կիզակետերը ՝ տպավորություն թողնելով նույն տեղայնացման կրկնվող ինսուլտի, ինչպես նախորդը: Պետք է հիշել նաև, որ գործողության երկար տևողության պատճառով
քլորպրոպամիդային հիպոգլիկեմիան, երբ դա տեղի է ունենում, կարող է կրկնվել նույն օրվա ընթացքում:
Հիպոգլիկեմիայի առաջացումը, որպես կանոն, ցույց է տալիս դեղամիջոցի գերբարձր դոզան և պահանջում է դոզայի իջեցում կամ դիետայի ռեժիմի վերանայում `ածխաջրածին պարունակող արտադրանքների օրվա օրվա տեղափոխմամբ, երբ նշվում է արյան շաքարի ավելորդ նվազում: Բացի այդ, դուք պետք է համոզվեք, որ հիվանդը չի ընդունել ալկոհոլ, ինչպես նաև որոշ դեղեր, որոնք ուժեղացնում են սուլֆոնամիդների շաքարի իջեցնող ազդեցությունը: Սրանք ացետիլսալիցիլաթթու են, պիրա-զոլոնային ածանցյալներ, բանավոր anticoagulants, tuberculostatic գործակալներ (LASK, etionamide), tetracycline, cyclophosphamide, երկար գործող antimicrobial sulfanilamides (sulfadimethoxin և այլն), որոնք մրցակցում են պլազմային sulfonylureas- ի ածանցյալների համար:
Երբեմն հիպոգլիկեմիայի պատճառը սուլֆիլիլամիդային դեղերի կուտակումն է `երիկամների գործունեության խանգարման պատճառով: Կարբուտամիդի գրեթե 100% -ը, գլիպիզիդի 90% -ը, քլորպրոպրամիդի 80-90% -ը, տոլբուտամիդի 80-85 U- ն, գլիկլազիդի 65% -ը և գլիբենկլամիդի մոտ 50% -ը արտազատվում են մեզի մեջ: Կլինիկական պրակտիկայում, երիկամների անբավարար ֆունկցիան սովորաբար դատվում է ազոտային խարամ (մնացորդային ազոտ) կամ կրեատինինի պահպանումով: Մինչդեռ արյան մեջ Creatinine- ի մակարդակը գերազանցում է նորմալ արժեքները միայն այն դեպքում, երբ գլոմերուլյար ֆիլտրումը իջնում է մինչև 25-30 մլ / րոպե, իսկ գլոմերուլի ֆունկցիայի ընդհանուր թվի ոչ ավելի, քան 30% -ը: Որոշ նյութերի կուտակումը երբեմն տեղի է ունենում ավելի շուտ, քան հայտնվում են ազոտային խարամը պահելու լաբորատոր նշաններ: Արյան մեջ ստեղծարարինի նորմալ մակարդակը չի երաշխավորում սուլֆոնիլյուրայի պատրաստուկների լիովին անվտանգ երիկամային մաքրում:
Թերապիայի բարդությունների հետ կապված մի փոքր պայմանական է սուլֆոնամիդային դիմադրության զարգացումը: Տարբերակել առաջնային և երկրորդային սուլֆոնամիդ դիմադրությունը: Սուլֆոնամիդների նկատմամբ առաջնային անզգայունությունը հայտնաբերվում է մոտավորապես յուրաքանչյուր հինգերորդ դեպքում նրանց հետ հիվանդի բուժման առաջին փորձի ժամանակ: Դրա պատճառը մնում է անորոշ: Կա ենթադրություն, որ դա կապված է սուլֆոնիլ-մ-ժ ածանցյալների ընդունման բացակայության կամ խախտման հետ `մեղավորություն:
Միջնակարգ սուլֆոնամիդային դիմադրությունը զարգանում է աստիճանաբար ՝ դրանց հաջող օգտագործման որոշակի ժամանակահատվածից հետո: Ըստ Ա.Ս. Էֆիմովա (1984), հիվանդների 40-50% -ը, 6-10 տարեկան, արդյունավետորեն բուժվում է սուլֆո-դեղերով
նիլուրան, նրանց նկատմամբ զգայունության կորստի պատճառով, տեղափոխվում են ինսուլինային թերապիա: Երբեմն երկրորդային սուլֆոնամիդային դիմադրությունը զարգանում է դեղամիջոցի սկսվելուց հետո մի քանի ամսվա ընթացքում, բայց ավելի հաճախ ՝ 3-6 տարի հետո: Այնուամենայնիվ, երբեմն հիվանդները արդյունավետորեն բուժվում են 15-18 տարեկան սուլֆոնիլյուրայով:
Գրականության մեջ այդ հարցը վաղուց է քննարկվել. Արդյո՞ք կղզու ապարատի բետա բջիջների ոչնչացումը նրանց երկարատև խթանման արդյունքում չէ՞, որ սուլֆոնամիդներին երկրորդական դիմադրության պատճառ է հանդիսանում: Որոշ հետազոտողներ կարծում են, որ նման «իսկական ուշ սուլֆանիլամիդ դիմադրություն» հնարավոր է և տեղի է ունենում միայն հիվանդների 4% -ի մոտ ՝ Mehnert H., 1980 թ.: V.V. Poltorak, A. I. Gladkikh, հարցի գրականության մանրակրկիտ վերլուծությունից հետո նրանք հանգեցին այն եզրակացության, որ համոզիչ ապացույցները սպառիչ են: սուլֆոնիլյուրայի ազդեցությունը բետա-բջջային ապարատի վրա գոյություն չունի:
Յուրաքանչյուր անգամ սուլֆոնամիդային դիմադրության հատուկ դեպքերի ուսումնասիրությունը բացահայտում է բուժման կազմակերպման մի շարք էական թերություններ (ցուցումների սխալ որոշում, դեղամիջոցի կամ դրա չափաբաժնի ոչ պատշաճ ընտրություն, դիետայի խախտում, դեղի ընդունման հարցում անկանոնություններ և այլն): Մոտ պատմության ընթացքում հիվանդները ունեն հոգեկան վնասվածքներ, վարակիչ հիվանդություններ, որոնք նպաստում են շաքարախտի փոխհատուցման ձախողմանը: Հատկանշական է նաև, որ թմրանյութի նկատմամբ դիմադրության զարգացմանը, դրա չափաբաժինը բարձրացնելուն կամ մեկ այլ ՝ ավելի հզոր փոխարինմամբ, հաճախ պարզվում է, որ դրանք արդյունավետ են: Որոշ հետազոտողներ կարծում են, որ սուլֆոնիլուրեային դեղամիջոցների նկատմամբ երկրորդային անզգայունությունը պետք է դիտարկել որպես շաքարախտի առաջընթացի հետևանք ՝ նրա վատ փոխհատուցման պատճառով (Վ. Բարանով, 1977 թ.) Սուլֆոնամիդային դիմադրության զարգացումը կանխելու կամ գոնե ձգձգելու համար պետք է պահպանվեն մի շարք կանոններ, որոնք կքննարկվեն ստորև: (տես էջ 149):
1970-1971 թվականներին Համալսարանական 12 քոլեջների համալսարանական շաքարախտի խմբի զեկույցները `սուլֆանիլ ամիդոթերապիայի ևս մեկ բարդության մասին: Այս տվյալները դեռ քննարկվում և մեկնաբանվում են տարբեր երկրների դիաբետոլոգների կողմից: Ամերիկացի հետազոտողների աշխատանքում ցույց է տրվել, որ տոլբուտամիդով բուժվող հիվանդները ավելի հաճախ մահանում են սրտանոթային հիվանդությունից, քան այն մարդիկ, ովքեր ինսուլին կամ պլացեբո են ստացել դիետայի հետ միասին, որպես հակադիաբետիկ թերապիա: Հեղինակները կտրականապես եզրակացրեցին, որ սուլֆոնիլյուրայի պատրաստուկներն ավելանում են
շաքարային դիաբետով հիվանդների մահացությունը սրտանոթային համակարգի վնասումից:
Ուսումնասիրության արդյունքում հայտնաբերված այս նյութերի ավելի մանրակրկիտ ուսումնասիրություն `այդքան նշանակալի մեթոդաբանական արատների, որոնք էնդոկրինոլոգների մեծամասնության պատճառ են դարձել անվստահություն ցուցաբերել արդյունքներին և եզրակացություններին: Նախևառաջ, առարկայական է, որ բոլոր հիվանդներին տրվել է տոլբուտամիդի նույն չափաբաժինը `1,5 գ: Տոլբուտամիդը օգտագործվել է տարբեր ծանրության շաքարախտով հիվանդներին բուժելու համար, սահմանային և նույնիսկ նորմալ գլյուկոզի հանդուրժողականության թեստային պարամետրերով: Հեղինակները չեն հասել ածխաջրերի և լիպիդային նյութափոխանակության նորմալացման, և սա ամենակարևոր պայմանն է, որի համաձայն հակադիաբետիկ թերապիան կարող է հաջողակ լինել և բարենպաստ ազդեցություն ունենալ դիաբետիկ անգիոպաթիայի էվոլյուցիայի վրա: Տարբեր բուժական ռեժիմների ազդեցությունը սրտանոթային համակարգի վիճակի վրա կարելի է համեմատել միայն այն դեպքում, երբ նրանցից յուրաքանչյուրը յուրաքանչյուր հիվանդին ապահովում է հուսալի և կայուն փոխհատուցմամբ շաքարախտի համար: Հավաքելով հիվանդների համեմատած խմբերը ՝ հեղինակները անտեսեցին տղամարդկանց և կանանց IHD- ի նկատմամբ նախադրյալի տարբերությունները, հաշվի չեն առել ռիսկի գործոնների առկայությունը, նույն դոզանով սահմանված ինսուլինը սահմանված և այլն:
Տնային հեղինակների աշխատություններում ցույց տրվեց, որ շաքարախտի փոխհատուցման բացակայությունը վճռորոշ չէ անոթային պաթոլոգիայի առաջընթացի համար, անկախ նրանից, թե ինչ շաքարով իջեցվող թերապիա է ստացվում հիվանդը:Եթե փոխհատուցվում է նյութափոխանակության խանգարումների դեպքում, ապա դիֆթետիկ անգիոպաթիայի հաճախության տարբերությունները սուլֆանիիլամիդային թերապիայի և ինսուլինի բուժման հետ կապված չեն կարող հայտնաբերվել: Ոչ մի պատճառ չկա խոսելու սրտանոթային հիվանդության առաջընթացի մասին, որպես շաքարային դիաբետի սուլֆիլիլամիդերապիայի բարդություն:
Սուլֆոնիլյուրե շարքի ներկայումս օգտագործված շաքարազերծող դեղերի շարքում առանձնանում են I և II սերունդները: Առաջին սերնդի սուլֆանիլամիդները սկսեցին օգտագործվել 1955 թվականից ի վեր, դրանց արդյունավետ դոզաները հաշվարկվում են վանդակներում: Սրանք տոլբուտամիդ, կարբամիդ, քլորպրոպամիդ են: P սերնդի պատրաստուկները սինթեզվել են ավելի ուշ, դրանք օգտագործվել են 1966 թվականից ի վեր: Դրանք ավելի արդյունավետ են և պակաս թունավոր: Glibenclamide- ը, glurenorm- ը, predian- ը նշանակվում են մի քանի միլիգրամի կամ տասնյակ միլիգրամի չափաբաժիններով (Աղյուսակ 9):
Butamide - 1 ”1- (para-Methylbenzenesulfonyl) -M'-n-butylurea- ն դեղամիջոց է, որն ունի նվազագույն հիպոգլիկեմիկ գործունեություն, բայց նաև ամենացածր թունավորությունն է սուլֆոնամիդների I սերնդի շրջանում: Ամբողջովին
Աղյուսակ 9 1/1-ից 1 ժամ հետո գործողության սկզբից առավել օգտագործված սուլֆա դեղերի դեղագործական բուժական բնութագրերը
Առավելագույն գործողություն, ը
Գործողության տևողությունը, ը
Առավելագույն օրական դոզան
Էֆեկտի ամբողջական դրսևորման պայմանները
Պահպանման դոզան, գ
Բութամիդ, շաքարախտ,
լիպոլ, orabet, orinaza,
Oberben, Rastinon, հաստ-
isoral, գույքագրում, isoral,
գրություն, գոռոց, տաղանդ
զերծ հակաբակտերիալ գործողությունից: Իր արագ կլանման շնորհիվ այն սկսում է հիպոգլիկեմիկ ազդեցություն իրականացնելուց հետո կառավարումից 1 ժամ անց, ամենամեծ ազդեցությունը նկատվում է 5-րդ և 7-րդ ժամերի ընթացքում, որոշ հիվանդների մոտ `4-րդ և 8-րդ ժամերի միջև: Գործողության տևողությունը `ոչ ավելի, քան 12 ժամ: Այն արտադրվում է ԽՍՀՄ-ում` 0,5 և 0.25 գ դեղահատերով (50 հաբեր փաթեթով):
Բուտամիդ օգտագործելու երկու սխեմա կա: Գ. Բարանովը (1977) խորհուրդ է տալիս այն նշանակել այն 2 անգամ մեկ օր առաջ սնունդից 1 ժամ առաջ 10-12 ժամ ընդմիջումով (առավոտյան և երեկոյան): Նախնական մեկ դեղաչափը ստանդարտ է `1 գ (ամեն օր 2 գ): Դոզայի բարձրացումը չի ուժեղացնում դեղամիջոցի ազդեցությունը, բայց մեծացնում է կողմնակի ազդեցությունների ռիսկը: Սովորաբար, ազդեցությունը հայտնաբերվում է բուժման առաջին շաբաթվա ընթացքում արդեն կրճատելով գլիկեմիան և գլյուկոզուրիան, բայց հնարավոր է վերջնականապես գնահատել դրա շաքարի իջեցնող ազդեցությունը միայն 2-3 շաբաթ անց: Այն պայմանով, որ այս ժամանակահատվածից հետո նորմալգլիկեմիան և ագլուկոզուրիան ձեռք են բերվում, երեկոյան դոզան իջեցվում է մինչև 0,5 գ, իսկ ևս 2-3 շաբաթ անց, դոզան կիսով չափ է և առավոտյան: Անհրաժեշտության դեպքում (հիպոգլիկեմիկ պայմանների տեսք), պահպանման դոզան կարող է լինել նույնիսկ ավելի ցածր (առավոտյան 0,5 գ և երեկոյան 0.25 գ կամ երեկոյան 0.25 գ 2 անգամ):
Դիաբետոլոգների մեծամասնությունը խելամիտ է համարում բուժումը սկսել բուտամիդով `0.5 գ 2-3 անգամ մի օր ուտելուց անմիջապես հետո: Եթե այս դեղաչափը անբավարար է, այն կարող է ավելացվել մի քանի օրվա ընթացքում ՝ հասցնելով այն մինչև 2–2,5,5 գ / օր և նույնիսկ մինչև 3 գ / օր: 10-14 օր հետո դոզան աստիճանաբար կրճատվում է: Պահպանման չափաբաժինը կարող է տարբեր լինել 0.25 գ-ից մինչև 1 գ, երբեմն մինչև 1,5 գ:
NIDDM- ով հիվանդին ինսուլինային թերապիայից սուլֆիլիլամիդային թերապիա տեղափոխելիս ենթադրվում է, որ ինսուլինի ամբողջական փոխարինումը բուտամիդով հնարավոր է, եթե դրա դոզան իդեալականին մոտ քաշ ունեցող անհատների մեջ դրա դոզան չի գերազանցում 20-30 ՆԱԽԱԳԾԻ Մոտավորապես 0,5-1-ը պահանջվում է ինսուլինի 10 հատը փոխարինելու համար: գ բուտամիդ: Ավելի լավ է դեղը աստիճանաբար փոխել: Բուտամիդը նշանակվում է ինսուլինի նախորդ չափաբաժնի ֆոնի վրա, և միայն դրա արդյունավետության մեջ համոզվելով ՝ ինսուլինի դոզան կրճատվում է 6-10 IU / օրով:
Ycիկլամիդ - N- (na / »a-methylbenzenesulfonyl) - N 1-cyclohexylurea: Դեղը ըստ դեղաբանական և ֆարմակոկինետիկ հատկանիշներով մոտ է բութամիդին, բայց այն մի փոքր ավելի ակտիվ է: Այն օգտագործվում է օրվա ընթացքում 1,5 գ-ից ոչ ավելի չափաբաժիններով: Բուժման ռեժիմները նույնն են, ինչ բութամիդին: Այն արտադրվում է ԽՍՀՄ-ում ՝ 0,25 գ հաբեր, 20 դեղահատ փաթեթի մեջ:
Քլոցիկլամիդ - 1 ' լ/ g— ժամից հետո `առավելագույնը 2-4 ժամ: Գործողության տևողությունը միջինում կազմում է շուրջ 24 ժամ, երբեմն ավելի երկար (որի հետ կապված է հիպոգլիկեմիկ պայմանների կուտակման և զարգացման հնարավորությունը), երբեմն ավելի քիչ (հիպերգլիկեմիան տեղի է ունենում գիշերը և հաջորդ օրվա առավոտյան):
Դեղը ընդունվում է օրական 1 անգամ, նախաճաշից առաջ, ավելի հազվադեպ
նախաճաշից հետո: Նախնական դոզան 0.25 կամ 0.5 գ, կախված գլիկեմիայի մակարդակից:Կարճ ժամանակով դոզան կարելի է ավելացնել 0,75 գ, բայց հետո այն բաժանվում է 2 դոզայի `նախաճաշին և ճաշի ժամանակ: Առավելագույն ազդեցությունը երբեմն հայտնաբերվում է բուժման սկսվելուց 2-3 շաբաթ անց, այնուհետև դոզան իջեցվում է պահպանման մեկին (0,125 գ-ից մինչև 0,5 գ):
Եթե մարմնից քլորպրոպամիդ վերացումը արագացված է, այսինքն, եթե մինչև օրվա վերջը նկատելիորեն թուլանում է նրա շաքարի իջեցնող ազդեցությունը, ապա դեղամիջոցի առավոտյան ընդունումը զուգորդվում է բութամիդ կամ բուկարբանի երեկոյան ընդունմամբ: Քլորպրոպամիդին բարձր զգայունությամբ, երբ փոխհատուցվող դոզան չի գերազանցում 0.25 գ, կարող եք փորձել անցնել 1-ին սերնդի պակաս ակտիվ դեղեր ընդունելու: Ընդհանուր առմամբ, քլորպրոպամիդը լավագույնս օգտագործվում է առաջնային կամ երկրորդային դիմադրության համար butamide, cyclamide և bukarban:
Քլորպրոպամիդը, ինչպես վերը նշված դեղամիջոցները, կարող է օգտագործվել ինսուլինի պատրաստուկների և բիգուանիդների հետ համատեղ: Ինսուլինաթերապիան փոխարինելով քլորպրոպամիդով, ենթադրվում է, որ մոտավորապես 0.25 գ քլորպրոպամիդ համարժեք է 20 միավոր ինսուլին:
Քլորպրոպամիդը ԽՍՀՄ-ում հասանելի է 0,25 գ դեղահատերով, 20 հաբեր փաթեթով:
Maninyl - 1 ^ -SH2- (5-Chloro-2-methoksbenzamido) etyl fenylsulfonyl> -M'-cyclohexylurea: Դեղը II սերունդ է: Դրա օգտագործման ցուցիչներից մեկը առաջնային և երկրորդային դիմադրությունն է 1-ին սերնդի դեղամիջոցներին:
Այն սկսում է գործել կառավարումից հետո 1 ժամ հետո, առավելագույն ազդեցությունը 4-րդ և 8-րդ ժամերի միջև է: Համարվում է, որ մանիլոլը ամենօրյա գործող դեղամիջոց է, ըստ էության, ըստ երևույթին, դրա շաքարի իջեցնող ազդեցության տևողությունը մի փոքր պակաս է -18-20 ժամից, և առանձին հեղինակների գաղափարների համաձայն, այն չի գերազանցում 12 ժամը:
Maninil- ը վերցվում է առավոտյան, նախաճաշից անմիջապես հետո, սկսելով օրական 1/2-ից 1 դեղահատ: Անբավարար ազդեցությամբ դոզան ավելանում է `5-7 օրվա ընթացքում ավելացնելով 1-ը/2 հաբեր Առավելագույն դոզան 3 հաբեր է (15 մգ / օր): Օրական դոզան, եթե այն 10 մգ-ից բարձր չէ, կարող է ընդունվել 1 կամ 2 (առավոտյան և երեկոյան) չափաբաժիններով: Եթե դա 15 մգ է, ապա այն միշտ վերցվում է կոտորակային (նախաճաշի և ընթրիքի կամ ճաշի ժամանակ):
Եթե մաննիլով մենաթերապիան փոխհատուցում չի ապահովում, այն երբեմն զուգորդվում է բիգուանիդների կամ ինսուլինի պատրաստուկների հետ.
Maninil- ը արտադրվում է GDR- ում `0,005 գ դեղահատերի դեպքում, 120 դեղահատ փաթեթի մեջ:
Predian - 1-methyl-4-fenylsulfonyl (3) perhydropentane (c) pirrolyl-21-urea: Վերջերս դեղամիջոցը մտավ կլինիկական պրակտիկայի մեջ: Համակցում է II սերնդի սուլֆոնիլյուրայի ածանցյալի շաքարի իջեցնող ազդեցությունը ՝ ակտիվ հեգնանքով: Predian- ը նվազեցնում է թրոմբոցիտների հավաքագրման ունակությունը ՝ դրանով իսկ նվազեցնելով թրոմբոցիտների հեմոստազի ակտիվությունը և քրոնիկական ինտերվասկուլյար միկրոհեմոկուլյացիայի ծանրությունը: Վերջիններս մեծ նշանակություն են տալիս ինչպես շաքարային դիաբետում միկրոշրջանառության խանգարման, այնպես էլ դիաբետիկ անգիոպաթիայի գենեզում: Բացի այդ, կա ապացույց, որ predian- ն ակտիվացնում է ֆիբրինոլիզը: Համարվում է, որ դեղը ինքնին կատարում է հիպոգլիկեմիկ ազդեցություն, իսկ վազոպրոտեկտիվ ազդեցությունը կապված է նրա մետաբոլիտներից մեկի հետ:
Predian- ը սկսում է գործել կառավարումից 1 ժամ հետո, առավելագույն ազդեցությունը նկատվում է 4-րդ և 8-րդ ժամերի միջև, գործողության տևողությունը մի փոքր պակաս է, քան 20 ժամ: Անգիոպրոտեկտիվ ազդեցությունը դրսևորվում է բուժումից 3 ամիս անց և նույնիսկ ավելի պարզ `6-12 ամիս հետո:
Նախաբանի հետ բուժումը սկսվում է նախաճաշի ընթացքում U2 հաբեր վերցնելուց հետո: Դոզան աստիճանաբար ավելանում է մինչև 2-3, առավելագույնը ՝ 4 հաբեր: Օրական դոզան բաժանվում է 2-ի, ավելի քիչ հաճախ ՝ 3 դոզայի (օրինակ ՝ նախաճաշի 2 հաբեր, ընթրիքի 1 դեղահատ):
Դոզայի հետագա բարձրացումը չի ուժեղացնում շաքարի իջեցման ազդեցությունը:
Քանի որ prediana- ի միաժամանակ հիպոգլիկեմիկ և անգիոպրոտեկտիվ ազդեցություն ունենալու ունակությունը եզակի է, սուլֆոնիլուրեայի այլ ածանցյալների մեջ շաքարախտի բուժման մեջ նրա տեղը դեռ հստակ սահմանված չէ:
Դեղը հասանելի է SFRY- ում (որը կոչվում է դիա-միկրոն - Ֆրանսիայում) 80 մգ հաբեր, մեկ տուփի համար 60 հաբեր:
Glurenorm - 1-cyclohexyl-3-para-2- (3,4-dihydro-7-methoxy-4,4-dimethyl-1,3-dioxo-2 (1H) -isoquinolyl) etyl! ֆենիլ սուլֆոնիլ urea: II սերունդ սուլֆոնիլյուրայի պատրաստումը, որը տարբերվում է սուլֆայի այլ դեղամիջոցներից, քանի որ նրա նյութափոխանակությունների միայն 5% -ը մարմնից արտազատվում է երիկամներով: Նրանց մեծ մասը (95%) լյարդի միջոցով արտազատվում է լեղապարկի մեջ և վերացվում է աղիքների միջոցով, ինչը glurenorm- ը ընտրության թմրանյութ է դարձնում:
դիաբետիկ ախտահարմամբ կամ երիկամների միաժամանակյա հիվանդությամբ:
Շաքարավազի իջեցման ազդեցությունը սկսվում է 1 ժամից, դեղը վերցնելուց հետո 2-3 ժամվա ընթացքում հասնում է առավելագույնի և տևում է մոտ 10 ժամ: Առաջարկվում է Glenrenorm- ը ընդունել կերակուրի սկզբում 1-3 անգամ: Առավոտյան 1/2 դեղահատով բուժումը սկսեք, անհրաժեշտության դեպքում, աստիճանաբար բարձրացրեք դեղաչափը ՝ ավելացնելով 1/2 դեղահատ: Սովորական ամենօրյա դեղաչափը 11 / 2-2 հաբեր է և չպետք է գերազանցի 90 մմ:
Թույլատրվում է glurenorm- ի 4 դեղահատերի կարճաժամկետ կառավարում:
Առկա է SFRY- ում 30 մգ հաբեր, 30 հաբեր փաթեթի մեջ:
Minidiab- ը N-4-2- (5-MeTHunnipa3iffl-2-Kap6oKCHaMnao) ethylbenzenesulfonyl-g4'-cyclohexylurea է: Դեղը II սերունդ է, արագ և ամբողջությամբ ներծծվում է աղիքներ: 1/2-ում շաքարի իջեցման ազդեցության սկիզբը - 1 կառավարումից հետո ժ, առավելագույն գործողությունը `4-8 ժամ հետո, գործողության տևողությունը` 24 ժամ
Որոշ հեղինակներ խորհուրդ են տալիս առավոտյան 1/2 դեղահատով minidiab- ի հետ բուժումը սկսել, որին հաջորդում է դոզայի աստիճանական բարձրացումը: Մյուսները նախնական դոզան են նշանակում ՝ կախված նախնական գլիկեմիայի (2.5-10 մգ / օր): Առավելագույն օրական դոզան `մինչև 4 հաբեր, օժանդակ` 2,5-15 մգ: Թմրամիջոցների ազդեցությունը դրսևորվում է 2 շաբաթվա ընթացքում: Ըստ հիպոգլիկեմիկ ազդեցության, minidiab- ը համեմատելի է գլիբենկլամիդի հետ:
Այն արտադրվում է Իտալիայում `0,005 գ հաբերով, 50 հաբեր փաթեթի մեջ:
Դիաբետի այն դեպքերը, որոնք հիմնականում դիմացկուն են շաքարավազի իջեցնող սուլֆամիիլամիդներին, ինչպես նաև դրանց նկատմամբ երկրորդային անզգայունության զարգացման հնարավորությունը, ցույց են տալիս, որ երկարատև և սուլֆոնիլյուրիայով արդյունավետ բուժումը հնարավոր է միայն հետևյալ պայմանների խստորեն պահպանման պայմաններում:
1. Սուլֆանիլամիդ թերապիան կարող է օգտագործվել միայն ցուցումների և դրան հակացուցումների խստորեն հաշվառմամբ: Սա վերաբերում է ոչ միայն շաքարախտի տեսակի ստուգմանը և դրա կլինիկական ընթացքի գնահատմանը, այլև ուղեկցող հիվանդությունների մանրակրկիտ ուսումնասիրությանը, երիկամների և լյարդի ֆունկցիոնալ վիճակին և այլն:
2. Սուլֆանիիլամիդներին հնարավորինս շուտ նշանակեք հիվանդին, որքան հնարավոր է շուտ, բժիշկը համոզվի դիետիկ թերապիայի արդյունավետության բացակայության դեպքում: Երկար գոյություն ունեցող ոչ
Դիետան շտկված հիպերգլիկեմիան նվազեցնում է սուլֆոնամիդային թերապիայի հաջողության շանսերը:
3. Շաքարային դիաբետով հիվանդները երբեմն հավատում են, որ սուլֆիլիլամիդային թերապիան վերացնում է սննդակարգը խստորեն հետևելու անհրաժեշտությունը ՝ մտածելով, որ դիետիկ սխալների բացասական ազդեցությունը ածխաջրերի նյութափոխանակության վրա դիետայի սխալը կարելի է հեշտությամբ վերացնել Uy-1 հավելյալ դեղամիջոցային դեղահատով: Սա լիովին իրական չէ. Քաոսային դիետայի դեպքում սուլֆոնիլուրեա ածանցյալներով շաքարախտի փոխհատուցումը չի կարող լինել կայուն և կայուն:
4. Սուլֆանիիլամիդների շաքարի իջեցման առավելագույն ազդեցությունը կարող է հետաձգվել, հետևաբար, որոշիչ դեղամիջոցի նկատմամբ հիվանդի զգայունության կամ դիմադրության վերաբերյալ վերջնական որոշումը պետք է կայացվի դրա կիրառման սկսվելուց ոչ շուտ, քան 2 շաբաթվա ընթացքում: Ավելի վաղ ժամկետում բուժումը շարունակելուց հրաժարվելը ՝ հիմնվելով դրա անարդյունավետության մասին վաղաժամ եզրակացության վրա (ինչը հաճախ տեղի է ունենում գործնականում), անորոշ է:
5. Բոլոր հիվանդները պետք է հասնեն շաքարախտի լիարժեք փոխհատուցմանը: Ոչ մի դեպքում չպետք է գոհ լինել նյութափոխանակության խանգարումների ենթածրագրից, ինչպես դա հաճախ արվում է ամբուլատոր պրակտիկայում: Եթե սուլֆոնիլյուրեայի ցանկացած պատրաստման հետ մոնոթերապիան չի ապահովում ամբողջական փոխհատուցում, ապա ավելի ինտենսիվ հիպոգլիկեմիկ ազդեցություն ունեցող մյուսները պետք է անմիջապես փորձարկվեն:
Այս դեղերի ազդեցության բացակայությունը նշան է դեղերի համակցված ռեժիմներին անցնելու համար (սուլֆոնամիդներ և բիգուանիդներ, սուլֆոնամիդներ և ինսուլին), ինսուլին:
Նույն ընթացակարգը առաջարկվում է երկրորդական սուլֆոնամիդային դիմադրության զարգացման համար, չնայած որ նման հիվանդները, ինսուլինային թերապիա անցնելու չցանկանալու պատճառով, հաճախ շարունակում են վերցնել տարիներ շարունակ անարդյունավետ դարձած դեղամիջոցը: Երկար մնալով դեկոմպենսացիայի վիճակում (նույնիսկ եթե հիպերգլիկեմիան համեմատաբար ցածր է), դրա համար նրանք վճարում են դիաբետիկ անգիոպաթիայի արագ առաջընթացով: Պետք է նշել, որ հիվանդի ժամանակին տեղափոխումը ինսուլինի ներարկումներ որոշ դեպքերում թույլ է տալիս վերականգնել սուլֆոնամիդների նկատմամբ զգայունությունը:
Եթե շաքարախտի համար հուսալի փոխհատուցումը հնարավոր է իրականացնել `օգտագործելով ինսուլինի չափաբաժինները, որոնք չեն գերազանցում 30-40 միավորը, ապա դրա միջոցով 3—4 ամիսներ կարող եք փորձել վերադառնալ սուլֆոնամիդ թերապիա:
Գուանիդինի ածանցյալների հիպոգլիկեմիկ ազդեցությունը հայտնի էր նույնիսկ ինսուլինի Վաթանաբեի հայտնաբերումից առաջ, 1918 թ.: Այնուամենայնիվ, դրանք շաքարային դիաբետի բուժման համար դրանք օգտագործելու փորձերը անարդյունավետ են եղել `դիգուանիդների շարքի օգտագործված դեղերի բարձր թունավորության պատճառով (սինթալին A և B): Միայն 1957 թվականից ի վեր, երբ առաջին անգամ սինթեզվեցին ֆենեթիլ բիգուանիդը, ապա դիմեթիլ բիգուանիդը և բուտիլ բիգուանիդը, սկսվեց դեղերի այս խմբի ներդրումը կլինիկական պրակտիկայում:
Բիգուանիդների գործողության մեխանիզմն ամբողջությամբ անհայտ է: Սահմանվել է, որ բիգուանիդները, ինչպես նաև սուլֆոնիլյուրայի ածանցյալները հիպոգլիկեմիկ ազդեցություն ունեն միայն մարմնում էնդոգեն կամ էկզոգեն ինսուլինի առկայության դեպքում: Այնուամենայնիվ, ի տարբերություն սուլֆոնամիդների, ենթաստամոքսային գեղձի բետա-բջջային ապարատը նրանց գործողությունների կիրառման կետ չէ. Դրանք չեն ազդում ինսուլինի սեկրեցման և արձակման վրա:
Բիգուանիդսը ուժեղացնում է ինսուլինի գործողությունը ՝ բարձրացնելով գլյուկոզի մկանային բջիջների մեմբրանների թափանցելիությունը, հեշտացնելով դրա տեղափոխումը բջիջ ՝ կախված ինսուլինի առկայությունից: Մարսողական տրակտում բիգուանիդների կողմից գլյուկոզի կլանման արգելքի, ինչպես նաև լիպոլիզի խթանման պատճառով ենթաստամոքսային գեղձի կողմից ինսուլինի ավելցուկային արտադրության անհրաժեշտությունը նվազում է: Արդյունքում ՝ գիրացած NIDDM հիվանդի նախնական հիպերինսուլինեմիան կրճատվում է: Իր հերթին, կղզու բջիջների ինսուլինի սինթեզող և ինսուլինազերծող գործունեության նվազումը մեծացնում է ինսուլինի պարտադիր ընկալիչները, չնայած ընկալիչների քանակը զգալիորեն ավելանում է, քան սուլֆիլիլամիդաթերապիայի հետ միասին, M. I. Balabolkin et al., 1983. Ըստ այլ հետազոտողների, բիգուանիդների: մեծացնել ինսուլինի ընկալիչների քանակը ծայրամասային հյուսվածքներում, առանց էապես փոխելու ինսուլինեմիայի մակարդակը Trischitta et al., 1983. Ինչպես ցույց է տվել Lord et al. (1983) metformin- ի ազդեցության տակ աճում է միայն ինսուլինի նկատմամբ ցածր ջերմություն ունեցող ընկալիչների քանակը:
Բիգուանիդները խանգարում են գլյուկոզի օքսիդացումը ՝ խթանելով անաէրոբ գլիկոլիզացումը, ինչը հանգեցնում է հյուսվածքներում և արյան մեջ ավելցուկային պիրիվիկ և հատկապես կաթնաթթվի կուտակմանը: Միևնույն ժամանակ, լյարդի և մկանների գլյուկոնեոգենեզը խանգարվում է, ավելին, ըստ որոշ տվյալների,
Բազմաթիվ ֆենեթիլբիգուանիդները խանգարում են գլյուկոզի ձևավորմանը հիմնականում ալանինի և գլյուտամաթթուից, իսկ դիմեթիլբիգուանիդային ածանցյալները կաթնաթթվից և պիրվատից: Բիգուանիդները նպաստում են լյարդի գլիկոգենիզացմանը, նվազեցնում են գլիկոգենոլիզումը և կանխում են ճարպային հեպատոցիտների ներթափանցումը:
Բիգուանիդների հիպոգլիկեմիկ ազդեցության իրականացման մեջ որոշակի արժեք է տրվում նրանց ՝ գլյուկոզայի, ինչպես նաև աղիքներ պարունակող ամինաթթուների և ճարպաթթուների կլանումը խանգարելու նրանց ունակությամբ:
Բիգուանիդների ազդեցությունը ճարպի նյութափոխանակության վրա շատ տարբերվում է դրա վրա ինսուլինի գործողությունից: Դրանք խանգարում են լիպոգենեզին, ինչը դրսևորվում է էստերիֆիկացված ճարպաթթուների, խոլեստերինի, տրիգլիցերիդների և բետա-լիպոպրոտեինների սինթեզի նվազմամբ:Համարվում է, որ բիգուանիդների հակատիպային ազդեցությունը համակցված է ուղղակի լիպոլիտիկ ազդեցության հետ: Կարևոր է, որ այս ամենի հետ մեկտեղ բիգուանիդներն ունենան անորեքսիոգեն հատկություններ:
Հակաիլիպիդոգեն և լիպոլիտիկ էֆեկտների համադրությունը աղիների մեջ գլյուկոզայի և ճարպաթթուների կլանման ճնշման ճնշման հետ, ճարպակալված շաքարախտով հիվանդների մոտ հիպերինսուլինեմիայի նվազման հետ, ինչպես նաև դրանց ախորժակի նվազումը շատ օգտակար են: Բիգուանիդները օգնում են նվազեցնել մարմնի քաշը, վերականգնել ծայրամասային հյուսվածքների զգայունությունը ինսուլինի նկատմամբ:
Բիգուանիդները գործում են սպիտակուցային նյութափոխանակության անաբոլիկ նյութի վրա ՝ նպաստելով ամինաթթուների բջիջների տեղափոխմանը և դրանցից սպիտակուցների սինթեզին ինսուլինի ազդեցության տակ:
Բիգուանիդաթերապիայի մյուս շահավետ հետևանքներից պետք է նշել ֆիբրինոլիզի ակտիվացումը, որը, դիաբետիկ լիպիդային նյութափոխանակության խանգարումների վրա նորմալացնող ազդեցության հետ զուգահեռ, հատկապես կարևոր է աթերոսկլերոզով, սրտանոթային հիվանդությամբ տառապող անձանց մոտ:
Հետաքրքիր է, որ բիգուանիդները շաքարավազի իջեցման ունակություն են ցուցաբերում միայն շաքարային դիաբետով հիվանդների դեպքում, իսկ առողջ մարդկանց մոտ նրանք գլիկեմիան իջեցնում են միայն երկարատև սովից:
Bigուցումներ biguanidotherapy- ի համար: Բիգուանիդները օգտագործվում են NIDDM- ի բուժման համար ՝ ինչպես մենաթերապիայի, այնպես էլ սուլֆոնամիդների և ինսուլինի պատրաստուկների հետ միասին:
Ինչպես հետևում է բիգուանիդների գործողության ներկայացված մեխանիզմներից, դրանց շաքարի իջեցնող ազդեցության վրա տրամաբանական է NIDDM- ի հետ հաշվարկել ենթաստամոքսային գեղձի պահպանված ինսուլինի արտադրողական ֆունկցիան, մանավանդ, երբ շաքարախտը զուգորդվում է ճարպակալմամբ Ուղղակի ցուցում մոնոթերապիայի համար:
biguanides- ը չափավոր NIDDM է ճարպակալմամբ (մարմնի քաշը 120% իդեալական կամ ավելի է) ՝ առանց ketoacidosis- ի հակումի: Բիգուանիդները նախատեսված են նաև մեղմ շաքարային դիաբետով, հատկապես, եթե դիետիկ թերապիան չի վերացնում հիպերլիպիդեմիան: Որոշ հեղինակներ մեծահասակների և երեխաների մոտ օգտագործում են բիգուանիդներ ՝ գլյուկոզի հանդուրժողականությամբ (լատենտ շաքարախտ, ըստ հին տերմինաբանության) թույլ տեսողություն ունեցողների հետ ՝ նկատի ունենալով, որ այս եղանակով հնարավոր է կանխել ակնհայտ շաքարախտի զարգացումը Vasyukova EA, Kasatkina EP, 1975, Baranov V. G. , 1977 Սակայն այլ հետազոտողների տեսակետից ՝ Ա. Էֆիմով և այլոց, 1983 թ., Այս առումով բիգուանիդների հետ բուժումը որևէ համոզիչ առավելություն չունի դիետիկ թերապիայի նկատմամբ: Մենք կիսում ենք այս կարծիքը:
Բիգուանիդների օգտագործման հաջորդ ցուցումը առաջնային է կամ երկրորդային սուլֆոնամիդային դիմադրության զարգացումը, ինչպես նաև սուլֆոնիլյուրայի պատրաստուկների նկատմամբ անհանդուրժողականությունը:
Սուլֆոնամիդների և ինսուլինի պատրաստուկների հետ զուգահեռ բիգուանիդները օգտագործվում են ավելի հաճախ, քան մոնոթերապիայի ձևով: NIDDM ունեցող հիվանդների մոտ սուլֆանիիլամիդները ավելացվում են բիգուանիդներին (կամ հակառակը), եթե մոնոթերապիան մեկ կամ մեկ այլ խմբի դեղերով չի ապահովում փոխհատուցում, կամ դրա համար անհրաժեշտ է շատ բարձր չափաբաժիններ: Համակցված թերապիան թույլ է տալիս, որ նման դեպքերում սահմանափակվեն փոքր չափաբաժիններով, որոնք չեն առաջացնում կողմնակի բարդություններ: Բիգուանիդների, սուլֆոնամիդների և ինսուլինի ոչ ինսուլինից կախված շաքարախտի համադրության համար տե'ս p. 160
Բիգուանիդսը բացարձակապես հակացուցված ketoacidosis- ի, կոմայի և դիաբետիկ ծագման նախնական պայմանների, հղիության և լակտացիայի, սուր վարակների և քրոնիկ ինֆեկցիոն և բորբոքային հիվանդությունների սրացման, սուր վիրաբուժական հիվանդությունների հետ:
Լյարդի բարձրացումով կարող է նշանակվել բիգուանիդներ, եթե սա դիաբետիկ հեպոստոստատոզի դրսևորում է: Լյարդի դիստրոֆիկ և վարակիչ-ալերգիկ հիվանդություններով լյարդի դիստրոֆիկ և վարակիչ-ալերգիկ հիվանդություններով հնարավոր է լյարդի պարենխիմայի վրա բիգուանիդների թունավոր ազդեցությունները, ինչը դրսևորվում է լեղու-ռուբլինային արտազատող ֆունկցիայի խախտմամբ (երբեմն ՝ մինչև տեսանելի դեղնախտ), փոփոխվում է լյարդի ֆունկցիոնալ թեստերում: համառ հեպատիտը դրանք օգտագործվում են զգուշությամբ, և քրոնիկ ակտիվ հեպատիտի դեպքում ավելի լավ է չպատրաստել դրանք
Ուղղակի թունավոր ազդեցություն երիկամների վրա և ոսկրածուծի արյունազեղիչ ֆունկցիայի վրա ՝ ի տարբերություն ածանցյալների
Biguanide sulfonylureas- ը չի:Այնուամենայնիվ, երիկամների հիվանդությունների դեպքում, որոնք հանգեցնում են glomerular filtration- ի նվազմանը, և հատկապես ազոտային տոքսինների պահպանումն ու ծանր սակավարյունությունը, դրանք հակացուցված են լակտասիդեմիայի վտանգի հետ կապված (տե՛ս ստորև): Կաթնաթթվային զարգացման զարգացման համար սպառնալիքն ասոցացվում է բիգուանիդների օգտագործման հետ կապված մի շարք այլ պաթոլոգիական պայմաններում `սրտանոթային համակարգի հիվանդություններ, ինչը հանգեցնում է համակարգային շրջանառության անբավարարության կամ օրգանների հիպոքսիային (սրտամկանի ինֆարկտ, անգինա պեկտորիզա, ստորին վերջույթների անոթներում անոթային շրջանառության խանգարում)` ընդհատվող կլյուդիկացման սինդրոմով և տրոֆիկայով մաշկի փոփոխություններ), շնչառական հիվանդություններ սուր կամ քրոնիկ շնչառական անբավարարությամբ: Նույն պատճառներով խորհուրդ չի տրվում բիգուանիդներ տալ 60 տարեկանից բարձր հիվանդներին, այն մարդկանց, ովքեր ծանր ֆիզիկական աշխատանք են կատարում, ալկոհոլ են խմում: Հայտնի են մի շարք դեղեր, որոնց օգտագործումը բիգուանիդների հետ բուժման գործընթացում ուժեղացնում է կաթնաթթվայնացման միտումը: Սրանք salicylates, antihistamines, barbiturates, fructose, teturams են:
Կողմնակի բարդություններ և բարդություններ: Բիգուանիդների ամենատարածված կողմնակի ազդեցությունը դիսպեպսիան է, որը սովորաբար սկսվում է բերանի մեջ մետաղական համով, ցնցումներով, ցավով: ստամոքսում: Այն կարող է առաջընթաց ունենալ ՝ հանգեցնելով հիվանդի կրկնակի փսխման, լուծի, ասթենիայի: Ստամոքս-աղիքային դիսպեպսիան առաջանում է դեղամիջոցի դադարեցումից հետո, որից հետո սովորաբար հնարավոր է շարունակել բուժումը ավելի ցածր դոզանով կամ օրվա չափաբաժինը բաժանելով 2-3 դոզայի:
Բիգուանիդները խիստ ալերգենիկ դեղամիջոց չեն, բայց մաշկի ռեակցիաները հնարավոր են: Բիգուանիդների հետ բուժումից հիպոգլիկեմիան ծայրահեղ հազվադեպ է, որպես կանոն, երբ դրանք զուգորդվում են սուլֆոնամիդների կամ ինսուլինի պատրաստուկներով:
Երբ NIDDM- ով գիրացած հիվանդներով բիգուանիդների հետ մենապարվածությունը, որոնք միաժամանակ ստանում են ցածր էներգիայի արժեք ունեցող դիետա, կարող է առաջանալ ketoacidosis, սովորաբար առանց որևէ նշանակալի հիպերգլիկեմիայի: Համարվում է, որ սա սովից այսպես կոչված ketosis է, որը կապված է ինտենսիվ լիպոլիզի և սննդի մեջ ածխաջրերի պակասի հետ: Այս դեպքում դիետայում ածխաջրածին պարունակող սննդի աճը վերացնում է ացետոնուրիան: Եթե ketoacidosis- ը հայտնաբերվում է ինսուլինի հետ միաժամանակ բիգուանիդներ ընդունող հիվանդի մոտ, ապա դա ինսուլինի անբավարար չափաբաժնի նշան է: Բանգուանիդները չեղյալ հայտարարելով և ֆրակցիոնորեն կառավարվող դեղաչափերը ավելացնելը
պարզ ինսուլին, անհրաժեշտ է հասնել կայուն փոխհատուցում նյութափոխանակության խանգարման և ketosis- ի ամբողջական վերացման համար:
Երկարատև բիգուանիդաթերապիայի հազվագյուտ բարդությունները ներառում են Բիզ-ֆոլիկ անբավարար անեմիա `վիտամին B2 և ֆոլաթթվի աղիքային կլանման պատճառով:
Բիգուանիդների օգտագործման առավել սարսափելի և վտանգավոր բարդությունը արյան և հյուսվածքների մեջ ավելցուկային կաթնաթթվի կուտակումն է և կաթնաթթվային ախտահարման զարգացումը, որն առաջին անգամ նկարագրվել է Ուոլկեր, Լինթին 1959-ին: Այս հանգամանքը սահմանափակում է բիգուանիդների օգտագործումը ՝ ստիպելով շատ հետազոտողների ՝ ավելի ու ավելի նեղացնել իրենց ցուցումները իրենց նպատակների համար:
Կաթնաթթվային ախտահարման կլինիկական պատկերը չունի պաթոգենոմոնիկ ախտանիշներ, դրա վաղ ախտորոշումը դժվար է և պահանջում է արյան մեջ կաթնաթթվի պարունակության լաբորատոր ստուգում-ուսումնասիրություն, որը, ցավոք, մատչելի է միայն հազվագյուտ բժշկական հաստատություններում: Ծանր դեպքերում, այս պայմանը կարող է հանգեցնել լակտասիդեմիկ կոմայի (տես գլուխ 7) `50% մահացությամբ:
Դիաբետիկ դեկոմպենսացիան ուղեկցվում է շիճուկի լակտատի աճով: Գ. Գ. Բարանովի և Է. Գասպարյանի (1984 թ.) Տվյալների համաձայն, կաթնաթթվի կոնցենտրացիան վիճակագրորեն զգալիորեն գերազանցում է նորմը նույնիսկ 8,25 մմոլ / լ-ից բարձր արյան շաքարի մակարդակում, գլիկեմիայի աճով, լակտացիդեմիան նույնիսկ ավելի է մեծանում: Ածխաջրածինների նյութափոխանակության համար փոխհատուցման վերականգնմամբ լակտատների պարունակությունը նորմալացվում է, այնուամենայնիվ, GF Limanskaya et al.(1985) բավարար գլիկեմիայով և գլյուկոզուրիայով հիվանդների կեսում հայտնաբերվել է լակտատի բարձր պարունակություն: Ինսուլինի անբավարարությամբ անուանոբ գլիկոլիզի խթանումը ինսուլինի անբավարարությամբ մեծացնում է կաթնաթթվի ավելցուկային կուտակման ռիսկը: Սա առավել բնորոշ է ֆենֆորմինին, բայց ավելի փոքր չափով ՝ բուտիլբիգուանիդին և հատկապես դիմեթիլբիգուանիդին: Բիգուանիդները հատկապես վտանգավոր են այն հիվանդների համար, որոնցում շաքարախտը զուգորդվում է այլ պաթոլոգիական պայմանների հետ, որոնք նպաստում են կրթության բարձրացմանը կամ լակտատի հետաձգմանը:
Կաթնաթթվի ավելցուկային կուտակման վտանգի պատճառով, Գ. Բարանովը և Է. Գ. Գասպարյանը (1984 թ.) Մեծուանիդ մոնոթերապիայի ցուցումները սահմանափակում են միայն մեղմ և լատենտ շաքարախտի դեպքերի դեպքում, և նույնիսկ չափավոր շաքարախտով, անհրաժեշտ է համարում բիգուանիդները սուլֆոնիլուրեային դեղամիջոցների հետ համատեղելը: Ավելին, դիմել-
decompensated շաքարախտով, դրանք արդարացված են համարվում միայն այն դեպքում, երբ ծոմապահությունը գլիկեմիան ցածր է, քան 8,25 մմոլ / Լ: Եթե դա գերազանցում է այս մակարդակը, ապա խորհուրդ է տրվում փոխհատուցման հասնել ՝ օգտագործելով դեղորայքային այլ ռեժիմ, և միայն դրանից հետո կարող է այն փոխարինվել բիգուանիդներով կամ ավելացնել բիգուանիդներ կամ սուլֆա:
նիլամիդներ կամ ինսուլին:
Բիգուանիդ պատրաստուկներ: Ներկայումս օգտագործվում են երկու խմբերի բիգուանիդներ, որոնք տարբեր են քիմիական կառուցվածքում (Աղյուսակ 10): Նախկինում օգտագործված երրորդ խմբի ֆենեթիլբիգուանիդ (հոմանիշներ ֆենֆորմինի, դբոտինի) դեղը, ինչպես պարզվել է, մեծագույն ունակություն ունի խթանել լակտատի ձևավորումը բիգուանիդների շրջանում: Վերջին տարիներին այն դուրս է բերվել օգտագործումից:
Գլիբուտիդ (1-բուտիլ Բիգուանիդ հիդրոքլորիդ): Թմրամիջոցների գործողության սկիզբը վարչարարությունից հետո 1 / 2-1 ժամ հետո, արդյունավետ հիպոգլիկեմիկ ազդեցության տևողությունը 6-8 ժամ է: Օրական դոզան բաժանվում է 2 կամ 3 դոզայի: Կողմնակի բարդություններից խուսափելու համար սկսեք բուժումը առավոտյան 1 դեղահատով կամ նախաճաշից և ընթրիքից հետո 2 դեղահատով: Glibutide- ը պետք է ընդունվի ճաշի ավարտին կամ կերակուրից հետո, լվանալ ջրով, առանց հաբերի հաբերի: Որոշ հեղինակներ այն սահմանում են կերակուրից 30-40 րոպե առաջ ՝ բարելավելով անորեքսիոգեն ազդեցությունը: Գլիկեմիայի և գլյուկոզուրիայի հսկողության ներքո գլիբուտիդի դոզան ավելանում է 1 դեղահատով յուրաքանչյուր 3-4 օրվա ընթացքում: Կարճ ժամանակի առավելագույն դոզան 5-6 հաբեր է: Դեղամիջոցի արդյունավետությունը կարելի է հուսալիորեն գնահատել դրա օգտագործման սկզբից 10-14 օր հետո: Պահպանման դոզան չպետք է լինի ավելի բարձր, քան 2-3 հաբեր: Եթե պարզվում է, որ շաքարախտը փոխհատուցելու համար դա անբավարար է, ապա պետք է անցնել մեկ այլ դեղաչափի ռեժիմին (բիգուանիդների փոխարինումը սուլֆանիիլամիդներով կամ երկուսի համադրություն): Adebit- ով ինսուլինի համադրությամբ, վերջինիս դոզան 1-2 հաբեր է:
Բուժման մեկ այլ ռեժիմ, ի սկզբանե, ներառում է 2-3 հաբեր նշանակելը: Հնարավորության դեպքում դոզան հետագայում կրճատվում է:
Գլիբուտիդն արտադրվում է ԽՍՀՄ – ում, դրա անալոգային ադեբիտը Հունգարիայում արտադրվում է 0,05 գ դեղահատերի մեջ, 50 դեղահատ փաթեթի մեջ:
Buformin retard- ը (silubin retard- ի հոմանիշ) հանդիսանում է երկարատև գործող 1-բուտիլբիգուանիդ հիդրոքլորիդ պատրաստում: Գործողության սկիզբը 2-3 ժամից հետո, 14-16 ժամ տևողությունը, որի հետ կապված դեղը նշանակվում է 1 դեղահատ օրական 1-2 անգամ 1 անգամ: Շաքարի իջեցնող ազդեցության տևողությունը ապահովվում է դեղամիջոցի դանդաղ կլանմամբ
աղիքներում: Երկարատև թողարկման բիգուանիդները ավելի քիչ հավանական են առաջացնում դիսպեպսիա և ավելի լավ են հանդուրժվում հիվանդների կողմից, քան կարճ գործող դեղամիջոցները:
Դեղը հասանելի է GDR- ում `0,17 գ դեղահատերի դեպքում, 50 հաբեր փաթեթի մեջ:
Glyph Ormin - 1,1-Dimethyl Biguanide Hydrochloride: Գործողության սկիզբը Ug-1 ժ-ից հետո, վարչարարությունից հետո, տևողությունը 6-8 ժամ: Բուժումը սկսվում է առավոտյան կերակրման ընթացքում կամ անմիջապես հետո առավոտյան 1-2 դեղահատերի մեկ դեղաչափով: Ապագայում դոզան աստիճանաբար ավելանում է 2-3 հաբեր օրական 2-3 անգամ: Ամբողջական հիպոգլիկեմիկ ազդեցությունը դրսևորվում է 10-14 օրվա ընթացքում: Պահպանման դոզան 1-2 հաբեր օրական 2-3 անգամ:
Այն արտադրվում է ԽՍՀՄ-ում ՝ 0,25 գ հաբեր, 50 դեղահատ փաթեթի մեջ:
Dformin retard - 1,1-Dimethylbiguanide հիդրոքլորիդ: Ինչպես երկարատև բուտիլբիգուա-նիդա դեղամիջոցներով, հիպոգլիկեմիկ ազդեցությունը սկսվում է 2-3 ժամից հետո և տևում է վարչությունից 14-16 ժամ հետո: Առավոտյան բուժեք 1 դեղահատով, վերցրեք ուտելուց հետո կամ դրանից հետո: Անհրաժեշտության դեպքում յուրաքանչյուր դեղաչափով մեծացրեք դեղաչափը 3—4 օրվա Կարճ ժամանակով սահմանված առավելագույն դոզան ՝ 3-4 հաբեր: Պահպանման դեղաչափը `1 դեղահատ (առավոտյան) կամ 2-ը նախաճաշի և ընթրիքի ժամանակ: Դեղամիջոցի արդյունավետությունը գնահատվում է 10-14 օրվա բուժումից հետո:
Ինսուլինի պատրաստուկներով դիֆորմինի retard- ի համադրությամբ, դրա ամենօրյա դեղաչափը 1-2 հաբեր է: Եթե հիվանդը ստանում է ինսուլինի 40 ՆԱԽԱԳԻԾ կամ ավելի քիչ քանակություն, ապա առաջին իսկ օրվանից նրա դոզան սկսում է կրճատվել 2-3 ՊԻԱԿՈՎ `ամեն օր: Ինսուլինի օրական դոզան գերազանցող ավելի քան 40 ՆԱԽԱԳԻԾ, դիֆորմինի հետամնացության նշանակմամբ, դրա դոզան անմիջապես իջնում է 1 / 3-1 / 2-ով, իսկ հետագայում, հնարավորության դեպքում, այն շարունակում է կրճատվել 2-4 ՊԻԿԵՍ-ով `ամեն օր Perelygin-A- ով: et al., 1984:
Այն արտադրվում է Ֆինլանդիայում `0,5 գ դեղահատ, յուրաքանչյուր տուփի 100 դեղահատ:
Ինսուլինային թերապիան նախատեսված է խստորեն սահմանված ցուցումների համար: Որոշ դեպքերում մենք խոսում ենք ինսուլինի պատրաստուկներով բուժման ժամանակավոր տեղափոխման մասին, որին հաջորդում է նախորդ ռեժիմին վերադառնալը, մյուսներում `սահմանված է մշտական ինսուլինի մոնոթերապիա կամ դեղերի համադրություն:
ինսուլինը `բերանի հիպոգլիկեմիկ գործակալներով: Ինսուլինային թերապիայի միջոցով NIDDM հիվանդների հետ կապված բոլոր սննդակարգային առաջարկներն ու սահմանափակումները մնում են արդիական:
Icationsուցումներ Ինսուլինի նշանակման համար բացարձակ և հրատապ ցուցում է, ինչպես IDDM- ի դեպքում, դիաբետիկ ketoacidosis- ը ՝ ketoacidemic, hyper-rosmolar և hyperlactacidemic precoma- ի և կոմայի զարգացումը: Ինսուլինը նախատեսված է շաքարախտով հիվանդ բոլոր հղի կանանց համար, նույնիսկ եթե դրանց ինսուլինի կարիքը շատ փոքր է, ինչպես նաև կրծքով կերակրման ամբողջ ժամանակահատվածում:
Անհրաժեշտ է դիմել ինսուլինի բուժմանը, երբ հիվանդի համար բանավոր հիպոգլիկեմիկ դեղամիջոցները հակացուցված են. Նրանց նկատմամբ ալերգիաներով, լյարդի և երիկամների կտրուկ վնասներով, ցիտոպենիկ պայմաններով: Ինսուլինային թերապիան նաև ընտրության միջոց է շաքարախտի խիստ անոթային բարդությունների համար. III փուլ ռետինոպաթիա, երիկամների խանգարմամբ նեֆրոանգիոպաթիա, ծայրամասային ծանր նյարդաբանություն, ստորին վերջույթների զարկերակների աթերոսկլերոտիկ խցանումներ տրոֆիկ մաշկի փոփոխություններով և գանգրենայի սպառնալիքով:
Ինսուլինի բուժման ժամանակավոր անցումը նպատակահարմար է սուր ֆրեբիլային հիվանդությունների (գրիպի, սուր թոքաբորբի, սննդային թունավորումների և այլն), քրոնիկ ֆոկուսային վարակի սրացում (պիելոնեֆրիտ, խոլեցիստիտ և այլն), անհրաժեշտության դեպքում `վիրաբուժական միջամտություն (տես ստորև): Երբեմն անհրաժեշտ է ժամանակավորապես նշանակել ինսուլինը `կապված սուր ոչ վարակիչ հիվանդությունների (սրտամկանի ինֆարկտի, սուր ուղեղային անբավարարության վթար) հետ, եթե դրանք առաջացնում են շաքարախտի տարրալուծում:
Ինսուլինային թերապիան նշվում է սուլֆոնամիդներին առաջնային դիմադրություն ցուցաբերող հիվանդների համար, որոնք կազմում են նոր ախտորոշված NIDDM Boden- ի մարդկանց 15-20% -ը, 1985 թ., Եթե սուլֆոնիլյուրեների փոխարինումը բիգուանիդներով անարդյունավետ է: Սուլֆոնիլյուրայի ածանցյալների առաջնային անպաշտպանության վերաբերյալ դատավճիռ կայացնելուց առաջ անհրաժեշտ է համոզվել, որ հիվանդները բավարարում են սննդակարգի առաջարկությունները, ինչպես նաև որևէ պատճառաբանության բացակայության դեպքում, որոնք աջակցում են շաքարախտի ապամոնտաժմանը (լատենտային պիելոնեֆրիտ, քրոնիկ շնչափող օտիտ մեդիա, սինուսիտ և այլն):
Ինչպես նշվեց վերևում, այն հիվանդների մոտ, ովքեր որոշակի ժամանակահատվածում հաջողությամբ բուժվել են սուլֆոնիլյուրայի պատրաստուկներով, զարգանում է դրանց նկատմամբ երկրորդական դիմադրություն:
Այս հիվանդների բուժման գործընթացում, քանի որ սուլֆանիիլամիդների նկատմամբ զգայունությունը նվազում է, անհրաժեշտ է հետևողականորեն փոխարինել շաքարավազի իջեցնող ակտիվությամբ դեղերը ավելի ակտիվներով, սուլֆանիլամիդների համադրություն բիգուանիդներով: Եթե սուլֆոնամիդների առավելագույն թույլատրելի չափաբաժինները (կամ դրանց համադրությունը բիգուանիդների հետ) ռացիոնալ դիետայի թերապիայի ընթացքում `առանց վարակի և այլ սթրեսային ազդեցությունների, դադարում են լիարժեք փոխհատուցել շաքարախտը, ապա հիվանդին նշանակվում է ինսուլին:Այս իրավիճակում սխալ կլիներ մշտապես դադարեցնել բանավոր գործակալները, հատկապես ավելաքաշ քաշ ունեցող անձանց մոտ, ովքեր ինսուլինի մեծ չափաբաժիններ են պահանջում ՝ հետագա բոլոր հետևանքներով: Որոշ հիվանդների մոտ շաքարախտի փոխհատուցմանը հասնելու համար անհրաժեշտ ինսուլինի նվազագույն չափաբաժինը պետք է ավելացվի դեղերի նախորդ ռեժիմին: Ինչպես ցույց են տվել հատուկ ուսումնասիրությունները, նման դեպքերում արյան մեջ ինսուլինի և C- պեպտիդի բազալային մակարդակը նորմալ է, բայց կղզիների ենթաստամոքսային գեղձի ապարատի բետա բջիջների պահուստային հզորությունը կրճատվում է: Այս հիվանդները կոչվում են NIDDM Balabolkin M. I.- ի «ինսուլին պահանջվող ենթատեսակ», 1986 թ.
Չի կարելի ասել, որ երկրորդական սուլֆիլիլամ-դիմադրությունն ակնհայտորեն տարասեռ է: Որոշ դեպքերում այն հիմնված է ինսուլինի անբավարարության մեծացման վրա: Այս հիվանդների մոտ նկատվում է արյան մեջ C- պեպտիդի պարունակության առաջանցիկ նվազում, որոշվում են կղզու մակերևույթի անտիգենների հակամարմինները և ցիտոպլազմը, հիվանդությունը տանում է IDDM- ին բնորոշ որոշ առանձնահատկություններ: Նման դեպքերում, եթե բժիշկը տեսնում է սուլֆոնամիդների շաքարի իջեցնող ազդեցության ամբողջական կորուստ, ապա դրանք պետք է փոխարինվեն ինսուլինի պատրաստուկներով: Ժամանակակից հեղինակներ Rendell, 1983, Hsieh et al., 1984 խորհուրդ են տալիս, որ բանավոր հիպոգլիկեմիկ ինսուլինային թերապիան փոխարինելիս հնարավորության դեպքում նրանք պետք է կենտրոնանան արյան մեջ C- պեպտիդի պարունակության վրա: Ինսուլինային թերապիայի ռեժիմները նույնն են, ինչ IDDM- ի դեպքում:
ԴԻԱԲԵՏԱԿԱՆ ԱՆԳԻՈՊԱԹԻԱՅԻ Բուժում
Դիաբետիկ անգիոպաթիաների բուժման և կանխարգելման մեջ գլխավորը շաքարային դիաբետի կայուն փոխհատուցումն է ՝ անկախ դրա կլինիկական տեսակից: Դա ենթադրում է, առաջին հերթին, համապատասխան սննդակարգ, հնարավոր է ՝ անհատականացված: Ինսուլինի պատրաստուկների ողջամիտ ընտրությունը անհրաժեշտ է IDDM- ի համար:
կարճ գործող ինսուլիններ: NIDDM- ի դեպքերում, երբ հնարավոր չէ փոխհատուցել դիետայի և վարժությունների հետ, խորհուրդ է տրվում օգտագործել բանավոր երկրորդ սերնդի շաքարի իջեցման դեղեր: Բիգուանիդների օգտագործումը պետք է ունենա ավելի խիստ ցուցումներ `կաթնաթթվային թթվայնության հավանականության պատճառով:
Դիսպանսերային դիտարկման մեջ մեծ նշանակություն ունի հիվանդների ինքնազարգացման լավ կազմակերպված վերապատրաստումը: Նախևառաջ դա ռացիոնալ դիետիկ թերապիա ունեցող հիվանդների վերապատրաստումն է ՝ հաշվի առնելով էներգիայի ծախսերը և բուժումը ինսուլինով և բանավոր հիպոգլիկեմիկ դեղերով: Սննդի էներգիայի արժեքը և քիմիական բաղադրությունը հաշվարկելու համար կարող եք օգտագործել հավասարակշռված դիետայի հաշվիչները, մասնավորապես, Վ. Ի. Վորոբյովի «Վարկանիշը» հաշվիչը: Ռացիոնալ դիետայի հայեցակարգը պետք է լինի ոչ միայն հիվանդ, այլև նրա ընտանիքի անդամները: Տանը հիվանդը օգտագործում է ցուցիչի շերտեր `մեզի և արյան մեջ գլյուկոզի (գլյուկոտեստի) որոշման համար: Հիվանդը պետք է հստակ հետևի բժշկի բոլոր դեղատոմսերին, կարողանա ճշգրիտ կերպով դեղաչափել և ինսուլին կիրառել, ինչպես նաև տեղյակ լինել դրա առավելագույն ազդեցության ժամկետների մասին ՝ կանխելու համար հիպոգլիկեմիան, որպես կարևոր ռիսկային գործոն ՝ դիաբետիկ անգիոպաթիաների համար:
Մեծ նշանակություն ունի մարմնի քաշի նորմալացումը, ինչը նպաստում է շաքարային դիաբետի փոխհատուցմանը և դրանով իսկ դիաբետիկ անգիոպաթիաների կանխմանը:
Ապացուցված է զարկերակային գերճնշման դերը ՝ որպես դիաբետիկ անգիոպաթիաների ռիսկային գործոն, և, հետևաբար, արյան ճնշումը վերահսկելը հանդիսանում է շաքարախտային անգիոպաթիաների բուժման և կանխարգելման կարևորագույն պայմաններից մեկը:
Դիաբետիկ հիվանդները չպետք է ծխեն, քանի որ ծխելը նպաստում է անգիոպաթիաների զարգացմանն ու առաջընթացին: Այս ուղղությամբ նրանց հետ պետք է իրականացվի որոշակի աշխատանք:
Հղիությունը կարող է առաջացնել ռետինոպաթիայի և անգիիոնեֆրոպատիայի առաջընթաց: Շաքարախտով տառապող կանայք պետք է զգուշանան հղիության դեմ:
Դիաբետիկ ոտքի կանխարգելման կարևոր գործոն է մաշկի մշտական հիգիենան:Այն պետք է պարունակի ոտքերի ամենօրյա լվացում տաք ջրով և չեզոք օճառով, այնուհետև դրանք սրբել, հատկապես մաշկի ծալքերում և եղունգների անկողնում: Հիվանդներին արգելվում է ոտաբոբիկ քայլել: Կարևոր է կանխել վնասվածքները, թեկուզև թեթևակի, հարմարավետ փափուկ կոշիկներ կրելը. Անընդունելի է յոդի թուրմ, կալիումի պերմանգանատի, խտանյութի խտացված լուծույթներ օգտագործել, առանց բժշկի հատուկ թույլտվության: Կարող եք եղունգները կտրել միայն լվանալուց հետո, խուսափել կրճատումներից և վնասվածքներից, կանխել այրվածքներ և ցրտահարություն, չօգտագործել տաք տաքացուցիչներ, չօգտագործել սուր առարկաներ ՝ ենթամարզային տարածքները մաքրելու համար, կատարել ժամանակին բուժում եղած եղունգների, ոտքերի մաշկի բորբոքային և այլ վնասվածքներից,
վնասվածքների դեպքում անհապաղ խորհրդակցեք բժշկի հետ, մի զբաղվեք եգիպտացորենի և եգիպտացորենի ինքնաբուժմամբ:
Դիաբետիկ անգիոպաթիաների կանխարգելման գործում էական նշանակություն ունի վարակիչ հիվանդությունների և ուղեկցող հիվանդությունների բուժումը, որոնք նպաստում են շաքարային դիաբետի փոխհատուցմանը:
Հիվանդների մոնիտորինգի գործընթացում անհրաժեշտ է վերահսկել թրոմբոցիտների և կարմիր արյան բջիջների ագրեգացման ցուցանիշները, որոնք անմիջականորեն կապված են դիաբետիկ անգիոպաթիաների զարգացման հետ:
Դիաբետիկ անգիոպաթիաների բուժման ընթացքում անգիոպրոտեկտորների (էթամիլատ, դիցինոն, դոբեսիլատ, դոքսիում, տրենտալ, դիվասկան, պարմիդին, պրոտեկտին), անաբոլիկ ստերոիդների (nerobol, retabolil, methandrostenolone, silabolil), hypocholesterolibic դեղամիջոցներ (բուժում) նիկոտինաթթու (նիկոշպան, համապատասխանություն, teonikol), վիտամիններ (ասկորութին, B վիտամիններ, ռետինոլ), ինչպես նաև բուժիչ բույսեր (ուղտի փուշ - lagohilus, eleutherococcus, հապալասի տերևներ, եղինջ):
Այս դեղերի հետ բուժումը, ինչպես ցույց է տալիս ԽՍՀՄ բժշկական գիտությունների ակադեմիայի IEEiHG- ի փորձը, բավականին արդյունավետ է դիաբետիկ անգիոպաթիաների բազմաթիվ կլինիկական դրսևորումների դեմ: Այնուամենայնիվ, այն պետք է իրականացվի հիմնականում շաքարախտի փոխհատուցման պայմաններում: Դրանց օգտագործումը թույլ է տալիս մեզ հասնել ոչ միայն բարելավման օֆթալմոսկոպիկ fundus նկարի պատկերը (այտուցի, արյունազեղման կրճատում,
exudates), բայց նաև մեծացնում է տեսողական սրությունը Mazowieckiy A. G., 1983, 1984 թվական: Այնուամենայնիվ, այդ դեղերի օգտագործումը պետք է լինի երկարաժամկետ, ընթացքի և խնամքով վերահսկվող: Եթե ոչ-տարածող դիաբետիկ ռետինոպաթիան ուղեկցվում է ցանցաթաղանթի այտուցով կամ ուժեղ և արագորեն առաջացող արտանետմամբ, ապա մենք կարող ենք մտածել ֆոտոկոագուլյացիայի մասին ցուցումների մասին:
Պոլիֆերատիվ և կանխարգելիչ ռետինոպաթիայի միջոցով ֆոտոկոագուլյացիան ավելի լայնորեն օգտագործվում է, և, ըստ որոշ հետազոտողների, բուժման գրեթե միակ արդյունավետ մեթոդն է: Laserուցումներ լազերային ֆոտոէկուլյացիայի վերաբերյալ (սովորաբար օգտագործվում է արգոն կամ քսենոնային լազեր). 1) օպտիկական սկավառակի վրա չափավոր կամ ծանր նեվասկուլյացիա, 2) ցանցաթաղանթի այլ մասերում չափավոր կամ ծանր նեվասկուլյացիա, նախածննդյան արյունազեղումների կամ ապակենմանի արյունազեղումների հետ կապված, 3) չափավոր անոթայինացում օպտիկական նյարդային սկավառակ `ապակենման արյունազեղմամբ կամ նախածննդյան արյունազեղմամբ: Այնուամենայնիվ, լազերային ֆոտոկոագուլյացիան կարող է իրականացվել նաև այն դեպքում, երբ անհրաժեշտ է հետաձգել դիաբետիկ ռետինոպաթիայի առաջընթացը, սովորաբար պրոտոլիֆերատիվ ռետինոպաթիայի փուլում: Այնուամենայնիվ, որոշ դեպքերում, դրա իրականացումը նպատակահարմար է նաև ավելի վաղ փուլերում: Լազերային ֆոտոէկուլյացիայի համար անհրաժեշտ պայման է ֆլյուորեսցիայի անգիոգրաֆիան, որը թույլ է տալիս որոշել ցանցաթաղանթի անոթային խանգարումները, դրանց տեղայնացումը և խստությունը: Բծախնդրության ֆլուորեսցիոն անգիոգրաֆիան հաստատում է ցանցաթաղանթի վաղ անոթայինացումը և դրանով որոշում են լազերային լուսապատճենման ցուցումները:
Վերջին տարիներին լազերային տեխնիկայից ավելի հաճախ են օգտագործվել panretinal photocoagulation Esperance, 1978, ինչպես նաև տեղական կամ կիզակետային լուսապատկերներ:Օգտագործված լազերների երկու տեսակներն էլ առաջացնում են այրվածք ՝ ցանցաթաղանթի պիգմենտային էպիթելի մակարդակի մակարդակում և ցանցի ցանցաթաղանթի և դրա տարածքում գտնվող քորոիդային թաղանթի մի մասի ոչնչացում: Սկզբում այրման վայրը նման է սպիտակ կետի, մի քանի շաբաթ անց այն դառնում է գունանյութ: Շատ դեպքերում կա արյան անոթների հակադարձ զարգացում և ցանցաթաղանթի արյան մատակարարման բարելավում: Panretinal տեխնիկան կիրառելիս ֆոտոկոագուլյացիայի կողմնակի ազդեցությունները տեսողական դաշտերի նվազում են և գիշերային տեսողության երկրորդային նվազում ՝ ծայրամասային լուսապատկերների ոչնչացման արդյունքում: Այս էֆեկտները պակաս արտահայտված են արգոն լազեր օգտագործելիս:
Ապակենմանի արյունազեղումների և ցանցաթաղանթի ջոկատում վերջին տարիներին օգտագործվել է վիտրեկտոմիա, որը բաղկացած է ապակենման մարմինը հեռացնելուց և այն փոխարինել նատրիումի քլորիդի իզոտոնիկ լուծույթով: Վիտրէկտոմիայի ցուցումներն են երկու աչքերի արյունազեղման հետևանքով ապակենման մարմնի ծածկելը, ապակու մարմնի ծածկումը `մի աչքի արյունազեղման հետևանքով, մյուսում` տեսողական սրության կտրուկ անկմամբ, մյուսում `ցանցաթաղանթի ջոկատը, որը ներառում է ցանցաթաղանթի մակուլային շրջանը, ապակենման մարմնում հաճախակի կրկնվող արյունազեղումները: Նման գործողությունների փորձը ցույց է տալիս տեսողական կտրուկության բարձրացման հավանականությունը, բայց անհրաժեշտ է ուսումնասիրել երկարաժամկետ արդյունքները:
Դիաբետիկ անգիիոնեպրոպաթիայի բուժումը նույնպես հիմնված է հիմնականում շաքարախտի փոխհատուցման վրա: Կարևոր է պահպանել կայուն փոխհատուցումը դիաբետիկ նեպրոպաթիայի բոլոր փուլերում: Նեֆրոտիկ փուլը ունի առանձնահատկություններ, որոնք կապված են ինսուլինի նկատմամբ զգայունության բարձրացման հետ: Արյան գլյուկոզի նվազում է, ինսուլինի անհրաժեշտության նվազում: Դա պայմանավորված է երիկամներում ինսուլինի ոչնչացման, լյարդում գլյուկոզի ձևավորման գործընթացների նվազման հետ: Առաջին անգամ ածխաջրերի նյութափոխանակության այդպիսի բարելավումը նկարագրվել է Zubrod- ի կողմից (Zubrod-Dan երևույթ): Միևնույն ժամանակ, «Զուբրոդ-Դանի» երևույթով շաքարախտով հիվանդների բուժման ընթացքում ինսուլինը չպետք է ամբողջությամբ հանվի: Նման դեպքերում ինսուլինը սահմանվում է ֆրակցիաներում, սովորաբար կարճ գործող դեղամիջոց:
Դիաբետիկ նեպրոպաթիայի բուժման կարևոր բաղադրիչը դիետան է: Նախկինում սովորական կլիներ սննդի բավարար էներգետիկ արժեքը պահպանելիս դիաբետիկ նեպրոպաթիա ունեցող հիվանդների սննդակարգում սահմանափակել սպիտակուցը, ուստի ամերիկացի դիաբետոլոգները անհրաժեշտ համարեցին, որ դրա պարունակությունը իջեցվի 30-50 գ / օր: Միևնույն ժամանակ, առաջարկվել է սահմանափակել հեղուկի ներդրումը մինչև 1200-1500 մլ / օր: Սպիտակուցների սահմանափակումը հիմնված է այն փաստի վրա, որ 1 գ սպիտակուցի փոխակերպումը արյան միզանյութի պարունակությունը մեծացնում է 0,3 գ-ով: Նվազագույն սպիտակուցային մակարդակը, որի դեպքում մեծահասակը կարող է պահպանել ուրայի նյութափոխանակության բազալ մակարդակը, իսկ արյան մեջ դրա կոնցենտրացիան մնում է նորմալ: գ / (կգ-օր), սա համապատասխանում է 21 գ-ի համար 70 կգ մարմնի քաշ ունեցող անձի համար: Այնուամենայնիվ, անընդհատ պրոտեինիզիայով սպիտակուցի կորուստը հանգեցնում է հիպոալբումինեմիայի և սպիտակուցների անբավարարության, և ավելի ցայտուն անեմիա նույնպես հայտնաբերվում է: Այս առումով պետք է հաշվի առնել սպիտակուցների սահմանափակումը
ուշադիր: Սպիտակուցների սահմանափակումը ընտրովի է, եթե արյան urea- ն 25 մմոլ / լ-ից բարձր չէ (150 մգ%): Պետք է նաև նշել, որ սպիտակուցով նատրիումի քլորիդը մտնում է հիվանդի մարմինը: Շնորհիվ այն փաստի, որ դիաբետիկ նեպրոպաթիայի նախադեֆրոտիկ և նեֆրոտիկ փուլում հիվանդի սննդակարգում չպետք է լինի ավելի քան 2 գ նատրիումի քլորիդ մեկ օրում, սպիտակուցի սահմանափակումը որոշ չափով նշանակում է նաև աղի սահմանափակում: Բորբոքում բուժումը իրականացվում է ոչ միայն աղի և սպիտակուցի սահմանափակմամբ, այլև diuretics (ֆուրոսեմիդ, էթաքրիլաթթվի պատրաստուկներ, բրինալդիքս) օգտագործմամբ: Diuretics- ի մեծ չափաբաժինները հազվադեպ են օգտագործվում, միայն դիմացկուն այտուցով: Մեզում նատրիումի արտազատումը կարող է ծառայել որպես սալուրատիկների արդյունավետության և դրանց դոզայի հնարավոր ուղղման ցուցանիշ:Furosemide- ը սովորաբար սահմանվում է 40 մգ դեղաչափով 2-3 անգամ մեկ օրում մինչև 500 մգ 2 անգամ օրեկան դիմացկուն edema- ով `մեզի մեջ նատրիումի արտազատման վերահսկողության ներքո: Հաճախ պետք է փոխել դեղերը: Diuretics- ի հետ մեկտեղ օգտագործվում են բուժիչ բույսերի ինֆուզիոններ և decoctions (արջեր, գիհի մրգեր, դաշտային հեծյալ, օրթոսիպոն, lingonberry տերևներ): Օգտակար է նաև օգտագործել թմրանյութերի լեսպինեֆրիլը, որը ստացվել է գլխարկային լեսդայի բուսական բույսերի բխումներից և տերևներից և արտադրվել է ալկոհոլային լուծույթի կամ լյոֆիլացված քաղվածքի տեսքով ՝ ներարկման համար: Այն տալիս է diuretic ազդեցություն, և բացի այդ, նվազեցնում է ազոտեմիան:
Զարկերակային հիպերտոնիայի բուժումը իրականացվում է ժամանակակից շատ ակտիվ հակաիրտեսրային դեղամիջոցների միջոցով: Հիպերտոնիայի բուժումը նշվում է 95 մմ Hg- ից բարձր դիաստոլիկ արյան ճնշման համար: Արվեստ իսկ 160-ից բարձր սիստոլիտ մմ Հգ. Արվեստ
Խորհուրդ է տրվում նաև օգտագործել angioprotectors (trental, prodectics, dicinone, doxium): Որոշ դեպքերում դրանք բարելավում են կրեատինինը և մնացորդային ազոտը, նվազեցնում սպիտակուցը: Դիաբետիկ նեպրոպաթիա ունեցող հիվանդները, հատկապես նախա-նեֆրոտիկ և նեֆրոտիկ փուլերում, հաճախ զարգանում են սրտի անբավարարություն, հետևաբար անհրաժեշտ է սրտանոթային գլիկոզիդների օգտագործումը:
Անեմիայի դեպքում նշվում են երկաթի, արյան փոխներարկման կամ արյան կարմիր բջիջների պատրաստուկները: Բոլոր դեպքերում օգտակար է վիտամիններ նշանակել:
Դիաբետիկ նեպրոպաթիայի բուժումը պետք է լինի համապարփակ և պահանջում է լավ հասկանալ հիվանդի վիճակը բժշկի կողմից:
Բերանի հիպոգլիկեմիկ դեղամիջոցների օգտագործումը (բացառությամբ գլյորնորմի, արտազատվում է աղիքներով)
Նիկ) հակացուցված է ՝ դրանց կուտակման և ծանր հիպոգլիկեմիայի զարգացման հավանականության պատճառով:
Բուժման ձախողման և երիկամային անբավարարության բարձրացման դեպքում հիվանդները անցնում են պերիտոնալ դիալիզ: Երիկամի փոխպատվաստումը դիաբետիկ նեպրոպաթիայի հիվանդների համար կապված է զգալի դժվարությունների հետ: Փոխպատվաստված երիկամ ունեցող հիվանդների կյանքի միջին տևողությունը տատանվում է, ըստ մի շարք արտասահմանյան կլինիկաների ՝ 6-ից 30 ամիս: Այնուամենայնիվ, դիալիզի և փոխպատվաստման մեթոդների զարգացումը շարունակվում է և հաջողության հույս է տալիս:
Ախտանիշների մասին
Diseaseանկացած հիվանդության ավելի հաջող ընկալման հարցի շուրջ, առկա է դրա բոլոր ախտանիշների հստակ նույնականացում: Սա հնարավորություն է տալիս ոչ միայն վաղ փուլում դադարեցնել որևէ հիվանդություն, մասնավորապես շաքարային դիաբետ, այլև ավելի լավ հասկանալ դրա բնույթը: Այսպիսով, որո՞նք են 1-ին տիպի շաքարախտի հիմնական ախտանիշները, որոնք տարբերվում են ինսուլինից կախվածությունից և կօգնի ավոկադոն:
Այս նշանները հետևյալն են.
- չորության զգացում բերանում և ծարավը,
- զգալի պոլիուրիա և մարմնի ինդեքսի անկում,
- թուլություն և աշխատանքի նվազող ունակություն,
- ավելացել է ախորժակը
- itching է մաշկի եւ perineum, որի մեջ ավոկադոն չի խնայի:
Ոմանք բողոքում են նաև այնպիսի ախտանիշներից, ինչպիսիք են պիոդերման և ֆուրունկուլոզը: Հաճախ նկատվում են գլխացավեր, քնի խանգարումներ, դյուրագրգռության բարձր աստիճան, ցավ սրտի և հորթի մկանների տարածքում: Իմունիտետի նվազման և ինֆեկցիաներին դիմակայելու ունակության պատճառով դիաբետիկ այս տեսակը հաճախ զարգացնում է տուբերկուլյոզ, երիկամների բորբոքային հիվանդություններ և հարակից ուղիներ: Մենք խոսում ենք պիելիտի և պիելոնեֆրիտի մասին: Այս պայմանը բնութագրվում է նրանով, որ աճող գլյուկոզի հարաբերակցությունը հայտնվում է արյան մեջ, իսկ մեզի մեջ, ընդհակառակը, գլյուկոզուրիան:
Ժամանակին, երբ հայտնաբերվեց շաքարախտը, որը կախված է ինսուլինից, ենթաստամոքսային գեղձի բազմաթիվ բետա բջիջներ չեն կարող վերականգնվել:
Սրանք ներկայացված հիվանդության ախտանիշներն են, որոնք վկայում են, որ 1-ին տիպի շաքարախտը արդեն զարգացել է:
Ինսուլին կախված շաքարային դիաբետի պատճառներն ու առանձնահատկությունները
Հոդերի բուժման համար մեր ընթերցողները հաջողությամբ օգտագործել են DiabeNot- ը: Տեսնելով այս ապրանքի ժողովրդականությունը, մենք որոշեցինք այն առաջարկել ձեր ուշադրությանը:
Չնայած ինսուլինի պատրաստուկները երբեմն նշանակվում են 2-րդ տիպի շաքարախտ ունեցող հիվանդների համար, բժիշկները ավանդաբար անվանում են 1-ին տիպի շաքարախտով ինսուլին կախված, քանի որ մարմնում այս հիվանդությունը դադարում է արտադրել իր սեփական ինսուլինը: Ինսուլին կախված շաքարային դիաբետով ախտորոշված մարդկանց ենթաստամոքսային գեղձի ենթաստամոքսային գեղձում, պրակտիկորեն բջիջներ չեն մնացել այս սպիտակուցային հորմոնն արտադրելու համար:
2-րդ տիպի շաքարախտի ախտորոշումը նշանակում է, որ ենթաստամոքսային գեղձը արտադրում է ինսուլին, բայց կամ այն պակաս է, քան անհրաժեշտ է, կամ մարմնի բջիջները չունեն հորմոնի նորմալ քանակ: 2-րդ տիպի շաքարախտով նյութափոխանակությունը հաճախ օգնում է միայն սննդակարգի և ճիշտ ընտրված ֆիզիկական գործունեության միջոցով, իսկ նման հիվանդների համար ինսուլինը անհրաժեշտ չէ: Հետևաբար, համարվում է, որ 2-րդ տիպի շաքարախտը ոչ ինսուլինից կախված շաքարային դիաբետ է: Եթե ստիպված եք ինսուլին նշանակել, նրանք ասում են, որ շաքարախտը 2-ը դարձել է ինսուլինից կախված: Բայց դա տեղի չի ունենում բոլոր հիվանդների մոտ:
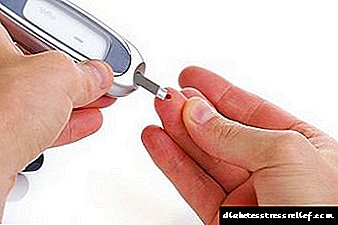
1-ին տիպի շաքարախտը զարգանում է շատ արագ, սովորաբար վաղ մանկության շրջանում կամ դեռահասների մոտ, ուստի նրա այլ անունն է ՝ «անչափահաս»: Դուք կարող եք այն ամբողջությամբ բուժել միայն ենթաստամոքսային գեղձը հիվանդին փոխպատվաստելով, բայց նման վիրահատություններից հետո մարդիկ ստիպված են ամբողջ կյանքի ընթացքում դեղեր ընդունել ՝ անձեռնմխելիությունը ճնշելու համար, որպեսզի այն չթափվի: Ներարկման միջոցով ինսուլինի ընդունումը շատ ավելի փոքր ազդեցություն է ունենում առողջության վրա, և պատշաճ ինսուլինային թերապիայի միջոցով 1-ին տիպի շաքարախտ ունեցող դիաբետիկները կարող են առաջնորդել նույն ապրելակերպը, որքան առողջ մարդիկ:
Arthropathy- ը `որպես բարդություն
Դիաբետով արտրոպաթիան տեղի է ունենում հիվանդի մարմնում ՝ հիմքում ընկած պաթոլոգիայի շատ ծանր ձևերով, շատ հաճախ բարդությունների դրսևորումը տեղի է ունենում 25-30 տարեկան երիտասարդ տարիքում: Շաքարախտի համակարգված բուժման բացակայության դեպքում դիաբետիկ արթրոպատիան հիվանդի մարմնում կարող է զարգանալ միայն հիմքում ընկած պաթոլոգիայի դրսևորումից 5-8 տարի հետո:
Ածխաջրածին նյութափոխանակության խանգարումով, որը շաքարախտի ուղեկիցն է, օրգանիզմում սկսվում են բազմաթիվ համակարգերի դիսֆունկցիաները, ներառյալ ոսկրային և նյարդամկանի մկանները: Ոսկրածուծի պաթոլոգիան սկսում է զարգանալ acidosis- ի և մարդու մարմնից կալցիումի աղերի արտադրության ուժեղացման գործընթացի հիման վրա:
Հաշվի առնելով այն փաստը, որ արտրոպաթիան առաջանում է որպես շաքարախտի շատ ծանր ձևերի բարդություն, բարդությունների ամբողջ բուժումը պետք է խստորեն վերահսկվի էնդոկրինոլոգի կողմից: Թերապևտիկ ընթացակարգերը անպայմանորեն ներառում են ինչպես ինսուլինային թերապիա, այնպես էլ հակաբորբոքային դեղամիջոցների օգտագործումը:
Պատճառների մասին
Ոչ պակաս հետաքրքիր և կարևոր է հարցը, թե ինչն է հրահրում ինսուլինի կախվածությամբ հիվանդության մի ձևի դիաբետիկների մեջ: Առաջին հերթին պետք է նշել գենետիկ նախատրամադրվածությունը: Սա առաջնային կարգի գործոն է, որը շատ առումներով իսկապես առանցքային է: Նաև այս տեսակի հիվանդության ձևավորումը ազդում է շրջակա միջավայրի բազմաթիվ գործոններով:
Հենց նրանք են, որ որոշիչ ազդեցություն են ունենում այն փաստի վրա, որ այն մարդկանց մոտ, ովքեր նույնիսկ առավել հեռավոր գենետիկական նախատրամադրվածություն ունեն, կախվածությունը հորմոնից լիովին դրսևորվում է: Բացի այդ, որոշակի ախտանիշներ ցույց են տալիս, որ վարակիչ և վիրուսային խնդիրները կարող են հրահրող գործոն լինել:
Երեխաներում 1-ին տիպի շաքարախտի ձեւավորման հավանականությունը, երբ այս հիվանդությունը նույնականացվում է մեկ այլ անձի մեջ, ազգակցական կապի առաջնային աստիճանի ընտանիքի անդամից, ընդամենը հինգ-ից 10% է: Ծնողների մեջ ինսուլինից անկախ շաքարային դիաբետի առկայությունը երեխաների մոտ ավելի մեծ հնարավորություն է տալիս հայտնաբերել ինսուլինից կախված շաքարախտը:
Այսպիսով, ապահով է ասել, որ վիրուսը, որը կարող է վարակել բետա բջիջ, շատ դեպքերում շրջակա միջավայրի հրահրող գործոն է: Նման վարակները կարող են առաջացնել հիվանդության ձևավորում հետևյալ երկու եղանակով.
- լինելով ենթաստամոքսային գեղձի կղզիների ակտիվ ոչնչացման և բորբոքման արդյունք,
- ընդհանուր առմամբ իմունային պատասխանների թուլացման արդյունքում:
Այսպիսով, անհրաժեշտ է ուշադրություն դարձնել բոլոր ախտանիշներին, որոնք առաջանում են, որպեսզի հնարավորինս արագ հաղթահարեն այս տիպի հիվանդությունը:
Հիվանդության դանդաղ ընթացքով, կղզու տիպի բջիջներին հատուկ հակամարմինների հայտնվելը այն ժամանակահատվածում, երբ արյան գլյուկոզի հարաբերակցությունը դեռևս նշված նորմից բարձր չէ, պետք է համարել փոփոխությունների ամենավաղ ախտանիշը:
Դրանից հետո սկսվում է հաջորդ փուլը, որի դեպքում նյութափոխանակության առումով միակ հերթափոխը պետք է համարել շաքարի հանդուրժողականության էական նվազում, բայց արյան մեջ գլյուկոզայի հարաբերակցությունը դատարկ ստամոքսի վրա շարունակում է մնալ օպտիմալ:
Հաջորդում `երրորդ փուլը, ծանր հիպերգլիկեմիան ձեւավորվում է դատարկ ստամոքսի վրա, բայց ketosis- ը դեռ չի նկատվում:
Բժշկական տեսանկյունից, այս դրսևորումները վկայում են ոչ ինսուլինից կախված շաքարախտի մասին: Սթրեսային իրավիճակներում որոշակի ժամանակահատված անցնելուց հետո կարող է կախվածություն լինել հորմոնային ինսուլինից և հատուկ ketoacidosis- ից: Շաքարային դիաբետով հիվանդների մեծ մասում, առանց ինսուլինի և ճարպակալման կախվածության, իրականում կարող է ձևավորվել հիվանդության չլրացված աուտոիմուն փուլ: Միևնույն ժամանակ, հակամարմինները սեկրեցիայի խախտում են առաջացնում նույնիսկ նախքան բետա բջիջը ֆիզիկապես վնասելը: Մինչև հիվանդությունն արդեն ակնհայտ է, ինսուլին արտադրող բջիջների զգալի քանակն արդեն գտնվում է ոչնչացված վիճակում:
Այսպիսով, կարելի է առանձնացնել առնվազն երեք փուլ, ինչը ցույց է տալիս, որ ինսուլինից կախվածության ձևավորում է առաջանում: Կարևոր է հաշվի առնել, որ շատ իրավիճակներում դա տեղի է ունենում տարբեր ձևերով, և, հետևաբար, անհնար է հայտնաբերել 100% կախվածություն որևէ գործոնից և դրսևորումներից:
Ինսուլինային թերապիայի մասին
Սույն դեպքում բուժման միակ և ամենաարդյունավետ մեթոդը պետք է համարել ինսուլինային թերապիան, որն ունի նաև իր հատուկ կանոնները: Առաջին հերթին, դուք պետք է հստակ որոշեք օրվա անհրաժեշտությունը կալորիաների հարաբերակցության մեջ: Դա արվում է մարմնի քաշի հիման վրա, որի շրջանակներում հաշվարկվում է ածխաջրերի, ճարպերի և սպիտակուցների պահանջվող հարաբերակցությունը: Մշակվում է հատուկ դիետա ՝ հաշվի առնելով համարժեքների համակարգը մեծահասակների համար սննդի և սննդի շրջանակներում, միևնույն ժամանակ կպահանջվի կալորիաների հարաբերակցությունը իջեցնելով քանակից:
Դիետայի դերը հիվանդների բուժման մեջ կախված է հիվանդության տեսակից:
Այսպիսով, նրանց համար, ովքեր շաքարային դիաբետ ունեն և ինսուլին են ընդունում, հիպոգլիկեմիան կանխելու համար անհրաժեշտ է կալորիաներ բաժանել:
Հորմոնը անհրաժեշտ է յուրաքանչյուրի համար, ով զգացել է տիպի 1 շաքարախտ, բայց նույնիսկ ստանդարտ ինսուլինի ներդրմամբ, խնդրահարույց կլինի օրվա ընթացքում արյան գլյուկոզի հարաբերակցությունը պահպանելը:
Մշակվել են ինսուլինի թերապիայի հետևյալ ռեժիմները.
- ստանդարտ
- բազմաթիվ ներարկումներ մաշկի տակ,
- ինսուլինի շարունակական ինֆուզիոն մաշկի տակ:
Կան նաև ինսուլինի մի քանի տարբեր տեսակներ, որոնք տարբերվում են տևողությամբ աստիճանի. Արագ ազդեցություն, ազդեցության միջին տևողություն, նույնիսկ ավելի երկար տևող: Կարևոր է, որ մինչև ֆիզիկական հարթությունում երկարատև գործունեությունը, հորմոնի չափաբաժինը կրճատվի:
Այս պահին, ինչպես ցույց է տալիս պրակտիկան, դիաբետիկների ճնշող մեծամասնությունը ի վիճակի է ինքնուրույն վերահսկել իրենց վիճակը ինսուլինի առումով: Նրանք ներարկում են իրենց ՝ շտկելով վիճակը: Այսպիսով, մասնագետը մասնակցում է միայն հորմոնի մակարդակի նշանակմանը և պարբերական մոնիտորինգին: Այնուամենայնիվ, որոշ դեպքերում, երբ մարդը չի կարող ինքնուրույն դա անել, անհրաժեշտ է լրացուցիչ աջակցություն:
Շաքարախտով ինսուլինի կախվածությունը `հիվանդության առաջին տեսակը, ավելին է, քան լուրջ խնդիր է, որն անհրաժեշտ է ամենաարագ և որակյալ լուծմանը: Այս կապակցությամբ, դուք պետք է հիշեք բոլոր ախտանիշների մասին, որոնք հրահրում են այս երևույթը և հիշեք, որ կարող են լինել մի շարք գործոններ, որոնք կատալիզատոր կլինեն հորմոնների կախվածության ձևավորման և զարգացման համար:
Ինչպե՞ս բաց չթողնել շաքարախտի ախտանիշները
Երբ առաջին տիպի շաքարախտը առաջին անգամ հայտնվում է երեխայի կամ դեռահասի մոտ, հիվանդության ախտանիշները հեշտությամբ լուրջ չեն ընդունվում: Օրինակ ՝ ամառվա շոգին, ոչ բոլոր ծնողներն են ուշադրություն դարձնում այն փաստի վրա, որ երեխան անընդհատ ծարավ է: Հոգնածության և տեսողության խանգարման բարձրացումը, հատկապես մինչև 2-րդ դասարանների և ավագ դպրոցի աշակերտների մոտ, հաճախ վերագրվում է ծանրաբեռնվածության ավելացմանը, իսկ քաշի կորուստը `հորմոնալ ճշգրտմանը, գերբնակեցմանը և այլն:
Եթե 1-ին տիպի շաքարախտի առաջացման տագնապալի ախտանիշներն անցնում են աննկատ, որոշ մարդկանց մոտ հիվանդության հանկարծակի նշանն է ՝ ketoacidosis: Սկզբում դա նման է թունավորումների. Կա սրտխառնոց, փսխում, երբեմն որովայնի ցավ: Բայց ի տարբերություն սննդային թունավորումների, ketoacidosis- ով հակված է քնել կամ շփոթել գիտակցությունը: Դրա հիմնական ախտանիշը ացետոնի շնչառությունն է: Կետոասիդոզը կարող է առաջանալ նաև 2-րդ տիպի շաքարախտով, բայց հիվանդները և նրանց հարազատները գիտեն, թե ինչպես է դա տեղի ունենում: 1-ին տիպի շաքարախտի առաջին դրսևորմամբ այն կարող է լինել անսպասելի, և սա շատ ավելի վտանգավոր է:
Ինսուլինային թերապիայի իմաստը և սկզբունքները
Ինսուլինաթերապիայի սկզբունքները շատ պարզ են: Առողջ մարդու մոտ ենթաստամոքսային գեղձը ուտելուց հետո տալիս է ինսուլինի անհրաժեշտ մասը արյան մեջ, բջիջները կլանում են արյան մեջ գլյուկոզան, և դրա մակարդակը նվազում է: 1 տիպի շաքարախտով և 2-րդ տիպի շաքարախտ ունեցող մարդկանց մոտ այս մեխանիզմը կոտրված է, չնայած տարբեր պատճառներով, և այն պետք է ձեռքով մոդելավորվի: Հորմոնի անհրաժեշտ դոզան ընտրելու համար հարկավոր է իմանալ, թե որքան ածխաջրեր ենք ստանում տարբեր ապրանքների հետ, և որքանով է անհրաժեշտ ինսուլին անհրաժեշտ դրանց մշակման համար:
Սննդի կալորիականությունը կապված չէ այն քանակի ածխաջրերի պարունակության հետ, այդ իսկ պատճառով կալորիաները պետք է հաշվի առնվեն միայն այն դեպքում, եթե տիպի 1 կամ 2 տիպի շաքարախտը ուղեկցվում է ավելորդ քաշով: Ի տարբերություն նրանց, ովքեր ունեն 2-րդ տիպի ոչ ինսուլին կախված շաքարային դիաբետ, շաքարախտը միշտ չէ, որ անհրաժեշտ է տիպի 1 շաքարախտով:
Արյան մեջ շաքարի մակարդակը վերահսկելով և ինսուլինի ճիշտ դոզան ընտրելով ՝ դիաբետիկը կարող է առողջ մարդկանց նման ուտել: Այնուամենայնիվ, նա պետք է իմանա, որ չկա ճիշտ ինսուլինի ռեժիմ բոլոր նրանց համար, ովքեր ախտորոշվում են շաքարախտով: Տարբեր մարդկանց մեջ գլյուկոզի մակարդակը տատանվում է ՝ կախված տարվա օրվա և օրվա ժամից, մարդու ֆիզիկական ակտիվությունից, այն կարող է փոխվել ջերմաստիճանի բարձրացման հետ, օրինակ ՝ ցրտով:
Այդ իսկ պատճառով 1 տիպի շաքարախտ ունեցող յուրաքանչյուր հիվանդ պետք է կարողանա ինքնուրույն որոշել իրենց արյան մեջ շաքարի մակարդակը և հաշվարկել ինսուլինի չափաբաժինը: Ինքնազննության օրագիր անհրաժեշտ է նաև 2-րդ տիպի շաքարախտ ունեցող անձանց համար, ովքեր ինսուլին չեն ներարկում: Որքան երկար է դիտարկման ժամանակը, այնքան ավելի հեշտ կլինի հիվանդը հաշվի առնել իր հիվանդության բոլոր հատկությունները: Օրագիրն օգնում է նրանց վերահսկել իրենց սննդակարգը, ապրելակերպը և բաց չթողնել այն պահը, երբ ոչ ինսուլին կախված դիաբետը կարող է դառնալ 2-րդ տիպի ինսուլին կախված շաքարախտ:
Որ ինսուլինը ավելի լավ է:
1-ին տիպի շաքարային դիաբետով և 2-րդ տիպի շաքարախտով օգտագործվում են ենթաստամոքսային գեղձի երեք տեսակ ՝ մարդկային, խոշոր եղջերավոր և խոզի միս (այն շատ մոտ է մարդուն): Անհնար է ասել, թե որ մեկը «ավելի լավն է», և որ մեկը հարմար է որոշակի հիվանդի համար: Ինսուլինային թերապիայի արդյունավետությունը հաճախ կախված է ոչ թե հորմոնի ծագումից, այլ դրա պատշաճ դեղաչափից: Նշվում է միայն մարդու ինսուլինը.
- երեխաներին, ովքեր առաջին անգամ ախտորոշվել են 1-ին տիպի շաքարախտով,
- հղի
- մարդիկ անձեռնմխելի են խոզի և խոշոր եղջերավոր ենթաստամոքսային գեղձի հորմոններից,
- բարդ շաքարային դիաբետ ունեցողները:
Ինսուլինների գործողության տևողությամբ «կարճ», միջին և երկար գործողություն է:Կարճերը (Humalog, Actropid, Iletin P Homorap, Insulrap և այլն) սկսում են աշխատել ներարկումից 15-30 րոպե անց, և դրանց ազդեցությունը ավարտվում է 4-6 ժամից հետո ՝ կախված դոզայից: Ներարկումը կատարվում է ամեն անգամ կերակուրից առաջ, և լրացուցիչ, եթե արյան շաքարը նորմայից բարձր է: Սովորաբար, 1-ին տիպի շաքարախտի ախտորոշմամբ մարդիկ միշտ ունեն դոզեր լրացուցիչ ներարկումների համար:

Միջին գործող ինսուլինները (Semilong, Semilent MS և NM) «միանում են» մեկուկես և երկու ժամ հետո, դրանց գործողությունների գագաթնակետը տեղի է ունենում 4-5 ժամ հետո: Դրանք հարմարավետորեն օգտագործվում են, օրինակ ՝ նրանց համար, ովքեր նախաճաշում են ոչ թե տանը, այլ աշխատանքի վայրում, բայց ամենևին չեն ցանկանա ներարկում տալ: Օրինակ, եթե առավոտյան ժամը ութը ներարկում եք տանը, ուրեմն ձեզ հարկավոր է նախաճաշել ոչ ուշ, քան կեսօր:
Բայց հիշեք, որ եթե ժամանակին չեք ուտում, ձեր արյան շաքարը կտրուկ կնվազի, և եթե ձեր նախաճաշում ավելի շատ ածխաջրեր կան, քան սովորական, այն կբարձրանա, և դուք ստիպված կլինեք «կարճացնել» կարճ ինսուլինը: Հետևաբար, միջին գործող հորմոնը խորհուրդ է տրվում միայն նրանց, ովքեր կարող են միևնույն ժամանակ տանը ուտել և իմանալ, թե որոնք են այդ ապրանքները:
Երկարատև ենթաստամոքսային գեղձի հորմոնը (Iletin PN, Protofan, Monotard MS and NM, Lente, Humulin N, Homofan և այլն) սկսում են գործել 3-4 ժամ հետո, որոշ ժամանակ նրանց արյան մակարդակը մնում է կայուն, գործողության ընդհանուր տևողությունը 14-16 ժամ է: . 1 տիպի շաքարախտի դեպքում այս ինսուլինները ամենից հաճախ ներարկվում են օրական երկու անգամ, որպեսզի բջիջները կարողանան ներծծել գլյուկոզա, որը լյարդը արտադրում է ՝ անկախ սնունդից:
Երբ և որտեղ են կատարվում ինսուլինի ներարկումները
1-ին տիպի շաքարախտով ինսուլին կախված շաքարախտը փոխհատուցվում է ինսուլինի համակցությունների տարբեր համադրություններով `գործողության տարբեր տևողությամբ: Այս բոլոր սխեմաների նպատակն է հնարավորինս ճշգրիտ կերպով ընդօրինակել առողջ ենթաստամոքսային գեղձի աշխատանքը: Հետևաբար, դրանք կախված են հիվանդի կյանքի հանգամանքներից և նրա օրվա ռեժիմից, միաժամանակյա հիվանդություններից, տարիքից և շատ ավելին: Սննդային ամենատարածված սխեման հետևյալն է. Առավոտյան նրանք ներարկում են ենթաստամոքսային գեղձի «կարճ» և «երկար» հորմոն, ընթրիքից առաջ `միայն« կարճ », իսկ քնելուց առաջ` միայն «երկար»: Սխեման կարող է տարբեր լինել. Օրինակ ՝ առավոտյան և երեկոյան այն «երկար» է, օրվա ցանկացած կերակուրից առաջ ՝ «կարճ»:
Insանկացած ինսուլին շաքարախտով 1 և շաքարախտ 2-ով իրականացվում է մարմնի մի քանի վայրերում: Նրանք նրան դանակահարել են որովայնի մաշկի մեջ, քերծվածքի տակ, ազդրի արտաքին մասում գտնվող մաշկի մեջ, հետույքին, ուսին: Որովայնի մեջ ներարկելու համար օգտագործվում է գրեթե նրա ամբողջ մակերեսը: Ներարկումները չեն արվում միայն որովայնի միջին գծի երկայնքով տարածքում (մաշկի չմշակված շերտի լայնությունը 3-4 սանտիմետր է): Անհրաժեշտ է փորել, որովայնի աջ և ձախ կողմերը փոփոխելով, ներարկման կետերի միջև հեռավորությունը մոտ 4 սանտիմետր է:
Որտեղ ներարկումն ընդունելը կախված է ինսուլինի տեսակից և արյան մեջ շաքարի մակարդակից, քանի որ այն ներծծվում է տարբեր արագությամբ ՝ ներարկման տարբեր կետերից: Այնպես որ, «կարճ» -ը ցանկալի է փորել ստամոքսի մեջ, քանի որ այստեղից այն շատ արագ է մտնում արյան մեջ, իսկ «երկար» ՝ ազդրի կամ ուսի մեջ, որտեղից այն կլանում է շատ ավելի դանդաղ: Եթե ներարկման տեղին տաք ջեռուցման պահոց եք դնում, «դանդաղը» ավելի արագ կլանում է: Հորմոնի տևողությունը չի փոխվի:
Ինսուլինի պոմպը օգնում է հեշտացնել կյանքը նրանց համար, ովքեր ապրում են 1-ին տիպի շաքարախտի կամ 2-րդ տիպի շաքարախտով ախտորոշմամբ: Այն բաղկացած է էլեկտրոնային ստորաբաժանումից, ջրամբարով ինսուլինով, խողովակով և մաշկի տակ ամրացված ասեղով: Մեծահասակ հիվանդները կարող են ինքնուրույն ծրագրավորել, երեխաների համար բժիշկը ծրագրում է պոմպը: Պոմպը անընդհատ փոխանցում է ինսուլինը արյան մեջ ՝ համադրելով ենթաստամոքսային գեղձի բնականոն աշխատանքը:
Ինչպես սովորել ապրել շաքարախտով
Շաքարախտը, հատկապես 1-ին տիպի շաքարախտը, հաճախ կոչվում է ոչ թե հիվանդություն, այլ կյանքի ձև: Մեծահասակ տարիքի կամ ծերության շրջանում 2-րդ դիաբետ ունեցող մարդկանց համար կարող է դժվար լինել փոխել իրենց սովորությունները, առօրյան կամ հրաժարվել որոշակի կերակուրներից: Բայց նրանք, ովքեր մանկուց հիվանդացել են և անընդհատ արյան շաքարը չափում էին, հաշվում էին XE և ուշադրություն դարձնում առավել «մանր» տագնապալի ախտանիշների վրա, կարող են ապրել գրեթե նույն կերպ, ինչ առանց դիաբետ ունեցող մարդիկ:
Արյան մեջ շաքարի մակարդակը դիտարկելով և արդյունքները գրանցելով ՝ յուրաքանչյուր մարդ կկարողանա որոշել, թե երբ է այդ ցուցանիշն ավելի բարձր և երբ է այն ցածր, և ինչից է կախված նրանից:Օրինակ, որոշ կանանց մոտ, առավոտյան և սեզոնային տատանումներից բացի, այն տատանվում է ամսական ցիկլի օրերից, մյուսների մոտ այն կարող է «ցատկել» երկարատև սթրեսի, աշխատուժի, քնի պակասի և այլն: նրա մարմնի վրա և ժամանակին հասցնում է բարձրացնել կամ նվազեցնել ինսուլինի դոզան:
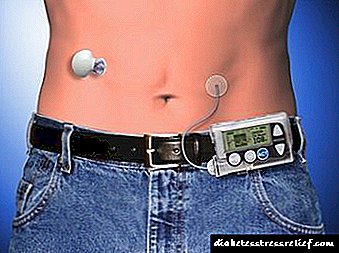
Արյան գլյուկոզի մակարդակը կարգավորելու միջոցներից մեկը դոզավորված ֆիզիկական գործունեությունն է: Ֆիզիկական դաստիարակությունը խնայելն օգնում է առաջին տիպի նվազեցնել ինսուլինի չափաբաժինը, իսկ նրանց համար, ովքեր զարգացրել են 2-րդ տիպի շաքարային դիաբետ, նրանք կարող են անել առանց ներարկումների ավելի երկար և երբեմն չեղյալ հայտարարել ինսուլինի թերապիան:
Զորավարժություն շաքարախտի համար
Շաքարային դիաբետը մարդկանց համար հայտնի «ամենահին» հիվանդություններից մեկն է, բայց արհեստական ինսուլինը հայտնվել է մոտ 80 տարի առաջ: Դիետան և վարժությունն օգնեցին մարդկանց նախնական ինսուլինի ժամանակ իջեցնել իրենց արյան շաքարը տիպի 1 շաքարախտով և 2-րդ տիպի շաքարախտով: Երբ մենք բեռնում ենք մեր մկանները, նրանք սկսում են էներգիա ծախսել: Բայց մարմինը այն ստանում է գլյուկոզայից: Գործողության ընթացքում մկանները կլանում են 50-70 անգամ ավելի շատ գլյուկոզա, քան հանգստի ժամանակ, ուստի արյան շաքարի մակարդակը ընկնում է առանց դեղերի: Որոշ մարդիկ, ֆիզիկական դաստիարակության շնորհիվ, նվազեցնում են իրենց ամենօրյա ինսուլինի պահանջը 20-30% -ով:
2-րդ տիպի շաքարախտը ավելի ենթակա է ֆիզիկական ճնշումների: Ավելաքաշ մարդկանց մոտ, ինչը հաճախ տեղի է ունենում 1-ին տիպի շաքարային դիաբետով և տիպի 2 շաքարախտով հիվանդների դեպքում, 40-45 րոպե վարժությունից հետո արյան շաքարի մակարդակը և արյան ճնշումը նորմալանալու են: Բացի այն, որ դոզավորված ֆիզիկական դաստիարակությունը օգնում է զսպել շաքարախտը, վարժությունները սնուցում են սիրտը և թոքերը արյունով և թթվածնով, ինչպես նաև մարզում անոթները:
Մարզումը չպետք է չափազանց սթրեսային լինի, և ինչպիսի բեռ է թույլատրվում ստուգել ձեր բժշկին: Նուրբ մարզում կարող է իրականացվել նույնիսկ նրանց համար, ովքեր ունեն բարդ տիպի 2 շաքարախտ կամ ծանր տիպի 1 շաքարախտ: Բավական է օրական մոտ մեկ ժամ անել, և արդյոք դա կլինի մեկ ժամյա մարզում, երկու կես ժամ երկու կամ 15 րոպե տևողությամբ չորս ֆիզիկական ընդմիջում, կախված է ձեր ռեժիմից, ապրելակերպից և հնարավորություններից:
Դուք կարող եք ժամանակ գտնել ձեզ համար, նույնիսկ եթե շատ զբաղված մարդ եք: Յուրաքանչյուր ոք կարող է առավոտյան մարմնամարզություն անել 10 րոպեի ընթացքում, գոնե աշխատանքի կեսին առնվազն կեսը քայլել, քայլել, աստիճաններից իջնել առանց վերելակի, և ժամանակ առ ժամանակ թողնել աշխատանքային սեղանը `թեքվելու և ճկվելու համար: Երեկոյան, բայց ոչ թե քնելուց առաջ, խորհուրդ է տրվում զբաղվել ավելի երկար `20-25 րոպե:
Շաքարախտը և մասնագիտությունը
1-ին տիպի շաքարային դիաբետ կամ անսպասելի շաքարային դիաբետ 2 երբեմն թույլ չի տալիս երիտասարդներին ընտրել մեկ կամ մեկ այլ մասնագիտություն, մինչդեռ մեծահասակները և տարեցները նրանց ստիպում են փոխել իրենց ապրելակերպը: Մի թերագնահատեք շաքարախտը: Բայց այս հիվանդությամբ տառապող մարդկանց մեծամասնության համար «վերջ դնել» լիարժեք կյանքին և մասնագիտական կարիերային նույնպես անհրաժեշտ չէ:
1-ին տիպի շաքարախտով և բարդ տիպի 2 շաքարախտով դուք չեք կարող ընտրել այնպիսի մասնագիտություններ, որոնք պահանջում են առավելագույն ուշադրության կենտրոնացում, մտավոր և ֆիզիկական սթրեսի կտրուկ փոփոխություն: Սա ոչ միայն վարորդի, օդաչուի, վիրաբույժի մասնագիտություն է, այլև աշխատում է փոխակրիչի վրա: Այն հիվանդությունը, որը դուք սովոր եք վերահսկել, կարող է հանկարծակի առաջացնել արյան շաքարի կտրուկ ցատկ և գիտակցության կորուստ: Դիաբետիկների համար մեկ այլ կանոն. Նրանք միշտ պետք է հնարավորություն ունենան ներարկել ինսուլինը, հաբեր վերցնել, լավ ուտել ժամանակին, այնպես որ շաքարախտը չի ճանաչում արտաժամյա և հերթափոխային աշխատանքը, նույնիսկ եթե օրվա ընթացքում պետք է դուրս գաք, այլ ոչ թե գիշերային հերթափոխով:
Գործնական գործուղումները նույնպես հակացուցված են. Ժամանակային գոտիները փոխելը պահանջում է «շտկել» ձեր սովորական ինսուլինի չափաբաժինը (արևելքից արևմուտք թռիչքի ժամանակ, օրը երկարացնում է): Եվ շաքարային դիաբետի մեղմ ձևով, դուք չեք կարող աշխատել ստորգետնյա և «տաք» արհեստանոցում: Եվ եթե 1-ին տիպի շաքարախտը կամ ինսուլին կախված 2-րդ դիաբետը ծանր է, ապա կարող եք աշխատել միայն տանը:
I տիպի պաթոլոգիայի բուժման մեթոդներն ու միջոցները
Առաջին տեսակի շաքարախտով հիվանդների մոտ մարմնում ինսուլինի պակասով, պահանջվում է այն օգտագործել կյանքի համար `ներգանգային ներարկումների տեսքով: Այնուամենայնիվ, չնայած այս հորմոնի պաշարների համալրմանը, բջջային նյութափոխանակությունը շարունակում է մնալ արժեզրկված, ուստի այս պաթոլոգիայով հիվանդի կենսակերպը պետք է փոխվի իր կյանքի մնացած ժամանակահատվածում:
Այսօրվա բարձր տեխնոլոգիաների աշխարհում շաքարային դիաբետով հիվանդներին խնամելը դառնում է ավելի հեշտ: Օրինակ ՝ 2016 թվականից ի վեր Google սենսորներով ոսպնյակն օգնում է հիվանդներին չափել հեղուկի հեղուկում գլյուկոզան: Այս դեպքում նման ոսպնյակների առավելագույն ընդունելի մակարդակի դեպքում հատուկ LED լամպ է փայլում ՝ հիվանդին տեղեկացնելով ինսուլինի հաջորդ ներարկման ժամանակի մասին: Կամ, անհայտ կորած ինսուլինը արյան մեջ ներարկելու համար, շվեյցարացի գիտնականները հորատել են պոմպ, որի գործառույթը զգալիորեն պարզեցնում է դիաբետիկների կյանքը:
1-ին տիպի շաքարախտի բուժման հիմնական մեթոդը ինսուլինի փոխարինող թերապիան է: Լավագույնները համարվում են բուժման ռեժիմներ, որոնք փոխհատուցում են ածխաջրերի նյութափոխանակությունը և միևնույն ժամանակ բարելավում հիվանդի կյանքի որակը: 1-ին տիպի պաթոլոգիայի համար ինսուլինային թերապիայի հիմնական նպատակը նրա մոտավորությունն է էնդոգեն մարդու ինսուլինի ազդեցությանը: Լավագույն բուժման ռեժիմներն այնպիսիններն են, որոնք ամբողջությամբ ընդօրինակում են այս հորմոնի ֆիզիոլոգիական սեկրեցումը մարդու մարմնում ենթաստամոքսային գեղձի բետա բջիջների միջոցով: Նմանատիպ էֆեկտի հասնելու համար գենետիկորեն մշակված մարդու ինսուլինի պատրաստուկները օգտագործվում են երկարատև և կարճաժամկետ դեղամիջոցների համադրության տեսքով:
Ինսուլինային ինտենսիվ թերապիան `դեղերի ընդունման ժամանակակից նորարար մեթոդների հետ համատեղ, թույլ է տալիս հիվանդներին ամբողջ օրվա ընթացքում հստակ իմանալ, թե երբ է պետք մարմինը կառավարել մեկ կամ մեկ այլ ինսուլինի փոխարինող դեղամիջոց և ինչ ձևով (կարճ կամ երկարատև): Սովորաբար առավոտյան պահանջվում է երկարատև ինսուլինի ներմուծում մարմնում, և յուրաքանչյուր կերակուրից հետո, ֆիզիոլոգիական պրոցեսների անալոգիայի միջոցով, հորմոնի դոզան լրացվում է դեղերով:
II տիպի պաթոլոգիայի բուժման առանձնահատկությունները
2-րդ տիպի շաքարախտի բուժման ամենակարևոր գործոնները դիետան և վարժությունն են: Այնուամենայնիվ, հիպերգլիկեմիայի հաղթահարման ազդեցության տևողությունը պայմանավորված է միայն այս գործոնների և դեղամիջոցների համադրմամբ: 2-րդ տիպի շաքարախտի նախնական փուլերը ներառում են մետֆորմինի դեղամիջոցների օգտագործումը, որոնք հաստատվում են աշխարհի գրեթե բոլոր երկրներում շաքարախտի բուժման համար: Ավելին, հիվանդության առաջընթացով բժիշկները հաճախ իրենց հիվանդների համար սուլֆոնիլյուրեային դեղամիջոցներ են նշանակում, որոնց գործողության հիմնական մեխանիզմն է ակտիվացնել ինսուլինի սեկրեցումը: Sulfonylurea- ի պատրաստուկները կարող են կապվել ենթաստամոքսային գեղձի բետա բջիջների մակերեսին տեղակայված ընկալիչների հետ: Նման դեղամիջոցներով բուժումը սկսվում է փոքր չափաբաժիններով և դրանք աստիճանաբար ավելացնում են շաբաթական 1 անգամ ՝ թերապևտիկ կարիքով: Հիվանդների մոտ գլյուկոզի թունավորությամբ արտահայտվելու դեպքում այդպիսի դեղամիջոցները անմիջապես նշանակվում են նրանց առավելագույն չափաբաժնի դեպքում, իսկ երբ հիվանդությունը փոխհատուցվում է, դոզան աստիճանաբար կրճատվում է:
Բուժման հաջորդ խումբը, որը նախատեսված է 2-րդ տիպի շաքարախտով առաջադիմություն ունեցող հիվանդների համար, glitazones կամ thiazolidinediones են, որոնք կարող են նվազեցնել ինսուլինի դիմադրությունը `ավելացնելով գլյուկոզի փոխադրողների քանակը և ավելացնելով գլյուկոզի օգտագործման հյուսվածքների ունակությունը, ինչպես նաև նվազեցնել ճարպաթթուների, արյան մեջ տրիգլիցերիդների քանակը, ինչպես նաև լյարդի ֆունկցիայի արգելքը: գլյուկոզի վերարտադրություն: Թիազոլինեդիոնի դեղամիջոցները բարենպաստ ազդեցություն են ունենում տիպ 2 շաքարախտով հիվանդների ընդհանուր վիճակի վրա:
Նաև, բացի վերը նշված դեղերի խմբերից, այս հիվանդության բուժման գործընթացում մասնագետները օգտագործում են այնպիսի խմբերի դեղեր, ինչպիսիք են.
- Կլինիկաներ
- ալֆա գլյուկոզիդազի խանգարող միջոցներ
- incretinomimetics
- դիպեպտիդիլ պեպտիդազ-IV ինհիբիտորները:
Հիպոգլիկեմիկ գործակալները միշտ չէ, որ օգնում են լուծել գլիկեմիայի մակարդակը ճիշտ շրջանակներում պահպանելու խնդիրը: Երկրորդ տիպի շաքարախտի համար լավագույնս համակցված թերապիան ապացուցեց, որ բանավոր հիպոգլիկեմիկ դեղերը, ինսուլինի փոխարինող դեղամիջոցների հետ միասին, երբ օգտագործվում են հիվանդության առաջին 6 տարիներին, կանխում են լուրջ բարդությունների առաջացումը: Հիպոգլիկեմիայի ամենաբարձր վերահսկողությունը կարող է նկատվել ինսուլինային թերապիա անցնելու դեպքում `բետա բջիջների կայունացումով:
Բժշկական դիտարկումների համաձայն, շաքարախտի երկրորդ տիպի հիպոգլիկեմիկ գործակալների անարդյունավետության հետ մեկտեղ, ինսուլինային թերապիան պետք է անմիջապես սկսել: Այսպիսով, հնարավոր է չեզոքացնել շաքարավազը իջեցնող դեղամիջոցների մեծ քանակությամբ առաջացած կողմնակի էֆեկտների մեծ մասը և նվազեցնել արյան գլյուկոզան:
2-րդ տիպի շաքարային դիաբետի մոնոթերապիայի ընթացքում բետա-բջջային ակտիվության նվազման պատճառով, վաղ թե ուշ հիվանդությունից տառապող բոլոր հիվանդները անցում են կատարում համակցված բուժման: Համակցված բուժման ռեժիմները, որոնք օգտագործում են մետֆորմինը և սուլֆոնիլurea կամ exenatide- ը և sulfonylurea- ն, համարվում են առավել արդյունավետ: Այնուամենայնիվ, այսօր լավագույն համադրությունը ճանաչվում է որպես մետֆորմինի և ինսուլինի միացություն: Այս դեպքում թմրանյութերի նվազագույն չափաբաժինը կանխում է կողմնակի բարդությունների առաջացումը, ինչը նույնպես համակցված բուժման գումարած է:
Հղիության ընթացքում թերապիայի առանձնահատկությունները
Աշխարհում ամեն օր ավելի ու ավելի շատ հղի հիվանդներ են ունենում գեղագիտական շաքարախտով: Գեստացիոն շաքարային դիաբետը գլյուկոզայի անհանդուրժողականության պաթոլոգիական պայման է, որի պատճառով արյան շաքարի մակարդակը բարձրանում է, որն առաջին անգամ տեղի է ունենում կնոջ մոտ գեղձի ժամանակահատվածում: Սովորաբար այս պայմանը ինքնուրույն հեռանում է ծնելուց հետո: Ախտանիշների դրսևորման ընթացքում բուժման համար խորհուրդ է տրվում փոխել կենսակերպը, հավատարիմ մնալ սննդակարգին և ավելի շատ ժամանակ հատկացնել անհրաժեշտ ֆիզիկական գործունեությանը: Որոշ հղի կանանց նշանակվում է բանավոր հակադիաբետիկ դեղեր, մասնավորապես `գլիբենկլամիդ և մետֆորմին, որոնք այլընտրանք են և հաստատվում են հղիության ընթացքում օգտագործման համար` ինսուլինի հետ միասին `գլյուկոզի մակարդակը վերահսկելու համար:
Շաքարային դիաբետով հղիության ընթացքում անհրաժեշտ է սովորել ինքնուրույն վերահսկել գլիկեմիան, որպեսզի այն ժամանակին շտկվի: Շատ դեպքերում դիետան լիովին բավարար է: Դիետիկ թերապիայի սկզբունքները նշանակում են, որ այս դեպքում ամենօրյա սննդակարգի տրոհումը 35-40% ածխաջրեր, 35-40% ճարպեր և 20-25% սպիտակուց պարունակող սննդի մեջ: Ավելորդ քաշի առկայության դեպքում սննդի կալորիականությունը չպետք է գերազանցի մարմնի կշիռի 25 կիլոկալորի սահմանը, իսկ նորմալ քաշով այն պետք է լինի մեկ կիլոգրամի դիմաց 30-35 կիլոկալորիայի սահմաններում: Այս դեպքում կալորիականության նվազումը պետք է տեղի ունենա սահուն, առանց սուր ցնցումների:
Քաղցրավենիքները (հեշտությամբ մարսվող ածխաջրերը) հղի կնոջ մենյուի վրա չեն թույլատրվում հղիության շաքարախտի համար, սպառված ճարպերը կրճատվում են, իսկ մանրաթելերի և սպիտակուցների քանակը ավելանում է մեկուկես գրամ մարմնի քաշի մեկ կիլոգրամի դիմաց:
Դիետիկ թերապիայի ընթացքում գլիկեմիայի մակարդակի դրական դինամիկայի բացակայության դեպքում հիվանդներին նշանակվում է ինսուլինային թերապիա այնքանով, որքանով, որ հաճախող բժիշկը անընդհատ վերահաշվարկում և ճշգրտում է:
Ինչպես ցածրացնել շաքարը տանը
Ձեր տանը արյան գլյուկոզի իջեցման մի քանի կանոն կա: Անհրաժեշտ է ներմուծված գլյուկոմետր գնել, ստուգել այն ճշգրտության համար և անընդհատ չափել շաքարավազը `որոշելու, թե ինչպես է այն վարվում ամբողջ օրվա ընթացքում: Օրվա ո՞ր օրվանից հիվանդի արյան մեջ գլյուկոզի մակարդակը ամենաբարձրն է, կախված է բուժումից, սննդակարգից և ընդունելի ֆիզիկական գործունեությունից:
Կարևոր է հիշել, որ որքան ցածր է ածխաջրերի մակարդակը սպառված սննդի մեջ, այնքան ավելի արդյունավետ կլինի դիետան կարգավորող շաքարի մակարդակը: Հետեւաբար, նույնիսկ եթե բժիշկը հավասարակշռված դիետա է սահմանում, նույնիսկ դրա մեջ կարող եք նվազեցնել ածխաջրերի քանակը: Սա չի վատթարանա շաքարախտի ընթացքը և կօգնի ավելի արագ վերադարձնել գլյուկոզի պատշաճ մակարդակը: Արյան շաքարի վերահսկման տան նպատակը այս ցուցանիշի կայուն մակարդակի հասնելն է `մեկ լիտրի համար 4.0-5,5 մմոլ սահմաններում: Դիետայի այս հարցում արդյունավետության բացակայության դեպքում կապակցված է ավելցուկային հիվանդների համար Glofofage կամ Siofor- ի ձևով մետֆորմինը: Բարակության դեպքում նման դեղամիջոցները չեն աշխատի, դրանք չեն կարող սպառվել:
Կարևոր է կարգավորել մարմնում արտադրվող ինսուլինը, բարձրացնել ֆիզիկական ակտիվությունը: Շաքարային դիաբետի համար ամենաարդյունավետը վազքն է, քայլելը, լողը: Ուժի վերապատրաստումը կարող է օգտակար լինել ընդհանուր առողջության վրա, բայց դրանք որևէ ազդեցություն չեն ունենա շաքարախտի վրա:
Ինսուլինի ներարկումները փրկարար են շաքարախտով հիվանդների համար, ովքեր արդեն փորձել են բոլոր դեղերը, բայց դրանք չեն բերել պատշաճ էֆեկտ: Եթե հետևում եք դիետային, իրավասու ֆիզիկական գործունեությանը և մետֆորմինի օգտագործմանը, ապա ինսուլինի դեղաչափը, որպես կանոն, անհրաժեշտ է ամենաքիչը:
Հնարավո՞ր է լիարժեք վերականգնել
Anyանկացած դիաբետիկ միշտ հետաքրքրում է, արդյոք հնարավոր է ամբողջովին ազատվել առաջացած պաթոլոգիայից: Այնուամենայնիվ, բժիշկներն անխուսափելի են. 2-րդ տիպի շաքարախտը քրոնիկ պաթոլոգիա է, որը մարմնում մնում է ամբողջ կյանքի ընթացքում և կարող է կամ վատթարանալ, կամ անցնել թուլացման: Մշտապես հիվանդության փոխհատուցումը պահպանելու համար դուք պետք է հետևեք բժշկի բոլոր առաջարկություններին և ընդունեք անհրաժեշտ դեղամիջոցները: Եթե դուք պարզապես դադարում եք օգտագործել թմրանյութեր, ապա պաթոլոգիան կարող է սկսել արագ տեմպերով զարգանալ, զուգահեռաբար առաջացնելով բազմաթիվ բարդություններ: Հետևաբար, դուք պետք է զգույշ լինեք, եթե այլընտրանքային բժշկության որոշ կլինիկան առաջարկում է շաքարախտի ամբողջական բուժում մեթոդներով.
- մարմնի տոքսիններից մաքրում,
- անհասկանալի սարքերի թրթռում,
- բուսական դեղամիջոցներ `առանց դեղաբանական դեղամիջոցների և ինսուլինի ներարկումների օգտագործման,
- էներգետիկ ազդեցությունները ենթագիտակցության վրա,
- մեդալներ և հատուկ հագուստ կրելը:
Կարևոր է հասկանալ, որ երկրորդ տիպի պաթոլոգիայի վաղ փուլերը իսկապես հեշտությամբ փոխհատուցվում են գրագետ սննդակարգով և ֆիզիկական գործունեությամբ, բայց դա չի նշանակում, որ հիվանդը ամբողջովին բուժվում է: Հիվանդության հետագա փուլերում դեղերը դադարեցնելը պարզապես մահացու է, քանի որ ինչպես հիվանդությունը, այնպես էլ բազմաթիվ վտանգավոր բարդությունները կարող են առաջընթաց ունենալ: Հետևաբար, ֆիտոթերապիան և սպորտը իսկապես կարող են ավելի դյուրին դառնալ, բայց միայն այն դեպքում, եթե դրանք օգտագործեք որպես ինսուլինային թերապիայի լրացում և հիմնական բուժում:
1 կամ 2 տիպի առաջնային շաքարախտը հնարավոր չէ բուժել, բայց օգտագործելով տարբեր մեթոդներ, միանգամայն հնարավոր է հիվանդին ազատել հիվանդության ախտանիշներից, երկար ժամանակ պահպանել նյութափոխանակությունը իր մարմնում, կանխել բարդությունների առաջացումը և բարելավել հիվանդի կյանքի որակը: Այս դեպքում ինքնաբուժումը այս դեպքում խստիվ արգելվում է: Եթե սկսեք ժամանակին հետազոտվել և բուժվել, շաքարախտից ազատվելու հարցը կդադարի անհանգստացնել հիվանդին, քանի որ այս հիվանդությամբ նրա կյանքը որևէ իմաստով դժվար չի լինի:
Չբուժվելու հետևանքները
Եթե շաքարախտը չի բուժվում, ապա կարող է սպասվել սեփական առողջության ծանր պաթոլոգիաներ, չնայած այն հանգամանքին, որ շաքարախտը ինքնին ուղղակի վտանգ չի ներկայացնում մարդու կյանքի համար: Չբուժված պաթոլոգիան առաջացնում է շատ լուրջ բարդություններ, որոնք կարող են ազդել բացարձակապես ցանկացած համակարգում և օրգաններում մարմնում: Թերապևտիկ մեթոդների անտեսումը կարող է հանգեցնել հաշմանդամության և նույնիսկ մահվան:Այդ իսկ պատճառով շաքարախտը հանրաճանաչորեն անվանում են «լուռ մարդասպան». Մի հիվանդություն գործնականում չի կարող դրսևորվել և որևէ կերպ չի խանգարել մարդուն, բայց հրահրում է կյանքի հետ անհամատեղելի բարդությունների առաջընթաց:
2007 թվականին գիտնականները անցկացրեցին ուսումնասիրություն, որը ցույց տվեց, թե ինչպես է շաքարախտը ազդում մարդկանց կյանքի և առողջության վրա `սեռի համաձայն: Պարզվեց, որ կանանց համար այս պաթոլոգիան շատ ավելի վտանգավոր է: Շաքարախտով տառապող տղամարդկանց կյանքի տևողության նվազումը միջին հաշվով 7 տարի է, մինչդեռ կանանց մոտ այդ ցուցանիշը գերազանցում է 8 տարին: Տղամարդկանց մոտ շաքարախտի պատճառով սրտանոթային պաթոլոգիաների զարգացումը ավելի հաճախ տեղի է ունենում 2-3 անգամ, իսկ կանանց մոտ `6 անգամ ավելի հաճախ: Ավելին, դա սրտանոթային հիվանդություն է, որը հանգեցնում է բազմաթիվ դիաբետիկների մահվան:
Շաքարային հիվանդությունը և դեպրեսիվ սինդրոմը սերտորեն կապված են երիտասարդ տարիքում: Համալիրի այս երկու պայմանները հաճախ երիտասարդներին դրդում են չմտածված գործողությունների, հետևաբար, վաղ պաթոլոգիան հայտնաբերելիս շատ լավ կլինի պարբերաբար հոգեբանական խորհուրդներ ստանալը:
Ընդհանուր առմամբ, անհրաժեշտ շաքարախտի բուժման բացակայության դեպքում հիվանդությունը կարող է հեշտությամբ սրվել, առաջացնել բարդություններ, առաջացնել հաշմանդամություն և նույնիսկ մահ:
Հաճախող բժիշկ
Բժիշկը կամ ընտանեկան բժիշկը (ընդհանուր բժիշկ) կարող են հիվանդի մոտ ախտորոշել շաքարախտը կամ ենթադրել այս պաթոլոգիայի առկայությունը: Հիվանդության թեթև նշանով հիվանդին նշանակվում են համապատասխան թեստեր, և դրանց արդյունքների համաձայն ՝ հիվանդին ուղարկում են էնդոկրինոլոգի խորհրդատվության: Եթե շաքարախտը հաստատված է, ապա էնդոկրինոլոգիայի մեջ գտնվող հիվանդը դրվում է մշտական ռեկորդի:
Դա էնդոկրինոլոգն է, ով կարողանում է գտնել որոշակի հիվանդի համար օպտիմալ լուծում `հորմոնների և արյան շաքարի մակարդակը ընտրելու և կարգավորելու համար: Մասնագետը իրականացնում է ուսումնասիրություններ, որոնք պարզում են էնդոկրին համակարգի ֆունկցիոնալության մեջ առկա խնդիրների առկայությունը, ախտորոշում պաթոլոգիաները, ընտրում բուժում և վերացնում բացասական ախտանիշները: Ամենից հաճախ ֆոնդերն ընտրվում են մարմնում հորմոնալ հավասարակշռությունը կարգավորելու, նյութափոխանակությունը վերականգնելու, անպտղությունը հրահրող էնդոկրին գործոնը վերացնելու համար և այլն: Ուսումնասիրությունների արդյունքների հիման վրա կատարվում է ճշգրիտ ախտորոշում, ընտրվում է դիետա և հատուկ դեղեր:
Սանհանգույցներ շաքարախտով հիվանդների համար
Այսօր շաքարային դիաբետով հիվանդները արդյունավետորեն բուժվում և վերականգնվում են մասնագիտացված մասնագիտացված հաստատություններում, որոնք նախատեսված են մարսողական համակարգի խնդիրների լուծման համար: Այնուամենայնիվ, շաքարախտի հետ կապված այլ պաթոլոգիաների համար դիաբետիկները հաճախ սպա բուժման կարիք ունեն: Հետևաբար, Ռուսաստանի առողջարանների մեծ մասի հիման վրա գոյություն ունի հատուկ «Շաքարախտի կառավարման դպրոց», որը ցանկացած մասնագիտացված առողջապահական հիմնարկի հիվանդներին ուսուցում է տալիս վերականգնելու պահին ինքնուրույն վերահսկել իրենց վիճակը, ընտրել դիետիկ ուտեստներ և ֆիզիկական գործունեություն ՝ հաշվի առնելով շաքարախտի պատմությունը:
Դիաբետիկների համար առավել հայտնի են Ալթայի, Կրասնոդարի երկրամասի, Էսենտուկիի, Պյատիգորսկի, Գորյաչի Կլյուժի, Զելեսնովոդսկի, Կիսլովոդսկի և այլոց Ռուսաստանի առողջարանները:
Ալթայի երկրամասի Բելոկորիքխա հանգստավայրի հիմնական բուժիչ գործոններն են բուժիչ ցեխը, հանքային ջրերը և բուժիչ կլիման: Այստեղ հիվանդներին առաջարկվում է թերապիա ազոտային siliceous ցածր հանքայնացված բիկարբոնատ-սուլֆատ նատրիումի հետ, մի փոքր ռադոնի ջերմային ջրերով `սիլիկաթթվով կազմով: Այստեղ առաջարկվում է, որ հիվանդները օգտագործում են ցածր հանքայինացված սուլֆատ-քլորիդ մագնեզիում-կալցիում-նատրիումի բժշկական սեղանի ջուր Բերեզովսկու հանքավայրից, որով հարուստ է Ալթայի երկրամասը, որպես խմելու բուժում:
Անապայի (Կրասնոդարի երկրամաս) Ռուսաստանի լավագույն բալեոլոգիական հանգստավայրում հայտնաբերվել են բազմաթիվ օգտակար հանածոներ ջրեր, որոնք օգտագործվում են ինչպես ներսի, այնպես էլ բացօթյա օգտագործման համար:Կուբանի ամբողջ տարածքում արտաքին օգտագործման համար հանքային ջրի այդքան շատ դեպքեր չկան: Բայց ամենաարժեքավորը ներքին օգտագործման ջրերն են, որոնց հանքավայրը ուղղակիորեն գտնվում է Անապա քաղաքում: Այստեղ հիվանդները կարող են բուժվել երկու տեսակի ջրով `ցածր ազոտի հանքայնացված (3,2-4,9 գրամ մեկ լիտր) հիդրոկարբոնատ-քլորիդ-սուլֆատ և սուլֆատ-հիդրոկարբոնատ-քլորիդ նատրիումի, չեզոք ալկալային բաղադրության մեջ: Բացի այդ, Սեմիգորսկի գազի բարձր պարունակության աղբյուրների հանքային ջրերը ամեն օր առաքվում են Անապա առողջարանները: Սա ազոտ-ածխաթթու երկօքսիդի-մեթանի ջուրն է, նատրիումի քլորիդ-ածխաջրածնային յոդ պարունակող `7.6 թույլ ալկալային pH- ով, իսկ հանքայնացման մակարդակը` 10-11 գրամ մեկ լիտր:
Goryachiy Klyuch- ը Ռուսաստանի միակ հանգստավայրն է, որտեղ դուք կարող եք հանդիպել Essentuki- ի և ջրածնի ծծմբի բաղնիքներից հանքային ջրերի համադրություն, որի համար այստեղ օգտագործվում է մինչև 60 աստիճան ջերմաստիճան ունեցող տաք աղբյուրների ջրածնի ծծմբի քլորիդ-հիդրոկարբոնատ կալցիում-նատրիումի ջերմային հանքային ջուր: Նման ջրերի ցածր ջերմաստիճանը օգտագործվում է աղեստամոքսային տրակտի տարբեր պաթոլոգիաների խմելու համար:
Ժելեզնովոդսկի առողջարանում թերապիան իրականացվում է առանց «անալոգների» «Սլավյանովսկայա» և «Սմիրնովսկայա» ջրերի աշխարհում, որոնք շատ օգտակար են մարսողական համակարգի համար որպես ամբողջություն, երիկամների, միզուղիների և պաթոլոգիական հիվանդությունների համար: Նրանք բուժում են դիաբետիկ հիվանդներին, որոնք տառապում են ստամոքս-աղիքային համակարգի օրգանների, մկանային-կմախքային հյուսվածքների, ԼՕՌ օրգանների, գինեկոլոգիական հիվանդությունների օրգանների միաժամանակյա հիվանդություններով:
Էսենթուկի առողջավայրի ռեսուրսները աղ-ալկալային բնության հանքային ջրեր են, որոնք հայտնի են բոլոր Essentuki №17 և Essentuki №4 համարներով: Կալինինի առողջարանի հիման վրա, որտեղ 10 տարի հաջողությամբ բուժվել է շաքարախտը, այսօր գործում է բնական գործոններով շաքարախտով հիվանդների վերականգնման կենտրոնը: Այստեղ հիվանդները ղեկավարվում և վերահսկվում են էնդոկրինոլոգիայի դասախոսների, էնդոկրինոլոգիայի բնագավառի գիտությունների դոկտորների կողմից: Այստեղ շաքարախտը բուժվում է գրեթե բոլոր գործող առողջարաններում:
Կիսլովոդսկը նարցիների հայտնի հանգստավայր է:
Նրանց բոլորը նմանություններ ունեն և օգտագործվում են բալնեոթերապիայի համար: Դիաբետի համար ամենաարդյունավետը Dolomite narzan- ն է, որը բարելավում է նյութափոխանակության գործընթացները, ուժեղացնում է միզելու և թափոնների տոքսինների վերացումը, ինչպես նաև սուլֆատ նարզանը, որը մեծացնում է ստամոքսային սեկրեցումը, բարելավում է մարսողությունը և խոլերետիկ լյարդի գործառույթը, նվազեցնում է փխրունությունը և բարելավում աղիքի աշխատանքը: Կիսլովոդսկի առողջարանում բուժվում են մկանային-կմախքային համակարգի, շրջանառու համակարգի և մարսողական համակարգի միաժամանակյա պաթոլոգիաներով դիաբետիկ հիվանդները:
Պյատիգորսկի աղբյուրների ավելի քան 40 անուններ միավորում են աշխարհի գրեթե բոլոր հայտնի հանքային ջրերի տեսակները: Այստեղ ցուցադրվում է շաքարախտով հիվանդների բուժումը, որի պատմությունը բարդ է հեպատիկ, ստամոքս, աղիքային պաթոլոգիաների, ծայրամասային նյարդային համակարգի հիվանդությունների, ստորին ծայրամասերի անոթային պաթոլոգիաների, մկանային-կմախքային հիվանդությունների, մաշկի պաթոլոգիաների, էնդոկրին համակարգի, մասնագիտական հիվանդությունների և այլոց կողմից:
Ենթաստամոքսային գեղձի դեղեր `ինսուլինի ծավալը մեծացնելու համար
Տիպ 2 շաքարախտի դեղահատերի ցուցակը 1
| Մանինիլ | Դիաբետոն | Glurenorm | Ամարիլ |
| Գործողություն. Ի պատասխան դեղամիջոցի, ենթաստամոքսային գեղձը ազատում է ինսուլինի առավելագույն մասը, որն անհրաժեշտ է սննդի հետ պարունակվող գլյուկոզի կլանման համար: | Այն ավելի մեղմ էֆեկտ ունի, քան Մանինիլը: Պաշտպանում է արյան անոթները, ակտիվ է հորմոնների սեկրեցիայի առաջին փուլում | Խթանում է ինսուլինի ձևավորումը, հիպոգլիկեմիկ ազդեցությունները զարգանում են ուտելուց մեկ ժամ հետո: Այն նախատեսված է տարեցների մոտ 2-րդ տիպի շաքարախտի բուժման համար: Կարող է նշանակվել երիկամների հիվանդության համար | Վերջին սերնդի շաքարախտի համար արդյունավետ միջոց:Այն երկարատև ազդեցություն է ունենում: Նվազեցնում է հիպոգլիկեմիայի ռիսկը: |
| Կողմնակի ազդեցություն. Կարող է առաջացնել ալերգիկ ռեակցիա | Այն ունի բազմաթիվ անբարենպաստ ռեակցիաներ. Հիպոգլիկեմիա, գլխացավ, ուշադրության շրջանի նվազում, հետաձգված արձագանք, դեպրեսիա, ինքնատիրապետման կորուստ | Կողմնակի բարդություններ. Լեյկոպենիա, թրոմբոցիտոպենիա, գլխացավեր, գլխապտույտ, քնկոտություն, հոգնածություն, սրտանոթային անբավարարություն | Կողմնակի ազդեցությունները. Հիպոգլիկեմիկ ռեակցիա |
| Հակացուցված է հղիության, երեխաների, 1-ին տիպի շաքարախտի, լյարդի անբավարարության դեպքում | Հակացուցված է լակտացիայի, լյարդի և երիկամների հիվանդության մեջ | Հակացուցված է առաջին տիպի հիվանդության մեջ | Հակացուցված է առաջին տիպի հիվանդության մեջ |
Ինսուլինի բարձրացման դեղեր
2-րդ տիպի շաքարային դիաբետի բուժման համար նախապատրաստությունները չեն ազդում ենթաստամոքսային գեղձի վրա, սակայն այն գործում է բարձրացնել ինսուլինի գործունեությունը, նվազեցնել գլյուկոզի, ճարպերի կլանումը աղիքներից և ապահովում է բջիջների կողմից շաքարի լավ կլանումը: Շաքարախտի համար դեղերը կանխում են հիպոգլիկեմիան, պարունակում են մետֆորմին:
| Սիոֆոր | Metformin (գլյուկոֆագ) |
| Շաքարային դիաբետ 2-ի պլանշետները կարգավորող, արյան մեջ շաքարի մակարդակը իջեցնելու համար նախատեսված են արյան շաքարի մակարդակը կարգավորելու համար: Նպաստել քաշի կորստին, պայքարել ճարպակալման դեմ | Շաքարավազի իջեցման արդյունավետ դեղահատերը նախատեսված են ճարպային հիվանդների, մեծահասակների և երեխաների համար `ինսուլինի հետ միասին |
| Հակացուցումներ. Siofor տիպի 2 շաքարախտով դեղամիջոցը չի սահմանվում դիաբետիկ ոտքի համախտանիշի, հիպոգլիկեմիայի, հղիության, քրոնիկ ալկոհոլիզմի և անհատական անհանդուրժողականության հիվանդների համար | Շաքարախտի հիմնական հակացուցումները. Երիկամային և լյարդի անբավարարություն, դիաբետիկ կոմա, ketoacidosis, ծանր ինֆեկցիաներ, գերզգայնություն, սրտի անբավարարություն, սրտի կաթված |
| Կողմնակի բարդություններ. 2-րդ տիպի շաքարախտի բուժման սկզբում բերանի մեջ զգացվում է մետաղական համ, հնարավոր է ախորժակի կորուստ, որովայնի ցավ, սրտխառնոց, փսխում: | Կողմնակի ազդեցություններ. Շատ հաճախ կա մարսողական գործունեության խախտում, որը կարող է անցնել ինքնաբուխ |
Թմրանյութեր, որոնք ազդում են գլյուկոզի կլանման վրա
2-րդ տիպի շաքարախտի համար շաքարի իջեցնող դեղերը կարգավորում են գլյուկոզի կլանման գործընթացը, նվազեցնում են սննդի խզման ընթացքում ձևավորված գլյուկոզի մակարդակը: 2-րդ տիպի շաքարախտի համար նախատեսված դեղամիջոցներն ունեն կողմնակի բարդություններ. Դեղահատերով դեղամիջոցները առաջացնում են խոլեցիստիտ, դիսբիոզ, ստամոքսում և աղիքներում բորբոքային պրոցեսների զարգացում:
2-րդ տիպի շաքարախտի դեղահատերի ցանկ 3
| Ակարբոզ | Գլյուկոբեյ |
| Այն ունի հիպոգլիկեմիկ ազդեցություն, արդյունավետ է 2-րդ տիպի շաքարախտի բուժման գործում | Ուտելուց հետո նվազեցնում է շաքարը: Շաքարավազի իջեցման հաբերները սահմանվում են որպես լրացուցիչ գործիք ՝ միևնույն ժամանակ, որպես դիետա |
| 1. Հակացուցումները. Ցիռոզ, ketoacidosis, հղիություն, լակտացիա, մարսողական տրակտի պաթոլոգիա, երիկամների պաթոլոգիա | Հակացուցումները. Աղիքային հիվանդություններ, հղիություն, կրծքով կերակրում |
| Կողմնակի էֆեկտներ ՝ լուծ, փխրունություն | Կողմնակի հետևանքները. Փխրունություն, որովայնի ցավ |

Հոդերի բուժման համար մեր ընթերցողները հաջողությամբ օգտագործել են DiabeNot- ը: Տեսնելով այս ապրանքի ժողովրդականությունը, մենք որոշեցինք այն առաջարկել ձեր ուշադրությանը:
Համակցված դեղեր
2-րդ տիպի շաքարախտի դեղահատերի ցանկ 4-ը ՝ Ամարի, Գլիբոմ, Յանյումեթ: Համակցված պլանշետները նվազեցնում են ինսուլինի դիմադրությունը, խթանում են ինսուլինի ձևավորումը:
| Ամարիլ | Գլիբոմետ | Umանյումետ |
| Այն խթանում է ինսուլինի սեկրեցումը ենթաստամոքսային գեղձի բետա բջիջներից: Բարձրացնում է ճարպային և մկանային հյուսվածքների զգայունությունը ինսուլինի գործողությունների նկատմամբ | Հանձնարարեք անարդյունավետ դիետիկ թերապիայի և հիպոգլիկեմիկ դեղամիջոցների հետ բուժման հետ | Օգնում է վերահսկել հիպոգլիկեմիան 2-րդ տիպի շաքարախտով (որպեսզի շաքարը չբարձրանա): Դիաբետի դեմ դեղամիջոցը ուժեղացնում է դիետայի, վարժությունների հետևանքները |

Շաքարային դիաբետ ծերության ժամանակ
Ինչ դեղահատեր են նշանակվում տարեցների 2-րդ տիպի շաքարախտի համար: 2-րդ տիպի շաքարախտով, որպեսզի շաքարավազը չբարձրանա, նշանակվում են մետֆորմին պարունակող դեղամիջոցներ:
- հիվանդությունը ծանրաբեռնված է այս տարիքում կուտակված տարբեր պաթոլոգիաներով,
- կենսաթոշակառուների ֆինանսական խնդիրները թույլ չեն տալիս նրանց լիարժեք վերաբերվել,
- 2-րդ տիպի շաքարախտի ախտանիշները դիմակավորված են այլ պաթոլոգիաներով,
- հաճախ հիվանդը հայտնաբերում է, որ նա զարգացրել է հիվանդությունը, երբ այն արդեն վարվում է:
Կարևոր է ՝ հիվանդության սկզբնամասը բաց չթողնելու համար ՝ սկսած 45-55 տարեկան հասակից, հարկավոր է պարբերաբար արյուն նվիրել շաքարի համար: 2-րդ տիպի շաքարախտը առողջության համար վտանգավոր է մի շարք բարդություններով `սրտանոթային պաթոլոգիաներ, երիկամների, լյարդի, կուրության պաթոլոգիա, վերջույթների ամպուտացիա:
Շաքարախտի հաբերներն օգտակար են:
Դեղագործները կատակով ասում են, որ դիաբետիկները կարող են որևէ բան ուտել, գլխավորը շաքարախտի համար լավ դեղահատեր ընդունելն է: . Եթե ամբողջ ժամանակ ուտում եք արգելված, անպիտան սնունդ, ապա կարող եք ջրահեռացնել ենթաստամոքսային գեղձը. Թմրամիջոցների ոչ մի ցուցակ չի օգնի, ստիպված կլինեք խմել ոչ միայն հաբեր, այլև ինսուլին ներարկել:
Շատ ժամանակակից շաքարախտով դեղեր ունեն բազմաթիվ կողմնակի բարդություններ և հակացուցումներ, մեծացնում են մահացությունը, ուստի հարկավոր է ուշադիր ընտրել դեղեր շաքարախտի համար: Լավագույն դեղամիջոցը Metformin- ն է: Մարդիկ ասում են, որ դեռ չկա ավելի արդյունավետ, ավելի արդյունավետ դեղամիջոց:
Ֆորսիգա. Դեմ և դեմ
Forsiga- ն շաքարախտի ամենաթարմ դեղամիջոցն է: Դեղը խթանում է մեզի մեջ գլյուկոզի արտազատումը: Համարվում է, որ Forsig հաբերով բուժումը ավելի շատ հակացուցումներ ունի, քան ցուցումներով. Դա կարող է առաջացնել միզուղիների տրակտի ինֆեկցիաներ, որից հետո կարող է զարգանալ երիկամային անբավարարություն:
Ինտերնետում դուք կարող եք գտնել գովեստի ակնարկներ շաքարախտի դեմ որոշ դեղերի վերաբերյալ, որոնք խոստանում են արագ բուժում: Մի հավատացեք նման հայտարարություններին: Հիմա այդպիսի դեղեր չկան, որոնք կարող են բուժել ենթաստամոքսային գեղձի պաթոլոգիան: Հետևաբար, ավելի շատ վստահեք պաշտոնական բժշկությանը:
Շաքարավազի իջեցման բուսական արտադրանք
Ինչ դեղեր են սահմանում բժիշկը բուսական ծագման բնական բաղադրիչներից: Բժիշկը կարող է խորհուրդ տալ, որ հիվանդության սկզբնական փուլում գտնվող հիվանդները չունենան շաքարախտով դեղեր, բայց կենսաբանական հավելումներ: 2-րդ տիպի շաքարախտով շաքարավազի բարձրացումը կանխելու համար խորհուրդ է տրվում ինսուլին ընդունել: Ինսուլինը խթանում է ինսուլինի սեկրեցումը, նորմալացնում է նյութափոխանակության գործընթացները: Դեղամիջոցի կայուն, երկարատև օգտագործումը բարելավում է հիվանդի վիճակը, նվազեցնում է արյան շաքարը:

Եզրակացություն
Դիետան, ֆիզիկական գործունեությունը և շաքարախտի դեմ ուղղված դեղամիջոցները առողջության պահպանման, բարդությունների կանխարգելման և երկար և կատարյալ կյանքի երեք հիմնասյուներն են: Թերապևտիկ ազդեցություն ունենալու և բարդությունները կանխելու համար դեղերը պետք է նշանակվեն միայն էնդոկրինոլոգի կողմից: Դեղատոմսով դեղեր:
Շաքարախտի դեղամիջոցներ. Դիաբետիկ դեղամիջոցների ակնարկ
Դեղամիջոցները երրորդ փուլում են 2-րդ տիպի շաքարախտի բուժման մեջ: Առաջին երկու փուլերը նշանակում են ցածր ածխաջրերի դիետա և ֆիզիկական ակտիվություն: Երբ նրանք այլևս չեն հաղթահարում, պլանշետներ են օգտագործվում:
Բայց պատահում է, որ պլանշետներն անարդյունավետ են, այս դեպքում հիվանդին նշանակվում են ինսուլինի ներարկումներ: Եկեք ավելի մանրամասն խոսենք այն մասին, թե որ դեղերի ցուցակը կարող է այսօր տրամադրվել դիաբետիկների համար:
Շաքարախտով դեղերի խմբեր
Նրանց գործողությունների համաձայն, շաքարախտով դեղերը բաժանվում են երկու խմբի.
- Թմրանյութեր, որոնք բարձրացնում են բջիջների զգայունությունը հորմոնների ինսուլինի նկատմամբ:
- Բժշկական նյութեր, որոնք խթանում են ենթաստամոքսային գեղձը բարձրացնում են ինսուլինի արտադրության քանակը:
 2000-ականների կեսերից ազատ են արձակվել շաքարախտի դեմ պայքարի նոր դեղեր, որոնք ներառում են տարբեր էֆեկտների դեղեր, ուստի ինչ-որ կերպ առայժմ անհնար է համատեղել դրանք: Չնայած սրանք incretin- ով գործողություն ունեցող դեղերի երկու խումբ են, բայց, անշուշտ, ժամանակի ընթացքում մյուսները կհայտնվեն:
2000-ականների կեսերից ազատ են արձակվել շաքարախտի դեմ պայքարի նոր դեղեր, որոնք ներառում են տարբեր էֆեկտների դեղեր, ուստի ինչ-որ կերպ առայժմ անհնար է համատեղել դրանք: Չնայած սրանք incretin- ով գործողություն ունեցող դեղերի երկու խումբ են, բայց, անշուշտ, ժամանակի ընթացքում մյուսները կհայտնվեն:
Կան պլանշետներ, ինչպիսիք են ակարբոզը (գլյուկոբայ), դրանք արգելափակում են գլյուկոզի կլանումը մարսողական տրակտում, բայց հաճախ դրանք առաջացնում են մարսողական խանգարումներ: Բայց եթե հիվանդը հետևում է ցածր ածխաջրերի սննդակարգին, ապա այս դեղամիջոցի անհրաժեշտությունն ընդհանուր առմամբ անհետանում է:
Եթե հիվանդը չի կարողանում հաղթահարել սովի հարձակումները և չի կարող հավատարիմ մնալ ցածր ածխաջրերի սննդակարգին, ապա նա պետք է շաքարախտով դեղեր ընդունի, որոնց հետ դուք կարող եք վերահսկել ձեր ախորժակը: Գլյուկոբիայից, հատուկ էֆեկտ չի նկատվում, հետևաբար դրա հետագա քննարկումը իմաստ չունի: Ստորև ներկայացված է դեղահատերի ցուցակը:
Շաքարախտի հաբեր
Այս շաքարախտի հաբերներն այսօր ամենատարածվածն են, նրանք խթանում են ենթաստամոքսային գեղձը բետա բջիջներով:
Նախորդ դեղամիջոցի նման, այն խթանում է ենթաստամոքսային գեղձը բետա բջիջներով, բայց ուժգնությամբ առաջինը զիջում է: Այնուամենայնիվ, դիաբետոնը նպաստում է արյան ինսուլինի բնական աճին:
Այս դիաբետիկ դեղամիջոցը օգտագործվում է երիկամային բարդությունների կամ այլ միաժամանակյա հիվանդությունների հիվանդների կողմից:
Դեղը պատկանում է նոր սերնդի դեղամիջոցներին: Դրա ազդեցությունը կապված է գեղձի բետա բջիջներից հորմոնալ ինսուլինի արտազատման խթանման հետ: Amaryl- ը հաճախ օգտագործվում է ինսուլինի հետ միասին:
Ինչի համար է ինսուլինային թերապիան:
Շաքարային դիաբետ 1-ին և 2-րդ տիպերը վերաբերում են նյութափոխանակության հիվանդություններին, ուստի թմրանյութերի ազդեցությունը, առաջին հերթին, պետք է ուղղված լինի մարմնի նյութափոխանակության գործընթացների նորմալացմանը:
 Այն պատճառով, որ 1-ին տիպի շաքարախտի պատճառը ինսուլին արտադրող բետա բջիջների մահն է, այս հորմոնը պետք է իրականացվի դրսից: Ինսուլինի հոսքը մարմնին հնարավոր է ապահովել ներարկումով կամ ինսուլինի պոմպի միջոցով: Ինսուլից կախված շաքարախտով, ցավոք, ինսուլինի բուժման այլընտրանք չկա:
Այն պատճառով, որ 1-ին տիպի շաքարախտի պատճառը ինսուլին արտադրող բետա բջիջների մահն է, այս հորմոնը պետք է իրականացվի դրսից: Ինսուլինի հոսքը մարմնին հնարավոր է ապահովել ներարկումով կամ ինսուլինի պոմպի միջոցով: Ինսուլից կախված շաքարախտով, ցավոք, ինսուլինի բուժման այլընտրանք չկա:
2-րդ տիպի շաքարախտի բուժման համար բժիշկները սահմանում են մի շարք դեղեր, որոնք օգնում են իջեցնել արյան շաքարը: Դիաբետիկների այս խմբում ինսուլին ընդունելու անհրաժեշտություն չկա:
2-րդ տիպի շաքարախտով դեղեր
2-րդ տիպի շաքարախտով դեղամիջոցները կարելի է բաժանել մի քանի կատեգորիաների: Չնայած անմիջապես անհրաժեշտ է վերապահում անել, որ շաքարախտի համար բացարձակ բուժում չկա: Շատ առումներով շաքարախտի բուժման հաջողությունը կախված է հետևյալից.
- հիվանդի պատրաստակամությունից `համառորեն պայքարել հիվանդության դեմ,
- հիվանդի ապրելակերպից:
Եթե ֆիզիկական ակտիվությունը և սննդակարգը դրական արդյունք չեն տվել, մասնագետը շաքարախտի դեմ դեղեր է նշանակում, որոնք բաժանված են մի քանի դասերի: Բժիշկը կարող է նշանակել ցանկացած դասի կամ տարբեր դասերի պատկանող դեղերի միավորում:
Շաքարախտի վաղ փուլերում ա-գլյուկոզիդազի ինհիբիտատորները շատ արդյունավետ են, դրանք օգնում են նվազեցնել աղիքային գլյուկոզի կլանումը: Սուլֆոնիլյուրաների ածանցյալները սահմանվում են, որպես կանոն, երբ անհրաժեշտ է դառնում բետա բջիջների միջոցով ինսուլինի սեկրեցումը խթանել:
Բայց այս դեղերը ունեն մի շարք հակացուցումներ, որոնք ներառում են.
- որովայնի վիրահատություն
- ենթաստամոքսային գեղձի շաքարային դիաբետ կամ տիպի 1 շաքարախտ,
- հղիություն և լակտացիա,
- վնասվածքներ
- վարակիչ հիվանդություններ
- բոլոր տեսակի ալերգիկ դրսևորումներ:
Եթե հիվանդի արյունը բավականաչափ հարուստ է ինսուլինով, ապա էնդոկրինոլոգը կարող է հիվանդին նշանակել բիգուանիդների խմբի դեղեր: Այս շաքարախտի դեղերը չեն խթանում ինսուլինի արտադրությունը, բայց ուժեղացնում են դրա ազդեցությունը ծայրամասային հյուսվածքների վրա:
Բիգուանիդները նվազեցնում են լյարդի կողմից գլյուկոզի արտադրությունը, դրա կլանումը աղիքներով, խանգարում է ախորժակը: Բայց դրանք նշանակելիս պետք է հաշվի առնել մի շարք տարբեր հակացուցումներ.
- հիպոքսիայի վիճակ
- երիկամների խանգարում
- սուր դիաբետիկ բարդություններ և այլն:
2-րդ տիպի շաքարախտի համար դիետիկ հավելանյութերի օգտագործումը
 Հաբերի ընդունումը, որոնք շաքարախտով արյան շաքարը իջեցնում են, անխուսափելի է: Հետևաբար, հիվանդը ստիպված կլինի համակերպվել այն փաստի հետ, որ թմրանյութերի ամենօրյա օգտագործումն անխուսափելիորեն փչացնում է ստամոքսը, լյարդը և արյունը:
Հաբերի ընդունումը, որոնք շաքարախտով արյան շաքարը իջեցնում են, անխուսափելի է: Հետևաբար, հիվանդը ստիպված կլինի համակերպվել այն փաստի հետ, որ թմրանյութերի ամենօրյա օգտագործումն անխուսափելիորեն փչացնում է ստամոքսը, լյարդը և արյունը:
Բայց դեռ հնարավորություն կա կարգաբերել հակաբիոտիկ քիմիայի դեղաչափը, եթե դուք վստահում եք շաքարավազը բնական միջոցներով իջեցնելու գործառույթը: Սա, իհարկե, վերաբերում է 2-րդ տիպի ոչ ինսուլին կախված դիաբետին: Այստեղ անհրաժեշտ է օգտագործել արյան գլյուկոզի մետր միացում TC, օրինակ:
Շատ դեպքերում բժիշկը կարող է թերապիան լրացնել դիետայի միջոցով `վերցնելով սննդային հավելումներ (սննդային հավելումներ), որոնք օգնում են նվազեցնել արյան գլյուկոզի մակարդակը: Նրանք, ովքեր դիետիկ հավելումները համարում են շաքարախտի բուժումը, սխալվում են:
Ինչպես վերը նշվեց, այս հիվանդության հարյուր տոկոսանոց բուժում դեռ չկա: Այնուամենայնիվ, դիետիկ հավելումներն ունեն միայն բնական բաղադրիչներ, որոնք 2-րդ տիպի շաքարախտի բարդ բուժման մեջ ունենում են շատ շոշափելի ազդեցություն:
Օրինակ ՝ «Ինսուլատ» -ը դիետիկ հավելանյութ է, որը.
- Այն նվազեցնում է արյան մեջ գլյուկոզայի կոնցենտրացիան ՝ նվազեցնելով նրա աղիքային կլանումը:
- Բարելավում է նյութափոխանակության գործընթացները:
- Խթանում է ենթաստամոքսային գեղձի գաղտնիքը:
- Օգնում է նվազեցնել քաշը և նորմալացնել նյութափոխանակության գործընթացները:
Լրացումները կարող են նշանակվել որպես մեկ դեղ `2-րդ տիպի շաքարախտի կանխարգելման համար և կարող են հանդիսանալ բուժական ընթացակարգերի համալիրի բաղադրիչ: «Մեկուսացման» երկարատև օգտագործմամբ հիվանդների մոտ նկատվում է գլիկեմիկ ինդեքսի կայուն անկում:
Դիետիկ լրացումների ռեժիմին և դիետան խստորեն պահպանվելիս մեծանում է արյան շաքարի մակարդակը ոչ դիաբետիկ ցուցանիշներին մոտենալու հավանականությունը:
Շաքարի օպտիմալ մակարդակ
| Դատարկ ստամոքսի վրա | 5.0-6.0 մմոլ / Լ: |
| Ուտելուց 2 ժամ հետո | 7.5-8.0 մմոլ / Լ: |
| Քնելուց առաջ | 6.0-7.0 մմոլ / Լ: |
Ինսուլինի ներարկումների կարիքը
Սովորաբար, եթե շաքարախտի փորձը գերազանցում է 5-10 տարին, ապա սննդակարգը և դեղեր ընդունելը այլևս բավարար չեն: Արդեն կա ինսուլինի մշտական կամ ժամանակավոր թերապիա: Բայց բժիշկը կարող է ինսուլին նշանակել ավելի վաղ, եթե այլ մեթոդներ չեն կարող շտկել արյան մեջ գլյուկոզի աճող մակարդակը:
Ինսուլինը, որպես 2-րդ տիպի շաքարախտի բուժում, նախկինում դիտվում էր որպես վերջին միջոց: Այսօր բժիշկները հավատարիմ են հակառակ տեսակետին:
 Նախկինում շաքարախտով դեղեր ընդունող հիվանդներից շատերը տևական ժամանակ ունեին բարձր գլիկեմիկ ինդեքս, ինչը լուրջ վտանգ էր ներկայացնում կյանքի համար, իսկ ինսուլինի ընդունման պահին հիվանդներն արդեն ունենում էին դիաբետիկ լուրջ բարդություններ:
Նախկինում շաքարախտով դեղեր ընդունող հիվանդներից շատերը տևական ժամանակ ունեին բարձր գլիկեմիկ ինդեքս, ինչը լուրջ վտանգ էր ներկայացնում կյանքի համար, իսկ ինսուլինի ընդունման պահին հիվանդներն արդեն ունենում էին դիաբետիկ լուրջ բարդություններ:
Շաքարախտի բուժման ժամանակակից պրակտիկան ցույց է տվել, որ ինսուլինը դեղամիջոցներից մեկն է, որն օգնում է նվազեցնել շաքարը: Հաբերից դրա տարբերությունը միայն կառավարման (ներարկման) եղանակով և բարձր գին է:
2-րդ տիպի շաքարախտ ունեցող հիվանդների շրջանում հիվանդների 30-40% -ը ինսուլինի թերապիայի կարիք ունի: Երբ և ինչ գումարներով սկսելու ինսուլինային թերապիան, կարող է որոշվել միայն էնդոկրինոլոգը, քանի որ ամեն ինչ կախված է մարմնի անհատականությունից:
Կարո՞ղ եմ լիարժեք ապրել շաքարախտով:
Այսօր դիաբետիկը բոլոր հնարավորություններն ունի կանխելու տարբեր բարդությունների զարգացումը և պահպանելու կյանքի բարձր որակ: Հիվանդները մատչելի են սինթետիկ և բուսական ծագման դեղեր, ինսուլինի պատրաստուկներ, ինքնատիրապետում և կառավարման տարբեր եղանակներ:
Բացի այդ, բացվել են «շաքարախտի դպրոցներ», որոնք կրթում են շաքարախտով տառապող մարդկանց և նրանց ընտանիքներին: Աշխատանքը ուղղված է նրանով, որ հիվանդը որքան հնարավոր է գիտի իր հիվանդության մասին և ի վիճակի լինի ինքնուրույն հաղթահարել դրա հետ ՝ միաժամանակ պահպանելով սովորական կյանքի ուրախությունները:
Հիմնական խնդիրը, որը սահմանափակում է շաքարի իջեցման եղանակները, հիպոգլիկեմիայի հավանականությունն է: Հետևաբար, որոշ հիվանդների համար խորհուրդ է տրվում պահպանել գլիցեմիան ավելի բարձր մակարդակի վրա ՝ օրվա ընթացքում մինչև 11 մմոլ / լ:Այս նախազգուշացումը կօգնի կանխել ավելորդ շաքարի անկումը:
Շատ դեպքերում հիպոգլիկեմիայի վախը չափազանցված է և անհիմն, բայց շաքարի մակարդակը, որը պետք է կանխի այն, հաճախ օրվա ընթացքում բարձրանում է մինչև 10-15 մմոլ / լ, ինչը ծայրաստիճան վտանգավոր է:

 Հորմոնը սկսում է գործել ներարկումից 10-15 րոպե հետո, առավելագույն ազդեցությունը զգացվում է մեկ ժամից հետո: Painավը նվազեցնելու համար ներարկումը լավագույնս կատարվում է կողմերի մոտ գտնվող մաշկի ծալման մեջ:
Հորմոնը սկսում է գործել ներարկումից 10-15 րոպե հետո, առավելագույն ազդեցությունը զգացվում է մեկ ժամից հետո: Painավը նվազեցնելու համար ներարկումը լավագույնս կատարվում է կողմերի մոտ գտնվող մաշկի ծալման մեջ: