Յուղոտ ենթաստամոքսային գեղձի ներթափանցում. Պատճառներ, ախտանիշներ և դիետա

Առաջարկում ենք ձեզ կարդալ հոդվածը թեմայի շուրջ ՝ «ճարպային ենթաստամոքսային գեղձի ինֆիլտրացիայի պատճառները, ախտանիշները և դիետան» մասնագետների մեկնաբանություններով: Եթե ցանկանում եք հարց տալ կամ մեկնաբանություններ գրել, ապա հոդվածից հետո կարող եք հեշտությամբ դա անել: Մեր մասնագետ էնդոպրինոլոգը անպայման կպատասխանի ձեզ:
| Տեսանյութ (կտտացրեք խաղալ): |
Յուղոտ ենթաստամոքսային գեղձի ներթափանցում. Պատճառներ, ախտանիշներ և բուժում
Յուղոտ ենթաստամոքսային գեղձի ներթափանցումը սերտորեն կապված է այնպիսի հիվանդության հետ, ինչպիսին է ճարպային լյարդի հեպատոզը:
Ենթաստամոքսային գեղձի բջջային կազմի փոփոխությունները, որոնք արտահայտված են ճարպի նստվածքում, բացատրվում են նյութափոխանակության խանգարմամբ: Յուղոտ բջիջները փոխարինում են մահացող ենթաստամոքսային գեղձի բջիջները - այսպիսով մարմինը պահպանում է գեղձի ֆիզիկական ամբողջականությունը: Ամենից հաճախ այս հիվանդությունը հայտնաբերվում է հետևյալ դեպքերում.
- քրոնիկ կամ սուր պանկրեատիտ կա
- ենթաստամոքսային գեղձի բորբոքման ոչ պատշաճ բուժում,
- ալկոհոլի չարաշահում
- դիետայի անբավարարություն ախտորոշված պանկրեատիտով,
- լյարդի հեպատոզը ներկա է
- հիվանդի ընդհանուր ճարպակալում,
- գենետիկ նախատրամադրվածությունը:
| Տեսանյութ (կտտացրեք խաղալ): |
Ամենատարածված ճարպակալումը և ենթաստամոքսային գեղձի լյարդի հիվանդությունը հայտնաբերվում են տարեց մարդկանց մոտ: Այսպիսով, օրինակ, մինչև 40 տարեկան լյարդը կարող է ինքնուրույն հաղթահարել առկա բեռները, սակայն, այս տարիքից հետո նրա ներքին պահուստները սպառվում են:
Հիվանդության սկզբնական փուլերը չեն դրսևորվում: Եթե ճարպային հյուսվածքի փոփոխությունները տեղակայված են ենթաստամոքսային գեղձի տարբեր մասերում, ապա դրանք չեն սեղմում այն և չեն վնասում ֆունկցիոնալությունը, և այդ պատճառով նրանք կարող են երկար ժամանակ աննկատ անցնել: Բերանի լորձաթաղանթում թույլ հոգնածությունը, բերանը չորացնելը և վերքերը կարող են լինել առաջացած ճարպերի ներթափանցման միակ նշանները:
Հիվանդության զարգացման հետագա փուլերում ավելի ցայտուն ախտանշաններ են հայտնվում.
- սրտխառնոց, փսխում, լուծ,
- ձանձրալի գոտու ցավեր, որի սկիզբը ճիշտ hypochondrium- ին միաժամանակ ենթաստամոքսային գեղձի ճարպակալմամբ, սկսվում է հայտնվել լյարդի հեպատոզը,
- շողոքորթություն:
Բացառիկ դեպքերում հիվանդը կարող է սկսել քաշի կորուստ, մաշկի քոր առաջացում, ծայրամասի ուժեղ ցավ:
Յուղոտ ենթաստամոքսային գեղձի ինֆիլտրացիան գաղտնի հիվանդություն է, որի ընթացքում տեղի են ունենում փոփոխություններ նորմալ օրգանական հյուսվածքներում և մանրաթելային ճարպային բջիջների ձևավորում:
Սովորական է տարբերակել ենթաստամոքսային գեղձի ճարպակալման 3 աստիճանը.
- Փոփոխությունները ազդում են գեղձի բջիջների ոչ ավելի, քան 30% -ի վրա:
- Fatարպային բջիջները կազմում են օրգանների հյուսվածքների 30-ից 60% -ը:
- Բջիջների ավելի քան 60% -ը ճարպ է:
Այնուամենայնիվ, այս դասակարգումը չի որոշում հիվանդության ծանրությունը: Շմարիտ պատկերը կախված է գտնվելու վայրից, ինչպես նաև ճարպային ավանդների բազմությունը:
Ենթաստամոքսային գեղձի ուլտրաձայնը մարմնի ճարպային ներթափանցումը (լիպոդիստրոֆիա) ախտորոշելու ամենահուսալի միջոցն է: Փոփոխությունները չեն ազդում ենթաստամոքսային գեղձի ձևի և չափի վրա: Միայն նրա էխոգենությունը փոխվում է, ինչը ցույց է տալիս գոյություն ունեցող պաթոլոգիան:
Նշված բուժումը կդառնա առավել արդյունավետ, եթե հայտնաբերվի և հնարավոր է վերացվի հիվանդության իրական պատճառը: Եթե սա լյարդի ճարպային հեպատոզ է, ապա դրա թերապիան նույնպես անհրաժեշտ է, օրինակ, մենք կարող ենք լավ արդյունքների հասնել Hepatosan- ի հետ: Դա կնվազեցնի ենթաստամոքսային գեղձի վրա բեռը և կդադարեցնի նրա բջիջների մահը:
Fարպի ներթափանցման բուժումը իրականացվում է երկու եղանակով::
- պահպանողական թերապիա. հիմնված է խնայող դիետայի պահպանման վրա, ալկոհոլից հրաժարվելը, փոքր մասերում ֆրակցիոն սնունդը, ֆերմենտների և ինսուլինի նշանակումը,
- վիրաբուժական միջամտություն - օգտագործվում է, եթե ենթաստամոքսային գեղձի հյուսվածքի փոփոխություններ կան 3 աստիճանի ինֆիլտրացիայի մակարդակում, բաղկացած է ենթաստամոքսային գեղձի ճարպի հատվածներից կտրումից, բարդ գործողություն է:
Քանի որ լիպոդիստրոֆիայի գործընթացը անդառնալի է, հիվանդը մշտական դիտարկման տակ է անցնում հաճախող բժշկի կողմից տարին երկու անգամ պարտադիր հետազոտություն կատարելու միջոցով: Սա վերաբերում է որովայնի ամբողջ խոռոչին, քանի որ ենթաստամոքսային գեղձի ճարպակալումը կարող է հարևան օրգանների հիվանդություններ հրահրել, օրինակ ՝ առաջացնելով լյարդի հեպատոզ:
Ենթաստամոքսային գեղձի հյուսվածքի ճարպային փոփոխությունները կարող են հանգեցնել նրա գործառույթների լիակատար խափանմանը `ինսուլինի, գլյուկագոնի և ենթաստամոքսային գեղձի հյութի արտադրությանը: Որքան վատ է կատարում ենթաստամոքսային գեղձի մեջ իր դերը, այնքան ավելի մեծ է բեռը մոտակա օրգանների և ամբողջ մարսողական համակարգի վրա:
Ենթաստամոքսային գեղձի ճարպակալումը սերտորեն կապված է ստամոքս-աղիքային տրակտի այլ օրգանների առողջական վիճակի հետ: Ենթաստամոքսային գեղձի լիպոդիստրոֆիայի զարգացումը մեծապես ազդում է զարգացած ճարպային լյարդի հեպատոզով, հետևաբար, այս հիվանդությունների բարդ բուժումը կլինի առավել արդյունավետ:
Դիետան, հրաժարվելով վատ սովորություններից և հետևելով բժշկի առաջարկություններին ՝ սա ենթաստամոքսային գեղձում ճարպային ավանդները նվազագույնի հասցնելու բանալին է:
Ախտանիշները և բուժումը ենթաստամոքսային գեղձի ճարպակալման համար
Ենթաստամոքսային գեղձի ճարպակալման դեպքում բուժումն ու ախտանշանները կախված են հիմնականում հիվանդության փուլից: Այս պաթոլոգիան կապված է ճարպային հյուսվածքների ավելացված, անհավասար կուտակման հետ, այն նաև կոչվում է լիպոմատոզ, ստատոզ կամ ճարպային այլասերվածություն: Ավելին, այս գործընթացը կարող է առաջանալ ցանկացած օրգանների և համակարգերի հյուսվածքներում:
Ինչպե՞ս է դրսևորվում նորմալ, առողջ ենթաստամոքսային գեղձի բջիջների փոխարինումը ճարպերով, ի՞նչ վնաս է հասցվում մարմնին և ի՞նչ մեթոդներ է առաջարկում ժամանակակից բժշկությունը պաթոլոգիան բուժելու համար:
Այն գործընթացը, որի ընթացքում առողջ, կատարելապես գործող բջիջները փոխարինվում են ճարպային բջիջներով, անշրջելի է, այսինքն. փոփոխված հյուսվածքները ենթակա չեն էվոլյուցիայի `հակադարձ փոխակերպման: Շատ դեպքերում հիվանդությունը զարգանում է վերջին շրջանում, այսինքն. առանց ակնհայտ նշանների, և դրա ախտորոշումը տեղի է ունենում ուլտրաձայնային հետազոտության ժամանակ, որը հաճախ կապված չէ այս հիվանդության հետ: Յուղոտ այլասերումը զարգանում է շատ դանդաղ, պաթոլոգիայի առաջին ախտանիշները կարող են հայտնվել ինչպես 2 տարի անց, այնպես էլ տասնամյակներ անց:
Առաջնային ախտանշաններն առաջանում են, երբ ենթաստամոքսային գեղձի արդեն 1/3-ը փոխվել է: Դրանից հետո ախտանշանները դառնում են ավելի ինտենսիվ և ուղեկցվում են մի շարք դրսևորումներով:
Բայց անկախ ախտանիշների բազմազանությունից, դրանց պատճառները կարող են կապված լինել 2 նշանակալի խանգարման հետ.
- Վնասված օրգանի գործառույթների ձախողում:
- Առողջ ենթաստամոքսային գեղձի հյուսվածքի և հարևան օրգանների սեղմում:
Առողջ հյուսվածքների պաթոլոգիայի զարգացման ընթացքում, որոնք լիովին կատարում են իրենց գործառույթները, ավելի քիչ և քիչ են այն հիվանդությունները, որոնք վերածվել են մանրաթելային հյուսվածքի: Ենթաստամոքսային գեղձի ճարպային հեպատոզը բացասաբար է անդրադառնում մարսողական համակարգի վրա:
Առաջին հերթին, հիվանդի վիճակը վատանում է, երբ նա սպառում է սպիտակուցային և ճարպային սնունդ: Պատահում են պաթոլոգիայի հետևյալ նշանները.
- սրտխառնոց
- ցավը ծայրամասում,
- աղիքների ավելցուկային գազ (փչում),
- ստամոքսում լիարժեքության զգացում
- արագ աթոռակ
- աթոռակի մեջ հայտնվում է ճարպային խառնուրդ և այլ հատումներ:
Ենթաստամոքսային գեղձի ճարպակալումը հանգեցնում է հորմոնների արտադրության անսարքությանը, որի արդյունքում էնդոկրին համակարգում կան խանգարումներ: Ամենից հաճախ ածխաջրածնի նյութափոխանակությունը տառապում է նման փոփոխություններից, ուղեկցվում է գլյուկոզի մակարդակի կտրուկ աճով: Եթե այդ գործընթացները չեն շտկվել, ապա ժամանակի ընթացքում հիվանդը ախտորոշվում է շաքարային դիաբետով:
Ենթաստամոքսային գեղձի հեպատոզի ճարպային տիպը հիվանդություն է, որն ուղղակիորեն կամ անուղղակիորեն ազդում է ամբողջ օրգանիզմի գործունեության վրա:
Ամենից հաճախ հիվանդությունը ուղեկցվում է լյարդի ճարպային ներթափանցմամբ, քանի որ մարմնում ամեն ինչ փոխկապակցված է, և պաթոլոգիական գործընթացները տեղի չեն ունենում տեղում:
Օրինակ, երբ մարդը ունի պանկրեատիտ, շաքարախտի զարգացման ռիսկերը մեծ են: Դիաբետիկների մոտ դեգեներատիվ փոփոխությունները ազդում են ենթաստամոքսային գեղձի վրա, և դա բացասաբար է անդրադառնում լյարդի վրա ՝ հարուցելով նրա հյուսվածքներում փոփոխություններ:
Ծայրամասի շրջանում ցավը նշան է, որ ստամոքս-աղիքային տրակտի ֆունկցիոնալության խախտում է տեղի ունեցել: Եվ ճարպի ստոտոզով դա հաճախ տեղի է ունենում, քանի որ այդպիսի բջիջները ի վիճակի են շատ ակտիվորեն բազմապատկվել ՝ մեծ տարածք լցնելով իրենցով: Երբ ենթաստամոքսային գեղձի ճարպային ներթափանցումը տեղի է ունենում հավասարաչափ, այս պայմանը սովորաբար որևէ անհանգստություն չի առաջացնում:
Այնուամենայնիվ, իրավիճակի վատթարացումը կարող է առաջանալ, երբ մանրաթելային բջիջները սկսում են խմբեր կազմել: Մարդը զարգացնում է բարորակ ուռուցք `լիպոմա: Ըստ էության, այն ագրեսիվ չէ և չի մետաստազերծվում այլ օրգանների համար, ըստ այդմ, հարևան օրգանների համար վտանգ չկա:
Բայց բարդությունները, այնուամենայնիվ, հայտնվում են այն ժամանակ, երբ ուռուցքի ձևավորումը մեծանում է չափսերով և սկսում է ճնշել անոթների, նյարդային վերջավորությունների և ենթաստամոքսային գեղձի վրա: Սա առաջացնում է հետևյալ ախտանիշները.
Ենթաստամոքսային գեղձի ստատոիզի բուժական բուժում
Թոքաբորբի ճարպակալումը թերապևտիկ էֆեկտով բավականին դժվար է: Սովորաբար մասնագետները նախատեսում են համապարփակ բուժում, ներառյալ.
- հիվանդի կյանքի որակի բարելավում,
- դեղեր ընդունելը
- վիրահատության միջոցով ճարպային հյուսվածքի հեռացում:
Եթե պաթոլոգիական գործընթացի սկզբում շտկվում է կենսակերպը, ապա պայմանը գրեթե անմիջապես բարելավվում է, և հնարավոր է անել առանց դեղորայքային թերապիայի: Լիպոմատոզի տհաճ դրսևորումների ինտենսիվության նվազեցումը կարելի է իրականացնել հետևյալ մեթոդներով.
- դիետան փոխվում է
- հիվանդի քաշի կորուստ
- ալկոհոլ խմելուց հրաժարվելը
- ֆիզիկական ակտիվության բարձրացում:
Չի կարելի իսկապես դեղամիջոցներ ընդունել, քանի որ դրանք թույլ չեն տալիս բուժել ճարպային ներթափանցումը: Դրանց մեծ մասի դերը միայն հիվանդության տհաճ դրսևորումները կրճատելն է:
Սիմպտոմատիկ թերապիայի դեպքում օգտագործվում են հետևյալ դեղերը.
- Բուժիչ անալգետիկ ազդեցություն ունեցող դեղամիջոցներ `Իբուպրոֆեն և դրա անալոգներ. Նուրոֆեն, Բրուֆեն, Բուրանա, Իբուֆեն, Միգ 200 կամ 400, Ֆասպիկ և այլք, ինչպես նաև Դրոտավերինը (Նո-շպա):
- Միջոցները, որոնք բարելավում են մարսողության գործընթացը. Պանկրեատին, բիոզիմ, պենզիտալ, Մեզիմ ֆորտ և մարսողական ֆերմենտներ պարունակող այլ դեղամիջոցներ:
- Հակաբեղմնավորիչ դեղեր `լոֆերամիդ, դիար, լոպեդիում, իմոդիում:
- Թմրամիջոցներ, որոնք թեթևացնում են սրտխառնոցը. Metoclopramide, Perinorm, Cerucal, Metamol:
- Հակասպազմոդներ, որոնք վերացնում են աղիքային ցավեր. Mebeverin հիդրոքլորիդ և կառուցվածքային անալոգներ - Mebeverin, Duspatalin, Sparex.
Բացի այդ, հիվանդը կարող է հարկավոր է դեղեր ընդունել, որոնք նորմալացնում են հորմոնալ ֆոնը, շաքարախտի մեջ արյան գլյուկոզի մակարդակը և ապահովում բուժում զուգահեռ պաթոլոգիական պայմանների համար:
Երբ բժիշկը ախտորոշում է ճարպային հեպատոզը, նա գնահատում է հիվանդի վիճակը և թեստերի արդյունքների հիման վրա նշանակում է հատուկ դեղորայքային թերապիա: Եվ քանի որ ցանկացած դեղամիջոց ունի կողմնակի բարդություններ և հակացուցումներ, դրանք պետք է ընդունվեն բացառապես հաճախող բժշկի հսկողության ներքո:
Եթե հիվանդը դիմում է մասնագետին, երբ հիվանդությունը գտնվում է առաջադեմ փուլում, ապա, ամենայն հավանականությամբ, դուք չեք կարող անել առանց վիրաբուժական միջամտության: Գործողությունը ուղղված է լիպոմատոզի հեռացմանը, բայց սա միայն ժամանակավոր միջոց է `ճարպային հյուսվածքը այնուհետև փոխարինվում է սպի հյուսվածքով:
Բժշկական պրակտիկայում նման ընթացակարգը նախատեսված է բավականին հազվադեպ, քանի որ դրա իրականացման մեջ կան մի շարք դժվարություններ և բարդությունների մեծ ռիսկ: Ըստ մասնագետների, ոչ թե դեղամիջոցը կամ վիրահատությունը, այլ լյարդի և ենթաստամոքսային գեղձի ճարպակալման դիետան կարող է զգալիորեն նվազեցնել տուժած օրգանի վրա բեռը ՝ բարելավելով ընդհանուր կլինիկական պատկերը:
Եթե օրգանիզմում հայտնաբերվում է ճարպի ինֆիլտրատ, ապա այն պահանջում է պարտադիր բեռնաթափում, քանի որ այն ի վիճակի է լիովին կատարել իր գործառույթները: Եթե մենք խոսում ենք ենթաստամոքսային գեղձի մասին, ապա պետք է հավատարիմ մնանք սննդի ընդունման հետևյալ հիմնական սկզբունքներին.
- Սնունդը պետք է լինի կոտորակ - օրվա 5-6 անգամ փոքր բաժիններում:
- Դիետայում ճարպային սննդի քանակը պետք է լինի նվազագույն:
- Նախապատվությունը տրվում է ցածր կալորիականությամբ սնունդին:
Obարպակալմամբ տառապող հիվանդներին առաջարկվում է հատուկ սննդակարգ ՝ համաձայն No. 5. դիետիկ աղյուսակի: Այս դեպքում արգելվում է մի շարք ապրանքատեսակներ.
- ձուկ, միս, ճարպային արտադրանք,
- ապխտած միս, մարինադներ, սուսներ - մայոնեզ, կետչուպ,
- կծու համեմունքներ
- կոնսերվացման ենթակա ապրանքներ
- ճարպային կաթնամթերք,
- տապակած սնունդ
- հրուշակեղեն և քաղցր ուտեստներ:
Advisանկալի է ցանկի մեջ ներառել հետևյալ ուտեստները.
- բանջարեղեն `թարմ, խաշած կամ շոգեխաշած,
- ապուրներ, որոնք պատրաստված են բանջարեղենի արգանակի վրա, առանց մսի, թարմ խոտաբույսերով,
- կաթի ապուրներ
- ցածր յուղայնությամբ կաթնաշոռ
- ցածր յուղայնությամբ պանիր
- գոլորշու ձվածեղ,
- բուսական casseroles
- վարսակի, հնդկացորենի, բրնձի և սոլոլինայի շիլա, ինչպես նաև այս հացահատիկային ապրանքատեսակները որպես կողմնակի ուտեստ,
- ցածր յուղայնությամբ կաթնամթերք `մածուն, կեֆիր, մածուն, ֆերմենտացված թխած կաթ:
Նաև դիետան ենթադրում է աղի ընդունման նվազում մինչև 6-10 գ մեկ օրում: Բուժման կարևոր կողմը, երբ ձևավորվում է ճարպի ներթափանցումը, խմելու նորմալ ռեժիմի պահպանումն է: Միջին հաշվով, խորհուրդ է տրվում օրական խմել մոտ 2 լիտր ջուր: Արտադրանքի վերամշակման եղանակներից նախընտրելի է ջեռոցում գոլորշիացնել, շոգեխաշել և թխել:
Այլընտրանքային բժշկությունը, ինչպես և պաշտոնական բժշկությունը, առաջարկում է տարբեր մեթոդներ հիվանդության բուժման համար, ինչպիսիք են ճարպային ենթաստամոքսային գեղձի ինֆիլտրացիան: Բուժումը հիմնված է բուժիչ բույսերի բաղադրիչների օգտագործման վրա:
Բուսական բժշկությունը ի վիճակի չէ հիվանդին փրկել հիվանդությունից, բայց այն աջակցում է ենթաստամոքսային գեղձին: Հետևյալ բուսական պատրաստուկները խիստ արդյունավետ են.
- valerian, hypericum, calendula և եղինջ,
- անմահություն, անանուխ և վարդերի հիփեր,
- խարան, անանուխ և սամիթ յուղ,
- վարսահարդարման եղջերավոր եղջերավոր եղջերաթաղանթներ, եղևնիների ծիլեր և կալենդուլա ծաղիկներ
- անանուխի տերև, խորդենի, Plantain, սամիթ սերմեր և եղևնու ճյուղեր,
- primrose արմատ, medunica, թթի ծաղիկներ, մանուշակագույն և ազնվամորի տերև,
- ծաղիկների մարգագետինների, հաջորդականության, բուսասանիկի, խնկերի արմատ և թեփ,
- թռչնի բալի, երիցուկի ծաղիկների, էլեկամպանի արմատից, կալամուսից և մարշալուց:
Ինֆուզիոնները պատրաստվում են բավականին պարզ `բաղադրիչները մանրացված են բլենդերի կամ մսաղացների միջոցով, լցնելով եռացրած ջրով: Նման միջոցը լավ է պատրաստել թերմոսում, որպեսզի հեղուկը ներծծվի 8-10 ժամվա ընթացքում: Ամենից հաճախ ինֆուզիոններն ու դեկեկցիաները վերցվում են օրական 3-4 անգամ, իսկ թերապիայի միջին տևողությունը `10-12 շաբաթ: 2 շաբաթ տևած դադարից հետո ներարկումների ընդունումը կարող է շարունակվել `նախկինում օգտագործված սխեմայի համաձայն:
Բուսական բժշկության առավելությունն այն է, որ այլ դեղամիջոցների հետ համատեղ decoctions և infusions օգտագործելն է: Բայց նախ, ավելի լավ է խորհրդակցել ձեր բժշկի հետ:
Ինչպե՞ս է վերաբերվում ենթաստամոքսային գեղձի ճարպակալմանը: Ինչպե՞ս ճանաչել ախտանիշները և համապատասխան հացահատիկային բուժում նշանակել հեպատոզի, ներծծման կամ ճարպի ներթափանցման համար: Ինչ է այս հիվանդությունը
Եթե մարմնում նյութափոխանակության պրոցեսը պայմանավորված է ավելորդ քաշի, ալկոհոլի չարաշահման կամ սուր կամ քրոնիկ պանկրեատիտի միաժամանակյա ախտորոշմամբ, օրգանների բջջային կազմը փոփոխություններ է կրում:
Հիվանդի օրգաններում տեղի է ունենում ճարպերի կուտակման և հյուսվածքներից առողջ բջիջների տեղահանման անդառնալի գործընթաց: Ենթաստամոքսային գեղձի ինֆիլտրացիան մի հիվանդություն է, որը տեղի է ունենում առանց ցայտուն ախտանիշների, գեղձը չափի չի փոխվում, դրա ուրվագիծը հավասար է, ինչը բարդացնում է հիվանդության հայտնաբերումը նույնիսկ ուլտրաձայնային ճանապարհով:
Երկար ժամանակ ինֆիլտրացիայի սկզբնական փուլը որոշելու համար խնդրահարույց է, բայց դեռ հնարավոր է անուղղակի նշաններով.
- հոգնածություն,
- անընդհատ ձևավորված չոր բերան
- փոքր խոցերի առաջացումը բերանի խոռոչում:
Եթե առաջին փուլում բուժումը ժամանակին չի սկսվել, ապա ախտանշանները սրվում են, և հիվանդները զարգանում են.
- սրտխառնոցի և փսխման հաճախակի դեպքեր,
- ցնցում, լուծ,
- ձանձրալի գոտու ցավը, որը սկսվում է աջ hypochondrium- ի շրջանում,
- քաշի կտրուկ անիմաստ կորուստ,
- քոր առաջացնող մաշկ
- պարբերական ցավը peritoneum- ում:
Յուղոտ ենթաստամոքսային գեղձի ինֆիլտրացիան այն հիվանդությունն է, որն ընթանում է գաղտնի, բնութագրվում է մարմնում մանրաթելային ճարպային բջիջների ձևավորմամբ և պահանջում է բարդ բուժում:
Պաթոլոգիայի բուժման սկիզբը հետաձգելը անընդունելի է, քանի որ ներքին օրգանների ճարպակալման անտեսված ձևը կարող է հանգեցնել հիվանդի հաշմանդամության: «Սկզբնապես հակազդեք հիվանդությանը, դեռ ուշ է մտածել դեղերի մասին, երբ հիվանդությունը երկար ուշացումից արմատ է ստացել»: (Օվիդ):
Ենթաստամոքսային գեղձի ճարպակալման արդյունավետ բուժումը ներառում է բարդ թերապիայի պլանավորված գործողություններ հետևյալ ոլորտներում.
- նորմայից շեղումների պատճառների հայտնաբերում և վերացում,
- ենթաստամոքսային գեղձի պաշտպանություն և բուժում դեղամիջոցների օգտագործմամբ.
- բուսական պատրաստուկների և վիտամինային համալիրի օգտագործումը.
- դիետիկ փոփոխություններ, խիստ դիետա,
- ֆիզիկական վարժություններ, շնչառական վարժություններ, սպորտային ապրելակերպ:
Եթե ենթաստամոքսային գեղձի հյուսվածքներում արդեն տեղի են ունեցել վերափոխումներ, որոնց արդյունքում առողջ բջիջների ավելի քան 60% -ը փոխարինվում են ճարպային բջիջներով, անհրաժեշտ է վիրաբուժական միջամտություն, որը բաղկացած է ճարպային հատվածները գեղձից հեռացնելուց:
Յուրաքանչյուր անհատական դեպքում բժիշկները սահմանում են բուժում, որը հարմար է որոշակի հիվանդի համար ՝ հիմնվելով թեստերի արդյունքների և ներթափանցման աստիճանի վրա: Առնվազն երկու ամիս բոլոր առաջարկությունների իրականացումը, առողջ սննդակարգին անցնելը և արգելված սննդամթերքի, ալկոհոլի և այլ վատ սովորությունների լիակատար մերժումը, այս ամենը հանգեցնում է դրական արդյունքի:
Դիետան ենթաստամոքսային գեղձի բուժման մեջ
Ենթաստամոքսային գեղձի հիվանդության ճիշտ սննդակարգին խստորեն պահպանումն օգնում է դադարեցնել ներթափանցումը, վերականգնել օրգանների առողջությունը և կանխել հիվանդության հետագա զարգացումը: Դիետան պետք է նախագծված լինի այնպես, որ խուսափի ենթաստամոքսային գեղձի ծանրաբեռնվածությունից: Սննդամթերքը, որը կարող է առաջացնել բորբոքում և դանդաղեցնել մարսողությունը, բացառվում է ընտրացանկից: Ալկոհոլը, քաղցր, կծու, ճարպային և աղը կատեգորիկ անառողջ ուտեստներ են նման հիվանդությամբ, որի օգտագործումը կարող է սրել հիվանդությունը:
Ուտեստները խորհուրդ են տրվում հաճախ, բայց փոքր ծավալի չափով, և սննդակարգը պետք է այնպես մշակվի, որպեսզի կերակուրների միջև ընկած ժամանակահատվածը լինի առնվազն երկու ժամ: Բացի այդ, հիվանդի համար խորհուրդ է տրվում օրական խմել մոտ 3 լիտր հեղուկ, այդպիսի քանակությունը կօգնի մաքրել մարմինը և բարելավել օրգանների բուժումը:
Թույլատրված ըմպելիքների ցանկը ներառում է.
- կաթնամթերք `կեֆիր, մածուն, թթուոֆիլուս կաթ, կիտրոն յոգուրտներ, մագնեզիումի սուլֆատ հանքային ջուր,
- խոտաբույսերի բժշկական decoctions (calendula, rosehip, immortelle, wormwood):
Բժիշկների խորհուրդների անտեսումը և ամբողջովին հիմնավորված բուժումը ընկերների կամ ժողովրդական բաղադրատոմսերի խորհուրդներով ոչ մի դեպքում չի թույլատրվում, բայց ժամանակի փորձարկված միջոցների խելամիտ օգտագործումը և դրանց ճիշտ համադրությունը բուժող մասնագետի հետ խորհրդակցելուց հետո հաճախ հանգեցնում է ավելի արագ վերականգնման: «Բժիշկը բուժում է, բայց բնությունը բուժում է»: (Հիպոկրատ):
Այսպիսով, ցավի սուր նոպաներով, մածունից մինչև ստամոքսի հատվածը սեղմելը օգնում է թեթևացնել բորբոքումները, մարմնի առողջությունը բարելավելու համար ՝ խմել վարսակի ալյուր ժելե, ուտել հեղուկ հերկուլյոզայի շիլա, վերցնել վարդագույն ռոդիոլայի ինֆուզիոն, ասիպիի մի տապալում կամ դառը մորեխու և իրիսի decoction: Խոտաբույսային պատրաստուկներն ու այլընտրանքային բժշկության սննդակարգը սննդակարգ ներմուծելիս հարկ է հիշել, որ բոլոր հիվանդությունների համար իդեալական պանիրա չկա, և յուրաքանչյուր դեպքում հիվանդությունը պետք է բուժվի խստորեն, ըստ անհատական սխեմայի, հիմնված մարմնի բնութագրերի վրա և խստորեն պահպանել բժշկական առաջարկությունները:
Fարպային ենթաստամոքսային գեղձի ինֆիլտրացիան և ճարպակալումը պանկրեատիտի մեջ
Անկախ այն բանից, թե որ օրգանն է առաջացել ճարպակալում, դա խախտում է նրա բնականոն գործունեությունը: Ենթաստամոքսային գեղձը բացառություն չէ, որի բջիջներում ճարպերի ներառումները սկսում են կուտակվել ՝ տեղակայելով նորմալ կառուցվածքները և խանգարելով մնացածների աշխատանքին: Յուղոտ ենթաստամոքսային գեղձի ներթափանցումը ցույց է տալիս նյութափոխանակության խանգարումները:
Ամենից հաճախ նման ախտորոշման առջև կանգնած են այն հիվանդները, ովքեր ալկոհոլի չարաշահման պատճառով զարգացրել են սուր կամ քրոնիկ պանկրեատիտ, հատկապես ավելաքաշ մարդկանց համար: Որպես կանոն, նման դեպքերում ճարպային ենթաստամոքսային գեղձի ներթափանցումը միաժամանակ զուգակցվում է լյարդի ներթափանցման հետ: Այս դեպքում ուլտրաձայնի ժամանակ գեղձը ինքնին չափի չի փոփոխվում կամ փոքր-ինչ ավելացել է, բացարձակապես նույնիսկ ուրվագիծեր ունի, դրա անցուղիները չեն ընդլայնվում:
Քանի որ մարդու մարմնում ոչ մի գործընթաց չի կարող ընթանալ առանձին, արժե հաշվի առնել, որ ցանկացած անտեսված հիվանդություն կարող է ծայրաստիճան տհաճ հետևանքներ առաջացնել: Այսպիսով, ենթաստամոքսային գեղձի հիվանդությունը շատ հաճախ հրահրում է շաքարախտը, որն էլ իր հերթին կարող է հանգեցնել գերզգայուն մարդկանց մոտ խցուկի դեգեներացիայի: Նման շեղումները, կրկին, չեն սկսվում տեղական բնույթից - դրանք հայտնաբերվում են մարդու լյարդում բնութագրական փոփոխությունների տեսքով:
Ամենից հաճախ, ենթաստամոքսային գեղձի ճարպի ներթափանցումը տեղի է ունենում քրոնիկ պանկրեատիտ ունեցող հիվանդների ոչ պատշաճ բուժման կամ սննդակարգի անբավարարությամբ: Իհարկե, առկա բոլոր բացասական հետևանքները բազմիցս ուժեղ են հիվանդի մոտ գիրության ֆոնի վրա: Ենթաստամոքսային գեղձի այս փոփոխությունը բացատրվում է միանգամայն պարզ. Անսարքության հետևանքով գեղձի բնական հյուսվածքները փոխարինվում են ճարպի ֆոկուսներով, և այս գործընթացը անդառնալի է:
Ի դեպ, նման ներթափանցումը միշտ չէ, որ տեղի է ունենում բորբոքային հիվանդության ֆոնի վրա, և հակառակը ՝ ենթաստամոքսային գեղձի բորբոքային պրոցեսը միշտ չէ, որ յուրաքանչյուր դեպքում հանգեցնում է այլասերվածության: Ամենից հաճախ, գենետիկ նախատրամադրվածություն ունեցող մարդիկ, ավելաքաշ քաշ ունեցող մարդիկ և տարեց հիվանդներ ենթարկվում են նման փոփոխությունների, հետևաբար, բժիշկը պետք է հատուկ ուշադրություն դարձնի այս կատեգորիաներին:
Շատ դեպքերում ենթաստամոքսային գեղձի ճարպակալումը ուղեկցվում է ճարպային լյարդով, քանի որ մարմինը փոխկապակցված համակարգ է, և ոչ մի գործընթաց չի կարող տեղի ունենալ այնտեղ: Օրինակ, պանկրեատիտը հաճախ հրահրում է շաքարային դիաբետը, ինչը ենթաստամոքսային գեղձի այլասեռություն է առաջացնում, և դա, իր հերթին, ազդում է լյարդի վրա ՝ դրանում բերելով բնորոշ փոփոխություններ: Պետք է հասկանալ, որ լյարդի և ենթաստամոքսային գեղձի ճարպակալումը անդառնալի գործընթաց է: Հետևաբար, մասնագետը հիվանդին հսկողության տակ է առնում և իրականացնում է իր հերթական զննումն ու բուժումը `տարեկան 2 անգամ: Դիետան դառնում է հիվանդի կյանքի անբաժանելի մասը ռեցիդիվի կանխարգելման համար, քանի որ սննդի մեջ ճարպի բարձր մակարդակը, ցածր ֆիզիկական ակտիվությունը և թունավորումը հիվանդության զարգացման հիմնական սադրիչներն են:
Ենթաստամոքսային գեղձի ճարպակալումը ամենից հաճախ զարգանում է քրոնիկ կամ սուր պանկրեատիտ ունեցող հիվանդների մոտ `ավելաքաշի և ալկոհոլի չարաշահման պատճառով: Ավելին, ուլտրաձայնային հետազոտության ժամանակ հիվանդության նույնականացումը շատ դժվար է, քանի որ օրգանը, որպես կանոն, փոքր-ինչ ընդլայնված է և ունի հարթ ուրվագիծ, իսկ ծորաները ունեն նորմալ պարամետրեր: Բայց պրակտիկան ցույց է տալիս, որ ենթաստամոքսային գեղձի ճարպակալումը ամենից հաճախ զարգանում է պանկրեատիտ ունեցող հիվանդների մոտ, որոնց համար նախատեսված է ոչ պատշաճ բուժում և խախտում է դիետան: Բայց, հարկ է նշել, որ ճարպակալումը միշտ չէ, որ պանկրեատիտի արդյունք է (և, հակառակը, պանկրեատիտը միշտ չէ, որ ճարպակալման արդյունք է): Այս պարագայում ավելի նշանակալի դեր է խաղում գենետիկ նախատրամադրվածությունը, ծեր տարիքը և ավելաքաշը: Բժիշկները պետք է ուշադրություն դարձնեն մարդկանց այս կատեգորիայի վրա և պարբերաբար անցկացնեն իրենց զննումները:
Ենթաստամոքսային գեղձի ճարպակալմամբ ՝ հիվանդությունը կարող է առաջանալ բավականին երկար ժամանակ ՝ առանց դրսևորումների: Այս ազդեցությունը պայմանավորված է նրանով, որ ճարպային հյուսվածքը գտնվում է մարմնի տարբեր վայրերում `փոքր տարածքներում: Այսինքն, կիզակետերը չեն խախտում ենթաստամոքսային գեղձի ֆունկցիոնալությունը, որպես ամբողջություն, չեն սեղմում ծորան և պարենշիմա: Այս փուլում հնարավոր է արագ հոգնածություն, բերանի լորձաթաղանթի վրա փոքր խոցերի հայտնվելը և չոր բերանը: Յուղի ենթաստամոքսային գեղձը կարող է հայտնաբերվել պատահականորեն ուլտրաձայնային միջոցով: Հիվանդը ինքը չի հայտնում առողջական բողոքների մասին: Հիվանդությունը մաշված է և դանդաղ առաջընթաց է ապրում: Հայտնվում են հետագա արտահայտված ախտանիշներ. Ձանձրալի գոտի ցավեր աջ հիպոքոնդրիումից, փխրունություն, սրտխառնոց, լուծ և փսխում: Որոշ դեպքերում ախտանշաններն արտասանվում են. Հիվանդը նիհարում է, հեպատիտը դրսևորվում է, ուժեղ ցավը դրսևորվում է որովայնի շրջանում, մաշկը քոր առաջանում է:
Obարպակալման և ճարպային ենթաստամոքսային գեղձի ներթափանցման բուժում
Ենթաստամոքսային գեղձի ճարպակալումը և ճարպի ներթափանցումը համակողմանիորեն բուժվում են չորս ուղղությամբ.
- ազատվել պաթոլոգիայի պատճառներից,
- պաթոլոգիայի բուժում դեղերով, հիմնականում պաշտպանելով ենթաստամոքսային գեղձը,
- վիտամինների և ավանդական բժշկության ընդունում (օրինակ ՝ երիկամների հավաքում),
- ֆիզիկական ակտիվություն և դիետա:
Մասնագետը բուժումն ընտրում է անհատապես ՝ ըստ հատուկ կլինիկական պատկերի և պատմության: Գործընթացը բավականին երկար է `առնվազն 2 ամիս: Դիետան պետք է պարունակի բուսական յուղեր ոչ բուսական ծագման ոչ ճարպաթթուներով: Շաքարախտի զուգահեռ զարգացումով `ճարպակալման ֆոնին, անհրաժեշտ է սահմանափակել ածխաջրերի ընդունումը: Թերապիայի ընթացքի ավարտին, առանց ձախողման, կատարվում է կենսաքիմիական արյան ստուգում և ամբողջ ծայրամասի ուլտրաձայնային հետազոտություն: Քանի որ այս հիվանդությունը մարմնում նյութափոխանակության խանգարումների հետևանք է, թերապիայի դասընթացները պետք է իրականացվեն տարեկան 2 անգամ:
Դիետան ենթաստամոքսային գեղձի բուժման և կանխարգելման էական հատկանիշ է: Դիետան կազմված է մթերքների նվազագույնի հասցնելու սկզբունքից, որը կարող է մեծացնել բորբոքումները և դանդաղեցնել մարսողությունը: Առաջին հերթին բացառվում են ալկոհոլը, ճարպային, կծու, աղի և քաղցր կերակուրները: Հիվանդը պետք է ուտի հաճախ և փոքր բաժիններով: Ծայրահեղ կերակուրը պետք է իրականացվի քնելուց 2 ժամ առաջ: Հիվանդը պետք է հասկանա, որ ուտելուց հետո նա երբեք չպետք է քնելու: Ենթաստամոքսային գեղձի ճարպակալման համար դիետան ներառում է շատ ջուր `օրական առնվազն 3 լիտր հեղուկ: Ավելի լավ է օգտագործել հանքային մագնեզիում-սուլֆատ ջուր, ջրհորից կամ աղբյուրից ջուր: Խորհուրդ է տրվում նաև wormwood, վարդի հիփ, կալենդուլա և անմահացում: Նշվում է, որ ցածր յուղայնությամբ կաթնամթերքը դրական ազդեցություն է ունենում: Ամեն դեպքում, դիետան կազմվում է բժշկի կողմից `յուրաքանչյուր հիվանդի համար անհատական:
Ենթաստամոքսային գեղձի ստատոոզ. Ընթացքի առանձնահատկությունները և ախտորոշումը
Լիպիդային բջիջների (առողջ) դեգեներացումը հիվանդ (ճարպային) բջիջներում կոչվում է ենթաստամոքսային գեղձի ստատոզ: Պաթոլոգիան կոչվում է նաև ճարպային լիպոմատոզ կամ ճարպային ներթափանցում: Երկար ժամանակ մարդը կարող է ապրել դիֆուզիոն փոփոխություններով և նույնիսկ չմտածել իր ունեցածի մասին: Հիվանդությունը զարգանում է ասիմպտոմատիկ կերպով, և այդ ընթացքում առողջ լիպիդային բջիջները մահանում են: Ստատատոզը կարող է առաջանալ, եթե մարդը չափազանց չարաշահում է անպիտան սնունդ, ինչպես նաև ժառանգականությունը և շրջակա միջավայրի գործոնները կարող են առաջացնել բջիջների տարածված ոչնչացում:
Մեռած բջիջները հետզհետե փոխարինվում են իմունային համակարգի ուժեղացված աշխատանքի արդյունքում ձեռք բերված դիֆուզիոն տարրերով: Արդյունքում, գեղձի ձևը մնում է նույնը, բայց այն աստիճանաբար կորցնում է իր սկզբնական գործառույթները: Եթե ժամանակին չեք սկսել բուժումը, ապա մարմինը կարող է ամբողջությամբ դադարեցնել իր աշխատանքը, և մարմինը կունենա անդառնալի հետևանքներ:
Գաստրոէնտերոլոգիայում դիֆուզիոն փոփոխությունների հետևյալ դասակարգումն է.
- Կախված պատճառահետևանքային ցուցիչներից, առանձնանում է առաջնային և երկրորդային ստեատոզը: Առաջնայինը տեղի է ունենում ներերակային զարգացման ժամանակահատվածում, դիֆուզիոն ստեյթոզի բնածին ձև է, իսկ երկրորդայինը տեղի է ունենում հիվանդություններից հետո ստացված բարդությունների արդյունքում,
- Կախված steatosis- ի տեսակից, գաղտնազերծվում է ալկոհոլային լիպոմատոզը (որը դրսևորվում է ալկոհոլային կախվածությունից տառապող մարդկանց մոտ) և ոչ ալկոհոլային (դրսևորվում է շաքարային դիաբետով և ճարպակալմամբ):
- Վնասվածքի մասշտաբով առանձնանում են կիզակետային ինֆիլտրացիան (օրգանի որոշ մասեր ազդում են) և ցրված (ամբողջ օրգանը տառապում է ճարպային ախտահարումներից),
- Ըստ անփութության աստիճանի ՝ առանձնանում են մանր-կաթիլային և խոշոր կաթիլային ճարպակալումները: Առաջին դեպքում պաթոլոգիական գործընթացներն արդեն ընթանում են, բայց գեղձի հեպատոցիտները դեռ վնասված չեն: Ավելի բարդ ճարպակալմամբ օրգանը այնքան վնասված է, որ սկսվում է բջիջների քայքայման նեկրոզային պրոցեսը (նեկրոզ),
- Բացի այդ, դիֆուզիոն բարդությունները կարող են լինել ժառանգական, որոնք հիվանդին փոխանցվում են ծնողներից և ձեռք են բերվում:
Ենթաստամոքսային գեղձի ինֆիլտրացիայի զարգացման վրա ազդող գործոնները
Գաստրոէնտերոլոգները որոշում են ենթաստամոքսային գեղձի դիֆուզիոն բարդությունների հետևյալ պատճառները.
- Ալկոհոլային խմիչքների չափազանց մեծ սպառումը, որը կարող է փոքր չափաբաժիններով սկսել առողջ բջիջների ճարպերի փոխարինման գործընթացը: Նաև նիկոտինը, ծխախոտի ծխելը և խողովակները վնասակար ազդեցություն են ունենում առողջության վրա,
- Անպատշաճ սնունդը, ճարպային, տապակած և աղի սննդի ավելցուկ սպառումը: Ածխաջրերի առատությունը հանգեցնում է նրան, որ երկաթը չի դիմակայում բեռին և դադարում է կատարել իր գործառույթները,
- Parenteral սնունդը, երկաթի արդյունքում թուլացնում և կորցնում է դիմադրությունը: Կարող է առաջանալ, երբ վիրահատությունից հետո հիվանդը սնվում է ներերակային աղի լուծույթներով,
- Ստամոքս-աղիքային տրակտի հիվանդություններ. Լեղապարկի հիվանդություն, պանկրեատիտ, խոլեցիստիտ,
- Գործողությունները մարսողական համակարգի վրա: Ամենից հաճախ ստեատոզը կարող է առաջանալ աղիքների վրա միջամտությունից հետո,
- Ավելի քիչ տարածված է այս պաթոլոգիայի զարգացումը թմրանյութերի և թմրամիջոցների հետ թունավորվելուց հետո:
Կարևոր է հիշել: Ամենից հաճախ, ենթաստամոքսային գեղձի բարդությունները առաջանում են ավելի քան 50 տարեկան տղամարդկանց և 60 տարեկանից բարձր կանանց մոտ: Սահմանափակեք ձեզ ալկոհոլ խմել և ճարպոտ սնունդ ուտել:
Steatosis- ը դանդաղ և ասիմպտոմատիկ է: Մարդը կարող է ցավ զգալ ձախ կողոսկրի տակ կամ թեթևակի սրտխառնոց միայն այն դեպքում, երբ ճարպային հյուսվածքը զբաղեցնում է ամբողջ գեղձի չափի մոտավորապես 30% -ը:
Ստրատոզի ախտանիշները.
- Առաջին նշանները կարող են ներառել փչոց, այրոց, լուծ և ալերգիա այն մթերքների նկատմամբ, որոնք նախկինում անհանգստություն չեն առաջացրել,
- Ուտելուց հետո ցավը տեղի է ունենում ձախ հիպոքոնդրիումում կամ որովայնի ամբողջ խոռոչի ամբողջ տարածքում,
- Դառնության համը բերանում
- Անձեռնմխելիության, թուլության նկատելի անկում
- Մշտական հոգնածություն
- Սրտխառնոց
- Նվազեց ախորժակը
- Մաշկի վրա դեղին երանգի տեսքը, ինչպես նաև մաշկի բորբոքումներն ու ցաները (արագ առաջադիմող պաթոլոգիայի նշան):
Կարևոր է: Ներթափանցումը ասիմպտոմատիկ է, բայց դուք պետք է ուշադիր լինեք ձեր առողջության վրա և ուշադրություն դարձնեք մարմնի փոփոխության առաջին նշաններին:
Եթե հայտնաբերում եք հիվանդության նշաններ, անմիջապես դիմեք ձեր գաստրոէնտերոլոգին: Ախտորոշման նախնական փուլի համար պահանջվում է հիվանդի հետազոտություն ՝ սնուցում, ալկոհոլի սպառման հաճախականություն, ժառանգականություն, անբավարարության նշաններ: Անամնեզը հավաքելուց հետո բժիշկը ձեզ ուղարկում է ախտորոշման ընթացակարգեր.
- Ենթաստամոքսային գեղձի ուռուցքների ուլտրաձայնային հետազոտություն ՝ կասկածելի տարածքների էխոգենության մակարդակը որոշելու համար.
- Արյան և մեզի ընդհանուր վերլուծություն: Արյան մեջ ենթաստամոքսային գեղձի լիպոմատոզի զարգացումով ավելանում է ալֆա-ամիլազայի մակարդակը, ինչը ցույց է տալիս պաթոլոգիայի զարգացումը,
- CT կամ MRI, որն օգնում է ուսումնասիրել տուժած տարածքները, ինչպես նաև բացառել քաղցկեղի զարգացումը, որը հնարավոր է ստեատոզով,
- Հակադրություն անգիոգրաֆիա: Հակադրության միջոցով մասնագետը մանրամասն ուսումնասիրում է տուժած օրգանի յուրաքանչյուր անոթ:
Կարևոր է: Որպեսզի կանխել ծանր գեղձի ներթափանցման ծանր ձևի զարգացումը, անհրաժեշտ է ամեն տարի որովայնի ուլտրաձայնային հետազոտություն անցնել, սա ախտորոշման առավել մատչելի մեթոդ է:
Որակյալ օգնությունը ներթափանցման առաջին նշանի համար անհրաժեշտ է ցանկացած անձի համար: Եթե դա չի տրամադրվում հիվանդին, ապա հնարավոր է լուրջ հետևանքներ մարմնի համար: Fatարպային բջիջների ձևավորումը հակադարձել անհնար է, բայց դրանց զարգացումը հնարավոր է դադարեցնել: Տուժած տարածքները այլևս չեն վերականգնվի որևէ բուժման միջոցով: Բայց եթե ճարպային հյուսվածքն աճում է, ապա կարող է առաջանալ լյարդի ցիռոզ կամ լեղու լճացում, ինչը կարող է ճակատագրական լինել:
Տարածված օրգանների փոփոխությունների պահպանողական և վիրաբուժական բուժում կա:
Պահպանողական մեթոդը ավելի պարզ է, այն օգտագործվում է ենթաստամոքսային գեղձի հիվանդության առաջնային նշանները վերացնելու, ինչպես նաև ճարպակալումը վերահսկելու համար: Այն օգտագործվում է, եթե ճարպային հյուսվածքը նկատվում է մեկուսացված վայրերում, չի ճնշում սեկրետորային հոսքերի վրա, ճարպային կազմավորումները միասին չեն, բայց ցրված են ամբողջ մարմնում: Բուժման պահպանողական մեթոդով `հիվանդին նշանակվում է թիվ 8 կամ թիվ 5 դիետիկ սեղան: Բուժման բուժման միջոցով անհրաժեշտ է մարմնից հեռացնել ածխաջրածինաթթու և ճարպերը, այդ նպատակով դեղեր են նշանակվում:
Եթե պահպանողական բուժումը չի օգնում, ճարպային բջիջները շարունակում են փոխարինել առողջներին, կամ հիվանդը օգնության համար շատ ուշ է դիմել, ապա նշանակվում է վիրաբուժական բուժում: Վիրաբուժական վիրահատություն է կատարվում, եթե.
- Հիվանդ բջիջներն այնքան մեծ են, որ սեղմում են հարակից օրգաններին և խանգարում պատշաճ գործելուն,
- Ընդարձակ ախտահարում:
Կատարվում է խոռոչի կամ էնդոսկոպիկ վիրահատություն: Բայց վերջերս վիրաբույժները հիվանդի երկար ապաքինման և հնարավոր բարդությունների պատճառով ավելի ու ավելի են դիմում որովայնի վիրահատություններին:
Գեղձի ցրված փոփոխությամբ բժիշկները նախ նշանակում են դիետա, որը տևում է առնվազն երեք ամիս: Դիետայի հիմնական սկզբունքներն ու պոստուլատները.
- Փոքր կերակուր ուտելը, օրվա ընթացքում մի քանի անգամ, ժամը 19: 00-ից հետո: Չի առաջարկվում ուտել: Կալորիականության ընդունումը չպետք է գերազանցի 2800 կկալ: մեկ օրում
- Արգելվում է արագ ածխաջրեր ուտել ՝ շաքար, հացամթերք, ապխտած և տապակած սնունդ,
- Աղի ընդունման սահմանափակում,
- Ալկոհոլի և ծխելու դադարեցումը արգելելը:
- Խորհուրդ է տրվում օգտագործել այն մթերքները, որոնք հեշտությամբ են մարսվում, և մարմինը կստանա բոլոր անհրաժեշտ սննդանյութերը `հացահատիկային ապրանքներ (հնդկացորեն, բրինձ, վարսակ), սոյայի կաթ, ցածր յուղայնությամբ կաթնաշոռ, կեֆիր, շոգեխաշած ձուկ, տավարի միս, շատ կանաչի, բանջարեղեն և մրգեր:
Կարևոր է հիշել: Դիետայի ընթացքում և դրանից հետո նշվում է հիվանդի ֆիզիկական ակտիվությունը:Դիֆուզիոն փոփոխությունները կանխելու համար առաջարկվում է. Նորմալացնել ձեր նյութափոխանակությունը, նիհարել, պահպանել դիետան, չուտել վնասակար կերակուրներ, ավելի շատ հանգստանալ մաքուր օդում:
Կարևոր տեսանյութ. Թիվ 5 սննդակարգի արդյունավետությունը ճարպային ենթաստամոքսային գեղձի դիֆուզիոն փոփոխությունների համար
Դոբրով, Ա. Շաքարախտ - խնդիր չէ / Ա. Դոբրով: - Մ .: Գրքի տուն (Մինսկ), 2010 .-- 166 էջ:
Fոն Ֆ. Ֆ. Լակեկոկ Էնդոկրինոլոգիայի հիմունքներ / John F. Lakecock, Peter G. Weiss. - Մ., Բժշկություն, 2016 .-- 516 էջ:
Astamirova, H. Այլընտրանքային շաքարախտով բուժում: Trշմարտություն և գեղարվեստական գրքեր / Խ.Աստամիրովա, Մ. Ախմանով: - Մ., Վեկտոր, 2010 .-- 160 էջ:

Թույլ տվեք ինքս ներկայացնել: Իմ անունը Ելենա է: Ավելի քան 10 տարի աշխատել եմ որպես էնդոկրինոլոգ: Ես հավատում եմ, որ ես ներկայումս իմ ոլորտում պրոֆեսիոնալ եմ և ցանկանում եմ օգնել կայքի բոլոր այցելուներին լուծել բարդ և ոչ այնքան առաջադրանքներ: Կայքի համար նախատեսված բոլոր նյութերը հավաքվում և խնամքով մշակվում են, որպեսզի հնարավորինս փոխանցվեն բոլոր անհրաժեշտ տեղեկատվությունը: Նախքան այն, ինչ նկարագրվում է կայքում, միշտ անհրաժեշտ է մասնագետների հետ պարտադիր խորհրդատվություն:
Fatարպային ավանդները ենթաստամոքսային գեղձի եւ լյարդի մեջ
 Ենթաստամոքսային գեղձի ճարպակալումը գրեթե միշտ ուղեկցվում է ճարպային լյարդով: Դա պայմանավորված է նրանով, որ մարդու մարմինը մի ամբողջ համակարգ է, որում բացարձակապես բոլոր գործընթացները փոխկապակցված են, և դրանցից ոչ մեկը չի կարող ինքնուրույն ընթանալ:
Ենթաստամոքսային գեղձի ճարպակալումը գրեթե միշտ ուղեկցվում է ճարպային լյարդով: Դա պայմանավորված է նրանով, որ մարդու մարմինը մի ամբողջ համակարգ է, որում բացարձակապես բոլոր գործընթացները փոխկապակցված են, և դրանցից ոչ մեկը չի կարող ինքնուրույն ընթանալ:
Եթե դիտարկենք պանկրեատիտը, ապա այն հաճախ դառնում է շաքարային դիաբետի և ենթաստամոքսային գեղձի բջիջների մահվան պատճառ: Այս օրգանը ազդում է լյարդի վրա և հանգեցնում է դրանում որոշակի փոփոխությունների, և հիվանդության առաջընթացը կարող է գնալ այնքանով, որ ենթաստամոքսային գեղձի հեռացումը պահանջվում է:
Կարևոր է հասկանալ, որ այս կենսական օրգանների ճարպակալումը լիովին անդառնալի գործընթաց է: Այդ իսկ պատճառով բժիշկը պետք է նման հիվանդին տանի իր սերտ հսկողության ներքո ՝ տարին երկու անգամ անցկացնելով իր զննում:
Բացի այդ, դիետան պետք է ներկա լինի հիվանդ մարդու կյանքում առանց ձախողման: Դա պատշաճ սնուցում է, որը դառնում է ճարպային մթերքների բացառման պատճառով ռեցիդիվը կանխելու բանալին:
Ներթափանցման ախտանիշներ
Ենթաստամոքսային գեղձի ճարպակալումը որևէ ախտանիշ չի տալիս, քանի որ մարմնի տարբեր մասերում և փոքր տարածքներում կա ճարպային հյուսվածքի պայմանավորվածություն: Արդյունքում ստացված ֆոկուսները ի վիճակի չեն խաթարել գեղձի գործառույթը, չեն հանգեցնում ծորակների և պարենխիմայի սեղմմանը: Միակ բանը, որը կարող է անհանգստացնել հիվանդին.
- հոգնածություն,
- փոքր խոցերի հայտնվելը բերանի լորձաթաղանթում.
- չոր բերան:
Յուղոտ գեղձը կարող է ախտորոշվել միայն ուլտրաձայնային հետազոտությամբ:
Հիվանդությունը ջնջվում է և բնութագրվում է դանդաղ առաջընթացով: Հետագա փուլերում արդեն կան ճարպային ներթափանցման ավելի պարզ նշաններ.
- ձանձրալի գոտու ցավը, հատկապես ՝ աջ կողոսկրի տակ,
- սրտխառնոց
- լուծ
- գազի ավելցուկ ձևավորում,
- gagging.
Հատկապես լուրջ դեպքերում կարող են լինել.
- կորցնելով հիվանդի քաշը
- հեպատիտի զարգացում
- որովայնի ցավ
- մաշկը կարող է շատ քոր առաջանալ:
Յուղի ներթափանցումը և ճարպակալումը պետք է բուժվեն համակցված: Այս գործընթացը նախատեսում է հիվանդության բուժման չորս ոլորտ.
- ազատվելով պաթոլոգիայի նախադրյալներից,
- թմրամիջոցների բուժում,
- վիտամինային բարդույթների և դեղերի ընդունում `հիմնվելով ավանդական բժշկության բաղադրատոմսերի վրա,
- հատուկ դիետա և ֆիզիկական գործունեություն:
Յուրաքանչյուր դեպքում բուժումը կընտրվի անհատապես ՝ ըստ հիվանդության ընթացքի և դրա պատմության պատկերին: Որպես կանոն, վերականգնումը տևում է ավելի քան 2 ամիս ժամանակ:
Սննդառության սկզբունքները հիվանդության համար
 Երբ ճարպային ներթափանցումը կարևոր է ուտել այնպես, որ ենթաստամոքսային գեղձը ծանրաբեռնված չլինի, սա նաև մի տեսակ բուժում է: Հատուկ դիետան պետք է պարունակի բուսական յուղեր, ինչպես նաև ոչ ճարպաթթուներ:Եթե զուգահեռաբար զարգանում է շաքարախտը, ինչը կարող է հանգեցնել այնպիսի բարդությունների, ինչպիսիք են դիաբետիկ ռետինոպաթիան, ապա անհրաժեշտ է սահմանափակել պարզ ածխաջրերով հարուստ սննդամթերքի քանակը, ինչը բացասաբար է անդրադառնում ձեր առողջության վրա:
Երբ ճարպային ներթափանցումը կարևոր է ուտել այնպես, որ ենթաստամոքսային գեղձը ծանրաբեռնված չլինի, սա նաև մի տեսակ բուժում է: Հատուկ դիետան պետք է պարունակի բուսական յուղեր, ինչպես նաև ոչ ճարպաթթուներ:Եթե զուգահեռաբար զարգանում է շաքարախտը, ինչը կարող է հանգեցնել այնպիսի բարդությունների, ինչպիսիք են դիաբետիկ ռետինոպաթիան, ապա անհրաժեշտ է սահմանափակել պարզ ածխաջրերով հարուստ սննդամթերքի քանակը, ինչը բացասաբար է անդրադառնում ձեր առողջության վրա:
Բուժման կուրսն ավարտելուց հետո անհրաժեշտ է արյուն նվիրել կենսաքիմիայի և անցնել բոլոր որովայնի օրգանների ուլտրաձայնային հետազոտություն: Շնորհիվ այն բանի, որ այս հիվանդությունը նյութափոխանակության խանգարման հետևանք է, անհրաժեշտ է տարին երկու անգամ բուժման դասընթացներ անցկացնել:
Եթե հավատարիմ եք պատշաճ սնունդը, դա կլինի վերականգնման բանալին և կլինի ենթաստամոքսային գիրության գերազանց կանխարգելում ՝ համադրելով ՝ համատեղելով բուժումն ու դիետան: Դիետան հիմնված է այն փաստի վրա, որ մթերքները, որոնք ուժեղացնում են բորբոքային գործընթացը և դանդաղեցնում են մարսողությունը, պետք է նվազագույնի հասցվեն: Բացի այդ, կարևոր է սահմանափակել ինքներդ սպառման մեջ.
- ալկոհոլային խմիչքներ
- քաղցր սնունդ և խմորեղեն,
- յուղոտ սնունդ
- կծու և աղի:
Հիվանդ մարդը պետք է ուտի փոքր բաժիններով և չխորտակվի կերակուրներից: Վերջին անգամ, երբ դուք պետք է ուտեք, առնվազն 2 ժամ առաջ նախատեսված մեկնելուց առաջ քնելու համար: Միշտ կարևոր է հիշել, որ ուտելուց անմիջապես հետո արգելվում է քնել, քանի որ դա մարսողական խնդիրներ է առաջացնելու և ենթաստամոքսային գեղձը ևս ավելի կբեռնի:
Ենթաստամոքսային գեղձի ճարպակալման համար դիետան ներառում է բավականին մեծ քանակությամբ խմիչք: Մասնավորապես, դա առնվազն 3 լիտր մաքուր ջուր է: Լավ է օգտագործել հատուկ բուժիչ ջուր, օրինակ ՝ հանքային մագնեզիում-սուլֆատ: Կարող եք նաև ներառել բուժական բույսերից decoctions.
Ֆերմենտացված կաթնամթերքը լավ ազդեցություն է ունենում ենթաստամոքսային գեղձի վիճակի վրա:
Դիետան և դրա սկզբունքները պետք է կազմի ներկա բժիշկը անհատապես յուրաքանչյուր այդպիսի հիվանդի համար:
Դիետան ենթաստամոքսային գեղձի հիվանդությունների բուժման համար
Դիետա թիվ 5: Այն նշանակվում է վերականգնման ժամանակահատվածում սուր հեպատիտով, քրոնիկ կայուն հեպատիտով, ռեմիզացիայի քրոնիկ ակտիվ հեպատիտով, փոխհատուցված լյարդի ցիռոզով, հեպատոզով, քրոնիկ խոլեցիստիտով, բորբոքային գործունեությամբ, քրոնիկ պանկրեատիտով: Այս բոլոր հիվանդությունների համար անհրաժեշտ է այս սննդակարգում ներառված սննդամթերքի և ճաշատեսակների անհատական ընտրություն:
Դիետայի և էներգիայի արժեքի քիմիական կազմը `սպիտակուցներ` 90-100 գ, ճարպեր `90-100 գ (դրանց 1/3-ը` բանջարեղեն), ածխաջրեր `450 գ (ներառյալ պարզերը` 50 գ), սեղանի աղը `8-10 գ , ամենօրյա հեղուկի պարունակությունը 2-2,5 լիտր է (1,5 լիտր անվճար), էներգիայի արժեքը կազմում է մոտ 3000 կկալ: Կոտորակի ուտելը (օրական 5 անգամ): Բոլոր ուտեստները եփում են խաշած կամ գոլորշու մեջ, ինչպես նաև թխում են ջեռոցում: Անհրաժեշտության դեպքում, եթե անհրաժեշտ է մեխանիկական խնայել, կարող եք օգտագործել այս դիետայի սրբված տարբերակը:
Դիետան ներառում է. Երեկվա ցորենի և տարեկանի հացը, կոտրիչները հացամթերքի ամենօրյա քանակից, թխվածքաբլիթներից, բուսական բանջարեղենից, հացահատիկային և կաթնային ապուրներից, նիհար միսները `խաշած կամ սուֆլեի տեսքով, դանակներով, գոլորշու կոտլետներով, խաշած հավով և նապաստակով, թարմ ցածր յուղայնությամբ եփած ձուկ, թթու կաթնաշոռ, սպիտակուցային ձվածեղ, կաթ և թթվասեր խմիչքներ, մեղմ պանիրներ, հում և պյուրե բանջարեղեն, հասած և քաղցր մրգեր և դրանցից պատրաստված ուտեստներ, մրգերի և հատապտղի հյութեր, կարագ և բուսական ճարպեր:
Խրոնիկ հեպատիտով `biliare սինդրոմով, պետք է ավելացվի նաև դիետիկ մանրաթել ՝ գործելով որպես խոլերետիկ (բանջարեղեն, մրգեր և դրանց հյութեր), բուսական յուղեր, կենդանիների հետ հարաբերակցությունը հասցնելով 50% -ի:
Լյարդի փոխհատուցված ցիռոզով բժշկական սնունդը կառուցվում է թիվ 5 դիետայի սկզբունքներով, և երբ լյարդի անբավարարության նշաններ են հայտնվում, դիետան փոփոխվում է: Դիսպեպտիկ խանգարումների աճի դեպքում առաջարկվում է թիվ 5 ա դիետան, և փորլուծությամբ ուղեկցվող փորլուծության հայտնվելով նրանք սահմանափակում են ճարպերը (մինչև 50 գ), բացառում կաթը, մեղրը և ջեմը: Ընդհակառակը, փորկապության հակում ունենալով ՝ խորհուրդ են տալիս սալորաչիր, չորացրած ծիրան, թուզ, ներծծված ծիրան, ճակնդեղ, սալոր և այլն: Եթե կա սպիտակուցային նյութափոխանակության խանգարում կամ մարմնում ազոտական թափոնների կուտակում, դիետայում կտրուկ սահմանափակվում է սպիտակուցի քանակը: Disաշատեսակները պատրաստվում են առանց աղի:Edema- ի և ascites- ի աճի դեպքում նրանք նվազեցնում են հեղուկի ներդրումը, նախատեսում են կալիումի աղերով հարուստ մթերքներ (չորացրած ծիրան, չամիչ, թուզ, սալորաչիր):
Թերապևտիկ խոլեցիստիտում բուժական սնունդը և քրոնիկի կտրուկ սրումը պետք է հնարավորինս խնայեն ամբողջ մարսողական համակարգի համար: Առաջին 1-2 օրվա ընթացքում անհրաժեշտ է ներմուծել միայն հեղուկ (թույլ թեյ, հանքային ջուր կիսով չափով եռացրած թակել ջրով, նոսրացրած հյութեր մրգերից և հատապտուղներից, բրինձի արգանակ) փոքր բաժիններում, որին հաջորդում է դիետայի աստիճանական ընդլայնումը `լորձաթաղանթի և պյուրեով ապուրներ, պյուրե շիլա, դոնդող, ժելե . Բացի այդ, դիետան ներառում է կաթնաշոռով և մսով պյուրեով խաշած ձուկ և այլն, և հիվանդության սկսվելուց 5-7 օր հետո հիվանդին նշանակվում է թիվ 5 ա դիետա:
Կոլեիստիստեկտոմիա անցնող հիվանդների համար դիետիկ թերապիան կառուցված է լյարդի և լեղու ծորան համակարգի հիվանդությունների համար դիետիկ թերապիայի ընդհանուր սկզբունքներին համապատասխան: Չնայած այսպես կոչված postcholecystectomy համախտանիշի զարգացմանը տանող տարբեր պատճառներին, կլինիկական դրսևորման մեջ այն արտահայտվում է երկու հիմնական նշանով `ցավ և դիսպեպսիա, որոնք պետք է հաշվի առնել, հիմնականում, թերապևտիկ միջոցառումներ որոշելու ժամանակ: Դիսեպեպտիկ և ցավային սինդրոմի ծանրությունը որոշում է դիետիկ թերապիայի բնույթը:
Սուր պանկրեատիտի մեջ թերապևտիկ սնունդը ուղղված է ենթաստամոքսային գեղձի առավելագույն մակարդակի բարձրացմանը, հիպերֆերեմենտեմիայի նվազեցմանը, գեղձի սեկրեցների գործառույթի իջեցմանը և խողովակաշարերում լճացման երևույթների կրճատմանը: Առաջին 1-2 օրվա ընթացքում քաղցը սահմանվում է օրական 1 - 1,5 լիտր հեղուկ ներմուծմամբ, իսկ երրորդ օրվանից `թիվ 5 դիետա (առաջին տարբերակը):
Այս դիետայի կազմը ներառում է ՝ կոտրիչ, տարբեր հացահատիկային լորձաթաղանթներ (բացառությամբ կորեկ), ապուրներ ջրի վրա կամ թույլ բանջարեղենի արգանակ, ուտեստներ մսից և ձկներից ցածր յուղայնությամբ, սուֆլեի, ծնկի կամ գոլորշու կոտլետի տեսքով, մեկ կամ երկու փափուկ խաշած ձու կամ գոլորշու ձվածեղ, կաթ dishesաշատեսակների մեջ ՝ թարմ պատրաստված ոչ թթվախնաշոռով պանիր, չմշակված կարագ (ավելացված է պատրաստի կերակուրներով), բանջարեղենից պատրաստված կողային ուտեստներ պյուրե կարտոֆիլի և գոլորշու պուդինգների տեսքով, կողային ուտեստներ հացահատիկից, թխած խնձորից, չորացրած և թարմ մրգերից պյուրե կոմպոտներ, ժելե, քսիլիտոլ ժելե, սորբ, թույլ թեյ, հանքային ջուր, ից ar մասուրի:
Խրոնիկ պանկրեատիտի դեպքում առանց սրացման, սահմանվում է թիվ 5p դիետան (երկրորդ տարբերակը), որտեղ սպիտակուցի պարունակությունը կազմում է 110-120 գ, ճարպը `80 գ, ածխաջրերը` 300-350 գ (հիմնականում պարզ պատճառով: Շաքար, մեղր, ջեմ, քաղցրավենիք և այլն): .), սեղանի աղ `8-10 գ, ազատ հեղուկ` 1,5-2 լ: Էներգիայի արժեքը `2300-2600 կկալ: Սնունդը պատրաստվում է խյուսով պատրաստված ձևով, ջեռոցում գոլորշիով կամ թխածով:
Այս սննդակարգը ներառում է ՝ հաց և հացաբուլկեղեն արտադրանքներ, ապուրներ, նիհար մսից ուտեստներ, ձուկ և թռչնամիս, ձու (2 հատ), կարագ և բուսական յուղ, ուտեստներ և հացահատիկային կերակրատեսակներ, մակարոնեղեն, բանջարեղեն, մրգեր, խմիչքներ, քաղցրավենիք ճաշատեսակներ:
Արգելված միս, ձուկ, սնկով արգանակներ, խոզի միս, գառան, տապակած սնունդ, սագ, բադ, հրակայուն ճարպեր, ապխտած միս, պահածոյացված սնունդ, երշիկեղեն, թառափ, ստելլար թառափ, կատու, սաղմոնի խավիար, կարպ և այլն, թթու, մարինադներ, համեմունքներ, սնկով , ուժեղ թեյ, սուրճ, շոկոլադ, թթվասեր, թթվասեր, գազար, բողկ, շապիկ, շվեդ, հատիկներ, հում չմշակված բանջարեղեն, մրգեր, լոռամիրգ, խմորեղեն և խմորեղեն, շագանակագույն հաց, պաղպաղակ, գազավորված և ալկոհոլային խմիչքներ: Հիվանդները պետք է երկար ժամանակ հետևեն դիետիկ քրոնիկ պանկրեատիտի համար:
Էդ. պրոֆ. I.N. Բրոնովեց
«Դիետան ենթաստամոքսային գեղձի հիվանդությունների, սննդի համար» - հոդված Գաստրոէնտերոլոգիայի բաժնում
Fարպային հեպատոզ
Fարպային հեպատոզ - Սա երկրորդական կամ անկախ պաթոլոգիական համախտանիշ է, որը բնութագրվում է լյարդի հյուսվածքում ճարպի կուտակումով:
Այս պայմանի զարգացման պատճառը ալկոհոլի օգտագործումն է, հիվանդությունները, որոնք ուղեկցվում են նյութափոխանակության խանգարումներով (շաքարային դիաբետ, վահանաձև գեղձի պաթոլոգիա, չարորակություն և այլն), ինչպես նաև որոշակի դեղամիջոցների ընդունում:
Յուղոտ հեպատոզը չունի հատուկ կլինիկական պատկեր և երկար ժամանակ ասիմպտոմատիկ է: Ախտորոշումը լյարդի բիոպսիա է, ինչպես նաև նկարազարդման ուսումնասիրություններ (լյարդի ՄՌՏ, սցինգրագրություն, ուլտրաձայնային): Բուժումը պահպանողական է, կանխատեսումը բարենպաստ է:
Fարպային հեպատոզը պաթոլոգիական գործընթաց է, որը բաղկացած է լյարդի հյուսվածքի այլասերվածությունից `հեպատոցիտների ճարպային այլասերմամբ: Մորֆոլոգիական փոփոխությունները բնութագրվում են ճարպի կաթիլների ներբջջային և (կամ) միջբջջային կուտակումներով: Այս պաթոլոգիան տեղի է ունենում ոչ ալկոհոլային ճարպային լյարդի հիվանդություն ունեցող հիվանդների մեկ երրորդում և ալկոհոլային վնասվածքով հիվանդների մեծ մասում:
Յուղի հեպատոզը լյարդի ալկոհոլային հիվանդության նախնական փուլն է և կարող է հանգեցնել անդառնալի ցիռոզ փոփոխությունների և մահվան:
Ներկայումս ճարպային հեպատոզը համարվում է գլոբալ խնդիր ոչ միայն գաստրոէնտերոլոգիայի, այլև ինտեգրված բժշկության մեջ, քանի որ այս հիվանդությունը կապված է լյարդի ցիռոզի, սրտանոթային պաթոլոգիայի, էնդոկրին և նյութափոխանակության խանգարումների, ալերգիկ հիվանդությունների, varicose երակների և այլ լուրջ փոփոխությունների հետ:
Ofարպային լյարդի զարգացման ամենակարևոր գործոնը հեպատոցիտներին սպիրտի վնասումն է: Մորֆոլոգիական փոփոխությունների ծանրությունը և ցիռոզին անցնելու ռիսկը ուղղակիորեն կախված են ալկոհոլի սպառման քանակից և տևողությունից: Fարպային հեպատոզի ձևավորման գործում կարևոր դեր է խաղում շաքարախտը:
Ինսուլինի դիմադրությամբ հիպերգլիկեմիան հանգեցնում է արյան մեջ ազատ ճարպաթթուների կոնցենտրացիայի ավելացմանը, որի արդյունքում լյարդում ուժեղացվում է տրիգլիցերիդների սինթեզը: Եթե դրանց ձևավորման արագությունը գերազանցում է նյութափոխանակության ռեակցիաներին VLDL-TG բարդույթների ձևավորման հետ, ճարպը պահվում է լյարդում:
Provedարպային հեպատոզի և ճարպակալման միջև կապը ապացուցված է, և հիմնական դերը խաղում են ոչ թե մարմնում ճարպային հյուսվածքի տոկոսային մասով, այլ ինսուլինի դիմադրություն, որը ծագում է նյութափոխանակության համախտանիշում: Ուսումնասիրություններում լյարդի ճարպի քանակը, որը որոշվում է պրոտոնի սպեկտրոսկոպով, ուղղակիորեն կախված էր ինսուլինի ծոմապահությունից:
Այլ հիվանդություններ, որոնք ուղեկցվում են նյութափոխանակության խանգարումներով, կարող են լինել նաև ճարպային հեպատոզի պատճառներ ՝ միքսեդեա, Իտենկո-Կուշինգի համախտանիշ, թիրոտոքսիկոզ, ստամոքս-աղիքային տրակտի քրոնիկական հիվանդություններ անբավարարությամբ (ներառյալ քրոնիկ պանկրեատիտ), Վիլսոն-Կոնովալովյան հիվանդություն, սրտանոթային համակարգի պաթոլոգիա ( հիպերտոնիկ հիվանդություն, սրտի կորոնար հիվանդություն), այլ քրոնիկ հիվանդություններ, որոնք հանգեցնում են հիվանդի սպառմանը (ուռուցքաբանություն, թոքային և սրտի անբավարարություն):
Այսպես կոչված «արևմտյան» դիետան, հիդրոգենացված ճարպերով հարուստ դիետան, պարզ ածխաջրերը, ինչպես նաև ֆիզիկական գործունեության ցածր մակարդակի կենսակերպը, հանգեցնում է ճարպերի, ածխաջրերի և հեպատոցիտների ճարպային այլասերվածության նյութափոխանակության: Լյարդում ճարպի կուտակմանը նպաստող գործոնների առանձին խումբը լիպիդային նյութափոխանակության գործընթացում ներգրավված ֆերմենտների ժառանգական անբավարարությունն է: Հաճախ անհնար է պարզել էթոլոգիական գործոնը, քանի որ այս կամ մեկ այլ ծագման լյարդը չունի մաքուր վնաս: Սննդառության խանգարումները, ալկոհոլի ընդունումը, թմրամիջոցների օգտագործումը գործոններ են, որոնք առաջանում են գրեթե յուրաքանչյուր հիվանդի մոտ:
Անկախ հիվանդության առաջնային պատճառներից ՝ ճարպային հեպատոզով (հատկապես ոչ ալկոհոլային էթոլոգիայով) կա ինսուլինի դիմադրություն, իր հերթին, լյարդի դեգեներատիվ փոփոխությունները նյութափոխանակության համախտանիշի պաթոգենետիկ օղակներից են:
Patարպի կուտակումը հեպատոցիտներում և դրանց միջև ընկած ժամանակահատվածում պայմանավորված է ճարպերի ավելցուկ ընդունմամբ `հիպերլիպիդեմիայի կամ ալկոհոլային վնասվածքների պատճառով, դրանց օգտագործման խախտման պերօքսիդացման գործընթացում, ինչպես նաև ճարպի մոլեկուլների հեռացումը բջիջներից ճարպաթթվային անբավարար սինթեզի պատճառով, ինչը ձևավորում է ճարպի տրանսպորտային ձևեր (սա բացատրում է լյարդի տրանսպորտային ձևերը):
Առանձնանում են ճարպային հեպատոզի երկու ձև, որոնք անկախ նոզոլոգիական միավորներ են ՝ լյարդի ալկոհոլային ճարպային դեգեներացիա և ոչ ալկոհոլային steatohepatitis:Բոլոր հիվանդների մոտ, ովքեր անցնում են լյարդի բիոպսիա, ոչ ալկոհոլային ստատոոզը գրանցվում է դեպքերի 7-8% -ում: Ալկոհոլի վնասումը ավելի տարածված է. Տեղի է ունենում 10 անգամ ավելի հաճախ: Կախված լյարդի լոբուլում ճարպի ավանդման տեսակից, առանձնանում են հետևյալ ձևաբանական ձևերը. Կիզակետային տարածումը (հաճախ առանց կլինիկական դրսևորումների), արտասանված տարածված, զոնալ (ճարպը կուտակվում է լյարդի լոբուլի տարբեր մասերում) և ցրված (միկրովազանի ստատոզ):
Fարպային հեպատոզը դասակարգվում է առաջնային, որը առաջացել է էնդոգեն նյութափոխանակության խանգարումներով (ճարպակալում, շաքարային դիաբետ, հիպերլիպիդեմիա), իսկ երկրորդային `դա պայմանավորված է արտաքին ազդեցություններից, որի դեմ առաջանում են նյութափոխանակության խանգարումներ:
Երկրորդային հեպատոզը ներառում է լյարդի վնասում `ստամոքս-աղիքային տրակտի վրա վիրաբուժական միջամտությունների ժամանակ (դեղորայքային անաստոմոզի, գաստրոպրլաստիկայի, որպես գիրություն բուժման համար) որոշակի դեղամիջոցներ ընդունելու ժամանակ (կորտիկոստերոիդներ, սինթետիկ էստրոգեններ, ոչ ստերոիդային հակաբորբոքային դեղեր, մետոտրեքսատ, տետրացիկլին), չարորակության համախտանիշ: , երկարատև παρεատանային սննդով, սովից, Վիլսոն-Կոնովալովի հիվանդությամբ և այլն:
Այս պաթոլոգիայի բարդությունը կայանում է նրանում, որ չնայած զգալի ձևաբանական փոփոխություններին, հիվանդների մեծամասնության մոտ բացակայում են հատուկ կլինիկական նշաններ: Հիվանդների 65-70% -ը կանայք են, և նրանց մեծ մասը գեր քաշ ունի: Շատ հիվանդներ ունեն ոչ ինսուլին կախված շաքարային դիաբետ: Հիվանդների ճնշող մեծամասնությունը չունի ախտանիշներ, որոնք բնորոշ են լյարդի վնասմանը:
Գուցե որովայնի խոռոչում անհանգստության անորոշ զգացողություն, աջ հիպոքոնդրիումի մեղմ ցավոտ ցավ, ասթենիա: Լյարդը խոշորացված է, palpation- ով այն կարող է լինել մի փոքր ցավոտ: Երբեմն հիվանդությունը ուղեկցվում է դիսպեպտիկ համախտանիշով ՝ սրտխառնոց, փսխում, աթոռակ: Հնարավոր է մաշկի որոշ դեղինություն: Լյարդի դիֆուզիոն վնասվածքով կարող են առաջանալ արյունազեղման, հիպոթենզիայի, սառեցման պայմանների դրվագներ, ինչը բացատրվում է բորբոքային պրոցեսի արդյունքում ուռուցք-նեկրոզիզացնող գործոնի թողարկմամբ:
Կլինիկական ախտանշանները ոչ հատուկ են, հեպատոլոգի հետ խորհրդակցելը առաջարկում է ճարպային հեպատոզ և որոշել ախտորոշման մարտավարությունը: Լյարդի կենսաքիմիական թեստերը նույնպես չեն բացահայտում էական փոփոխություններ, շիճուկի տրանսամինազները կարող են ավելանալ 2-3 անգամ, մինչդեռ դրանց նորմալ արժեքները չեն բացառում ճարպային հեպատոզի առկայությունը: Ախտորոշման հիմնական մեթոդները ուղղված են լյարդի այլ հիվանդությունների վերացմանը: Արյան ստուգումը պարտադիր է վիրուսային հեպատիտի, ցիտոմեգալովիրուսի, Epstein-Barr վիրուսի, կարմրախտի առաջացման պատճառած գործակալներին հատուկ հակամարմինների առկայության դեպքում, աուտոիմուն լյարդի վնասվածքի մարկերների որոշման համար:
Արյան մեջ վահանաձև գեղձի հորմոնների մակարդակը հետազոտվում է, քանի որ հիպոթիրեոզը կարող է լինել ճարպային հեպատոզի պատճառ: Որովայնի օրգանների ուլտրաձայնը հայտնաբերում է ճարպի ստեատոզի նշաններ, եթե վնասվածքն ընդգրկում է լյարդի հյուսվածքի ավելի քան երրորդը: Կարևոր դեր է տրվում լյարդի բիոպսիային `բիոպսիայի մորֆոլոգիական ուսումնասիրությամբ: Fարպային հեպատոզի հիստոլոգիական նշանները ներառում են ճարպային այլասերվածության, ինտերալոբուլյար բորբոքման, ֆիբրոզի, ստեատոնեկրոզի երևույթներ: Ամենից հաճախ հայտնաբերվում է մեծ կաթիլային դիստրոֆիայի առկայություն:
Խիստ տեղեկատվական ախտորոշման մեթոդ, որը թույլ է տալիս հայտնաբերել պարենխիմայի փոփոխությունները `լյարդի MRI: Կիզակետային steatosis- ի հայտնաբերման համար օգտագործվում է լյարդի ռադիոնուկլիդային սկան: Ախտորոշման ծրագիրն անպայման ներառում է միաժամանակյա հիվանդությունների գնահատման մեթոդներ, որոնք ազդում են լյարդի վնասման առաջընթացի և հիվանդի համար կանխատեսման վրա: Լյարդի դետոքսիկացման գործառույթը գնահատելու համար կատարվում է C13-metacetin շնչառության ստուգում:Այս ուսումնասիրության արդյունքները թույլ են տալիս դատել գործող հեպատոցիտների քանակը:
Հիվանդները բուժվում են ամբուլատոր հիմունքներով կամ գաստրոէնտերոլոգիայի բաժանմունքում: Համոզվեք, որ գնահատեք սննդային կարգավիճակը և նշանակված դիետիկ թերապիան: Որոշ դեպքերում ճարպային հեպատոզի բուժման հիմնական և միակ մեթոդը դիետան է: Կլինիկական սնունդը ներառում է կենդանական ճարպերի սահմանափակումը, սպիտակուցի օգտագործումը օրական 100-110 գ քանակությամբ, վիտամինների և հանքանյութերի բավարար քանակությամբ ընդունումը:
Պահպանողական բուժումն իրականացվում է մի քանի ուղղություններով: Օգտագործվում են լիպոտրոպային դեղեր, որոնք վերացնում են լյարդի ճարպի ներթափանցումը `ֆոլաթթու, վիտամին B6, B12, լիպոաթթու, էական ֆոսֆոլիպիդներ:
Հիմնական պաթոգենետիկ գործոնի (ինսուլինի դիմադրությունը) ազդեցությունը նվազեցնելու համար մարմնի ավելցուկային քաշի շտկումը պարտադիր է: Մարմնի քաշի նույնիսկ 5-10% -ի կորուստը հանգեցնում է ածխաջրերի և ճարպերի նյութափոխանակության էական բարելավմանը:
Այնուամենայնիվ, քաշի կորստի մակարդակը պետք է լինի 400-700 գ մեկ շաբաթվա ընթացքում, քաշի ավելի արագ կորուստը կարող է հանգեցնել ճարպային հեպատոզի առաջընթացին և լյարդի անբավարարության զարգացմանը, ինչպես նաև լեղապարկի մեջ հաշվարկների ձևավորմանը (քարի ձևավորումը կանխելու համար նշանակվում են ursodeoxycholic թթու պատրաստուկներ): Մկաններում օքսիդատիվ ֆոսֆորիլացման գործընթացների ակտիվությունը բարձրացնելու և, հետևաբար, ճարպաթթուների օգտագործումը ցույց է տալիս ֆիզիկական ակտիվությունը, ինչը նաև բարելավում է ընկալիչների զգայունությունը ինսուլինի նկատմամբ: Ինսուլինի դիմադրության դեղագործությունը իրականացվում է թիազոլինեդիոնների և բիգուանիդների միջոցով:
Բուժման հաջորդ ոլորտը լիպիդների իջեցման թերապիան է: Այնուամենայնիվ, հստակ չի որոշվել, թե արդյոք ստատինային թերապիան անվտանգ է ճարպային հեպատոզի համար, քանի որ այդ դեղերը իրենք ունեն հեպատոցիտները վնասելու ունակություն: Լյարդի գործառույթը նորմալացնելու համար նշանակվում են հեպատոպրոտեկտորներ: Օգտագործվում են վիտամին E, ursodeoxycholic թթու, բետաինը, տաուրինը: Ուսումնասիրություններ են իրականացվում այս պաթոլոգիայի մեջ պենտոքսիֆիլինի և անգիոտենսին ընկալիչի արգելափակումների արդյունավետության վերաբերյալ:
Այսպիսով, ճարպային հեպատոզի բուժման հիմնական կետերն են էթոլոգիական գործոնի վերացումը (ներառյալ ալկոհոլի օգտագործումը), քաշի և սննդի նորմալացումը: Թմրամիջոցների թերապիան ունի օժանդակ արժեք: Ալկոհոլիզմով տառապող հիվանդների համար նարկոլոգի կողմից բուժումն առաջնային է:
Յուղոտ հեպատոզը ունի համեմատաբար բարենպաստ կանխատեսում: Շատ դեպքերում հիվանդության պատճառը վերացնելը բավարար է լյարդը վերականգնելու համար: Հիվանդների հաշմանդամությունը պահպանվում է: Համոզվեք, որ հետևեք գաստրոէնտերոլոգի առաջարկություններին `դիետայի, ֆիզիկական գործունեության վերաբերյալ, վերացրեք ալկոհոլի օգտագործումը: Հեպատոտրոպային գործոնների շարունակական գործողությունների, լյարդի առաջընթացի բորբոքային և դիստրոֆիկ փոփոխությունների դեպքում հիվանդությունը կարող է վերածվել ցիռոզի:
Կանխարգելումը բաղկացած է թունավոր վնասակար գործոնների ազդեցության վերացումից, ներառյալ ացետալդեհիդը, էնդոկրին և այլ հիվանդությունների ժամանակին հայտնաբերումը և դրանց արդյունավետ բուժումը, նորմալ քաշի պահպանումը և գործունեության բավարար մակարդակը:
Դիֆուզիոն դիֆուզիոն փոփոխություններ. Ի՞նչ է դա:

Հաճախ, ենթաստամոքսային գեղձի պարենշիմայի դիֆուզիոն փոփոխությունները հանդիպում են տարեց մարդկանց մոտ: Երբ մարմինը ծերանում է, այդ դեպքում ներքին գործընթացները տեղի են ունենում նաև մարսողական համակարգում, ինչը հանգեցնում է գործունեության կայունության որոշակի փոփոխությունների:
Առաջին հերթին, մարսողական համակարգում բորբոքային գործընթացները հանգեցնում են բուն ֆերմենտային օրգանի դիֆուզիոն աճին:
Նաև ենթաստամոքսային գեղձի հյուսվածքի բորբոքումն ու այտուցը կարող են հրահրել մարսողական համակարգի որոշ հիվանդություններ, որոնք խանգարում են մարմնում նյութափոխանակության գործընթացը:
Այս պաթոլոգիաները ներառում են լիպոմատոզ, ֆիբրոզ, քրոնիկ խոլեցիստիտ, ինչպես նաև ճարպային լյարդի հեպատոզ:
Քանի որ լյարդի և ենթաստամոքսային գեղձի աշխատանքը փոխկապակցված են, համապատասխանաբար, աշխատանքի խաթարումը կամ փոփոխությունները, որոնք խաթարում են խցուկների աշխատանքը, արտացոլվում են մեկ այլ օրգանում:
Fարպային հեպատոզը կարող է առաջանալ միայն լյարդի մեջ, բայց քանի որ օրգանները հարակից են, պաթոլոգիան կարող է նաև փոփոխություններ մտցնել ենթաստամոքսային գեղձի կայունության մեջ:
Եթե հիվանդին ախտորոշվել է այնպիսի հիվանդություն, ինչպիսին է ճարպային հեպատոզը, ապա մեկ այլ ֆերմենտային օրգանում դիֆուզիոն փոփոխությունների ռիսկը մեծանում է:
Լիպոմատոզը ամենավտանգավոր հիվանդությունն է, որը հանգեցնում է ենթաստամոքսային գեղձի էական փոփոխությունների: Լիպոմատոզի արդյունքում ֆերմենտային օրգանի բջիջները փոխարինվում են ճարպային հյուսվածքներով, ինչը հանգեցնում է նրա դիսֆունկցիայի: Լիպոմատոզը կարող է առաջանալ ծանրության երեք աստիճանով, կախված նրանից, թե որքան հյուսվածքի տարածք է ազդել և ենթարկվել է փոփոխությունների:
Քրոնիկ խոլեցիստիտը վտանգավոր է նրանով, որ այն հրահրում է լեղապարկի բորբոքային պրոցեսները:
Խրոնիկ խոլեցիստիտի պատճառով, լեղապարկի ֆերմենտները կարող են հասնել ենթաստամոքսային գեղձի ՝ առաջացնելով ծանր գրգռում, և հակառակը:
Խոլեցիստիտի քրոնիկական ձևը պարբերաբար կազդի ենթաստամոքսային գեղձի հյուսվածքի վրա, և հիվանդության երկար ընթացքով կզարգանա քրոնիկ պանկրեատիտը:
Ենթաստամոքսային գեղձի ցրված փոփոխությունների նշանները չեն բնութագրում հիվանդությունը, այլ միայն շեղումները նորմայից: Նման խախտումներով հիվանդի ախորժակը զգալիորեն վատանում է, ժամանակի ընթացքում առկա են լուծի նշաններ, որոնք հաճախ վերածվում են փորկապության: Հիվանդը ստամոքսում ծանրության զգացում ունի:
Երբ մարմնում տարածվում են դիֆուզիոն փոփոխություններ, սա միշտ ազդում է օրգանիզմի գործունեության վրա: Արդյունքում, մարմնում կարող եք հայտնաբերել թունավորումների նշաններ:
Պարբերաբար, ցավային ախտանիշը կարող է աճել ձախ հիպոքոնդրիումում, ինչպես նաև ցածր է արյան ճնշումը:
Եթե ֆերմենտային օրգանի այտուցը տեղի է ունենում, կարող են հայտնվել արյունազեղման նշաններ և ցավոտ բնույթի ցավի ավելի ցայտուն զգացողություն:
Ֆիբրոզով ախտանիշները կարող են երկար ժամանակ չլինել: Երբ հիվանդությունը սրվում է, սրտխառնոց, փսխում և քաշի հանկարծակի կորուստ է սկսվում: Երբ հայտնաբերվել են այդպիսի ախտանիշներ, հիվանդը պետք է խորհրդակցի բժշկի հետ, այնուհետև անցնի մարմնի կողմից սահմանված ախտորոշմամբ: Սա թույլ կտա ձեզ ճիշտ ախտորոշում կատարել, որպեսզի համապատասխան ձևերով որոշեք բուժման ընթացքը:
Ախտորոշում
Գեղձի հյուսվածքներում բնորոշ աննորմալությունները հայտնաբերելու ամենաարդյունավետ միջոցը մարմնի ուլտրաձայնային հետազոտությունն է: Էխոմանի նշանները գրանցվում են ուլտրաձայնային ճառագայթման միջոցով:
«Էխո» նախածանցը նշանակում է, որ ախտորոշումը իրականացվել է ուլտրաձայնային ալիքների միջոցով, որոնք անցել են հետազոտման ենթակա օրգանի միջով:
Կարճ ալիքները անվտանգ են մարդկանց համար, և միևնույն ժամանակ նրանք կարողանում են էխոգրաֆի վրա գրավել ենթաստամոքսային գեղձի պատերի ճշգրիտ ցուցադրումը ՝ չափի փոփոխությունը որոշելու համար:
Էխոգրամը թույլ կտա բժշկին հայտնաբերել գեղձի օրգանի բնութագրական փոփոխությունները:
Սոնոգրաֆիան կատարվում է այն ժամանակ, երբ հիվանդը գտնվում է գաճաճ վիճակում ՝ օգտագործելով պերիտոնեի երկայնական սկան:
Ուսումնասիրության ընթացքում տվյալներն արձանագրվում են օդի հարկադիր ինհալացիաով կամ ուռճացված որովայնով: Սոնոգրաֆիան սովորաբար նախապատրաստություն չի պահանջում, և դա կարելի է անել ցանկացած պահի:
Ախտորոշման այս մեթոդը բացարձակապես ցավազուրկ է:
Էխոգրամ ձեռք բերելու արդյունքում բժիշկը կկարողանա որոշել ենթաստամոքսային գեղձի դիֆուզիոն փոփոխությունների պատճառը, ինչպես նաև հնարավոր միաժամանակյա հիվանդություններ, որոնք կարող են ազդել հարակից օրգանների վրա: Վերլուծությունների հիման վրա որոշվում է բուժման հետագա տեխնիկան:Եթե էկոգրամում հայտնաբերվում է ենթաստամոքսային գեղձի չափի զգալի աճ, դա նշանակում է, որ բուժումը պետք է անմիջապես սկսել:
Բուժումը սովորաբար նշանակվում է ենթաստամոքսային գեղձի դիսֆունկցիայի բնորոշ ախտանիշները վերացնելու համար, ինչպես նաև միաժամանակյա հիվանդություններ, որոնք կարող են հրահրել դրանք: Այսպիսով, հիվանդի համար դեղերը և դիետան հաճախ նշանակվում են ճարպային հեպատոզի, քրոնիկ խոլեցիստիտի, լիպոմատոզի կամ այլ պաթոլոգիայի բուժման համար:
Եթե ախտորոշման արդյունքում հիվանդը հայտնաբերեց լյարդի ճարպային հեպատոզ, ապա այդ խախտումը պետք է սկսել մոտ ապագայում: Հեպատոզի ախտանիշների վերացումը կբարելավի ենթաստամոքսային գեղձը:
Ֆերմենտային օրգանի հյուսվածքներում հեպատոզով և դիֆուզիոն փոփոխություններով բժիշկը կարող է նշանակել դեղեր, որոնք կօգնեն վերացնել ցավի ախտանիշները, թեթևացնել բորբոքումն ու այտուցը:
Սովորական դեղերի շարքում կարող եք գտնել Հեպտոր, Սիլիմարին, Հեպատոսան և Enterosan:
Liverարպի լյարդի հեպատոզի ժամանակին հայտնաբերմամբ հնարավոր է կանխել ենթաստամոքսային գեղձի խախտումները, եթե անմիջապես սկսվի բուժումը:
Քանի որ դիֆուզիոն փոփոխությունները որոշակի հիվանդությունների ախտանիշ են (օրինակ ՝ պանկրեատիտ, շաքարային դիաբետ), բուժումը նախևառաջ պետք է ուղղված լինի համապատասխան պաթոլոգիայի դեմ:
Եթե խախտումը ախտորոշվում է զարգացած տարիքի մարդկանց մոտ, ապա այն չի պահանջում բուժում: Դրա համար անհրաժեշտ է օժանդակ միջոցներ ՝ մարմինը լավ վիճակում պահելու համար ՝ դադարեցնելով ընթացիկ փոփոխությունները:
Կանխարգելում և կանխատեսում
Մարսողական համակարգում ներգրավված օրգանների հիվանդությունների բուժման ընթացքում, ինչպես նաև ենթաստամոքսային գեղձի դիֆուզիոն տարածման փոփոխության ախտանիշների դեպքում, բժիշկները սահմանում են սննդակարգի համապատասխանությունը: Այսպիսով, հնարավոր է հեռացնել բեռը ստամոքս-աղիքային տրակտից, նվազեցնել ֆերմենտացումը, դրանով իսկ նպաստելով հիվանդի ընդհանուր բարեկեցությանը:
Կանխարգելումը նույնպես համապատասխան է որոշակի կանոնների: Դուք չեք կարող խմել ալկոհոլային խմիչքներ, ուտել տապակած, ապխտած, կծու կերակուրներ: Պետք է խմել ավելի շատ բուսական թեյեր: Ուտեստները պետք է լինեն առանձին:
Ենթաստամոքսային գեղձի ճարպակալում. Պատճառներ և բուժում

Ստերատոզը բավականին վտանգավոր հիվանդություն է, որը պայմանավորված է ենթաստամոքսային գեղձի վատթարացմամբ. Նորմալ բջիջները փոխարինվում են ճարպային բջիջներով:
Ենթաստամոքսային գեղձի ճարպակալման տարբեր պատճառներ կան, և, ընդհանուր առմամբ, հիվանդությունը երկար ժամանակ կարող է լինել ասիմպտոմատիկ:
Ինչ նշաններով սովորաբար ախտորոշվում է պաթոլոգիան և ինչ մեթոդներով է իրականացվում դրա բուժումը, մենք կփորձենք պարզել այն հետագա:
Ենթաստամոքսային գեղձի առաջացման պատճառները
Ենթաստամոքսային գեղձի ճարպակալումը տարբեր պատճառներ ունի, բայց հիմնական խնդիրը նյութափոխանակության խախտում է, որի ֆոնի վրա ներքին օրգանի բջիջները սկսում են մեռնել և փոխարինվում են ճարպերով: Ստերատոզի զարգացմանը կարող են նպաստել նաև այլ գործոններ.
- պանկրեատիտի տարբեր ձևեր,
- ալկոհոլիզմ
- լյարդի հեպատոզ,
- բորբոքային գործընթացները
- ժառանգական գործոնները
- ընդհանուր ճարպակալում:
Հիվանդության նշաններ
Ենթաստամոքսային գեղձի ախտանիշները հիվանդության սկզբնական փուլերում չեն երևում այն պատճառով, որ ճարպային աննորմալությունները տեղակայված են գեղձի տարբեր մասերում, ուստի դրանք ճնշում չեն գործադրում հարևան օրգանների վրա:
Երբեմն կա չոր բերան և մարմնի ընդհանուր թուլություն, անընդհատ սրտխառնոց, փսխում և լուծ: Hypիշտ hypochondrium- ում կան ցավեր, որոնք աստիճանաբար դառնում են գոտիներ: Որոշ դեպքերում հիվանդները սկսում են զգալիորեն նիհարել, և մաշկի վրա զգացվում է այրումը և քոր առաջացումը:
Ենթաստամոքսային գեղձի տարբեր աստիճաններ կան, և բուժումը կախված է դրանցից շատ առումներով: Դրանք որոշվում են ուլտրաձայնային հետազոտության գործընթացում.
- առաջին աստիճանում ճարպային հյուսվածքները լցնում են գեղձի ծավալի ծավալի մոտ մեկ երրորդը,
- երկրորդ աստիճանը `ընդհանուր զանգվածի մինչև 2/3,
- երրորդ - ճարպակալումը ծածկում է գեղձի բջիջների զանգվածի ավելի քան 2/3-ը:
Որպես կանոն, դրսևորման ախտանիշները գործնականում անկախ են աստիճանից:
Ինչ է լյարդի և ենթաստամոքսային գեղձի steatosis- ը:
Երկար տարիներ անհաջող բուժել պանկրեատիտը:
Ռուսաստանի Դաշնության գլխավոր գաստրոէնտերոլոգ. «Դուք կզարմացնեք, թե որքան հեշտ է ձերբազատվել ենթաստամոքսային գեղձից` պարզապես մաքրելով ենթաստամոքսային գեղձը տոքսիններից:
Ստերատոզը (լիպոմատոզ) հանդիսանում է օրգանիզմի սեփական բջիջների ատրոֆիա և դրանց փոխարինումը ճարպային հյուսվածքով: Գործընթացը անշրջելի է, տևում է տարիներ, օրգանը աստիճանաբար կորցնում է իր գործառույթները ՝ նորմալ գործող բջիջների մահվան պատճառով:
Եթե steatosis- ի տեսակի դիֆուզիոն փոփոխությունները հայտնաբերվել են ուլտրաձայնային հետազոտության միջոցով, գաստրոէնտերոլոգի հետ խորհրդակցելուց հետո անհրաժեշտ է անհապաղ դիմել բուժման սահմանված միջոցառումներին ՝ հյուսվածքների հետագա վնասվածքը կանխելու համար:
Խնդրի գերակշռության հետ կապված, տարբեր տերմիններ են օգտագործվում `նշելու պաթոլոգիական փոփոխությունները` լիպոմատոզ, ենթաստամոքսային գեղձի ճարպային այլասերում:
Ստերատոզի առաջացման ճշգրիտ պատճառները չեն հայտնաբերվել բժշկության կողմից, սակայն կապ է հաստատվել գոյություն ունեցող ճարպային կազմավորումների միջև դերմիսում (լիպոմաներ) և մոտակա օրգաններում: Նրանք հաճախ հայտնվում են լեղապարկի տարածքում: Կապված է ենթաստամոքսային գեղձի և լյարդի մեջ լիպոմաների և ստրատոզի զարգացման միջև:

Ստերատոզը կարող է համարվել որպես մարմնի պաշտպանիչ ռեակցիա ՝ արտաքին և ներքին անբարենպաստ ազդեցություններից, երբ մարմնի պաշտպանությունը սպառված է, և այն դադարում է պայքարել ենթաստամոքսային գեղձի պաթոլոգիական պրոցեսների դեմ ՝ նրանց պատասխանելով ստատոզով:
Fարպային ենթաստամոքսային գեղձի ինֆիլտրացիայի տեսքի հիմնական գործոններից մեկը.
- ուտելու խանգարումներ
- վատ սովորություններ (ծխելը, խմելը):
Ալկոհոլը բոլորի համար նույնը չի գործում. Ապացուցված է, որ ստեատեհեպատոզի կամ ենթաստամոքսային գեղձի ստատոնեկրոզի զարգացումը կախված չէ ալկոհոլի չափաբաժինից: Այն հայտնաբերվում է այն մարդկանց մոտ, ովքեր պարբերաբար խմում են մեծ քանակությամբ ալկոհոլ պարունակող ըմպելիքներ, բայց ոմանց համար անհրաժեշտ է ընդամենը մի քանի մսուր, որպեսզի սկսեն ենթաստամոքսային գեղձի հյուսվածքների այլասերվածության պաթոլոգիական գործընթացը:
Անպիտան սնունդը նաև հզոր ռիսկի գործոն է. Ոչ միայն մեծ քանակությամբ ճարպային սննդի կանոնավոր սպառումը և դրան հաջորդող ճարպակալումը առաջացնում են ենթաստամոքսային գեղձի և լյարդի լիպոմատոզի զարգացում: Խթանը կարող է լինել տապակած, ապխտած, չափազանց աղի սնունդ, կծու համեմունքներ:
Digestանկացած մարսողական օրգանում և հատկապես ենթաստամոքսային գեղձի հատվածում բորբոքումն առաջացնում է բջիջների դիստրոֆիկ փոփոխություն և դրանց մահ: Նրանց տեղում աճում է ճարպային հյուսվածքը:
Կործանարար ազդեցությունն իրականացվում է դեղերի որոշ խմբերի կողմից: Երբեմն մեկ դեղահատ կարող է հանգեցնել անդառնալի փոփոխությունների: Steatosis- ի ամենատարածված պատճառներն են `հակաբակտերիալ դեղամիջոցները, գլյուկոկորտիկոստերոիդները (GCS), ցիտոստատիկները, ցավազրկող դեղամիջոցները, չնայած, բացի դրանցից, դեռևս կան բազմաթիվ խմբերի դեղեր, որոնք ձգձգում են ենթաստամոքսային գեղձի նեկրոզը:
Ենթաստամոքսային գեղձի հյուսվածքը կարող է այլասերումվել վիրաբուժական միջամտությունների արդյունքում. Նույնիսկ այն դեպքերում, երբ վիրահատությունն իրականացվում է ոչ թե ենթաստամոքսային գեղձի վրա, այլ մոտակա օրգանների վրա, դա կարող է հանգեցնել գեղձի հյուսվածքների վերափոխմանը:
Պաթոլոգիայի ախտանիշները
Ստատատոզի հիմնական վտանգը պաթոլոգիայի սկզբնական փուլերում դրա դրսևորման վաղ նշանների բացակայությունն է: Երկար ժամանակահատվածում (մի քանի ամիս կամ տարի) ոչ մի բողոք կամ կլինիկական ախտանիշ չի կարող առաջանալ:
Թեթև անհանգստությունը հայտնվում է այն դեպքում, երբ ենթաստամոքսային գեղձի պարենխիզմն արդեն 25-30% է կազմված ճարպային բջիջներից: Եվ նույնիսկ այս փուլում պահպանված առողջ բջիջները փոխհատուցում են օրգանի բացակայող մասը, և ենթաստամոքսային գեղձի ֆունկցիան չի արժեզրկվում: Սա պաթոլոգիայի առաջին աստիճանն է:
Երբ օրգանական բջիջների դիստրոֆիան առաջընթաց է ապրում, վիճակը կարող է վատթարանալ: Պարենխիմայի վնասման երկրորդ աստիճանը համապատասխանում է ենթաստամոքսային գեղձի յուղի հյուսվածքի տարածման մակարդակին 30-ից 60% -ով: Երբ փոփոխված բջիջների մակարդակը մոտենում է 60% -ին, գործառույթները մասամբ խափանում են:
Բայց բնորոշ բողոքներով և դրսևորումներով լիակատար կլինիկական պատկերը տեղի է ունենում պաթոլոգիայի երրորդ աստիճանի ժամանակ, երբ լյարդի հյուսվածքի և ենթաստամոքսային գեղձի պարենխիզմի գրեթե բոլորը դիֆուզ կերպով փոխարինվում են լիպոցիտներով (ավելի քան 60%):
Առաջին պաթոլոգիական դրսևորումները հետևյալն են.
- լուծ
- որովայնի ցավ - տարբեր տեղայնացման և ինտենսիվության,
- փխրունություն, փչացող օդը,
- սրտխառնոց
- ալերգիկ է նախկինում սովորաբար ընկալվող սննդամթերքների նկատմամբ,
- ոչ դրդված թուլություն, հոգնածություն,
- նվազեցված անձեռնմխելիությունը, որը դրսևորվում է հաճախակի մրսածության հետևանքով,
- ախորժակի բացակայություն:
Տուժում են ոչ միայն մարսողական խանգարումներ ունեցող էկզոկրին ֆունկցիաները, այլև խթան. Կտրուկ կրճատվում է բետա բջիջների կողմից ինսուլինի Langerhans կղզու սինթեզը, ածխաջրերի նյութափոխանակության համար պատասխանատու հորմոնը:
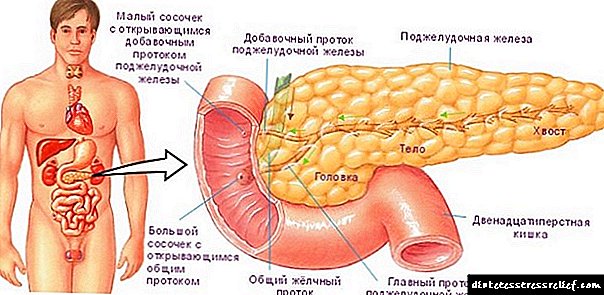
Ստերատոզի զարգացումը որոշվում է ենթաստամոքսային գեղձի անատոմիական կառուցվածքով և ֆունկցիոնալ արժեքով: Սա մարսողական համակարգի հիմնական օրգանն է, այն արտադրում է ֆերմենտներ, որոնք ներգրավվում են ճարպերի, սպիտակուցների, ածխաջրերի մարսողության մեջ ՝ որպես մարսողական հյութի մաս: Դա տեղի է ունենում ենթաստամոքսային գեղձի գեղձի հյուսվածքի հատուկ տարածքներում `acini: Նրանցից յուրաքանչյուրը բաղկացած է.
- ենթաստամոքսային գեղձի հյութը սինթեզող բջիջներից,
- անոթներից
- այն ծորակից, որի միջոցով սեկրեցումը արտանետվում է ավելի մեծ ջրանցքների, այնուհետև `ընդհանուր ծորան (վիրսունգներ):

Wirsung- ի ծորան անցնում է ամբողջ գեղձի միջով և միանում է լեղապարկի ծորան, ստեղծելով ամպուլ, որը Օդդիի սֆինկերտի շնորհիվ բացվում է փոքր աղիքի lumen:
Այսպիսով, ենթաստամոքսային գեղձը կապված է լեղապարկի, լյարդի, փոքր աղիքի հետ, անուղղակիորեն `ստամոքսի հետ: Գեղձի ցանկացած խախտում հանգեցնում է հարակից օրգաններում նյութափոխանակության փոփոխության և առաջացնում է.
- ճարպային հեպատոզ լյարդի հյուսվածքում,
- լեղապարկի վնասը, որի ընթացքում բորբոքում է զարգանում (քրոնիկ խոլեցիստիտ), և ձևավորվում են լեղու քարերի լճացում (խոլելիտիաս):
- պատերի հաստացումը և ընդհանուր ծորանի լուսավորության նեղացումը հանգեցնում են ենթաստամոքսային գեղձի սեկրեցիայի դրանում ճնշման բարձրացման, ֆերմենտների և ենթաստամոքսային գեղձի նեկրոզների վերադարձի,
- Լանկերհանի կղզիների մահը `կապված նեկրոզի զարգացման արդյունքում, հանգեցնում է ինսուլինի կտրուկ նվազմանը, գլիկեմիայի աճին և 1-ին տիպի շաքարախտի զարգացմանը:
Շաքարային դիաբետով ենթաստամոքսային գեղձի ենթաստամոքսային գեղձի ենթաստամոքսային գեղձի պանկրեատիտը նկարագրում է կղզիների այլընտրանքային ատրոֆիան և հալալինոզն իրենց փոխհատուցող հիպերտոֆիայով:
Steatosis- ի 2-րդ և 3-րդ փուլերում տեղի է ունենում ճարպային բջիջների զգալի աճ և խաթարում ենթաստամոքսային գեղձի աշխատանքը: Բայց նույնիսկ գեղձի որոշ մասերի չափավոր վնասվածքներով, պանկրեատիտի կլինիկական նկարի լրիվությունը կարող է հայտնվել հետագա նեկրոզով ավտոլիզացման (ինքնազարգացման) զարգացման և համախմբման տարածքների ձևավորման շնորհիվ `ֆիբրոզ, համակցված լիպոմատոզով:
- կապակցող հյուսվածքից ինֆիլտրացումների տարածումը, որը կարող է սեղմել ծորանները, արյան անոթները, մնացած գործող հյուսվածքը,
- օրգանների խտացում `դիֆուզիոն վնասվածքի պատճառով:
Ենթաստամոքսային գեղձի հյուսվածքում ճարպի կուտակումը կոչվում է ստեատոզ, կամ օրգանների ճարպերի այլասերում: Կարող եք հանդիպել նաև նման ախտորոշման ՝ ոչ ալկոհոլային ճարպային հիվանդություն: Այս պայմանը հաճախ ուղեկցում է գիրություն, տիպ 2 շաքարախտ և նյութափոխանակության համախտանիշ (ճարպակալման, ավելցուկային խոլեստերինի, արյան գլյուկոզի, հիպերտոնիայի համադրություն):
Դա պայմանավորված է նրանով, որ ենթաստամոքսային գեղձը առաջացնում է ֆերմենտ `ճարպի ճեղքման համար` լիպազա: Նա է, որ առաջին անգամ շփվում է փոքր աղիքի մեջ `լիպիդներ պարունակող մթերքների հետ: Իր օգնությամբ ճարպերը վերածվում են գլիցերինի և ճարպաթթուների:
 Ենթաստամոքսային գեղձի ստեատոզ
Ենթաստամոքսային գեղձի ստեատոզ
Եթե շատ ճարպ է գալիս սննդից, ապա արդյունքում ձևավորվում է մեծ քանակությամբ անվճար ճարպաթթուներ: Նրանց գործողությունների ներքո.
- կա հյուսվածքների բորբոքում, որին հաջորդում է դրա փոխարինումը ճարպով,
- ինսուլինի սեկրեցումը և դրա նկատմամբ զգայունությունը խանգարվում են, հայտնվում է ինսուլինի դիմադրությունը,
- գեղձի բջիջները չունեն էներգիա, նրանց գործունեությունը նվազում է, և ձևավորվում է ավելի ու ավելի քիչ անհրաժեշտ լիպազ:
Այլ կենսաբանորեն ակտիվ միացություններ, որոնք արտանետվում են ավելցուկային ճարպաթթվային հյուսվածքով `ինտերլեուկին 6, լեպտին, ադիպոնեկտին և ուռուցքային նեկրոզի գործոն, նույնպես մասնակցում են օրգանների վնասմանը:
Մարմնի վերականգնման դիետա

Արգելված միս, ձուկ, սնկով արգանակներ, խոզի միս, գառան, տապակած սնունդ, սագ, բադ, հրակայուն ճարպեր, ապխտած միս, պահածոյացված սնունդ, երշիկեղեն, թառափ, ստելլար թառափ, կատու, սաղմոնի խավիար, կարպ և այլն, թթու, մարինադներ, համեմունքներ, սնկով , ուժեղ թեյ, սուրճ, շոկոլադ, թթվասեր, թթվասեր, գազար, բողկ, շապիկ, շվեդ, հատիկներ, հում չմշակված բանջարեղեն, մրգեր, լոռամիրգ, խմորեղեն և խմորեղեն, շագանակագույն հաց, պաղպաղակ, գազավորված և ալկոհոլային խմիչքներ: Հիվանդները պետք է երկար ժամանակ հետևեն դիետիկ քրոնիկ պանկրեատիտի համար:
Էդ. պրոֆ. I.N. Բրոնովեց
«Դիետան ենթաստամոքսային գեղձի հիվանդությունների, սննդի համար» - հոդված Գաստրոէնտերոլոգիայի բաժնում
Հաճախ այս ախտորոշումը տրվում է այն հիվանդներին, ովքեր սուր կամ քրոնիկ պանկրեատիտ ունեն ՝ ալկոհոլային խմիչքների հաճախակի օգտագործման պատճառով: Overարպի ներթափանցման շատ դեպքեր կան ավելորդ քաշ ունեցող անձանց մոտ:
Միևնույն ժամանակ, ենթաստամոքսային գեղձը ինքնին չի զգալիորեն մեծանա չափի հետ, և դրա ուրվագիծը հարթ կլինի, խողովակները ՝ առանց փոփոխության: Նման պայմաններում ներթափանցումը զուգորդվում է նաև լյարդի հետ կապված խնդիրների հետ:
Ենթաստամոքսային գեղձի ճարպային ներթափանցումը, ինչպես լյարդը, նման գործընթացներում հայտնվում է պանկրեատիտի հիվանդներով.
- հիվանդության ոչ պատշաճ բուժմամբ,
- եթե հատուկ սննդակարգ չեք հետևում:
Ինֆիլտրացիայի նման մի պայման միշտ չէ, որ կարող է զարգանալ բորբոքման ֆոնի վրա: Բացի այդ, բորբոքային գործընթացը ամեն անգամ չի դառնում օրգանական հյուսվածքների այլասերման նախադրյալ: Որպես կանոն, մարդիկ տառապում են ճարպի փոփոխությունից.
- բնածին նախատրամադրվածությամբ
- ավելաքաշ
- տարեց հիվանդներ:
Հենց դրա համար է, որ մարդկանց այս կարգերը կլինեն բժշկի հսկողության տակ:
Եթե դիտարկենք պանկրեատիտը, ապա այն հաճախ դառնում է շաքարային դիաբետի և ենթաստամոքսային գեղձի բջիջների մահվան պատճառ: Այս օրգանը ազդում է լյարդի վրա և հանգեցնում է դրանում որոշակի փոփոխությունների, և հիվանդության առաջընթացը կարող է գնալ այնքանով, որ ենթաստամոքսային գեղձի հեռացումը պահանջվում է:
Կարևոր է հասկանալ, որ այս կենսական օրգանների ճարպակալումը լիովին անդառնալի գործընթաց է: Այդ իսկ պատճառով բժիշկը պետք է նման հիվանդին տանի իր սերտ հսկողության ներքո ՝ տարին երկու անգամ անցկացնելով իր զննում:
Բացի այդ, դիետան պետք է ներկա լինի հիվանդ մարդու կյանքում առանց ձախողման: Դա պատշաճ սնուցում է, որը դառնում է ճարպային մթերքների բացառման պատճառով ռեցիդիվը կանխելու բանալին:
- հոգնածություն,
- փոքր խոցերի հայտնվելը բերանի լորձաթաղանթում.
- չոր բերան:
Յուղոտ գեղձը կարող է ախտորոշվել միայն ուլտրաձայնային հետազոտությամբ:
Հիվանդությունը ջնջվում է և բնութագրվում է դանդաղ առաջընթացով: Հետագա փուլերում արդեն կան ճարպային ներթափանցման ավելի պարզ նշաններ.
- ձանձրալի գոտու ցավը, հատկապես ՝ աջ կողոսկրի տակ,
- սրտխառնոց
- լուծ
- գազի ավելցուկ ձևավորում,
- gagging.
Հատկապես լուրջ դեպքերում կարող են լինել.
- կորցնելով հիվանդի քաշը
- հեպատիտի զարգացում
- որովայնի ցավ
- մաշկը կարող է շատ քոր առաջանալ:
Բուժման կուրսն ավարտելուց հետո անհրաժեշտ է արյուն նվիրել կենսաքիմիայի և անցնել բոլոր որովայնի օրգանների ուլտրաձայնային հետազոտություն: Շնորհիվ այն բանի, որ այս հիվանդությունը նյութափոխանակության խանգարման հետևանք է, անհրաժեշտ է տարին երկու անգամ բուժման դասընթացներ անցկացնել:
- ալկոհոլային խմիչքներ
- քաղցր սնունդ և խմորեղեն,
- յուղոտ սնունդ
- կծու և աղի:
Ֆերմենտացված կաթնամթերքը լավ ազդեցություն է ունենում ենթաստամոքսային գեղձի վիճակի վրա:
Դիետան և դրա սկզբունքները պետք է կազմի ներկա բժիշկը անհատապես յուրաքանչյուր այդպիսի հիվանդի համար:
Առայժմ ոչ մի մեկնաբանություն չկա:
Դեղորայքային թերապիան անարդյունավետ է առանց սննդային փոփոխությունների: Lowածր կալորիականությամբ դիետայի անհրաժեշտությունից բացի, խորհուրդ է տրվում.
- մենյունից բացառեք ճարպային միսը, ծովախեցգետինները, պահածոյացված սնունդը, բոլոր երշիկեղենը, դելսի-միսը,
- ամբողջովին հրաժարվել ալկոհոլից ցանկացած ձևից, խմիչք ներկերով, համեմունքներով,
- ամեն օր հարկավոր է ուտել առնվազն 400 գ բանջարեղեն և 200 գ մրգեր, 30 գ ընկույզ կամ սերմեր (տապակած և առանց աղ)
- օգտագործեք առողջարար արտադրանքներ `դդում, գազար, ծովային շերեփ, ծիրան, ցուկկինի, ծաղկակաղամբ և բրոկկոլի, ջրի հացահատիկային ապրանքներ, վարունգի աղցաններ, կանաչի, թարմ կաթնաշոռ մինչև 5% յուղ, թթվասեր խմիչքներ,
- եփել եռացող ջրի մեջ, շոգեխաշած, ջեռոցում թխել, արգելվում է ճարպով տապակել և շոգեխաշել,
- Եփել բուսական առաջին դասընթացները
- նիհար միսը և խաշած ձուկը օրական 1-2 անգամ, յուրաքանչյուրը 100-150 գ, թույլատրվում է, խաշած բանջարեղենը հարմար է զարդարի համար, բորբոքային պրոցեսի բացակայության դեպքում, թարմ, բուսական յուղով աղցանի տեսքով:
Ավելորդ քաշով, ածխաջրերին կամ շաքարային դիաբետով անբավարար հանդուրժողականությունը, շաքարավազը, քաղցրավենիքը, ալյուրի արտադրանքները, քաղցր մրգերը, մեղրը, ամբողջովին բացառված են դիետայից: Եթե կա միաժամանակ զարկերակային գերճնշում, ապա սեղանի աղը սահմանափակվում է օրական 3-5 գով:
Ենթաստամոքսային գեղձի ստատոիզի համար դիետան բուժման հիմնական բաղադրիչն է: Սննդառությունը պետք է լինի ցածր կալորիականությամբ, պարունակի ֆիզիոլոգիական սպիտակուցային նորմ `ճարպերի և ածխաջրերի կտրուկ սահմանափակումով: Անհրաժեշտ է հաշվի առնել այն փաստը, որ սնունդը պետք է լինի կոտորակ - դուք պետք է ուտեք օրական 5-6 անգամ, բայց փոքր մասերում:
Դիետայի համաձայն, հիվանդը պետք է ուտի խաշած կամ գոլորշու սնունդ: Խստիվ արգելվում է տապակած, ճարպային, աղի, ապխտած, կծու օգտագործումը: Արգելվում է նաև թթվասեր և պահածոներ:
Դուք պետք է մոռանաք սուրճի և գազավորված ըմպելիքների մասին: Դուք կարող եք խմել թեթև թեյ պատրաստված սև կամ կանաչ թեյ: Ամենօրյա ցանկը պետք է պարունակի արտադրանքներ, որոնք արագացնում են ճարպերի ճեղքումը և հեռացումը: Դրանք ներառում են ցածր յուղայնությամբ ձուկ, խաշած տավարի և թռչնամիս, սոյա, թան, ցածր յուղայնությամբ կաթնաշոռ կամ ճարպ պարունակության փոքր տոկոսով (ոչ ավելի, քան 5%):
Արժե նախապատվություն տալ հացահատիկային և բուսական արտադրանքներով թեթև ապուրներին: Հացահատիկային կերակուր պատրաստելու համար ավելի լավ է օգտագործել բրինձը, հերկուկը և հնդկաձավարը: Բանջարեղենից կարող եք ուտել ՝ կարտոֆիլ, ցուկկինի, սմբուկ, դդում, բողկ, վարունգ, ծաղկակաղամբ, լոլիկ:
Հատուկ մշակված էներգահամակարգը պետք է միշտ դիտվի: Թերապևտիկ բուժական սննդակարգին խստորեն հետևելը կօգնի կանխել բարդությունները և հիվանդության առաջընթացը:
Ենթաստամոքսային գեղձը կարող է բուժվել ոչ սովորական մեթոդներով: Ավանդական բժշկության բաղադրատոմսերի օգտագործումը սահմանված արդյունավետ թերապիայի և դիետայի արդյունավետ լրացում է: Բուսական դեղամիջոցները ոչ միայն օգնում են վերացնել ախտանիշները, այլև օգնում են դադարեցնել ճարպային բջիջների աճը:
Նախնական փուլերում ենթաստամոքսային գեղձի ստատոոզը տանը կարելի է բուժել խոտաբույսերով: Որպես միջոց, դուք կարող եք օգտագործել ինֆուզիոն, որը պատրաստվել է անմահացության և երիցուկի ծաղիկների հիման վրա:
Ստրատոզի դեմ պայքարում հանրաճանաչ և օգտակար գործիք է հապալասի տերևի decoction: Դրա պատրաստման համար անհրաժեշտ է վերցնել 1 tbsp. լ թարմ թակած տերևներ կամ 1,5 tbsp. լ չորացրեք 250 մլ եռացրած ջուր և եփեք ցածր ջերմության վրա 10 րոպե: Արգանակը սառչելուց հետո քամեք: Վերցրեք օրական 2 անգամ ՝ 100 մլ:
Ենթաստամոքսային գեղձի հիվանդությունների դեպքում լայնորեն օգտագործվում է վարսակի decoction: Անհրաժեշտ է այն պատրաստել հետևյալ կերպ. 1 բաժակ հում հացահատիկ լցնել 1 լիտր ջրի մեջ և թողնել 8-9 ժամ: Այնուհետև կրակ դրեք, բերեք եռալ և եփ գալ մոտ 30 րոպե:
Արգանակի բեռնարկղը սրբիչով փաթեթավորեք և թող պատրաստեք այն 12 ժամվա ընթացքում: Այնուհետև քամեք արգանակը և ավելացրեք եռացրած ջուրը սկզբնական ծավալի վրա: Ստացված դեղամիջոցը առավոտյան խմեք դատարկ ստամոքսի վրա, յուրաքանչյուրը 150 մլ:
Կարևոր է հիշել, որ ստեատոզի կանխումը ավելի հեշտ է, քան բուժելը: Հետևաբար ավելի լավ է հետևել սննդակարգին և վարել առողջ ապրելակերպ:
Ինչու բուժել ենթաստամոքսային գեղձի ճարպակալումը:

Ենթաստամոքսային գեղձի հյուսվածքի ճարպային փոփոխությունները կարող են հանգեցնել նրա գործառույթների լիակատար խափանմանը `ինսուլինի, գլյուկագոնի և ենթաստամոքսային գեղձի հյութի արտադրությանը: Որքան վատ է կատարում ենթաստամոքսային գեղձի մեջ իր դերը, այնքան ավելի մեծ է բեռը մոտակա օրգանների և ամբողջ մարսողական համակարգի վրա:
Ենթաստամոքսային գեղձի ճարպակալումը սերտորեն կապված է ստամոքս-աղիքային տրակտի այլ օրգանների առողջական վիճակի հետ: Ենթաստամոքսային գեղձի լիպոդիստրոֆիայի զարգացումը մեծապես ազդում է զարգացած ճարպային լյարդի հեպատոզով, հետևաբար, այս հիվանդությունների բարդ բուժումը կլինի առավել արդյունավետ:
Դիետան, հրաժարվելով վատ սովորություններից և հետևելով բժշկի առաջարկություններին ՝ սա ենթաստամոքսային գեղձում ճարպային ավանդները նվազագույնի հասցնելու բանալին է:
Ենթաստամոքսային գեղձի ներթափանցում - բուժում
Յուղի ներթափանցումը և ճարպակալումը պետք է բուժվեն համակցված: Այս գործընթացը նախատեսում է հիվանդության բուժման չորս ոլորտ.
- ազատվելով պաթոլոգիայի նախադրյալներից,
- թմրամիջոցների բուժում,
- վիտամինային բարդույթների և դեղերի ընդունում `հիմնվելով ավանդական բժշկության բաղադրատոմսերի վրա,
- հատուկ դիետա և ֆիզիկական գործունեություն:
Յուրաքանչյուր դեպքում բուժումը կընտրվի անհատապես ՝ ըստ հիվանդության ընթացքի և դրա պատմության պատկերին: Որպես կանոն, վերականգնումը տևում է ավելի քան 2 ամիս ժամանակ:
Եթե ժամանակին միջոցներ չեք ձեռնարկում, նման պայմանը կարող է ի վերջո վերածվել ենթաստամոքսային գեղձի քաղցկեղի կամ ցիռոզի առաջացման: Օգնության հրատապ օգնությունը կօգնի հիվանդին ժամանակին ստանալ իրավասու բուժում, որն ուղղված է ինչպես ճարպակալման գործընթացին զսպելուն, այնպես էլ դրա պատճառները վերացնելուն:
Ենթաստամոքսային գեղձի ճարպակալման երեք փուլ կա.
- Երբ փոփոխությունները ազդում են օրգանական բջիջների մինչև 30% -ի վրա:
- 30-60% -ի սահմաններում ճարպային բջիջների առկայություն:
- Լիպոցիտների ավելի քան 60% -ը:
Attyարպային ենթաստամոքսային գեղձի ինֆիլտրացիան բուժվում է կամ պահպանողական կամ վիրաբուժական մեթոդներով, Եթե պարզվում է, որ ճարպային ներառումները փոքր են, ցրվում են ամբողջ ենթաստամոքսային գեղձի վրա և չեն սեղմում ծորանները, բժիշկը հիվանդին նշանակում է պահպանողական բուժում:
Դրա հիմնական բանը `որոշակի բուժական սննդակարգին պահպանումն է (աղյուսակ 55), որի օգնությամբ դուք կարող եք հեռացնել ավելցուկային ճարպը մարմնի բջիջներից, կանխել ջրատարների սեղմումը և կանխել հիվանդության հետագա առաջընթացը:
Դիետան ճարպակալման ենթաստամոքսային գեղձի համար ներառում է.
- սննդի մասնատում (օրական 5-6 անգամ),
- մեծ քանակությամբ հեղուկ (մինչև 3 լ),
- ուտելուց հետո ստելու արգելքը,
- Վերջին կերակուրը քնելուց 2 ժամ առաջ
- գոլորշու, խաշած պատրաստման մեթոդներ,
- տապակած, կծու, աղի, ապխտած ուտեստների, ալկոհոլի,
- քաղցրավենիքի և ալյուրի արտադրանքի օգտագործման կտրուկ անկում:
Սննդի հիմքը պետք է պարունակի հետևյալ մթերքները ՝ մսամթերքի, ձկների, հացահատիկային մթերքների, բանջարեղենի, խոտաբույսերի, ճարպազերծված կեֆիրի, թթվասերի, կաթնաշոռի և այլնի ցածր յուղայնությամբ սորտեր, և այլն:
Վիրաբուժական բուժումը խորհուրդ է տրվում, եթե ենթաստամոքսային գեղձը արդեն ունի ճարպային բջիջների կղզիներ (լիպոցիտների գաղութներ), որոնք հանգեցնում են ծորակների քամմանը, դրանով իսկ խաթարելով ենթաստամոքսային գեղձի հյութի բնական արտահոսքը (սեկրեցումը):
Շատ դեպքերում այս հիվանդությունը ուղղակիորեն կապված է մարդու կենսակերպի հետ, ավելի հազվադեպ դեպքերում այն ձևավորվում է այլ գեներացնող պատճառների ազդեցության տակ: Որպեսզի օրգաններն այդ անդառնալի աստիճանի ճարպակալման կանխարգելման ժամանակ, երբ վիրահատությունը կատարվում է, մարդը պետք է իմանա, հիշի և հետևի առողջ ապրելակերպի պարզ կանոններին:
Դրանք ներառում են ՝ առողջ սնունդ, շարժական ապրելակերպ, վատ սովորություններից հրաժարվելը: Հատկապես անհրաժեշտ է զգոն լինել շաքարային դիաբետով և պանկրեատիտով հիվանդների համար քրոնիկ ձևով: Նրանց խորհուրդ է տրվում պարբերաբար անցկացնել նախատեսված այցեր բժշկի `գաստրոէնտերոլոգ:
Հիմնական պայմանը քաշի կորուստն է: Դրա համար նախատեսված է ցածր կալորիականությամբ սնունդ (հաշվարկվածից պակաս 500 կկալ), ֆիզիկական ակտիվությունը `առնվազն 45 րոպե օրվա ընթացքում:Painավի և մարսողական խանգարումների բացակայության դեպքում թերապիան ուղղված է ածխաջրերի նյութափոխանակության նորմալացմանը (շաքարախտի, պրոյաբիաբետերի բուժում), ճարպերի (խոլեստերինի իջեցման միջոց) բարելավմանը, բարելավել լեղու արտահոսքը:
Ենթաստամոքսային գեղձի անբավարարության նշաններով (ցավ, փչում, անկայուն աթոռակ) և ծանր նյութափոխանակության խանգարումներով, դեղամիջոցները սահմանվում են.
- նվազեցնելով թթվայնությունը - Omez, Control,
- միկրոֆերներում լիպազա պարունակող ֆերմենտներ `Կրոն, Պանգրոլ, Էրմիտաժ,
- լիպիդների իջեցում (Crestor, Tricor) խոլեստերինի կայուն նվազում, լիպիդների հարաբերակցության նորմալացում,
- սորբենտներ - Enterosgel, Polysorb, Atoxil,
- պրոբիոտիկները միկրոֆլորան կարգավորելու համար - Linex, Hilak forte,
- բարձրացնել հյուսվածքների արձագանքը ինսուլինին - Metformin, Januvia,
- հակաօքսիդիչներ `վիտամին E, Berlition, Mexidol,
- hepatoprotectors բարելավելու լյարդի աշխատանքը - Essentiale, Hepabene, Citrarginine,
- antispasmodics ցավի համար - No-shpa, Riabal, Buskopan,
- անոթային գործակալներ - Mikardis, Prestarium:
Ծանր դեպքերում արյան մաքրման նստաշրջաններն իրականացվում են պլազմաֆերեզի, հեպարինի ներթափանցման և կարճատև գործող ինսուլինի միջոցով `լիպազի ակտիվությունը բարձրացնելու համար:
Դիետա թիվ 5. Այն նախատեսված է վերականգնման ժամանակահատվածում սուր հեպատիտով, քրոնիկ կայուն հեպատիտով, ռեմիզացիայի քրոնիկ ակտիվ հեպատիտով, լյարդի փոխհատուցված ցիռոզով, հեպատոզով, ցածր բորբոքային գործունեությամբ քրոնիկ խոլեցիստիտով, քրոնիկ պանկրեատիտով:
Դիետայի և էներգիայի արժեքի քիմիական կազմը `սպիտակուցներ` 90-100 գ, ճարպեր `90-100 գ (դրանց 1/3-ը` բանջարեղեն), ածխաջրեր `450 գ (ներառյալ պարզերը` 50 գ), սեղանի աղը `8-10 գ , ամենօրյա հեղուկի պարունակությունը 2-2,5 լիտր է (1,5 լիտր անվճար), էներգիայի արժեքը կազմում է մոտ 3000 կկալ:
Կոտորակի ուտելը (օրական 5 անգամ): Բոլոր ուտեստները եփում են խաշած կամ գոլորշու մեջ, ինչպես նաև թխում են ջեռոցում: Անհրաժեշտության դեպքում, եթե անհրաժեշտ է մեխանիկական խնայել, կարող եք օգտագործել այս դիետայի սրբված տարբերակը:
Դիետան ներառում է. Երեկվա ցորենի և տարեկանի հացը, կոտրիչները հացամթերքի ամենօրյա քանակից, թխվածքաբլիթներից, բուսական բանջարեղենից, հացահատիկային և կաթնային ապուրներից, նիհար միսները `խաշած կամ սուֆլեի տեսքով, դանակներով, գոլորշու կոտլետներով, խաշած հավով և նապաստակով, թարմ ցածր յուղայնությամբ խաշած ձուկ,
ոչ թթու կաթնաշոռ, սպիտակուցային ձվածեղներ, կաթ և թթվասեր խմիչքներ, մեղմ պանիրներ, հում և պյուրե բանջարեղեններ, հասած և քաղցր մրգեր և դրանցից ուտեստներ, մրգերի և հատապտղի հյութեր, կարագ և բուսական ճարպեր:
Դիետա թիվ 5 ա: Այն նշվում է քրոնիկ հեպատիտի և խոլեցիստիստիտի սուր և սրացման համար: Այս սննդակարգը մեխանիկորեն և քիմիապես խնայված է սպիտակուցի նորմալ պարունակությամբ (80-100 գ), ճարպերի որոշ սահմանափակումներով (70-80 գ) և ածխաջրեր (350-400 գ):
Սննդամթերքի և կերակրատեսակների հավաքածուն նույնն է, ինչ թիվ 5 սննդակարգում: Սուր հեպատիտով, հատիկները, բանջարեղենը և եթերայուղերով հարուստ խոտաբույսերը բացառվում են սննդակարգից: Կարևոր է վերահսկել ջրի աղի նյութափոխանակությունը և ամենօրյա դիուրեզը:
Դիետայում այն պետք է ներառի մրգերի և հատապտուղ հյութեր, մասուրի արգանակ, թույլ քաղցր թեյ մեղրով կամ ջեմով, կաթով թեյ և մրգահյութեր: Եթե կա հեղուկի պահպանում, ապա նատրիումի քլորիդի քանակը նվազեցվում է մինչև 4-5 գ և սահմանափակում է հեղուկի ընդունումը:
Խրոնիկ հեպատիտով `biliare սինդրոմով, պետք է ավելացվի նաև դիետիկ մանրաթել ՝ գործելով որպես խոլերետիկ (բանջարեղեն, մրգեր և դրանց հյութեր), բուսական յուղեր, կենդանիների հետ հարաբերակցությունը հասցնելով 50% -ի:
Լյարդի փոխհատուցված ցիռոզով բժշկական սնունդը կառուցվում է թիվ 5 դիետայի սկզբունքներով, և երբ լյարդի անբավարարության նշաններ են հայտնվում, դիետան փոփոխվում է: Դիսպեպտիկ խանգարումների աճի դեպքում առաջարկվում է թիվ 5 ա դիետան, և փորլուծությամբ ուղեկցվող փորլուծության հայտնվելով նրանք սահմանափակում են ճարպերը (մինչև 50 գ), բացառում կաթը, մեղրը և ջեմը:
Ընդհակառակը, փորկապության հակում ունենալով ՝ խորհուրդ են տալիս սալորաչիր, չորացրած ծիրան, թուզ, ներծծված ծիրան, ճակնդեղ, սալոր և այլն: Եթե կա սպիտակուցային նյութափոխանակության խանգարում կամ մարմնում ազոտական թափոնների կուտակում, դիետայում կտրուկ սահմանափակվում է սպիտակուցի քանակը:
լորձաթաղանթի և պյուրեով ապուրներ, պյուրեով շիլա, դոնդող, դոնդող: Բացի այդ, դիետան ներառում է կաթնաշոռով և մսով պյուրեով խաշած ձուկ և այլն, և հիվանդության սկսվելուց 5-7 օր հետո հիվանդին նշանակվում է թիվ 5 ա դիետա:
Կոլեիստիստեկտոմիա անցնող հիվանդների համար դիետիկ թերապիան կառուցված է լյարդի և լեղու ծորան համակարգի հիվանդությունների համար դիետիկ թերապիայի ընդհանուր սկզբունքներին համապատասխան: Չնայած այսպես կոչված postcholecystectomy համախտանիշի զարգացմանը հանգեցնող տարբեր պատճառներին, կլինիկական դրսևորման մեջ այն արտահայտվում է երկու հիմնական նշանով ՝ ցավ և դիսպեպսիա, որոնք պետք է հաշվի առնել, հիմնականում, թերապևտիկ միջոցառումներ որոշելու ժամանակ: Դիսեպեպտիկ և ցավային սինդրոմի ծանրությունը որոշում է դիետիկ թերապիայի բնույթը:
Սուր պանկրեատիտի մեջ թերապևտիկ սնունդը ուղղված է ենթաստամոքսային գեղձի առավելագույն մակարդակի բարձրացմանը, հիպերֆերեմենտեմիայի նվազեցմանը, գեղձի սեկրեցների գործառույթի իջեցմանը և խողովակաշարերում լճացման երևույթների կրճատմանը:
Այս դիետայի բաղադրությունը ներառում է ՝ կոտրիչ, տարբեր հացահատիկային լորձաթաղանթներ (բացառությամբ կորեկ), ապուրներ ջրի վրա կամ թույլ բուսական արգանակ, ուտեստներ մսից և ձկներից ցածր յուղայնությամբ սորտերից `սուֆլեի, ծնկի կամ գոլորշու կոտլետի տեսքով, մեկ կամ երկու փափուկ խաշած ձու կամ գոլորշու ձվածեղ,
կաթը ճաշատեսակներում, թարմ պատրաստված ոչ թթվախնաշոռով պանիր, չմշակված կարագ (ավելացված է պատրաստի ուտեստներին), կողային ուտեստները բանջարեղենից `պյուրե կարտոֆիլի և գոլորշու պուդինգների տեսքով, կողմնակի ուտեստները հացահատիկից, թխած խնձորից, չորացրած և թարմ մրգերից պյուրե կոմպոտներ, ժելե, քսիլիտոլ ժելե , սորբ, թույլ թեյ, հանքային ջրեր, մասուրի արգանակ:
Խրոնիկ պանկրեատիտի դեպքում առանց սրացման, սահմանվում է թիվ 5p դիետան (երկրորդ տարբերակը), որտեղ սպիտակուցի պարունակությունը կազմում է 110-120 գ, ճարպը `80 գ, ածխաջրերը` 300-350 գ (հիմնականում պարզ պատճառով: Շաքար, մեղր, ջեմ, քաղցրավենիք և այլն): .
Բուժում ժողովրդական միջոցներով
Այսպիսով, ցավի սուր նոպաներով, մածունից մինչև ստամոքսի հատվածը սեղմելը օգնում է թեթևացնել բորբոքումները, մարմնի առողջությունը բարելավելու համար ՝ խմել վարսակի ալյուր ժելե, ուտել հեղուկ հերկուլյոզայի շիլա, վերցնել վարդագույն ռոդիոլայի ինֆուզիոն, ասիպիի մի տապալում կամ դառը մորեխու և իրիսի decoction:
Խոտաբույսային պատրաստուկներն ու այլընտրանքային բժշկության սննդակարգը սննդակարգ ներմուծելիս հարկ է հիշել, որ բոլոր հիվանդությունների համար իդեալական պանիրա չկա, և յուրաքանչյուր դեպքում հիվանդությունը պետք է բուժվի խստորեն, ըստ անհատական սխեմայի, հիմնված մարմնի բնութագրերի վրա և խստորեն պահպանել բժշկական առաջարկությունները:
Բարդություններ, որոնք հիվանդությունը կարող է հանգեցնել
Fարպի այլասերումը բավականին վտանգավոր հիվանդություն է: Բարդ բուժման երկար բացակայությամբ, այս պաթոլոգիան հեշտությամբ կարող է հրահրել հետևյալ պաթոլոգիաների առաջացումը.
- Մոտակա օրգանների պատերին խոցերի առաջացումը:
- Արյան գլյուկոզի կտրուկ անկում:
- Փոքր քարերի ձևավորումը և շարժումը լեղապարկի ուղիների երկայնքով:
- Sepsis- ի զարգացումը:
- Հոգեբուժության խանգարումների տեսքը:
- Ենթաստամոքսային գեղձի մեջ աբսցեսների ձևավորում, որոնք կարող են վերածվել որովայնի խոռոչի:
- Մարմնի ներսում կիստաների ձևավորումը:
- Աղիքներում սնուցումը և քայքայումը:
- Ենթաստամոքսային գեղձում վարակի զարգացում,
- Ապահովում է լեղու ծորան,
- Աղիքային մեմբրանի ամբողջականության խախտում,
- Ստամոքսի պատերի վրա Ulceration,
- Արյան շաքարի կտրուկ անկում,
- Ենթաստամոքսային գեղձի կիստայի հայտնաբերում
- Ենթաստամոքսային գեղձի մեջ հայտնվում են աբսցեսներ, որոնք կարող են մտնել որովայնի խոռոչ,
- Sepsis- ի սկիզբը,
- Հոգեկան խանգարումներ
- Բիլլային պանկրեատիտ (փոքր և շատ փոքր քարերի շարժում ՝ լեղու ծորակների երկայնքով):
Քրոնիկ պանկրեատիտի դեպքում կարող է առաջանալ գեղձի ձևի փոփոխություն, ինչը կհանգեցնի նրան, որ այն կսկսի քամել duodenum- ը, ինչն էլ իր հերթին կբերի սննդի խաթարման: Այս դեպքում անհրաժեշտ է վիրաբուժական միջամտություն:
Բժիշկները առանձնացնում են վաղ idiopathic քրոնիկ պանկրեատիտը ՝ մինչև քառասուն տարեկան և ուշ (ոչ ալկոհոլային արևադարձային պանկրեատիտ) առանձին սյունակում: Այս տեսակի հիվանդությունների զարգացման մեջ առաջնային նշանակություն ունի սննդի մեջ սպիտակուցի և մագնեզիումի պակասը:
Ենթաստամոքսային գեղձի ճարպակալման բուժում
Բժիշկները սովորաբար օգտագործում են թերապևտիկ մեթոդներ կամ հիվանդների համար դիետա են նշանակում: Պատշաճ դիետան առանցքային դեր է խաղում ստեատոզի դեմ պայքարում, այնպես որ փորձեք հավատարիմ մնալ սննդի որոշակի սկզբունքներին:
Obարպակալմամբ, ենթաստամոքսային գեղձի դիետան միշտ բացառում է ճարպային մթերքների օգտագործումը: Գերազանց տարբերակ է, այսպես կոչված, դիետայի թիվ 5 աղյուսակը: Արգելվում են հետևյալ մթերքները.
- ճարպ ձուկ և միս,
- պահածոյացված սնունդ
- բարձր յուղայնությամբ կաթնամթերք,
- տապակած սնունդ
- հրուշակեղեն և ցանկացած քաղցրավենիք:
Հիվանդության բուժման ժամանակ անհրաժեշտ է ուտել փոքր բաժիններով և հաճախ (օրական մինչև հինգ կամ վեց անգամ): Նաև համոզվեք, որ հետևեք խմելու սովորական ռեժիմին ՝ օրական խմելով ավելի քան 2 լիտր ջուր: Disեռոցում ճաշատեսակները պետք է խաշած, գոլորշի, շոգեխաշած կամ թխել:
Թույլատրված մթերքները ներառում են ցածր յուղայնությամբ ձուկ և միս, չաղ յուղեր, շոգեխաշած բանջարեղեն, չմշակված մրգեր, բոլոր տեսակի ապուրներ և հացահատիկային ապրանքներ:
Ավելի լուրջ դեպքերում, քան ենթաստամոքսային գեղձի համար ճարպակալումը բուժելը, բժիշկները պետք է ասեն ձեզ: Նրանք սովորաբար սահմանում են դեղամիջոցներ, որոնք օգնում են մարսողական համակարգին.
- Տոնական, Պանկրեատին և Մեզիմ-ֆորտե - բոլորն էլ ստեղծվում են ֆերմենտների հիման վրա,
- Platifillin, No-shpa և այլ antispasmodic դեղեր,
- դեղամիջոցները `հորմոնալ մակարդակի նորմալացման, շաքարախտի բուժման և այլ համակցված հիվանդությունների վերացման համար:
Առաջադեմ իրավիճակներում անհրաժեշտ է դիմել ենթաստամոքսային գիրության բուժմանը վիրաբուժական մեթոդներով: Գործողությունները ուղղված են գեղձի մեջ ճարպային պաշարները հեռացնելուն, բայց հիմնականում դրանք տալիս են ժամանակավոր ազդեցություն, քանի որ ճարպային հյուսվածքները աստիճանաբար փոխարինվում են քոր առաջացմամբ: Լավագույն արդյունքը տրվում է ինտեգրված մոտեցմամբ `նկարագրված բոլոր մեթոդներով:
Զարգացման պատճառները
Կյանքի համար վտանգավոր հիվանդություն առաջացնող հիմնական գործոններից մեկը թերսնուցումն է և վատ սովորությունները (ալկոհոլ օգտագործելը, ծխելը): Շատ հաճախ ավելորդ քաշը ճարպային լիպոմատոզի պատճառ է հանդիսանում:
Նման հիվանդությունները, ինչպիսիք են շաքարային դիաբետը, պանկրեատիտը, խոլեցիստիտը, խոլելիտիասը կարող են հրահրել պաթոլոգիական գործընթաց: Հաճախ վիրաբուժական միջամտությունները, որոնք ուղղակիորեն կապված չեն ենթաստամոքսային գեղձի հետ, բայց իրականացվում են դրա անմիջական հարևանությամբ, կարող են հանգեցնել ստեատոզի զարգացման:
Պարզվել է նաև, որ որոշակի դեղամիջոցների երկարատև օգտագործումը կարող է առաջացնել օրգանների հյուսվածքների փոփոխություններ:
Լյարդի և ենթաստամոքսային գեղձի ճարպակալում
Շատ դեպքերում ենթաստամոքսային գեղձի ճարպակալումը ուղեկցվում է ճարպային լյարդով, քանի որ մարմինը փոխկապակցված համակարգ է, և ոչ մի գործընթաց չի կարող տեղի ունենալ այնտեղ:
Օրինակ, պանկրեատիտը հաճախ հրահրում է շաքարային դիաբետը, ինչը ենթաստամոքսային գեղձի այլասեռություն է առաջացնում, և դա, իր հերթին, ազդում է լյարդի վրա ՝ դրանում բերելով բնորոշ փոփոխություններ:
Պետք է հասկանալ, որ լյարդի և ենթաստամոքսային գեղձի ճարպակալումը անդառնալի գործընթաց է: Հետևաբար, մասնագետը հիվանդին հսկողության տակ է առնում և իրականացնում է իր հերթական զննումն ու բուժումը `տարեկան 2 անգամ:
Դիետան դառնում է հիվանդի կյանքի անբաժանելի մասը ռեցիդիվի կանխարգելման համար, քանի որ սննդի մեջ ճարպի բարձր մակարդակը, ցածր ֆիզիկական ակտիվությունը և թունավորումը հիվանդության զարգացման հիմնական սադրիչներն են:
Պանկրեատիտի գիրություն
Ենթաստամոքսային գեղձի ճարպակալումը ամենից հաճախ զարգանում է քրոնիկ կամ սուր պանկրեատիտ ունեցող հիվանդների մոտ `ավելաքաշի և ալկոհոլի չարաշահման պատճառով:
Ավելին, ուլտրաձայնային հետազոտության ժամանակ հիվանդության նույնականացումը շատ դժվար է, քանի որ օրգանը, որպես կանոն, փոքր-ինչ ընդլայնված է և ունի հարթ ուրվագիծ, իսկ ծորաները ունեն նորմալ պարամետրեր:
Բայց պրակտիկան ցույց է տալիս, որ ենթաստամոքսային գեղձի ճարպակալումը ամենից հաճախ զարգանում է պանկրեատիտ ունեցող հիվանդների մոտ, որոնց համար նախատեսված է ոչ պատշաճ բուժում և խախտում է դիետան:
Բայց, հարկ է նշել, որ ճարպակալումը միշտ չէ, որ պանկրեատիտի արդյունք է (և, հակառակը, պանկրեատիտը միշտ չէ, որ ճարպակալման արդյունք է): Այս պարագայում ավելի նշանակալի դեր է խաղում գենետիկ նախատրամադրվածությունը, ծեր տարիքը և ավելաքաշը: Բժիշկները պետք է ուշադրություն դարձնեն մարդկանց այս կատեգորիայի վրա և պարբերաբար անցկացնեն իրենց զննումները:
Fարպի ենթաստամոքսային գեղձի ախտանիշները
Ենթաստամոքսային գեղձի ճարպակալմամբ ՝ հիվանդությունը կարող է առաջանալ բավականին երկար ժամանակ ՝ առանց դրսևորումների: Այս ազդեցությունը պայմանավորված է նրանով, որ ճարպային հյուսվածքը գտնվում է մարմնի տարբեր վայրերում `փոքր տարածքներում:
Այսինքն, կիզակետերը չեն խախտում ենթաստամոքսային գեղձի ֆունկցիոնալությունը, որպես ամբողջություն, չեն սեղմում ծորան և պարենշիմա: Այս փուլում հնարավոր է արագ հոգնածություն, բերանի լորձաթաղանթի վրա փոքր խոցերի հայտնվելը և չոր բերանը: Յուղի ենթաստամոքսային գեղձը կարող է հայտնաբերվել պատահականորեն ուլտրաձայնային միջոցով:
Հիվանդը ինքը չի հայտնում առողջական բողոքների մասին: Հիվանդությունը մաշված է և դանդաղ առաջընթաց է ապրում: Հայտնվում են հետագա արտահայտված ախտանիշներ. Ձանձրալի գոտի ցավեր աջ հիպոքոնդրիումից, փխրունություն, սրտխառնոց, լուծ և փսխում:
Որոշ դեպքերում ախտանշաններն արտասանվում են. Հիվանդը նիհարում է, հեպատիտը դրսևորվում է, ուժեղ ցավը դրսևորվում է որովայնի շրջանում, մաշկը քոր առաջանում է:
Ենթաստամոքսային գեղձի ճարպակալման դիետա
Դիետան ենթաստամոքսային գեղձի բուժման և կանխարգելման էական հատկանիշ է: Դիետան կազմված է մթերքների նվազագույնի հասցնելու սկզբունքից, որը կարող է մեծացնել բորբոքումները և դանդաղեցնել մարսողությունը: Առաջին հերթին բացառվում են ալկոհոլը, ճարպային, կծու, աղի և քաղցր կերակուրները:
Հիվանդը պետք է ուտի հաճախ և փոքր բաժիններով: Ծայրահեղ կերակուրը պետք է իրականացվի քնելուց 2 ժամ առաջ: Հիվանդը պետք է հասկանա, որ ուտելուց հետո նա երբեք չպետք է քնելու: Ենթաստամոքսային գեղձի ճարպակալման համար դիետան ներառում է շատ ջուր `օրական առնվազն 3 լիտր հեղուկ:
Ավելի լավ է օգտագործել հանքային մագնեզիում-սուլֆատ ջուր, ջրհորից կամ աղբյուրից ջուր: Խորհուրդ է տրվում նաև wormwood, վարդի հիփ, կալենդուլա և անմահացում: Նշվում է, որ ցածր յուղայնությամբ կաթնամթերքը դրական ազդեցություն է ունենում:
Ամեն դեպքում, դիետան կազմվում է բժշկի կողմից `յուրաքանչյուր հիվանդի համար անհատական:
Հետաքրքիր նյութեր այս թեմայի վերաբերյալ:
Դժբախտաբար, ենթաստամոքսային գեղձի ուռուցքների ուշ հայտնաբերման հետ կապված ընթացիկ բժշկական վիճակագրությունը զգալիորեն աճում է: Տոկոսով:
Ոչ մի հիվանդություն չի անցնում առանց հետքի մարմնին: Իհարկե, ժամանակին հայտնաբերելը և համապատասխան բուժումը ամենից հաճախ օգնում են:
Իր գործունեության ընթացքում ենթաստամոքսային գեղձը գաղտնիք է տալիս հատուկ ֆերմենտներ, որոնք նպաստում են սննդի անխափան մարսմանը: Այնուամենայնիվ, կան որոշակի: