Դիաբետի ախտանիշները

Դիաբետիկ ամիոտրոֆիան մկանների թուլություն է, որը հանգեցնում է ողնաշարի լարի նյարդային վերջավորությունների վնասմանը: Այս դեպքում հիվանդը սկսում է կտրուկ ցավեր ոտքերում, որոնք չեն հանվում սովորական ցավազրկող միջոցներով, մեկ վերջույթն իջնում է ծավալով: Բժիշկների համար ճիշտ ախտորոշում կատարելը կարող է դժվար լինել, քանի որ պաթոլոգիան տեղի է ունենում շաքարային դիաբետով հիվանդների միայն 1% -ի դեպքում, և դրա ախտանիշները նման են այտուցի, օստեոխոնդրոզի և այլոց:
Կարդացեք այս հոդվածը
Բժշկական փորձագիտական հոդվածներ
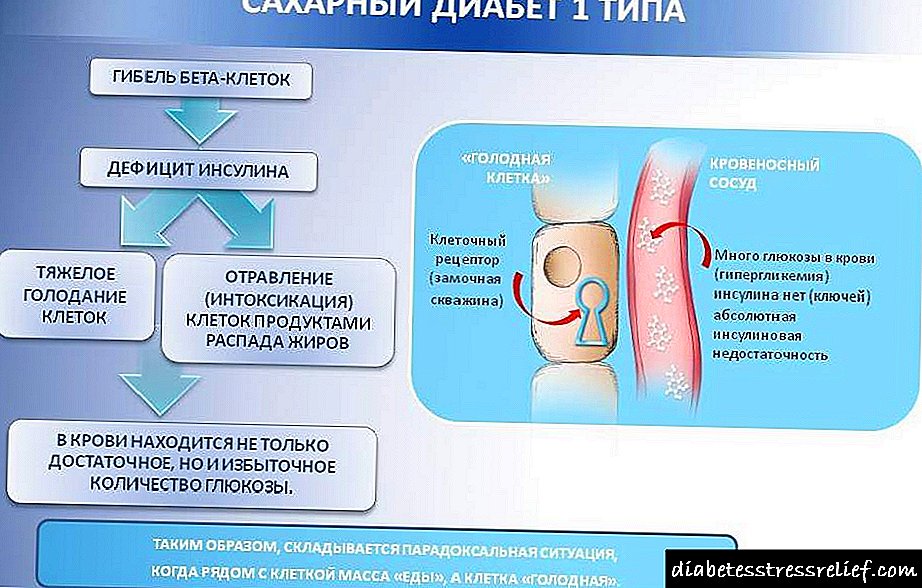
Դիաբետի ախտանիշները հայտնվում են երկու եղանակով: Դա պայմանավորված է ինսուլինի սուր կամ քրոնիկ անբավարարությամբ, որն էլ իր հերթին կարող է լինել բացարձակ կամ հարաբերական: Սուր ինսուլինի անբավարարությունը առաջացնում է ածխաջրերի և նյութափոխանակության այլ տեսակների ապամոնտաժման վիճակ, որն ուղեկցվում է կլինիկական նշանակալի հիպերգլիկեմիայի, գլյուկոզուրիայի, պոլիուրիայի, պոլիդիպսիայով, հիպերֆագիայի, ketoacidosis- ի պատճառով քաշի կորուստ, մինչև դիաբետիկ կոմա: Ինսուլինի քրոնիկ անբավարարությունը ենթածրագրված և պարբերաբար փոխհատուցվող շաքարախտի առկայության դեպքում ուղեկցվում է կլինիկական դրսևորումներով, որոնք բնութագրվում են որպես «ուշ դիաբետիկ սինդրոմ» (դիաբետիկ ռետինո-, նեյրո- և նեպրոպաթիա), որոնք հիմնված են դիաբետիկ միկրոհիոպաթիայի և նյութափոխանակության խանգարումների վրա, որոնք բնորոշ են հիվանդության քրոնիկ ընթացքին: .
Ինսուլինի սուր անբավարարության կլինիկական դրսևորումների զարգացման մեխանիզմը ներառում է ածխաջրերի, սպիտակուցների և ճարպերի նյութափոխանակության խանգարումներ, որոնք առաջացնում են հիպերգլիկեմիա, հիպերամինոզիդեմիա, հիպերլիպիդեմիա և ketoacidosis: Ինսուլինի անբավարարությունը խթանում է գլյուկոնեոգենեզը և գլիկոգենոլիզը, ինչպես նաև խանգարում է լյարդի գլիկոգենեզին: Սննդային ածխաջրերը (գլյուկոզա), ավելի փոքր չափով, քան առողջները, նյութափոխանակվում են լյարդի և ինսուլին կախված հյուսվածքների մեջ: Գլյուկագոնի կողմից գլյուկոգենեզի խթանումը (ինսուլինի պակասությամբ) հանգեցնում է ամինաթթուների (ալանինի) օգտագործմանը լյարդի մեջ գլյուկոզի սինթեզի համար: Ամինաթթուների աղբյուրը հյուսվածքի սպիտակուցն է, որն անցնում է ուժեղ քայքայման: Քանի որ ամինաթթու ալանինը օգտագործվում է գլյուկոնեոգենեզի գործընթացում, արյան մեջ ճյուղավորված ամինաթթուների պարունակությունը (վալին, լեչին, isoleucine) պարունակությունը մեծանում է, որի օգտագործումը մկանային հյուսվածքով `սպիտակուցային սինթեզի համար: Այսպիսով, հիվանդները զարգացնում են հիպերգլիկեմիա և ամինոցիդեմիա: Հյուսվածքային սպիտակուցի և ամինաթթուների ավելացված սպառումը ուղեկցվում է ազոտի բացասական հավասարակշռությամբ և հիվանդների մոտ քաշը կորցնելու պատճառներից մեկն է, իսկ էական հիպերգլիկեմիան առաջանում է գլյուկոզուրիայի և պոլիուրիայի (օսմոտիկ դիուրիզմի արդյունքում) պատճառով: Մեզում հեղուկի կորուստը, որը կարող է հասնել 3-6 լ / օր, առաջացնում է ներբջջային ջրազրկում և պոլիդիպսիա: Ներտրամանոթային արյան ծավալի նվազումով արյան ճնշումը նվազում է, և աճում է հեմատոկրիտը: Ինսուլինի անբավարարության պայմաններում մկանային հյուսվածքի հիմնական էներգետիկ սուբստրադներն ազատ ճարպաթթուներն են, որոնք ձևավորվում են ճարպային հյուսվածքում `լիպոլիզի ավելացման արդյունքում` տրիգլիցերիդների հիդրոլիզացում (TG): Հորմոնալ զգայուն լիպազի ակտիվացման արդյունքում դրա խթանումը հանգեցնում է FFA- ի և գլիցերինի ավելցուկ պարունակության արյան մեջ և լյարդի մեջ: Նախկինում, օքսիդացված է լյարդի մեջ, ծառայում են որպես ketone մարմինների աղբյուր (բետա-հիդրօքսիբուտիր և ացետասերական թթուներ, ացետոն), որոնք կուտակվում են արյան մեջ (մասնակիորեն օգտագործվում են կենտրոնական նյարդային համակարգի մկանների և բջիջների կողմից) ՝ նպաստելով ketoacidosis- ի, pH- ի և հյուսվածքների հիպոքսիային:Մասամբ FFA- ները լյարդում օգտագործվում են TG- ների սինթեզի համար, որոնք առաջացնում են ճարպային լյարդի ներթափանցում, ինչպես նաև մտնում են արյան մեջ, ինչը բացատրում է հիվանդների մոտ հաճախ նկատվող հիպերգլիցերիդեմիան և FFA- ի աճը (հիպերլիպիդեմիա):
Կետոասիդոզի առաջընթացն ու աճը մեծացնում են հյուսվածքների ջրազրկումը, հիպովոլեմիան, արյան համակենտրոնացումը `տարածված ինտերվասկուլյարային կոագուլյացիայի համախտանիշի զարգացման միտումով, արյան անբավարար մատակարարում, հիպոքսիա և ուղեղային ծառի կեղեվ edema և դիաբետիկ կոմայի զարգացում: Երիկամային արյան հոսքի կտրուկ նվազումը կարող է առաջացնել երիկամային տուբուլների նեկրոզներ և անդառնալի անուրիա:
Դիաբետի ընթացքի առանձնահատկությունները, ինչպես նաև դրա կլինիկական դրսևորումները մեծապես կախված են դրա տեսակից:
I տիպի շաքարախտը, որպես կանոն, դրսևորվում է ծանր կլինիկական ախտանիշներով ՝ արտացոլելով մարմնում ինսուլինի բնորոշ անբավարարությունը: Հիվանդության սկիզբը բնութագրվում է զգալի նյութափոխանակության խանգարումներով, որոնք առաջացնում են շաքարային դիաբետի փոխհատուցման կլինիկական դրսևորումներ (պոլիդիպսիա, պոլիուրիա, քաշի կորուստ, քետոասիդոզ), որոնք զարգանում են մի քանի ամիս կամ օրեր անց: Հաճախ հիվանդությունն առաջին հերթին դրսևորվում է դիաբետիկ կոմայի կամ ուժեղ acidosis- ի միջոցով: Թերապևտիկ միջոցառումներ իրականացնելուց հետո, ներառյալ դեպքերի գերակշիռ մասում, ինսուլինային թերապիան և շաքարախտը փոխհատուցելը, նկատվում է հիվանդության ընթացքի բարելավում: Այսպիսով, հիվանդների մոտ, նույնիսկ դիաբետիկ կոմա ունենալուց հետո, ինսուլինի ամենօրյա անհրաժեշտությունը աստիճանաբար նվազում է, երբեմն նույնիսկ մինչև այն ամբողջովին չեղյալ հայտարարելու: Գլյուկոզի հանդուրժողականության աճը, ինչը հանգեցնում է ինսուլինային թերապիան դադարեցնելու հնարավորության, հիվանդության սկզբնական ժամանակահատվածի համար բնորոշ արտասանված նյութափոխանակության խանգարումները վերացնելուց հետո, նկատվում է շատ հիվանդների մոտ: Գրականությունը նկարագրում է նման հիվանդների ժամանակավոր վերականգնման բավականին հաճախակի դեպքերը: Այնուամենայնիվ, մի քանի ամիս անց և երբեմն 2-3 տարի անց հիվանդությունը կրկնվեց (հատկապես վիրուսային վարակի ֆոնի վրա), և ինսուլինային թերապիան անհրաժեշտ եղավ ամբողջ կյանքի ընթացքում: Այս օրինակը վաղուց է նկատվում արտասահմանյան գրականության մեջ, որը կոչվում է «դիաբետիկների մեղրամիս», երբ կա հիվանդության թողության և ինսուլինային թերապիայի անհրաժեշտության բացակայություն: Դրա տևողությունը կախված է երկու գործոնից `ենթաստամոքսային գեղձի բետա բջիջների վնասվածքի աստիճանը և վերածնվելու ունակությունը: Կախված այս գործոններից մեկի գերակշռությունից ՝ հիվանդությունը կարող է անմիջապես ենթադրել կլինիկական շաքարախտի բնույթը, կամ տեղի է ունենում թողության: Ռեմիզացիայի տևողության վրա լրացուցիչ ազդեցություն են ունենում այնպիսի արտաքին գործոններ, ինչպիսիք են զուգահեռ վիրուսային վարակների հաճախությունը և ծանրությունը: Մենք նկատել ենք հիվանդներ, որոնցում ռեմիզացիայի տևողությունը հասել է 2-3 տարի վիրուսային և միջգերական վարակների բացակայության ֆոնին: Ավելին, ոչ միայն գլիկեմիկ պրոֆիլը, այլև գլյուկոզի հանդուրժողականության թեստի (GTT) ցուցանիշները հիվանդների մոտ չեն ներկայացնում շեղումներ նորմայից: Հարկ է նշել, որ մի շարք աշխատություններում շաքարախտի ինքնաբուխ հեռացման դեպքերը դիտարկվել են որպես սուլֆա դեղերի կամ բիգուանիդների իջեցման սուլֆա դեղամիջոցների բուժական ազդեցության արդյունք, մինչդեռ այլ հեղինակներ այդ ազդեցությունը վերագրում էին դիետիկ թերապիայի:
Համառ կլինիկական շաքարախտի առաջացումից հետո հիվանդությունը բնութագրվում է ինսուլինի փոքր կարիքով, որն աճում է 1-2 տարի և մնում է կայուն: Ապագայում կլինիկական ընթացքը կախված է ինսուլինի մնացորդային սեկրեցումից, որը կարող է էապես տարբեր լինել C-պեպտիդի ենթաօրորմալ արժեքների սահմաններում: Էնդոգեն ինսուլինի շատ ցածր մնացորդային սեկրեցմամբ շաքարային դիաբետի տեսանելի ընթացք է նկատվում հիպոգլիկեմիայի և ketoacidosis- ի հակումով, որը վարվում է ինսուլինին տրվող նյութափոխանակության գործընթացների մեծ կախվածության, վարվող բնույթի, սննդի բնույթի, սթրեսային և այլ իրավիճակների նկատմամբ:Ինսուլինի ավելի բարձր մնացորդային սեկրեցումը ապահովում է շաքարախտի ավելի կայուն ընթացք և էկզոգեն ինսուլինի ավելի ցածր կարիք (ինսուլինի դիմադրության բացակայության դեպքում):
Երբեմն I տիպի շաքարախտը զուգորդվում է աուտոիմուն էնդոկրին և ոչ էնդոկրին հիվանդություններով, ինչը աուտոիմուն պոլիէնդոկրին համախտանիշի դրսևորումներից է: Քանի որ աուտոիմունային պոլիենոկրին համախտանիշը կարող է ներառել վնասվածք արգանդի կեղեվին, արյան ճնշման անկմամբ, անհրաժեշտ է հստակեցնել դրանց ֆունկցիոնալ վիճակը, որպեսզի ձեռնարկվեն համապատասխան միջոցներ:
Քանի որ հիվանդության տևողությունը մեծանում է (10-20 տարի անց), ուշ դիաբետիկ սինդրոմի կլինիկական դրսևորումները հայտնվում են ռետինո- և նեֆրոպաթիայի ձևով, որոնք ավելի դանդաղ են ընթանում շաքարախտի լավ փոխհատուցմամբ: Մահվան հիմնական պատճառը երիկամային անբավարարությունն է և, ավելի հազվադեպ, աթերոսկլերոզի բարդությունները:
Խստության առումով I տիպի շաքարախտը բաժանված է չափավոր և ծանր ձևերի: Չափավոր խստությունը բնութագրվում է ինսուլինի փոխարինող թերապիայի անհրաժեշտությամբ (չնայած դոզան) `բարդացված շաքարային դիաբետով կամ I, II փուլերի, I փուլի նեֆրոպաթիայի, I փուլային նեպրոպաթիայի, ծայրամասային նյարդաբանության առկայությամբ` առանց ուժեղ ցավի և տրոֆիկ խոցերի ռետինոպաթիայի առկայության: Խիստ աստիճանի ՝ ինսուլինի անբավարարությամբ շաքարախտը ՝ II և III փուլերի ռետինոպաթիայի կամ II և III փուլերի նեֆրոպաթիայի հետ միասին, ծայրամասային նյարդաբուծությունը ուժեղ ցավով կամ արհեստական խոցերով, նեյրոդիստրոֆիկ կուրությամբ, դժվար է բուժել, էնցեֆալոպաթիան, ինքնավար նեվրոպաթիայի, լանջի ծանր դրսևորումները: կոմա, հիվանդության դյուրին ընթացք: Միկրոանգիոպաթիայի նշված դրսևորումների առկայության դեպքում ինսուլինի անհրաժեշտությունը և գլիցեմիայի մակարդակը հաշվի չեն առնվում:
II տիպի շաքարային դիաբետի կլինիկական ընթացքը (ոչ ինսուլինից կախված) բնութագրվում է նրա աստիճանական սկզբնաղբյուրով, առանց փոխհատուցման նշանների: Հիվանդները հաճախ դիմում են մաշկաբանին, գինեկոլոգին, նյարդահոգեբանին սնկային հիվանդությունների, ֆուրունկուլոզի, էպիդերմոֆիտոզի, հեշտոցում քոր առաջացման, ոտքերի ցավերի, պարոդոնտալ հիվանդության և տեսողության խանգարման մասին: Նման հիվանդներին հետազոտելիս հայտնաբերվում է շաքարախտ: Հաճախ առաջին անգամ շաքարախտի ախտորոշումը կատարվում է սրտամկանի ինֆարկտի կամ ինսուլտի ժամանակ: Երբեմն հիվանդությունը դեբյուտ է առաջացնում հիպերոսմոլային կոմայի մեջ: Հիվանդության մեծ մասի առաջացման պատճառով, որն անթույլատրելի է հիվանդների մեծ մասում, դրա տևողության որոշումը շատ դժվար է: Սա, թերևս, բացատրում է ռետինոպաթիայի կամ դրա հայտնաբերման կլինիկական նշանների համեմատաբար արագ (5-8 տարի) սկիզբը նույնիսկ շաքարախտի նախնական ախտորոշման ժամանակ: II տիպի շաքարախտի ընթացքը կայուն է, առանց ketoacidosis- ի և հիպոգլիկեմիկ պայմանների հակում ունենալու համար `միայն դիետա օգտագործելու ֆոնին կամ շաքարային իջեցնող բերանային դեղամիջոցների հետ միասին: Քանի որ այս տիպի շաքարախտը սովորաբար զարգանում է 40 տարեկանից բարձր հիվանդների մոտ, նկատվում է նրա հաճախակի համադրություն աթերոսկլերոզի հետ, ինչը հիպերինսուլինեմիայի և հիպերտոնիկության տեսքով ռիսկի գործոնների առկայության պատճառով արագ առաջընթացի միտում ունի: Աթերոսկլերոզի բարդությունները ամենից հաճախ մահվան պատճառ են հանդիսանում շաքարային դիաբետով հիվանդների այս կատեգորիայում: Դիաբետիկ նեպրոպաթիան զարգանում է շատ ավելի հաճախ, քան I տիպի շաքարախտով հիվանդների մոտ:
II տիպի շաքարային դիաբետ ըստ ծանրության բաժանվում է 3 ձևի ՝ մեղմ, չափավոր և ծանր: Մեղմ ձևը բնութագրվում է շաքարախտով դիետան փոխհատուցելու ունակությամբ: Հավանաբար դրա համադրությունը I բեմի ռետինոպաթիայի, I փուլի նեպրոպաթիայի, անցողիկ նյարդաբանության հետ: Չափավոր շաքարախտի համար բնորոշ է շաքարային իջեցնող բերանային դեղամիջոցներով հիվանդության փոխհատուցումը:Թերևս համադրություն I և II փուլերի ռետինոպաթիայի հետ, I փուլի նեպրոպաթիա, անցողիկ նյարդաբանություն: Ծանր դեպքերում հիվանդության փոխհատուցումը ձեռք է բերվում շաքարային իջեցնող դեղերով կամ ինսուլինի պարբերաբար կիրառմամբ: Այս փուլում նշվում են III կարգի ռետինոպաթիաները, II և III փուլային նեպրոպաթիան, ծայրամասային կամ ինքնավար նեվրոպաթիայի ծանր դրսևորումները, էնցեֆալոպաթիան: Երբեմն շաքարախտի ծանր ձևը ախտորոշվում է դիետայի միջոցով փոխհատուցվող հիվանդների մոտ ՝ միկրոհանգիոպաթիայի և նյարդաբանության վերը նշված դրսևորումների առկայությամբ:
Դիաբետիկ նյարդաբանությունը շաքարային դիաբետի բնորոշ կլինիկական դրսևորում է, որը նկատվում է հիվանդների 12-70% -ի մոտ: Հաճախորդների շրջանում դրա հաճախությունը զգալիորեն մեծանում է շաքարային դիաբետի գոյությունից 5 տարի կամ ավելի հետո, անկախ դրա տեսակից: Այնուամենայնիվ, նեվրոպաթիայի հարաբերակցությունը շաքարախտի տևողության հետ բացարձակ չէ, հետևաբար կարծիք կա, որ շաքարային դիաբետի փոխհատուցման բնույթը ավելի շատ ազդված է նեվրոպաթիայի հաճախականությունից ՝ անկախ դրա ծանրությունից և տևողությունից: Դիաբետիկ նեվրոպաթիայի տարածվածության վերաբերյալ գրականության մեջ հստակ տվյալների բացակայությունը հիմնականում կապված է նրա ենթակլինիկական դրսևորումների մասին անբավարար տեղեկատվության հետ: Դիաբետիկ նյարդաբանությունը ներառում է մի շարք կլինիկական սինդրոմներ `ռադիկուլոպաթիա, մոնոնեվրոպաթիա, պոլիեվրոպաթիա, ամիոտրոֆիա, ինքնավար (ինքնավար) նյարդաբանություն և էնցեֆալոպաթիա:
Radiculopathy- ը սոմատիկ ծայրամասային նեվրոպաթիայի բավականին հազվագյուտ ձև է, որը բնութագրվում է նույն կրակոցների շրջանում կրակոցների սուր ցավերով: Այս պաթոլոգիան հիմնված է ողնաշարի հետևի արմատներում և սյուններում առանցքային մխոցների առանցքազերծման վրա, ինչը ուղեկցվում է մկանների խորը զգայունության խախտմամբ, ջիլային ռեֆլեքսների անհետացումով, ատաքսիայով և Ռոմբերգի դիրքում անկայունությամբ: Որոշ դեպքերում ռադիկուլոպաթիայի կլինիկական պատկերը կարող է համակցվել անհավասար աշակերտների հետ ՝ համարվելով դիաբետիկ կեղծանուններ: Դիաբետիկ ռադիկուլոպաթիան պետք է տարբերակվի օստեոխոնդրոզից և ողնաշարի դեֆորմացնող սպոնդիլոզից:
Mononeuropathy- ը անհատական ծայրամասային նյարդերի, ներառյալ գանգուղեղային նյարդերի վնասման արդյունք է: Հատկապես բնորոշ են ինքնաբուխ ցավեր, պերեզ, զգայունության խանգարումներ, տենդային ռեֆլեքսների նվազում և կորուստ: Պաթոլոգիական գործընթացը կարող է վնասել III, V, VI-VIII զույգ գանգուղեղային նյարդերի նյարդային կոճղերը: Զգալիորեն ավելի հաճախ, քան մյուսները, տառապում են III և VI զույգերը. Շաքարային դիաբետով հիվանդների մոտ 1% -ը ունենում է արտաբջջային մկանային կաթված, ինչը զուգորդվում է գլխի վերին մասում ցավի, դիպլոմիայի և պտտոզի հետ: Եռանկյունի նյարդի (V զույգ) պարտությունը դրսևորվում է դեմքի մեկ կեսի ուժեղ ցավի բորբոքումներով: Դեմքի նյարդի պաթոլոգիան (VII զույգ) բնութագրվում է դեմքի մկանների միակողմանի պարեզով, իսկ VIII զույգը `լսողության կորուստ: Mononeuropathy- ը հայտնաբերվում է ինչպես երկարատև շաքարախտի, այնպես էլ գլյուկոզի հանդուրժողականության ֆոնին:
Պոլինեվրոպաթիան սոմատիկ ծայրամասային դիաբետիկ նեյրոոպաթիայի ամենատարածված ձևն է, որը բնութագրվում է հեռավոր, սիմետրիկ և հիմնականում զգայուն խանգարումներով: Վերջիններս նկատվում են «գուլպաների և ձեռնոցների համախտանիշի» տեսքով, և շատ ավելի վաղ և ավելի ծանր է այս պաթոլոգիան հայտնվում ոտքերի վրա: Թրթռիչ, նրբանկատ, ցավի և ջերմաստիճանի զգայունության բնութագրական անկում, Աքիլլեսի և ծնկների ռեֆլեքսների նվազում և կորուստ: Վերին ծայրամասերի պարտությունը պակաս տարածված է և կապված է շաքարախտի տևողության հետ: Պարեստեզիայի և ինտենսիվ գիշերային ցավի տեսքով սուբյեկտիվ սենսացիաները կարող են նախորդել նյարդաբանական խանգարումների օբյեկտիվ նշանների առաջացմանը:Գիշերային շրջանում սրված և ուժեղ ցավը և հիպերալգենիան առաջացնում են անքնություն, ընկճվածություն, ախորժակի կորուստ, իսկ ծանր դեպքերում ՝ մարմնի քաշի զգալի նվազում: 1974-ին Մ.Էլենբերգը նկարագրեց «դիաբետիկ պոլիեվրոպաթիկ քեչեքսիա»: Այս համախտանիշը զարգանում է հիմնականում տարեց տղամարդկանց մոտ և զուգակցվում է ուժեղ ցավի հետ անորեքսիայով և քաշի կորստով ՝ հասնելով մարմնի ընդհանուր քաշի 60% -ի: Ոչ մի հարաբերություն չի նկատվել շաքարախտի ծանրության և տեսակի հետ: II տիպի շաքարախտ ունեցող տարեց կնոջ մոտ հիվանդության նման դեպք է հրապարակվել հայրենի գրականության մեջ: Կանգնած պոլինեվրոպաթիան հաճախ առաջացնում է տրոֆիկ խանգարումներ հիպերհիդրոզի կամ անհիդրոզի տեսքով, մաշկի նոսրացում, մազաթափություն և շատ ավելի քիչ արևադարձային խոցեր, հիմնականում ոտքերի վրա (նեյրոտրոֆիկ խոց): Նրանց բնորոշ առանձնահատկությունն է ստորին վերջույթների անոթներում զարկերակային արյան հոսքի պահպանումը: Դիաբետիկ սոմատիկ հեռավոր նյարդաբանության կլինիկական դրսևորումները սովորաբար հակադարձվում են բուժման ազդեցության տակ `մի քանի ամիսից մինչև 1 տարի տևող ժամանակահատվածներով:
Neuroarthropathy- ը խոչընդոտող պոլինեվրոպաթիայի բավականին հազվադեպ բարդություն է և բնութագրվում է ոտնաթաթի մեկ կամ մի քանի հոդերի («դիաբետիկ ոտք») առաջանցիկ ոչնչացմամբ: Այս սինդրոմն առաջին անգամ նկարագրվել է 1868-ին ֆրանսիացի նյարդաբանաբան Չարկոտի կողմից երրորդային սիֆիլիսով հիվանդի մոտ: Այս բարդությունը նկատվում է բազմաթիվ պայմաններում, բայց ամենից հաճախ հիվանդ շաքարախտով հիվանդների դեպքում: Նյարդաբանության տարածվածությունը 680-1000 հիվանդի մոտավորապես 1 դեպք է: Հատկանշական է, որ ավելի հաճախ «դիաբետիկ ոտքի» համախտանիշը զարգանում է երկարատև (ավելի քան 15 տարի) շաքարախտի ֆոնի վրա և հիմնականում տարեցների մոտ: Հիվանդների 60% -ի մոտ առկա է թարսային և թարսա-մետաթարային հոդերի ախտահարում, մետատարսոֆալանգային հոդերի 30% և կոճերի 10%: Շատ դեպքերում գործընթացը միակողմանի է, և հիվանդների միայն 20% -ի դեպքում է երկկողմանի: Ուռուցք, համապատասխան հոդերի տարածքի հիպերեմիա, ոտնաթաթի, կոճ հոդի դեֆորմացիա, միակողմանի տրոֆիկ խոցեր հայտնվում են գործնականում ցավի համախտանիշի բացակայության պայմաններում: Հիվանդության կլինիկական պատկերի նույնականացմանը նախորդում է հաճախ վնասվածքի, ջիլերի ձգմանը, 4-6 շաբաթվա ընթացքում հետագա խոցով եգիպտացորենի ձևավորմանը և կոճ հոդի վնասվածքով ստորին ոտքի ստորին երրորդի կոտրվածքին: Ռադիոլոգիականորեն բացահայտվում են ոսկրերի զանգվածային ոչնչացում `ոսկրային հյուսվածքի առգրավմամբ և ռեզորսմամբ, հոդային մակերևույթների կոպիտ խախտմամբ և փափուկ հյուսվածքներում պերիարտիկուլյար հիպերտրոֆիկ փոփոխություններով, ենթախոնդրալ սկլերոզով, օստեոֆիտների ձևավորմամբ և ներարգանդային կոտրվածքով: Հաճախ արտահայտված ռադիոլոգիական կործանարար գործընթացը չի ուղեկցվում կլինիկական ախտանիշներով: Տարեցների մեջ նեոարտրոպաթիայի պաթոգենեզում, բացի պոլնևիրոպաթիկայից, մասնակցում է նաև իշեմիայի գործոնը, որը պայմանավորված է միկրոկառուցվածության և հիմնական անոթների վնասվածքով: Վարակին միանալը կարող է ուղեկցվել ֆլեգոնով և օստեոմիելիտով:
, , , , , , , , , , , ,
Դիաբետիկ նյարդաբանություն
Դիաբետիկ նյարդաբանություն - ծայրամասային նյարդային համակարգի հատուկ վնաս, շաքարային դիաբետի դիսմեթաբոլիկ պրոցեսների պատճառով:
Դիաբետիկ նեվրոպաթիան դրսևորվում է զգայունության խախտմամբ (պարեստեզիա, վերջույթների թմրություն), ինքնավար դիսֆունկցիա (տախիկարդիա, հիպոթենզիա, դիսֆագիա, լուծ, անիդրոզ), սեռական օրգանների խանգարումներ և այլն:
Դիաբետիկ նեվրոպաթիայի միջոցով հետազոտություն է կատարվում էնդոկրին, նյարդային, սրտանոթային, մարսողական, միզուղիների համակարգի գործունեության մասին: Բուժումը ներառում է ինսուլինային թերապիա, նեյրոտրոպային դեղերի, հակաօքսիդիչների օգտագործումը, ախտանշանային թերապիայի նշանակումը, ասեղնաբուժությունը, FTL, վարժությունների թերապիան:
Դիաբետիկ նյարդաբանությունը շաքարախտի ամենատարածված բարդություններից մեկն է, որը հայտնաբերվում է հիվանդների 30-50% -ի մոտ: Ասում են, որ դիաբետիկ նյարդաբանությունը ներկայանում է շաքարային դիաբետով տառապող ծայրամասային նյարդային վնասվածքի նշանների առկայությամբ ՝ նյարդային համակարգի դիսֆունկցիայի այլ պատճառների բացառմամբ:
Դիաբետիկ նյարդաբանությունը բնութագրվում է նյարդային նյարդերի վարման խանգարմամբ, զգայունությամբ, սոմատիկ և (կամ) ինքնավար նյարդային համակարգի խանգարումներով:
Կլինիկական դրսևորումների բազմապատկման պատճառով դիաբետիկ նյարդաբանությունը բախվում են էնդոկրինոլոգիայի, նյարդաբանության, գաստրոէնտերոլոգիայի և պոդիատրիայի բնագավառի մասնագետների կողմից:
Կլինիկական նյարդամթերքային և իշեմիկ ոտքի կլինիկական դրսևորումներ
Արյան անոթների լավ իմպուլս
Ոտքի նորմալ հյուսվածք
Քամած քիվեր
Աքիլեսի ռեֆլեքսի անկում կամ բացակայություն
«Մուրճի» ոտքի հակում
«Ոտքի ընկնում» (էջ)
Cheyroarthropathy (հունական cheir - ձեռք)
Փափուկ հյուսվածքների ատրոֆիա
Բարակ չոր մաշկ
Նորմալ Աքիլլյան ռեֆլեքս
Ոտքերի մաքրում, երբ նրանք բարձրանում են ստում
Նեյրո-arthropathy- ի մեկ այլ դրսեւորում է դիաբետիկ cheuropathy (neuroarthropathy), որի տարածվածությունը 15-20% է տառապում 1-ին տիպի շաքարախտով տառապող հիվանդների մոտ 10-20 տարի: Սինդրոմի առաջին նշանը ձեռքերի մաշկի փոփոխությունն է: Այն դառնում է չոր, մոմ, սեղմված և խիտ: Այնուհետև դառնում է դժվար և անհնար է երկարացնել փոքրիկ մատը, և, հետևաբար, այլ մատները `համատեղ վնասվածքի պատճառով: Նեյրո-արտրոպաթիան սովորաբար նախորդում է շաքարային դիաբետի քրոնիկական բարդությունների առաջացմանը (ռետինոպաթիա, նեպրոպաթիա): Այս բարդությունների ռիսկը նեյրո-արթրոպատիայի առկայության դեպքում ավելանում է 4-8 անգամ:
Ամիոտրոֆիա - Դիաբետիկ նյարդաբանության հազվագյուտ ձև: Սինդրոմը բնութագրվում է թոքերի գոտու մկանների թուլությամբ և ատրոֆիայով, մկանների ցավով, ծնկների իջեցված և երկարաձգված ռեֆլեքսներով, ֆեմորի նյարդային գոտում թույլ տված սենսացիաով և միայնակ ֆասուլյացիաներով: Գործընթացը սկսվում է ասիմետրիկորեն, այնուհետև դառնում է երկկողմանի և ավելի հաճախ տեղի է ունենում ավելի մեղմ շաքարախտով տարեց տղամարդկանց մոտ: Մկանների առաջնային պաթոլոգիան և նյարդային վնասը հայտնաբերվում են էլեկտրոմիոգրաֆիայի միջոցով: Մկանային բիոպսիան կարող է հայտնաբերել անհատական մկանային մանրաթելերի ատրոֆիա, լայնակի խճճվածքի պահպանում, բորբոքային և նեկրոտիկ փոփոխությունների բացակայություն, սարկոլեմայի տակ գտնվող միջուկների կուտակում: Մկանների բիոպսիայի նմանատիպ օրինակ է նկատվում ալկոհոլային միոպաթիայի հետ: Դիաբետիկ ամյոտրոֆիան պետք է տարբերակել պոլիմյոզիտից, ամիոտրոֆիկ կողային սկլերոզից, թիրոտոքսիկ միոպաթայից և այլ սրտամկանի հիվանդություններից: Դիաբետիկ ամիոտրոֆիայի կանխատեսումը բարենպաստ է. Սովորաբար 1-2 տարի անց կամ ավելի շուտ վերականգնում է տեղի ունենում:
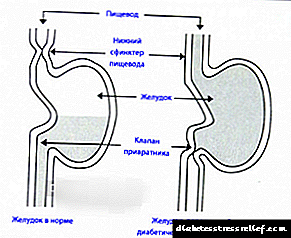
Ինքնավար նյարդային համակարգը կարգավորում է հարթ մկանների, էնդոկրին խցուկների, սրտի և արյան անոթների գործունեությունը: Պարասիմպաթիկ և համակրելի ներթափանցման խախտումը ներքին օրգանների և սրտանոթային համակարգի գործառույթների փոփոխությունների հիմքն է: Ինքնավար նյարդաբանության կլինիկական դրսևորումները նկատվում են դեպքերի 30-70% -ում ՝ կախված շաքարային դիաբետով հիվանդների հետազոտված բնակչությունից: Ստամոքս-աղիքային պաթոլոգիան ներառում է էզոֆագի, ստամոքսի, տասներկումատնյա աղիքի և աղիների դիսֆունկցիան: Արգանդի ֆունկցիայի խախտումը արտահայտվում է նրա պերիստալիզի անկմամբ, ստորին սֆինկերտի տոնայնության ընդլայնմամբ և նվազումով: Կլինիկականորեն, հիվանդները ունենում են դիսֆագիա, այրոց և երբեմն `արգանդի խոց: Դիաբետիկ գաստրոպաթիան նկատվում է հիվանդության երկար տևողությամբ հիվանդների մոտ և դրսևորվում է նախօրեին կերված սննդի փսխումով: Ռենտգենյան ճառագայթները հայտնաբերում են պերիստալիզի նվազում և պերեզիա, ստամոքսի ընդլայնում, դրա դատարկման դանդաղեցում: Հիվանդների 25% -ում հայտնաբերվում է տասներկումատնյա աղիքի և դրա լամպի երանգի ընդլայնումը և նվազումը: Ստամոքսահյութի սեկրեցումը և թթվայնությունը կրճատվում է:Ստամոքսի բիոպսիայի նմուշներում հայտնաբերվում են դիաբետիկ միկրոհիոպաթիայի նշաններ, որոնք զուգորդվում են դիաբետիկ ռետինո- և նեվրոպաթիայի առկայությամբ: Դիաբետիկ enteropathy- ն դրսևորվում է փոքր աղիքի պերիստալիզի բարձրացմամբ և պարբերաբար առաջացող փորլուծությամբ, հաճախ գիշերը (աղիքի շարժումների հաճախականությունը հասնում է 20-30 անգամ մեկ օրում): Դիաբետիկ լուծը սովորաբար չի ուղեկցվում քաշի կորստով: Կապ չունի շաքարախտի տեսակի և դրա ծանրության հետ: Փոքր աղիքի լորձաթաղանթի բիոպսիայի նմուշներում չեն հայտնաբերվել բորբոքային և այլ փոփոխություններ: Ախտորոշումը դժվար է `տարբեր էիթիոլոգիաների, չարորակ սինդրոմների և այլնի enteritis- ից տարբերվելու անհրաժեշտության պատճառով:
Միզապարկի նյարդաբանություն (ատոնիա) բնութագրվում է միզապարկի դանդաղեցման ձևով իր պայմանունակության անկմամբ, օրական 1-2 անգամ իջեցնելով, միզապարկի մնացորդային մեզի առկայությամբ, ինչը նպաստում է դրա վարակին: Դիֆերենցիալ ախտորոշումը ներառում է շագանակագեղձի հիպերտրոֆիա, որովայնի խոռոչում ուռուցքների առկայություն, ասիցիտներ, բազմակի սկլերոզ:
Իմպոտենցիա - Ինքնավար նյարդաբանության հաճախակի նշան և կարող է լինել դրա միակ դրսևորումը, որը նկատվում է շաքարային դիաբետով հիվանդների 40-50% -ի դեպքում: Դա կարող է լինել ժամանակավոր, օրինակ, շաքարախտի փոխհատուցմամբ, բայց հետագայում դառնում է մշտական: Կա լիբիդոյի նվազում, ոչ ադեկվատ ռեակցիա, օրգազմի թուլացում: Շաքարախտով հիվանդ տղամարդու մոտ անպտղությունը կարող է կապված լինել հետադարձ ջնջման հետ, երբ միզապարկի սֆինստերի թուլությունը հանգեցնում է նրան, որ սերմնահեղուկը նետվի դրա մեջ: Դեպքում իմպոտենցիայով շաքարային դիաբետով հիվանդների մոտ հիպոֆիզի գոնադոտրոպային գործառույթի խախտումներ չեն նկատվում, պլազմայի տեստոստերոնի պարունակությունը նորմալ է:
Դիաբետի նախնական փուլերում քրտնարտադրության պաթոլոգիան արտահայտվում է դրա ամրապնդման մեջ: Հիվանդության տևողության աճով նկատվում է դրա նվազում ՝ մինչև ստորին վերջույթների անիդրոզ: Այս դեպքում շատ քրտինքներ ուժեղանում են մարմնի վերին մասերում (գլուխ, պարանոց, կրծքավանդակի), հատկապես գիշերը, ինչը նմանեցնում է հիպոգլիկեմիան: Մաշկի ջերմաստիճանը ուսումնասիրելիս բացահայտվում է բերանի-կոկորդային և պրոքսիմալ-հեռավոր օրինաչափությունների և ջերմության և ցրտի արձագանքների խախտում: Ինքնավար նեվրոպաթիայի առանձնահատուկ տեսակ է `համային քրտնարտադրությունը, որը բնութագրվում է դեմքի, պարանոցի, վերին կրծքավանդակի մեջ ծայրահեղ քրտնարտադրությամբ` որոշակի սնունդ վերցնելուց մի քանի վայրկյան հետո (պանիր, մարինադ, քացախ, ալկոհոլ): Նա հազվադեպ է: Քրտինքի տեղական աճը պայմանավորված է արգանդի վզիկի վերին սիմպաթիկ գանգլիոնի դիսֆունկցիայի պատճառով:
Դիաբետիկ ինքնավար սրտամկանի նեվրոպաթիա (DVKN) բնութագրվում է օրթոստատիկ հիպոթենզիայով, համառ տախիկարդիայով, դրա վրա թույլ թերապևտիկ ազդեցություն, սրտի ֆիքսված արագություն, գերզգայունություն կատեչոլամիններին, սրտամկանի ցավազերծված ինֆարկտին և երբեմն հիվանդի հանկարծակի մահվան: Postural (orthostatic) hypotension- ը ինքնավար նյարդաբանության առավել ցայտուն նշան է: Այն արտահայտվում է գլխապտույտի, ընդհանուր թուլության, աչքերի մթության կամ տեսողության խանգարման կայուն վիճակում գտնվող հիվանդների մոտ: Այս ախտանիշային համալիրը հաճախ դիտվում է որպես հիպոգլիկեմիկ պետություն, բայց արյան ճնշման հետմահու անկման հետ միասին, դրա ծագումը կասկածի տակ չի դնում: 1945-ին, A. Rundles- ը առաջին հերթին կապեց postural hypotension- ի հետ շաքարախտի նյարդաբանության հետ: Postural hypotension- ի դրսևորումները կարող են աճել `հակահիպերտոնիկ դեղեր, diuretics, tricyclic հակադեպրեսանտներ, ֆենոթիազինային դեղեր, վազոդիլատորներ, ինչպես նաև նիտրոգլիցերին ընդունվելուց հետո: Ինսուլինի վարչարարությունը կարող է նաև սրել postural hypotension- ը `նվազեցնելով երակային վերադարձը կամ վնասելով մազանոթային էնդոթելիի թափանցելիությունը` պլազմային ծավալի նվազումով, մինչդեռ սրտի անբավարարության կամ նեֆրոտիկ սինդրոմի զարգացումը նվազեցնում է հիպոթենզիան: Ենթադրվում է, որ դրա առաջացումը բացատրվում է պլազմային ռենինի արձագանքի անթափանցելիության վրա `հալածագլոմերային ապարատի սիմպաթիկ ներթափանցման վատթարացման հետևանքով, ինչպես նաև բազալային և խթանող (կանգնած) պլազմային նոդրենալինի մակարդակի կամ բարորեպսեպտորի թերության պատճառով:
DVKN- ով բարդացած շաքարային դիաբետով հիվանդների մոտ հանգստանում է սրտի հաճախության բարձրացումը մինչև 90-100, իսկ երբեմն ՝ մինչև 130 ծեծի / րոպե: Համառ տախիկարդիան, որը չի ենթակա շաքարային դիաբետով հիվանդների բուժական ազդեցությանը, պայմանավորված է պարասիմպաթիկ անբավարարությամբ և կարող է ծառայել որպես սրտի ինքնավար խանգարումների վաղ փուլի դրսևորում: Սրտի վագալ ներվայնացումը պատճառ է հանդիսանում դիաբետիկ սրտոպաթիայի մեջ սրտի նորմալ տատանումների նորմալ փոփոխության ունակության կորստի և, որպես կանոն, նախորդում է համակրանքի մերժմանը: Հանգստի ժամանակ սրտանոթային ընդմիջումների տատանումների կրճատումը կարող է ծառայել որպես ինքնավար նյարդային համակարգի ֆունկցիոնալ խանգարումների աստիճանի ցուցանիշ:
Սրտի ամբողջական ժխտումը հազվադեպ է և բնութագրվում է հաճախակի սրտի ռիթմով: Սրտանոթային ինֆարկտի զարգացման գործում բնորոշ ցավը բնորոշ չէ DVKN- ով տառապող հիվանդների: Շատ դեպքերում, նրա հիվանդների շրջանում ցավ չեն զգում, կամ նրանք անպտուղ են: Ենթադրվում է, որ այս հիվանդների սրտի ցավոտ ցավերի պատճառը վիսցերալ նյարդերի վնասումն է, որոնք որոշում են սրտամկանի ցավային զգայունությունը:
M. McPage- ն և P. J. Watkins- ը հայտնում են հանկարծակի «սրտանոթային ձերբակալման» 12 դեպք `8-ով շաքարային դիաբետով տառապող ծանր ինքնավար նյարդաբանություն: Ոչ մի կլինիկական և անատոմիական տվյալներ չեն եղել սրտամկանի ինֆարկտի, սրտանոթային առիթմիաների կամ հիպոգլիկեմիկ վիճակի վերաբերյալ: Շատ դեպքերում հարձակման պատճառը թմրամիջոցների ինհալացիան էր ընդհանուր անզգայացմամբ, այլ դեղամիջոցների կամ բրոնխոպրնեվոնիայի օգտագործմամբ (5 հարձակում տեղի է ունեցել ցավազրկումից անմիջապես հետո): Այսպիսով, սրտանարգողական ձերբակալությունը ինքնավար նյարդաբանության հատուկ նշան է և կարող է ճակատագրական լինել:
Դիաբետիկ էնցեֆալոպաթիա. Երիտասարդների մոտ կենտրոնական նյարդային համակարգի կայուն փոփոխությունները սովորաբար կապված են սուր նյութափոխանակության խանգարումների հետ, և ծերության ժամանակ որոշվում են նաև ուղեղի անոթներում աթերոսկլերոտիկ պրոցեսի ծանրությունը: Դիաբետիկ էնցեֆալոպաթիայի հիմնական կլինիկական դրսևորումները հոգեկան խանգարումներ և օրգանական ուղեղային ախտանիշներ են: Ամենից հաճախ, շաքարային դիաբետով հիվանդների մոտ հիշողությունը վատթարանում է: Հատկապես արտահայտված ազդեցությունը մկնդեղային խանգարումների զարգացման վրա, գործադրվում է հիպոգլիկեմիկ պայմաններով: Հոգեկան գործունեության խանգարումները կարող են դրսևորվել նաև աճող հոգնածության, դյուրագրգռության, ապատիայի, արցունքաբերության, քնի խանգարման հետ: Շաքարային դիաբետում ծանր հոգեկան խանգարումները հազվադեպ են: Օրգանական նյարդաբանական ախտանիշները կարող են դրսևորվել դիֆուզիոն միկրոսիմպտոմատիկայով, ինչը ցույց է տալիս ուղեղի ցրված ախտահարում կամ օրգանական կոպիտ ախտանիշներ, որոնք ցույց են տալիս ուղեղի ախտահարման առկայությունը: Դիաբետիկ էնցեֆալոպաթիայի զարգացումը որոշվում է ուղեղի նեյրոնների դեգեներատիվ փոփոխությունների զարգացման միջոցով, հատկապես հիպոգլիկեմիկ պայմաններում, և դրա մեջ իշեմիկ կիզակետերը կապված են միկրոանգիոպաթիայի և աթերոսկլերոզի առկայության հետ:
Մաշկի պաթոլոգիա. Շաքարային դիաբետով հիվանդների դեպքում դիաբետիկ դերմոպաթիան, լիպոիդ նեկրոբիոզը և դիաբետիկ քսանտոմիան ավելի բնորոշ են, բայց դրանցից ոչ մեկը բացարձակապես հատուկ չէ շաքարախտի համար:
Դերմոպաթիա («ատրոֆիկ բծեր») արտահայտված է 5-12 մմ տրամագծով սիմետրիկ կարմրավուն շագանակագույն պապուլի ոտքերի ոտքերի առջևի մակերևույթի վրա, որոնք այնուհետև վերածվում են մաշկի պիգմենտացված ատրոֆիկ բծերի: Դերմոպաթիան ավելի հաճախ հայտնաբերվում է շաքարախտի երկար տևողությամբ տղամարդկանց մոտ: Դերմոպաթիայի պաթոգենեզը կապված է դիաբետիկ միկրոհիոպաթիայի հետ:
Լիպոիդ նեկրոբիոզը շատ ավելի տարածված է կանանց մոտ, և 90% դեպքերում տեղայնացված է մեկ կամ երկու ոտքերի վրա:Այլ դեպքերում, պարտության վայրն է միջքաղաքը, զենքը, դեմքն ու գլուխը: Լիպոիդ նեկրոբիոզի հաճախականությունը բերում է 0,1-0,3% `շաքարային դիաբետով հիվանդների հետ կապված: Հիվանդությունը բնութագրվում է կարմիր-շագանակագույն կամ դեղին չափսի մաշկի տարածքների տեսքով ՝ 0,5-ից 25 սմ չափերով, հաճախ ՝ ձվաձև: Մաշկի վնասվածքները շրջապատված են erytematous սահմանով `նոսրացված անոթներից: Լիպիդների և կարոտինի պահպանումը առաջացնում է մաշկի տուժած տարածքների դեղին գույնը: Լիպոիդ նեկրոբիոզի կլինիկական նշանները կարող են լինել մի քանի տարի առաջ, քան I տիպի շաքարախտի զարգացմանը կամ հայտնաբերվեն դրա ֆոնի վրա: Լիպոիդ նեկրոբիոզով 171 հիվանդի զննության արդյունքում նրանց 90% -ը բացահայտեց կապ այս հիվանդության և շաքարային դիաբետի միջև. Որոշ հիվանդների մոտ առաջացած նեկրոբիոզը, որը մշակվել է շաքարային դիաբետից առաջ կամ դրա դեմ, հիվանդների մեկ այլ մասը ունեցել է ժառանգական նախատրամադրվածություն դրան: Պատմաբանորեն նկատվում է մաշկի մեջ հայտնաբերված մաքրող էնդերարիտիտի, շաքարախտային միկրոանգիոպաթիայի և երկրորդային նեկրոբիոտիկ փոփոխությունների նշաններ: Նեկրոզների տարածքներում էլաստիկ մանրաթելերի ոչնչացումը, բորբոքային ռեակցիայի տարրերը և հսկա բջիջների տեսքը դիտվել են էլեկտրոն մանրադիտակի միջոցով: Լիպոիդ նեկրոբիոզի պատճառներից մեկը համարվում է թրոմբոցիտների ագրեգացումը բարձրացված տարբեր խթանների ազդեցության տակ, ինչը, էնդոթելիային տարածմանը զուգահեռ, առաջացնում է փոքր անոթների թրոմբոզ:
Դիաբետիկ քսանտոմա զարգանում է հիպերլիպիդեմիայի հետևանքով, իսկ հիմնական դերը խաղում է արյան մեջ քիլոմիկրոնների և տրիգլիցերիդների պարունակության աճով: Դեղնավուն ափսեները տեղայնացված են հիմնականում վերջույթների, կրծքավանդակի, պարանոցի և դեմքի ճկուն մակերևույթների վրա և բաղկացած են հիստիոցիտների և տրիգլիցերիդների կուտակումից: Ի տարբերություն ընտանեկան հիպերխոլեստերինիայում նկատված քսանտոմայի, դրանք սովորաբար շրջապատված են erythematous սահմանով: Հիպերլիպիդեմիայի վերացումը հանգեցնում է դիաբետիկ քսանտոմայի անհետացման:
Դիաբետիկ միզապարկ վերաբերում է շաքարային դիաբետի հազվագյուտ մաշկի ախտահարմանը: Այս պաթոլոգիան առաջին անգամ նկարագրվել է 1963-ին ՝ R. P. Rocca- ի և E. Regeuga- ի կողմից: Փուչիկները տեղի են ունենում հանկարծակի, առանց կարմրության, մատների և մատների վրա, ինչպես նաև ոտքի վրա: Նրանց չափերը տատանվում են մի քանի միլիմետրից մինչև մի քանի սանտիմետր: Պղպջակը կարող է աճել մի քանի օրվա ընթացքում: Պղպջակների հեղուկը թափանցիկ է, երբեմն հեմոռագիկ և միշտ ստերիլ: Դիաբետիկ պղպջակը անհետանում է ինքնաբուխ (առանց բացման) 4-6 շաբաթվա ընթացքում: Դիաբետիկ միզապարկի ավելի հաճախակի դեպք է նկատվել հիվանդների մոտ, ովքեր ունեն դիաբետիկ նեվրոպաթիայի նշաններ և շաքարախտի երկար տևողություն, ինչպես նաև դիաբետիկ ketoacidosis ֆոնի վրա: Հիստոլոգիական հետազոտության արդյունքում պարզվել է միզապարկի ներերկրային, ենթաճերմային և ենթրոբինալ տեղայնացումը: Դիաբետիկ միզապարկի պաթոգենեզը անհայտ է: Անհրաժեշտ է այն տարբերակել պեմֆիրինի պեմֆիգուսից և նյութափոխանակության խանգարումներից:
Օղակաձև գրանուլոմա Դարիա կարող է առաջանալ շաքարային դիաբետով հիվանդների դեպքում. տարեցները, ավելի հաճախ տղամարդկանց մոտ: Ծայրահեղությունների և ծայրամասերի վրա ցանները հայտնվում են վարդագույն կամ կարմրավուն-դեղնավուն գույնի մետաղադրամների edematous բծերի տեսքով, հակված են ծայրամասային արագ աճին, օղակների համաձուլմանը և ձևավորմանը և տարօրինակ պոլիկլիկիկ թվերին, որոնք սահմանակից են խիտ և բարձրացված եզրին: Կենտրոնական ինչ-որ անկման գոտու գույնը չի փոխվում: Հիվանդները բողոքում են փոքր քորից կամ այրվող սենսացիայից: Հիվանդության ընթացքը երկար է, կրկնվող: Սովորաբար, 2-3 շաբաթ անց չմտածված ողողումները անհետանում են, և նորերը հայտնվում են իրենց տեղում: Պատմաբանորեն հայտնաբերվում են ուռուցք, վազոդիլացում, նեյտրոֆիլներից, հիստիոցիտներից և լիմֆոցիտներից պերվասկուլյար ներծծումներ: Հիվանդության պաթոգենեզը չի հաստատվել: Սուլֆանիիլամիդին և այլ դեղամիջոցներին ալերգիկ ռեակցիաները կարող են ծառայել որպես հրահրող գործոններ:
Վիտիլիգո (քայքայված սիմետրիկ մաշկի տարածքներ) հայտնաբերվում են շաքարային դիաբետով հիվանդների դեպքում `դեպքերի 4.8% դեպքերում` ընդհանուր բնակչության 0,7% -ի համեմատ, իսկ կանանց մոտ `2 անգամ ավելի հաճախ: Vitiligo- ն սովորաբար զուգորդվում է I տիպի շաքարախտով, ինչը հաստատում է երկու հիվանդությունների աուտոիմունային գենեզը:
Ավելի հաճախ, քան մյուս հիվանդություններում, շաքարախտը ուղեկցվում է եռացրածով և կարբունտներով, որոնք սովորաբար տեղի են ունենում հիվանդության decompensation- ի ֆոնի վրա, բայց կարող է նաև լինել լատենտ շաքարախտի դրսևորում կամ նախորդել է գլյուկոզի հանդուրժողականության խանգարման: Դիաբետիկ հիվանդների սնկային հիվանդությունների մեծ հակումն արտահայտվում է էպիդերմոֆիտոզի դրսևորումներով, որոնք հիմնականում հայտնաբերված են ոտքերի միջգերական տարածություններում: Ավելի հաճախ, քան անհարգելի գլյուկոզի հանդուրժողականությամբ տառապող անձանց մոտ, սեռական տարածքում հայտնաբերվում են քոր առաջացնող դերմատոզներ, էկզեմա և քոր առաջացում: Այս մաշկի պաթոլոգիայի պաթոգենեզը կապված է ներբջջային գլյուկոզի նյութափոխանակության խախտման և վարակի նկատմամբ դիմադրության նվազման հետ:
, , , , , , , , , ,
Դիաբետում տեսողության օրգանի պաթոլոգիան
Տեսողության օրգանի գործառույթի տարբեր խախտումներ, մինչև կուրություն, հայտնաբերվում են շաքարային դիաբետով հիվանդների մոտ 25 անգամ ավելի հաճախ, քան ընդհանուր բնակչության շրջանում: Կուրություն ունեցող հիվանդների շարքում 7% -ը շաքարային դիաբետով հիվանդներ են: Տեսողության օրգանի գործառույթի խախտումները կարող են առաջանալ ցանցաթաղանթի, իռիզի, եղջերաթաղանթի վնասվածքի պատճառով. Ոսպնյակը, օպտիկական նյարդը, արտաբջջային մկանները, ուղեծրային հյուսվածքը և այլն:
Դիաբետիկ ռետինոպաթիան հիվանդների մոտ տեսողության խանգարման և կուրության հիմնական պատճառներից մեկն է: Բազմաթիվ դրսևորումներ (շաքարային դիաբետի 20-ամյա տևողության ֆոնի վրա) հայտնաբերվում են հիվանդների 60-80% -ում: I տիպի շաքարախտով տառապող հիվանդների շրջանում, որոնց հիվանդությունը տևում է ավելի քան 15 տարի, այս բարդությունը նկատվում է 63-65% -ով, որոնցից 18-20% -ով տարածվում է ռետինոպաթիա և 2% -ով լիարժեք կուրություն: II տիպի շաքարախտ ունեցող հիվանդների մոտ դրա ախտանիշները զարգանում են շաքարախտի ավելի կարճ տևողությամբ: Տեսողության զգալի խանգարումը ազդում է հիվանդների 7,5% -ի վրա, և դրանց կեսում տեղի է ունենում լիարժեք կուրություն: Դիաբետիկ ռետինոպաթիայի զարգացման և առաջընթացի ռիսկի գործոնը շաքարային դիաբետի տևողությունն է, քանի որ այս սինդրոմի հաճախության և I տիպի շաքարախտի տևողության միջև կա ուղղակի կապ: Ըստ Վ. Քլեյնին և այլոց, 995 հիվանդի քննության ընթացքում պարզվել է, որ տեսողության խանգարման հաճախությունը 17% -ից ավելանում է շաքարային դիաբետով տառապող հիվանդների մոտ, որը տևում է ոչ ավելի, քան 5 տարի, մինչև 97,5% ՝ տևողությամբ մինչև 10-15 տարի: Այլ հեղինակների կարծիքով ՝ հիվանդության առաջին 5 տարիների ընթացքում ռետինոպաթիայի դեպքերը տատանվում են մինչև 5%, մինչև 80% -ը շաքարային դիաբետով, որը տևում է ավելի քան 25 տարի:
Երեխաների մոտ, անկախ հիվանդության տևողությունից և դրա փոխհատուցման աստիճանից, ռետինոպաթիան հայտնաբերվում է շատ ավելի հազվադեպ և միայն հետծննդյան շրջանում: Այս փաստը հուշում է հորմոնալ գործոնների պաշտպանիչ դերը (STH, սոմատոմեդին «C»): Օպտիկական սկավառակի այտուցվածության հավանականությունը մեծանում է նաև շաքարախտի տևողությամբ. Մինչև 5 տարի `դրա բացակայություն, իսկ 20 տարի անց` դեպքերի 21%, միջինը `9,5%: Դիաբետիկ ռետինոպաթիան բնութագրվում է վեներների ընդլայնմամբ, միկրոէներգիաների, էքզուդատների, արյունազեղումների և բազմացնող ռետինիտի տեսքով: Մազանոթների միկրոէներգիան և, մասնավորապես, venules- ը շաքարային դիաբետի հատուկ ցանցաթաղանթի փոփոխություններ են: Դրանց ձևավորման մեխանիզմը կապված է հյուսվածքների հիպոքսիայի հետ `կապված նյութափոխանակության խանգարումների հետ: Բնութագրական միտում է նախածննդյան շրջանում միկրոէներգիայի թվի աճը: Երկար գոյություն ունեցող միկրոէներգիաները կարող են անհետանալ իրենց փլուզման (արյունազեղման) կամ թրոմբոզի և կազմակերպության պատճառով դրանցում հիպալինի նման նյութի և լիպիդների սպիտակուցների նստվածքի պատճառով: Պտղաբերության սպիտակ-դեղին, մոմի ֆոկուսների տեսքով արտանետումներ սովորաբար տեղայնացվում են ցանցաթաղանթի տարբեր մասերում արյունազեղումների տարածքում: Դիաբետիկ ռետինոպաթիա ունեցող հիվանդների մոտավորապես 25% -ում նկատվում է պրոլիֆերային ռետինիտի ձևի փոփոխություններ:Սովորաբար, միկրոէներգիաների, ցանցաթաղանթային արյունազեղումների և էքստրադատների ֆոնի վրա հայտնվում են ապակենմանի արյունազեղումներ, ինչը ուղեկցվում է կապի հյուսվածքի-անոթային պրոլիֆերատիվ լարերի ձևավորմամբ, որոնք ցանցաթաղանթից ներթափանցում են ապակենման: Կապի հյուսվածքի հետագա կնճիռը առաջացնում է ցանցաթաղանթի ջոկատ և կուրություն: Նոր անոթների ձևավորման գործընթացը տեղի է ունենում նաև ցանցաթաղանթում ՝ օպտիկական սկավառակը վնասելու միտումով, ինչը առաջացնում է տեսողության անկում կամ ամբողջական կորուստ: Proliferating retinitis- ը ուղիղ կապ ունի շաքարախտի տևողության հետ: Դրա ախտանիշները սովորաբար հայտնաբերվում են երիտասարդ հիվանդների մոտ շաքարախտի հայտնաբերումից 15 տարի անց և մեծահասակների մոտ 6-10 տարի անց: Այս բարդության զգալի հաճախականություն նկատվում է երիտասարդ տարիքում հիվանդ հիվանդների մոտ հիվանդության երկար տևողությամբ: Շատ հիվանդների մոտ տարածող ռետինիտը զուգորդվում է դիաբետիկ նեպրոպաթիայի կլինիկական դրսևորումներով:
Համաձայն ժամանակակից դասակարգման (ըստ Է. Կոների և Մ. Պորտայի), առանձնանում են դիաբետիկ ռետինոպաթիայի երեք փուլերը: Բեմ I - ոչ-տարածող ռետինոպաթիա: Այն բնութագրվում է միկրոէներգիայի, արյունազեղումների, ցանցաթաղանթի այտուցի, արտանետվող ֆոկուսների ցանցաթաղանթում ներկայությամբ: II փուլ - նախածննդյան ռետինոպաթիա: Այն բնութագրվում է երակային անոմալիաների առկայությամբ (սրություն, ջղաձգություն, կրկնապատկում և (կամ) արտահայտված տատանումներ արյան անոթների տրամաչափի մեջ), մեծ թվով պինդ և «բամբակյա» արտահոսքեր, ներարգանդային միկրոբոքային անոմալիա և բազում մեծ ցանցաթաղանթային արյունազեղումներ: III փուլ - պրոլիֆերատիվ ռետինոպաթիա:
Այն բնութագրվում է օպտիկական սկավառակի և (կամ) ցանցաթաղանթի այլ մասերի նեովազիզացումով, ապակենմանի արյունազեղումներ նախածննդյան արյունազեղությունների տարածքում մանրաթելային հյուսվածքի ձևավորմամբ: Շաքարային դիաբետով հիվանդների կուրության պատճառը ապակենմանի արյունազեղումն է, մակուլոպաթիան, ցանցաթաղանթի ջոկատը, գլաուկոման և կատարակտը:
Դիաբետիկ ռետինոպաթիան (ներառյալ պրոլիֆերատիվը) բնութագրվում է ալիքի նման ընթացքով `ինքնաբուխ ռեմիզացիայի հակում և գործընթացի պարբերաբար սրացում: Ռետինոպաթիայի առաջընթացը հեշտացվում է շաքարային դիաբետի դեկոմպենսացիայի միջոցով, զարկերակային գերճնշում, երիկամային անբավարարություն և, մեծ մասամբ, հղիություն, ինչպես նաև հիպոգլիկեմիա: Հոնքերի հիվանդությունները (բլեֆարիտ, քոլազիոն, գարու) առանձնահատկություն չեն շաքարային դիաբետի համար, բայց դրանք հաճախ համակցված են և բնութագրվում են համառ կրկնվող ընթացքով, որը առաջացել է հյուսվածքների գլյուկոզի նյութափոխանակության խախտմամբ և մարմնի իմունոբիոլոգիական հատկությունների նվազմամբ:
Շաքարային դիաբետով հիվանդների մեջ կոնյուկտիվայի անոթների փոփոխությունները արտահայտվում են ֆլեբոպաթիայի առկայությամբ (մազանոթների, միկրոէներգիաների երակային ծայրերի երկարացում և ընդլայնում) և երբեմն արտանետումներ:
Corneal- ի փոփոխությունները արտահայտվում են էպիթելի պունկցիայի keratodystrophy- ում, մանրաթելային և ուվալային կերատիտով, եղջերաթաղանթի կրկնվող խոցեր, որոնք սովորաբար չեն առաջացնում տեսողության զգալի անկում: Շաքարային դիաբետի անբավարար փոխհատուցմամբ, երբեմն նկատվում է իլիսի հետին մակերևույթի պիգմենտային էպիթելիում գլիկոգենի նման նյութի ավանդադրում, ինչը հանգեցնում է դեգեներատիվ փոփոխությունների և դրա համապատասխան բաժինների ջրազրկման: Հիվանդների 4-6% -ում պրոլիֆերատիվ ռետինոպաթիայի ֆոնի վրա նկատվում է իրիս ռուբեոզ, որն արտահայտվում է նրա առաջի մակերևույթի և աչքի առաջի պալատի նորաստեղծ անոթների աճով, ինչը կարող է լինել հեմոռագիկ գլաուկոմայի առաջին պատճառը:
Կատարակտները տարբերակում են նյութափոխանակության (դիաբետիկ) և ծեր սորտերի միջև: Առաջինը զարգանում է ինսուլինից կախված հիվանդների վատ փոխհատուցմամբ և տեղայնացված է ոսպնյակների subcapsular շերտերում: Երկրորդը տարեց մարդկանց մոտ է, ինչպես շաքարախտով հիվանդների, և առողջների մոտ, բայց նախկինում այն շատ ավելի արագ է հասունանում, ինչը բացատրում է ավելի հաճախակի վիրաբուժական միջամտության (միջամտությունների) անհրաժեշտությունը:Դիաբետիկ շնչառության պաթոգենեզը կապված է ոսպնյակների հյուսվածքներում գլյուկոզի դեպի սորբիտոլի վերափոխման հետ, հիպերգլիկեմիայի ֆոնի վրա: Դրանց ավելցուկային կուտակումն առաջացնում է բջջային այտուց, որն ուղղակիորեն կամ անուղղակիորեն փոխում է myonositis- ի նյութափոխանակությունը, ինչը հանգեցնում է կատարակտների զարգացմանը:
Գլաուկոման առաջանում է շաքարային դիաբետով հիվանդների 5% -ի դեպքում ՝ համեմատած առողջների 2% -ի հետ: Ներբջջային ճնշումը ավելացել է ավելի քան 20 մմ RT- ով: Արվեստ կարող է վնասել օպտիկական նյարդի գործառույթը և առաջացնել տեսողության խանգարում: Շաքարային դիաբետը հաճախ զուգորդվում է գլաուկոմայի տարբեր տեսակների հետ (բաց անկյուն, նեղ անկյուն և հարակից բազմացման ռետինոպաթիա): Հիվանդների համար բնորոշ է բաց անկյան ձևը, որը բնութագրվում է պալատի խոնավության դժվար արտահոսքով `աչքի ջրահեռացման ապարատի ոչնչացման պատճառով: Դրա փոփոխությունները (Շլեմմի ջրանցքը) նման են դիաբետիկ միկրոհիոպաթիայի դրսևորումներին:
Ուռուցքային օկուլոմոտորային մկանների ֆունկցիան (ակնաբույժ) պայմանավորված է III, IV և VI զույգ գանգուղեղային օկուլոմոտորային նյարդերի վնասվածքով: Առավել բնորոշ նշաններ են դիպլոպիան և պտոզը, որոնք առավել տարածված են I տիպի շաքարախտով հիվանդների մոտ: Որոշ դեպքերում, պտտոզը և դիպլոպիան կարող են լինել կլինիկական շաքարախտի առաջին դրսևորումները: Ակնաբուժության պատճառը դիաբետիկ մոնոնեվրոպաթիան է:
Անցումային տեսողության խանգարում նկատվում է շաքարային դիաբետով հիվանդների մոտ `ինսուլինով նախնական բուժման ֆոնի վրա, գլիկեմիայի էական տատանումների պատճառով, ինչպես նաև կատարակտների զարգացմանը նախորդող նշաններից մեկը: Նշանակված հիպերգլիկեմիայով շաքարախտի չպահպանված ընթացքը ուղեկցվում է ոսպնյակների ռեֆրակցիոն ուժի բարձրացման հետ կապված ճեղքումի բարձրացման պատճառով: Որպես կանոն, մինչև կատարակտի առաջացումը, սրտամկանը զարգանում է: Տեսողական սրության վերը նշված փոփոխությունները հիմնականում կարող են կապված լինել ոսպնյակում սորբիտոլի և հեղուկի կուտակման հետ: Հայտնի է, որ հիպերգլիկեմիան ոսպնյակում ուժեղացնում է գլյուկոզի վերափոխումը սորբիտոլին, որն ունի արտահայտված osmolarity, որը նպաստում է հեղուկի պահպանմանը: Սա, իր հերթին, կարող է առաջացնել ոսպնյակների ձևի և դրա հրակայուն հատկությունների փոփոխություններ: Գլիկեմիայի իջեցումը, հատկապես ինսուլինի հետ բուժման ընթացքում, հաճախ նպաստում է ճեղքման թուլացմանը: Իր նշած խանգարումների պաթոգենեզում հնարավոր է նաև առաջի պալատի խոնավության սեկրեցիայի նվազում, ինչը նպաստում է ոսպնյակների դիրքի փոփոխությանը:
Օրբիտալ հյուսվածքի վնասումը հազվադեպ է և պատճառվում է բակտերիալ կամ սնկային վարակի պատճառով: Ավելին, գործընթացում ներգրավված են ինչպես ուղեծրային, այնպես էլ periorbital հյուսվածքները: Հիվանդները զարգացնում են աչքի գեղձի, ակնաբուժական պրեպտոզը (մինչև հայացքի կենտրոնական ամրացումը), տեսողության խանգարում, ցավ: Կյանքի համար մեծ վտանգ է հանդիսանում գործընթացում խոռոչային սինուսների ներգրավումը: Պահպանողական բուժում `հակաբակտերիալ և հակաբորբոքային դեղերով:
Օպտիկական նյարդերի ատրոֆիան շաքարախտի անմիջական արդյունք չէ, այնուամենայնիվ, այն նկատվում է հիվանդների երկար տևողությամբ հիվանդների մոտ `դիաբետիկ պրոլիֆերատիվ ռետինոպաթիայի և գլաուկոմայի առկայության դեպքում:
Տեսողության օրգանի պաթոլոգիան ախտորոշելու համար անհրաժեշտ է որոշել դրա սուրությունը և դաշտը, օգտագործելով աչքի առաջի մասի կենսազիկոսկոպիա ՝ կոնյուկտիվայի, լիմբուսի, իրիսի և ոսպնյակների կեղտոտման անոթային փոփոխությունները բացահայտելու համար: Ուղղակի ակնաբուժությունը և լյումինեսցենտային անգիոգրաֆիան հնարավորություն են տալիս գնահատել ցանցաթաղանթային անոթների վիճակը: Շաքարային դիաբետով հիվանդները տարեկան 1-2 անգամ ակնաբույժի կողմից պետք է ունենան կրկնակի հետազոտություններ:
Դիաբետով սրտի վնասը
Սրտանոթային պաթոլոգիան հանդիսանում է շաքարային դիաբետով հիվանդների մոտ բարձր մահացության պատճառ հանդիսացող հիմնական գործոնը:Մի հիվանդության սրտի վնասը կարող է պայմանավորված լինել դիաբետիկ միկրոհիոպաթիայի, սրտամկանի դիստրոֆիայի, ինքնավար դիաբետիկ սրտամկանի նեոպաթիայի, ինչպես նաև կորոնար աթերոսկլերոզի պատճառով: Բացի այդ, շաքարային դիաբետով հիվանդների մոտ շատ ավելի հաճախ, քան շաքարային դիաբետով հիվանդների դեպքում, տեղի են ունենում բակտերիալ էնդոկարդիտ, սրտամկանի դեմ սրտամկանի աբսցեսներ, երիկամային քրոնիկ անբավարարության պերիկարդիտ և քետոասիդոզով հիպոկալեմիկ միոկարդիտ:
Սրտի մկանների մեջ հայտնաբերվել է նաև միկրոկուլտուրայի դիաբետիկ անոթային ախտահարումը `դիաբետիկ միկրոհանգոպաթիա: Այս գործընթացը պատմաբանորեն բնութագրվում է մազանոթների, վեներների և զարկերակների նկուղային մեմբրանի խտացումով, էնդոթելիային տարածմամբ և անևրիզմների տեսքով: PAS- դրական նյութերի ավելցուկային պահպանումը, պերիիցիտների վաղաժամ ծերացումը, կոլագենի կուտակումները մասնակցում են նկուղային մեմբրանի հաստացման պաթոգենեզին: Դիաբետիկ միկրոհիոպաթիան, որը հայտնաբերվել է սրտամկանի մեջ, նպաստում է նրա ֆունկցիոնալ գործունեության խախտմանը:
Իդիոպաթիկ միկրոկարդիոպաթիայի հիվանդների շրջանում զգալիորեն ավելանում է շաքարախտով հիվանդների հարաբերական հաճախությունը: Այս դեպքում հայտնաբերվում են փոքր անոթների վնասվածքներ (անփոփոխ խոշոր կորոնար շնչերակներով), կոլագենի, տրիգլիցերիդների և խոեստեստերինի էքստրավասկուլսիոն կուտակում, որը հայտնաբերվում է միոֆիբրիլների միջև, ինչը չի ուղեկցվում հիպերլիպիդեմիայով: Կլինիկական առումով, սրտամկանի հիվանդությունը բնութագրվում է ձախ փորոքի աքսորման ժամանակահատվածի կրճատմամբ, լարվածության շրջանի երկարաձգմամբ և դիաստոլիկ ծավալի աճով: Միոկարդիոպաթիայի բնածին փոփոխությունները կարող են նպաստել սրտամկանի ինֆարկտի սուր ժամանակահատվածում և բարձր մահացության սրտի անբավարարության հաճախակի առաջացմանը: Դիաբետիկ սրտամկանի դիստրոֆիայի պաթոգենեզը պայմանավորված է նյութափոխանակության խանգարումներով, որոնք բացակայում են առողջ անձանց և շաքարային դիաբետով լավ փոխհատուցվող հիվանդների մոտ: Ինսուլինի բացարձակ կամ հարաբերական անբավարարությունը խաթարում է բջջային մեմբրանի միջոցով գլյուկոզի տեղափոխումը, ուստի սրտամկանի էներգիայի ծախսերի մեծ մասը համալրվում է անվճար ճարպաթթուների օգտագործման մեծացման պատճառով, որոնք ձևավորվում են լիպոլիզի ավելացման ժամանակ (ինսուլինի անբավարարության պայմաններում): ՀՖՖ անբավարար օքսիդացումը ուղեկցվում է տրիգլիցերիդների կուտակման ավելացմամբ: Գլյուկոզա-6-ֆոսֆատ և ֆրուկտոզա-6-ֆոսֆատ հյուսվածքների մակարդակի բարձրացումը հանգեցնում է սրտի մկանների գլիկոգենի և պոլիսախարիդների կուտակմանը: Դիաբետի փոխհատուցումը նպաստում է սրտամկանի նյութափոխանակության պրոցեսների նորմալացմանը և դրա գործառույթի բարելավմանը:
Դիաբետիկ ինքնավար սրտանոթային նեոպաթիան դիաբետիկ վեգետերևրոպաթիայի կլինիկական դրսևորումներից մեկն է, որը ներառում է նաև գաստրոպաթիա, enteropathy, միզապարկի ատոնիա, իմպոտենցիա և խանգարված քրտինք: DVKN- ը բնութագրվում է մի շարք հատուկ նշաններով ՝ ներառյալ մշտական տախիկարդիա, սրտի ֆիքսված արագություն, օրթոստատիկ հիպոթենզիա, խիտ զգայունություն կատեչոլամինների նկատմամբ, սրտամկանի ցավազերծված ինֆարկտ և «սրտանոթային կանգառ» համախտանիշ: Դա պայմանավորված է կենտրոնական նյարդային համակարգի պարասիմպաթիկ և սիմպաթիկ մասերի վնասվածքով: Սկզբնապես խանգարվում է սրտի պարասիմպաթիկ ներվայնացումը, ինչը դրսևորվում է նախկինում նշված տախիկարդիայում ՝ մինչև 90-100 հարված / րոպե, իսկ որոշ դեպքերում ՝ մինչև 130 ծեծ / րոպե, ինչը դժվար է բուժել: Վագուսի ֆունկցիայի թուլացումը նույնպես պատճառ է հանդիսանում սրտի ռիթմի անկարգացման համար, ինչը դրսևորվում է սրտի ընդմիջումներով շնչառական տատանումների բացակայության դեպքում: Զգայուն նյարդային մանրաթելերի պարտությունը բացատրվում է նաև սրտամկանի ինֆարկտի համեմատաբար հաճախակի առաջացմամբ ՝ ատիպիկ կլինիկայով այդ հիվանդների մոտ, որը բնութագրվում է ցավի սինդրոմի բացակայությամբ կամ թույլ ծանրությամբ:Շաքարային դիաբետի տևողության աճով, ծայրամասային անոթների սահուն մկանային մանրաթելերի սիմպաթիկ ներթափանցման փոփոխությունները միանում են պարասիմպաթիկ խանգարումների, ինչը արտահայտվում է հիվանդների մոտ օրթոստատիկ հիպոթենզիայի տեսքով: Այս դեպքում հիվանդները զգում են գլխապտույտ, մթնում են աչքերում և «ճանճերի» փչում: Այս պայմանը ինքնուրույն հեռանում է, կամ հիվանդը ստիպված է լինում վերցնել մեկնարկային դիրք: Ըստ A. R. Olshan et al., Օրթոստատիկ հիպոթենզիան հիվանդների մոտ տեղի է ունենում բարորեպսեների զգայունության նվազման պատճառով: N. Oikawa et al. հավատացեք, որ ի պատասխան բարձրանալուն, կա պլազմային ադրենալինի նվազում:
Պարասիմպաթիկ ձախողման խանգարման խանգարման ևս մեկ հազվագյուտ դրսևորում է սրտանոթային անբավարարությունը, որը նկարագրված է Մ.ՄակՊեյգի և Պ. Wat. Վաթկինսի կողմից I տիպի շաքարախտով հիվանդների մոտ, որը բնութագրվում է սրտի գործունեության և շնչառության հանկարծակի դադարեցմամբ: Նկարագրված 8 հիվանդներից 3-ը մահացել են այս վիճակում: Շատ դեպքերում մահվան պատճառը վիրահատության պատճառով անալգիզացման ընթացքում թմրամիջոցների անալգետիկ ինհալացիա է: Մահացածի դիահերձման ժամանակ նրա գործը չի հաստատվել: Սրտանոթմերուկի ձերբակալումը, ըստ հեղինակների, առաջնային թոքային ծագում ունի `ինքնավար ինքնավար նյարդաբանություն ունեցող հիվանդների մոտ շնչառական կենտրոնի և հիպոքսիայի զգայունության նվազման պատճառով, քանի որ կարոտիդային մարմիններն ու քիմիերեսպորները ներմուծվում են glossopharyngeal և vagus նյարդերի միջոցով: Հիպոքսիայի արդյունքում տեղի է ունենում հիպոթենզիա, նվազում է ուղեղային արյան հոսքը, և տեղի է ունենում կենտրոնական գեղձի շնչառական կալանք, ինչը հաստատվում է շնչառական խթանիչներին հիվանդների արագ արձագանքով: Պարասիմպաթիկ համակարգի խանգարումները հայտնաբերող նմուշները հիմնված են նյարդային հյուսվածքի նախկինում նկարագրված փոփոխությունների հետևանքով սրտանոթային ընդմիջումների տատանումների (շնչառական առիթմիայի նվազման) վրա: Այս նպատակների համար ամենից հաճախ թեստերը կատարվում են նորմալ և խորը շնչառության ընթացքում սրտի կշիռի փոփոխությունների գրանցմամբ, օգտագործվում են փոփոխված Valsalva թեստ, Eving թեստ և որոշ այլոց: Սրտի համակրելի ներթափանցման խախտումները հայտնաբերվում են օրթոստատիկ փորձարկման և այլ թեստերի միջոցով: Թվարկված ախտորոշման բոլոր մեթոդները առանձնանում են կատարման համեմատական պարզությամբ, ոչ ինվազիվացմամբ և բավականին բարձր տեղեկատվականությամբ: Դրանք կարող են առաջարկվել օգտագործման համար ինչպես հիվանդանոցներում, այնպես էլ ամբուլատոր պայմաններում:
Կորոնար զարկերակների աթերոսկլերոզ. Կորոնարային աթերոսկլերոզի տեղայնացումը շաքարային դիաբետով հիվանդների դեպքում նույնն է, ինչ շաքարային դիաբետով հիվանդների դեպքում և դրսևորվում է պրոքսիմալ կորոնար զարկերակների գերակշռող ներգրավմամբ: Միակ տարբերությունն այն է, որ ավելի ծանր դրսևորմամբ շաքարային դիաբետ ունեցող երիտասարդ հիվանդների մոտ կորոնարային աթերոսկլերոզի առաջացումը: Ըստ երևույթին, շաքարային դիաբետը զգալիորեն ավելի քիչ գրավականություն ունի, քանի որ հիմնական կորոնար զարկերակների անգիոգրաֆիկ տվյալները հիվանդների մոտ, ովքեր ունեն կորոնար սկլերոզ, շաքարախտի առկայության և բացակայության պայմաններում, նույնն են: Ըստ փորձնական ուսումնասիրությունների ՝ ենթադրվում է, որ շաքարային դիաբետով հիվանդների մոտ աթերոսկլերոզի արագ առաջընթացի առաջատար դերը խաղում է էնդոգեն կամ էկզոգեն հիպերինսուլինեմիա. Ինսուլինը, խանգարելով լիպոլիզը, ուժեղացնում է խոլեստերինի, ֆոսֆոլիպիդների և տրիգլիցերիդների սինթեզը արյան անոթների պատերում: Ինսուլինի դիմացկուն էնդոթելիալ բջիջների թափանցելիությունը փոխվում է կատեչոլամինների ազդեցության տակ (գլիկեմիայի տատանումների ֆոնի վրա), ինչը նպաստում է ինսուլինի շփմանը զարկերակային պատերի հարթ մկանային բջիջների հետ, ինչը խթանում է այդ բջիջների տարածումը և անոթային պատում միացվող հյուսվածքի սինթեզը: Լիպոպրոտեինները գրավվում են հարթ մկանային բջիջներով և ներթափանցում են արտաբջջային տարածություն, որտեղ նրանք ձևավորում են աթերոսկլերոզե սալեր:Այս վարկածը բացատրում է արյան գլյուկոզի և աթերոսկլերոզի միջև շեմային կապը, ինչպես նաև այն փաստը, որ ռիսկի գործոնները հավասարապես ազդում են աթերոսկլերոզի զարգացման վրա ՝ շաքարախտով և առողջ մարդկանց մոտ: Հայտնի է, որ II տիպի հիվանդությունը բնութագրվում է բազալային ինսուլինի մակարդակի բարձրացմամբ և աթերոսկլերոզի և սրտի կորոնար հիվանդությունների հաճախականության աճով (CHD): Երբ շաքարային դիաբետով հիվանդները և սրտանոթային հիվանդությունները համեմատում ենք առանց շաքարախտի հիվանդների հետ, հայտնաբերվել է ինսուլինի պատասխանը բերանի գլյուկոզայի ընդունմանը և տոլբուտամիդով բանավոր նմուշից հետո ինսուլինի սեկրեցիայի ավելի արտահայտված աճ: II տիպի շաքարախտով, աթերոսկլերոզի հետ զուգընթաց, ավելանում է ինսուլինի / գլյուկոզի հարաբերակցությունը: Առանց շաքարային դիաբետի կորոնար, ուղեղային և ծայրամասային զարկերակների աթերոսկլերոզով հիվանդների ուսումնասիրությունը նույնպես ցույց է տվել, որ ինսուլինի պատասխանը բերանի գլյուկոզի բեռի ավելացմանն է: Obարպակալումը ուղեկցվում է հիպերինսուլինեմիայով ինչպես բացակայության, այնպես էլ շաքարային դիաբետի առկայության դեպքում: Սրտի կորոնար հիվանդության ռիսկը զգալիորեն մեծ է android տիպի ճարպակալման առկայության դեպքում:
Սրտամկանի ինֆարկտ. Համեմատաբար նման տարիքի շաքարային դիաբետ ունեցող հիվանդների բնակչության շրջանում նրա տարածվածության հետ, այն տեղի է ունենում 2 անգամ ավելի հաճախ: Կորոնար շնչերակ հիվանդությունը մահվան առաջատար պատճառն է II տիպի շաքարախտով հիվանդների մոտ: Այս հիվանդների մոտ սրտամկանի ինֆարկտի պատճառով մահացությունը ծայրաստիճան բարձր է և նրա սկզբից հետո առաջին օրերին հասնում է 38% -ի, իսկ հաջորդ 5 տարիների ընթացքում `75% -ի: Շաքարային դիաբետով հիվանդների մոտ սրտի կաթվածի կլինիկական ընթացքը ունի հետևյալ հատկանիշները. Ընդարձակ սրտի նոպաների առաջացում, հաճախ նկատվում է սրտի անբավարարության թրոմբոեմբոլիկ բարդություններ, կրկնվող սրտի կաթվածների տարածվածություն և սուր ժամանակահատվածում մահացության մակարդակի բարձրացում և հաճախ սրտամկանի ինտրիպիկ կլինիկա ՝ մեղմ և բացակա ցավով: Այս բարդության հաճախականությունը ուղղակիորեն կապված է շաքարախտի տևողության հետ (հատկապես I տիպի հիվանդների մոտ), հիվանդների տարիքի, ճարպակալման, հիպերտոնիկ հիվանդության, հիպերլիպիդեմիայի առկայություն և ավելի փոքր չափով `շաքարախտի ծանրության և դրա բուժման բնույթի հետ: Շատ դեպքերում, II տիպի շաքարախտը իր սրտամկանի ինֆարկտի դեբյուտն է դարձնում:
Դրա ախտորոշման ամենամեծ դժվարությունները ատիպիկ դրսևորումներն են: Սրտամկանի ինֆարկտի ժամանակ հիվանդների մոտ 42% -ը ցավ չի զգում (համեմատած 6% հիվանդների հետ, առանց շաքարային դիաբետի) կամ դա ատիպիկ է և մեղմ: Շաքարային դիաբետով հիվանդների մոտ սրտի կաթվածի նշանները կարող են լինել ընդհանուր անբավարարության հանկարծակի սկիզբը, թոքային այտուցը, անխնա սրտխառնոցը և փսխումը, շաքարային դիաբետի փոխհատուցումը գլիկեմիայի և անհայտ ծագման անհայտ ծագման ketoacidosis- ով, սրտի ռիթմի խանգարումներ: Միոկարդի ինֆարկտից մահացած շաքարային դիաբետով հիվանդների ուսումնասիրությունները ցույց են տվել, որ նրանց 30% -ը նախկինում ունեցել են ախտորոշված սրտամկանի ինֆարկտ, իսկ 6,5% -ը ցույց է տվել փոփոխություններ, որոնք ցույց են տալիս 2 կամ ավելի նախորդ ՝ ցավազրկված սրտի նոպաներ: «Ֆրամինգհեմ» -ի զննության տվյալները ցույց են տալիս, որ սրտամկանի ինֆարկտ, որը հայտնաբերվել է պատահական ԷՍԳ հետազոտությամբ, նկատվել է շաքարային դիաբետով հիվանդների 39% -ի և առանց դրա հիվանդների 22% -ի: Շաքարային դիաբետում ցավոտ սրտամկանի ինֆարկտի առաջացումը այժմ հաճախ կապված է ինքնավար սրտանոթային նեոպաթիայի և ցավազրկող նյարդերի զգայուն մանրաթելերի վնասման հետ: Այս վարկածը հաստատվել է նյարդային մանրաթելերի ուսումնասիրության մեջ `հիվանդների մոտ, ովքեր մահացել են ցավազրկված սրտի կաթվածի ժամանակ: Մահացածի վերահսկիչ խմբում (հիվանդներ և առանց ցավի, շաքարախտի կամ առանց դիաբետով հիվանդների) դիահերձման նմանատիպ փոփոխություններ չեն հայտնաբերվել:
Սրտամկանի ինֆարկտի սուր ժամանակահատվածում հիվանդների 65-100% -ը ցույց է տալիս բազալային հիպերգլիկեմիա, ինչը կարող է լինել կատեոկոլամինների և գլյուկոկորտիկոիդների ազատման հետևանք ՝ ի պատասխան սթրեսային իրավիճակի:Էնդոգեն ինսուլինի սեկրեցների նկատած զգալի աճը չի վերացնում հիպերգլիկեմիան, քանի որ այն մեծացնում է արյան մեջ անվճար ճարպաթթուների պարունակությունը, ինչը ճնշում է ինսուլինի կենսաբանական ազդեցությունը: Ածխաջրերի նկատմամբ հանդուրժողականության խախտումը սրտամկանի ինֆարկտի սուր ժամանակահատվածում հաճախ անցումային բնույթ է կրում, բայց գրեթե միշտ ցույց է տալիս շաքարախտի զարգացման ռիսկը: Միոկարդի ինֆարկտի սուր ժամանակահատվածում անցողիկ հիպերգլիկեմիայի անցողիկ հիվանդների հետագա հետազոտությունը (1-5 տարեկանից հետո) ցույց է տալիս, որ դրանց 32-80% -ը հետագայում հայտնաբերեց NTG կամ կլինիկական շաքարախտ:
Դեպի առաջացման և ախտանիշների գործոններ
 Բազմաթիվ պաթոմորֆոլոգիական ուսումնասիրությունների արդյունքները ցույց են տվել, որ դիաբետիկ ամիոտրոֆիան տեղի է ունենում նյարդային անոթների (պերինեինա, էպինեուրիա) աուտոիմունային վնասների ֆոնին ՝ պերիվասկուլիտի և միկրոասկուլիտի տեսքով: Այս հիվանդությունները նպաստում են արմատների և արյան անոթների իշեմիկ վնասմանը:
Բազմաթիվ պաթոմորֆոլոգիական ուսումնասիրությունների արդյունքները ցույց են տվել, որ դիաբետիկ ամիոտրոֆիան տեղի է ունենում նյարդային անոթների (պերինեինա, էպինեուրիա) աուտոիմունային վնասների ֆոնին ՝ պերիվասկուլիտի և միկրոասկուլիտի տեսքով: Այս հիվանդությունները նպաստում են արմատների և արյան անոթների իշեմիկ վնասմանը:
Գոյություն ունեն կոմպլեմենտար համակարգի, էնդոթելիալ լիմֆոցիտների, իմունորակտիվ ցիտոկինների արտահայտման և ցիտոտոքսիկ T բջիջների ազդեցության վկայություններ: Արձանագրվել են նաև venule polynuclear- ի միջոցով ներթափանցման դեպքեր (հետվաճկային): Միևնույն ժամանակ արմատներում և նյարդերում բացահայտվել են Axon- ի ոչնչացումը և դիսֆունկցիան, հեմոոսդերինի կուտակումը, պերիներուրիայի խտացումը, տեղական demyelination- ը և նեովասկուլիզացումը:
Բացի այդ, շաքարախտով մկանների ատրոֆիան պայմանավորված է որոշ նախադրյալ գործոններով.
- տարիքը `ավելի քան 40 տարեկան,
- սեռ. տղամարդկանց մոտ ավելի հաճախ բարդություններ են առաջանում,
- ալկոհոլի չարաշահումը, որն ավելի է խորացնում նեվրոպաթիայի ընթացքը,
- աճ - հիվանդությունը ավելի տարածված է բարձրահասակ մարդկանց շրջանում, որոնց նյարդային վերջավորությունները ավելի երկար են:
Ասիմետրիկ շարժիչային պրոքսիմալ նյարդաբանությունը սկսվում է ենթասուր կամ սուր: Դրա ախտանիշներն են ցավը, սողացող սենսացիան և այրվող սենսացիան ազդրի առջևի մասում և ստորին ոտքի ներքին շրջանում:
Նման նշանների տեսքը կապված չէ շարժիչային գործունեության հետ: Ամենից հաճախ դրանք տեղի են ունենում գիշերը:
Հետո զարգանում է ազդրի և pelvic գոտու մկանների ատրոֆիան և թուլությունը: Միևնույն ժամանակ, հիվանդի համար դժվար է ծալել իր hipը, իսկ ծնկի հոդը ՝ անկայուն: Երբեմն ազդրերի, հետույքի մկանների շերտի և պերոնեալ խմբի խմբաքանակները ներգրավվում են պաթոլոգիական գործընթացում:
Ծնկի ռեֆլեքսի առկայությունը կամ արտացոլումը Աքիլեսի մի փոքր նվազումով կամ պահպանմամբ ցույց է տալիս ռեֆլեքսային խանգարումների առկայությունը: Ժամանակ առ ժամանակ շաքարախտով մկանների ատրոֆիան ազդում է վերին վերջույթների և ուսի գոտու մոտավոր մասերի մոտալուտ մասերի վրա:
Զգայական խանգարումների ծանրությունը նվազագույն է: Հաճախ, պաթոլոգիան ձեռք է բերում ասիմետրիկ բնույթ: Այս դեպքում ողնաշարի դիրիժորների վնասման ախտանիշներ չկան:
Պրոքսիմալ դիաբետիկ նյարդաբանության դեպքում սովորաբար զգայունությունը չի թուլանում: Հիմնականում ցավերի ախտանիշները անհետանում են 2-3 շաբաթվա ընթացքում, բայց որոշ դեպքերում դրանք շարունակվում են մինչև 6-9 ամիս: Ատրոֆիան և պարեզը ուղեկցում են հիվանդին ավելի քան մեկ ամիս:
Ավելին, այս բարդությունների ֆոնին կարող է առաջանալ չբացատրված քաշի կորուստ, ինչը հիմք է հանդիսանում ուսումնասիրություններ անցկացնելու համար ՝ չարորակ ուռուցքների առկայության համար:
Երիկամի վնասը շաքարախտով
Դիաբետիկ նեպրոպաթիան (Kimmelstil-Wilson համախտանիշ, միջքաղաքային գլոմերուլոսկլերոզ) հանդիսանում է ուշ դիաբետիկ սինդրոմի դրսևորում: Այն հիմնված է տարբեր պրոցեսների վրա, ներառյալ նոդուլյար և դիֆուզիոն գլոմերուլոսկլերոզը, երիկամային գլոմերոզային մազանոթների նկուղային մեմբրանի խտացումը, զարկերակային և արթերիոլոսկլերոզը, ինչպես նաև տուբերկուլյոճային ֆիբրոզը:
Այս բարդությունը մահվան հիմնական պատճառներից մեկն է շաքարային դիաբետով հիվանդների շրջանում ՝ այն 17 անգամ ավելացնելով ընդհանուր բնակչության համեմատ: Բոլոր դեպքերի մոտ կեսին մոտ 20 տարի անց շաքարային դիաբետով հիվանդների մոտ զարգանում է դիաբետիկ նեպրոպաթիան:Դրա կլինիկական դրսևորումները հայտնաբերվում են 12-20 տարվա հիվանդությունից հետո: Այնուամենայնիվ, երիկամների ֆունկցիայի և անատոմիական խանգարումների որոշ փոփոխություններ զարգանում են շատ ավելի վաղ: Այսպիսով, նույնիսկ շաքարային դիաբետի սկիզբով, նկատվում է երիկամների չափսերի մեծացում, տուբուլների լուսավորություն և գլոմերուլային ֆիլտրման արագություն: Շաքարախտը փոխհատուցելուց հետո երիկամների չափը նորմալանում է, բայց գլոմերուլային ֆիլտրման արագությունը մնում է բարձրացված նույնիսկ 2-5 տարի անց, երբ պունկցիայի բիոպսիան բացահայտում է գլոմերոզային մազանոթների նկուղային թաղանթի հաստացումը, ինչը ցույց է տալիս դիաբետիկ նեֆրոպաթիայի նախնական (հիստոլոգիական) փուլը: Կլինիկականորեն, 12-18 տարվա ընթացքում այլ փոփոխություններ չեն նկատվել հիվանդների մոտ, չնայած անատոմիական խանգարումների առաջընթացին:
Դիաբետիկ նեպրոպաթիայի առաջին ախտանիշն անցողիկ սպիտակուցն է, որը տեղի է ունենում, որպես կանոն, վարժությունների կամ օրթոստազի ժամանակ: Այնուհետև այն դառնում է կայուն նորմալ կամ մի փոքր իջեցված glomerular ֆիլտրացիայի արագությամբ: Սպիտակուցիազիայի զգալի աճը, որը գերազանցում է 3 գ / օրը և երբեմն հասնում 3 գ / լ-ի, ուղեկցվում է դիսպրոտեինեմիա, որը բնութագրվում է հիպոալբումինեմիայով, IgG- ի անկմամբ, հիպերգրամագլոբուլինեմիայի անկմամբ և ալֆա-մակրոգլոբուլինների աճով: Միևնույն ժամանակ, հիվանդների 40-50% -ը զարգացնում է նեֆրոտիկ սինդրոմ, հիպերլիպիդեմիան, ըստ Ֆրիդրիխսենի, համապատասխանաբար, IV տեսակի է: Անընդհատ պրոտեինոզիայի գոյության 2-3 տարուց հետո հայտնվում է ազոտեմիան, արյան մեջ ուրայի և կրեատինինի պարունակությունը մեծանում է, և գլոմերուլային ֆիլտրումը նվազում է:
Հիվանդության հետագա առաջընթացը բերում է ևս 2-3 տարվա ընթացքում `երիկամային կլինիկական անբավարարության համախտանիշ ունեցող հիվանդների կեսում զարգացմանը, հատկապես գրասենյակի արագ աճը նկատվում է ծանր պրոտեինուրիայով հիվանդների մոտ` նեֆրոտիկ սինդրոմի հետ համատեղ: Երիկամային անբավարարության զարգացման հետ մեկտեղ կտրուկ նվազում է գլոմերային ֆիլտրացիայի արագությունը, հայտնաբերվում է մնացորդային ազոտի (ավելի քան 100 մգ%) և կրեատինինի (ավելի քան 10 մգ%) մակարդակները, հայտնաբերվում է հիպո- կամ նորմոքրոկային անեմիա: Հիվանդության այս փուլում հիվանդների 80-90% -ում արյան ճնշումը զգալիորեն բարձրանում է: Զարկերակային հիպերտոնիայի գենեզը հիմնականում կապված է նատրիումի պահման և հիպերվոլեմիայի հետ: Դաժան զարկերակային գերճնշումը կարող է զուգակցվել սրտի անբավարարության հետ ՝ ըստ ճիշտ փորոքային տիպի կամ բարդացնելով թոքային այտուց:
Երիկամային անբավարարությունը սովորաբար ուղեկցվում է հիպերկալեմիայով, որը կարող է հասնել 6 մմոլ / Լ կամ ավելի, ինչը դրսևորվում է բնորոշ ԷՍԳ փոփոխություններով: Դրա պաթոգենեզը կարող է պայմանավորված լինել արտածնային և երիկամային մեխանիզմներով: Առաջինը ներառում է ինսուլինի, ալդոստերոնի, նորեֆինեֆրինի և հիպերոզմոլիտարիայի նվազում, նյութափոխանակության acidosis, բետա-բլոկլերատորների նվազում: Երկրորդը `գլոմերուլային ֆիլտրացիայի, ինտերստիցիալ նեֆրիտի, հիպորինինեմիկ հիպոալդոստերոնիզմի, պրոստագլանդինային խանգարիչների (ինդոմետազին) և ալդակտոնի նվազում է:
Դիաբետիկ նեպրոպաթիայի կլինիկական ընթացքը բարդ է միզուղիների վարակի, քրոնիկ պիելոնեֆրիտի միջոցով, ինչը նպաստում է միջաստղային նեֆրիտի զարգացմանը: Քրոնիկ պիելոնեֆրիտը հաճախ ասիմպտոմատիկ է և դրսևորվում է շաքարախտային նեպրոպաթիայի կլինիկական ընթացքի վատթարացումով կամ շաքարային դիաբետի դեկոմպենսացիայի միջոցով: Վերջինս (ըստ հատվածական տվյալների `110%) համակցված է նեկրոզային պապիլիտի հետ, որը կարող է դրսևորվել ծանր ձևով (1%)` մարմնի ջերմաստիճանի, մակրոհեմատուրիայի, երիկամային կոլիկի աճով, ինչպես նաև լատենտային ձևով, որը հաճախ չի ախտորոշվում, քանի որ դրա միակ դրսևորումը միկրոհամատուրիան է: . Երիկամային անբավարարության ախտանիշներով որոշ հիվանդների մոտ փոփոխվում է շաքարային դիաբետի ընթացքը, որն արտահայտվում է ինսուլինի ամենօրյա անհրաժեշտության նվազումով `սրտխառնոցի և փսխման հետևանքով հիվանդների ախորժակի նվազման պատճառով, ինչպես նաև երիկամներում ինսուլինի դեգրադացիայի նվազման և դրա կիսամյակի աճի պատճառով:
I և II տիպի շաքարախտով հիվանդների մոտ շաքարախտային նեպրոպաթիայի կլինիկական ընթացքը և դրսևորումը զգալի տարբերություններ ունեն: II տիպի շաքարախտով նեպրոպաթիան շատ ավելի դանդաղ է ընթանում և մահվան հիմնական պատճառը չէ:
Շաքարախտային նեպրոպաթիայի կլինիկական դրսևորումները տարբեր տեսակի շաքարախտի մեջ, ըստ երևույթին, պայմանավորված են երիկամային հյուսվածքի շրջելի կամ անդառնալի փոփոխություններով նրա պաթոգենեզում մասնակցության տարբեր աստիճանի:
D'Elia- ի դիաբետիկ նեպրոպաթիայի պաթոգենեզը:
- Առանց երիկամային պլազմայի հոսքի ավելացման գլոմերուլային ֆիլտրացիայի ավելացում:
- Սպիտակուցը հիպերգլիկեմիայի, ինսուլինի անբավարարության հետ, սրվում է ֆիզիկական ուժգնությամբ և օրթոստազով:
- Կուտակումը իմունոգլոբուլինների խառնուրդում, սպիտակուցների խզման արտադրանքները, mesangium հիպերպլազիան:
- Theրածնի իոնները թորելու համար հեռավոր tubules իջեցված ունակությունը:
- Նկուղային թաղանթում կոլագենի սինթեզի բարձրացում:
- Arterioles- ի hyaline sclerosis` juxtaglomerular ապարատի վնասմամբ:
- Երիկամների վնասվածությամբ զարկերակների աթերոսկլերոզ:
- Պապիլեների նեկրոզը:
Կլինիկական դասընթացի բնույթով, դիաբետիկ նեպրոպաթիան բաժանվում է լատենտային, կլինիկականորեն դրսևորված և տերմինալ ձևերի: Վերջինը բնութագրվում է ուրեմիա: Բեմում նեպրոպաթիան բաժանելու ժամանակ օգտագործվում է Mogensen դասակարգումը (1983), որը հիմնված է լաբորատոր և կլինիկական տվյալների վրա:
- Հիպերֆունկցիայի փուլը տեղի է ունենում շաքարային դիաբետի սկզբից և բնութագրվում է հիպերֆիլտրացիայով, հիպերֆերֆուզիայով, երիկամային հիպերտրոֆիայով և նորմոալբումինուրիայով (
ILive- ը չի տրամադրում բժշկական խորհրդատվություն, ախտորոշում կամ բուժում:
Պորտալում հրապարակված տեղեկատվությունը նախատեսված է միայն տեղեկատվական նպատակներով և դրանք չպետք է օգտագործվեն առանց մասնագետի հետ խորհրդակցելու:
Զգուշորեն կարդացեք կայքի կանոններն ու կանոնները: Կարող եք նաև կապվել մեզ հետ:
Դիաբետիկ նեվրոպաթիայի դասակարգում
Կախված տեղագրությունից, ծայրամասային նյարդաբանությունը առանձնանում է պաթոլոգիական գործընթացում ողնաշարի նյարդերի գերակշռող ներգրավմամբ և ինքնավար նևրոպաթիայի միջոցով `ներքին օրգանների ներվայնացման խախտման դեպքում: Ըստ դիաբետիկ նեվրոպաթիայի սինդրոմային դասակարգման, կան.
I. Ընդհանուր համաչափ սիմետրիկ պոլինեվրոպաթիայի սինդրոմ.
- Զգայական նյարդերի գերակշիռ վնասվածքով (զգայական նյարդաբանություն)
- Շարժիչային նյարդերի գերակշիռ վնասվածքով (շարժիչային նյարդաբանություն)
- Զգայական և շարժիչային նյարդերի համակցված վնասով (սենսորիմոտորային նյարդաբանություն)
- Հիպերգլիկեմիկ նյարդաբանություն:
II. Ինքնավար (ինքնավար) դիաբետիկ նյարդաբանության համախտանիշ.
- Սրտանոթային
- Աղեստամոքսային աղիք
- Միզասեռական
- Շնչառական
- Նավի շարժիչ
III. Կիզակետային կամ բազմաբնույթ դիաբետիկ նյարդաբանության համախտանիշ.
- Գանգուղեղային նյարդաբանություն
- Թունելի նյարդաբանություն
- Ամիոտրոֆիա
- Radiculoneuropathy / Plexopathy
- Քրոնիկ բորբոքային ցողունային պոլինեվրոպաթիա (HVDP):
Մի շարք հեղինակներ առանձնացնում են կենտրոնական նյարդաբանությունը և դրա հետևյալ ձևերը. Շաքարախտային էնցեֆալոպաթիա (էնցեֆալոմիելոպաթիա), գլխուղեղի սուր անոթային խանգարումներ (PNMK, ինսուլտի), սուր հոգեկան խանգարումներ, որոնք առաջացել են նյութափոխանակության փոխհատուցմամբ:
Ըստ կլինիկական դասակարգման, հաշվի առնելով դիաբետիկ նեվրոպաթիայի դրսևորումները, առանձնանում են գործընթացի մի քանի փուլեր.
1. Ենթաբլինիկական նյարդաբանություն
2. Կլինիկական նյարդաբանություն.
- քրոնիկ ցավ
- սուր ցավ
- ցավազրկված ձև ՝ զգայունության նվազման կամ ամբողջական կորստի հետ միասին
3. Ուշ բարդությունների փուլ (ոտքերի նյարդահոգեբանական դեֆորմացիա, դիաբետիկ ոտք և այլն):
Դիաբետիկ նյարդաբանությունը վերաբերում է մետաբոլիկ պոլինեվրոպաթիաներին: Դիաբետիկ նեվրոպաթիայի պաթոգենեզում առանձնահատուկ դերը պատկանում է նյարդա-անոթային գործոններին `միկրոհիոպաթիաներին, որոնք խանգարում են նյարդերին արյան մատակարարումը:
Բազմաթիվ նյութափոխանակության խանգարումներ, որոնք զարգանում են այս ֆոնի վրա, ի վերջո հանգեցնում են նյարդային հյուսվածքի այտուցվածության, նյարդային մանրաթելերի նյութափոխանակության խանգարումների, նյարդային ազդակների խանգարումների, օքսիդատիվ սթրեսի բարձրացման, աուտոիմունային բարդույթների զարգացման և, ի վերջո, նյարդային մանրաթելերի ատրոֆիայի:
Դիաբետիկ նեվրոպաթիայի զարգացման ռիսկի բարձրացման գործոններն են ՝ տարիքը, շաքարախտի տևողությունը, անվերահսկելի հիպերգլիկեմիան, զարկերակային հիպերտոնիան, հիպերլիպիդեմիան, ճարպակալումը, ծխելը:
Ծայրամասային պոլինեվրոպաթիա
Ծայրամասային պոլինեվրոպաթիան բնութագրվում է շարժիչային և զգայական խանգարումների բարդույթի համալիրի զարգացմամբ, որոնք առավել արտահայտված են ծայրահեղություններից: Դիաբետիկ նյարդաբանությունը դրսևորվում է այրման, թմրությունի, մաշկի խզման, ոտքերի և ոտքերի, մատների ցավերի, մատների, մկանների կարճատև ցավեր:
Կարող է զարգանալ ջերմաստիճանի խթանների նկատմամբ անզգայունություն, հպման նկատմամբ զգայունության բարձրացում, նույնիսկ շատ թեթև: Այս ախտանիշները հակված են վատթարանալ գիշերը:
Դիաբետիկ նյարդաբանությունը ուղեկցվում է մկանների թուլությամբ, ռեֆլեքսների թուլացմամբ կամ կորստով, ինչը հանգեցնում է քայլքի փոփոխության և շարժումների թույլ համակարգման:
Հյուծող ցավերն ու պարեստեզիաները հանգեցնում են անքնություն, ախորժակի կորուստ, քաշի կորուստ, հիվանդների հոգեկան վիճակի ընկճում - դեպրեսիա:
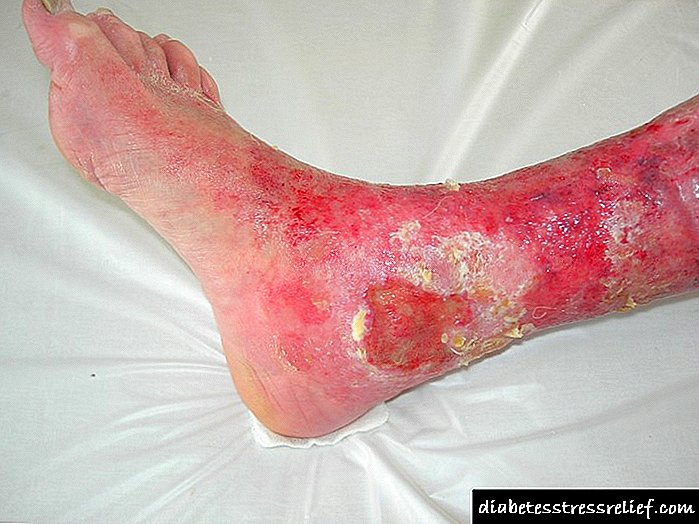
Ծայրամասային դիաբետիկ նեվրոպաթիայի հետագա բարդությունները կարող են ներառել ոտքի խոցեր, ոտք ունեցող ոտքերի մորթուց նման դեֆորմացիա, ոտքի կամարի ցնցում: Ծայրամասային պոլինեվրոպաթիան բավականին հաճախ նախորդում է դիաբետիկ ոտքի համախտանիշի նյարդահոգեբանական ձևին:
Ինչ է դիաբետիկ ամյոտրոֆիան
Amyotrophy- ը (ա-ժխտումը, միո-մկանները, տրոֆիկ-սնունդը) մկանների թուլությունն է: Դա վնաս է հասցնում ողնաշարի արմատներին: Հիվանդության մոտալուտ (կենտրոնին ավելի մոտ) ձևը բնութագրվում է ազդրի մկանների ուժի անկմամբ: Lumbosacral նյարդերը և plexuses- ը մասնակցում են դրա զարգացմանը:
Հիվանդությունը դիաբետիկ նեվրոպաթիայի հազվագյուտ (դեպքերի 1%) տարբերակն է: Շաքարախտի այս բարդությունը տեղի է ունենում նյարդային մանրաթելերի սննդի (իշեմիայի) նվազման պատճառով: Փոքր անոթների պատռվածության խախտումը, որոնք արյուն են բերում նյարդին, հանգեցնում է նյարդային մանրաթելի ոչնչացման: Բացի պոլնեվրոպաթիաներին բնորոշ իշեմիկ խանգարումներից, հայտնաբերվել է նաև աուտոիմունային բարդույթների դերը:
Իմունային բջիջների արձագանքման փոփոխությունների պատճառով նրանք իրենց հյուսվածքները ճանաչում են որպես օտար և սկսում են արտադրել հակամարմիններ: Ձևավորվում է անտիգեն + հակամարմինների համալիր: Նրանց ներկայությունը անոթային պատում բորբոքային գործընթացի պատճառ է: Սա բացատրում է ցավի սուր արձագանքին և հիվանդության բուժման համար ակտիվ հակաբորբոքային դեղեր օգտագործելու անհրաժեշտությանը:
Պաթոլոգիայի ընթացքը առաջադիմական է, հիվանդները հաճախ հաշմանդամություն են դառնում պատշաճ թերապիայի բացակայության դեպքում:
Եվ ահա ստորին վերջույթների դիաբետիկ նյարդաբանության մասին:
Ինչպե՞ս տարբերակել ամիոտրոֆիան պոլիևիրոպաթիկայից
Այս երկու հիվանդությունները ազդում են նյարդային մանրաթելերի վրա և վերջույթների ցավ են պատճառում: Աղյուսակում ներկայացված են ամիոտրոֆիայի և սովորական պոլնեվրոպաթիայի միջև կարևոր տարբերությունները:
Ստորագրել
Ամիոտրոֆիա
Պոլինեվրոպաթիա
Շաքարախտի տեսակը
Առաջին և երկրորդ
Տարիքը
Շաքարախտի տևողությունը
Oneանկացածը առաջին հերթին պատահում է
Հիվանդության փոխհատուցում
Բարձր շաքար
Հիվանդությունների առաջացում
Painավի տեղայնացում
Զգայունություն
Սկզբում չի փոխվել
Մկանների ուժ
Պետք է հիշել, որ դիաբետիկները այս հիվանդությունների համակցված ընթացք ունեն: Այս դեպքում կլինեն ամբողջ վերջույթի խանգարված շարժիչային գործունեության նշաններ:
Պաթոլոգիայի նշաններն ու ախտանիշները
Դիաբետիկ ամիոտրոֆիայի սկիզբը բավականին բնորոշ է.
- հանկարծակի ցավը ազդրի առջևի մասում `այրվող, կրակոցներ, ավելի ուժեղ գիշերը, կա ալոդիա - ցավ մի թեթև հպումից,
- ծնկային մկանների թուլության պատճառով դժվար է դառնում անկողնից, աթոռակից, բարձրանալով և աստիճաններից իջնելը.
- ցավը lumbar կամ sacral շրջանում,
- ազդակիր ազդրի ծավալի կրճատում (մկանային ատրոֆիա):
Amyotrophy- ը հիմնականում բնութագրվում է միակողմանի վնասվածքով: Գործընթացն ընթանալուն պես գործընթացը կարող է դառնալ երկկողմանի, իսկ ոտքի ստորին մկանները ներգրավված են դրանում: Ազդրում ցավի սկզբից մինչև մկանների թուլություն, սովորաբար տևում է մեկ շաբաթից մինչև 1 ամիս:Եթե հիվանդը չունի միաժամանակյա դիաբետիկ պոլիեվրոպաթիա, ապա մաշկի զգայունությունը չի փոխվում: Painավի սինդրոմը տևում է մոտ 3-7 շաբաթ, բայց հայտնի են 8-9 ամիսների ընթացքում դրա համառության դեպքերը:
Մկանների թուլությունը, խանգարված շարժումը, ազդրի ծավալի նվազումը երկար են մնում: Նրանք կարող են կապված լինել ծանր ընդհանուր անբավարարության և քաշի կորստի հետ: Հիվանդության և նույնիսկ բժիշկների կողմից հիվանդության նման դրսևորումները համարվում են օստեոխոնդրոզ, և էմոցիացիան առաջացնում է ուռուցքային պրոցեսի կասկած: Սովորական ցավազրկողներով բուժումը չի հանգստացնում, իսկ մկանների ատրոֆիան և թուլությունը մեծանում են:
Բայց վերականգնումը կարող է տևել մի քանի տարի, հաճախ առկա է մնացորդային ազդեցություն, նույնիսկ ճիշտ թերապիայի միջոցով:
Ախտորոշման մեթոդներ
Եթե հիվանդը ենթարկվում է միայն ողնաշարի ռենտգեն և տոմոգրաֆիա, ապա ամիոտրոֆիան մնում է չբացահայտված: Այս հիվանդության համար անհրաժեշտ է հատուկ հետազոտություն.
- Էլեկտրամյոգրաֆիա (մկանների գործառույթի ուսումնասիրություն): Կանանց խմբում նկատվում է ազդանշանային հաղորդունակության նվազում, կոնտրակտիկություն:
- Էլեկտրաէներգիա (նյարդային մանրաթելերի վիճակի որոշում): Արտացոլում է ողնաշարի նյարդերի արմատներին հասցված վնասը մի կողմից կամ երկկողմ ՝ տարբեր ինտենսիվությամբ:
- Ողնաշարի պունկցիա. Սպիտակուցի պարունակության բարձրացում `բջջային նորմալ կազմով:
Ախտորոշումը ճշտելու համար նշանակվում է MRI: Դա ցույց է տալիս ողնաշարի փոփոխությունների բացակայությունը, ուռուցքային գործընթացը բացառված է: Արյան անալիզներում հայտնաբերվում է ծոմ պահող գլյուկոզի աճ և շաքարավազի ծանրաբեռնվածությունից հետո ՝ գլիկացված հեմոգլոբինը, որոնք բնորոշ են շաքարախտի մեղմ ընթացքին կամ չափավոր ծանրությանը:
Proximal diabetic amyotrophy- ի բուժում
Ածխաջրածին նյութափոխանակության խանգարումների շտկումը կայուն բուժման արդյունքի նախապայման է: Երկրորդ տիպի հիվանդության դեպքում գուցե անհրաժեշտ լինի ինսուլին միացնել, քանի որ գլյուկոկորտիկոիդային խմբի հիպերմոնները ՝ Prednisolone, Metipred, հաճախ ընդգրկված են բուժման ռեժիմում: Վերջին դեղամիջոցն առավել արդյունավետ է հիվանդության սկզբից առաջին 3 ամիսների ընթացքում: Այն կառավարվում է զարկերակային թերապիայի միջոցով (բարձր չափաբաժիններ ՝ 3-ից 5 ներարկում):
Հորմոնալ ներարկումների ֆոնի վրա սովորաբար արագորեն տեղի է ունենում կատարելագործում - ցավը նվազում է, և մկանների ուժը բարձրանում է: Սա ևս մեկ անգամ ապացուցում է աուտոիմունային գործոնի դերը ամիմոտրոֆիայի զարգացման մեջ: Հորմոնների թույլ արձագանք ունեցող հիվանդների խումբ կա: Նրանց կարող է առաջարկվել պլազմաֆերեզի միջոցով կառավարել ցիտոստատիկա (Methotrexate), ներերակային իմունոգլոբուլին, ինչպես նաև արյան մաքրման դասընթացներ:
Դիաբետի նյարդային մանրաթելերի վնասման մեջ ներգրավված են թթվածնի ակտիվ մոլեկուլները (ազատ ռադիկալներ): Դիաբետիկների մեջ հակաօքսիդիչ համակարգի ինքնապաշտպանական հնարավորությունները թույլ են:
Հետևաբար նշվում է ալֆա-լիպոիկ թթվի օգտագործումը `նյարդային հյուսվածքի ոչնչացումը խոչընդոտելու համար: Նրա ընթացքի ներդրումը կարող է նույնիսկ պրոֆիլակտիկ նշանակություն ունենալ նյարդաբանության առաջացման համար: Արդեն զարգացած հիվանդությամբ օգտագործվում են Berlition- ի, Thiogamma- ի, Espa-lipon- ի երկշաբաթյա ներերակային ներարկումներ, որին հաջորդում է հաբեր: Բուժումը տևում է առնվազն 2 ամիս:
Painավը թեթևացնելու համար սովորական դեղամիջոցները (ibuprofen, nimesulide) ոչ ստերոիդային հակաբորբոքային դեղամիջոցների խմբից չեն օգտագործվում: Նշեք դեղամիջոցները `հակաբեղմնավորիչ գործողությամբ - Gabagamma, Lyrics, Finlepsin: Դրանք համակցված են հակադեպրեսանտների փոքր չափաբաժիններով `ամիտրիպտիլին, կլոֆրանիլ:
Ստորին վերջույթների մերսում
Վերականգնման ժամանակահատվածում անհրաժեշտ է կապել մերսման և բուժական մարմնամարզության, ռեֆլեքսոլոգիայի, B վիտամինների կուրսը (Milgamma, Neurovitan):
Դիաբետիկ ամիոտրոֆիան տեղի է ունենում ողնաշարի արմատների վնասվածքի պատճառով: Անոթային պատերի աուտոիմուն բորբոքման հետ համատեղ գլյուկոզի մակարդակի բարձրացումը մասնակցում է դրա զարգացմանը:Արդյունքում ՝ նյարդային մանրաթելերի սնունդը խաթարվում է: Հիվանդությունը տեղի է ունենում հանկարծակի, կտրուկ ցավով ազդրի ազդրի երկայնքով: Դրան ավելացվում է մկանների թուլություն, ազդակիր վերջույթների ծավալի նվազում:
Եվ ահա ավելի շատ դիաբետիկ պոլիեվրոպաթիայի մասին:
Ախտորոշման համար անհրաժեշտ է ուսումնասիրել մկանների և նյարդային մանրաթելերի գործառույթը: Բուժումը ներառում է հակաբիոտիկ դեղեր, հորմոնալ զարկերակային թերապիա, ալֆա լիպոիկ թթու: Դուք կարող եք ցավը թեթևացնել հակակոռուպցիոն միջոցներով և հակադեպրեսանտներով: Մկանների ուժը վերականգնելու համար անհրաժեշտ է երկար վերականգնողական շրջան:
Օգտակար տեսանյութ
Դիտեք 1-ին տիպի շաքարախտի բուժման տեսանյութը.
Արյան շաքարի երկարատև աճի պատճառով կա ստորին վերջույթների դիաբետիկ նեվրոպաթիա: Հիմնական ախտանշաններն են `կծկում, ոտքերի թմրություն, ցավ: Բուժումը ներառում է մի քանի տեսակի դեղեր: Դուք կարող եք ցավազրկել, խորհուրդ է տրվում նաև մարմնամարզություն և այլ մեթոդներ:
Շաքարախտի բավականին լուրջ բարդությունը դիաբետիկ անգիոպաթիան է: Կա դասակարգում, որը հիմնականում որոշվում է հիվանդի ախտանիշներով: Բուժման համար նախապես ախտորոշվում է ախտորոշումը `վնասի աստիճանը որոշելու համար, այնուհետև դեղեր են նշանակվում կամ կատարվում է վիրահատություն:
Կատարվում է դիաբետիկ նեվրոպաթիայի ախտորոշում 1-ին և 2-րդ տիպի շաքարախտ ունեցող հիվանդների մոտ: Սկզբում փորձաքննությունն իրականացվում է էնդոկրինոլոգի կողմից, այնուհետև նյարդահոգեբանը հատուկ հանդերձանքով ուսումնասիրում է զգայունությունը մի ընթացակարգի համար, որում կա մոնոֆիլենտ, թյունինգի պատառաքաղ և այլ սարքեր:
Եթե պարզվում է դիաբետիկ նյարդաբանությունը, ապա բուժումն իրականացվում է մի քանի մեթոդների միջոցով ՝ ցավը թեթևացնելու, դեղորայքային և հաբերի օգնությամբ, ստորին վերջույթների վիճակը բարելավելու, ինչպես նաև մերսման միջոցով:
Հաճախ, դիաբետիկ պոլիեվրոպաթիան դրսևորվում է ցավով: Լրացուցիչ ախտանշանները կախված են դրա տեսակից: Դա կարող է լինել զգայական, սենսորամտոր, ծայրամասային, դիաբետիկ, ինքնավար: Պաթոգենեզը նույնպես կախված է նրանից, թե ինչ դասակարգում է զարգացել:
Ինքնավար նյարդաբանություն
Ինքնավար դիաբետիկ նյարդաբանությունը կարող է զարգանալ և ընթանալ սրտանոթային, ստամոքս-աղիքային, միզասեռական, սուդոմոտորային, շնչառական և այլ ձևերի տեսքով, որոնք բնութագրվում են առանձին օրգանների կամ ամբողջ համակարգերի անբավարար գործառույթներով:
Դիաբետիկ նյարդաբանության սրտանոթային ձևը կարող է զարգանալ շաքարախտի առաջին 3-5 տարիներին: Այն դրսևորվում է հանգստի ժամանակ տախիկարդիայով, օրթոստատիկ հիպոթենզիայով, ԷՍԳ փոփոխություններով (QT ընդմիջման երկարացում), սրտամկանի իշեմիայի և սրտի կաթվածի ցավազրկման ռիսկի մեծացում:
Դիաբետիկ նեվրոպաթիայի ստամոքս-աղիքային ձևը բնութագրվում է համային հիպերվալվացիայով, էզոֆագալ դիսկինեզիայով, ստամոքսի շարժիչային-էվակուացման գործառույթի խորքային խանգարումներով (գաստրոփարեզ), պաթոլոգիական գաստրոէզոֆագեային ռեֆլյուկի զարգացում (դիսֆագիա, այրոց, էզոֆագիտ):
Շաքարային դիաբետով հիվանդների մոտ հիպոօքսիդ գաստրիտը հաճախակի է, Helicobacter pylori- ի հետ կապված պեպտիկ խոցը ՝ լեղապարկի դիսկինեզիայի և լեղապարկի հիվանդության աճող ռիսկ:
Դիաբետիկ նյարդաբանության մեջ աղիքային ախտահարումը ուղեկցվում է պերիստալիզի խախտմամբ `դիսբիոզի, ջրային լուծի, ստեատրրիայի, փորկապության, ֆեկալային անզսպության զարգացման հետ: Լյարդից ճարպային հեպատոզը հաճախ հայտնաբերվում է:
Ինքնավար դիաբետիկ նյարդաբանության միզասեռական ձևով խանգարվում է միզապարկի և միզանյութի երանգը, որը կարող է ուղեկցվել միզուղիների պահպանմամբ կամ միզուղիների անզսպությամբ:
Շաքարային դիաբետով հիվանդները հակված են միզուղիների վարակի զարգացմանը (ցիստիտ, պիելոնեֆրիտ):
Տղամարդիկ կարող են բողոքել էրեկցիայի դիսֆունկցիայի, ամորձիների ցավոտ ներթափանցման խախտման մասին, կանանց մոտ `չոր հեշտոց, անորգազիա:
Դիաբետիկ նեվրոպաթիայի սուդոմոտոր խանգարումները բնութագրվում են դիալային հիպո- և անհիդրոզով (ոտքերի և ձեռքերի քրտնարտադրության նվազում) `փոխհատուցող կենտրոնական հիպերհիդրոզի զարգացման միջոցով, հատկապես կերակուրների և գիշերվա ընթացքում:
Դիաբետիկ նյարդաբանության շնչառական ձևը տեղի է ունենում ապնեայի դրվագներով, թոքերի հիպերվենցիլացումով և մակերեսային ակտիվության արտադրության անկմամբ:
Դիաբետիկ նեվրոպաթիայի դեպքում դիպլոպիան, սիմպտոմատիկ հերմալոպիան, ջերմակարգավորման խանգարումները, ասիմպտոմատիկ հիպոգլիկեմիան և «շաքարախտային cachexia» - ն առաջադեմ նվազում են:
Ախտորոշման ալգորիթմը կախված է դիաբետիկ նեվրոպաթիայի ձևից: Նախնական խորհրդակցության ընթացքում մանրակրկիտ վերլուծվում են սրտանոթային, մարսողական, շնչառական, սեռական և տեսողական համակարգերի փոփոխությունների վերաբերյալ անամնեզները և բողոքները:
Դիաբետիկ նյարդաբանություն ունեցող հիվանդների մոտ անհրաժեշտ է որոշել արյան մեջ գլյուկոզի, ինսուլինի, C-պեպտիդի, գլիկոզիլացված հեմոգլոբինի մակարդակը, ուսումնասիրել պուլսացիաները ծայրամասային զարկերակների մեջ, չափել արյան ճնշումը, ուսումնասիրել ստորին վերջույթները դեֆորմացիաների, սնկային ախտահարումների, եգիպտացորենի համար:
Կախված դիաբետիկ նեվրոպաթիայի ախտորոշման դրսևորումներից, բացի էնդոկրինոլոգից և դիաբետոլոգից, կարող են մասնակցել նաև այլ մասնագետներ ՝ սրտաբան, գաստրոէնտերոլոգ, նյարդաբան, ակնաբույժ, պոդոլոգ:
Սրտանոթային համակարգի նախնական զննումն անցկացվում է ԷՍԳ, սրտանոթային թեստեր (Վալսալվայի թեստեր, օրթոստատիկ թեստեր և այլն):
), Էխոկարդիոգրաֆիա, խոլեստերինի և լիպոպրոտեինների որոշում:
Դիաբետիկ նյարդաբանության համար նյարդաբանական հետազոտությունը ներառում է էլեկտրոֆիզիոլոգիական ուսումնասիրություններ ՝ էլեկտրոմիոգրաֆիա, էլեկտրեևրոգրաֆիա, առաջացրած ներուժ:
Գնահատվում են ռեֆլեքսները և զգայական զգայունության տարբեր տեսակներ. Մոնոֆիլենտ օգտագործելը նրբանկատություն, թրթռում ՝ թյունինգի պատառաքաղ օգտագործելով, ջերմաստիճանը - սառը կամ տաք առարկան շոշափելով, ցավը - մաշկը սոսնձելով ասեղի բութ կողմով, proprioceptive - Romberg- ի դիրքում կայունության թեստ օգտագործելով: Խավիարային բիոպսիան և մաշկի բիոպսիաները օգտագործվում են դիաբետիկ նյարդաբանության ատիպիկ ձևերի համար:
Դիաբետիկ նյարդաբանության համար ստացված գաստրոէնտերոլոգիական հետազոտությունը ներառում է որովայնի օրգանների ուլտրաձայնային հետազոտություն, էնդոսկոպիա, ստամոքսի ռենտգենյան ճառագայթներ, մանր աղիքի միջոցով բարիումի անցման ուսումնասիրություններ և Helicobacter թեստեր:
Միզուղիների համակարգից բողոքների առկայության դեպքում հետազոտվում է ընդհանուր միզուղի, կատարվում է երիկամների ուլտրաձայնային հետազոտություն, միզապարկ (ներառյալ
Ուլտրաձայնային հետազոտություն մնացորդային մեզի որոշմամբ), ցիստոսկոպիա, ներերակային ուրոգրաֆիա, միզապարկի մկանների էլեկտրոմիոգրաֆիա և այլն:
Սադրիչ պատճառներ
Բացի այդ, դիաբետիկների մկանների ատրոֆիկ գործընթացը որոշվում է որոշակի նախատրամադրված պատճառներով.
- քառասունից բարձր տարիքային գործոն,
- գենդերային գործոն. տղամարդիկ ավելի հաճախ են տառապում,
- վատ սովորությունների առկայություն. ալկոհոլային խմիչքների չարաշահման,
- աճ - պաթոլոգիական պրոցեսը հաճախ ազդում է բարձրահասակ մարդկանց վրա, քանի որ նրանք ունեն ավելի երկար նեյրոտերմինալ:
Դիաբետիկ նյարդաբանության բուժում
Դիաբետիկ նեվրոպաթիայի բուժումը իրականացվում է հաջորդաբար և փուլերով: Դիաբետիկ նեվրոպաթիայի արդյունավետ բուժումը անհնար է առանց շաքարախտի փոխհատուցմանը հասնելուն:
Այդ նպատակով նշանակվում են ինսուլինի կամ հակադիաբետիկ հաբեր, և կատարվում է գլյուկոզի մոնիտորինգ:
Որպես դիաբետիկ նեվրոպաթիայի բուժման ինտեգրված մոտեցման մաս, անհրաժեշտ է մշակել օպտիմալ դիետա և վարժությունների ռեժիմ, նվազեցնել մարմնի ավելորդ քաշը և պահպանել արյան ճնշման նորմալ մակարդակը:
Հիմնական դասընթացի ընթացքում նշվում է նեյրոտրոպային վիտամինների (խումբ B), հակաօքսիդանտների (ալֆա լիպոիկ թթու, վիտամին E), հետքի տարրերի (Mg և Zn պատրաստուկներ) ընդունումը: Դիաբետիկ նեվրոպաթիայի ցավոտ ձևով խորհուրդ է տրվում նշանակել անալգետիկ նյութեր, հակաալվուլյատորներ:
Բուժման ֆիզիոթերապևտիկ մեթոդները օգտակար են. Նյարդերի խթանում, մագնետոթերապիա, լազերային թերապիա, թեթև թերապիա, ասեղնաբուժություն, վարժություն թերապիա:
Դիաբետիկ նյարդաբանության դեպքում անհրաժեշտ է հատկապես զգույշ ոտքերի խնամք. Հագնել հարմարավետ (օրթոպեդիկ) կոշիկներ, բժշկական պեդիկյուր, ոտքերի լոգարաններ, ոտքերի խոնավացում և այլն:
Դիաբետիկ նյարդաբանության ինքնավար ձևերի բուժումն իրականացվում է ՝ հաշվի առնելով զարգացած համախտանիշը:
Դիաբետիկ նեվրոպաթիայի կանխատեսում և կանխում
Դիաբետիկ նեվրոպաթիայի (ինչպես ծայրամասային, այնպես էլ ինքնավար) վաղ հայտնաբերումը հանդիսանում է բարենպաստ կանխատեսում և հիվանդների կյանքի որակի բարելավման բանալին:
Դիաբետիկ նեվրոպաթիայի նախնական փուլերը կարող են հակադարձվել `շաքարախտի կայուն կայուն փոխհատուցմանը հասնելով:
Բարդ շաքարախտով նեոպաթիան առաջատար ռիսկի գործոն է սրտամկանի անբավարար ինֆարկտի, սրտանոթային առիթմիաների և ստորին վերջույթների ոչ տրավմատիկ ամպուտացիայի համար:
Դիաբետիկ նյարդաբանությունը կանխելու համար անհրաժեշտ է արյան շաքարի մակարդակի մշտական մոնիտորինգ, բուժման ժամանակին շտկում, դիաբետոլոգի և այլ մասնագետների կողմից կանոնավոր մոնիտորինգ:
Դիաբետիկ ամյոտրոֆիայի ախտանիշները և բուժումը

- Սադրիչ պատճառներ
- Սիմպտոմատիկ պատկեր
- Ախտորոշում
- Թերապիա
- Կյանքի կանխատեսում
Դիաբետիկ ամիոտրոֆիան (նեվրոպաթիան) շաքարախտից բարդությունների համադրություն է: Պաթոլոգիական հետևանքները ձևավորվում են նյարդային համակարգի վնասման հետևանքով ՝ մկանային համակարգի որոշ վարկածներով: Պաթոլոգիական վիճակի ախտորոշումը չափազանց դժվար է, քանի որ այն ունի ասիմպտոմատիկ ընթացք:
Ըստ վիճակագրության ՝ գլյուկոզի թույլ հանդուրժողականության դեպքում բարդությունները զարգանում են դեպքերի 10-12% դեպքերում, իսկ II տիպի շաքարախտով հիվանդների 25% -ից ավելին հայտնաբերվում է դիաբետիկ ամիոտրոֆիա: Այս հիվանդության վտանգը դիաբետիկների գրեթե 75% -ի ձևավորումն է `ստորին ծայրամասերում համապատասխան թերապիա չկատարելու դեպքում ձևավորվում են արևադարձային խոցային ախտահարումներ:
Դիաբետիկ նյարդաբանության հազվագյուտ տարբերակ է lumbosacral radiculoplexitis- ը: Պաթոլոգիական գործընթացը բնորոշ է բացառապես II տիպի շաքարախտի, այսինքն ՝ 40-ից 60 տարեկան հասակ ունեցող ինսուլինից կախված հիվանդներին: Այս պայմանը ձևավորվում է դիաբետիկ միկրոհիոպաթիայի պատճառով `Axonal վնասվածքի պատճառով:
Պաթոմորֆոլոգիական մեծ թվով ուսումնասիրությունների արդյունքները ցույց են տալիս, որ պաթոլոգիայի առաջացումը նյարդային կապոցների անոթների (պերինեուրիա, էպինեուրիա) անոթների ինքնաբերաբար վնասման հետևանքով ՝ պերվասկուլիտի կամ միկրոասկուլիտի զարգացումով: Վերջիններս նաև օգնում են զարգացնել նյարդային արմատների և անոթային ցանցի իշեմիկ ոչնչացումը:
Կա ապացույց ՝ հօգուտ կոմպլեմենտար համակարգի, էնդոթելիալ լիմֆոցիտների բջիջների, իմունոցիտոկինինների արտահայտման և ցիտոտոքսիկ T- լիմֆոցիտների ազդեցության:
Բազմամուկի բջիջների կողմից փոքր հետճանաչողական անոթների ներթափանցման տարբերակներ կան:
Այս ֆոնի վրա նյարդային արմատներում և նյարդային կապանքներում հայտնաբերվել են Axons- ի ոչնչացումն ու դիսֆունկցիան, հեմոսիդերինի կուտակումը, պերիներուրիայի հաստության բարձրացումը, տեղական ականազերծումը և նոր անոթների հայտնաբերումը:
Սիմպտոմատիկ պատկեր
Ասիմետրիկ շարժիչային պրոքսիմալ նյարդաբանությունը ունի ենթասուր կամ սուր սկիզբ `ցավով, սողալով և այրվող սենսացիաով ազդրի առաջի մակերեսի վրա և ստորին ոտքի միջնային հարթությունում: Նկարագրված ախտանիշների առաջացումը որևէ կապ չունի շարժիչային գործունեության հետ: Հաճախ նրանք հայտնվում են գիշերը:
Որոշակի ժամանակից հետո ձևավորվում է ատրոֆիկ պրոցես և ազդրի և pelvic գոտու մկանների ուժային անկում: Այս դեպքում հիվանդի համար դժվար է ծունկացնել ծունկը, դրսևորվում է ծնկների հոդի անկայունությունը: Որոշ մարմնավորումներում ֆեմուրալ շրջանի, գլյուտային մկանների և պերոնեալի խմբերի լրասարքերը միանում են պաթոլոգիական գործընթացին:
Ռեֆլեքսային խանգարումների օրինակ է Աքիլեսի փոքր անկման կամ պահպանման ֆոնի վրա ծնկային ռեֆլեքսի կորուստը կամ նվազումը: Հազվադեպ է, որ դիաբետիկ հիվանդների մոտ մկանների ատրոֆիան ազդում է զենքի և ուսի գոտու մոտավոր մասերի վրա:
Զգայական խանգարումների ինտենսիվությունը ծայրաստիճան ցածր է: Հաճախ հիվանդությունը դառնում է ասիմետրիկ: Ողնաշարի դիրիժորների վնասման նշաններ չեն նկատվում:
Այս պաթոլոգիայի հետ սովորաբար զգայունությունը պահպանվում է: Painավը անհետանում է երկու-երեք շաբաթ անց, սակայն, երբեմն դրանք փրկվում են մինչև 6-9 ամիս: Ատրոֆիկ պրոցեսը և paresis- ը տեղի են ունենում շատ ամիսներ:
Պարետիկական երևույթները և ատրոֆիկ գործընթացը շարունակվում են երկար ամիսներ, երբեմն ուղեկցվում են մարմնի քաշի անկանխատեսելի անկմամբ:
Քաշի այսպիսի արագ կորուստը հաճախ հիվանդին կասկածում է իր մարմնում չարորակ ուռուցքի զարգացման վրա:
Վերականգնման ժամանակահատվածը տևում է մի քանի տարի, իսկ որոշ հիվանդների մոտ մնում է պահպանված մնացորդային թերություն:
Ախտորոշում
Ախտորոշումը կարող է իրականացվել միայն հիվանդի մանրակրկիտ հետազոտությունից հետո `ասիմպտոմատիկ ընթացքի պատճառով:
Ախտորոշումը կատարվում է նյարդաբանական բնույթի առնվազն 2 նշանի առկայության դեպքում: Ախտորոշման նպատակով նշանակվում են մի քանի լաբորատոր հետազոտություններ.
- մեզի և արյան ընդհանուր հետազոտություն,
- ռևմատիկ թեստեր
- սինովյան հեղուկի գնահատում
- Ողնաշարի սյունի MRI (ստորին մեջքի և սուրբուսի),
- խթանում ENMG և ասեղ EMG:
CSF- ում նկատվում է սպիտակուցների պարունակության աճ: EMG- ից հետո բազմակողմանի ջնջում կամ հետաքրքրաշարժություն նկատվում է ոտքերի պարասպային արգանդի վզիկի խմբում:
Թերապևտիկ միջոցառումները բավականին երկար են (մինչև երկու կամ ավելի տարի): Վերականգնման մակարդակը ուղղակիորեն կախված է հիմքում ընկած հիվանդության փոխհատուցող մեխանիզմներից:
Արդյունավետ բուժման հիմնական սկզբունքները.
- ծայրամասային արյան շաքարի մշտական մոնիտորինգ,
- սիմպտոմատիկ բուժում ցավի առկայության դեպքում,
- պաթոգենետիկ թերապիա:
Բուժման սկզբնական փուլում զարկերակային թերապիան նշանակվում է մեթիլպրեդնիսոլոնի կաթիլով:
Արյան շաքարի մակարդակը կարող է կայունացվել հիվանդին ինսուլին տեղափոխելու միջոցով:
Painավը թեթևացնելու համար ցուցադրվում է Pregabalin- ը (օրական երկու անգամ ՝ յուրաքանչյուրը 150 մգ): Որպես լրացուցիչ դեղամիջոց, Amitriptyline- ը նախատեսված է փոքր դոզանով:
Գլյուկոկորտիկոստերոիդային բուժումը թույլատրվում է միայն հիվանդության ընթացքի առաջին երեք ամիսներին:
Եթե anticonvulsants- ի և գլյուկոկորտիկոիդ դեղամիջոցների հետ բուժումը անարդյունավետ է, ապա նրանք դիմում են ներերակային իմունոգլոբուլինի:
Որոշ մարմնավորման մեջ օգտագործվում են ցիտոստատիկ դեղեր և պլազմաֆերեզ:
Հաճախ պաթոլոգիական գործընթացի զարգացմանը նպաստում է օքսիդատիվ սթրեսը, որը ձևավորվում է ազատ ռադիկալների ավելցուկի ֆոնին և հակաօքսիդիչ համակարգի գործառույթի նվազմանը: Հետևաբար, թերապիայի դեպքում հիմնական դերը տրվում է նաև պրոֆիլակտիկ և բուժական նշանակությամբ հակաօքսիդանտներին ՝ շաքարախտի ուշ բարդության դեպքում:
Արդյունավետ դեղամիջոցները կարող են ներառել նաև ալֆա լիպոիկ թթու, ինչը նվազեցնում է նյարդահոգեբանական ախտանշանային պատկերը:
Կյանքի կանխատեսում
Կյանքի կանխատեսումը համարվում է համեմատաբար բարենպաստ, նույնիսկ ծանր ընթացքի դեպքում, երբ որոշակի ժամանակահատվածում հիվանդները կորցնում են ինքնուրույն շարժվելու ունակությունը:
Ի դեպ, ձեզ նույնպես կարող է հետաքրքրել հետևյալը ԱՆՎԱՐ նյութեր:
- Անվճար գրքեր. «ԹՈՓ 7 վնասակար վարժություններ առավոտյան վարժությունների համար, որոնցից պետք է խուսափել» | «6 կանոն արդյունավետ և անվտանգ ձգման համար»
- Ծնկների և ազդրի հոդերի վերականգնում արթրոզով. Վեբինարի անվճար տեսագրում, որն իրականացրել է վարժաբուժության և սպորտային բժշկության բժիշկ Ալեքսանդր Բոնինը
- Անվճար դասեր վարժական թերապիայի մեջ վավերացված բժշկի կողմից ստորին մեջքի ցավի բուժման համար: Այս բժիշկը մշակել է ողնաշարի բոլոր մասերի վերականգնման եզակի համակարգ և արդեն օգնել է ավելի քան 2000 հաճախորդ մեջքի և պարանոցի տարբեր խնդիրներ:
- Անկանու՞մ եք սովորել, թե ինչպես բուժել sciatic նյարդային քորոցները: Այնուհետև ուշադիր դիտեք տեսանյութը այս հղումով:
- 10 հիմնական սննդային բաղադրիչ առողջ ողնաշարի համար - այս զեկույցում դուք կպարզեք, թե ինչպիսին պետք է լինի ձեր ամենօրյա սննդակարգը, որպեսզի դուք և ձեր ողնաշարը միշտ առողջ մարմնով և ոգով լինեք: Շատ օգտակար տեղեկատվություն:
- Օստեոխոնդրոզ ունեք: Այնուհետև մենք առաջարկում ենք ուսումնասիրել լիմպի, արգանդի վզիկի և կրծքային օստեոխոնդրոզի առանց դեղերի բուժման արդյունավետ մեթոդները:
Դիաբետիկ նյարդաբանության դասակարգումը և ախտանիշները
Իմանալով, թե ինչ է դիաբետիկ նյարդաբանությունը, պետք է հաշվի առնել այն հիվանդության նշանները և ախտանիշները:
Պաթոլոգիայի սիմպտոմատոլոգիան հիմնված է նյարդային համակարգի այն մասի վրա, որն առավելագույն ազդեցություն է ունենում: Այլ կերպ ասած, հիվանդության ախտանիշները կարող են զգալիորեն տարբերվել, և ամեն ինչ կախված է հիվանդի մարմնում վնասներից:
Երբ ազդում է ծայրամասային շրջանը, սիմպտոմատոլոգիան իրեն զգացվում է երկու ամիս հետո: Այս հանգամանքը կապված է այն բանի հետ, որ մարդու մարմնում հսկայական քանակությամբ նյարդային վերջավորություններ կան, և առաջին անգամ կենսունակ նյարդերը ստանձնում են վնասվածների գործառույթը:
Դիաբետիկ ծայրամասային նյարդաբանությունը բնութագրվում է նրանով, որ ձեռքերն ու ոտքերը սկզբում ազդում են:
Դիաբետիկ նյարդաբանության դասակարգումը.
- Սիմպտոմատիկ ընդհանրացված պոլիեվրոպաթիայի սինդրոմ `զգայական նեվրոպաթիա, շարժիչային նեվրոպաթիա, սենսորիմոտոր հիվանդություն, հիպերգլիկեմիկ պաթոլոգիա:
- Դիաբետիկ ինքնավար նյարդաբանություն. Միզասեռական, շնչառական, սուդոմոտոր, սրտանոթային:
- Կիզակետային նյարդաբանություն. Թունել, գանգուղեղ, plexopathy, ամյոտրոֆիա:
Զգայական նյարդաբուծությունը նյարդային վերջավորությունների ընկալելիության պարտությունն է մարդու սենսացիաների սիմետրիկ աղավաղման համար: Օրինակ, մեկ ոտքը կլինի ավելի զգայուն, քան մյուսը: Շնորհիվ այն բանի, որ պաթոլոգիայի ընթացքում նյարդերը ազդում են, առկա է ազդանշանների ոչ պատշաճ փոխանցում մաշկի ընկալիչներից դեպի ուղեղ:
Դիտարկվում են հետևյալ ախտանիշները.
- Գրգռիչների նկատմամբ բարձր զգայունությունը («սագի կոճերը» սողում են վերջույթների երկայնքով, այրման սենսացիա, քոր առաջացում, պարբերաբար կտրուկ ցավեր առանց պատճառի):
- Բացասական արձագանք ցանկացած գրգռիչի նկատմամբ: «Մեղմ գրգռիչ» -ը կարող է լինել ուժեղ ցավի համախտանիշի հետևանք: Օրինակ ՝ հիվանդը կարող է գիշերը արթնանալ ցավից ՝ վերմակի հպման պատճառով:
- Զգալիության նվազում կամ բացարձակ կորուստ: Սկզբնապես վերին վերջույթների զգայունության կորուստ կա, այնուհետև ստորին վերջույթները տառապում են (կամ հակառակը):
Նոր տեղեկություններ. Շաքարախտի 5 լավագույն նշանները
Շարժիչային դիաբետիկ նյարդաբանությունը բնութագրվում է շարժման համար պատասխանատու նյարդերի վնասմամբ, ինչը կարգավորում է ազդանշանների փոխանցումը ուղեղից մկաններ: Ախտանիշները զարգանում են բավականին դանդաղ, այս պայմանի բնորոշ նշանը քնի և հանգստի ժամանակ ախտանիշների աճն է:
Նման պաթոլոգիայի կլինիկական պատկերը բնութագրվում է կայունության կորստով, երբ քայլում է, մկանային-կմախքային համակարգի խանգարված գործունեություն, համատեղ շարժունակության սահմանափակում (այտուց և դեֆորմացիա), մկանների թուլություն:
Ինքնավար դիաբետիկ նյարդաբանությունը (որը նաև կոչվում է ինքնավար նյարդաբանություն) ինքնավար նյարդային համակարգի նյարդերի խանգարված գործառույթի հետևանք է, որը պատասխանատու է ներքին օրգանների աշխատանքի համար:
2-րդ տիպի շաքարախտի ինքնավար նյարդաբանության ախտանիշները.
- Մարսողական համակարգի խանգարումը (դժվար է կուլ տալ, ստամոքսի ցավը, փսխման հետքերը):
- Pelvic օրգանների ֆունկցիոնալության խախտումներ:
- Սրտի անբավարար գործառույթ:
- Մաշկի փոփոխություն:
- Տեսողության խանգարում:
Օպտիկական նյարդաբանությունը պաթոլոգիա է, որը կարող է հանգեցնել երկար կամ ժամանակավոր բնույթի տեսողական ընկալման կորստի:
Դիաբետիկ նյարդաբանության միզասեռական ձևը բնութագրվում է միզապարկի տոնուսի խախտմամբ, ինչպես նաև միզուղիների վնասով, ինչը կարող է ուղեկցվել միզուղիների պահպանումով կամ միզուղիների անզգայացմամբ:
Հեռավոր նյարդաբանությունը տեղի է ունենում շաքարային դիաբետով հիվանդների գրեթե կեսում: Պաթոլոգիայի վտանգը կայանում է վնասի անդառնալիության մեջ: Ստորին ծայրամասերի հեռավոր նյարդաբանությունը բնութագրվում է ոտքերի սենսացիայի կորստով, ցավով և տհաճության տարբեր սենսացիաներով `քրտնաջան, այրվածք, քոր:
Պաթոլոգիայի ախտորոշում
Դիաբետիկ նեվրոպաթիան ունի բազմաթիվ ճյուղեր, որոնցից յուրաքանչյուրն ունի դրա համար բնորոշ առանձնահատկություն: Դիաբետիկ նյարդաբանությունը ախտորոշելու համար բժիշկը նախ հավաքում է հիվանդի պատմությունը:
Առավել ամբողջական կլինիկական պատկերը ստանալու համար օգտագործվում է հատուկ սանդղակ և հարցաշարեր: Օրինակ, օգտագործվում է նեվրալգիկ բնույթի նշանների մի մաս, ախտանիշների ընդհանուր մասշտաբ և այլն:
Տեսողական զննումի ընթացքում բժիշկը զննում է հոդերը, նայում է ոտքի, ոտնաթաթի և ափի վիճակը, որի դեֆորմացիան ցույց է տալիս նյարդաբանությունը: Որոշում է, արդյոք մաշկի վրա առկա է կարմրություն, չորություն և հիվանդության այլ դրսևորումներ:
Հիվանդի օբյեկտիվ զննումն ի հայտ է գալիս այնպիսի կարևոր ախտանիշ, ինչպիսին է սպառումը և այլ երկրորդական ախտանիշներ: Դիաբետիկ cachexia- ն կարող է ծայրահեղ լինել, երբ հիվանդը չունի որովայնի շրջանում ենթամաշկային ճարպ և ճարպային ավանդներ:
Ստուգումից հետո կատարվում է թրթռման զգայունության թեստ: Հատուկ թրթռող սարքի միջոցով, որը բժիշկը ներկայացնում է մեծ ծայրին կամ այլ վայրերում: Նման ուսումնասիրությունն իրականացվում է երեք անգամ: Եթե հիվանդը չի զգում տատանողականության հաճախականությունը 128 Հց-ով, ապա դա ցույց է տալիս զգայունության նվազում:
Նոր տեղեկություններ. «Չբուժվող շաքարախտ». Ի՞նչ է դա:
Պաթոլոգիայի տեսակը որոշելու և պարզելու, թե ինչպես այն հետագայում բուժել, դիաբետիկ նյարդաբանությունը որոշելու համար իրականացվում են հետևյալ ախտորոշիչ միջոցառումներ.
- Որոշվում է շոշափելիության զգայունությունը:
- Temperatureերմաստիճանի զգայունությունը որոշվում է:
- Painավի զգայունությունը որոշվում է:
- Ռեֆլեքսները գնահատվում են:
Դիաբետիկ նյարդաբանությունը բնութագրվում է բազմազան դասընթացով, հետևաբար, դեպքերի ճնշող մեծամասնության դեպքում, բոլոր ախտորոշիչ միջոցներն իրականացվում են առանց բացառության:
Նյարդաբանության բուժումը բավականին բարդ, աշխատատար և թանկ գործընթաց է: Բայց թերապիայի ժամանակին սկսվելուց հետո կանխատեսումը բարենպաստ է:
Պաթոլոգիայի կանխարգելում
Դիաբետիկ նյարդաբանությունը բարդ հիվանդություն է, որը հղի է բազմաթիվ հետևանքներով հիվանդի համար: Բայց այս ախտորոշումը հնարավոր է կանխել: Հիմնական կանոնը գլյուկոզի վերահսկումն է հիվանդի մարմնում:
Դա գլյուկոզի բարձր մակարդակն է, որը լուրջ ռիսկի գործոն է նյարդային բջիջների և վերջավորությունների կողմից ֆունկցիոնալության կորստի համար: Կան որոշակի կանխարգելիչ միջոցառումներ, որոնք կօգնեն կանխել բարդությունները և լուրջ հետևանքները հիմքում ընկած հիվանդության ֆոնի վրա:
Դիտարկելով պաթոլոգիայի առաջին նշանները, դուք պետք է անմիջապես դիմեք բժշկի: Հենց նա է նշանակելու համապատասխան բուժում: Հայտնի է, որ ցանկացած հիվանդություն ավելի հեշտ է բուժել ճշգրիտ սկզբնական զարգացման փուլում, և պաթոլոգիան վերահսկելու շանսերը մի քանի անգամ ավելանում են:
Անհրաժեշտ է վերահսկել արյան մեջ շաքարի մակարդակը, հետևել դիաբետիկների համար ցածր ածխաջրային սննդակարգին ՝ մարմնի աննշան փոփոխություններով, այդ մասին տեղեկացրեք ձեր բժշկին:
Անհրաժեշտ է վարել ակտիվ կենսակերպ, սպորտ խաղալ, ամենօրյա մաքուր օդում զբոսանքներ (ոչ պակաս, քան 20 րոպե), առավոտյան վարժությունները ոչ պակաս կարևոր են: Խորհուրդ է տրվում զբաղվել ֆիզիոթերապիայի վարժություններով:
Դիաբետիկ նյարդաբանությունը հղի է բազմաթիվ բարդություններով, բայց բժշկի ժամանակին հասանելիությամբ ապահովվում է հաջողությունը թերապիայի մեջ: Եթե դուք կայունացնում եք գլյուկոզան մարմնում պահանջվող մակարդակում և ապահովում եք նյարդային համակարգի լավագույն աշխատանքը, ապա 1-2 ամիս հետո բոլոր ախտանիշները կվերանան բառացիորեն:
Ի՞նչ եք կարծում այս մասին: Ի՞նչ միջոցներ եք ձեռնարկում շաքարախտից բարդությունները կանխելու համար:
Դիաբետիկ ամյոտրոֆիայի պատճառները
Հիմնական պատճառը շաքարախտի երկար և անտեսված ընթացքն է: Կան նաև գործոններ, որոնք առաջացնում են դիաբետիկ ամիոտրոֆիա.
Շաքարն անմիջապես իջեցվում է: Ժամանակի ընթացքում շաքարախտը կարող է հանգեցնել հիվանդությունների մի ամբողջ փունջ, ինչպիսիք են տեսողության հետ կապված խնդիրները, մաշկի և մազերի պայմանները, խոցերը, գանգրենային և նույնիսկ քաղցկեղային ուռուցքները: Մարդիկ դառը փորձ էին սովորեցնում ՝ իրենց շաքարի մակարդակը նորմալացնելու համար: կարդացեք
- տարիքը
- բարձր աճ
- ալկոհոլային խմիչքների հաճախակի օգտագործումը,
- ծխելը
- նյարդային մանրաթելերի վնաս,
- սեռը
- քրոնիկ հիվանդություններ
- վարակիչ հիվանդություններ
- գենետիկական պաթոլոգիաներ
- ամիլոիդոզի զարգացումը,
- աուտոիմուն պաթոլոգիաներ:
Դիաբետիկ ամյոտրոֆիայի ախտանիշները
Դիաբետիկ ամյոտրոֆի հետ տեղի են ունենում հետևյալ ախտանիշները.
- գլխապտույտ և թուլության զգացում,
- ցավ հետույքի և ազդրի մկանների մեջ,
- վերին ոտքի և pelvis- ի մկանային թուլություն,
- դժվար է ոտքի կանգնել, նստել, աստիճաններով բարձրանալ և իջնել,
- քայլելու խախտում
- մկանների վնասում
- քաշի կորուստ `ախորժակի նվազումով,
- թմրություն ձեռքերի և ոտքերի մեջ,
- հուզվածության բարձրացում,
- շոշափելի սենսացիաների պակաս:
Ախտորոշիչ հատկություններ
Երբ հայտնվում են դիաբետիկ ամիոտրոֆիայի առաջին ախտանիշները, դուք անպայման պետք է խորհրդակցեք բժշկի հետ: Մասնագետը հավաքելու է բժշկական պատմություն և անցկացնելու է օբյեկտիվ հետազոտություն: Քննության ընթացքում դիպչելու ժամանակ հայտնաբերվում է բարձր զգայունություն և ցավոտ սենսացիաների առաջացում: Բացի այդ, բժիշկը ստուգելու է ռեֆլեքսների ամրությունը և ջերմաստիճանի փոփոխությունների նկատմամբ զգայունությունը: Հիվանդը նկատում է զենքի և ոտքերի մեջ թմրության զգացողություն և շոշափելի սենսացիաների պակաս: Դրանից հետո մասնագետը սահմանելու է հետազոտության հատուկ մեթոդներ.
- արյան և մեզի ընդհանուր վերլուծություն,
- արյան կենսաքիմիա
- շաքարի փորձություն
- ռևմատիկ թեստերի քննություն,
- Ողնաշարի MRI,
- սինովյան հեղուկի զննում,
- էլեկտրոմիոգրաֆիա
- խթանիչ էլեկտրոնուրոմոգրաֆիա:
Հիվանդությունների բուժում
Եթե հիվանդը ցույց տվեց հիվանդության առաջին նշանները, ապա նա պետք է շտապ տեղափոխվի հիվանդանոց: Տանը ինքնուրույն բուժումը առանց բժիշկների հսկողության հանգեցնում է լուրջ հետևանքների: Ընդունելուց հետո բժիշկը հավաքելու է բժշկական պատմություն և հետազոտելու է հիվանդին: Բժիշկը կկազմի թեստեր, որպեսզի ճշգրիտ ախտորոշվի: Ախտորոշումից հետո նա կընտրի բուժման ռեժիմ: Թերապիայի հիմքը դեղորայքի ընդունումն է: Բժիշկը կտա առաջարկություններ բուժման արդյունավետության համար կենսակերպի փոփոխությունների վերաբերյալ:
Դեղերի թերապիա
Հիվանդության բուժման համար նախատեսված են տարբեր դեղեր, որոնց հիմնական մասը տրված է աղյուսակում.