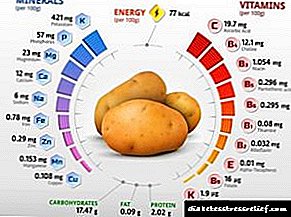
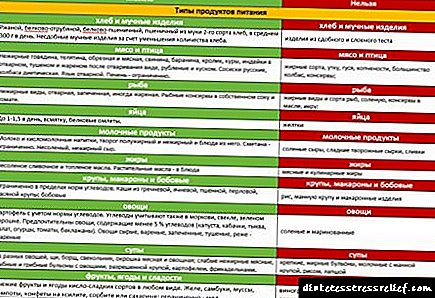
Fարպային հեպատոզ 2-րդ տիպի շաքարախտով
Այո, դուք ունեք բազմաթիվ հիվանդություններ և դեղերի լայն տեսականի:
Ինչ վերաբերում է merkazolil- ին. Այո, դա թիրոտոքսիկոզի համար կենսական կարևոր դեղ է, բայց դա կարող է բացասաբար ազդել լյարդի վրա: Խոսեք ձեր կլինիկայում գտնվող բժիշկների հետ, ձեզ հարկավոր կլինեն հեպատոպրոտեկտորների ռեսուրսներ `լյարդի գործառույթը բարելավելու համար դեղեր (օրինակ, Հեպտրալ, Հեպա-Մերզ ներերակային):
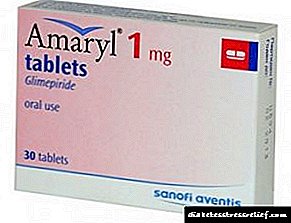
Ինչ վերաբերում է Invokan- ին, սա շաքարավազի իջեցման ժամանակակից ժամանակակից դեղամիջոց է, որը արյան շաքարի իջեցման հետևանքով նվազեցնում է շաքարախտի բարդությունների, ներառյալ ոտքերի շաքարախտի, ինչպես նաև մակրովասկոզային բարդությունների զարգացման ռիսկը:
Իհարկե, ոչ մի դեղամիջոց դիետայի բացակայության դեպքում չի կարող շաքարը նորմալ իջեցնել: Եթե մենք ածխաջրերը գերլարում ենք և անկանոն ուտում, ապա այս դեպքում բարդությունները կզարգանան ցանկացած պատրաստման վրա, ներառյալ էնդոկանի վրա, և ոտքերը կարող են անդամահատվել, կարող են լինել հարվածներ, սրտի կաթվածներ և այլ բարդություններ:
Հետևաբար հետևեք դիետային, փորձեք ավելի շատ շարժվել (ֆիզիկական ակտիվությունը նվազեցնում է արյան շաքարը) և դիտեք շաքարավազներ (իդեալական մակարդակներ 5-10 մմոլ / լ) և, ամենակարևորը, վերահսկեք ձեր լյարդը: Ստացված շատ դեղեր կան, և դրանք ծանրաբեռնվածություն են տալիս լյարդի վրա, որն արդեն անառողջ է:
Attyարպային հեպատոզ - ախտանիշներ և բուժում
Մեր ընթերցողները հաջողությամբ օգտագործել են Leviron Duo- ն լյարդի բուժման համար: Տեսնելով այս ապրանքի ժողովրդականությունը, մենք որոշեցինք այն առաջարկել ձեր ուշադրությանը:
Diseaseանկացած հիվանդություն ունի պատճառներ և նախադրյալներ, և հաճախ մարդը մեղավոր է հիվանդության առաջացման համար: Դա հատկապես վերաբերում է լյարդի հիվանդություններին: Բժիշկների առաջարկությունների անտեսումը, ինքնաբուժման և ժողովրդական բուժման հիացմունքը, վնասակար սննդի օգտագործումը, հակումները - սեփական մարմնի, ճարպային լյարդի կամ ճարպային լյարդի այդ չարաշահման հետևանքով է զարգանում:

Fարպային լյարդի հեպատոզի պատճառները
Liverարպի լյարդի ներթափանցումը պաթոլոգիական վիճակ է, որի դեպքում օրգանը կուտակում է լիպիդային հյուսվածքը, և հեպատոցիտները սկսում են այլասերումվել: Ժամանակին հայտնաբերելով, պատշաճ բուժում և դիետայի մշտական հավատարմություն պահպանելը, ճարպային հեպատոզը շրջելի գործընթաց է:
Ինչու է առողջ բջիջների փոխարինումը ճարպային բջիջներով: Բժիշկները առանձնացնում են հետևյալ պատճառները.
- II տիպի շաքարային դիաբետ,
- ավելաքաշ (մարմնի զանգվածի ինդեքս 30-ից բարձր), նյութափոխանակության խանգարում,
- հիպերլիպիդեմիա `արյան մեջ լիպիդների աննորմալ քանակությամբ բնութագրվող հիվանդություն.
- մարսողական համակարգի խախտում `պանկրեատիտ, enteritis, քրոնիկ աղիքային դիսբիոզ,
- էնդոկրին պաթոլոգիաներ (հիպոթիրեոզ, վերերիկամային ծառի ծառի հիպերֆունկցիա),
- թերսնուցումը, ալկոհոլի չարաշահումը,
- անկանոն սնունդ, ծոմ պահող, պղտորող դիետաներ,
- որոշակի դեղեր ընդունելը, օրինակ ՝ տետրացիկլին, մեթոտրեքսատ, վիտամին A- ի ավելցուկ, էստրոգեններ, հակավիրուսային թերապիայի դեղեր, հակաբիոտիկներ երկար ժամանակ և առանց պրոբիոտիկների,
- ինտենսիվ ազդեցություն տոքսիններով (բենզին, թունավոր սնկով, մաքուր ֆոսֆոր, որոշ թունաքիմիկատներ և այլն) և ճառագայթահարման դեմ:
Ալկոհոլը և թմրանյութերի թունավորումը, թունավորումը թունավորմամբ կամ քիմիական նյութերով, ճառագայթահարումը կարող է հանգեցնել լյարդի թունավոր դիստրոֆիայի `սուր վիճակ, որը պահանջում է անհապաղ բժշկական օգնություն:
Հիվանդության զարգացման մեխանիզմները
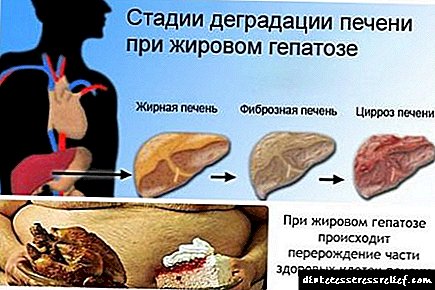
Liverարպի լյարդի ներթափանցումը սովորաբար տեղի է ունենում 2 պատճառով: Ամենից հաճախ դա կապված է մարմնում ճարպի ավելցուկի հետ, դա կարող է հանգեցնել.
- Դիետայում ավելորդ ճարպը և ածխաջրերը:
- Գլիկոգենի օգտագործման ավելացում: Այս դեպքում ճարպերը հանվում են պահեստից և կուտակվում են լյարդի մեջ:
- Ալկոհոլիզմի կամ ճարպակալման, սակավարյունության, շաքարախտի, էնդոկրին հիվանդությունների պատճառով լիպիդների խզումը դանդաղեցնում է:
- Անբավարարություն աճի հորմոնի արտադրության մեջ: Սա արտադրում է ճարպային բջիջների ազատում պահեստից:
- Ինսուլինի դիմադրությունը մեծացնում է ճարպաթթուների կլանումը ծայրամասային ճարպային հյուսվածքից դեպի լյարդ:
Երկրորդ պատճառը լյարդից ճարպը հեռացնելու դժվարությունն է: Դա կարող է տեղի ունենալ նման երևույթների պատճառով.
- Fարպերի վերամշակման համար պատասխանատու նյութերի պակասը (սպիտակուցներ, լիպոտրոպային գործոններ): Արդյունքում, լիպիդները չեն վերածվում ֆոսֆոլիպիդների կամ լեցիտինի, այլ դրանք պահվում են բջիջների ներսում անվճար ճարպերի տեսքով:
- Թունավորումները, ալկոհոլը և որոշ հիվանդություններ ոչնչացնում են միտոքոնդրիան և բջջային այլ կառուցվածքները ՝ դրանով իսկ խաթարելով ճարպաթթուների օգտագործումը:
Այն դեպքում, երբ լյարդի պարենխիզմն այնքան է ազդում, որ հեպատոցիտներն այլևս չեն կարող նորմալ գործել, հյուսվածքների բորբոքում կարող է սկսվել: Բորբոքային գործընթացի արդյունքը երբեմն դառնում է լյարդի թունավոր դիստրոֆիա: Այս պաթոլոգիան սովորաբար ունենում է սուր ընթացք `ուժեղ ցավով, բարեկեցության կտրուկ վատթարացմամբ և անհապաղ բուժում է պահանջում հիվանդանոցում:
Fարպային հեպատոզի նշաններ
Երկար ժամանակ լյարդի ճարպային դեգեներացիան ասիմպտոմատիկ է: Այս տեսակի դեգեներացիան վերաբերում է դանդաղ առաջադիմող պաթոլոգիաներին: Լյարդի դիստրոֆիայի հետագա զարգացման հետ մեկտեղ ախտանշաններ են առաջանում.
- վերին աջ որովայնի ծանրություն և խիտ ցավ,
- աղիքային դիսբիոզ,
- տեսողական կտրուկության անկում,
- մաշկը խոնավ է, գունատ, չոր,
- սրտխառնոց և փսխում
Լյարդի հեպատոզը, որի ախտանիշները հեշտությամբ շփոթվում են բարեկեցության սովորական վատթարացման հետ, վտանգավոր է նրա աննկատելիության համար: Ախտանիշները աստիճանաբար աճում են և ակնհայտ դառնում հիվանդության 3-րդ փուլով: Դժբախտաբար, նման լյարդի ախտահարումը կարող է բուժվել միայն օրգանների փոխպատվաստմամբ:
Հետևաբար, եթե ռիսկի եք ենթարկվում (դրանք թվարկված են լյարդի ճարպային հիվանդության պատճառներով), ապա պետք է ավելի զգույշ լինեք ձեր մարմնի վրա, որպեսզի չթողնեք դիստրոֆիայի առաջացման նշանները: Նույնիսկ ավելի լավ լուծում կլիներ քննություն անցկացնել յուրաքանչյուր 6-12 ամիսը մեկ անգամ ՝ ուլտրաձայնային, արյան և մեզի թեստեր: Որքան շուտ հայտնաբերվեն օրգանների հյուսվածքի կառուցվածքի փոփոխությունները, այնքան ավելի հավանական է լյարդը վերականգնելը:
Բժիշկները տարբերակում են հիվանդության 4 փուլերը.
- զրո - փոքր քանակությամբ ճարպի միացումներ
- առաջինը `ճարպի մեծ կաթիլներ, այլասերվածության փոքր տարածքներ,
- երկրորդը `լյարդի ներբջջային ճարպակալումը մեծ տարածքներով,
- երրորդը `լիպոմաների ձևավորում` ճարպային կիստա:
Երրորդ փուլը ուղեկցվում է ֆիբրոզի բարձր ռիսկով: Կիստաները կարող են սկսել ճզմել լյարդի հարևան տարածքները, արգելափակել լեղու խողովակները: Ախտորոշումը հիմնված է հիվանդի բողոքների վրա, նշանակված է ուլտրաձայնային և հաշվարկված տոմոգրաֆիա: Կասկածելի ախտորոշմամբ սահմանվում է լյարդի բիոպսիա:
Բուժման ռազմավարություն և մարտավարություն

Այս հիվանդության համար հատուկ բուժում չկա: Բայց դուք չեք կարող հրաժարվել: Վերցրեք պաթոլոգիան վերահսկողության տակ, հիվանդության հիմնական դրսեւորումները չեղյալ հայտարարելը լիովին հնարավոր է:
Ինչ կարող եք անել ձեր վիճակը բարելավելու համար.
- Խորհրդակցեք բժշկի հետ, անցեք զննում, համապատասխանեք բոլոր դեղատոմսերին և ցուցումներին,
- Սննդառության ուղղում: Սա ժամանակավոր դիետա չէ, այլ լյարդի հիվանդություն ունեցող մարդու կենսակերպ
- Եթե ախտորոշվում է թունավոր լյարդի դիստրոֆիա, ապա պետք է նվազեցվի թունավորումների, կասկածելի դեղամիջոցների, տարբեր թունաքիմիկատների և միջատասպանների հետ շփման հավանականությունը:
Դիետա հեպատոզի համար
Այս պաթոլոգիայի միջոցով հիմնականը ճարպերի քանակը նվազեցնելն է: Տապակած սնունդը արգելված է, միայն խաշած, շոգեխաշած կամ շոգեխաշած:
Դիետայից պետք է հեռացվեն հետևյալ մթերքները.
- հարուստ արգանակներ, հատկապես ոսկորների և սնկերի արգանակներ,
- ճարպային միս և ձուկ,
- թարմ սոխ և սխտոր,
- լոբի
- լոլիկ
- սնկով
- բողկ և բողկ,
- պահածոներ, ներառյալ տնական արտադրանքները,
- ապխտած միս, աղած արտադրանք,
- ճարպային կաթ և կաթնամթերք,
- սուրճ և կակաո, տարբեր սոդա:
Դիետան ճարպային լյարդի հեպատոզի համար պետք է ներառի.
- թարմ, խաշած, շոգեխաշած բանջարեղեն,
- ապուրներ, բորշ ջուր և առանց մսի,
- կաթի ապուրներ
- ցածր յուղայնությամբ պանիր և կաթնաշոռ,
- խաշած ձվեր `օրական ոչ ավելի, քան 1 հատ,
- գոլորշու ձվածեղ,
- հացահատիկային ապրանքներ `վարսակի ալյուր, հնդկացորեն, սեմալա և բրինձ,
- կաթ
- կեֆիր, ցածր յուղայնությամբ մածուն:
Լյարդի և ենթաստամոքսային գեղձի ցանկացած հիվանդություն չի կարող բուժվել առանց դիետայի:
Սա այս հիվանդության բուժման բոլոր մարտավարությունների հիմնաքարն է և ճարպային լյարդի հետագա զարգացումը դադարեցնելու ամենաարդյունավետ միջոցը: Բայց նույնիսկ դիետան հետևելով, հեպատոզով կարևոր է վերահսկել սննդի պարունակությամբ ճարպերի և սպիտակուցների քանակը:
Fարպային հեպատոզի դեղերի բուժում

Գաստրոէնտերոլոգը ներգրավված է լյարդի և ենթաստամոքսային գեղձի հիվանդություններով:
Fարպային հեպատոզի բուժման համար օգտագործեք 3 խմբի դեղեր.
- Պատրաստուկներ `ֆոսֆոլիպիդներով: Այս նյութերը պաշտպանում են բջիջները տարբեր թունավոր ազդեցություններից: Բժիշկը կարող է նշանակել Essential, Fosphogliv:
- Sulfoamino թթուներ - «Heptral» կամ «Dibicor»,
- Բուսական նյութերի հիման վրա պատրաստված պատրաստուկներ `« Կարսիլ »և դրա անալոգներ,
Բուժման դեղաչափը և տևողությունը սահմանվում է բժշկի կողմից `ըստ հիվանդության ախտորոշման և աստիճանի: Բուժումը համախմբելու և բարելավելու համար լրացուցիչ նշանակվում են հակաօքսիդիչներ և հանքանյութերով վիտամինների համալիր:
Ժողովրդական միջոցները լյարդի և ենթաստամոքսային գեղձի պաթոլոգիաների բուժման գործընթացում
Մարդիկ անվանում են հեպատոզի ճարպային լյարդի հիվանդություն կամ պարզապես ճարպային լյարդ: Հին ժամանակներից ի վեր մարդիկ իրար փոխանցում էին «տատիկ» ուղիները մարմնի բնական ֆիլտրը վերականգնելու համար: Դրանցից մի քանիսը լիովին համընկնում են լյարդի ճարպային հիվանդությամբ հիվանդի դիետայի մեջ առողջ արտադրանքի ընտրության մասին պաշտոնական դեղորայքի խորհուրդներին: Ժողովրդական բաղադրատոմսերում խորհուրդ է տրվում ուտել սոխ և սխտոր, հարուստ է ֆերմենտներով, դդումով և կաղամբով, որոնք լի են մանրաթելով, մեղրով և կաթնաշոռով, լցված վիտամիններով և հանքանյութերով:
Այնուամենայնիվ, կան բաղադրատոմսեր, որոնք պետք է զգուշությամբ վերաբերվել, հատկապես խոտաբույսերով ինքնաբուժմամբ: Բուժիչ բույսերը բնավ այնքան անվնաս չեն, որքան թվում է: Եթե հավատում եք, որ խոտը կարող է բուժել լուրջ հիվանդություն, ապա պետք է հասկանաք, որ այն ունի ոչ միայն բուժելու, այլև խոնարհելու ուժ: Հիվանդ հիվանդ լյարդ ունեցող անձը պետք է հատկապես զգույշ լինի այն բանի նկատմամբ, թե ինչ է մտնում իր մարմինը, քանի որ իր արդեն վնասված օրգանի վրա է, որ ոչ պատշաճ բուսական դեղամիջոցներից հիմնական հարվածը կլինի: Բուժական խոտաբույսերը հաճախ անհրաժեշտ է խմել ըստ խստագույն սխեմայի ՝ դիտարկելով դեղաչափը, կիրառման ժամանակը, ինֆուզիոն ջերմաստիճանը: Խոտաբույսային պատրաստուկների կամ թուրմերի անվերահսկելի ընդունման հետևանքները կարող են ավելի վատ լինել, քան լյարդի ճարպային հիվանդությունը:

Ի՞նչ ժողովրդական միջոցներն են անվտանգ և օգտակար:
- Դդում ցանկացած ձեւով `շիլա, casseroles, աղցաններում հում: Համբերատար և բծախնդրությամբ հիվանդները կարող են փորձել դդում պարունակող մեղր: Դրա համար սերմերը արդյունահանվում են բանջարեղենից, ցանկացած թարմ մեղր թափվում է խոռոչի մեջ: Ժողովրդական դեղամիջոցը 14 օրվա ընթացքում ներարկվում է մութ տեղում: Վերցրեք օրական 3 ճաշի գդալ:
- Գազար հյութը հարուստ է վիտամին A- ով: Բայց ռետինոլը ճարպ լուծվող նյութ է: Գազար բաժակի գազար հյութը պետք է լցվի նույն քանակությամբ կաթով, որը պարունակում է նորմալ ճարպ պարունակություն (2,5%): Առավոտյան վերցրեք 1 բաժակ ըմպելիք:
- Ծիրանի կորիզի միջուկ - ամեն օր վերցնել 5 հատ:
Այնպիսի ժողովրդական բաղադրատոմսեր, ինչպիսիք են կաթնաշոռ և դդում ուտելը, կարող են ձեզ համար «նշանակվել», դրանից ոչ մի վնաս չի լինի, բայց եթե ուզում եք փորձել ավելի արմատական ինչ-որ բան, ապա հարկավոր է խորհրդակցել բժշկի հետ: Գաստրոէնտերոլոգը լավագույնս գիտի, թե ինչպես կարելի է բուժել լյարդի ճարպակալումը ձեր կոնկրետ դեպքում: Եթե դուք չեք ցանկանում դեղեր ընդունել, բժիշկը ձեզ նշանակելու է բուժման դեղամիջոց `դեղաբույսերի համար` կաթնային փուշ, անմորթ և դեղձ: Այնուամենայնիվ, դուք չպետք է սկսեք դեղաբույսեր ընդունել առանց բժշկի նշանակման, սխալ դեղաչափը կարող է ոչ թե բուժել լյարդի ճարպային հիվանդությունը, այլ սրել վիճակը:
Որոշ հետևություններ
- Լյարդի ճարպակալմամբ բուժումը չի սահմանափակվում միայն դեղերի ընթացքով: Այս հիվանդությունը քրոնիկ է, դժվար թե այն ամբողջությամբ բուժել, հետևաբար, անհրաժեշտ կլինի կանխել օրգանիզմի այլասեռումը ողջ կյանքի ընթացքում:
- Բուժման ընթացքն անպայման ներառում է դիետա: Հարկավոր է բուժել հիվանդությունը միայն բժշկի խորհրդով: Ժողովրդական միջոցները լավն են, բայց սա պանիրա չէ:
- Ամեն ինչ կախված է հիվանդից: Եթե նա ցանկանում է փոխել ուտելու սովորությունները, հավատարիմ մնալ սննդակարգին, բուժել հիմքում ընկած և հարակից հիվանդությունները, ապա ոչնչացման գործընթացը կարող է հետ բերվել:
Ինչու է տեղի ունենում հեպատոմեգալը:
Լյարդը կարևոր դեր է խաղում մարդու մարմնում: Այն նպաստում է նյութափոխանակության արտադրանքի տարրալուծմանը բաղադրիչներին, որոնք այնուհետև արտազատվում են մեզի և ֆեկսների միջոցով: Այս մարմինը կարող է չեզոքացնել և հեռացնել թունավոր նյութերը: Իր գործունեության խախտմամբ զարգանում է հեպատոմեգալը: Մասնագետները դա անվանում են սինդրոմ ՝ ցույց տալով խնդիրների առկայությունը ամբողջ մարմնում:

Լյարդի պարամետրերի ցանկացած փոփոխություն ցույց է տալիս դրա մեջ առկա խնդիրները, որոնց աստիճանը որոշում է դրանց բնույթը:
Նման խախտումը կարող է զարգանալ սրտի հիվանդությամբ, ցիռոզով և ուռուցքաբանությամբ: Այս հիվանդություններով լյարդը մեծանում է: Բակտերիաները հայտնվում են օրգանիզմի բջիջներում, որոնք նպաստում են դրա բաժնետոմսերի ավելացմանը:
Հեպատոմեգալիայով, դրա զարգացման պատճառները որոշելու համար անհրաժեշտ է անցկացնել մի շարք հետազոտություններ: Դրանք կարող են ներառել հետևյալ շեղումները.
 վարակիչ հիվանդություններ
վարակիչ հիվանդություններ- հեպատիտ
- ճարպերի դեգեներացիա,
- ուռուցքաբանություն
- հարբեցողություն ալկոհոլի կամ դեղորայքի հետ,
- ճարպային նյութերի ճարպը ճարպային նյութերով,
- անբավարարություն
- հեղուկով մետաստազների հայտնվելը,
- մարմնի երակների արգելափակում,
- նյութափոխանակության գործընթացների պաթոլոգիա,
- բարորակ նորագոյացություններ,
- ցիռոզ
- պղնձի կուտակում:
Հեպատոմեգալիան հեշտությամբ որոշվում է ֆիզիկական հետազոտության միջոցով `օգտագործելով palpation: Anyանկացած խանգարման բացակայության դեպքում լյարդը սովորաբար չի երևում: Տուժած օրգանի հետ արտաքին էֆեկտն ուղեկցվելու է ցավոտ ցավով:
Շատ դեպքերում, այս պաթոլոգիան տեղի է ունենում վիրուսի, բորբոքային գործընթացի և տոքսինների կուտակման հետևանքով:
Ալկոհոլի չարաշահման միջոցով լյարդում կուտակվում են թունավոր նյութեր, ինչը հանգեցնում է այս օրգանի և փայծաղի աճին (հեպատոսպլենոմեգալիա):

Սրտի գործունեության խախտմամբ կարող է զարգանալ արյան լճացումը: Եթե նման խախտումը տեղի է ունենում համակարգված, ապա արդյունքը կազդի լյարդի վրա: Բայց ամենից հաճախ հեպատոմեգալիան զարգանում է ուռուցքաբանության միջոցով: Նմանատիպ հիվանդությունները ազդում են լյարդի վրա ՝ ավելացնելով դրա չափը և բացասաբար են անդրադառնում ֆունկցիոնալության վրա:
Դիֆուզիոն խանգարումներ
Դիֆուզիոն տիպի հեպատոմեգալն այն է, եթե լյարդի չափը գերազանցում է 13 սմ-ը: Այս օրգանի երկու լոբերից յուրաքանչյուրը ունի առանձին արյան մատակարարում և նյարդային մանրաթելեր: Նրանց հյուսվածքը բջիջներ են, որոնք ներթափանցված են բազմաթիվ նյարդային մազանոթներով: Յուրաքանչյուր բլիթ ունի իր կենտրոնական երակը և լեղու խողովակները: Դիֆուզիոն շեղումների դեպքում այս տարրերից որևէ մեկի անսարքություն:
 Դրանք կարող են առաջանալ streptococcal վարակի պատճառով: Հիվանդը աջ կողմում ունի կողքի ծանրության զգացողություն, որոշ դեպքերում ՝ ուսի բերան տալով: Այս դեպքում ցրտերը պարբերաբար հայտնվում են: Այս դեպքում թմրանյութերի թերապիան անօգուտ կլինի, և վիրահատական միջամտություն կպահանջվի:
Դրանք կարող են առաջանալ streptococcal վարակի պատճառով: Հիվանդը աջ կողմում ունի կողքի ծանրության զգացողություն, որոշ դեպքերում ՝ ուսի բերան տալով: Այս դեպքում ցրտերը պարբերաբար հայտնվում են: Այս դեպքում թմրանյութերի թերապիան անօգուտ կլինի, և վիրահատական միջամտություն կպահանջվի:
Ալկոհոլային խմիչքների, թույնի կամ վնասակար նյութերի հետ հարբածության պատճառով առաջացած դիֆուզիոն բնույթի փոփոխություններով, հոդերի ցավ է առաջանում և մեծանում է փայծաղիկի պարամետրերում:
Fարպային հեպատոզով
Patientարպային հեպատոզով ախտորոշված հիվանդի մոտ լյարդը մեծանում է ճարպային բջիջներում հեպատոցիտների ձևափոխման արդյունքում: Ամենից հաճախ դա տեղի է ունենում ճարպային սննդի, ալկոհոլային խմիչքների և թմրամիջոցների չարաշահման հետևանքով ճարպերի կուտակումների հետևանքով: Թունավոր նյութերը, մեկ անգամ `լյարդում, այլասերվում են ճարպային բջիջների մեջ:Եվ դրանց գերբնակեցումը դառնում է հեպատոմեգալիայի զարգացման պատճառ:

Մեր ընթերցողները հաջողությամբ օգտագործել են Leviron Duo- ն լյարդի բուժման համար: Տեսնելով այս ապրանքի ժողովրդականությունը, մենք որոշեցինք այն առաջարկել ձեր ուշադրությանը:
Արդյունքում նման փոփոխությունները կարող են առաջացնել ցիռոզ: Fatարպային բջիջները կուտակվում են, և, աճելով, ձևավորվում են կապի հյուսվածքներ: Fարպային հեպատոզի ուշ փուլում հայտնվում են կապի հյուսվածքի ամբողջ բեկորները: Հենց նրանք են դառնում հեպատոմեգալիայի պատճառը:
Նման պաթոլոգիաները տեղի են ունենում շաքարային դիաբետի, մարսողական համակարգի դիսֆունկցիայի, թունավորումների, թերսնուցումների, հակաբիոտիկների չարաշահման կամ դիետաների և դիետաների հաճախակի փոփոխությունների մեջ:
Այս դեպքում հիվանդը կարող է դրսևորել հետևյալ ախտանիշները.
 ցավ աջ hypochondrium- ում,
ցավ աջ hypochondrium- ում,- փսխում և սրտխառնոց
- պիգմենտացիան և մաշկի երանգը փոխվում են,
- անարատություն
- տեսողության խանգարում:
Հիվանդության վերջին փուլում ախտանիշներն ավելի ցայտուն են, քան մյուսները:
Հեպատոմեգալը կարող է զարգանալ տարբեր պատճառներով, բայց դա միշտ է մարմնի այլ անկարգությունների նշան: Դրա ախտանիշները կախված են արտաքին տեսքի պատճառներից: Խիստ հիվանդությամբ հիվանդության ախտանիշները հայտնվում են նույնիսկ արտաքին, այսինքն. մեծապես ընդլայնված փորը: Բայց վաղ փուլում միայն բժիշկը կարող է ճանաչել ախտանիշները:
 ցավի զգացողություն ճիշտ հիպոքոնդրիումում,
ցավի զգացողություն ճիշտ հիպոքոնդրիումում,- մաշկի դեղնությունը
- ցան և քոր առաջացում,
- վատ շունչ
- հեղուկ որովայնի մեջ
- սրտխառնոց
- փորկապություն կամ լուծ:
Ձախ ձագը հազվադեպ է աճում, հիմնականում ճիշտը: Ձախ լոբը գտնվում է ենթաստամոքսային գեղձի հարևանությամբ, ուստի լյարդի այս մասի աճը սովորաբար կապված է գեղձի խանգարումների հետ: Այս դեպքում հիվանդը ստիպված կլինի անցնել ամբողջական հետազոտություն:
Լյարդի ճիշտ բլիթը ավելի հաճախ հակված է հեպատոմեգալիային: Դա տեղի է ունենում դրա վրա դրված ամենամեծ բեռի պատճառով: Ավելին, համամասնության բարձրացումը կարող է լինել բնական, և ոչ թե հիվանդության հետևանք: Ախտորոշման մեջ մեծ ուշադրություն է դարձվում լյարդի աջ կողմին, քանի որ այն պատասխանատու է հիմնական բեռի և գործունակության համար:
Երեխաներ և մայրեր
Մանկության ընթացքում հեպատոմեգալիան կարող է զարգանալ ցանկացած տարիքում `նորածիններից մինչև դեռահասներ: Այս խանգարման հիմնական պատճառը թերսնուցումն է: 5-7 տարեկան երեխաների մոտ այս պաթոլոգիան բնական է, հետևաբար, հեպատոմեգալը չափավոր է: Այս դեպքում բուժում չի պահանջվում:

Այնուամենայնիվ, եթե լյարդի ավելացման հետ մեկտեղ երեխան ունի սրտխառնոց, փսխում, ցավ, ախորժակի կորուստ և ցան, ապա բժիշկը պետք է հնարավորինս շուտ հետազոտվի, քանի որ լուրջ հիվանդությունների զարգացման մեծ հավանականություն կա:
Երեխաներում հեպատոմեգալիայի պատճառը հետևյալն է.
- բորբոքային պրոցեսներ (կարմրախտ, հերպես, մակաբուծային վարակ և այլն),
- բնածին լյարդի ֆիբրոզ,
- նյութափոխանակության անբավարարություն
- խախտումներ լյարդի (լիմֆոման, լեյկոզ),
- շնչառական հիվանդություններ
- արյան հոսքի և biliare համակարգի պաթոլոգիա:
Մանկության շրջանում հեպատոմեգալը առանձին պաթոլոգիա չէ, այլ ամբողջ օրգանիզմի ընդհանուր վիճակի նշան: Եթե բժիշկը palpation- ի ընթացքում ցույց տվեց լյարդի կտրուկ աճ, դա նշանակում է, որ պաթոլոգիայի չափավոր փուլ է զարգացել:
Ներարգանդային զարգացման պաթոլոգիա
Պտղի մեջ հեպատոմեգալիան լյարդ է, որը գերազանցում է նորմալ չափը: Քանի որ այս պաթոլոգիան առաջացնում է որովայնի ծավալի մեծացում, այն հայտնաբերելը բավականին հեշտ է: Այս դեպքում ուլտրաձայնը բացահայտում է պաթոլոգիայի էխոսկոպիկ նշաններ:
Այս խախտման պատճառները հետևյալ գործոններն են.
 վարակ (ջրծաղիկ, սիֆիլիս, կարմրախտ և այլն),
վարակ (ջրծաղիկ, սիֆիլիս, կարմրախտ և այլն),- սրտի հիվանդություն
- նյութափոխանակության հետ կապված խնդիրներ
- լյարդում տարբեր էթիոլոգիաների ձևավորում,
- հեմոլիզ:
Երբեմն փայծաղի պաթոլոգիան կարող է նաև երեխայի մոտ հեպատոմեգալիա առաջացնել պտղի զարգացման ընթացքում: Դուք կարող եք հայտնաբերել այս խախտումները միայն հղիության վերջին ամիսներին:
Ըստ վիճակագրության ՝ պտղի մեջ լյարդի մեծացումը շատ ավելի քիչ է տարածված, քան նորածինների մոտ: Ավելին, նորածինների համար օրգանիզմի չափի 2 սմ բարձրացումը նորմալ է համարվում: Բայց ավելի մեծ աճով մենք արդեն խոսում ենք բնածին հիվանդությունների առկայության մասին, որոնք առաջացրել են հեպատոմեգալ:
Խախտումներ հղի կանանց մոտ
Ոչ պակաս հաճախ, լյարդի աճը նկատվում է անմիջապես հենց հղի կանանց մոտ: Դրա պատճառները կարող են լինել սրտի հիվանդությունը, աղիքային տրակտի խոչընդոտումը, նորագոյացությունները, լիպիդային նյութափոխանակության շեղումները, պտղի զարգացման խանգարումը և այլն:
Այս դեպքում մայրը ունի այնպիսի նշաններ, ինչպիսիք են.
 դեղնախտ
դեղնախտ- սրտխառնոց
- աղքատ ախորժակը
- Հոգնածություն
- որովայնի անոթային ցանցեր,
- navel այտուցվածություն:
Նմանատիպ պաթոլոգիաները հաճախ հայտնվում են ուշ հղիության ընթացքում ՝ արգանդի աճի պատճառով: Միևնույն ժամանակ, լյարդը տեղափոխվում և մեծանում է չափսերով ՝ դրանով իսկ բարդացնելով լեղու հեռացումը: Այս դեպքում հեպատոմեգալը չի զարգանում որոշ հիվանդությունների արդյունքում, մասնավորապես ՝ հղիության ընթացքում:
Պաթոլոգիայի զարգացման փուլերը
Այս շեղման զարգացման արձագանքները հնարավորություն են տալիս որոշել դրա փուլը: Ընդհանուր առմամբ, պաթոլոգիայի զարգացումը բաղկացած է երեք փուլից.
Էխոսկոպիկորեն չբացահայտված փուլը ցույց է տալիս լյարդի փոքր աճը `1-2 սմ-ով: Խախտումը կարող է հայտնաբերվել միայն ուլտրաձայնային օգնությամբ, քանի որ ինքնին դա անհարմարություն չի առաջացնում: Բայց դա կարող է հանգեցնել թուլության, ախորժակի և թուլության, ինչպես նաև ՝ այրոց և ծանրություն որովայնի խոռոչում: Երբ հիվանդը գնում է բժշկի, նրան նշանակվում են դեղորայք և դիետա:

Այս փուլում հաջող թերապիայի հիմնական պայմանը պատշաճ սնունդի պահպանումն է և վատ սովորությունների մերժումը:
Հեպատոմեգալիայի չափավոր փուլ - այս ախտորոշումը նշանակում է, որ լյարդի չափը փոքր-ինչ ավելացել է նորմայից բարձր: Այս դեպքում նույն ախտանիշները հայտնվում են ինչպես չբացահայտված ձևով: Այս պաթոլոգիան կարող է զարգանալ ալկոհոլի չարաշահման և անբավարար սնուցման հետևանքով: Հնարավոր է նաև ախտորոշել հիվանդությունը ուլտրաձայնային մեթոդով: Պաթոլոգիան կշարունակի զարգանալ ՝ պահպանելով նույն աննորմալ ապրելակերպը:
Նշված փուլը բնութագրվում է լյարդի պարամետրերի զգալի աճով: Որովայնի խոռոչի մեծ մասը կզբաղեցնի այս հատուկ օրգանը: Նման մեծ աճի հետևանքն է այլ օրգանների թույլ տեսողականությունը: Այս ձևի պաթոլոգիան ախտորոշվում է տեսողականորեն: Բառազերծված փուլով բուժումը պետք է անմիջապես նշանակվի:
Ախտորոշման մեթոդներ
Դուք կարող եք հաստատել հեպատոմեգալի զարգացումը մի քանի մեթոդներով: Նախ, բժիշկը palpates և ուսումնասիրում է հիվանդի արտաքին վիճակը `մաշկի տոնայնությունը գնահատելու և որովայնի վրա հայտնվող անոթային ճարմանդների հավանականությունը: Այնուհետև հիվանդն արդեն ունի հիվանդության ախտանիշներ և իր կողմից ընդունված դեղեր: Պարտադիր է պարզել, թե որքան հաճախ է նա խմում ալկոհոլը:
Առաջնային նշանների առկայության դեպքում, բացի արյան կենսաքիմիական վերլուծությունից և դրա կոագուլյացիայի համար թեստերից, անհրաժեշտ է նաև կատարել ամբողջական հետազոտություն ՝ հիվանդության էխոգրաֆիկ ախտանիշները որոշելու համար.
 ՄՌՏ
ՄՌՏ- Որովայնի ուլտրաձայնային հետազոտություն
- Ռենտգեն
- բիոպսիա:
Հեպատոմեգալիայի ցանկացած փուլի բուժումը ուղղված է պաթոլոգիայի զարգացման պատճառների վերացմանը և դրան ուղեկցող ախտանիշների վերացմանը: Առանց ձախողման, դիետա և կանխարգելիչ ընթացակարգեր են նախատեսված: Միևնույն ժամանակ, ֆիզիկական ակտիվությունը սահմանափակ է:
Եթե պաթոլոգիայի պատճառը հեպատիտն է, ապա նշանակվում է հատուկ բուժում, որից հետո պետք է անցնեն լյարդի բոլոր խախտումները: Բայց ցիռոզի ֆոնի վրա շեղումով, կարելի է հասնել միայն լյարդի նվազմանը, բայց ոչ դրա լիարժեք վերականգնումը:
Հեպատոսպլենոմեգալիայի և պարզ հեպատոմեգալիայով սնուցումը պետք է ներառի նվազագույն քանակությամբ ճարպ և առավելագույն սպիտակուց պարունակող սնունդ: Նշվում է նաև դեղամիջոցներ: Սուր պաթոլոգիաների դեպքում նշանակվում է diuretics:
Եթե հիվանդը ախտորոշվում է ցիռոզով ՝ առաջացնելով լյարդի առաջանցիկ աճ, ապա հիվանդին նշանակվում է փոխպատվաստում:
Ժողովրդական բժշկություն
Բուժումը ժողովրդական միջոցներով կարող է կիրառվել հիվանդության ցանկացած փուլում: Բայց ամենից շատ, այն արդյունավետ է նախնական փուլում:
Ահա մի քանի պարզ ժողովրդական բաղադրատոմսեր.
 Sage- ը և motherwort- ը խառնվում են, 0.5 լ եռացրած ջուր է լցվում: Դրանց վրա կարող եք ավելացնել թեփի և ծաղկաբուծության արմատները: Արգանակը եռում է 30 րոպե: ցածր ջերմության վրա, այնուհետև ծածկված մի քանի ժամ պնդելու համար: Զտելուց հետո այն պատրաստ է օգտագործման համար: Նմանատիպ թուրմը վերցվում է սնունդից առաջ:
Sage- ը և motherwort- ը խառնվում են, 0.5 լ եռացրած ջուր է լցվում: Դրանց վրա կարող եք ավելացնել թեփի և ծաղկաբուծության արմատները: Արգանակը եռում է 30 րոպե: ցածր ջերմության վրա, այնուհետև ծածկված մի քանի ժամ պնդելու համար: Զտելուց հետո այն պատրաստ է օգտագործման համար: Նմանատիպ թուրմը վերցվում է սնունդից առաջ:- Արթնանալուց հետո և գիշերը պարբերաբար օգտագործել ջուրը `ավելացնելով 2 tsp: մեղր և կիտրոնի հյութ:
- Օրական մի քանի անգամ թթվասերի թթվասերը հարբած են:
- Ամեն օր դդում սպառվում է `մինչև 0,5 կգ: Բանջարեղենը կարող է լինել հում կամ խաշած կամ թխած, բայց առանց յուղ օգտագործելու:
- Theակնդեղի կեսը ամեն օր ուտում են հում կամ աղցանի մեջ:
Նաև հեպատոմեգալիայով օգտակար է օգտագործել գիհի հատապտուղներ, ձիթապտղի յուղ, խնձոր, ելակի հյութ և ընկույզ:
Դիետիկ թերապիա
Նման հիվանդության բուժման հիմնական կանոնը դիետան է:
Սնունդը պետք է խմորված ընդունվի մանր քանակությամբ: Պարտադիր է բացառել աղած, կծու, տապակած և ճարպային մթերքները և ուտեստները, երշիկեղեններն ու ապխտած մթերքները, ճարպային միսը, կարագը, մարինադները, պահածոյացված սնունդը, հատիկները և սոխը: Նաև չի կարելի ուտել շոկոլադ, ալյուրի արտադրանք և քաղցրավենիք:

Հիվանդի սննդի հիմնական մասը պետք է բաղկացած լինի շոգեխաշած և խաշած ուտեստներից `առանց յուղի և համեմունքների օգտագործման: Սպառված բանջարեղենի և մրգերի քանակը պետք է ավելացվի:
Թույլատրված ապրանքների ցանկում կան նաև չորացրած մրգեր, կաթնամթերք, հավի միս, ճարպային ձուկ, հացահատիկային ապրանքներ, ապուր, ջեմ և մեղր:
Կանխարգելիչ միջոցառումներ
Կանխարգելիչ համալիրը հիմնականում ներառում է առողջ ապրելակերպի պահպանում, որը բաղկացած է ալկոհոլի և ծխախոտի մերժումից, պատշաճ սնուցումից, չափավոր վարժությունից և վիտամինների օգտագործումից: Մի ընդունեք մեծ քանակությամբ դեղեր ՝ հուսալով դրանով բուժել հեպատոմեգալը: Ընդհակառակը, թմրանյութերի չարաշահումը կարող է առաջացնել լյարդի նույնիսկ ավելի մեծ աճ:
Ո՞րն է բուժման հավանականությունը:
Հեպատոմեգալիայով բուժումը և կանխատեսումը կախված են հիվանդության փուլից և դրա պատճառներից: Եթե վիրուսի կամ բակտերիաների արդյունքում զարգացած պաթոլոգիան, ապա դժվար չէ բուժել այն: Լյարդի թունավոր թունավորմամբ վերականգնման գործընթացը մի փոքր ավելի բարդ կլինի: Բայց եթե հիվանդը ունի ճարպային հեպատոզ կամ ցիռոզ, ապա նրանց ամբողջությամբ բուժելը գրեթե անհնար է:
STABILIN- ը հատուկ կախոց է, որն օգտագործվում է կարգավորելու նյութափոխանակության գործընթացները և վերականգնելու լյարդի բջիջների վերականգնումը և գործառույթները ...
- Լյարդի մետաստազներ. Քանի՞ հոգի է ապրում նրանց հետ:
- Լյարդի մազանոթ հեմանգիոման ախտորոշման և բուժման մեթոդներ
- Ինչու է թարախը ձևավորվում լյարդում: Պատճառները, ախտանիշները և աբսցեսային թերապիան
- Ytիտոլիտիկ համախտանիշ - ինչ է դա: Cիտոլիզի պատճառները, ախտանիշները և բուժումը
- Տուն
- Լյարդի հիվանդություն
- Liverարպի լյարդի հիվանդություն
- Շաքարային դիաբետ և լյարդի ճարպային հիվանդություն
Դիաբետ և լյարդի ճարպային հիվանդություն
Վյալով Սերգեյ Սերգեևիչ
Բժշկական գիտությունների թեկնածու,
Եվրոպական բժշկական կենտրոն
Եվրոպական բժշկական կենտրոնի գաստրոէնտերոլոգ-հեպատոլոգ,
Ամերիկյան գաստրոէնտերոլոգիական ասոցիացիայի (AGA) անդամ,
«Լյարդի ուսումնասիրության եվրոպական հասարակության» անդամ (EASL),
Ռուսաստանի Գաստրոէնտերոլոգիական ասոցիացիայի (RGA) անդամ,
Ռուսաստանի լյարդի ուսումնասիրության ընկերության անդամ (ROPIP):
Ախտորոշման և բուժման սկզբունքները
Եթե հիվանդության նշաններ կան, փորձաքննության համար պետք է դիմել բժշկական հաստատություն: Հեպատոզը հաստատելու և դրա զարգացման աստիճանը որոշելու համար անհրաժեշտ է օգտագործել հետևյալ ախտորոշման մեթոդները.
- Գաստրոէնտերոլոգի խորհրդատվություն (բժշկական պատմություն, պալպացիա),
- Ուլտրաձայնային ախտորոշում (ուլտրաձայնային),
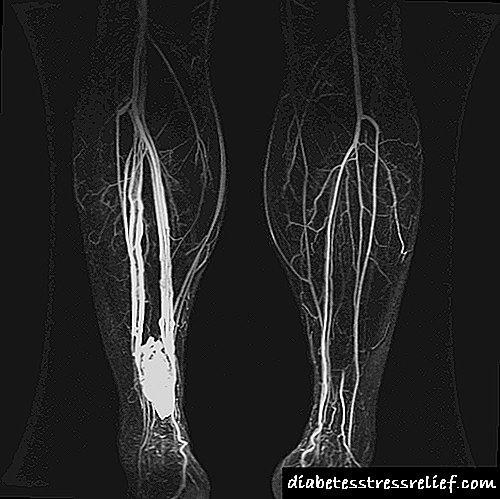
- Անգիոգրաֆիա
- Մագնիսական ռեզոնանսային պատկերացում (MRI),
- Լյարդի ֆերմենտների լաբորատոր վերլուծություն:
Հիվանդին հետազոտելուց հետո կազմվում է թերապիայի դասընթաց, որն ուղղված է դետոքսիզացիայի, օրգանների վերականգնմանը, նյութափոխանակության գործընթացների շտկմանը և ռիսկի գործոնների վերացմանը: Բուժման ընթացքի հիմքը խիստ դիետան է, որը պետք է դիտարկել երկար ժամանակ:
Դիետան ճարպային հեպատոզի համար
 Fարպային հեպատոզ ունեցող հիվանդների համար մշակվել է հատուկ դիետա ՝ Պեվզների 15 բուժական դիետայից մեկը:
Fարպային հեպատոզ ունեցող հիվանդների համար մշակվել է հատուկ դիետա ՝ Պեվզների 15 բուժական դիետայից մեկը:
Մշակված սննդակարգը թույլ է տալիս խուսափել մարմնի ճարպերով գերբեռնվածությունից, բայց միևնույն ժամանակ բավարարել ակտիվ կենսակերպ վարող մարդու բոլոր պահանջները:
Դիետա թիվ 5-ը նաև օգնում է նվազեցնել ընդհանուր մարմնի քաշը. 30 օրվա ընթացքում հնարավոր է կորցնել մոտ 5 կգ քաշ: Քաշի կորստի դանդաղ տեմպը նվազագույն սթրեսային է և թույլ է տալիս երկար ժամանակ պահպանել արդյունքը:
Թույլատրված ապրանքներ (դիետա թիվ 5 ըստ Պեվզների).
- Նիհար միս (առանց ֆիլմերի, ջիլների, աճառի): Օգտագործեք թակած կամ ամբողջ կտոր,
- Offal. Այս կատեգորիայի դուք կարող եք միայն լեզու,
- Թռչուն ՝ հնդկահավ, հավ, բայց նախկինում հեռացված մաշկով և ճարպերով,
- Ձկներ `ցածր յուղայնությամբ սորտեր (ծովային բաս, կոդ, թուխ պիրճ): Սահմանափակ քանակությամբ դուք կարող եք սև խավիար և ներծծվող ծովատառեխ,
- Թխում, հաց չորացրած (երեկ) տարեկանի և ցորենի, անուտելի խմորեղենի, չոր բլիթների և թխվածքաբլիթների պատրաստում: Սահմանափակեք սննդի այս կատեգորիան, եթե հիվանդը գիր է,
- Հավի ձու - 1 հատ: մեկ օրում
- Ապուր. Ջրի, բանջարեղենի արգանակի, կաթի հետ, հացահատիկային կամ բանջարեղենային հավելանյութերով,
- Կաթնամթերք `կաթնաշոռ, կաթ, կեֆիր, ֆերմենտացված թխած կաթ և թթվասեր այլ արտադրանքներ, մեղմ պանիրներ: Attyարպային սնունդները սահմանափակում են
- Շիլա, հացահատիկային ուտեստներ - եռացրած ջրի մեջ մինչև փխրուն, գոլորշու կամ թխած պուդինգներ,
- Մակարոնեղեն կարող է պրեմիում լինել միայն սահմանափակ քանակությամբ: Obարպակալման համար բացառեք
- Բանջարեղեն, հատապտուղներ, մրգեր, բանջարեղեն: Ամեն ինչ, բացառությամբ լոլիկի, թթու, սխտոր, սոխ, լոբի, բողկ, բողկ, թթու հատապտուղներ և մրգեր,
- Քաղցրավենիք ՝ կոնֆետ, մարմարադա, մեղր, շաքար ՝ սահմանափակ քանակությամբ,
- Համեմունքներ `բեյ տերև, համեմ,
- Խմիչքներ. Ոչ թթվային թարմ հյութեր, մասուրի արգանակ, թույլ թեյ: Սուրճը ընդունելի է, բայց շատ հազվադեպ:
Ելնելով թույլատրված արտադրանքներից, դուք պետք է մշակեք մենյու, որը բավարարում է հետևյալ պահանջներին.
- Սպառվող սպիտակուցի օրական քանակը 120 գ է,
- Fatարպի ամենօրյա մակարդակը 80 գ է,
- Ածխաջրերի ամենօրյա ընդունումը կազմում է մինչև 300 գ (մինչդեռ շաքարը չպետք է գերազանցի 60 գ),
- Աղ - մինչեւ 6 գ
- Waterուր, խմիչքներ (բացառությամբ հեղուկը ճաշատեսակների մեջ) `առնվազն 2 լիտր:
 Դիետայից բացի, անհրաժեշտ է հրաժարվել վատ սովորություններից, հատկապես ալկոհոլ խմելուց:
Դիետայից բացի, անհրաժեշտ է հրաժարվել վատ սովորություններից, հատկապես ալկոհոլ խմելուց:
Առաջարկվում է սպորտով զբաղվել, քանի որ ֆիզիկական անգործությունը և ալկոհոլը հիվանդության զարգացման համար բարենպաստ պայմաններ ստեղծող հիմնական գործոններից են:
Դիետայից և սպորտից բացի (սա բուժման հիմքն է), լյարդի աշխատանքը պահպանելու համար օգտագործվում են նաև դեղամիջոցներ և սննդային հավելումներ:
Հեպատոզի դեղամիջոց
Դիետայից բացի, բժիշկը կարող է խորհուրդ տալ թերապիա `նման դեղերի օգտագործմամբ.
- Hepatoprotectors - Essentiale, Essliver, Berlition, Hepaforte, Phosphogliv, Essel Forte, Maksar, FanDetox, Liv 52, Heptral, Heptor, Karsil, Ovesol, Ursofalk, Hofitol, Gepabene, Galstena, Rezalyut Pro. Թմրամիջոցների այս խումբն արագացնում է լյարդի նյութափոխանակությունը. Տոքսինները վերանում են ավելի արագ, մինչդեռ պահպանվում է օրգանիզմի բջիջների մեմբրանի թափանցելիությունը,
- Հակաօքսիդիչներ - Retinol, Tocopherol,
- B վիտամիններ,
- Պատրաստուկներ սելենի հետ:
Հակաօքսիդիչները, սելենի և B վիտամինները կարող են սպառվել վիտամին-հանքային համալիրի տեսքով:
Ակտիվ hepatoprotective գործակալների որոշ առանձնահատկություններ, դրանց հիման վրա պատրաստված պատրաստուկներ և դեղաչափեր
Հեպատոպրոտեկտորները հիմնված են տարբեր ակտիվ բաղադրիչների վրա, բայց նրանք աշխատում են նույն կերպ: Նրանցից ոմանք համակցված են, այսինքն ՝ նրանք ունեն ոչ միայն ունակություն պահպանել մեմբրանային թափանցելիությունը և հեռացնել տոքսինները, այլև ունեն հակադեպրեսանտ, խոլերետիկ, վերականգնող, հակաբորբոքային ազդեցություն և բարձրացնել ախորժակը:
Ակտիվ դեղեր.

- Ֆոսֆոլիպիդները նյութեր են, որոնցից առաջանում են լյարդի բջջային թաղանթները: Այս նյութի անբավարարությունը խանգարում է մարմնի վերականգնմանը: Ֆոսֆոլիպիդային դեղամիջոցները արդյունավետ են միայն երկարատև օգտագործման դեպքում, կարող են նշանակվել հեպատոզի համար, որը զարգացել է ալկոհոլիզմի կամ շաքարային դիաբետի ֆոնի վրա: Այս ակտիվ նյութի գործառույթներն են. Բջջային մեմբրանների վերականգնում, աղետազերծում և սպի հյուսվածքների կանխարգելում: Ֆոսֆոլիպիդների հիման վրա արտադրվում են հետևյալ դեղերը. Essential Forte N (բուժում ՝ 2 պարկուճ / օր 3 անգամ, կանխարգելում ՝ 1 պարկուճ / 3 անգամ մեկ օր), Essliver forte (ֆոսֆոլիպիդներ + վիտամիններ, նախնական դեղաքանակ - 2 պարկուճ / 3 անգամ մի օր, մեկ ամիս անց, վերցրեք 1 պարկուճ / 3 անգամ մեկ օր), Rezalyut Pro (2 պարկուճ / 3 անգամ մեկ օր), Phosphogliv (1-2 պարկուճ / 3 անգամ մեկ օր կամ որպես ներարկում): Նրանք գործնականում հակացուցումներ չունեն, տարածվում են առանց դեղատոմսի: Կողմնակի ազդեցությունները ներառում են ալերգիկ ռեակցիաներ, լուծ,
- Օրնիտինը - չի օգտագործվում ալկոհոլի չարաշահման հետևանքով առաջացած լյարդի պաթոլոգիաների բուժման համար: Արգելվում է վերցնել հղիության, լակտացիայի, երիկամների ծանր անբավարարության ժամանակ: Պատրաստուկներ. Օրնիտին (ամենօրյա դոզան `3-6 գ, բաժանված 1-2 դոզան), Հեպա-Մերց,
- Ուրսոդեօքսիխաթթու: Առաջարկվում է խոլեստազով բարդացած հեպատոզի դեպքում օգտագործման համար. Դեղը ունի խոլերետիկ ազդեցություն, լուծարում է քարերը և կանխում է նորերի ձևավորումը, ինչպես նաև իջեցնում է արյան խոլեստերինը: Մի օգտագործեք հեպատիկ և երիկամային անբավարարության, մեծ քարերի, բարձր կալցիումի մակարդակի ունեցող կազմավորումների համար ՝ աղիքային տրակտի խցանումներով: Պատրաստուկներ ՝ Ուրսոլիվ, Ուրսոսան, Ուրսոդեզ, Ուրսոֆալք, Ուրդոքս, Լիվոդեքս: Դոզան 10-15 մգ / 1 կգ մարմնի քաշի, բաժանված 2-3 դոզայի, առնվազն 6 ամիս տևի,
- Ademethionine - մարմնի վրա ունի դետոքսիկ ազդեցություն և գործում է որպես հակադեպրեսանտ: Այն կարող է օգտագործվել ալկոհոլի չարաշահման հետևանքով առաջացած հիվանդությունների համար: Մի օգտագործեք հղիության 1, 2 եռամսյակների ընթացքում և լակտացիայով: Դեղամիջոցներ. Հեպտոր (1 դեղահատ / օրական 3-4 անգամ), հեպտրալ (2 դեղահատ / օրական 3-4 անգամ),
- Կաթնային փուշի քաղվածքը բնական հակաօքսիդիչ է, որը վերականգնում է լյարդի բջիջները, մեծացնում է ախորժակը, բայց այս դեղամիջոցի հետ ալկոհոլային հեպատոզով բուժումը անարդյունավետ կլինի: Պատրաստուկներ ՝ Հեպաբեն (1 պարկուճ / օր 3 անգամ), Սիլիմար (2 հաբեր / 3 անգամ մեկ օր), Սիբեկտան (2 դեղահատ / օր 4 անգամ),
- Բուժիչ մշուշային քաղվածք - բուսական պատրաստուկ, որը առաջարկվում է հեպատոզի, լեղապարկի և ջրանցքների ջղաձգություն: Արգելվում է վերցնել լյարդի, աղիքային տրակտի բորբոքումով, հղիության և լակտացիայի ժամանակ,
- Թիոկտաթթու - օգտագործվում է հեպատոզի համար, որը առաջացել է շաքարային դիաբետի զարգացման կամ ալկոհոլային խմիչքների երկարատև օգտագործման ֆոնի վրա: Արգելվում է վերցնել հղիության ընթացքում ՝ կրծքով կերակրմամբ, կաթնաշաքարով անհանդուրժողականությամբ: Պատրաստուկներ `Berlition (2 հաբեր / օրական 1 անգամ), լիպոաթթու, օկտոլիպեն (2 դեղահատ / օրական 1 անգամ), Thiogamma, Thioctacid 600 T, Thioctacid BV, Tiolept, Espa-Lipon:
Հեպատոպրոտեկտորները շաքարախտի կամ ալկոհոլիզմի զարգացման արդյունքում հեպատոզի բուժման հիմնական դեղամիջոցներն են:
Թմրանյութերի թերապիան երկար ընթացքի միայն փոքր մասն է, որը հիմնված է դիետիկ սննդի վրա:
Ի՞նչ է անում ենթաստամոքսային գեղձը մարմնում:
Ենթաստամոքսային գեղձը բաղկացած է 2 մասից, որոնք տեղակայված են մյուսի ներսում: Այն մասերից մեկը, որը մենք ավելի լավ գիտենք, ունի մարսողական գործառույթ: Այն գաղտնիք է տալիս տարբեր նյութեր `ֆերմենտներ, որոնք մարսվում են հիմնականում ճարպերը և ածխաջրերը: Ենթաստամոքսային գեղձի այս ֆունկցիայի խախտում, որը կապված է դրա բորբոքման և ֆերմենտների արտադրության նվազման հետ, կոչվում է պանկրեատիտ: Այն սուր և քրոնիկ է: Այնուամենայնիվ, շաքարախտի համատեքստում սա մեզ համար քիչ հետաքրքրություն է առաջացնում:
Ենթաստամոքսային գեղձի մեկ այլ մասը, որը տեղակայված է այսպես կոչված Langehans կղզիների տեսքով, ազատում է մեծ թվով կարգավորիչ նյութեր `հորմոնները: Այս հորմոններից ոմանք պատասխանատու են մարմնի աճի և զարգացման համար և ավելի մեծ նշանակություն ունեն երիտասարդ տարիքում: Հորմոնների մեկ այլ մաս, փաստորեն, պատասխանատու է մարմնում գլյուկոզի մակարդակը կարգավորելու համար:
Ինչու՞ մեզ պետք գլյուկոզա:
Գլյուկոզան մարմնում էներգիայի հիմնական աղբյուրն է, դրանով սնվում են բոլոր բջիջները, հյուսվածքները և օրգանները, ներառյալ ուղեղը: Քանի որ գլյուկոզայի արժեքը մարմնում չափազանց բարձր է, մարմինը տարբեր ձևերով պահպանում է իր մշտական քանակը արյան մեջ: Մենք կարող ենք որոշել գլյուկոզի մակարդակը, սովորաբար արյան մեջ դրա կոնցենտրացիան 3,5-ից 5,5 մմոլ / լ է (այս տեսականին կարող է տարբեր լաբորատորիաներում տարբեր լինել ՝ կախված դրանց օգտագործած ռեակտիվներից):
Այսպիսով, նորմալ գործելու համար, հիմնականում արյան մեջ ուղեղը և այլ օրգաններ, պետք է պահպանվի գլյուկոզի մշտական կոնցենտրացիան: Դրա քանակի նվազումը կոչվում է հիպոգլիկեմիա և կարող է հանգեցնել լուրջ բարդությունների ՝ մինչև հիպոգլիկեմիկ կոմա: Գլյուկոզի բարձրացումը կոչվում է հիպերգլիկեմիա և կարող է նաև հանգեցնել շաքարային դիաբետի զարգացմանը, սրտից, ուղեղից, արյան անոթներից առաջացած ծանր բարդությունների, մինչև հիպերգլիկեմիկ կամ հիպերոսմոլային կոմայի մեջ:
Մարմնում գլյուկոզի (շաքարի) մակարդակը կարելի է համեմատել մեքենայում բենզինի քանակի հետ: Օրինակ, երբ վարորդը նկատում է բենզինի ցածր մակարդակ, որի վրա շարժիչն աշխատում է, նա գնում է բենզալցակայան և վերականգնում բաքում վառելիքը: Նույն կերպ մարմինը, նկատելով գլյուկոզի ցածր մակարդակը, ուղեղի օգնությամբ մեզ ասում է, թե ինչ ուտել: Վարորդը իր մեքենայով լիցքավորում է նույնքան վառելիք, որքան անհրաժեշտ է, որպեսզի հասնի հաջորդ բենզալցակայանը կամ իր նպատակակետը: Ուղեղը նաև հագեցման ազդանշան է տալիս, երբ նշում է սպառված սննդամթերքի մակարդակը ՝ բավարար մինչև հաջորդ խորտիկը:
Ինչպե՞ս է զարգանում շաքարախտը:
Այս հիվանդությունը զարգանում է այն ժամանակ, երբ մենք ավելցուկով լցնում ենք մեր մարմինները `այն քանակով, որը նրան պետք չէ: Բայց եթե վարորդը չափազանց շատ վառելիք է լցնում մեքենայի մեջ, ապա այն դուրս է լցվում բենզալցակայանից ՝ առաջացնելով ոչ միայն մեքենայի, այլև ամբողջ բենզալցակայանի հրդեհի վտանգ: Ընդհակառակը, մարդը, իր մարմինը լցնելով բարձր էներգիայի սննդի ավելցուկով, ավելացնում է լյարդի և ենթաստամոքսային գեղձի վրա աճող բեռը: Եթե overeating- ը, հիմնականում ածխաջրերով և ճարպերով հարուստ սնունդը սնունդը պարբերաբար տեղի է ունենում, վերջում մարմինը չի դիմանում այդ բեռին ... Հետո զարգանում է պանկրեատիտը, շաքարախտը, լյարդի ճարպային հիվանդությունը:
Ինչպե՞ս է շաքարախտը կապված լյարդի հետ:
Ստացվում է, որ ամեն ինչ բավականին պարզ է: Մեր արյան շրջանառությունը կազմակերպվում է այնպես, որ ստամոքսում և աղիքներում մարսվող բոլոր նյութերը աղիները ներծծվեն արյան մեջ, որը հետագայում մասամբ մտնում է լյարդի մեջ: Եվ բացի ենթաստամոքսային գեղձի մարսողական մասի մեծ բեռից, քանի որ այն պետք է մարսի այս ամբողջ սննդի ծավալը, ստեղծվում է մեծ ծանրաբեռնվածություն լյարդի և ենթաստամոքսային գեղձի կարգավորիչ մասի վրա:
Լյարդը պետք է անցնի բոլոր ճարպերը սննդից, և դրանք վնասակար ազդեցություն են թողնում դրա վրա: Կեղևի ենթաստամոքսային գեղձը ինչ-որ տեղ պետք է «կցի» բոլոր սնունդով ստացված ածխաջրերը և գլյուկոզան, քանի որ դրա մակարդակը պետք է լինի կայուն: Այսպիսով մարմինը ավելցուկային ածխաջրերը վերածում է ճարպերի և կրկին հայտնվում է լյարդի վրա ճարպերի վնասակար ազդեցությունը: Եվ ենթաստամոքսային գեղձը քայքայված է, ստիպված է արտադրել ավելի ու ավելի շատ հոնոններ և ֆերմենտներ: Մինչև որոշակի պահ, երբ դրա մեջ բորբոքում է զարգանում: Եվ լյարդը, անընդհատ վնասված լինելով, չի բորբոքվում մինչև որոշակի պահ:
Hepatic steatosis- ը և steatohepatitis- ը
Ստացված բոլոր ճարպերը պարունակում են խոլեստերին, տրիգլիցերիդներ և տարբեր լիպոպրոտեիններ: Նրանք մեծ քանակությամբ կուտակվում են լյարդի մեջ, կարող են ոչնչացնել լյարդի բջիջները և առաջացնել բորբոքում: Եթե ավելորդ ճարպը չի կարող ամբողջովին վնասազերծվել լյարդի կողմից, ապա այն արյան հոսքով տեղափոխվում է այլ օրգաններ: Արյան անոթների վրա ճարպերի և խոլեստերինի պահպանումը հանգեցնում է աթերոսկլերոզի զարգացման, հետագայում հրահրում է սրտանոթային հիվանդությունների, սրտի կաթվածների և ինսուլտների զարգացումը: Fարպերի և խոլեստերինի պահպանումը վնասում է ենթաստամոքսային գեղձը, խանգարելով գլյուկոզի և շաքարի նյութափոխանակությունը մարմնում, դրանով իսկ նպաստելով շաքարախտի զարգացմանը:
Լյարդում կուտակված ճարպերը ենթարկվում են ազատ ռադիկալների, և դրանց պերօքսիդացումը սկսվում է: Արդյունքում ձևավորվում են նյութափոխված ակտիվ ձևեր, որոնք ավելի մեծ կործանարար ազդեցություն են ունենում լյարդի վրա: Նրանք ակտիվացնում են լյարդի որոշակի բջիջները (աստղային բջիջներ), և նորմալ լյարդի հյուսվածքը սկսում է փոխարինվել կապի հյուսվածքով: Զարգանում է լյարդի ֆիբրոզը:
Այսպիսով, մարմնում ճարպերի նյութափոխանակության հետ կապված փոփոխությունների ամբողջությունը վնասում է լյարդին ՝ հանգեցնելով զարգացմանը.
- steatosis (լյարդի ճարպի չափազանց մեծ կուտակում),
- steatohepatitis (ճարպային բնույթի լյարդի բորբոքային փոփոխություններ),
- լյարդի ֆիբրոզ (լյարդում կապի հյուսվածքի ձևավորում),
- լյարդի ցիռոզ (լյարդի բոլոր գործառույթների անբավարարություն):
Երբ և ինչպես կասկածել այս փոփոխություններին:
Առաջին հերթին, դուք պետք է սկսեք ահազանգը հնչեցնել նրանց համար, ովքեր արդեն ախտորոշված են: Սա կարող է լինել հետևյալ ախտորոշումներից մեկը ՝ աթերոսկլերոզ, դիսլիպիդեմիա, սրտի կորոնար հիվանդություն, անգինա պեկտոր, սրտամկանի ինֆարկտ, հետինֆարկտային աթերոսկլերոզ, զարկերակային հիպերտոնիա, հիպերտոնիա, շաքարային դիաբետ, գլյուկոզի հանդուրժողականություն, ինսուլինի դիմադրություն, նյութափոխանակության համախտանիշ և այլն:
Եթե ունեք վերը նշված ախտորոշումներից մեկը, դիմեք բժշկի, որպեսզի ստուգեք և վերահսկեք լյարդի վիճակը, ինչպես նաև բուժման նշանակումը:
Եթե փորձաքննության արդյունքում հայտնաբերել եք արյան ստուգման մեջ մեկ կամ մի քանի լաբորատոր պարամետրերի շեղումներ, օրինակ ՝ բարձրացված խոլեստերին, տրիգլիցերիդներ, լիպոպրոտեիններ, գլյուկոզի կամ գլիկոզիլացված հեմոգլոբինի փոփոխություններ, ինչպես նաև լյարդի գործառույթը բնութագրող ցուցիչների աճ `AST, ALT, TSH, ալկալային ֆոսֆատազ , որոշ դեպքերում ՝ բիլիրուբին:
Եթե մեկ կամ մի քանի պարամետրերի մակարդակը բարձրացել է, դիմեք նաև բժշկի ՝ առողջության վիճակը պարզաբանելու, հետագա ախտորոշում իրականացնելու և բուժում նշանակելու համար:
Եթե դուք ունեք մեկ կամ մի քանի ախտանիշ կամ ռիսկի գործոններ հիվանդությունների զարգացման համար, անհրաժեշտ է նաև բժիշկ այցելել `ավելի ճշգրիտ գնահատելու ռիսկը, որոշելու քննության անհրաժեշտությունը և նշանակել բուժում: Մետաբոլիկ համախտանիշի ռիսկի գործոնները կամ ախտանիշներն են ավելաքաշը, բարձր իրանը, արյան ճնշման պարբերաբար կամ անընդհատ բարձրացումը, մեծ քանակությամբ ճարպային կամ տապակած մթերքների, քաղցր, ալյուրի, ալկոհոլի օգտագործումը:
Ինչ է առաջարկելու բժիշկը:
Ամեն դեպքում, հիվանդության առկայության պայմաններում կամ վերլուծություններում աճող ցուցանիշների առկայության դեպքում կամ ախտանիշների և ռիսկի գործոնների առկայության դեպքում անհրաժեշտ է մասնագետների խորհրդատվություն:
Անհրաժեշտ է միանգամից մի քանի մասնագետների դիմել `թերապևտ, սրտաբան, էնդոկրինոլոգ և գաստրոէնտերոլոգ: Եթե այս իրավիճակում լյարդի վիճակը առավել հետաքրքրում է, կարող եք դիմել գաստրոէնտերոլոգ կամ հեպատոլոգ:
Բժիշկը կորոշի խախտումների ծանրությունը կամ հիվանդության ծանրությունը, կախված դրանից, իրական անհրաժեշտության դեպքում նշանակեք փորձաքննություն և կասի ձեզ, թե կոնկրետ ինչ է այս քննության ընթացքում կարևոր լինել ռիսկերի գնահատման համար:
Փորձաքննությունից հետո կամ քննությունից հետո բժիշկը կարող է նշանակել բուժում, դա կախված կլինի հայտնաբերված ախտանիշների և խանգարումների ծանրությունից:
Ամենից հաճախ, մի քանի դեղամիջոցներ օգտագործվում են ճարպային լյարդի հիվանդությունը բուժելու համար `շաքարային դիաբետի հետ համատեղ, այսինքն` նյութափոխանակության համախտանիշի առկայության դեպքում `լյարդի վիճակը շտկել, խոլեստերին իջեցնել, վերականգնել մարմնի զգայունությունը գլյուկոզի նկատմամբ, արյան ճնշումը իջեցնել, սրտամկանի ինֆարկտների ռիսկը նվազեցնելու համար: և հարվածներ, և մի քանի ուրիշներ:
Անվտանգ չէ ինքնուրույն փորձարկել դեղերի բուժման կամ ընտրության փոփոխությամբ: Բուժման համար խորհրդակցեք բժշկի հետ:
Ինչ դեղեր են օգտագործվում լյարդի գործառույթը վերականգնելու համար:
Բուժման գործընթացում կարևոր դեր է խաղում ավելորդ քաշի իջեցումը, ֆիզիկական ակտիվության բարձրացումը, ցածր խոլեստերինով և արագ ածխաջրերով հատուկ դիետան, կախված իրավիճակից, գուցե հարկ լինի հաշվի առնել նաև «հացի միավորները»:
Լյարդի հիվանդությունների բուժման համար գոյություն ունի դեղերի մի ամբողջ խումբ, որը կոչվում է հեպատոպրոտեկտորներ: Արտասահմանում, այս դեղերի խումբը կոչվում է ցիտոպրոտեկտորներ: Այս դեղերը ունեն այլ բնույթ և քիմիական կառուցվածք ՝ կան բուսական պատրաստուկներ, կենդանական ծագման պատրաստուկներ, սինթետիկ դեղեր: Իհարկե, այս դեղերի հատկությունները տարբեր են, և դրանք հիմնականում օգտագործվում են լյարդի տարբեր հիվանդությունների համար: Դժվար իրավիճակներում միանգամից օգտագործվում են մի քանի դեղամիջոցներ:
Լյարդի ճարպային հիվանդության բուժման համար սովորաբար նշանակվում են ursodeoxycholic թթու և էական ֆոսֆոլիպիդների պատրաստուկներ: Այս դեղերը նվազեցնում են լիպիդների պերօքսիդացումը, կայունացնում և վերականգնում լյարդի բջիջները: Դրա շնորհիվ ճարպերի և ազատ ռադիկալների վնասակար ազդեցությունը կրճատվում է, լյարդի բորբոքային փոփոխությունները, կրճատվում են նաև կապի հյուսվածքի ձևավորման գործընթացները, ինչի արդյունքում դանդաղվում է լյարդի ֆիբրոզի և ցիռոզի զարգացումը:
Ուրսոդեօքսիխոլաթթվի (Ուրսոսան) պատրաստուկներն ավելի կայունացնող ազդեցություն են ունենում բջջային մեմբրանների վրա, դրանով իսկ կանխելով լյարդի բջիջների ոչնչացումը և լյարդում բորբոքման զարգացումը: Ursosan- ը ունի նաև խոլերետիկ ազդեցություն և ավելացնում է խոլեստերինի արտազատումը `նաև լեղի հետ միասին: Ահա թե ինչու է դրա նախընտրելի օգտագործումը նյութափոխանակության համախտանիշում: Բացի այդ, Ուրոսանը կայունացնում է լեղապարկի և ենթաստամոքսային գեղձի մեջ տարածված լեղու ծորանները, բարենպաստ ազդեցություն թողնելով այդ օրգանների վրա, ինչը հատկապես կարևոր է ենթաստամոքսային գեղձի համար:
Liverարպի լյարդի հիվանդությունը, որը զուգորդվում է շաքարավազի և գլյուկոզի խանգարված նյութափոխանակության հետ, պահանջում է բուժման լրացուցիչ դեղամիջոցների օգտագործում:
Այս հոդվածում ներկայացված են սահմանափակ տեղեկություններ լյարդի հիվանդությունների բուժման մեթոդների և մեթոդների վերաբերյալ: Խելամտությունը պահանջում է բժշկի դիմել ՝ բուժման ճիշտ ռեժիմը գտնելու համար:

 վարակիչ հիվանդություններ
վարակիչ հիվանդություններ ցավ աջ hypochondrium- ում,
ցավ աջ hypochondrium- ում, ցավի զգացողություն ճիշտ հիպոքոնդրիումում,
ցավի զգացողություն ճիշտ հիպոքոնդրիումում, վարակ (ջրծաղիկ, սիֆիլիս, կարմրախտ և այլն),
վարակ (ջրծաղիկ, սիֆիլիս, կարմրախտ և այլն), դեղնախտ
դեղնախտ ՄՌՏ
ՄՌՏ Sage- ը և motherwort- ը խառնվում են, 0.5 լ եռացրած ջուր է լցվում: Դրանց վրա կարող եք ավելացնել թեփի և ծաղկաբուծության արմատները: Արգանակը եռում է 30 րոպե: ցածր ջերմության վրա, այնուհետև ծածկված մի քանի ժամ պնդելու համար: Զտելուց հետո այն պատրաստ է օգտագործման համար: Նմանատիպ թուրմը վերցվում է սնունդից առաջ:
Sage- ը և motherwort- ը խառնվում են, 0.5 լ եռացրած ջուր է լցվում: Դրանց վրա կարող եք ավելացնել թեփի և ծաղկաբուծության արմատները: Արգանակը եռում է 30 րոպե: ցածր ջերմության վրա, այնուհետև ծածկված մի քանի ժամ պնդելու համար: Զտելուց հետո այն պատրաստ է օգտագործման համար: Նմանատիպ թուրմը վերցվում է սնունդից առաջ: