Շաքարային դիաբետիկ դիաբետիկ գլոմերուլոսկլերոզի ախտանիշները և թերապիան
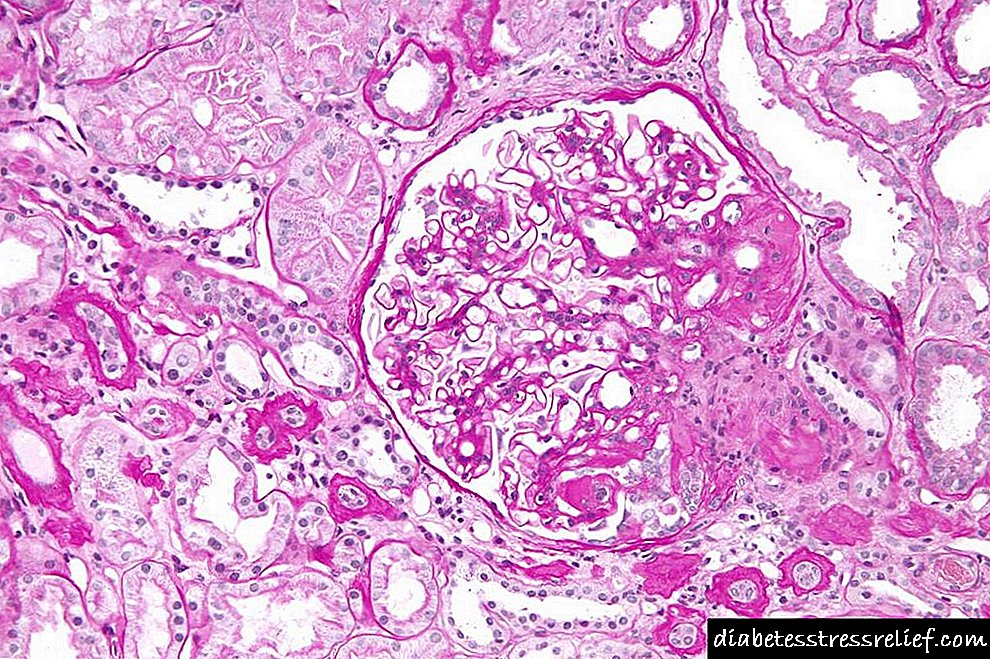
Կիզակետային հատվածային գլոմերուլոսկլերոզը (FSH) ամբողջ աշխարհում երիկամների հիվանդության առաջատար պատճառն է: Առաջնային FSHC- ի ենթադրյալ էթոլոգիան պլազմային գործոն է, որն ունի իմունսուլպրեսիվ թերապիայի նկատմամբ ռեակտիվություն և երիկամների փոխպատվաստումից հետո ռեցիդիվի ռիսկ: Հարմարվող FSGS- ը կապված է նեֆրոնի ավելցուկային բեռնման հետ ՝ կապված մարմնի մեծության մեծության, նեֆրոնի կարողությունների նվազման կամ մի շարք գլոմերային հիպերֆիլտրացիայի հետ, որոնք կապված են որոշակի հիվանդությունների հետ:
Կիզակետային հատվածային գլոմերուլոսկլերոզը երիկամային անբավարարության առաջատար գլոմերուլյար պատճառն է: Նա վերաբերում է հիստոլոգիական պատկերին, որը բնութագրում է 6 հնարավոր հիմքում ընկած էթոլոգիաները ՝ կիսելով podocytes- ի կապտուկի և ոչնչացման ընդհանուր թեման:
Կիզակետային հատվածային գլոմերուլոսկլերոզի ախտորոշումը հիմնված է կլինիկական պատմության (ընտանեկան հիվանդություններ, ծննդյան պատմություն, գագաթնակետային քաշի և մարմնի քաշի, թմրամիջոցների նպաստների) ինտեգրման, լաբորատոր կլինիկական գտածոների (շիճուկային ալբումին, մեզի սպիտակուց և վիրուսային սերոլոգիա) և երիկամային histopathology: Proteinuria- ն կարող է լինել նեֆրոտիկ կամ subnephrotic միջակայքում: Որոշիչ նշանակություն ունի երիկամների այլ համակարգային հիվանդությունների կամ առաջնային պաթոլոգիաների վերացումը, ինչը կարող է հանգեցնել նմանատիպ ներկայացման:
Համաճարակաբանություն և համաշխարհային բեռ
Կիզակետային հատվածային գլոմերուլոսկլերոզի տարածվածությունը, համեմատած նման հիվանդությունների այլ ախտորոշումների հետ, աճում է ամբողջ աշխարհում: Այնուամենայնիվ, բացարձակ հաճախականությունը և տարածվածությունը դժվար է հաստատել ՝ հաշվի առնելով երիկամային բիոպսիայի ցուցումների, մատչելիության և պաթոլոգիական աջակցության ցուցումները, գլոբալ մեծ տարբերությունները:
Կատարվել է ամբողջ աշխարհում հրատարակված գրականության ուսումնասիրություն, որը ցույց է տալիս, որ տարեկան գրանցված դեպքերը տատանվում են 0.2-ից 1.8 տարեկան յուրաքանչյուր 100,000 բնակչության համար: Միջադեպի միջին ցուցանիշը կազմել է 2,7 հիվանդ մեկ միլիոնով: Կա զգալի ռասայական և էթնիկական նախատրամադրվածություն: Բացի այդ, կանանց մոտ երիկամային անբավարարության ախտանիշները ավելի քիչ են արտահայտված, քան տղամարդկանց մոտ:
Կիզակետային հատվածային գլոմերուլոսկլերոզի դասակարգումը բազմակողմանի է: Այն ներառում է պաթոֆիզիոլոգիական, հիստոլոգիական և գենետիկական կողմեր: Սկզբնապես, FSGS- ը բաժանվեց առաջնային (իդիոպաթիկ) և երկրորդական ձևերի: Վերջինս կարող է ներառել ընտանեկան (գենետիկ), վիրուսների հետ կապված, թմրամիջոցների պատճառած ձևեր:
Կիզակետային սեգմենտային գլոմերուլոսկլերոզի համար կլինիկական առաջարկությունները կարող են առնչվել հիստոլոգիական տարբերակի հետ, հիմնականում հուշումի վնասվածքի գլյուկոկորտիկոիդ ռեակտիվությանը և փլուզվող տարբերակների ագրեսիվ, անթափանցելիությանը:

6 կլինիկական ձև
Համադրելով գենետիկական զգայունությունը, պաթոֆիզիոլոգիական գործոնները, կլինիկական պատմությունը և բուժմանը արձագանքելը, խորհուրդ է տրվում խմբավորել FSGS- ը վեց կլինիկական ձևերի: Դրանք ներառում են.
- առաջնային
- հարմարվողական
- խիստ գենետիկ
- վիրուսով միջնորդավորված
- թմրամիջոցների հետ կապված
- APOL1- ի հետ կապված:
Հիվանդության histopathology
Մեծահասակների շրջանում գլոմերուլոնեֆրիտի նվազագույն ախտանիշները դրսևորվում են տուբուլոինտերզիտալ քոր առաջացմամբ: Հուշումի պարտությունը գլոմերային փաթեթի կիզակետային կպչումն է Բոմանի պարկուճին ՝ տուբերկուլյարի մոտավոր կայանման մոտ:
Առավել բնորոշ տարբերակը փլուզումն է: Առանձնահատուկ օրինակ կարելի է գնահատել գերզգայուն վերլուծության մեջ դիտարկված էնդոթելիային տուբուլային ռետիկուլյար հատումների տեղադրման ժամանակ: Դրանք կարող են դիտվել ինտերֆերոնների բարձր վիճակներում, ներառյալ վիրուսային վարակը: Նվազագույն հիվանդության փոփոխությունը և հուշում վնասելը առավել արձագանքող և նվազագույն առաջադիմական են, և փլուզող գլոմերուլոպաթիաները, դիմացկուն են թերապիայի նկատմամբ և արագ առաջադիմում են:
Ախտանիշներ նշող ախտանիշներ
Մեծահասակների շրջանում գլոմերուլոնեֆրիտի նշանները և ախտանիշները կախված են սուր կամ քրոնիկ ձևի առկայությունից: Դրանք ներառում են.
- Վարդագույն կամ շագանակագույն գունավոր մեզի `կարմիր արյան բջիջների քանակի ավելացման պատճառով (հեմատուրիա):
- Փրփրացող մեզի ՝ սպիտակուցի ավելցուկի պատճառով (պրոտեինուրիա):
- Արյան բարձր ճնշում (հիպերտոնիա):
- Հեղուկի պահպանում (այտուց): Այն հայտնվում է դեմքի, զենքի, ոտքերի և ստամոքսի վրա:
Առանձնապես առանձնանում են կանանց մոտ երիկամային անբավարարության ախտանիշները.
- Մեզի մեզի արտահոսքի նվազում:
- Հեղուկի պահպանում, որը առաջացնում է ոտքերի այտուցվածություն:
- Շնչառություն
- Հոգնածություն
- Շփոթված գիտակցությունը:
- Սրտխառնոց
- Թուլություն:
- Անկանոն սրտի բաբախում:
- Painավ երիկամի տարածքում:
- Ծանր դեպքերում հանկարծակիի կամ կոմայի մեջ:

FSGS- ի նույնականացման ամենաապահով ձևը
Առաջին բանը, որ պետք է արվի, երիկամների մեզի թեստն է: Այն ներառում է երկու թեստ.
- Ալբումինի հարաբերակցությունը կրեատինինին: Մեզում ալբումինի չափազանց մեծ քանակությունը երիկամների վնասման վաղ նշան է: Երեք ամիս կամ ավելի ամսվա երեք դրական արդյունքը հիվանդության նշան է:
- Գլոմերուլային ֆիլտրման արագություն: Արյունը փորձարկվում է թափոնների համար, որը կոչվում է կրեատինին: Դա գալիս է մկանային հյուսվածքից: Երբ երիկամները վնասվում են, խնդիրներ են առաջանում արյունից կրեատինինի հեռացման հետ: Թեստի արդյունքը օգտագործվում է մաթեմատիկական բանաձևով `տարիքի, մրցավազքի և սեռի հետ` գլոմերուլային ֆիլտրման արագությունը պարզելու համար:
Հիմնական պատճառները
Պայմանները, որոնք կարող են հանգեցնել երիկամի գլոմերուլի բորբոքման, հետևյալն են.
- Վարակիչ հիվանդություններ: Գլոմերուլոնեֆրիտը կարող է զարգանալ 7-14 օր անց մաշկի նախորդ ինֆեկցիաներից (impetigo) կամ streptococcal կոկորդի ինֆեկցիաներից հետո: Դրանց դեմ պայքարելու համար մարմինը ստիպված է արտադրել բազմաթիվ այլ հակամարմիններ, որոնք ի վիճակի են վերջապես տեղավորվել գլոմերուլում ՝ առաջացնելով բորբոքում:
- Բակտերիալ էնդոկարդիտ: Բակտերիաները կարող են տարածվել արյան մեջ և տեղավորվել սրտում ՝ առաջացնելով մեկ կամ մի քանի սրտի փականներ: Բակտերիալ էնդոկարդիտը կապված է գլոմերոզային հիվանդության հետ, բայց նրանց միջև փոխհարաբերությունները անհայտ են:
- Վիրուսային վարակ: Մարդու իմունային անբավարարության վիրուսը (ՄԻԱՎ), Հեպատիտ B և C կարող են առաջացնել հիվանդություն:
- Լուպուս Այն կարող է ազդել մարմնի բազմաթիվ օրգանների և մասերի վրա, ներառյալ արյան բջիջները, մաշկը, երիկամները, սիրտը, հոդերը և թոքերը:
- Goodpasture համախտանիշ: Սա թոքերի հազվադեպ հիվանդություն է, որը նմանակում է թոքաբորբը: Դա կարող է առաջացնել գլոմերուլոնեֆրիտ և թոքերի արյունահոսություն:
- Նեֆրոպաթիա Այս առաջնային գլոմերոզային հիվանդությունը տեղի է ունենում գլոմերային իմունոգլոբուլինի ավանդների պատճառով: Այն կարող է տարիներ շարունակ առաջընթաց ունենալ առանց նկատելի ախտանիշների:
Լրացուցիչ պատճառներ
Հիվանդության լրացուցիչ պատճառները ներառում են.
- Պոլիարիտիտ: Վասկուլիտի այս ձևը ազդում է փոքր և միջին արյան անոթների վրա: Հայտնի է որպես Վեգերի հատիկուլոմատոզ:
- Արյան բարձր ճնշում: Երիկամների գործառույթը նվազում է: Դրանք նատրիումն ավելի վատ են մշակում:
- Կիզակետային հատվածային գլոմերուլոսկլերոզ: Այն բնութագրվում է որոշ glomeruli դիֆուզիոն սպիացմամբ: Այս պայմանը կարող է լինել մեկ այլ հիվանդության արդյունք կամ կարող է առաջանալ անհայտ պատճառով:
- Դիաբետիկ երիկամային հիվանդություն (դիաբետիկ նեպրոպաթիա):
- Ալպորտի համախտանիշ: Ժառանգական ձև: Դա կարող է նաև խանգարել լսողությունը կամ տեսողությունը:
- Բազմակի myeloma, թոքերի քաղցկեղ և քրոնիկ լիմֆոցիտիկ լեյկոզ:

Հիվանդության մեխանիզմ
Կիզակետային հատվածային գլոմերուլոսկլերոզը բազմազան սինդրոմ է, որը տեղի է ունենում պոդոցիտներին տրավմայից հետո ՝ տարբեր պատճառներով: Վնասի աղբյուրները տարբեր են.
- շրջանառվող գործոնները
- գենետիկ աննորմալություններ
- վիրուսային վարակ
- դեղերի բուժում:
Հիմնականում այդ վարորդների փոխազդեցությունն անորոշ է և բարդ: Օրինակ, հարմարվողական FSGS- ը ներառում է ինչպես podocyte սթրեսը (glomerular բեռի և glomerular հզորության միջև անհամապատասխանություն), այնպես էլ գենետիկ ենթակաությունը:
FSHC- ի ցանկացած ձևից (կամ այլ գլոմերոզային հիվանդություններից) podocytes- ի վնասը նախաձեռնում է սուր նեֆրիտիկ համախտանիշի հանգեցնող գործընթացը: Միզուղիների տարածության մեջ տեղի է ունենում վնասված podocytes- ի առաջանցիկ կորուստ: Դեֆիցիտը հավասարակշռելու համար այս բջիջները փոխհատուցում են հիպերտրոֆիան ՝ ծածկելով գլոմերային մազանոթների մակերեսը:
Հարմարվող FSGS- ով հիվանդության գործընթացի սկզբում տեղի է ունենում glomerular hypertrophy: Այլ ձևերով, գլոմերոզային հիպերտրոֆիան տեղի է ունենում նեֆրոնի առաջանցիկ կորստով: Սա հանգեցնում է արտոնագրի մնացած գլոմերուլում ճնշումների և հոսանքների ավելացմանը:
Հետևյալ բաժիններում քննարկվում են կիզակետային հատվածային գլոմերուլոսկլերոզի պաթոլոգիական մեխանիզմները, թերապիան և բուժումը:
Առաջնային FSGS
Ներառում է գենետիկ, վիրուսային և թմրամիջոցների հետ կապված FSGS: Պոդոցիտների վնասման մեխանիզմը ներառում է շրջանառող գործոն, հնարավոր է ՝ ցիտոկին, ինչը հատուկ հիվանդներին ենթակա է դարձնում: Սա ամենատարածված ձևն է դեռահասների և երիտասարդ մեծահասակների մոտ: Այն սովորաբար կապված է նեֆրոտիկ շարքի սպիտակուցների (երբեմն զանգվածային), պլազմային ալբումինի մակարդակի իջեցման և հիպերլիպիդեմիայի հետ:
Ներկայումս FSGS- ի առաջնային թերապիան հիմնված է իմունոպրեսիվ միջոցների վրա: Սրանք գլյուկոկորտիկոիդներ և կալցինուրինային խանգարողներ են, որոնք ուղղակիորեն կարգավորում են պոդոցիտների ֆենոտիպը: Կրկնվող FSHF- ները շարունակում են մնալ կլինիկական խնդիր: Այն հիվանդների մեջ, ովքեր հետագայում ռեցիդիվ են անցել, 77-րդ նախնական երիկամային բիոպսիայից միայն մեկն է ցույց տվել: Պլազմային փոխանակման թերապիան կարող է հանգեցնել ժամանակավոր թողության:
Հարմարվող FSGS
Այն տեղի է ունենում գլոմերային հիպերֆիլտրացիայի մի ժամանակահատվածից `նեֆրոնի մակարդակում և հիպերտոնիկ հիվանդությունից հետո պաթոֆիզիոլոգիայից հետո: Պայմանները, որոնք կապված են դրա զարգացման հետ, ներառում են.
- բնածին ցիանոտիկ սրտի հիվանդություն,
- մանգաղ բջջային անեմիա,
- ճարպակալում
- androgen չարաշահում
- քնի apnea
- բարձր սպիտակուցային դիետա:
Մեկ-գլոմերոզային հիպերֆիլտրացիայի տևողությունը սովորաբար չափվում է տասնամյակներ առաջ, նախքան գլոմերուլոսկլերոզի առաջընթացը: Հարմարվող FSGS- ը հանգեցնում է գլոմերոզային հիպերտրոֆիայի առաջադիմական ցիկլերի, սթրեսի և սպառման, գլոմերուլում արտաբջջային մատրիցի ավելցուկային պահպանում: Երիկամների բիոպսիայի ախտորոշիչ առանձնահատկությունները ներառում են մեծ գլոմերուլներ, շրջագոտի սպիների գերակշռություն, որոնք ցույց են տալիս սկլերոզային փոփոխություններ: Կլինիկական առանձնահատկությունները պարունակում են կանոնավոր շիճուկ ալբումին, ինչը անսովոր է առաջնային FSHS- ում:

Գենետիկ FSGS
Այն տևում է երկու ձև: Որոշ գենետիկ նախատրամադրվածություն ունեցող որոշ հիվանդներ կզարգանան հիվանդությունը, իսկ մյուսները ՝ ոչ: FSHC- ի հետ կապված գեների քանակը տարեցտարի աճում է, ինչը հիմնականում պայմանավորված է ամբողջ էկզոմի հաջորդականացման տարածման շնորհիվ: Մինչ օրս հայտնաբերվել է առնվազն 38-ը:
Որոշ գեներ կապված են սինդրոմի հետ, որը ներառում է արտածնային դրսևորումներ: Սա կարող է տրամադրել կլինիկական թելադրանք, որ հիվանդը կարող է ունենալ որոշակի գեում մուտացիա: Մյուսները կապված են նկուղային մեմբրանի մորֆոլոգիայի բնութագրիչ բնութագրական փոփոխությունների կամ միտոքոնդրիայի մորֆոլոգիայի հետ:
Եթե ընտանիքը նախկինում չի անցել գենետիկական փորձարկում, ապա ամենաարդյունավետ մոտեցումը վահանակների օգտագործումն է, որոնք կենտրոնանում են վաղ FSGS- ի (նորածնի և երեխայի) վրա: Աշխարհում գենետիկական թեստային ռեսուրսները մատչելի են Կենսատեխնոլոգիական տեղեկատվության ազգային կենտրոնում և Առողջապահության ազգային ինստիտուտներում:
Հայեցակարգի սահմանում
Դիաբետիկ գլոմերուլոսկլերոզը կոչվում է նաև դիաբետիկ նեպրոպաթիա և Կիմմելստիլ-Ուիլսոնի համախտանիշ - այս անունը հայտնվեց երկու պաթոլոգների պատճառով, ովքեր հայտնաբերեցին այս երիկամների վնասը: 20 տարի անց շաքարախտով հիվանդների դեպքում այս հիվանդությունը տեղի է ունենում դեպքերի 20-60% -ով (տարբեր աղբյուրներում տվյալները շատ տարբեր են), և կանայք ավելի շատ ենթակա են դրան:
Ընդհանուր առմամբ, դիաբետիկ գլոմերուլոսկլերոզը զարգանում է ինսուլինից կախված դիաբետիկների մոտ, իսկ ոչ ինսուլին կախված անձինք շատ ավելի քիչ են տառապում:
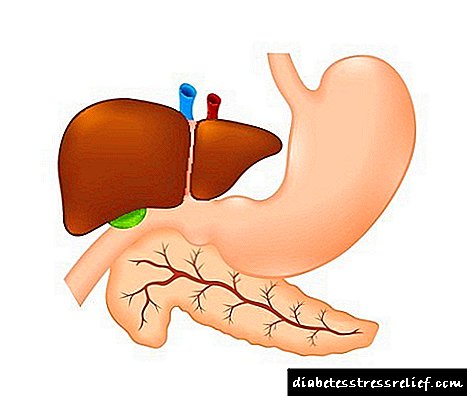
Երիկամները ծածկված են հատուկ հյուսվածքով `ֆասիա, որը ծառայում է որպես պաշտպանություն մեխանիկական վնասներից: Fascia- ի տակ երիկամները ներկայացված են մեդուլլայով և ծառի կեղեվով: Այն վայրերը, որտեղ ծառի կեղևային նյութը խանգարում է ուղեղի կառուցվածքը, կոչվում են երիկամային բուրգեր: Դրանք նման են լոբուլների և ներառում են գլոմերուլներ, որոնք կոչվում են glomeruli: Դա glomeruli- ն էր, որը անունը տվեց հիվանդությանը:

Դիաբետիկ գլոմերուլոսկլերոզի պաթոգենեզում կան բազմաթիվ նրբություններ և դժվարություններ: Այս խնդրի ծագման շուրջ համաձայնություն չկա: Հիվանդության զարգացման մի քանի տեսություններ կան, ներառյալ.
- գենետիկական գործոն
- իմունոլոգիա
- հեմոդինամիկա
- նեյրոդոկրին վարկած
- նյութափոխանակության պատճառ:
Գենետիկական տեսությունը հիմնված է ժառանգական նախատրամադրվածության նկատմամբ շաքարախտի նկատմամբ, այսինքն ՝ այս հիվանդության առկայությունը հարազատների մոտ: Այս տեսությունը ենթադրում է, որ անոթային և նյութափոխանակության խանգարումները, ինչպես նաև ածխաջրածինների հանդուրժողականությունը փոխվում են:
Իմունոլոգիական տեսությունը նույնպես սերտորեն կապված է գենետիկական գործոնի հետ: Հաստատվում է միկրոանգիոպաթիայի (փոքր անոթների վնասվածքների) խստության և հաճախության միջև կապը:
Նեյրոդոկրին վարկածը ենթադրում է, որ շաքարախտի անոթային բարդությունները տեղի են ունենում այն ժամանակ, երբ գերագնահատվում է հիպոթալամուսը, առաջի մարսողական գեղձը և գլյուկոկորտիկոստերոիդները: Արդյունքում ՝ մազանոթային թափանցելիությունը մեծանում է, և պեպտիդային մոլեկուլները պահվում են անոթային պատում:
Ըստ նյութափոխանակության տեսության, երբ սպիտակուցների սինթեզը և գլիկոպրոտեինների նյութափոխանակության գործընթացը խաթարվում են, ձևավորվում են պարապրոտեիններ (իմունոգլոբուլիններ): Նկուղային թաղանթների թափանցելիության բարձրացումը հանգեցնում է երիկամային գլոմերուլում պարապրոտեինների կուտակմանը և վերածվում է հիալինի նման նյութի:
Դիաբետիկ գլոմերուլոսկլերոզի ձևը կարող է լինել.
Հոդային ձև հատուկ շաքարախտի համար: Հենց նրան էին նկարագրում Քիմմելստիլը և Ուիլսոնը, որոնց անունից հետո այդ սինդրոմը անվանվեց: Հիվանդության այս ձևով նյարդերը ձևավորվում են երիկամային գլոմերուլում `էոզինոֆիլային կազմավորումներ: Նրանք կարող են ունենալ կլոր կամ օվալաձև ձև, զբաղեցնել ամբողջ գլոմերուլուսը կամ դրա միայն մի մասը: Նոդուլները կոչվում են մեմբրանի նման, քանի որ դրանք նման են նկուղային մեմբրանների նյութին:
At դիֆուզիոն ձև Մոզանգիումի համասեռ տարածված ընդլայնումը և սեղմումը տեղի է ունենում հիվանդության մեջ, բայց բնորոշ նոդուլները չեն ձևավորվում, չնայած ներգրավված են մազանոթների նկուղային թաղանթները:
At էքսուդատիվ ձև glomerular lobes- ի ծայրամասում հայտնվում են գլխարկների նման կլորացված կազմավորումներ: Իմունահիստոքիմիական ուսումնասիրությունները ցույց են տալիս, որ այդ կազմավորումները պարունակում են բազմաթիվ լրացնող-կապող իմունոգոլոբուլիններ, որոնք իմունային բարդույթներ են:
Խառը ձև հիվանդությունները նշանակում են, որ կան բնորոշ նոդուլներ, և տարածված mesangium խտացում և նկուղային մեմբրանների խտացում:
Անկախ հիվանդության ձևից ՝ դա հանգեցնում է գլոմերուլի մահվան և պերիգլոմերուլային ֆիբրոզի զարգացմանը:
Դիաբետիկ գլոմերուլոսկլերոզի ախտանիշները
Հիվանդությունը մի քանի ախտանիշ ունի, բայց միևնույն ժամանակ բոլորի դրսևորումը ընտրովի է.
- Զարկերակային գերճնշում: Սա Կիմմելստիլ-Վիլսոնի համախտանիշի հիմնական կլինիկական ախտանիշն է: Շաքարային դիաբետի հիպերտոնիան տարբերվում է աթերոսկլերոզի կամ հիպերտոնիկ ճնշման բարձրացումից, քանի որ այն ուղեկցվում է պրոտեինարոզիայի և ռետինոպաթիայի միջոցով:
- Այտուցվածություն: Հիմնականում նրա դեմքը, ոտքերը և ստորին ոտքերը ազդում են: Առավոտյան այտուցը ավելի ցայտուն է աչքերի շուրջ:
- Սպիտակուցներ Այս տերմինը վերաբերում է մեզի մեջ սպիտակուցի նորմալ պարունակության ավելցուկին: Սկզբում նորմը փոքր-ինչ գերազանցվեց `մինչև 0,033 գ / լ, իսկ հետո սպիտակուցը դառնում է կայուն, չափավոր կամ էականորեն արտահայտված ՝ 1-30 գ / լ:Զգալի սպիտակուցը սովորաբար բնորոշ է հիվանդության հանգույցային ձևին:
- Ռետինոպաթիա Այս տերմինը նշանակում է վնասել հոնքերի ցանցաթաղանթին: Այս ախտանիշը դրսևորվում է դիաբետիկ գլոմերուլոսկլերոզով տառապող հիվանդների 80% -ում: Դիաբետիկ ռետինոպաթիայի մեջ պաթոլոգիական փոփոխությունները հայտնվում են ցանցաթաղանթում, որը դրսևորվում է միկրոէներգիզմներով, արտանետումներով և արյունազեղումներով:
- Մետաբոլիկ խանգարում: Այն կարող է ազդել լիպիդների, սպիտակուցների, սպիտակուցային-պոլիսաքարիդային բարդույթների վրա:
- Միկրոանգիոպաթիան փոքր անոթների ախտահարում է: Դիաբետիկ գլոմերուլոսկլերոզում սա առավել բնորոշ է ծայրահեղությունների և ֆոնուսների համար:
- Երիկամային անբավարարություն: Այս դեպքում մեզը ավելի քիչ է ազատվում, շնչառությունը հայտնվում է, չոր մաշկը: Հաճախ կան թունավորումների նշաններ, սկսվում է լուծը:
- Նեֆրոտիկ սինդրոմ: Կարող է առաջանալ դիաբետիկ գլոմերուլոսկլերոզի ուշ փուլում: Այս դեպքում հայտնվում է զանգվածային պրոտեինարոզիա (ավելի քան 50 գ / լ), ընդհանրացված այտուց, հիպոպրոտեինեմիա (պլազմայում աննորմալ ցածր սպիտակուց), հիպոալբումինեմիա (արյան շիճուկում ցածր ալբումին):
- Ուրեմիա: Վարակված երիկամները չեն արտանետում որոշ նյութեր, հետևաբար մարմինը թունավորվում է: Երիտասարդ և միջին տարիքում դիաբետիկ գլոմերուլոսկլերոզով հիվանդները հաճախ մահանում են հենց ուրեմիայի պատճառով:
- Ylիլինդրուրիա (սպիտակուցից միզուղիների բալոնների արտազատում):
- Արյան և մեզի գլյուկոզի նվազում (գլյուկոզորիա): Այս երևույթը նկատվում է առաջադեմ գլոմերուլոսկլերոզով:
- Առաջադեմ հիվանդությամբ `անոթային ծանր վնասվածքներ: Հաճախ դա հանգեցնում է պոլինևիրիտի:
- Պիելոնեֆրիտ `սուր կամ քրոնիկ ձևով: Այն սովորաբար դրսևորվում է հիվանդության ուշ փուլում:
Ախտորոշում
Գլոմերուլոսկլերոզը ախտորոշվում է որպես դիաբետիկ մի քանի եղանակով.
- Ընդհանուր զննում: Այն ներառում է մաշկի զննում, երիկամում պալպացիա, արյան ճնշման ստուգում:
- Կլինիկական արյան ստուգում: Սպիտակ արյան բջիջների աճը, լիմֆոցիտների մակարդակի իջեցումը և արյան այլ պարամետրերի փոփոխությունը ցույց կտան հիվանդության ծանրությունը:
- Միզամուղ Նմանատիպ ուսումնասիրությունները կարող են հայտնաբերել սպիտակուցներ և ալբումինուրիա (մեզի մեջ սպիտակուցի ավելացում): Նորմալ արժեքից գերազանցելը համարվում է 30 մգ / օր: 30-300 մգ / օր միջակայքում ցուցանիշները ցույց են տալիս միկրոալբինյումուրիա, իսկ ավելի քան 300 մգ / օր `մակրոէլբումուրուրիայի մասին: Ներկայիս KDIGO դասակարգումը այս պայմաններն ուղղում է որպես A2- ի և A3- ի դասակարգում:
- Գլոմերուլային ֆիլտրման մակարդակը (որոշվում է Ռեգբերգ-Տարեևի խզմամբ և մի շարք այլ ուսումնասիրություններով): Indicatorուցանիշը համարվում է ավելացված 130-140 մլ / րոպե: Եթե երիկամային դիսֆունկցիան զարգանում է, ապա այդ ցուցանիշը նվազում է:
- Ուլտրաձայնային ախտորոշման արդյունքները (ներառյալ անոթային հետազոտությունը):
- Երիկամների բիոպսիա: Նման ուսումնասիրությունը արդյունքներ է տալիս հիվանդների 80-90% -ի մոտ: Բիոպսիան կարող է հայտնաբերել դիաբետիկ միկրոհիոպաթիա:
- Ռետինոպաթիայի հայտնաբերման ակնաբուժություն:
- Աորտոգրաֆիա: Այն թույլ է տալիս բացահայտել երիկամային զարկերակի նեղացված լուսավորությունը:
- Ռադիոնուկլիդային մեթոդներ:

Դիաբետիկ գլոմերուլոսկլերոզի ախտորոշումը դժվար է տարեց հիվանդների մոտ, քանի որ որոշ ախտանիշներ տարածված են այլ հիվանդությունների համար:
Դիաբետիկ գլոմերուլոսկլերոզի բուժում
Անկախ հիվանդության ձևից ՝ հիվանդության բուժումը պետք է սկսվի նրա արմատային պատճառի, այսինքն ՝ շաքարային դիաբետի բուժմամբ:
Հիվանդության վաղ փուլում, երբ երիկամները ի վիճակի են գործելու, բուժման հիմնական նպատակը շաքարախտի փոխհատուցումն է: Գլոմերուլոսկլերոզի այլ փուլերում թերապիան անհրաժեշտ է նրա անհատական սինդրոմների ամբողջական վերացման կամ գոնե մեղմացման համար (նեֆրոտիկ սինդրոմ, հիպերտոնիկ և այլն):
Եթե հիվանդությունը ուղեկցվում է լիպիդային նյութափոխանակության խախտմամբ, ապա հիվանդին հարկավոր է դեղամիջոցներ `լիպոլիտիկ և հիպոքոլեստերեմիկ ազդեցություն ունեցող: Դրանք ներառում են Atromide, Cetamifen, Nigeskin:
Խաթարված փոխանակման դեպքում անհրաժեշտ են նաև այլ միջոցներ.
- վիտամիններ (A, B, C, P),
- անաբոլիկ ստերոիդներ (Retabolil, Nerobol):
Դիաբետիկ միկրոհիոպաթիայի բուժման համար անհրաժեշտ են հակասպազմոդիկ դեղեր, ինչպիսիք են Nigexin, Anginin կամ Complamine:
Դիաբետիկ ռետինոպաթիայի դեպքում նրանք դիմում են լազերային կոագուլյացիայի, այսինքն ՝ ցանցաթաղանթների անոթների սերտացման: Այս ընթացակարգը նաև հնարավորություն է տալիս ստեղծել ժամանակավոր ուղի ցանցաթաղանթի ներսում կուտակված հեղուկի արտահոսքի համար:
Եթե հիվանդությունը բարդանում է միզուղիների վարակի միջոցով, ապա նշանակվում են գործողությունների լայն սպեկտրով հակաբիոտիկներ: Բացի այդ, սուլֆոնամիդներ կամ nitrofuran շարքի դեղեր կարող են անհրաժեշտ լինել:
Դիաբետիկ գլոմերուլոսկլերոզի բուժման ժամանակ օգտագործվում է հեպարին: Սովորաբար այն իրականացվում է մեկ ամսվա ընթացքում `intramuscularly կամ ներերակային: Թմրանյութը ունի հիպոլիպեմիկ, հակաքաղցկեղային, հիպոթենսիվ և հիպոհիստամինային ազդեցություն: Երիկամների արյան արդյունավետ հոսքը մեծանում է, սպիտակուցը նվազում է, իսկ մազանոթային թափանցելիությունը նորմալանում է:
Եթե հիվանդի արյան արյունաբանական հատկությունները խախտվում են, այսինքն ՝ արտահայտվում է հիպերկոագուլյացիա և զարգանում է միկրոտրոմբոզ, ապա օգտագործվում են վերակենդանացուցիչներ: Դա կարող է լինել Hemodez կամ Reopoliglyukin:
Երբ զարկերակային հիպերտոնիան ուղեկցվում է դիաբետիկ գլոմերուլոսկլերոզով, օգտագործվում են հակահիպերտոնիկ դեղեր: Ավելի հաճախ նրանք նախընտրում են Reserpine- ը, Klofelin- ը կամ Dopegit- ը:
Եթե արտահայտվում է նեֆրոտիկ սինդրոմ, ապա նրանք դիմում են պլազմայի կամ դրա սպիտակուցի `ալբումինի փոխներարկման:
Եթե երիկամների գործառույթը կտրուկ վատացել է, և զարգացել է լյարդի անբավարարությունը, ապա լուրջ միջոցներ են ձեռնարկվում.
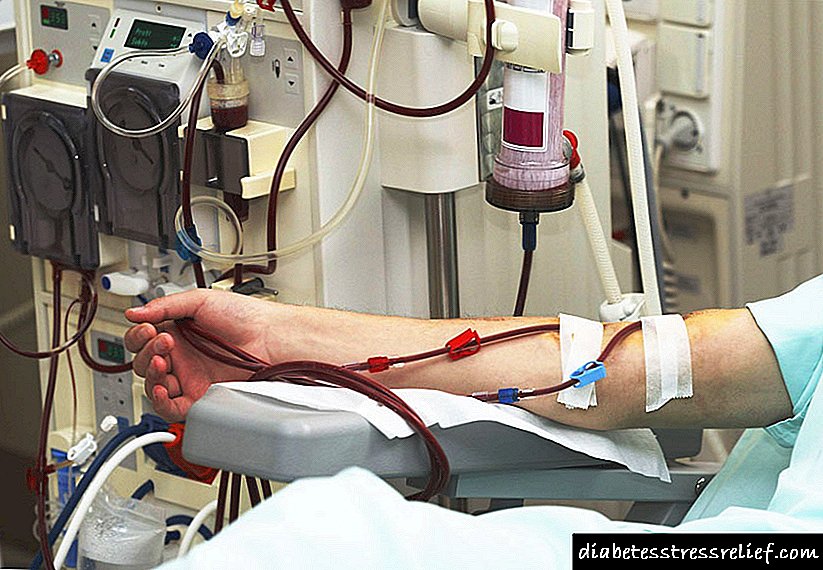
- հեմոդիալիզ (ապարատային արյան մաքրում),
- շարունակական պերիտոնալ դիալիզ (դիալիզի լուծույթն իրականացվում է օրական մի քանի անգամ)
- երիկամների փոխպատվաստում (երբեմն միաժամանակ ենթաստամոքսային գեղձի հետ միասին):
Դիետիկ թերապիա
Դիաբետիկ գլոմերուլոսկլերոզում պետք է հետևել դիետիկ թերապիայի որոշակի սկզբունքներին.
- Սնունդը պետք է լինի կեղծավոր: Սա նշանակում է ճարպերի և ածխաջրերի համամասնության զգալի կրճատում: Հիմնականում հարկավոր է սահմանափակել ճարպերը `օրական 30-50 գրամ: Ավելին կարդացեք ցածր ածխաջրերի սննդակարգի մասին այստեղ:
- Ապահովեք սպիտակուցի ճիշտ ընդունումը: Նորմը հաշվարկվում է ըստ հիվանդի մարմնի քաշի: Միջին հաշվով, օրական 1 գրամ մարմնի քաշը պետք է կազմի 0,8 գրամ սպիտակուց:
- Եթե գլոմերուլային ֆիլտրման արագությունը իջեցվի, ապա անհրաժեշտ կլինի ցածր սպիտակուցային դիետա: Այս դեպքում հիվանդը պետք է ներառի օրական առնվազն 30-40 գրամ սպիտակուց: Կարևոր է, որ այս դեպքում առկա է արտադրանքի բավարար կալորիականություն, հակառակ դեպքում հիվանդը կարող է զարգացնել սպիտակուցային էներգիայի անբավարարություն: Գործընթացը պետք է վերահսկվի բժշկի կողմից:
- Սահմանափակեք խոլեստերին պարունակող սննդի ընդունումը: Այն պետք է փոխարինվի բուսական յուղով:
- Սնունդը պետք է լինի կոտորակ - անհրաժեշտ է օրական 5-6 սնունդ: Սա թույլ է տալիս ապահովել օրվա ընթացքում արյան միասնական շաքար, քանի որ այս ցուցանիշի կտրուկ տատանումները պաթոլոգիականորեն ազդում են անոթների վրա:
- Եթե զարկերակային գերճնշումը կապված է դիաբետիկ գլոմերուլոսկլերոզի հետ, ապա հիվանդին անհրաժեշտ է ցածր աղի դիետա: Մի օր նա պետք է սպառում ոչ ավելի, քան 4-5 գրամ սեղանի աղ:
- Հեղուկի սահմանափակում: Շաքարախտով այն կարող է հարբած լինել առանց սահմանափակումների, բայց միաժամանակ երիկամների հետ կապված խնդիրները վերացնում են այդ թույլտվությունը: Ալկոհոլը և գազավորված ըմպելիքները պետք է ընդհանրապես հրաժարվեն:
- Diuretic ազդեցություն ունեցող արտադրանքի բացառումը: Այս կանոնը պետք է հիշել, երբ վերցնում եք բուժիչ decoctions, որոնք շաքարային դիաբետով թույլատրվում և առաջարկվում է:
Դիաբետիկ գլոմերուլոսկլերոզի ընթացքը կախված է մի քանի գործոններից.
- հիվանդի տարիքը
- հիվանդության ծանրությունը
- շաքարախտի շտկում
- միաժամանակյա հիվանդություններ
- կլինիկական պատկեր:
Դիաբետիկ գլոմերուլոսկլերոզում կյանքի տևողությունը միջինում 5-8 տարի է անցնում առաջին ախտանիշների սկզբից:
Մի պրոտեինուրիայի փուլում հիվանդություն ունենալով `դրա առաջընթացը հնարավոր է կանխել: Եթե տերմինալային փուլում կա դիաբետիկ նեֆրոպատիա, ապա այս պայմանը կյանքի հետ համատեղելի չէ:
Եթե գլոմերուլոսկլերոզով և I տիպի շաքարախտով դիաբետիկ նեպրոպաթիան հանգեցնում է երիկամների քրոնիկ անբավարարության, ապա դեպքերի 15% -ում դիտվում է ճակատագրական արդյունք:
Մինչև 50 տարի մահացու ելքը հիմնականում կապված է ուրեմիայի հետ: 50 տարի անց մահացությունը հաճախ տեղի է ունենում սրտանոթային համակարգի վնասների ֆոնի վրա: Երկու տարիքային կարգերի դեպքում մահվան հաճախակի պատճառը շրջանառության անբավարարությունն է քրոնիկ ձևով:
Դիաբետիկ գլոմերուլոսկլերոզի կանխարգելում
Հիմնական կանխարգելիչ միջոցառումներ. Շաքարախտի վաղ հայտնաբերում, բուժում և փոխհատուցում: Անհրաժեշտ է ուշադիր վերահսկել արյան մեջ շաքարի մակարդակը և կանխել գլիկեմիայի ուժեղ տատանումները: Այս նպատակների համար անհրաժեշտ է ճիշտ ընտրել ինսուլինի կամ շաքարավազի իջեցնող մեկ այլ դեղաչափը և համատեղել այս միջոցը ֆրակցիոն սննդի հետ:
Հիվանդը պետք է հետևի դիետային. Սա համապարփակ բուժման պարտադիր բաղադրիչ է:
Դիաբետիկ գլոմերուլոսկլերոզի դեպքում անհրաժեշտ է հետևել: Հիվանդության ընթացքը վերահսկվում է թերապևտի, էնդոկրինոլոգի, ուրոլոգի և նեֆրոլոգի կողմից: Հիվանդը պետք է առնվազն վեց ամիսը մեկ անգամ անցնի որոշակի ուսումնասիրություններ:
Դիաբետիկ գլոմերուլոսկլերոզը շատ լուրջ հիվանդություն է: Կարևոր է այն ժամանակին ախտորոշել և ճիշտ բուժում անցնել: Հիվանդության հայտնաբերման հետ վաղ փուլում, պատշաճ բուժում և դիետիկ թերապիա, կանխատեսումները շատ բարենպաստ են: Շաքարախտով հիվանդների համար կարևոր է, որ անցնեն մի շարք հետազոտություններ ՝ վաղ փուլում հայտնաբերելու հիվանդության բարդությունները:
Ինչ է դիաբետիկ գլոմերուլոսկլերոզը.
Դիաբետիկ գլոմերուլոսկլերոզ - Դիաբետիկ միկրոհիոպաթիայի ամենալուրջ և բարդ ձևերից մեկը: Այն կոչվում է Քիմմելստիլ-Վիլսոնի համախտանիշ ՝ այն հեղինակներից հետո, ովքեր առաջին անգամ նկարագրել են 1936 թ.-ին: Այս հիվանդության համար կան մի շարք այլ անուններ ՝ շաքարախտով երիկամ, դիաբետիկ նեպրոպաթիա:
Ա. Ս. Էֆիմովը (1989) «շաքարախտային նեպրոպաթիա» տերմինը համարում է ավելի արդարացված, քանի որ գործնականում չկա գլոմերային մազանոթների մեկուսացված ախտահարում ՝ առանց այլ անոթների և տուբուլների ներգրավման, և դժվար է որոշել ժամանակակից փորձաքննության մեթոդների օգնությամբ, թե որ ախտահարումն ու երիկամների որ մասն է գերակայում: Այնուամենայնիվ, վավեր է նաև «դիաբետիկ գլոմերուլոսկլերոզ» տերմինը:
Դիաբետիկ գլոմերուլոսկլերոզի կլինիկական դրսևորումների հաճախականությունը, ըստ տարբեր հեղինակների, տատանվում է 6-ից 64% -ի սահմաններում (Burger, 1970, A.S. Efimov, 1973, A. Astrug, 1976 և այլն): Դիաբետիկ գլոմերուլոսկլերոզը կանանց մոտ ավելի տարածված է, քան տղամարդկանց մոտ `30% և 19.5%, համապատասխանաբար (Ա. Ս. Էֆիմով, 1973, Ա. Աստղ, 1976):
Ժամանակակից հետազոտողների մեծ մասը նշում է գլոմերուլոսկլերոզի առաջացման և շաքարախտի տևողության միջև փոխհարաբերությունները: Հաճախ այն մեկուսացված չէ, այլ զուգորդվում է այլ վայրերի միկրոանգիոպաթիաների հետ, օրինակ ՝ ռետինոպաթիայի հետ, գրանցված է դեպքերի 70-90% -ի դեպքում:
Պաթոգենեզ (ինչ է կատարվում) Դիաբետիկ գլոմերուլոսկլերոզի ժամանակ.
Դիաբետիկ գլոմերուլոսկլերոզի ծագումը ամբողջությամբ չի հասկացվում: Կան տարբեր վարկածներ, որոնց հեղինակները ձգտում են բացատրել այս հիվանդության զարգացմանը տանող բարդ մեխանիզմները: Այսպիսով, առաջնային նյութափոխանակության խանգարումների տեսությունը բացատրում է շաքարային դիաբետում արյան անոթների վնասը `արյան մեջ շրջանառության մեջ պահելով արժեզրկված սպիտակուցի, լիպիդների և ածխաջրածին նյութափոխանակության բազմաթիվ ապրանքների բարձրացված կոնցենտրացիաներում` արյան անոթների նկուղային մեմբրանների, մասնավորապես, երիկամային գլոմերուլիի բարձրացման վրա: V. Serov, 1962, V.V. Serov et al., 1981): Օրինակ ՝ սպիտակուցի սինթեզի խանգարումը և գլիկոպրոտեինային նյութափոխանակությունը հանգեցնում են պարապրոտեինների ձևավորմանը, որոնք նկուղային մեմբրանների թափանցելիության բարձրացման պատճառով կուտակվում են երիկամային գլոմերուլում, որտեղ դրանք վերածվում են հիզալինի նման նյութի: Այնուամենայնիվ, դիաբետիկ միկրոհիոպաթիաների նյութափոխանակության վարկածը համոզիչ բացատրություններ չի տալիս նրանց զարգացման համար, նախաբաբրեզի փուլում, երբ այդ մետաբոլիկ խանգարումները դեռևս չեն հայտնաբերվել:
Քննարկվում է միկրոհիոպաթիաների և դիաբետիկ գլոմերուլոսկլերոզի իմունոլոգիական հայեցակարգը, որը հիմնված է շաքարային դիաբետի նկատմամբ գենետիկ նախասիրության գոյություն ունեցող հայեցակարգի վրա: Գոյություն ունեն շրջանառվող իմունային բարդույթների համակենտրոնացման կոնցենտրացիայի `միկրոանգիոպաթիայի հաճախության և ծանրության միջև:
Նեյրոէնդոկրին վարկածը կապում է շաքարախտի անոթային բարդությունները գլյուկոկորտիկոիդների, ադենոհիպոֆիզի և հիպոթալամուսի ակտիվության աճի հետ, ինչը հանգեցնում է մազանոթային թափանցելիության բարձրացման և պեպտիդային մոլեկուլների անոթային պատի տեղակայմանը:
Գենետիկական տեսությունը հիմնված է շաքարային դիաբետի նկատմամբ ընտանիքի նախասիրության վրա, որը հայտնաբերվել է շաքարախտով հիվանդների հարազատների մոտ: Այս տեսության կողմնակիցները ընդունում են շաքարախտով անոթային և նյութափոխանակության խանգարումների ժառանգական փոխանցման հնարավորությունը, ածխաջրերի հանդուրժողականության փոփոխությունները:
Այսպիսով, դիաբետիկ գլոմերուլոսկլերոզի պաթոգենեզի միասնական տեսություն գոյություն չունի: Ըստ երևույթին, հիմնական պաթոգենետիկ մեխանիզմները կապված են հենց պոլիմետաբոլիկ հիվանդության հետ `շաքարային դիաբետ: Սպիտակուցների, գլիկոպրոտեինների, լիպիդների խանգարված նյութափոխանակության պրոցեսների արտադրանքը ընկնում է երիկամը հեմատոգեն ճանապարհով և պահվում է նրա հյուսվածքներում:
Դիաբետիկ գլոմերուլոսկլերոզի պաթոլոգիական անատոմիան պոլիմորֆիկ է: Տարբերակել հանգույցային, դիֆուզիոն և էքսուդատիվ ձևաբանական ձևերը: Որոշ հեղինակներ առանձնացնում են նաև խառը ձևը (A.M. Wichert, 1972): Հոդային ձևը նկարագրված է Քիմմելստիլի և Ուիլսոնի կողմից և համարվում է հատուկ շաքարախտի համար: Այն բնութագրվում է կլոր կամ ձվաձև ձևի էոզինոֆիլային կազմավորումների (նոդուլների) երիկամային գլոմերուլում առկայությամբ ՝ զբաղեցնելով մասի կամ ամբողջ գլոմերուլուսի: Նոդուլները կլաստերների և տրաբեկուլների տարբեր չափերի մեսանգիումի կլաստեր են, որը նման է գլոմերուլային նկուղային մեմբրանների նյութին և, հետևաբար, կոչվում է մեմբրաններ: Միևնույն ժամանակ, նկատվում են գլոմերային մազանոթների ընդլայնում և անեվրիզմներ, դրանց նկուղային մեմբրանների խտացում: Դիաբետիկ գլոմերուլոսկլերոզի դիֆուզիոն ձևով, գլոմերուլում մորֆոլոգիական փոփոխությունները արտահայտվում են մագանգիումի դիֆուզիոն միատեսակ ընդլայնմամբ և խտացմամբ `առանց տիպային նոդուլների ձևավորման, բայց մազանոթային նկուղային մեմբրանների ներգրավմամբ, որոնք կտրուկ խտացնում են: Էքստրիվատիվ փոփոխությունները բնութագրվում են կլորացված կազմավորումների գլոմերուլուսի լոբուլների ծայրամասային ծայրամասի արտաքին մասում `մազանոթային հանգույցների վրա գլխարկների տեսքով: Այս կազմավորումների իմունոհիստոքիմիական ուսումնասիրության մեջ նշվել է մեծ թվով լրացնող-կապող իմունոգլոբուլինների առկայությունը, ինչը հիմք է տվել նրանց համարել իմունային բարդույթներ: Բնորոշ նոդուլների առկայությունը զուգակցված դիֆուզիոն մանգանիումի խտացման և գլոմերուլային մազանոթային նկուղի մեմբրանների խտացման հետ միասին բնորոշ է խառը ձևին:
Դիաբետիկ գլոմերուլոսկլերոզի երկրորդական փոփոխությունները ներառում են երիկամային tubules- ի վնաս ՝ էպիթելիումի դեգեներատիվ փոփոխություններով, նկուղային մեմբրանների hyalinization և ճարպերի այլասերում: Գլոմերուլյար մազանոթների պարտությանը զուգահեռ, որոնք հանդիսանում են դիաբետիկ գլոմերուլոսկլերոզի էությունը, հայտնաբերվում են երիկամների անոթների արտրիոսկլերոզի և աթերոսկլերոզի նշաններ: Դիաբետիկ գլոմերուլոսկլերոզի բոլոր ձևերի արդյունքը `գլոմերուլի լիակատար ավերումը (մահը) և պերիգլոմերուլային ֆիբրոզի զարգացումը:
Դիաբետիկ գլոմերուլոսկլերոզի ախտանիշները.
Դիաբետիկ անգիոպաթիաների ընդհանուր առմամբ ընդունված դասակարգում չկա: Դրանք կառուցված են հիմնականում հաշվի առնելով անոթային ախտահարումների անհատական կլինիկական դրսևորումները (դիաբետիկ ռետինոպաթիա, նեֆրոպաթիա) կամ հիմնված են հիմնականում օրգաններում ձևաբանական փոփոխությունների վրա:
Ըստ դասակարգման N. F.Սկոպենչենկո (1973), տարբերակել շաքարախտային գլոմերուլոսկլերոզի նախնական (ցածր ախտանիշ), անցումային (կլինիկականորեն տարբեր) և վերջնական (նեֆրոտիկ-ազոտեմիկ) փուլերը: Դասընթացի բնույթով `դանդաղ և արագ զարգացող ձևեր (տարբերակներ): Այս դասակարգման հետևյալ կետերը նշում են դիաբետիկ գլոմերուլոսկլերոզը տարբեր տեղայնացման միկրոհիոպաթիաների և երիկամների այլ հիվանդությունների շերտավորման (պիելոնեֆրիտ, ամիլոիդոզ) համատեղման հնարավորությունը:
Հիվանդության հիմնական ախտանիշներն են `պրոտեինարոզիան, ռետինոպաթիան և հիպերտոնիան: Proteinuria- ն ի սկզբանե փոքր է և անկայուն (հետքերից մինչև 0,033 գ / լ), այնուհետև դառնում է կայուն, չափավոր կամ էականորեն արտահայտված (1.0-2.0-ից 30 գ / լ): Առավել արտահայտված սպիտակուցը նկատվում է գլոմերային մազանոթային ախտահարումների նոդուլյար տիպով: Այնուամենայնիվ, երկարատև շաքարախտ ունեցող որոշ հիվանդների մոտ պրոտեինարոզիան կարող է բացակայել (Ն.Ֆ. Սկոպոպենկո, 1972): Պիելոնեֆրիտում, կոնստրուկտիվ երիկամների և հիպերտոնիկ հիվանդությունների մեջ դիաբետիկ ծագման և պրոտեինուրիայով սպիտակուցային դիֆերենցիալ ախտորոշման չափանիշներից մեկը կարող է լինել դրա ծանրության աստիճանը (դիաբետիկ գլոմերուլոսկլերոզով դա շատ ավելին է, քան պիելոնեֆրիտով և հիպերտոնիկայով) և, ամենակարևորը, հիպերտոնիայի համադրություն ռետինոպաթիայի հետ:
Միզուղիների նստվածքի (հեմատուրիա, գլինդրուրիա) փոփոխությունները, հատկապես հիվանդության տևողությունը 10 տարուց պակաս ժամանակահատվածում, նշանակալի չեն: Միայն հիվանդության ծանր փուլում, հատկապես նեֆրոտիկ սինդրոմով, նկատվում է համապատասխան գլինդրուրիա, մինչդեռ հեմատուրիան աննշան է: Wax բալոնները նկատվում են միայն երիկամային անբավարարության փուլում:
Դիաբետիկ ռետինոպաթիան տեղի է ունենում դեպքերի 80% -ով և բնութագրվում է ցանցաթաղանթի պաթոլոգիական փոփոխություններով. Հայտնվում են միկրոէներգիաներ, արյունազեղումներ, էքստուդատներ: Աչքի անոթների միկրոէներգիան այնքան առանձնահատուկ է, որ նույնիսկ եթե դրանք պատահականորեն հայտնաբերվում են, լատենտ շաքարախտի առկայությունը պետք է բացառվի: Հետագա cicatricial նահանջը կարող է հանգեցնել դրա ջոկատին: Այս ամենը հանգեցնում է տեսողության զգալի թուլացման և կորստի: Համարվում է, որ ցանցաթաղանթի անոթների փոփոխությունները ունեն ընդհանուր գենեզ ՝ գլոմերային մազանոթների վնասվածքի հետ, այսինքն ՝ նկուղային մեմբրանների վնասման հետևանքով: Երբեմն ռետինոպաթիան առջևում է նեֆրոպաթիան:
Դիաբետիկ գլոմերուլոսկլերոզի զարգացման արդյունքում հիմնական կլինիկական նշանը զարկերակային գերճնշումն է: Ի տարբերություն հիպերտոնիայի, հիպերտոնիայի և աթերոսկլերոզի պատճառով առաջացած հիպերտոնիայի, այն բնութագրվում է պրոգրեսիվ պրոտեինուրիայի և դիաբետիկ ռետինոպաթիայի հետ համադրությամբ: Եթե արյան ճնշման բարձրացումը նախորդում է շաքարախտին կամ տեղի է ունենում դրա հետ միաժամանակ, ապա դա ցույց է տալիս հիպերտոնիա:
Դիաբետիկ գլոմերուլոսկլերոզում զարկերակային հիպերտոնիայի պաթոգենեզը բարդ է և կապված է, մասնավորապես, կապված է ռենին-անգիոտենսին-ալդոստերոն համակարգի գործունեության աճի հետ, որն էլ իր հերթին պայմանավորված է երիկամների փոքր անոթների վնասվածքի հետ - բերելով arterioles hyalinosis, glomeruli- ի մեծ մասի ավերումը և երիկամային արյան հոսքի նվազում: , Ա. Ծ. Անասաշվիլի, 1983):
Ավելի ուշ փուլում դիաբետիկ գլոմերուլոսկլերոզը հաճախ կապված է նեֆրոտիկ սինդրոմի հետ, որի կլինիկան գրեթե ոչնչով չի տարբերվում դրանից `տարբեր էթոլոգիայի երիկամների վնասվածքում:
Դիաբետիկ գլոմերուլոսկլերոզում ուրեմային սինդրոմը տեղի է ունենում երիկամների լիակատար անբավարարության պատճառով և կլինիկականորեն դրսևորվում է երիկամների քրոնիկ անբավարարության վերջնական փուլում բնորոշ բոլոր ախտանիշներով: Ուրեմիան համարվում է մահվան հիմնական պատճառը դիաբետիկ գլոմերուլոսկլերոզով հիվանդների մոտ, հիմնականում երիտասարդ և միջին տարիքում: Ավելի հին հիվանդները մահանում են աթերոսկլերոզի տարբեր բարդություններից ՝ չմնալով երիկամային անբավարարության վերջնական փուլին:
Դիաբետիկ գլոմերուլոսկլերոզը ուղեկցվում է սրտի, ուղեղի, ստորին ծայրամասերի արյան անոթների խիստ վնասմամբ, մինչև սրտամկանի ինֆարկտի, ինսուլտի և թրոմբոզի, ինչպես նաև դիաբետիկ վերջույթների գանգրենայի զարգացումը: Հաճախ կա պոլինուրիտ: Հիվանդության ուշ փուլերում դրան կարող է միանալ սուր կամ քրոնիկ պիելոնեֆրիտը:
Դիաբետիկ գլոմերուլոսկլերոզի առանձնահատկություններից մեկն այն է, որ հիվանդությունը զարգանում է `արյան գլյուկոզի նվազում և գլյուկոզուրիայի նվազում, մինչև ամբողջական դադարեցում: Շաքարախտի նման «թուլացումը» նկատվում է միայն որոշ հիվանդների մոտ և չի համարվում հիվանդության պարտադիր ախտանիշ: Հիպերգլիկեմիայի անհետացման պատճառները ամբողջությամբ պարզ չեն: Համարվում է, որ գլիկեմիայի նվազումը կարելի է բացատրել երիկամային ինսուլինազի գործունեության նվազմամբ, սպիտակուցներով պայմանավորված ինսուլինի նյութափոխանակության ակտիվության անկմամբ և հակածինային հակամարմինների ձևավորմամբ, ազոտի նյութափոխանակության արտադրանքների հիպոգլիկեմիկ ազդեցությամբ, գլյուկոկորտիկոիդային անբավարարությամբ ՝ վերերիկամային ծառի կեղևային կապի ատրոֆիայի պատճառով (E. M., 197 R. Klyachko, 1974):
Դիաբետիկ գլոմերուլոսկլերոզում կա նաև սպիտակուցների, լիպիդների, սպիտակուցային-պոլիսախարիդային բարդույթների նյութափոխանակության խախտում: Քանի որ հիվանդությունը զարգանում է, հիպոալբումինեմիան, հիպերգամամագլոբուլինեմիան աճում են, արյան մեջ սպիտակուցի ընդհանուր պարունակությունը նվազում է, հիմնականում երիկամային անբավարարության զարգացման հետ: Դիաբետիկ գլոմերուլոսկլերոզում դիսպրոտեինեմիայի պաթոգենեզը բավականաչափ պարզ չէ, բայց, հավանաբար, կապված է ինսուլինի անբավարարության հետ, որն անհրաժեշտ է շաքարախտի նորմալ սինթեզը պահպանելու համար, մեզի մեջ սպիտակուցի կորուստը և թույլ սինթեզը շաքարախտի հաճախակի վնասման պատճառով (Պ. Ն. Բոդնար, 1974, Բ. Ս. Jonushas, N.A. Mkrtumova, 1976): Արյան մեջ կալիումի համակենտրոնացման աճ կա, խոլեստերինի բարձրացում և էլեկտրոլիտների հավասարակշռության խախտում `հիպերկալեմիայի զարգացման հնարավորությամբ:
Դիաբետիկ գլոմերուլոսկլերոզի ընթացքի առանձնահատկությունները ներառում են այնպիսի նշաններ, ինչպիսիք են հիվանդության աստիճանական զարգացումը, հետևաբար դրա սկիզբը հաճախ աննկատ անցնում է, միզուղիների նստվածքի սակավությունը, որոշ հիվանդների մոտ շաքարախտի ծանրության նվազումը և շաքարախտի համադրությունը այլ միկրոհիոպաթիաների հետ (հատկապես ծայրահեղությունների ռետինոպաթիայի և միկրոանգիոպաթիաների հետ):
Դիաբետիկ գլոմերուլոսկլերոզում կանխատեսումը, չնայած ակտիվ թերապիայի, ընդհանուր առմամբ մնում է անբարենպաստ:
Դիաբետիկ գլոմերուլոսկլերոզի բուժում.
Դիաբետիկ գլոմերուլոսկլերոզով հիվանդների դեպքում բուժումը կախված է երիկամների ֆունկցիոնալ վիճակից, հիվանդության ծանրությունից և բարդությունների առկայությունից: Վաղ փուլում, երիկամների պահպանված ֆունկցիոնալ ունակությամբ, բուժումը հիմնվում է այն միջոցների վրա, որոնք ուղղված են շաքարային դիաբետի հնարավոր փոխհատուցմանը: Ապագայում թերապիան ուղղված է անհատական սինդրոմների վերացմանը կամ մեղմացմանը `հիպերտոնիկ, նեֆրոտիկ, ազոտեմիկ, անեմիկ և այլն (Վ. Գ. Բարանով, Ն. Ֆ. Սկոպոպենկո, 1973): Անհրաժեշտ է նաև հաշվի առնել երիկամների և միզուղիների տրակտի ինֆեկցիաների շերտավորման հնարավորությունը դիաբետիկ գլոմերուլոսկլերոզում:
Դիաբետիկ գլոմերուլոսկլերոզի բուժման մեջ դիետան պետք է լինի հիմնականում հիպոկալորային, համեմատաբար հարուստ ածխաջրերով և ճարպերով աղքատ (օրական 30-50 գ) `խոլեստերին պարունակող արտադրանքի սահմանափակմամբ և դրանք փոխարինելով բուսական յուղով: Նմանատիպ դիետան սահմանվում է այն հիմքի վրա, որ շաքարային դիաբետով հիվանդների դիետայում կենդանիների ճարպերի ավելցուկը նպաստում է անոթային բարդությունների զարգացմանը: Անհրաժեշտ է ձգտել նորմալացնել շաքարային դիաբետով հիվանդների մարմնի քաշը, հաշվի առնելով, որ ճարպակալումը դիաբետիկ միկրոհիոպաթիաների ամենակարևոր ռիսկային գործոններից մեկն է: Անոթների վրա պաթոլոգիական ազդեցության պատճառով այն այնքան էլ հիպերգլիկեմիա չէ, որքան արյան շաքարի մակարդակի կտրուկ տատանումները, որ առաջարկվում է հիվանդների ֆրակցիոն, հնգապատիկ, վեց անգամ սնունդ, ինչը օրվա ընթացքում ապահովում է արյան շաքարի ավելի միասնական մակարդակ: Ինսուլինի նկատմամբ հիվանդների մեծ զգայունության պատճառով խորհուրդ է տրվում դրա կոտորակային կառավարումը և յուրաքանչյուր ներարկումից հետո երկու կերակուր (15-20 րոպեից և 1,5-2 ժամ հետո): Խոստումնալից է ինսուլինի թերապիայի ռեժիմը, որն ամենամոտ է ինսուլինի սեկրեցիայի ֆիզիոլոգիական ռիթմին ՝ օգտագործելով «Նովո Ռեու» տիպի, բիոստատորի ապարատի ներարկման սարքեր (Ա. Ս. Էֆիմով, 1989):
Դիետիկ թերապիան քրոնիկ երիկամային անբավարարության զարգացման մեջ առանձնապես չի տարբերվում նրանից, որ քրոնիկ երիկամային անբավարարություն ունեցող հիվանդների բուժում չունի առանց դիաբետիկ գլոմերուլոսկլերոզի:
Լայնորեն օգտագործված միջոցը նշանակում է նյութափոխանակության խանգարված տեսակների շտկում: Դրանք ներառում են C, A, B, rutin խմբերի վիտամիններ ամեն ամիս 10-20 օրվա ընթացքում (Վ. Ռ. Կլյաչկո, 1974), անաբոլիկ ստերոիդներ `nerobol, retabolil, silabolin, բուժում մինչև 1-3 ամիս, որին հաջորդում է 2 ամիս ընդմիջում 1-2 տարի (Ա. Ֆ. Մալենչենկո, 1965, Ա. Էֆիմով, 1973):
Հաշվի առնելով լիպիդային նյութափոխանակության խախտումը, լիպոլիտիկ և հիպոքոլեստերեմիկ ազդեցություն ունեցող դեղեր են սահմանվում. Ատրոդ, միսքլեր, ցետամիֆեն, հաճոյախոսություն, նիգինսին, նշվում է մկկլերոնի դրական ազդեցությունը գլոմերուլային ֆիլտրման վրա (Վ. Գ. Սպեսիվցև և այլ., 1974): Որոշ հեղինակներ (P. N. Bodnar et al., 1973, A. S. Efimov et al., 1974) նշում են հեպարինի դրական ազդեցությունը, որն ունի հակագազային, հիպոթենսիվ, հիպոլիպեմիկ և հիպոհիստամինային հատկություններ: Բացի այդ, heparin- ը դրական ազդեցություն է ունենում մազանոթային թափանցելիության վրա), մեծացնում է երիկամների արյան հոսքի արդյունավետությունը և նվազեցնում է պրոտեինոզիան: Հեպարինը կառավարվում է օրական 3-4 դոզանով `10-20 հազար միավոր` ներգանգային կամ ներերակային:
Հակասպազմոդիկ դեղամիջոցները օգտագործվում են դիաբետիկ միկրոհիոպաթիայի բուժման համար `անգինին (պրոտեկտին), համապատասխանություն, նիգեքսին և այլն: Անգինինը նվազեցնում է անոթային պատի ներթափանցումը J3-lipoproteins- ով, իջեցնում է անոթային թափանցելիությունը և դրականորեն ազդում է դիաբետիկ ռետինոպաթիայի և նեֆրոպաթիայի ընթացքի վրա (V.R. Klyachko, 1972 T.N. Turkina et al., 1974): Լազերային կոագուլյացիան և hemocarbperfusion- ը արդյունավետ են: Վերջինս ներկայացնում է նոր ուղղություն դիաբետիկ ռետինոպաթիայի բուժման գործընթացում (L. A. Katznelson et al., 1991): Dicinon- ը նվազեցնում է անոթային թափանցելիությունը, նպաստում է արյունազեղումների ռեզորսմանը, մեծացնում է տեսողական սրությունը (V.R. Klyachko et al., 1972):
Շաքարային դիաբետով հիվանդների արյան ռևոլոգիական հատկությունների էական խախտումների հետ կապված, ծանր հիպերկոուլյացիան և միկրոտրոմբիոզ զարգացմանը, ռեկոկորեկտորները - հեմոդեզը, ռեոպոլիգլյուկինը `դեղամիջոցների հետ համատեղ, որոնք բարելավում են հյուսվածքների թթվածնացումը (սոլկոսերիլ), ինչպես նաև լայնորեն նվազեցնում են արյան բջիջների ագրեգացման ներուժը (տրոհալ, քիմիական միջոցներ): )
Արդյունավետ են նաև անգիոպրոտեկտորները `Doxium, Prodectin, Essential, հաշվի առնելով լիպիդային պերօքսիդացման խախտումը շաքարային դիաբետով հիվանդների դեպքում, խոստումնալից հակաօքսիդիչները վիտամին B, 30% լուծույթ են (8 մգ / կգ 14 օրվա ընթացքում հիվանդի մարմնի քաշի համար):
Դրա օգտագործումը tubuloglomerular խանգարումների վաղ փուլերում կարող է ծառայել որպես նեֆրոանգիոպաթիայի պրոֆիլակտիկա (3. Ս. Մեհդիևա, 1989):
Հիմնականորեն նոր դեղամիջոցը շաքարախտով անոթային վնասվածքների բուժման մեջ `isodibut - aldoreductase ֆերմենտի խանգարող միջոց, որը պատասխանատու է ներգանգային գլյուկոզի սորբիտոլի վերափոխման համար, նշանակվում է հաբեր` 0,5 գ 3-4 անգամ մեկ օրում 2-ից 6 շաբաթվա ընթացքում (I. Մ. Կախնովսկի , T.V. Koroleva, 1990): Դեղը մշակվել է Կիևի էնդոկրինոլոգիայի և հորմոնների քիմիայի գիտահետազոտական ինստիտուտի կողմից: Ոչ դեղորայքային թերապիայի մեթոդներից արդյունավետ է հիպերբարային թթվածնացումը, ինչը բարելավում է երիկամների ֆունկցիոնալ վիճակը (T. A. Malkova, 1990):
Արտրիալ հիպերտոնիկ հիվանդությունների դեպքում օգտագործվում են հակահիպերտոնիկ դեղեր (դոպեգիտ, հեմիտոն, կլոնիդին, ռեզերպին և այլն): Edema- ի դեմ պայքարի համար խորհուրդ է տրվում saluretics- ի հետ միասին aldosterone antagonists (aldactone, veroshpiron): Թիազիդային դեղեր ընդունելիս անհրաժեշտ է զգուշություն, քանի որ երկարատև օգտագործմամբ դրանք վատթարանում են շաքարախտի ընթացքը արյան ինսուլինի գործունեության նվազման պատճառով: Diuretics- ի դեպքում նախապատվությունը պետք է տրվի անթրանիլաթթվի պատրաստուկներին (ֆուրոսեմիդ, լազիքս): Ծանր նեֆրոտիկ սինդրոմում պլազմային կամ ալբումինի փոխներարկման մասին է նշվում:
Քրոնիկ երիկամային անբավարարության զարգացման ընթացքում թթվոզը նվազեցնելու համար օգտագործվում են ալկալային հանքային ջուր, մրգահյութեր, ստամոքսային լվացում, 5% նատրիումի բիկարբոնատ լուծույթի ներերակային կաթիլ, հեմոդեզ: CPI- ի, անթույլատրելի դիետայի և սիմպտոմատիկ միջոցների մշակումով հիվանդները տեղափոխվում են հեմոդիալիզ: Միզուղիների վարակի բարդությամբ շաքարային դիաբետիկ գլոմերուլոսկլերոզում անհրաժեշտ է նշանակել լայն սպեկտրի հակաբիոտիկներ, անհրաժեշտության դեպքում, սուլֆոնամիդների հետ միասին, nitrofuran շարք դեղեր:
Դիաբետիկ գլոմերուլոսկլերոզի կանխարգելում.
Այն իրականացվում է շաքարային դիաբետի վաղ հայտնաբերմամբ և բուժմամբ, արյան շաքարի մակարդակի մանրակրկիտ մոնիտորինգով և գլիկեմիայի կտրուկ տատանումների վերացումով, ինչը ձեռք է բերվում բազմակի սնունդով `ինսուլինի կամ շաքարազերծող այլ դեղամիջոցների համարժեք դոզանների ընտրությամբ: Հիվանդներին անհրաժեշտ է համապատասխան դիետիկ թերապիա, պատշաճ զբաղվածություն: Անհրաժեշտ է նաև միզուղիների վարակի խնամքի կանխարգելում:
Դիաբետիկ գլոմերուլոսկլերոզով հիվանդների կլինիկական դիտարկումը կատարվում է տեղի ընդհանուր բժշկի կողմից `էնդոկրինոլոգի հետ համատեղ: Նույն քանակությամբ հետազոտություն առաջարկվում է, ինչպես քրոնիկ գլոմերուլոնեֆրիտի համապատասխան ձևի դեպքում `3-6 ամիսը մեկ անգամ: Հատուկ ուշադրություն պետք է դարձնել արյան ճնշման, մեզի և արյան մեջ շաքարի վերահսկմանը:
Որ բժիշկների հետ պետք է դիմել խորհրդատվություն, եթե ունեք դիաբետիկ գլոմերուլոսկլերոզ:
Ձեզ ինչ-որ բան անհանգստացնում է: Doանկանու՞մ եք ավելի մանրամասն տեղեկություններ իմանալ դիաբետիկ գլոմերուլոսկլերոզի, դրա պատճառների, ախտանիշների, բուժման և կանխարգելման մեթոդների, հիվանդության ընթացքի և դրանից հետո դիետայի մասին: Կամ ստուգման կարիք ունե՞ք: Դուք կարող եք նշանակել բժշկի հետ - Եվրո կլինիկա լաբորատորիա միշտ ձեր ծառայության մեջ: Լավագույն բժիշկները ձեզ կհետազոտեն, կհետազոտեն արտաքին նշանները և կօգնեն հիվանդությունը ախտորոշել ըստ ախտանիշների, խորհուրդ կտան ձեզ և ցուցաբերել անհրաժեշտ օգնություն և կատարել ախտորոշում: Դուք նույնպես կարող եք զանգահարեք բժշկի տանը. Եվրո կլինիկա լաբորատորիա բացեք ձեզ շուրջօրյա:
Ինչպես կապնվել կլինիկային:
Մեր կլինիկայի հեռախոսը Կիևում. (+38 044) 206-20-00 (բազմաալիքային): Կլինիկայի քարտուղարը ձեզ կընտրի բժշկի այցելության հարմար օր և ժամ: Մեր կոորդինատներն ու ուղղությունները նշված են այստեղ: Ավելի մանրամասն նայեք կլինիկայի բոլոր ծառայությունների մասին `իր անձնական էջում:
Եթե նախկինում կատարել եք որևէ հետազոտություն, անպայման վերցրեք իրենց արդյունքները բժշկի հետ խորհրդակցելու համար: Եթե ուսումնասիրությունները չեն ավարտվել, մենք կանենք այն ամենը, ինչ անհրաժեշտ է մեր կլինիկայում կամ այլ կլինիկաներում մեր գործընկերների հետ:
Քեզ հետ Պետք է շատ զգույշ լինեք ձեր ընդհանուր առողջության վերաբերյալ: Մարդիկ բավարար ուշադրություն չեն դարձնում հիվանդության ախտանիշներ և նրանք չեն գիտակցում, որ այդ հիվանդությունները կարող են սպառնալ կյանքի համար: Կան բազմաթիվ հիվանդություններ, որոնք սկզբում չեն դրսևորվում մեր մարմնում, բայց, ի վերջո, պարզվում է, որ, ցավոք, դրանց բուժման համար արդեն ուշ է: Յուրաքանչյուր հիվանդություն ունի իր հատուկ նշաններ, բնորոշ արտաքին դրսևորումներ `այսպես կոչված հիվանդության ախտանիշները. Ախտանիշները հայտնաբերելը ընդհանուր առմամբ հիվանդությունների ախտորոշման առաջին քայլն է: Դա անելու համար պարզապես անհրաժեշտ է տարեկան մի քանի անգամ քննվում է բժշկի կողմից՝ ոչ միայն սարսափելի հիվանդությունը կանխելու համար, այլև մարմնում և մարմնում որպես ամբողջություն առողջ առողջ միտքը պահպանելու համար:
Եթե ցանկանում եք բժիշկ հարցնել. Օգտագործեք առցանց խորհրդատվության բաժինը, գուցե այնտեղ գտնեք ձեր հարցերի պատասխանները և կարդաք անձնական խնամքի խորհուրդներ. Եթե հետաքրքրված եք կլինիկաների և բժիշկների ակնարկներով, փորձեք գտնել ձեզ անհրաժեշտ տեղեկությունները Ամբողջ բժշկության բաժնում: Գրանցվել նաև Եվրո բժշկական պորտալում լաբորատորիակայքում զերծ մնալ վերջին նորությունների և տեղեկատվության թարմացումներից, որոնք ինքնաբերաբար կուղարկվեն ձեր էլ.
Պաթոլոգիական անատոմիա
Գ.-ի ժամանակ երիկամներում գտնվող պատմաբանական փոփոխությունները շատ պոլիմորֆիկ են, առանձնանում են վնասի երեք հիմնական ձևեր `հանգույց, դիֆուզիոն և էքստրատիվ: Որոշ հեղինակներ, բացի էքսուդատիվից, արտանետում են խառը ձև:
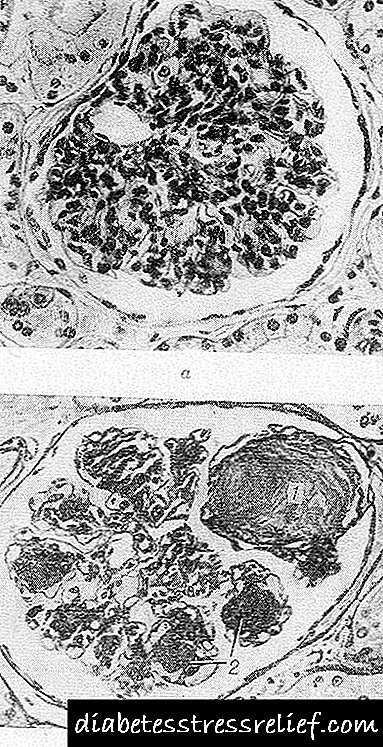

Հոդային ձևը բնութագրվում է վակուում պարունակող կլոր կամ ձվաձև ձևի էոզինոֆիլային կազմավորումների (նոդուլներ) գլոմերուլում ներկայությամբ: Նրանք կարող են գրավել գլոմերուսի մի մասը կամ ամբողջ մասը, որի ծայրամասում, որի վերջին դեպքում, գտնվում են պահպանված քամված մազանոթային օղակները: Միևնույն ժամանակ, նկատվում են գլոմերային մազանոթների ընդլայնում և անեվրիզմներ, դրանց նկուղային մեմբրանների խտացում: Երբ նոդուլների հիստոքիմիական հետազոտություն է կատարվում, դրանք առաջին հերթին ներկվում են որպես ֆիբրին, իսկ ավելի ուշ ՝ որպես կոլագեն: Նոդուլները պարունակում են մեծ քանակությամբ բարձր մոլեկուլային քաշի մուկոպոլիսաքարիդներ, մի փոքր քանակությամբ թթու մուկոպոլիսախարիդներ, ճարպային նյութեր, հիմնականում չհագեցած ճարպաթթուներ և խոլեստերինի էթերեր: Էլեկտրոնի մանրադիտակային հետազոտությունը ցույց է տալիս, որ նոդուլների ձևավորումը տեղի է ունենում մեսանգիում `դրանում կուտակված կավերի և տրաբեկուլների կուտակման ձևով, որը նման է նկուղային մեմբրանի նյութին:
Դիֆուզիոն ձևն արտահայտվում է մեսանգիումի միատեսակ ընդլայնմամբ և խտությամբ `նկուղային մեմբրաններում մազանոթների ներգրավմամբ, որոնք կտրուկ խտանում են: Mesangium- ում ձևավորված մեմբրանային կառույցները չեն միանում շարունակական զանգվածների, և հանգույցների ձևավորում տեղի չի ունենում: Գլոմերուլի մազանոթային կապուղիների նկուղային թաղանթները խտացվում են, դրանց կառուցվածքն անհետանում է:
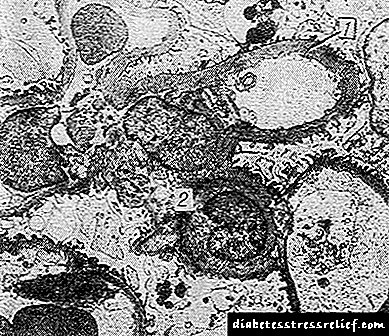
Խառը ձեւը բնութագրվում է տիպիկ նոդուլների համադրությամբ `դիֆուզիոն mesangium խտացումով և գլոմերոզային մազանոթների բազալային մեմբրանների խտացումով: Ըստ էլեկտրոնային մանրադիտակային ուսումնասիրությունների ՝ գլոմերային մազանոթների բազային մեմբրանների խտացումը տեղի է ունենում վաղ, հաճախ `նախքան երիկամների վնասվածքի ցանկացած կլինիկական դրսևորում, և, ըստ երևույթին, տեղի է ունենում G. e- ի բոլոր ձևերով: Մեմբրանների խտացումը նկատվում է ոչ միայն հիվանդների, այլև երիտասարդների մոտ: դիաբետիկ ընտանիքների մարդիկ:
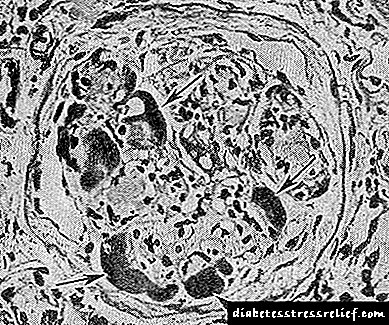
Էքսուդատիվ ձևը պակաս տարածված է, քան նախորդները, և բնութագրվում է հիմնականում այսպես կոչված: «Ֆիբրինոիդային գլխարկներ», որոնք հանդիսանում են PAS- բացասական նյութի ավանդներ էնդոթելիում և մազանոթների նկուղային թաղանթի միջև: Այս կազմավորումների իմունոհիստոքիմիական ուսումնասիրությունը բացահայտում է զգալի քանակությամբ փոխլրացնող իմունոգլոբուլինների զգալի քանակությունը, ինչը ենթադրում է, որ դրանք հակագեն-հակամարմինների բարդույթ են, և ոչ շիճուկների էքստուդատ: «Ֆիբրինոիդային կափարիչները» հատուկ չեն Գ. Դ-ի համար, բայց միևնույն ժամանակ դրանք հանդիպում են նրա ծանր և արագ զարգացող ձևերով: Նրանք հաճախ զուգորդվում են այսպես կոչվածի հետ: «Պարկուճի կաթիլներ», որոնք տեղակայված են աղեղնավոր պարկուճի ներսից:
Tubules- ի փոփոխությունները բնութագրվում են գլիկոգենի ներթափանցմամբ `կորտիկոմեդուլյար գոտում գործընթացի տեղայնացման միջոցով, նախ` պրոքսիմալ ողողված tubules- ի տերմինալային հատվածում `Հենլի հանգույցի բարակ հատվածում տարածվելով: Էպիթելիի խոզանակի եզրագիծը թուլացվում է, սպիտակուցային հատիկները նույնպես հայտնաբերվում են ցիտոպլազմում: Գ.-ի ծանր, հեռու գտնվող դեպքերում ծանր տուբերկուլյոզների ուժեղ արտահայտված ատրոֆ կա, դրանց բացերի ընդլայնում դրանց մեջ բալոնների առկայությամբ: Tubules- ի նկուղային թաղանթները մասնատված են եւ խտացված: Երիկամների և այլ օրգանների փոքր արյան անոթներում նշվում է պլազմային իմպլեկցիա, էնդոթելիի տարածում, նկուղային մեմբրանների խտացում `երկու փոփոխությունների աստիճանական բարձրացմամբ` մինչև զարկերակների հալալիզացումը:
Պաթոգենեզ: Գ. Դ. - երիկամների վնասվածք, որը հատուկ է շաքարային դիաբետին և կապված է էնդոկրին-նյութափոխանակության խանգարումների հետ:
Դիսպրոտեինեմիան, որը տեղի է ունենում ալֆա2-գլոբուլինների ավելացման և պաթոլոգիական paraproteins- ի արտաքին տեսքով հիվանդների մոտ, մկոպոլիզախարիդների մակարդակի բարձրացում, ընդհանուր լիպիդներ, տրիգլիցերիդներ, p- լիպոպրոտեիններ, զուգակցված անոթային թափանցելիության բարձրացմամբ, կարող է հանգեցնել դրանց ներթափանցմանը մեսանգիալ մատրից, այնտեղ հետաձգում, պոլիմերացում: հանգույցների ձևավորմանը: Երիկամային ախտահարումների նմանությունը Գ. Դ – ում ՝ երիկամների փոփոխություններով, որոնք նկատվել են կենդանիների կորտիկոստերոիդների մեծ չափաբաժինների կիրառմամբ, ենթադրում է, որ այդ վնասվածքները կապված են վերերիկամային խցուկների հիպերֆունկցիայի հետ, մասնավորապես ալդոստերոնի սեկրեցիայի ավելացման հետ:
Կլինիկական պատկեր
Հատկանշական է սպիտակուցի, զարկերակային հիպերտոնիայի և այտուցի առկայությունը: Սպիտակուցը (տես) G.- ի առաջին և ամենաառաջնային դրսևորումն է: Սպիտակուցների կորուստը հասնում է օրական 40 գ-ի: Դիաբետիկ ռետինոպաթիան գրեթե անընդհատ նկատվում է (տես), որը բնութագրվում է միկրոէներգիայի միջոցով `կետային արյունազեղումներ, էքստրադատներ, այլասերման վայրեր` սպիտակ-դեղին բծերի տեսքով, իսկ առավել ծանր ձևերով `բազմացնող ռետինիտ (տես): Միզուղիների նստվածքը սովորաբար քիչ է: Զարկերակային հիպերտոնիան առաջանում է հիվանդների 60% -ում, և, ինչպես սպիտակուցը, կարող է լինել նրա առաջին կլինիկական դրսևորումը: Հիպերտոնիայի դեպքերը մեծանում են հիվանդության տևողությամբ: Երիտասարդների մոտ առավել հաճախ նկատվում է նեֆրոտիկ սինդրոմը, տարեցների մոտ `զարկերակային գերճնշում, եզրը կարող է զուգակցվել սրտի անբավարարության հետ: Այս դեպքերում այտուցը բնության մեջ խառնված է սրտամկանի:
Հաճախ նկատվում է չափավոր hypoproteinemic edema - Հենդերսոնի (Լ. Հենդերսոն և այլոց, Նեֆրոտիկ սինդրոմ) համաձայն հիվանդների 47% -ում (6-ից 26%): Նեֆրոտիկ սինդրոմը շաքարային դիաբետով հիվանդների մոտ ավելի ահռելի կանխատեսում է, քան քրոնիկ, նեֆրիտով հիվանդների մոտ:
Սպիտակուցի մակարդակը և արյան շիճուկի սպիտակուցային ֆրակցիաների հարաբերակցությունը `արտահայտված պրոտեինուրիայի բացակայության պայմաններում, մնում է նորմալ սահմաններում, նեֆրոտիկ սինդրոմով, հիպոպրոտեինեմիայի և հիպոալբումինեմիայի հետ միասին նկատվում է ալֆա2-ի և ավելի քիչ հաճախ գամմա գլոբուլինների մակարդակի բարձրացում: Լիպիդների մակարդակը մեծանում է նեֆրոտիկ սինդրոմով: Բարձրացել է նաև մկոպոլիսաքարիդների և մկոպրոտեինների մակարդակը:
Գ – ի պաթոգենետիկ թերապիան գոյություն չունի: Տեղեկություններ կան անաբոլիկ հորմոնների (ռետաբոլիլ, nerobol և այլն), հեպարինի օգտակար ազդեցությունների մասին: Խորհուրդ է տրվում հեշտությամբ մարսվող ածխաջրերը փոխարինել ֆրուկտոզայով `բավարար քանակությամբ ածխաջրեր և սպիտակուցներ (երիկամային անբավարարության բացակայության դեպքում) և ճարպերի սահմանափակմամբ: Սիմպտոմատիկ թերապիան որոշվում է սեպով, դրսևորումներով ՝ հիպերտոնիա, այտուց, երիկամների և սրտանոթային համակարգի ֆունկցիոնալ ունակություն: Բուժման վիրաբուժական մեթոդները `հիպոֆիզի և վերերիկամային հիվանդություն, ենթաստամոքսային գեղձի հետ միաժամանակ երիկամների փոխպատվաստում տարածված չեն:
Գ.-ի դ. Ընթացքը տարբեր է `կախված հիվանդների տարիքից, շաքարախտի ծանրությունից և դրա ուղղումից: Երիտասարդների մոտ հիվանդությունն ավելի արագ է զարգանում: Երիկամային անբավարարության զարգացումը նպաստում է պիելոնեֆրիտի ավելացմանը: Գ – ի առաջին ախտանիշների սկսվելուց հետո հիվանդների կյանքի միջին տևողությունը 5-6 տարի է, բայց կարող է տատանվել 2 – ից 12 տարի:
Դիաբետիկ գլոմերուլոսկլերոզ և գլոմերուլոպաթիա. Ի՞նչ է դա:
Դիաբետիկ երիկամների հիվանդությունընդգրկում է այն պաթոլոգիական փոփոխությունները, որոնք հիմնականում անոթային ծագում ունեն (միկրոհենոպաթիա) և ունեն բավարար առանձնահատկություն շաքարախտի համար (երիկամների հյուսվածքներում թույլ նյութափոխանակություն):
Հաշվի առնելով, որ տառապում է ոչ միայն գլոմերուլյար ապարատը, այլև երիկամային այլ կառուցվածքներ ՝ անունը արդարացված է ՝ դիաբետիկ նեպրոպաթիա:
Ինսուլից կախված շաքարախտով երիկամային բարդությունները մի փոքր ավելի տարածված են, քան ոչ ինսուլին կախված շաքարախտով (30% և 20%): Գլոմերուլոսկլերոզի զարգացումը կապված է շաքարային դիաբետի ժամանակավոր ցուցանիշների հետ: Հիվանդության ակնհայտ նշաններ (պրոտեինուրիա, հիպերտոնիա) հայտնաբերվում են, որպես կանոն, դրա հայտնաբերումից 15 տարի անց:
Բայց արդեն առաջին փոփոխությունները ՝ գլոմերուլում ճնշման աճը և գլոմերուլային ֆիլտրման արագության աճը, գրեթե միաժամանակ հայտնվում են շաքարախտի հետ: Ալբումինի կորուստը (միկրոալոբումինուրիա) սկսում է առաջանալ 5 տարի անց, բայց սովորական թեստերի նկատմամբ այն դեռ անպիտան է:
Մշակված փուլը (պրոտեինարոզիա, ճնշում, գլոմերային ֆիլտրման ֆունկցիայի խանգարում) հայտնաբերվում է ևս 5-10 տարի անց: Ուրեմիան զարգանում է ակնհայտ սպիտակուցի կորստի ախտորոշումից 5 տարի անց:
Դիաբետի առաջին նշանները հայտնաբերելիս անհրաժեշտ է պարբերաբար անցնել երիկամների ֆունկցիայի թեստ `ժամանակին լուրջ բարդություններ կանխելու համար:
Պաթոլոգիայի զարգացման պատճառները



Շաքարախտով երիկամների վնասվածքի էթիոպաթոգենեզը կապված է երկու փոխկապակցված պաթոլոգիական պրոցեսի հետ.

- հատուկ նյութափոխանակության (փոխանակման) թերություններ,
- հեմոդինամիկ խանգարումներ:
Անբավարարությունը նվազեցվում է, նախևառաջ, վերջնական արտադրանքի գլիկոզիլացման բարձրացման պատճառով ՝ ինսուլինի պակասի պատճառով:
Այսինքն ՝ օրգանական մոլեկուլներին ավելանում է շաքարավազի կախվածությունը, ինչը նրանց ավելի ծանր և դեֆորմացնում է: Սա հանգեցնում է glomerular մազանոթների հիմնական մեմբրանի թուլացմանը և ինտերվասկուլային շերտի աճին (մեսանգային մատրիցա):
Հեմոդինամիկ գործոնը առաջացնում է գլոմերային ֆիլտրացիայի արագության և դրա տարածքի տարածման աճ, ինչը տեղի է ունենում ի պատասխան հյուսվածքների հիպոքսիայի:
Արդյունքում, գլոմերուլի մազանոթների ներսում ճնշումը մեծանում է, ինչը առաջացնում է գլոմերուլային հիպերտրոֆիա: Անոթային թափանցելիության բարձրացումը նպաստում է պաթոլոգիական սպիտակուցների, լիպիդների և այլ մոլեկուլների ներթափանցմանը մեսանգի մատրից:
Կան նաև տարբեր վարկածներ, որոնք ուղղված են շաքարախտով երիկամային վնասների պաթոգենեզի բացատրությանը.
- իմունոլոգիական ՝ բացատրելով անգիոպաթիաների ծանրությունը իմունային բարդույթների շրջանառության միջոցով, որոնք կարող են վնասել արյան անոթները,
- նյարդոէնդոկրին ՝ կապելով անգիոպաթիան ՝ վերերիկամային խցուկների հորմոնների արտադրության ավելացման հետ, հիպոթալամուս, ադենոհիպոֆիզ,
- գենետիկական, թույլ տալով, որ շաքարախտի մեջ նյութափոխանակության խանգարումների կապը գեներում որոշակի տեղանքի տեղափոխման հետ:
Կարևոր է, եթե ընտանիքում շաքարախտ կա, հատկապես 1-ին տիպը, զգուշություն ցուցաբերել ժառանգված նյութափոխանակության խանգարումների գործարկման հրահրման առումով. Ավելի մանրակրկիտ է անցնել կանխարգելիչ հետազոտություն, կանխել քաշի ավելացումը:
Ախտանիշները դիաբետիկների մեջ
Դիաբետով երիկամների վնասը անբավարար ուշադրություն է հատկացվում փոփոխությունների երկարատև զարգացման, ինքնաբուխ ռեմիզացիայի հակումի և արտաքին դրսևորումների անբավարարության պատճառով:
Ախտորոշումը սովորաբար սահմանվում է մանրամասն դրսևորումների փուլում.
- հիպոպրոտեինեմիա,
- ալբումինուրիա
- չափավոր հիպերտոնիկ (նախնական փուլում),
- ռետինոպաթիա
- այտուցվածության միտում:
Դիաբետիկ երիկամային վնասների կարևոր նշանը ռետինոպաթիան է, որը նկատվում է ինսուլինից կախված և 90% ոչ ինսուլին կախված հիվանդներից:
Հիմքի փոփոխությունները այնքան բնորոշ են (միկրոէներգիաներ, անոթների շուրջ արտանետվող բծերը, մակուլան, արյունազեղումը կարմիր կետերի տեսքով ցանցաթաղանթում), որ դիաբետիկ գլոմերուլոպաթիան, հավանաբար, կասկածվում է:
Հիվանդության զարգացման փուլերը բաժանվում են.
- սկզբնական (փոքր դրսևորումներով),
- անցողիկ (ակնհայտ պրոտեինուրիայով),
- վերջնական (երիկամային անբավարարությամբ):
Շաքարային դիաբետիկ նեֆրոպաթիայի հետևանքով տարբեր խանգարումներ են նկատվում շաքարախտը փոխհատուցելու հարցում:
Ծանր դեպքերում հիվանդության նկարում առաջատար դերը երիկամային համախտանիշն է, իսկ դիաբետիկ սպեկտրի խանգարումները մնում են հետին պլան:
Դիաբետի թեստերի տեսանելի բարելավում կարող է լինել (մեզի և արյան մեջ գլյուկոզի իջեցում, ինսուլինի պահանջը կարող է նվազել): Նեֆրոպաթիայի առաջընթացը կարող է առաջացնել նեֆրոտիկ սինդրոմ, որը դիֆերենցիալ ախտորոշում է պահանջում գլոմերուլոնեֆրիտով և երիկամային և համակարգային այլ պաթոլոգիաներով:
Եթե հայտնաբերվում են ցանցաթաղանթային անոթների հատուկ շաքարային դիաբետի փոփոխություններ, պետք է մեծ ուշադրություն դարձնել երիկամների զննումին:
Ախտորոշման սկզբունքներ

Դիաբետը վախենում է այս միջոցից, ինչպես կրակը:
Պարզապես պետք է դիմել ...
Հնարավոր չէ հայտնաբերել դիաբետիկ երիկամային փոփոխությունների առաջին նշանները սովորական կլինիկական մեթոդներով: Ախտորոշման անհրաժեշտությունը կարևոր է, քանի որ ժամանակին հայտնաբերելը թույլ է տալիս սկսել թերապիա և կանխել հիվանդության զարգացումը:
Մինչեւ գլոմերուլոպաթիայի կլինիկական ախտանիշները հայտնվելը, օգտագործվում են պաթոլոգիան հայտնաբերելու հետևյալ մեթոդները.
- glomerular filtration- ի որոշումը (հիվանդության առաջին ամիսներին այն նվազում է),
- մագնեզիումի սեկրեցիայի որոշում (դրա մաքրումը նվազում է),
- ռադիոնուկլիդների ուսումնասիրություն
- առավոտյան մասնաբաժնի մեզի մեջ ալբումինի հետ պարունակող ալաբումինի վերահսկում (հայտնաբերվում է ալբումինի կորուստ):
Բիոպսիայի արժեքը վաղ փուլում է երիկամային անոթների հատուկ ախտորոշումը ճանաչելը: Հյուսվածքաբանության համար վերցվում է մի կտոր հյուսվածք:
Մանրադիտակի տակ աճը բացահայտում է մազանոթների գլոմերուլի նկուղային մեմբրանի խտացումն արդեն առաջին 1-2 տարում `շաքարախտի առաջացման պահից: Հետագա պաթոլոգիան արտահայտվում է կահույքի հաստության բարձրացման, մեսանգիումի պարտության մեջ:
Ձևաբանական փոփոխությունները ներկայացված են 4 ձևերով.
Նոդուլյարը ամենատարածվածն է: Այն բնութագրվում է կլորացված հանգույցների ձևավորմամբ, որոնք պարունակում են բարձր մոլեկուլային քաշի mucopolysaccharides, տարբեր ճարպային նյութեր:
Դրանք լցնում են կամ մի մասը կամ ամբողջ գլոմերուլուսը ՝ սեղմելով մազանոթային օղակները: Անեւրիզմերը հայտնաբերվում են անոթներում, հիմնական մեմբրանը հաստանում է:
Դիֆուզիոն ձևով ինտերկոզային շերտի միատարր փոփոխություն տեղի է ունենում դրանում մեմբրանի նման կառուցվածքների ձևավորմամբ: Անոթների հիմնական թաղանթները զգալիորեն թանձրացնում են: Գլոմերուլային անոթային հանգույցների կառուցվածքը անհետանում է:
Էքսուդատիվ ձևը ավելի հաճախ լինում է ծանր, արագ զարգացող ձևերով: Էնդոթելիի և հիմնական մազանոթային մեմբրանի միջև ընկած «ֆիբրինոիդային կափարիչները», որոնք ներկայացված են միկրոկառուցվածքում, բաղկացած են լրացնող կապող իմունոգլոբուլիններից (հակագենային հակամարմինների բարդույթ), որոնք հատուկ չեն շաքարախտի համար: «Պարկուճային կաթիլներ» կարող են հայտնաբերվել նաև Bowman պարկուճի ներսում:
Նոդուլների համադրությունը mesangial շերտի դիֆուզիոն փոփոխության հետ բնորոշ է խառը ձևին: Խիտ մազանոթային թաղանթները հայտնաբերված են բոլոր ձևաբանական ձևերով: Մորֆոլոգիական փոփոխությունների աճը ժամանակի ընթացքում հանգեցնում է ողողված երիկամի:
Դիաբետիկ նեպրոպաթիայի անատոմիայի փոփոխությունները ներկայացված են մակրոդուկի նկարագրության մեջ.
- երիկամների չափը կրճատվել է
- կապի հյուսվածքի տարածման պատճառով խտությունը մեծանում է,
- բարակ ծառի կեղևային շերտ,
- մակերեսը նուրբ մանրացված տեսք ունի:
Դիաբետիկ երիկամի պաթոգենետիկ թերապիան հնարավոր է միայն փոփոխությունների սկզբնական փուլում:
Դիաբետիկ նեպրոպաթիայի հնարավոր բարդությունները
Շաքարախտով երիկամների փոփոխությունները հիվանդների մոտ մահվան ամենատարածված պատճառն են: Նեֆրոպաթիայի բարդությունները կարող են առաջանալ ինչպես առաջին տարիներին, այնպես էլ զգալի ժամանակահատվածից հետո:
Բարդությունները ներառում են.
- անեմիա
- ճնշման կայուն աճ,
- ցանցաթաղանթային անոթային փոփոխություններ,
- սրտի կաթվածների և ինսուլտների զարգացում:
Համառ պրոտեինոզիայի զարգացումով հիվանդության արդյունքը ծայրաստիճան անբարենպաստ է: Երիկամային անբավարարության զարգացումը հանգեցնում է բարձր մահացության ուրեմիայի:
Կարևոր է հետևել սահմանված բոլոր առաջարկություններին, պարբերաբար անցնել փորձաքննություն:
Բուժման մեթոդներ
Բուժումն առաջին հերթին պետք է ուղղված լինի հիմքում ընկած հիվանդությունը շտկելուն:
Նեֆրոպաթիայի թերապիայի սկզբունքները հետևյալն են.
- դիետա `նվազագույն քանակությամբ պարզ ածխաջրերով, միաժամանակ նվազեցնելով երիկամների ֆիլտրացումը` նվազագույն քանակությամբ սպիտակուց,
- պայքար սակավարյունության դեմ,
- թմրանյութերի օգտագործմամբ ճնշման նորմալացում (ACE արգելիչներ),
- լիպիդային նյութափոխանակության նորմալացում,
- անգիոպրոտեկտորներ
- երիկամային անբավարարության նշանների զարգացմանը `ինսուլինին փոխանցում,
- ուրեմիայի նշաններով `հեմոդիալիզ:
Կարևոր է պարբերաբար վերահսկել բոլոր անհրաժեշտ լաբորատոր ցուցանիշները, խորհրդակցել էնդոկրինոլոգի, նեֆրոլոգի հետ:
Կանխատեսում և կանխարգելում
Կանխատեսման կառուցման կարևոր ցուցանիշներն են.
- ալբումինուրիա-պրոտեինականության մակարդակը,
- արյան ճնշում
- շաքարախտի վերահսկում:
Միկրոալբումինուրիայի և պրոտեինուրիայի նույնացումը հետագա առաջընթացով մեզ թույլ է տալիս գնահատել, թե որքան մեծ է անբարենպաստ արդյունքի ռիսկը:
Նեֆրոպաթիայի կանխարգելումը կրճատվում է հետևյալ միջոցառումներով.
- շաքարավազ և լիպիդային հսկողություն,
- պայքարել ավելորդ քաշի դեմ
- ծխելու բացառումը
- չափավոր ֆիզիկական ակտիվություն,
- փորձագետների կողմից վերահսկողություն:
Բոլոր կանխարգելիչ միջոցառումների համապատասխանությունը, լաբորատոր պարամետրերի պարբերական մոնիտորինգը կերկարաձգի երիկամների աշխատանքը և կփրկի կյանքեր: