Macular edema
Մակուլյար այտուցը ցանցաթաղանթի ներսում `հեղուկի ներսում հեղուկի կուտակում է, կամ մակուլա` տեսողության բարձրագույն հստակության համար պատասխանատու տարածք: Մակուլայի շնորհիվ մենք հաղթահարում ենք այնպիսի առաջադրանքներ, ինչպիսիք են կարելը, կարդալը, դեմքի ճանաչումը: Չնայած դրան, մի աչքում մակուլայի վնասման նշանները կարող են անհապաղ չնկատվել, քանի որ աչքի մակուլային այտուցը լիովին ցավազուրկ է, և մի աչքի մեջ տեսողական թերությունը փոխհատուցվում է մյուսի լավ տեսողության շնորհիվ: Հետևաբար, ուշադիր եղեք ինքներդ ձեզ, որպեսզի չկարողանաք հաջող բուժման համար ժամանակ կորցնել ՝ տեսողության ամբողջական վերականգնմամբ:
Macular edema- ի պատճառները
Macular edema- ն արտահայտվում է որպես ախտանիշ, որը ուղեկցում է մարմնում նման խանգարումները.
- Կատարակտ Այս դեպքում այտուցը կարող է վիրահատություն հրահրել:
- Արյան անոթների վնասը շաքարախտով:
- Կենտրոնական երակային կամ նրա մասնաճյուղերի արգելափակում, որը գտնվում է ցանցաթաղանթում:
- Աչքի անոթների քրոնիկ բորբոքային գործընթացները:
- Պաթոլոգիաները իմունային համակարգում:
- Գլաուկոմա, որը բուժվում է ադրենալինով:
- Ուռուցքները արյան անոթների մեմբրանների վրա:
- Ողնաշարի ջոկատը քորոիդից:
- Ժառանգական տիպի տեսողական օրգանների դեգեներատիվ հիվանդություն (ռետինիտ պիգմենտոզա):
- Տոքսինները աչքերում:
Առանձին-առանձին առանձնանում են կիստիկ այտուցը: Դրա պատճառը կարող է լինել բորբոքային կամ հիպոքսիկ պրոցեսներ: Միևնույն ժամանակ, հեղուկը կուտակվում է մակուլայի տարածքում, որի արդյունքում կենտրոնական տեսողությունը մի քանի անգամ վատթարանում է:
Macular edema- ի ախտանիշները
Սկսելու համար հաշվի առեք շաքարախտի մեջ մակուլային այտուցի կլինիկական պատկերը: Եթե այտուցը գրավել է մակուլայի կենտրոնական գոտին և տարածվել է երկու օպտիկական սկավառակների չափը գերազանցող վայրի վրա, այն կոչվում է դիֆուզիայի այտուց: Մակուլայի կենտրոնի վնասվածքի և այտուցի փոքր չափի բացակայության դեպքում բացահայտվում է նրա կիզակետային տեսակը:
Typeանկացած տիպի մակուլային այտուցը ոչնչացնում է ցանցաթաղանթային հյուսվածքները, ինչը տեսողության աստիճանական անկում է առաջացնում: Այս գործընթացը ուղեկցվում է նման ախտանիշներով.
- Կենտրոնական տեսողությունը blurfing. Արդյունքում ստացված պատկերների հստակությունը կորչում է:
- Գծերը, որոնք մի անգամ թարգմանվել են որպես ուղիղ գծեր, թեքում և նման են ալիքների:
- Նկարները հագեցած են վարդագույն պալիտրա:
- Աչքերը դառնում են զգայուն լույսի նկատմամբ:
- Տեսողության խանգարում կախված է օրվա ժամից: Շատ դեպքերում առավոտյան այն ավելի ցածր է:
- Շատ հազվադեպ է, գույների ընկալման փոփոխություն, կախված օրվա ժամից, կարող է առաջանալ:
Macular edema- ն չի հետաձգվում մինչև տեսողությունը ամբողջությամբ կորցնելու պահը: Ամենից հաճախ տեսողությունը պարզապես ընկնում է երկու ամսվա ընթացքում մինչև մեկուկես տարի: Դրա վիճակը կախված է այտուցի տևողությունից, ինչը կարող է առաջացնել անդառնալի փոփոխություններ ցանցաթաղանթում:
Մակուլյար այտուցի ախտորոշում
Տեսողական ուսումնասիրությունները և ալկալային լամպով ֆոնուսային հետազոտությունը արդյունավետ մեթոդ չեն այս դեպքում ախտորոշման համար: Այս մեթոդները բացահայտում են միայն մակուլային edema- ի ուշ փուլերը: Հետեւաբար, այս պաթոլոգիայի ախտորոշման ժամանակ օգտագործվում են ավելի ժամանակակից ուսումնասիրություններ:
- OCT - օպտիկական համակցվածության տոմոգրաֆիա: Օգնում է որոշել ցանցաթաղանթի ծավալը, հաստությունը և կառուցվածքը:
- HRT - Հայդելբերգի ողնաշարի տոմոգրաֆիա: Նույն ազդեցությունը, ինչ OCT- ից, միայն առանց ցանցաթաղանթի կառուցվածքի վերաբերյալ տվյալների:
- FAG - լյումինեսցենտային անգիոգրաֆիա: Այս մեթոդը ուղղված է արյան անոթների ուսումնասիրությանը `օգտագործելով հակադրություններ ցանցաթաղանթի պատկերի վրա: Այն թույլ է տալիս որոշել, թե որտեղից է հեղուկը արտահոսում:
Եթե մենք խոսում ենք տեսողական զննում օգտագործելով շեղման սկզբնական փուլը, ապա հետևյալ նշանները ցույց են տալիս մակուլային այտուց.
- Այտուցված տարածքի ձանձրույթը:
- Մակուլայի այտուցը:
- Կենտրոնական ֆոսայի հարթեցում:
Macular edema- ի ժամանակին հայտնաբերումը կապահովի տեսողության վերականգնումը: Հետևաբար հետազոտության ընթացքում օգտագործվում են ախտորոշման բոլոր հնարավոր մեթոդները:
Ահա հիվանդության հնարավոր ընթացքը.

Այստեղ մենք տեսնում ենք ախտանիշների դրսևորում մակուլային այտուց և դրա ախտորոշման մեթոդներով:
Շաքարախտով ռետինոպաթիայի դրսևորումները
 Շաքարային դիաբետով հիվանդների մոտ տեսողական սրության նվազեցման վրա ազդող հիմնական գործոնը դիաբետիկ մակուլային այտուցն է: Այս դեպքում հեղուկը կուտակվում է ցանցաթաղանթի հենց կենտրոնում, որտեղ կա դեղին կետ (մակուլա), որի բջիջները պատասխանատու են կենտրոնական տեսողության համար:
Շաքարային դիաբետով հիվանդների մոտ տեսողական սրության նվազեցման վրա ազդող հիմնական գործոնը դիաբետիկ մակուլային այտուցն է: Այս դեպքում հեղուկը կուտակվում է ցանցաթաղանթի հենց կենտրոնում, որտեղ կա դեղին կետ (մակուլա), որի բջիջները պատասխանատու են կենտրոնական տեսողության համար:
Ուռուցքի զարգացման մեխանիզմը կապված է այն փաստի հետ, որ գլյուկոզի բարձր մակարդակի բարձրացման դեպքում փոքր անոթների պատերը քանդվում են: Նման փոփոխությունները կոչվում են միկրոէներգիա: Փխրուն անոթների միջոցով հեղուկի քրտինք կա, և այն կուտակվում է ցանցաթաղանթում:
Օպտիկական համակցվածության տոմոգրաֆիայի միջոցով կատարված ուսումնասիրության արդյունքում պարզվել է դիաբետիկ մակուլոպաթիայի մի քանի տեսակներ ՝ սպունգային ցանցաթաղանթի այտուց, ցիստիկական այտուց և ցանցաթաղանթի ջոկատ:
Ի հավելումն դիաբետիկ ռետինոպաթիայի, այտուցը կարող է առաջացնել նման պաթոլոգիական պայմաններ.
- Ողնաշարի երակային թրոմբոզ:
- Ուվիտիտը, որի դեպքում հոնքերի կորիոդը բորբոքվում է:
- Վնասվածքային վնասվածք:
- Վիրաբուժական բուժման բարդություններ:
Մակուլայի դիաբետիկ այտուցը ուղեկցվում է գերակշռող կենտրոնական դաշտի դաշտի անկմամբ, պատկերը դառնում է անարատ, գծերը խառնվում են, ուղիղ գծերը թեք կամ ալիքոտ տեսք ունեն:
Գույների ընկալումը փոխվում է, առարկաներում հայտնվում է վարդագույն երանգ: Պայծառ լույսի նկատմամբ զգայունությունը մեծանում է: Առավոտյան տեսողական կտրուկությունը կարող է ավելի վատ լինել, քան օրվա ընթացքում, ճեղքման տարբերությունները կարող են լինել 0,25 դիոպտերից:
Եթե հիվանդությունը հայտնաբերվում է վաղ փուլերում, մինչև նոր անոթները սկսեն ձևավորվել, ապա տեսողության նվազումը կարող է շրջելի լինել: Բայց վերականգնման ժամանակահատվածը երկար է և տևում է 90 օրից մինչև 15 ամիս:
Մակուլայի երկարատև այտուցը կարող է հանգեցնել ցանցաթաղանթի բջիջների մահվան և տեսողության ամբողջական կորստի: Դա կախված է նաև գործընթացի տարածվածությունից: Եթե վնասվածքը գրավում է ամբողջ կենտրոնական մասը, ապա հիվանդության կանխատեսումը աղքատ է: Կետային փոփոխությունները սովորաբար կարելի է բուժել:
Fundus- ի սովորական զննումով կարող է հայտնաբերվել միայն արտասանված ընդարձակ այտուց: Փոքր չափսերով, դա կարելի է կասկածել գունատ գույնի եւ կենտրոնական մասի խտացման միջոցով: Հատկանշական է նաև մակուլայում արյան անոթների թեքումը: Օգտագործված ախտորոշման ժամանակակից մեթոդներից են.
- Ուսումնասիրվում է օպտիկական համակցվածության տոմոգրաֆիա (ցանցաթաղանթի հաստությունը, ծավալը, կառուցվածքը):
- Հայդելբերգի ցանցաթաղանթի տոմոգրաֆիան (ուսումնասիրվում է միայն ցանցաթաղանթի հաստությունը և այտուցվածության ինդեքսը):
- Ֆլուորեսցենտային անգիոգրաֆիա - ցանցաթաղանթային անոթների ուսումնասիրություն `օգտագործելով հակադրություն պարունակող միջոց:
Դեղորայքային այտուցի դեղամիջոց
 Երբ հայտնաբերվում է դիաբետիկ մակուլային այտուց, բուժումը սկսվում է արյան շաքարի բարձրացումով: Ապացուցված է, որ հիվանդներին ինտենսիվ ինսուլինային թերապիայի ռեժիմ տեղափոխելիս նվազում է դիաբետիկ ռետինոպաթիայի ցածր տեսողության առաջացման և առաջընթացի ռիսկը:
Երբ հայտնաբերվում է դիաբետիկ մակուլային այտուց, բուժումը սկսվում է արյան շաքարի բարձրացումով: Ապացուցված է, որ հիվանդներին ինտենսիվ ինսուլինային թերապիայի ռեժիմ տեղափոխելիս նվազում է դիաբետիկ ռետինոպաթիայի ցածր տեսողության առաջացման և առաջընթացի ռիսկը:
Կախված մակուլային այտուցի տևողությունից և գործընթացի փուլից, ընտրվում է բուժման մեթոդ ՝ պահպանողական, լազերային կոագուլյացիա կամ վիրաբուժական: Պահպանողական բուժման համար օգտագործվում են հակաբորբոքային թերապիա և հատուկ դեղամիջոցներ ապակենման խոռոչում:
Բորբոքային գործընթացի հեռացումը իրականացվում է ոչ ստերոիդային դեղամիջոցների միջոցով `աչքի կաթիլների, պլանշետների կամ ներարկումների տեսքով: Այս դեղամիջոցների խումբը առավելություն ունի կորտիկոստերոիդների նկատմամբ, քանի որ այն առաջացնում է ավելի քիչ կողմնակի բարդություններ (ներգանգային ճնշման բարձրացում, տեղական պաշտպանության նվազում և եղջերաթաղանթի խոցների տեսք):
Ապակենման խոռոչում ներմուծման համար օգտագործվում են հետևյալները.
- Կորտիկոստերոիդներ - Kenalog և Dexamethasone:
- Անոթային էնդոթելիալ աճի գործոնի արգելափակում:
Կորտիկոստերոիդների ներդրումը, նույնիսկ մեկ անգամ, նվազեցնում է ցանցաթաղանթի այտուցը և մեծացնում տեսողական սրությունը: Այս ազդեցության տևողությունը կարող է լինել մինչև վեց ամիս, բայց հետո դեղամիջոցը լուծվում է, էֆեկտը նվազում է, և դիաբետիկ ցանցաթաղանթի այտուցը կրկին ավելանում է: Հետևաբար ժամանակի ընթացքում կրկնակի ներարկումներ են իրականացվում:
Ստերոիդային դեղամիջոցների կողմնակի ազդեցությունները ոսպնյակների կպչման զարգացումն են և ներգանգային ճնշման բարձրացումը:
Անոթային աճի գործոնը ազդում է ամբողջ անոթային մահճակալի աճի և թափանցելիության (նորմալ և պաթոլոգիական) վրա: Աչքի հյուսվածքներում դրա կենտրոնացումը արտացոլում է պաթոլոգիայի ծանրությունը: Դիաբետիկ ռետինոպաթիան կարելի է բուժել անոթային էնդոթելիալ աճի գործոնի անտագոնիստների միջոցով:
Օգտագործվում է երեք դեղամիջոց ՝ Avastin, Macugen և Lucentis: Նրանց ներդրումը օգնում է դանդաղեցնել տեսողության անդառնալի կորստի գործընթացը, բայց դրանք նույնպես պետք է մի քանի անգամ կիրառվեն `աչքի հյուսվածքներում գործունեության նվազման և համակենտրոնացման պատճառով:
Մակուլյար այտուցի բուժում լազերային կոագուլյացիայի միջոցով
 Չնայած դեղամիջոցները ապակենման մարմնին վարելու անհատական դրական հետևանքներին, երկարաժամկետ արդյունքները ցույց են տալիս, որ դեղերից ոչ մեկը չի կարող լիովին խանգարել ցանցաթաղանթի վնասը դիաբետիկ մակուլային այտուց:
Չնայած դեղամիջոցները ապակենման մարմնին վարելու անհատական դրական հետևանքներին, երկարաժամկետ արդյունքները ցույց են տալիս, որ դեղերից ոչ մեկը չի կարող լիովին խանգարել ցանցաթաղանթի վնասը դիաբետիկ մակուլային այտուց:
Թերապևտիկ նպատակներով օգտագործվում է առավել ոչնչացված, թերի անոթների լազերային կոագուլյացիայի մեթոդ: Այս դեպքում անհրաժեշտ է անհատապես հաշվի առնել յուրաքանչյուր հիվանդի կլինիկական պատկերը, քանի որ եթե դիաբետիկ այտուցը ազդում է սահմանափակ տարածքի վրա կամ չի սպառնում տեսողությունը, ապա այն գտնվում է կենտրոնից, ապա լազերային բուժում չի իրականացվում:
Լազերային կոագուլյացիայի անբարենպաստությունն այն է, որ այն չի վերադարձնում կորցրած տեսողությունը, այլ միայն կանխում է դրա հետագա կորուստը: Դիաբետում ցանցաթաղանթի անդառնալի փոփոխությունները պայմանավորված են որոշ նեյրոնների մահվան հետևանքով:
Քանի որ ցանցաթաղանթային բջիջները խիստ հատուկ են, դրանց վերականգնումը տեղի չի ունենում:
Դիաբետում ռետինոպաթիայի առաջընթացի ախտանիշները
 Բուժման արդյունավետության կանխատեսումը կախված է հիվանդության փուլից: Macular edema- ի հայտնվելը դիաբետիկ ռետինոպաթիայի նախնական փուլն է:
Բուժման արդյունավետության կանխատեսումը կախված է հիվանդության փուլից: Macular edema- ի հայտնվելը դիաբետիկ ռետինոպաթիայի նախնական փուլն է:
Եթե ախտորոշումը ժամանակին չի արվել, ապա ի պատասխան արյան մատակարարման նվազման, արյան անոթների ձևավորումը և աճը սկսում են փոխհատուցել վնասվածները:
Նոր անոթները աճում են ցանցաթաղանթի ներսում և երբեմն ներթափանցում են ապակենին: Դրանք փխրուն են և հաճախ պատռված, ձևավորվում են արյան խառնուրդներ: Աստիճանաբար, այս վայրերում աճում է կապի հյուսվածքը:
Դիաբետիկ ռետինոպաթիայի տարածման փուլը դրսևորվում է այդպիսի նշաններով.
- Ձգվում է ցանցաթաղանթը և փայլեցնում այն աչքից:
- Աչքի ներսում ճնշումը մեծացել է:
- Տեսողության կորուստ:
- Գիշերային տեսողությունը վատթարացնել:
- Օբեկտների զգալի ուրվագիծ աղավաղում:
Այս փուլում նշվում են լազերային բուժումը և վիրաբուժական բուժումը: Ըստ հստակ փոփոխությունների, տեսողության ամբողջական կորուստը տեղի է ունենում շաքարային դիաբետում:
Ե՞րբ է իրականացվում ապակենման հեռացումը:
Լազերային կոագուլյացիայից հետո տեսողությունը կարող է նվազել, տեսողության դաշտը նեղանում է և մթության մեջ տեսնելու կարողությունը նվազում է: Այնուհետև, վերականգնման ժամանակահատվածից հետո, սովորաբար տեղի է ունենում երկարատև կայունացում:
Եթե ապակենման մարմնում արյունազեղումները չեն դադարում, ապա հիվանդին կարող է նշանակվել վիրահատություն մարմինը հանելու վիրահատություն `վիտրեկտոմիա: Գործողության ընթացքում ցանցաթաղանթային կապանները կտրված են, ապակենումը հանվում է, և դրա տեղում ներդրվում է ստերիլ լուծույթ: Եթե կան ցանցաթաղանթի մերժման նշաններ, ապա այն վերադառնում է իր նորմալ դիրքի:
Վիրահատությունից հետո հիվանդների մեծ մասում տեսողության վերականգնումը հնարավոր է, հատկապես, եթե չկա ցանցաթաղանթի արտահոսք: Նման դեպքերում հաջող դեպքերը, որոնք ունեն կարճաժամկետ արտաշնչում, հասնում են մոտավորապես 50% -ի:
Ապակենման եղանակով հեռացման ցուցումներն են տոմոգրաֆիայի հաստատված փոփոխությունները, որոնք սեղմում են ցանցաթաղանթը և աջակցում են մակուլային այտուցին: Նման դրսևորումները ներառում են.
- Նշված ապակենման արյունազեղում, որն առկա է ավելի քան վեց ամիս:
- Ձգման ողնաշարի ջոկատ:
- Կայուն ֆիբրոտիկ փոփոխություններ ապակենման մեջ:
Գործողություններն իրականացվում են մանրադիտական, նվազագույն ինվազիվ մեթոդով:
Առանձնացված ցանցաթաղանթով կատարվում է ամբողջական վիրաբուժական միջամտություն ընդհանուր անզգայացման ներքո:
Դիաբետիկ ռետինոպաթիայի կանխարգելում
 Որպեսզի ցանցաթաղանթին վնաս պատճառելը կանխելու համար հարկավոր է ածխաջրերի նյութափոխանակությունը մոտեցնել նորմալին և հասնել շաքարախտի փոխհատուցմանը: Այդ նպատակով թմրամիջոցների բուժումը ինսուլինով օգտագործվում է շաքարախտի առաջին տիպի մեջ: Եթե գլիկեմիայի մակարդակը բարձր է, ապա ներարկումների հաճախությունը մեծանում է, և դոզան ճշգրտվում է:
Որպեսզի ցանցաթաղանթին վնաս պատճառելը կանխելու համար հարկավոր է ածխաջրերի նյութափոխանակությունը մոտեցնել նորմալին և հասնել շաքարախտի փոխհատուցմանը: Այդ նպատակով թմրամիջոցների բուժումը ինսուլինով օգտագործվում է շաքարախտի առաջին տիպի մեջ: Եթե գլիկեմիայի մակարդակը բարձր է, ապա ներարկումների հաճախությունը մեծանում է, և դոզան ճշգրտվում է:
Նաև ինսուլինային թերապիայի հետ մեկտեղ պետք է հաշվի առնել շաքարային դիաբետով վարակված ընթացքի հնարավորությունը: 2-րդ տիպի շաքարախտի դեպքում երկարատև գործող ինսուլինը կարող է նշանակվել որպես շաքարի իջեցնող հաբեր: Եթե փոխհատուցումը չի իրականացվում, ապա հիվանդները ամբողջությամբ տեղափոխվում են ինսուլինի պատրաստուկներ:
Typeանկացած տիպի շաքարախտով, իրենց սննդակարգում սահմանափակվում են ճարպային մթերքները, մասնավորապես ՝ կենդանական ծագմանները (ճարպային միս, օֆշան, կաթնամթերք ՝ բարձր յուղայնությամբ, կարագ): Հնարավորության դեպքում անհրաժեշտ է նվազեցնել մսի սպառումը և անցնել ձկան ուտեստների, բանջարեղենի և փոքր բանջարեղենի:
Կարևոր է ուտել լիպոտրոպային սնունդ, որը ներառում է կաթնաշոռ, վարսակի ալյուր, ընկույզ: Պարզ ածխաջրերը ամբողջովին արգելված են.
- Շաքարավազ, դրա հետ բոլոր ապրանքներն ու ուտեստները:
- Թխում
- Քաղցրավենիք, աղանդեր, մեղր:
- Jamեմ և քաղցր մրգեր:
- Պաղպաղակ:
- Հյութեր և խմիչքներ արդյունաբերական շաքարով:
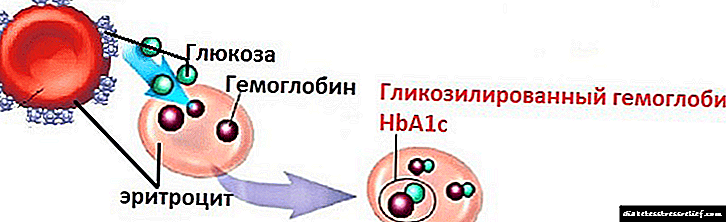
Շաքարախտը փոխհատուցելու չափանիշը գլիկացված հեմոգլոբինի մակարդակն է, որը 6,2% -ից ցածր է: Այն առավել օբյեկտիվորեն արտացոլում է անոթային վնասվածքների ցածր ռիսկը: 7,5% -ից բարձր տոկոսադրույքով, շաքարախտի բարդությունների զարգացման հավանականությունը կտրուկ աճում է:
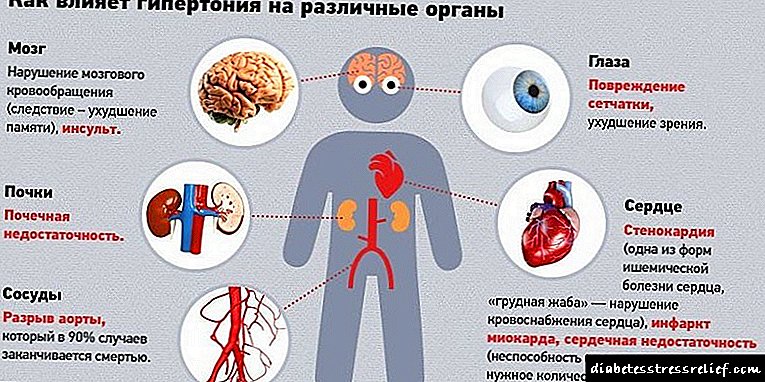
Երկրորդ ցուցանիշը, որը պետք է անընդհատ վերահսկել, արյան ճնշման մակարդակն է: Այն պետք է աջակցվի ոչ ավելի, քան 130/80 համարների վրա: Ապացուցված է, որ հակահիպերտոնիկ դեղամիջոցների օգտագործումը արդյունավետ է աչքի ցանցաթաղանթում փոփոխությունները կանխելու համար:
Անոթային դեղամիջոցների կանխարգելման համար օգտագործումը, որոնք ներառում են Dicinon, Cavinton, Prodectin- ը, չի բերում հստակ պաշտպանիչ ազդեցություն դիաբետիկ ռետինոպաթիայի զարգացման և առաջընթացի վրա:
Ռետինոպաթիայի հայտնաբերումը վաղ փուլերում հնարավոր է միայն օպտոմետրի կանոնավոր այցելություններով: Այս դեպքում ֆոնդի զննումն իրականացվում է աշակերտի ընդարձակման և ներգանգային ճնշման չափման պայմաններում:
Ստուգման հաճախականությունը դիաբետիկ ռետինոպաթիայի բարձր ռիսկ ունեցող հիվանդների համար.
- Նշանների պակասը `տարեկան 1 անգամ:
- Ոչ-տարածման փուլը `տարեկան 2 անգամ:
- Բեմական դիաբետիկ մակուլային այտուց `տարեկան առնվազն 3 անգամ:
- Երբ անոթների տարածման նշաններ կան `առնվազն 5 անգամ տարեկան (ըստ ցուցումների ավելի հաճախ)
Դիաբետիկ ռետինոպաթիայի զարգացման ռիսկի տակ են երկրորդ և երրորդ փուլերի երկարատև հիպերգլիկեմիայի և զարկերակային գերճնշում ունեցող հիվանդները, ուղեղային անոթային վթարի նշաններ և ծխողները: Տեսողության նվազման կամ ցանցաթաղանթի պաթոլոգիայի նկատմամբ ժառանգական նախատրամադրվածությունը նույնպես կարևոր է:
Մակուլյար այտուցի վերաբերյալ տեղեկատվություն ստանալու համար, այս հոդվածում տեսանյութը կօգնի:
Աչքի վիրահատություն
Macular edema- ը կարող է առաջանալ ինչպես բարդ, այնպես էլ լայնածավալ մանիպուլյացիաներից հետո, և ավելի քիչ տրավմատիկ վիրաբուժական միջամտություններից հետո:
Կատարակտի հեռացում `արհեստական ոսպնյակների տեղադրմամբ
Լազերային կոագուլյացիա և ցանցաթաղանթի կրիոկոագուլացում
Corneal- ի նորոգման միջոցով (կերատոպլաստիկա)
Վիրահատություն `գլաուկոմայի մեջ հեղուկի արտահոսքը բարելավելու համար
Հետվիրահատական բարդությունը, որը առաջացնում է մակուլային edema, առավել հաճախ տեղի է ունենում ինքնաբուխ և առանց հետևանքների:
Որոշակի դեղերի կողմնակի ազդեցություններ
Այս պայմանը հայտնի է նաև որպես թունավոր մակուլոպաթիա: Օրինակ ՝ պրոստագլանդինների հիման վրա հիմնված դեղամիջոցները (գլաուկոմայի որոշ կաթիլներ), վիտամին նիասինը (ավելի լավ հայտնի է որպես նիկոտինաթթու), որոշակի շաքարախտով պատրաստված դեղեր (հիման վրա ՝ ռոսիգլիտազոն) և իմունասպրեսպրեսանտները (ֆիգոլիմոդի ակտիվ նյութով) կարող են առաջացնել մակուլային այտուց: Հետևաբար, հիշեք ձեր կողմից ընդունված դեղամիջոցները, որպեսզի ավելի մանրամասն պատասխանեք բժշկի հարցերին և արագորեն պարզեք խնդրի պատճառը:
Ներքաղաքային այլ պաթոլոգիաներ
Ժառանգական (ռետինիտ պիգմենտոզա)
Ձեռք բերված (էպիրետինալ թաղանթ, ապակենման մարմնի և մակուլայի միջև լարերի առկայություն, ինչը կարող է հրահրել այտուց և հետագայում ցանցաթաղանթի ջոկատ)
Հայտնաբերվում է ցանցաթաղանթի տարիքի հետ կապված մակուլային այլասերում (դեգեներացիա)
Կենտրոնական serous chorioretinopathy (CHF)
Macula ռետինիտի պիգմենտոզայի համար
Macular edema- ը քաղցկեղի համար ճառագայթային թերապիայի բարդություն է:
Տեսողական դաշտերի ստուգում
Macular edema- ի առանձնահատկությունը կենտրոնական տեսողության վատթարացումն է, միաժամանակ պահպանելով նորմալ ծայրամասային տեսողությունը: Կան տարբեր մեթոդներ, որոնք բժիշկը կարող է օգտագործել կենտրոնական տեսողության խանգարում հայտնաբերելու համար: Առավել տեղեկատվական մեթոդը համակարգչային պարագիծն է: Դրա օգնությամբ նույնացվում են կենտրոնական տեսողության նվազեցված տարածքները, որոնք կոչվում են կենտրոնական սկոտոմա: Նման շոտոմայի բնութագրական դիրքը կարող է ցույց տալ մակուլայի տարածքի վնաս:
Macular edema- ի բուժում
Macular edema- ը բուժվում է բժշկական, վիրաբուժական և լազերային մեթոդներով: Այս դեպքում բուժումը ընթանում է հետևյալ կերպ.
- Նշվում են հակաբորբոքային դեղեր: Նրանք դուրս են գրվում վիրահատությունից հետո վերականգնման համար: Այս դեպքում նախապատվությունը ոչ ստերոիդային միջոց է: Այս դեղերը գրեթե չունեն կողմնակի բարդություններ: Մինչդեռ կորտիկոստերոիդները առաջացնում են ներարգանդային ճնշման բարձրացում, տեղական անձեռնմխելիության անկում և եղջերաթաղանթի վրա խոցերի առաջացում:
- Եթե դեղամիջոցները չեն օգնում, ազդեցությունը ուղղակիորեն ապակենման մարմնի վրա է: Բոլոր դեղերը ներարկվում են նրա խոռոչի մեջ:
- Ապակենման մարմնի ծանր վնասվածքով այն հանվում է: Գործողությունը կոչվում է vitrectomy:
- Դիաբետիկ մակուլային այտուցը հնարավոր է բուժել միայն լազերային ֆոտոկոագուլյացիայի միջոցով: Այս մեթոդի արտահայտված ազդեցությունը հասնում է ուռուցքային կիզակետային բազմազանության դեպքում: Հիվանդության դիֆուզ տիպը դժվար է բուժել, նույնիսկ եթե ծայրահեղ միջոցներ են ձեռնարկվում:
Macular edema- ի բուժման տարբերակներից մեկը կարելի է տեսնել այստեղ.

Բուժման արդյունքը կախված է նրանից, թե որքան ժամանակ է առկա այտուցը և դրա պատճառները, որոնք հանգեցրել են դրան: Եթե ժամանակին օգնության համար դիմեք ակնաբույժին, ապա մակուլային այտուցը բավականին արագ է լուծվում, և բարդություններ չեն առաջանա: Տեսողությունը նույնպես կվերադառնա նորմալ:
Fundus քննություն
Մակուլայի վիճակը տեսողականորեն գնահատվում է `օգտագործելով օֆթալմոսկոպիա և ֆոնուսային ոսպնյակի միջոցով զննում: Առաջին մեթոդը թույլ է տալիս ստանալ ընդհանուր պատկերացում ցանցաթաղանթի վիճակի մասին, երկրորդը `հատուկ ոսպնյակ օգտագործելով և ճեղքված լամպի վրա մեծ խոշորացում - հարմար է ավելի մանրամասն հետազոտության համար: Փորձաքննությունից առաջ բժիշկը կաթիլներ է փչում, որոնք շեղում են աշակերտին `մակուլայի ավելի լավ տեսք ունենալու համար:
Դեղամիջոցներ
Դոզան ձևերը, որոնք կարող են և հնարավոր է օգտագործել, աչքերի կաթիլներ են, հաբեր, ներերակային և ներգանգային ներարկումների համար նախատեսված միջոցներ: Օգտագործվում են հակաբորբոքային դեղեր, diuretics (diuretics) և միկրո շրջանառությունը բարելավող դեղեր: Եթե մակուլային այտուցը առաջացել է քրոնիկ հիվանդության առաջընթացով, բուժումը նշանակվում է `բարելավելու հսկողությունը հիվանդության զարգացման վրա կամ դադարեցնել հետագա վատթարացումը: Դեղամիջոցը, որն ինքնին այտուց է առաջացրել, չեղյալ է հայտարարվում կամ փոխարինվում է մեկ այլով:
Intravitreal ներարկում
Եթե կոնկրետ դեպքում ավելի հզոր թերապևտիկ ազդեցություն է անհրաժեշտ, ապա դիմեք դեղամիջոցային նյութը հնարավորինս մոտ մակուլին: Դրա համար դեղը ուղղակիորեն ներարկվում է հոնքերի մեջ: Այս ընթացակարգը պահանջում է ստերիլ պայմանների պահպանում և բժշկի լավ պրակտիկ պատրաստվածություն, հետևաբար, այն իրականացվում է ակնաբուժական վիրաբույժի կողմից `վիրաբուժական սենյակում տեղական անզգայացման ներքո:
Կորտիկոստերոիդներ: Սրանք ուժեղ հակաբորբոքային ազդեցություն ունեցող դեղեր են, որոնք կարողանում են թեթևացնել հյուսվածքների այտուցը:
Հակաբիոգեն գործոններ: Նախագծված է տուժած տարածքում նոր ստորերկրյա անոթների առաջացումը կանխելու համար: Հաճախ շաքարախտով կամ ցանցաթաղանթային երակային թրոմբոզով զարգանում են բարենպաստ պայմաններ նման անոթների տեսքի համար: Նրանց պատերի կառուցվածքում առկա թերությունները հանգեցնում են հյուսվածքի հեղուկի ավելացմանը: Արդյունքը մակուլային և ցանցաթաղանթի այտուցն է:
Կաթնային ցանցի լազերային կոագուլյացիան իրականացվում է մակուլայում այտուցը նվազեցնելու համար:
Ընթացակարգը կարող է կրկնվել ՝ հեղուկի կուտակման գործընթացում ավելի լավ վերահսկողություն ապահովելու համար:
Եթե մակուլայում այտուցը առկա է երկու աչքերում, ապա կոագուլյացիան սովորաբար իրականացվում է մի աչքի վրա, իսկ մի քանի շաբաթ անց մյուս կողմից:
Այն դեպքերում, երբ այտուցը դժվար է բուժել, ինչպես նաև այս պայմանի բարդությունների կանխարգելման համար, կարող է օգտագործվել vitreatomy: Այն ներկայացնում է ապակե խոռոչի խոռոչից ապակենման ապակի հեռացում:
Մակուլյար այտուցի բուժումը նախքան դրա ամբողջական անհետացումը տևում է մի քանի ամիս (2-ից 15-ը): Միակ բանը, որ կարող է անել հիվանդը գործընթացն արագացնելու համար, հետևում է ներկա բժշկի բոլոր առաջարկություններին: Մակուլայի չբարդացված այտուցվածությամբ, տեսողությունը սովորաբար ամբողջությամբ վերականգնվում է: Բայց երկարատև edema- ով կարող են առաջանալ մակուլայի անդառնալի կառուցվածքային խանգարումներ, ինչը կազդի տեսողական սրության վրա: Հետևաբար, եթե առկա է մակուլային այտուցվածքի որևէ կասկած, ապա մի հետաձգեք բժշկի այցը:
Պատճառները
Կաթնային ցանցի մակուլային այտուցի առաջացման հիմնական պատճառը այս տարածքում մեծ քանակությամբ հեղուկի կուտակումն է: Ցանցաթաղանթի անոթների պատերը բավականին բարակ են, ինչի արդյունքում անոթային հեղուկը ներթափանցում է բջիջների միջև ՝ առաջացնելով մակուլային հյուսվածքի ծավալի մեծացում և տեսողական ընկալիչների գործունեության վատթարացում: Նման պաթոլոգիական վիճակի զարգացման ճշգրիտ մեխանիզմը հայտնի չէ: Հետևյալ գործոնները կարող են առաջացնել մակուլայի այտուցվածություն.
- արյան բարձր խոլեստերին,
- շաքարային դիաբետ
- նստակյաց ապրելակերպ
- ավելացել է ակնաբույժը,
- արյունահոսության խանգարումներ
- բորբոքում
- ուռուցքաբանություն
- անոթային հիվանդություն
- հարբեցողություն:
Macular edema- ը կարող է լինել նման ակնաբուժական պաթոլոգիաների դրսևորում.
- ուվիտիտ
- գլաուկոմա
- ռետինիտ պիգմենտոզա
- ցանցաթաղանթի ջոկատ,
- ցանցաթաղանթի երակային խցանում,
- ցանցաթաղանթային երակային թրոմբոզ,
- ամետրոպիա
- դիաբետիկ ռետինոպաթիա:
Macular edema- ը կարող է առաջանալ տեսողության օրգաններին տրավմայի հետևանքով կամ որպես որոշակի բարդություն աչքի որոշ վիրահատությունից հետո: Բացի այդ, այս համախտանիշը կարող է առաջանալ նման պաթոլոգիաների պատճառով.
- հիպերտոնիա
- վարակիչ հիվանդություններ
- սրտի և արյան անոթների պաթոլոգիաները,
- երիկամների դիսֆունկցիան
- ռևմատիզմ
- աթերոսկլերոզ
- արյան հիվանդություններ
- կենտրոնական նյարդային համակարգի խանգարումներ:
Երբեմն մակուլային հյուսվածքի այտուցումը կարող է առաջանալ որոշակի դեղամիջոցների (նիկոտինաթթու, իմունոստիմուլյատորներ, պրոստագլանդիններ) օգտագործմամբ: Ուռուցքաբանության ժամանակ մարմնի ճառագայթային ազդեցությունը կարող է առաջացնել նաև այս երևույթը:
Macular edema- ի զարգացման սկզբնական փուլը հաճախ ասիմպտոմատիկ է, և միայն երբեմն կարող է տեղի ունենալ կենտրոնական տեսողական սրության կարճաժամկետ անկում: Սովորաբար, այս դրսևորումն աննկատ անցնում է: Քանի որ հեղուկը կուտակվում է մակուլայի հյուսվածքներում, կլինիկական պատկերը ավելի ցայտուն է դառնում, նկատվում են հետևյալ ախտանիշները.
- լուսավորված տեսանելի կենտրոնական պատկեր,
- շարժման blur
- պառակտված առարկաներ
- ֆոտոզգայունություն
- արթնանալուց հետո առավոտյան տեսողության խանգարում,
- նվազել է տեսանելիությունը մոտ և հեռու:
Աչքի ցանցաթաղանթի մակուլային այտուցով, մարդը տեսնում է կոր գծեր ուղիղ գծեր, նրան շրջապատող բոլոր առարկաները ձեռք են բերում վարդագույն երանգ: Երբեմն կա գույնի ընկալման խախտում, որը կարող է փոխվել օրվա ընթացքում: Պարզ դեպքերում, մակուլային այտուցը ուղեկցվում է տեսողական ֆունկցիայի աստիճանական վատթարացմամբ, որը, համապատասխան թերապիայի միջոցով, վերականգնվում է ամբողջ տարվա ընթացքում:
Երկարատև մակուլային այտուցը հանգեցնում է տեսողության արագ կորստի, ծանր բարդությունների զարգացմանը, ինչպիսիք են ցանցաթաղանթային դիստրոֆիան, մակուլայի քայքայումը:
Դիաբետիկ
Macular edema- ը շաքարախտի բարդություն է: Նման հիվանդությամբ աչքի ցանցաթաղանթի անոթների պատերը դառնում են ավելի թափանցելի, ինչի արդյունքում պլազման ներթափանցում է մակուլան ՝ այն լցնելով հեղուկով: Դիաբետիկ մակուլային edema- ի 2 ձև կա.
- Կիզակետային: Մակուլայի կենտրոնական մասը չի ազդում, ուռուցքի չափը պակաս է օպտիկական սկավառակի 2 տրամագծից:
- Դիֆուզիոն: Մակուլայի կենտրոնական մասը ազդում է, այտուցի չափը գերազանցում է օպտիկական սկավառակի 2 տրամագիծը: Այս ձևը բնութագրվում է անբարենպաստ ընթացքով ՝ հրահրելով դեգեներատիվ-դիստրոֆիկ պրոցեսների տեսքը և տեսողության զգալի վատթարացումը:
Միկուլոսկոպիկ կիստաներ, որոնք լցված են հեղուկի ձևով, մակուլայի հյուսվածքներում: Ցանցաթաղանթը լցված է տրանսվիտատով, կա պատնեշի ամբողջականության խախտում, որի արդյունքում ներարգանդային ճնշումը խանգարվում է, և հայտնվում են բորբոքային պրոցեսներ: Ժամանակին բուժմամբ, աչքի մակուլային կիստիկ այտուցը բարենպաստ ընթացք է ունենում: Քոր առաջացման երկարատև զարգացումը հանգեցնում է խոշոր պաթոլոգիական կազմավորումների ձևավորմանը, որոնք կարող են պայթել ՝ հրահանգելով անդառնալի տեսողական խանգարում:
Դասակարգում
Macular edema- ն բաժանվում է մի քանի տեսակների.
- Դիաբետիկ, այսինքն դրսևորվում է որպես շաքարախտի բարդություն: Այս դեպքում այտուցը ցանցաթաղանթի ներսում շրջանառության խանգարումների հետևանք է,
- Դիստրոֆիկ, կապված տարիքի հետ կապված փոփոխությունների հետ: Այն հիմնականում ախտորոշվում է տարեց հիվանդների մոտ, վիճակագրորեն ՝ ավելի հաճախ կանանց մոտ, քան տղամարդիկ,
- Կիստիկ: Այն զարգանում է բորբոքային պրոցեսների պատճառով: Նաև կիստայական այտուցը կարող է արձագանք լինել վիրահատության համար, օրինակ ՝ ոսպնյակը արհեստական ոսպնյակներ փոխարինելու գործողությունից հետո:
Edշգրտության այտուցը ճշգրիտ որոշելու համար հարկավոր է հավաքել անամնեզ և անցկացնել ախտորոշում:
Դիստրոֆիկ
Այս տեսակի այտուցը ցանցաթաղանթում այլասերված փոփոխությունների արդյունք է, որոնք տեղի են ունենում տարիքի հետ կապված փոփոխությունների արդյունքում: Աչքի մեջ ձևավորվում են նոր անոթներ, որոնք աճում են ցանցաթաղանթի տակ ՝ առաջացնելով նրա ամբողջականության խախտում: Սա հանգեցնում է մակուլայի տարածքում հեղուկի հոսքի և կուտակման: Ժամանակին բուժման բացակայությունը հանգեցնում է կենտրոնական տեսողության և ցանցաթաղանթի ջոկատի անդառնալի խանգարումների: Ամենից հաճախ դիստրոֆիկ ձևը տեղի է ունենում 50 տարեկանից բարձր մարդկանց մոտ:
Շատ կարևոր է մակուլային այտուցի ճիշտ տեսակը որոշելը, քանի որ դրանից է կախված բուժման մարտավարությունը և նպաստավոր կանխատեսումը:
Ախտորոշման մեթոդներ
Macular edema- ի սիմպտոմատիկ դրսևորումները նման են բազմաթիվ ակնաբուժական հիվանդությունների կլինիկական պատկերին, ուստի անհրաժեշտ է որոշել տեսողության խանգարման իրական պատճառը և կատարել ճիշտ ախտորոշում: Մանրային մակուլային այտուցը ախտորոշելու համար բժիշկը նախ կատարում է հիվանդի մանրամասն հետազոտություն և հավաքում է անամնեզ, որից հետո նա սահմանում է հետազոտության հետևյալ մեթոդները.
- ակնաբուժություն
- օպտիկական համակցվածության տոմոգրաֆիա,
- ցանցաթաղանթի տոմոգրաֆիա,
- լյումինեսցենտային անգիոգրաֆիա,
- Visometry
- տեսողական դաշտի ստուգում
- Ամսլերի թեստ:
Diagnosisիշտ ախտորոշումը և արդյունավետ բուժման ընտրությունը կատարելու համար կարող են անհրաժեշտ լինել լրացուցիչ ուսումնասիրություններ:
Պահպանողական թերապիա
NSAID- ները և գլյուկոկորտիկոստերոիդները տարբեր ձևերով նախատեսված են ցանցաթաղանթի մակուլային այտուցի բուժման համար: Լավագույն էֆեկտի հասնելու համար իրականացվում է սինթետիկ կորտիկոստերոիդների և աճի գործոնի ինհիբիտատորների ներտրիտրալ կառավարում: Նման ներարկումն ապահովում է միկրոշրջանառության նորմալացումը, կանխում է նոր անոթների աճը և վերականգնում մազանոթային ցանցը: Մակուլյար այրման համար ամենատարածված դեղամիջոցներն են ՝ Ozurdeks, Lucentis և Azopt: Բացի այդ, դիֆրեզը կարող է նշանակվել `փափուկությունը վերացնելու համար: Եթե փխրունությունը մեկ այլ պաթոլոգիական գործընթացի հետևանք է, ապա թմրանյութերի թերապիան նույնպես պետք է ուղղված լինի արմատային պատճառը վերացնելու համար:
Լազերային բուժում
Մակուլային ցանցաթաղանթային edema- ի համար ամենաարդյունավետ բուժումը լազերային կոագուլյացիան է, որն օգնում է հաղթահարել սինդրոմի ցանկացած ձև: Լազերային վիրահատությունը նպատակաուղղված է ավելորդ անոթների զգուշացմանը, որոնք հեղուկին թույլ են տալիս մուտք գործել մակուլա: Մակուլայի կենտրոնական մասը մնում է անձեռնմխելի: Առավել արդյունավետ լազերային կոագուլյացիան `կիզակետային այտուցով:
Դրական արդյունքի հասնելու համար երբեմն անհրաժեշտ է կրկնել կարգը:
Վիրաբուժություն
Այն դեպքում, երբ բուժման պահպանողական մեթոդները անարդյունավետ են, իրականացվում է վիտրեկտոմիա ՝ ապակենման մարմինը տեսողության արհեստական օրգան փոխարինելու գործողություն: Վիրաբուժական միջամտության ցուցումներն են `ծանր, ընդարձակ վնասվածքների առկայությունը, ցանցաթաղանթի ջոկատը կամ այլ լուրջ բարդությունների զարգացումը:
Ժամանակին բժշկական օգնության և պատշաճ բուժման միջոցով մակուլային այտուցը կարող է վերացվել, իսկ տեսողությունը վերականգնել:
Լազերային բուժում
Դիաբետիկ այտուցվածքում լազերային կոագուլյացիան առավել նախընտրելի բուժում է:
Լազերային ճառագայթների օգնությամբ վիրաբույժը ամրացնում է վնասված անոթները, որոնց միջոցով հեղուկը ներթափանցում է: Արդյունքում արյան միկրոշրջանառությունը վերականգնվում է, սննդի նյութափոխանակությունը հաստատվում է աչքի ներսում:
Վիրաբուժական բուժում
Երբեմն բժշկական բուժման ընթացքում ակնհայտ է դառնում ապակենման մարմինը հեռացնելու անհրաժեշտությունը: Այս գործողությունը կոչվում է vitrectomy: Այն իրականացվում է որակավորված ակնաբույժի կողմից:
Vitrectomy- ը պահանջում է մի փոքր նախապատրաստություն. Անհրաժեշտ է որոշել տեսողական սրությունը, ևս մեկ անգամ անցկացնել ֆոնուսի զննում, չափել ներարգանդային ճնշումը: Եթե այն բարձրացված է, գործողությունը պետք է հետաձգվի, մինչև որ այն կարող է ճնշումը վերադարձնել նորմալ:

Ընթացակարգի ընթացքում վիրաբույժը կատարում է երեք փոքր կտրվածք, ցրում է կոնյուկտիվան և, օգտագործելով հատուկ տեխնիկա, քայլ առ քայլ հեռացնում է ապակենման նյութը: Եզրափակիչ փուլում կարվում են կարերը և կատարվում է հակաբակտերիալ դեղամիջոցների ենթանկյունաբերական ներարկում ՝ բորբոքման զարգացումը կանխելու համար:
Վիրահատությունից հետո անհրաժեշտ է հետևել վերականգնման շրջանի կանոններին. Խուսափել ֆիզիկական ուժերից, կոպերին բուժել հակասեպտիկ գործակալներով, հնարավորինս քիչ ժամանակ անցկացնել համակարգչում:
Մանրային այտուցի բուժում ժողովրդական միջոցներով
Ժողովրդական միջոցներով բուժումը կարող է արդյունքներ տալ, եթե այտուցը շատ արտահայտված չէ: Հետևյալ բաղադրատոմսերը գոյություն ունեն.
- կիստական այտուցը վերացնելու համար կալենդուլան վերցվում է ներքին և արտաքին: 50 գ չոր ծաղիկները պետք է լցնել 180 մլ եռացրած ջուր և թող 3 ժամվա ընթացքում եփեն, ապա լարում: Վերցրեք 50 մլ բանավոր երեք անգամ մի օր, միևնույն ժամանակ օրվա մեջ կաթիլներ ներարկել 2 կաթիլ: Շարունակեք բուժումը առնվազն 5 շաբաթ,
- Լցնել 40 գ չոր celandine մի բաժակ սառը ջրով և բերել եռալ, եփ գալ 10 րոպե: Լարում միջոցով շղարշի մի քանի շերտերի միջոցով, աչքերի մեջ ներս ներարկել 3-4 կաթիլներ օրական երեք անգամ: Բուժման ընթացքը 1 ամիս է,
- եփեք թարմ եղինջը 1 տ.ս. համամասնությամբ: լ հումքը մի բաժակ եռացող ջրի մեջ: Պնդել գիշերը, լարում, լուծարել արգանակում 1 tsp: խմորի սոդա: Օգտագործեք սառը շղարշի կոմպրեսների համար, դրեց դրանք ընդմիշտ 15 րոպե,
- խառնել 2 tbsp. լ թակած սոխով կճեպեր և 2 tbsp. լ ալյուրի հատապտուղներ, լցնել 1 լիտր եռացրած ջուր, եփել 10 րոպե: Վերցրեք decoction ամեն օր, 1 անգամ մեկ օր, 150 մլ, 3 շաբաթվա ընթացքում,
Բուժական բույսերը հայտնի են իրենց հակաբորբոքային հատկություններով: Բարձր համակենտրոնացման պայմաններում նրանք ի վիճակի են հանգստացնել գրգռված տարածքները, ուստի celandine, եղինջ, calendula և այլ բույսեր լայնորեն օգտագործվում են ժողովրդական բաղադրատոմսերում: Anyանկացած մանիպուլյացիա իրականացնելուց առաջ անհրաժեշտ է մանրակրկիտ լվանալ ձեր ձեռքերը, մաքրել ձեր դեմքն ու կոպերը դիմահարդարումից: Ավանդական բժշկությունը առաջարկում է հնարավորինս շատ ուտել նեխուր, սպանախ, թարմ խոտաբույսեր և կաղամբ: