Ինսուլինի դիմադրության ախտանիշները `պատճառները և բուժական սննդակարգը
Ինսուլինի դիմադրությունը մարմնի հյուսվածքների խանգարված կենսաբանական պատասխանն է ինսուլինի գործողությանը: Կարևոր չէ, թե որտեղից է գալիս ինսուլինը, ենթաստամոքսային գեղձի (էնդոգեն) կամ ներարկումներից (էկզոգեն):
Ինսուլինի դիմադրությունը մեծացնում է ոչ միայն տիպի 2 շաքարախտի, այլև աթերոսկլերոզի, սրտի կաթվածի և խցանված նավի պատճառով հանկարծակի մահվան հավանականությունը:
Ինսուլինի գործողությունը կարգաբերում է նյութափոխանակությունը (ոչ միայն ածխաջրերը, այլև ճարպերը և սպիտակուցները), ինչպես նաև միտոգեն գործընթացները. Սա բջիջների աճն է, վերարտադրությունը, ԴՆԹ-ի սինթեզը, գեների տառադարձումը:
Ինսուլինի դիմադրության ժամանակակից հայեցակարգը չի սահմանափակվում ածխաջրերի նյութափոխանակության խանգարումներով և 2-րդ տիպի շաքարախտի ռիսկով: Այն նաև ներառում է ճարպերի, սպիտակուցների, գեների արտահայտման նյութափոխանակության փոփոխություններ: Մասնավորապես, ինսուլինի դիմադրությունը հանգեցնում է էնդոթելիային բջիջների հետ կապված խնդիրների, որոնք ներսից ծածկում են արյան անոթների պատերը: Դրա պատճառով նեղանում է անոթների լուսավորությունը, և առաջանում է աթերոսկլերոզ:
Ինսուլինի դիմադրության և ախտորոշման ախտանիշները
Կարող եք կասկածել ինսուլինի դիմադրության մեջ, եթե ձեր ախտանիշները և (կամ) թեստերը ցույց են տալիս, որ դուք ունեք նյութափոխանակության համախտանիշ: Այն ներառում է.
- ճարպակալում է իրան (որովայնային),
- հիպերտոնիա (արյան բարձր ճնշում),
- վատ արյան ստուգում խոլեստերինի և տրիգլիցերիդների համար,
- սպիտակուցի հայտնաբերումը մեզի մեջ:
Որովայնի ճարպակալումը ինսուլինի դիմադրության ամենատարածված ախտանիշն է: Երկրորդ տեղում զարկերակային հիպերտոնիան է (արյան բարձր ճնշումը): Ավելի քիչ դեպքերում մարդը դեռ չունի ճարպակալում և հիպերտոնիկություն, բայց խոլեստերինի և ճարպերի համար արյան ստուգումն արդեն վատն է:
Ինսուլինի դիմադրությունը թեստերի միջոցով ախտորոշելը խնդրահարույց է: Քանի որ արյան պլազմայում ինսուլինի կոնցենտրացիան կարող է շատ տարբեր լինել, և դա նորմալ է: Ծոմային պլազմային ինսուլինը վերլուծելիս նորմը 3-ից 28 մկգ / մլ է: Եթե ինսուլինը արյան ծոմ պահող նորմայից ավելին է, նշանակում է, որ հիվանդը հիպերինսուլիզմ է ունենում:
Արյան մեջ ինսուլինի բարձր կոնցենտրացիան տեղի է ունենում, երբ ենթաստամոքսային գեղձը արտադրում է դրա ավելցուկը `հյուսվածքներում ինսուլինի դիմադրությունը փոխհատուցելու համար: Այս վերլուծության արդյունքը ցույց է տալիս, որ հիվանդը ունի 2-րդ տիպի շաքարախտի և (կամ) սրտանոթային հիվանդությունների էական ռիսկ:
Ինսուլինի դիմադրությունը որոշելու առավել ճշգրիտ մեթոդը կոչվում է հիպերինսուլինեմիկ ինսուլինի խցան: Այն ներառում է ինսուլինի և գլյուկոզի շարունակական ներերակային կառավարում 4-6 ժամվա ընթացքում: Սա աշխատասեր մեթոդ է, ուստի այն գործնականում հազվադեպ է օգտագործվում: Դրանք սահմանափակվում են արյան ստուգմամբ `պլազմային ինսուլինի մակարդակի համար:
Ուսումնասիրությունները ցույց են տվել, որ հայտնաբերվում է ինսուլինի դիմադրություն.
- Առանց նյութափոխանակության խանգարումների բոլոր մարդկանց 10%,
- հիպերտոնիկ հիվանդների 58% -ում (արյան ճնշումը 160/95 մմ Hg- ից բարձր),
- հիպերուրիցեմիա ունեցող մարդկանց 63% -ում (շիճուկային ուրիկ թթուն տղամարդկանցից ավելի քան 416 մկմոլ / լ է, իսկ կանանց մոտ 387 մկմոլ / լ-ից բարձր),
- արյան բարձր ճարպեր ունեցող մարդկանց 84% -ում (տրիգլիցերիդներ `2.85 մմոլ / լ-ից բարձր),
- «Լավ» խոլեստերին ցածր մակարդակի ունեցող մարդկանց 88% (տղամարդկանց մոտ 0.9 մմոլ / Լ-ից ցածր, իսկ կանանց մոտ `1.0 մմոլ / Լ-ից ցածր),
- 2-րդ տիպի շաքարախտ ունեցող հիվանդների 84% -ում,
- Գլյուկոզի հանդուրժողականություն ունեցող մարդկանց 66% -ը:
Խոլեստերինի համար արյան ստուգում անցկացնելիս մի՛ ստուգեք ընդհանուր խոլեստերինը, այլ առանձին `« լավ »և« վատ »:
Ինչպես է ինսուլինը կարգավորում նյութափոխանակությունը
Սովորաբար, ինսուլինի մոլեկուլը կապվում է իր ընկալիչի վրա մկանների, ճարպերի կամ լյարդի հյուսվածքների բջիջների մակերեսին: Դրանից հետո ինսուլինի ընկալիչի ավտոֆոսֆորիլացումը տիրոսին կինազայի մասնակցությամբ և դրա հետագա կապը ինսուլինի ընկալիչի 1 կամ 2 ենթակետի հետ (IRS-1 և 2):
IRS մոլեկուլներն իր հերթին ակտիվացնում են ֆոսֆատիդիլինոզիտոլ-3-կինազը, ինչը խթանում է GLUT-4- ի տեղափոխումը: Այն մեմբրանի միջոցով գլյուկոզի կրիչ է բջիջի մեջ: Այս մեխանիզմը ապահովում է ինսուլինի նյութափոխանակության (գլյուկոզի տեղափոխում, գլիկոգենի սինթեզ) և միտոգեն (ԴՆԹ սինթեզ) ազդեցությունների ակտիվացումը:
- Մկանային բջիջների, լյարդի և ճարպային հյուսվածքի միջոցով գլյուկոզայի ընդունում,
- Գլիկոգենի սինթեզը լյարդում (պահեստում «արագ» գլյուկոզի պահեստում),
- Ամինաթթուների գրավում բջիջների միջոցով,
- ԴՆԹ-ի սինթեզ
- Սպիտակուցների սինթեզ
- Attyարպաթթուների սինթեզ
- Իոնային տրանսպորտ:
- Լիպոլիզ (ճարպային հյուսվածքի քայքայումը ճարպաթթուների արյան մեջ մտնելու միջոցով),
- Գլյուկոնոգենեզ (լյարդի և գլյուկոզի գլյուկոզի արյան մեջ գլիկոգենի վերափոխում),
- Ապոպտոզ (բջիջների ինքնաոչնչացում):
Նկատի ունեցեք, որ ինսուլինը արգելափակում է ճարպային հյուսվածքի խզումը: Ահա թե ինչու, եթե արյան մեջ ինսուլինի մակարդակը բարձրացվի (հիպերինսուլիզմը ինսուլինի դիմադրությամբ տարածված երևույթ է), ապա քաշը կորցնելը շատ դժվար է, գրեթե անհնար է:
Ինսուլինի դիմադրության գենետիկ պատճառները
Ինսուլինի դիմադրությունը բոլոր մարդկանց հսկայական տոկոսի խնդիրն է: Համարվում է, որ դա պայմանավորված է գեներով, որոնք դարձել են գերակշռող էվոլյուցիայի ընթացքում: 1962 թվականին ենթադրաբար ենթադրվում էր, որ ինսուլինի դիմադրությունը երկարատև քաղցի ժամանակ գոյատևման մեխանիզմ է: Քանի որ այն ուժեղացնում է մարմնում ճարպի կուտակումը առատ սննդի ժամանակաշրջաններում:
Գիտնականները երկար ժամանակ սովամահ էին մկներին: Նրանցից ամենաերկար մնացող անձինք նրանք էին, ովքեր հայտնաբերվել են գենետիկորեն միջնորդավորված ինսուլինի դիմադրություն: Դժբախտաբար, ժամանակակից պայմաններում ինսուլինի դիմադրության մեխանիզմը «աշխատում է» ճարպակալման, հիպերտոնիկ և տիպ 2 շաքարախտի զարգացման համար:
Ուսումնասիրությունները ցույց են տվել, որ 2-րդ տիպի շաքարախտ ունեցող հիվանդները ազդանշանի փոխանցման գենետիկ արատներ ունեն ինսուլինը իրենց ընկալիչի հետ կապելուց հետո: Սա կոչվում է հետընկալման թերություններ: Առաջին հերթին, գլյուկոզայի փոխադրող GLUT-4- ի տեղափոխումը խաթարված է:
2-րդ տիպի շաքարախտ ունեցող հիվանդների մոտ հայտնաբերվել է նաև գլյուկոզի և լիպիդների (ճարպերի) նյութափոխանակություն ապահովող այլ գեների թույլ արտահայտություն: Սրանք գլյուկոզա-6-ֆոսֆատ dehydrogenase- ի, գլյուկոկինազի, լիպոպրոտեինային lipase- ի, ճարպաթթվի սինթազի և այլոց գեներն են:
Եթե մարդը ունի գենետիկ նախասիրություն 2-րդ տիպի շաքարախտի զարգացմանը, ապա այն կարող է իրականացվել, թե ոչ պատճառ դառնալ նյութափոխանակության համախտանիշի և շաքարախտի: Դա կախված է ապրելակերպից: Ռիսկի հիմնական գործոններն են ավելորդ սնունդը, հատկապես `զտված ածխաջրերի (շաքարավազ և ալյուր) սպառումը, ինչպես նաև ցածր ֆիզիկական ակտիվությունը:
Ինչ է զգայունությունը ինսուլինի նկատմամբ մարմնի տարբեր հյուսվածքներում
Հիվանդությունների բուժման համար առավելագույն նշանակություն ունի մկանների և ճարպային հյուսվածքների, ինչպես նաև լյարդի բջիջների ինսուլինի զգայունությունը: Բայց արդյո՞ք այդ հյուսվածքների ինսուլինի դիմադրության աստիճանը նույնն է: 1999-ին փորձերը ցույց են տվել, որ ոչ:
Սովորաբար, ճարպային հյուսվածքի մեջ լիպոլիզի (ճարպի ճեղքումը) 50% -ը ճնշելու համար բավարար է ինսուլինի կոնցենտրացիան ոչ ավելի, քան 10 մկեդ / մլ: Լյարդի կողմից արյան մեջ գլյուկոզի արտազատման 50% ճնշման համար արյան մեջ արդեն պահանջվում է մոտ 30 մկգ / մլ ինսուլին: Եվ մկանային հյուսվածքի միջոցով գլյուկոզի կլանումը 50% -ով բարձրացնելու համար անհրաժեշտ է 100 մկեդ / մլ և ավելի բարձր արյան ինսուլինի կոնցենտրացիա:
Մենք հիշեցնում ենք, որ լիպոլիզը ճարպային հյուսվածքի խզում է: Ինսուլինի գործողությունը ճնշում է այն, ինչպես նաև լյարդի կողմից գլյուկոզի արտադրությունը: Եվ, ընդհակառակը, ավելանում է մկանների գլյուկոզի կլանումը ինսուլինով: Խնդրում ենք նկատի ունենալ, որ շաքարային դիաբետի 2-րդ տիպում արյան մեջ ինսուլինի պահանջվող կոնցենտրացիայի նշված արժեքները տեղափոխվում են աջ, այսինքն ՝ դեպի ինսուլինի դիմադրության բարձրացումը: Այս գործընթացը սկսվում է շաքարախտի դրսևորումից շատ առաջ:
Մարմնի հյուսվածքների զգայունությունը ինսուլինի նկատմամբ նվազում է գենետիկ նախատրամադրվածության պատճառով, և որ ամենակարևորն է ՝ անառողջ ապրելակերպի պատճառով: Ի վերջո, երկար տարիներ անց ենթաստամոքսային գեղձը դադարում է հաղթահարել սթրեսի աճը: Այնուհետև նրանք ախտորոշում են «իրական» տիպի 2 շաքարախտ: Դա մեծ օգուտ է տալիս հիվանդին, եթե հնարավոր է շուտ սկսվի նյութափոխանակության համախտանիշի բուժումը:
Ո՞րն է տարբերությունը ինսուլինի դիմադրության և նյութափոխանակության համախտանիշի միջև
Դուք պետք է տեղյակ լինեք, որ ինսուլինի դիմադրությունը տեղի է ունենում առողջության այլ խնդիրներ ունեցող մարդկանց մոտ, որոնք ներառված չեն «նյութափոխանակության սինդրոմ» հասկացության մեջ: Սա է.
- կանանց պոլիկիստիկական ձվարան,
- երիկամների քրոնիկ անբավարարություն
- վարակիչ հիվանդություններ
- գլյուկոկորտիկոիդ թերապիա:
Ինսուլինի դիմադրությունը երբեմն զարգանում է հղիության ընթացքում և անցնում ծննդաբերությունից հետո: Այն նույնպես սովորաբար բարձրանում է տարիքի հետ: Եվ դա կախված է նրանից, թե տարեցը ինչ ապրելակերպ է վարում, արդյոք դա կառաջացնի 2-րդ տիպի շաքարախտ և / կամ սրտանոթային խնդիրներ: «Շաքարախտը տարեցների մեջ» հոդվածում դուք կգտնեք շատ օգտակար տեղեկատվություն:
Ինսուլինի դիմադրությունը 2-րդ տիպի շաքարախտի պատճառն է
2-րդ տիպի շաքարային դիաբետում մեծագույն կլինիկական նշանակություն ունի մկանային բջիջների, լյարդի և ճարպային հյուսվածքների ինսուլինի դիմադրությունը: Ինսուլինի նկատմամբ զգայունության կորստի պատճառով ավելի քիչ գլյուկոզա է մտնում և «այրվում» մկանային բջիջներում: Լյարդում, նույն պատճառով, ակտիվանում է գլիկոգենի տարրալուծումը գլյուկոզի (գլիկոգենոլիզ), ինչպես նաև գլյուկոզի սինթեզը ամինաթթուներից և այլ «հումքից» (գլյուկոնեոգենեզ):
Adարպային հյուսվածքի ինսուլինի դիմադրությունը դրսևորվում է այն փաստով, որ ինսուլինի հակատիպային ազդեցությունը թուլանում է: Սկզբում դա փոխհատուցվում է ենթաստամոքսային գեղձի ինսուլինի արտադրության աճով: Հիվանդության հետագա փուլերում ավելի շատ ճարպեր են բաժանվում գլիցերինի և ազատ ճարպաթթուների մեջ: Բայց այս ընթացքում քաշը կորցնելը մեծ ուրախություն չի բերում:
Գլիցերինը և ազատ ճարպաթթուները մտնում են լյարդը, որտեղ դրանցից ձևավորվում են շատ ցածր խտության լիպոպրոտեիններ: Սրանք վնասակար մասնիկներ են, որոնք պահվում են արյան անոթների պատերին, և առաջանում է աթերոսկլերոզ: Գլյուկոզայի ավելցուկային քանակը, որը հայտնվում է գլիկոգենոլիզի և գլյուկոեոգենեզի արդյունքում, նույնպես մտնում է լյարդից արյան մեջ:
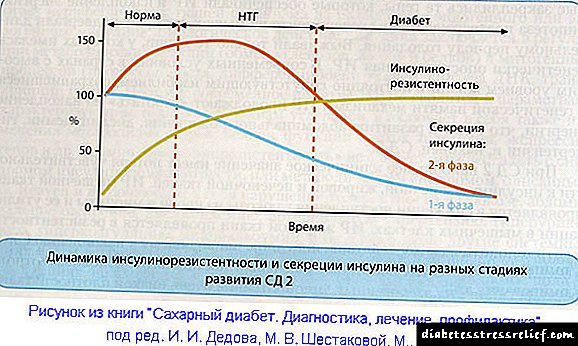
Մարդկանց մոտ նյութափոխանակության համախտանիշի ինսուլինի դիմադրությունը և ախտանիշները վաղուց են նախորդում շաքարային դիաբետի զարգացմանը: Քանի որ ինսուլինի դիմադրությունը երկար տարիներ փոխհատուցվում էր ենթաստամոքսային գեղձի բետա բջիջների կողմից ինսուլինի ավելցուկային արտադրությամբ: Նման իրավիճակում նկատվում է արյան մեջ ինսուլինի բարձր կոնցենտրացիան `հիպերինսուլինեմիա:
Արյան նորմալ արյան գլյուկոզայով հիպերինսուլինեմիան ինսուլինի դիմադրության և 2-րդ տիպի շաքարախտի զարգացման նախանշան է: Ժամանակի ընթացքում ենթաստամոքսային գեղձի բետա բջիջներն այլևս չեն հաղթահարում բեռը `ինսուլինի դիմադրությունը փոխհատուցելու համար: Նրանք արտադրում են ավելի ու ավելի քիչ ինսուլին, հիվանդը ունի բարձր արյան շաքար և շաքարախտ:
Նախևառաջ, ինսուլինի սեկրեցման 1-ին փուլը տառապում է, այսինքն ՝ ինսուլինի արագ արտազատումը արյան մեջ ՝ ի պատասխան սննդի բեռի: Եվ ինսուլինի բազալ (ֆոնային) սեկրեցումը մնում է ավելորդ: Երբ արյան շաքարի մակարդակը բարձրանում է, սա էլ ավելի է ուժեղացնում հյուսվածքների ինսուլինի դիմադրությունը և արգելակում է բետա բջիջների գործառույթը ինսուլինի սեկրեցմամբ: Շաքարախտի զարգացման այս մեխանիզմը կոչվում է «գլյուկոզի թունավորություն»:
Ինսուլինի դիմադրություն և սրտանոթային ռիսկ
Հայտնի է, որ 2-րդ տիպի շաքարախտ ունեցող հիվանդների մոտ սրտանոթային մահացությունը 3-4 անգամ ավելանում է ՝ համեմատած առանց նյութափոխանակության խանգարումների մարդկանց հետ: Այժմ ավելի ու ավելի շատ գիտնականներ և պրակտիկ գործիչներ համոզված են, որ ինսուլինի դիմադրությունը և դրա հետ միասին հիպերինսուլինեմիան լուրջ ռիսկային գործոն են սրտի կաթվածի և ինսուլտի համար: Ավելին, այս ռիսկը կախված չէ նրանից, որ հիվանդը շաքարախտ է զարգացրել, թե ոչ:
1980-ականներից ի վեր ուսումնասիրությունները ցույց են տվել, որ ինսուլինը ուղղակի աթերոգեն ազդեցություն ունի արյան անոթների պատերի վրա: Սա նշանակում է, որ աթերոսկլերոտիկ սալերը և անոթների լուսավորության նեղացումը առաջանում են ինսուլինի գործողության ներքո դրանց միջոցով հոսող արյան մեջ:
Ինսուլինը առաջացնում է հարթ մկանների բջիջների բազմացում և միգրացիա, դրանցում լիպիդների սինթեզը, ֆիբրոբլաստների տարածումը, արյան մակարդման համակարգի ակտիվացումը և ֆիբրինոլիզի գործունեության նվազումը: Այսպիսով, հիպերինսուլինեմիան (ինսուլինի դիմադրության պատճառով արյան մեջ ինսուլինի բարձր կոնցենտրացիան) հանդիսանում է աթերոսկլերոզի զարգացման կարևոր պատճառ: Դա տեղի է ունենում հիվանդի մոտ 2-րդ տիպի շաքարախտի հայտնվելուց շատ առաջ:
Ուսումնասիրությունները ցույց են տալիս, որ հստակ ուղիղ կապ կա ինսուլինի դիմադրության աստիճանի և սրտանոթային հիվանդությունների ռիսկի գործոնների միջև: Ինսուլինի դիմադրությունը հանգեցնում է նրան, որ.
- որովայնի ճարպակալման բարձրացում,
- արյան խոլեստերինի պրոֆիլը վատթարանում է, և արյան անոթների պատերին հայտնվում են «վատ» խոլեստերինի տախտակներ:
- Անոթներում արյան խցանումների հավանականությունը մեծանում է,
- կարոտիդային զարկերակի պատը դառնում է ավելի խիտ (նեղանում է զարկերակի լուսավորությունը):
Այս կայուն հարաբերությունն ապացուցված է ինչպես տիպի 2 շաքարախտով հիվանդների մոտ, այնպես էլ առանց դրա անհատների:
Ինսուլինի դիմադրության բուժում
2-րդ տիպի շաքարախտի ինսուլինի դիմադրությունը բուժելու արդյունավետ միջոցը, և նույնիսկ ավելի լավը նախքան դրա զարգացումը, դիետայի օգտագործումն է, որը սահմանափակում է ածխաջրերը ձեր սննդակարգում: Ավելի ճիշտ, սա ինսուլինի դիմադրությունը բուժելու միջոց չէ, այլ միայն այն վերահսկելու համար: -Ածր ածխաջրածին դիետա `ինսուլինի դիմադրությամբ. Այն պետք է պահպանվի կյանքի համար:
Ինսուլինի դիմադրության դիետիկ բուժումից հետո 3-4 օրվա ընթացքում մարդկանց մեծամասնությունը նկատում է իրենց բարեկեցության բարելավում: 6-8 շաբաթ անց թեստերը ցույց են տալիս, որ արյան մեջ «լավ» խոլեստերինը բարձրանում է, և «վատը» ընկնում է: Եվ նաև արյան մեջ տրիգլիցերիդների մակարդակը նորմալ է ընկնում: Սա նշանակում է, որ աթերոսկլերոզի ռիսկը մի քանի անգամ նվազել է:
Ներկայումս ինսուլինի դիմադրության իրական բուժում չկա: Դրա վրա աշխատում են գենետիկայի և կենսաբանության բնագավառի մասնագետները: Դուք կարող եք լավ վերահսկել ինսուլինի դիմադրությունը `հետևելով ցածր ածխաջրերի սննդակարգին: Առաջին հերթին, դուք պետք է դադարեցնեք զտված ածխաջրեր ուտելը, այսինքն `շաքարավազ, քաղցրավենիք և սպիտակ ալյուրի արտադրանք:
Ինսուլինի դիմադրությամբ մետֆորմինը (սիոֆոր, գլյուկոֆագ) տալիս է լավ արդյունքներ: Օգտագործեք այն բացի դիետայից, և ոչ թե դրա փոխարեն, և նախ բժշկի հետ խորհրդակցեք դեղահատեր ընդունելու վերաբերյալ: Ամեն օր մենք հետևում ենք լուրերին `ինսուլինի դիմադրության բուժման մեջ: Ժամանակակից գենետիկան և մանրէաբանությունը իրական հրաշքներ են գործում: Եվ հույս կա, որ առաջիկա տարիներին նրանք կկարողանան վերջնականապես լուծել այս խնդիրը: Եթե նախ ուզում եք իմանալ, բաժանորդագրվեք մեր տեղեկագրին, այն անվճար է:
Ինչ է ինսուլինի դիմադրությունը
Ժամկետ ինսուլինի դիմադրություն մատնանշում է մարմնի բջիջների անկարողությունը արձագանքելու հորմոնալ ինսուլինին. Խցերի անկարողությունը կապելու հորմոնը և, հետևաբար, արձագանքել դրա ազդանշանին, հանգեցնում է նրան, որ գլյուկոզան չի ներծծվում բջիջների կողմից:
Սա տանում է դեպի բարձրացնել գլյուկոզան արյուն և, միևնույն ժամանակ, մակարդակը բարձրանում է արյան ինսուլինքանի որ հորմոնը չի կարող օգտագործվել ինչպես հարկն է:

Ինչն է առաջացնում այս պայմանը:
Պատճառները `ինսուլինի չափազանց մեծ սեկրեցիա կամ գենետիկ արատ
Գլյուկոզայի նյութափոխանակություն սերտորեն կապված է ինսուլինի արտադրություն ենթաստամոքսային գեղձի բետա բջիջներից: Մեր մարմնի բջիջները ունեն բջջային մեմբրանի վրա տեղակայված ինսուլինի ընկալիչները, ինչը մեզ հնարավորություն է տալիս ակտիվացնել բջիջների միջոցով շաքարավազի տեղափոխման մեխանիզմը և հետագայում կլանումը:
Այնուամենայնիվ, որոշ դեպքերում բջիջները դառնում են ի վիճակի չարձագանքել ինսուլինին.
- Ինսուլինի չափազանց մեծ արտադրություն. երբ ենթաստամոքսային գեղձից ինսուլինի ավելորդ արտադրություն է լինում ՝ տարբեր պատճառներից ելնելով, օրինակ ՝ արյան շաքարի մշտական ավելցուկ, որը պայմանավորված է ոչ պատշաճ սնուցմամբ:
- Գենետիկ թերությունԵրբ բջիջի մակերևույթի վրա գտնվող ընկալիչները գենետիկ թերություն ունեն կամ ոչնչացվում են հակամարմիններով:
Type A կամ B տիպի ինսուլինի դիմադրություն
Չնայած ինսուլինի դիմադրությունը միշտ բերում է մեկ էֆեկտի, այսինքն. բջիջների անկարողությունը արձագանքելու ինսուլինին, կարող է գոյություն ունենալ երկու տարբեր ձևերով.
- Type A ինսուլինի դիմադրություն. ամենատարածված ՝ կապված այնպիսի հիվանդությունների հետ, ինչպիսիք են նյութափոխանակության համախտանիշը, տիպի 2 շաքարախտը և պոլիկիստական ձվարանները:
- Type B ինսուլինի դիմադրությունհիվանդության հազվագյուտ ձև, իմունային բնույթ: Առանձնահատկությունն է հակամարմինների առկայությունը ինսուլինի ընկալիչների դեմ:
Որո՞նք են սահմանաչափերը, որոնցում ինսուլինի արժեքը նորմայի սահմաններում է:
Թեստեր և գնահատման մեթոդներ ախտորոշման համար
Նորմալ մակարդակի արժեք արյան ինսուլին են 6-29 մկլ / մլ: Ինսուլինի դիմադրության ախտորոշումն իրականացվում է տարբեր փորձաքննության մեթոդների, լաբորատոր կամ կլինիկական ուսումնասիրությունների միջոցով:
Ինչ վերաբերում է լաբորատոր ուսումնասիրություններին, ինսուլինի դիմադրության առանձնահատկություններն են.
- Hyperinsulinemic-Euglycemic Testթույլ է տալիս գնահատել, թե որքան գլյուկոզա է անհրաժեշտ ինսուլինի ավելացումը փոխհատուցելու համար, առանց հիպոգլիկեմիայի:
- Ինսուլինի հանդուրժողականության թեստկլինիկական փորձարկումն իրականացվում է մասնագիտացված քննության միջոցով:
Չնայած այս մեթոդները ճշգրիտ են, դրանք շատ դժվար են օգտագործել կլինիկական նպատակներով, դրանք հիմնականում օգտագործվում են գիտական նպատակներով:
Փոխարենը ամենօրյա կլինիկական պրակտիկայում օգտագործվում են հետևյալ մեթոդները.
- Հիվանդի մոնիտորինգՀիվանդները, որոնք ունեն ճարպակալում կամ ունենան իրան շրջապատող նորմայից բարձր, հաճախ ունեն ինսուլինի դիմադրություն:
- Բերանի բեռի ստուգումիրականացվում է արյան մեջ գլյուկոզայի կոնցենտրացիայի չափումը դատարկ ստամոքսի վրա և ներսում 75 գ գլյուկոզա վերցնելուց հետո:
- Ինսուլինի կորըինսուլինի սեկրեցիայի տատանումները չափում են ինչպես դատարկ ստամոքսի վրա, այնպես էլ ուտելուց հետո: Այն սովորաբար կատարվում է բանավոր գլյուկոզի բեռի կորի հետ միասին:
- HOMA ինդեքսինսուլինի դիմադրությունը գնահատելու կարևոր պարամետր է HOMA ինդեքսը (հոմեոստազի մոդելի գնահատում):
Այն գործոնները, որոնք կարող են հանգեցնել ինսուլինի դիմադրության բարձրացման
Ինսուլինի դիմադրության պատճառները բազմազան են, բայց միշտ հանգեցնում են բջիջների անկարողության արձագանքմանը հորմոնալ ինսուլինին.
- Սնուցում և ապրելակերպ. անբավարար սնունդը, որն իր մեջ ներառում է մեծ քանակությամբ պարզ շաքարների, քաղցրավենիքի և ճարպային սննդի սպառում, միաժամանակյա նստակյաց ապրելակերպ և վարժությունների լիարժեք պակաս, պայմաններ են, որոնք նախանշում են նյութափոխանակության համախտանիշի զարգացումը, ճարպակալումը և ինսուլինի դիմադրությունը:
- ԳենետիկաՈրոշ դեպքերում ինսուլինի ընկալիչների մոտ կան գենետիկ թերություններ, որոնք, որպես արդյունք, չեն աշխատում ինչպես հարկն է: Որպես օրինակ կարելի է նշել մանկական որոշ հիվանդություններ, ինչպիսիք են Դոնոհուեի սինդրոմը և Ռաբսոն-Մենդենհալ համախտանիշը, որոնք որոշում են երեխաների մոտ ինսուլինի դիմադրությունը:
- ԻմունոլոգիաԻմունային համակարգի պաթոլոգիաները, որոնք առաջացնում են հակամարմինների ձևավորում, որոնք գործում են ինսուլինի ընկալիչների դեմ: Մինչ օրս այդ մեխանիզմները այնքան էլ հասկանալի չեն, բայց դրանք հանգեցնում են B տեսակի ինսուլինի դիմադրության:
- ՀորմոններՈրոշ էնդոկրին խանգարումներ, ինչպիսիք են Քուշինգի սինդրոմը կամ ակրոմեգալիան, որոշում են ինսուլինի դիմադրության զարգացումը, քանի որ ձևավորվում են չափազանց շատ հորմոններ, ինչպիսիք են GH (աճի հորմոն), կորտիզոլը և գլյուկոկորտիկոիդները, որոնք ինսուլինի հակամարմիններն են:
- ՈւռուցքներՈրոշ ուռուցքներ, ինչպիսիք են ֆեոխրոմոցիտոման և գլյուկագոնը, որոշում են հորմոնների մեծ ծավալի արտադրությունը, ինսուլինի անտագոնիստները:
- ԴեղորայքԿորտիկոստերոիդների կամ աճի հորմոնների օգտագործումը (GH) կարող է հանգեցնել ինսուլինի դիմադրության:
Հարկ է նաև նշել, որ որոշ հիվանդություններ կարող են պատճառ հանդիսանալ և, միևնույն ժամանակ, ինսուլինի դիմադրության հետևանք լինել, ինչպես կտեսնենք հաջորդ բաժնում:
Ինսուլինի դիմադրության հետ կապված ախտանիշներ
Ինսուլինի դիմադրության հիմնական ախտանիշն է արյան գլյուկոզի ավելացում, այսինքն հիպերգլիկեմիա և ինսուլինի արյան մակարդակի բարձրացում (հիպերինսուլինեմիա), որը կարող է կապված լինել այնպիսի ախտանիշների հետ, ինչպիսիք են հոգնածությունը, քնկոտությունը և ընդհանուր թուլությունը:
Այնուամենայնիվ, կան մի շարք այլ ախտանիշներ, որոնք գերծանրաբեռնված են հետևանքների վրա, և երբեմն այս խանգարման պատճառ են հանդիսանում, որոնք ընդգրկում են տարբեր օրգաններ և համակարգեր, մասնավորապես.
- Վերարտադրողական համակարգիցԻնսուլինի դիմադրության վիճակը հանգեցնում է հիպերանդոգենիզմի, այսինքն ՝ կանանց մոտ տղամարդկանց հորմոնների ավելացմանը: Սա կարող է հանգեցնել անպտղության, amenorrhea- ի և խանգարումների, ինչպիսիք են պոլիկիստիկական ձվարանների համախտանիշը: Եթե հղիության ընթացքում ինսուլինի դիմադրությունը տեղի է ունենում, ապա դա կարող է առաջացնել անհաջողություն, հատկապես հղիության առաջին ամիսներին: Menopause- ը, որը նյութափոխանակության համախտանիշի զարգացման ռիսկային գործոն է, կարող է նաև հանգեցնել ինսուլինի դիմադրության, քանի որ էստրոգենի պակասի պատճառով նյութափոխանակության փոփոխություն կա:
- Fարպաթթու նյութափոխանակությունինսուլինի դիմադրությունը առաջացնում է ճարպաթթուների նյութափոխանակության փոփոխություններ: Մասնավորապես, մարմնում անվճար ճարպաթթուների քանակը մեծանում է, ինչը գալիս է արյան մեջ գլյուկոզի ավելցուկից: Սա որոշում է տարբեր էֆեկտներ յուղային հյուսվածքի մակարդակում. Ճարպաթթուների կուտակումները բերում են որովայնի խոռոչի քաշի ավելացման և ճարպաթափման, լյարդի ճարպակալման, իսկ զարկերակների մակարդակում մեծացնում է աթերոսկլերոզի զարգացման ռիսկը:
- Սրտանոթային համակարգԻնսուլինի դիմադրությունը կարող է առաջացնել սրտանոթային խնդիրներ, ինչպիսիք են արյան ճնշումը, հիպերինսուլինեմիայի պատճառով նատրիումի պահպանման բարձրացման պատճառով, ճարպաթիթեղների առաջացում զարկերակներում, որոնք նվազեցնում են սրտի արյան հոսքը:
- Մաշկի վնասվածքներԻնսուլինի դիմադրության բնութագրիչներից մեկը մաշկային ախտահարումների զարգացումն է, որը կոչվում է acanthosis, որն առաջացնում է մաշկի գունաթափում, որը դառնում է ավելի մուգ և խիտ: Այնուամենայնիվ, ինսուլինի դիմադրության հետ շփման մեխանիզմը դեռ անհայտ է:
- 2-րդ տիպի շաքարախտԻնսուլինի դիմադրության ամենատարածված հետևանքը: Այն իրեն դրսևորում է որպես շաքարախտի դասական ախտանիշներ, ինչպիսիք են ուժեղ ծարավը, հաճախակի միզումը, հոգնածությունը, խառնաշփոթը:
- Այլ հետևանքներԻնսուլինի դիմադրության մյուս հետևանքներից ՝ պզուկների հայտնվելը, որոնք սերտորեն կապված են պոլիկիստական ձվարանների համախտանիշի և հիպերանդոգենիզմի, մազաթափության հետ, կապված է նաև ուռոգենների արտադրության աճի հետ:
Բաղադրիչները:
|
| Օգտագործել: |
Խառնել այս խոտաբույսերը, թողնել տասը րոպե և խմել օրական երեք անգամ:
Ինսուլինի դիմադրության դեղերի թերապիա
Թմրամիջոցների թերապիան նպատակ ունի նվազեցնել արյան շաքարը և, հետևաբար, վերացնել հիպերինսուլինեմիան:
Ձեր կողմից օգտագործվող դեղերը բանավոր հիպոգլիկեմիա են, որոնց մասին կարող եք նշել.
- Բիգուանիդս. Metformin- ը պատկանում է այս կատեգորիայի և հատկապես հարմար է ճարպակալումից ինսուլինի դիմադրության դեպքում, քանի որ դա նաև նվազեցնում է սովի զգացումը:
- Գլլինդներդեղեր, որոնք օգտագործվում են ուտելուց հետո արյան շաքարը իջեցնելու համար, որոնց թվում մենք առանձնացնելու ենք ռեպագլինիդը:
- Sulfonylurea. մեծացնում է բջիջների զգայունությունը ինսուլինի նկատմամբ, բայց դրանք միշտ չէ, որ կարող են օգտագործվել, քանի որ դրանք կարող են առաջացնել պլազմային սպիտակուցների մակարդակի փոփոխություններ: Այս կատեգորիայում պատկանում են գլիցիդոն, գլիպիզիդ և գլիբենկլամիդ:
Փորձեցինք ստեղծել ինսուլինի դիմադրության ընդհանուր պատկեր: Այս պաթոլոգիան ծանր դեպքերում շատ վտանգավոր է, ուստի կանխարգելումը կարևոր է: