Ինչ է զարգանում ենթաստամոքսային գեղձի հիպոֆունկցիայի և հիպերֆունկցիայի հետ
Ենթաստամոքսային գեղձի հիպոֆունկցիան և հիպերֆունկցիան շատ լուրջ հիվանդություններ են, որոնք, համապատասխան բուժման բացակայության դեպքում, նույնիսկ կարող են հանգեցնել մահվան: Նման հիվանդության առաջացումը կապված է նյարդային համակարգի դիսֆունկցիայի և հիպոգլիկեմիայի հետ (մարմնում գլյուկոզի նվազագույն մակարդակի նվազում): Այս հիվանդության դեմ պայքարելու համար անհրաժեշտ է գլյուկոզա ներերակային կառավարել, որը ի վիճակի է նորմալացնել հիվանդի վիճակը և արգելափակել հիվանդության ախտանիշները:

Հիպոֆունկցիան կարող է հանգեցնել շաքարախտի զարգացմանը: Այս դեպքում հիվանդը պետք է ներարկում է ինսուլին ՝ մարմնի բնականոն գործունեությունը պահպանելու համար: Ենթաստամոքսային գեղձի հիպո-և հիպերֆունկցիայի ժամանակին բուժումը կօգնի հաղթահարել հիվանդությունը և մեծացնել ավելի արագ վերականգնման հնարավորությունները:
Հիպոֆունկցիայի պատճառները
Ենթաստամոքսային գեղձի էնդոկրին մասը կարող է ստեղծել հատուկ բջջային խումբ, որը սովորաբար կոչվում է Լանգերհանի կղզիներ: Էնդոկրին հորմոնի արտադրող բջիջների կուտակումը տեղայնացված է գեղձի պոչում: Այս խմբի բջիջների շնորհիվ ենթաստամոքսային գեղձը կարող է արտադրել երեք տեսակի հորմոն.
- գլյուկագոն - բարձրացնում է արյան մեջ գլյուկոզայի մակարդակը,
- ինսուլին - կարգավորում է գլյուկոզի մակարդակը,
- lipocaine - կարգավորում է ճարպի նյութափոխանակությունը լյարդում:
Langerhans- ի կղզիների պարտությունը կարող է հանգեցնել ենթաստամոքսային գեղձի հիպոֆունկցիայի: Այս վնասվածքի բնույթը կարող է տարբեր լինել:
Հիպոֆունկցիայի ախտանիշները
Մի մոռացեք, որ այս հիվանդության ախտանիշները բացառապես բնույթ են կրում և կարող են տարբեր լինել ՝ կախված հիվանդի վիճակից: Ենթաստամոքսային գեղձի ֆունկցիայի իջեցումը դրսևորվում է հետևյալ հիմնական ախտանիշներով.
- մշտական ծարավ, ջրազրկում,
- չորություն և տհաճություն բերանում,
- հաճախ միզելը (պոլիուրիա)
- արագ և կտրուկ քաշի կորուստ,
- սրտխառնոցի զգացում, փսխում,
- որովայնում տեղայնացված ցավը
- հոգնածություն և թուլություն,
- խառնաշփոթ
Նման ախտանիշները կարող են հանգեցնել դիաբետիկ կոմայի: Եթե նկատում եք վերը նշված ախտանիշների առկայությունը և ընդհանուր վիճակի վատթարացումը, ապա անմիջապես դիմեք մասնագետի օգնությանը:
Արժե ուշադրություն դարձնել այն փաստին, որ արյան մեջ գլյուկոզի բարձր մակարդակը կարող է հանգեցնել որոշ հյուսվածքների և արյան անոթների ոչնչացման: Երբեմն այդ գործընթացները կարող են հանգեցնել գանգրենայի, կուրության, սրտանոթային համակարգի խանգարումների և ինսուլտների: Հիվանդության նման դրսևորումները կանխելու համար հարկավոր է վերահսկել ձեր բարեկեցությունը և հաճախ գնալ բժշկական հետազոտությունների:

Ենթաստամոքսային գեղձի հիպերֆունկցիայի պատճառները
Գեղձի հիպերֆունկցիայի արմատային պատճառի որոշումը շատ կարևոր է հետագա բուժման համար: Հիպերֆունկցիան կարող է առաջանալ արյան գլյուկոզի նվազման պատճառով: Ի պատասխան այս երևույթի ՝ մարմինը սկսում է կտրուկ ավելացնել ինսուլինի արտադրությունը, որն ի վերջո ի վիճակի չէ չեզոքացնել:
Ենթաստամոքսային գեղձի հիպերֆունկցիան բաշխվում է ըստ սեռի, քանի որ այս հիվանդությունը կանանց մոտ շատ ավելի տարածված է, քան տղամարդկանց մոտ:Այս երևույթի պատճառը էնդոկրին համակարգի տարբերակումն է, ինչպես նաև կնոջ մարմնի առանձնահատուկ առանձնահատկությունները (հիվանդությունը կարող է զարգանալ ավելի կարճ ժամանակահատվածային ընդմիջումով, բայց մեծ մասշտաբով):
Հիպոգլիկեմիան հայտնի է ենթաստամոքսային գեղձի հիպերֆունկցիայի հետևանքով:

Հիվանդության առաջին ախտանիշները հետևելու համար պետք է հատկապես զգույշ լինել.
- դիետա
- մարմնի ընդհանուր վիճակը,
- արյան գլյուկոզի մակարդակ:
Ինչպե՞ս է դրսևորվում ենթաստամոքսային գեղձի հիպերֆունկցիան:
Հիպերֆունկցիայի ախտանիշները
Այս հիվանդության ախտանիշները արտահայտված չեն: Դրա շնորհիվ է, որ հիվանդների համար դժվար է նկատել կյանքի ամենօրյա ռիթմի որևէ փոփոխություն, և ավելին `բժշկի հետ խորհրդակցել: Գլյուկոզի բարձրացման նախնական նշանները ավելի շատ նման են նորմալ հոգնածության և նյարդային փորձի: Ենթաստամոքսային գեղձի հիպերֆունկցիայի հետ մեկտեղ զարգանում է հետևյալը.
- ընդհանուր հոգնածություն և մարմնի թուլություն,
- անխոհեմ հոգնածություն,
- քնկոտություն, ուժի կորուստ,
- ապատիայի վիճակ
- ոտքի և բազուկի ցավեր
- տառապանք

Որքան շուտ ճիշտ պատասխանեք ենթաստամոքսային գեղձի հիպերֆունկցիայի ախտանիշներին, այնքան ավելի արագ, արդյունավետ և արդյունավետ կլինի բուժումը: Ենթաստամոքսային գեղձի հիպերֆունկցիայի համար ժամանակին բուժման բացակայությունը հանգեցնում է անուղղելի հետևանքների ՝ մինչև մարմնի կենսական գործառույթները դադարելը:
Այս հիվանդության սիմպտոմատոլոգիան ժամանակի ընթացքում ավելի ցայտուն է դառնում, հիվանդը սկսում է մեծ անհանգստություն զգալ, ինչի արդյունքում նրա սովորական ապրելակերպը խաթարվում է:
Հուշում. Գնահատեք և պաշտպանեք ձեր առողջությունը, համոզվեք, որ այցելեք մասնագետներ `նախատեսված քննությունների համար, ներառյալ լրացուցիչ թեստերի ցանկ: Սա էապես կբարձրացնի արագ վերականգնման հավանականությունը:
Ենթաստամոքսային գեղձի հիպերֆունկցիայի հետ կապված հիվանդությունները կարող են շատ լուրջ լինել:
Հիվանդության ախտորոշում
Հիվանդության ախտորոշումը եզրակացվում է մի քանի փուլով, ինչը նրանցից յուրաքանչյուրին հնարավորություն է տալիս բժիշկ ստանալ լայնածավալ տեղեկատվություն տվյալ օրգանի և մարմնի, որպես ամբողջության վիճակի մասին: Հիվանդության ախտորոշումը հետևյալն է.
- գլյուկոզի մակարդակի որոշում,
- ինսուլինի մակարդակի որոշում,
- որոշելով պրինսուլինի մակարդակը,
- ֆունկցիոնալ թեստ, որը կատարվում է ամենօրյա ծոմապահությունից հետո,
- հիվանդի մարմնի հատուկ տարածքների հաշվարկված տոմոգրաֆիա:
Ինչպես բուժել ենթաստամոքսային գեղձի հիպերֆունկցիան:

Հիվանդության սուր հարձակումները, որպես կանոն, չեզոքացվում են գլյուկոզի ներերակային ներմուծման պատճառով: Հիվանդը իրավունք ունի հրաժարվել այս մեթոդից և կտրուկ վատթարանում ժամանակ սկսել գլյուկոզայի ցանկացած աղբյուր: Ենթաստամոքսային գեղձի հիպերֆունկցիան կարող է ուղեկցվել այս օրգանում ուռուցքների տեսքով: Նման իրավիճակում հիվանդության բուժումը բաղկացած է վիրաբուժական միջամտությունից և նորագոյացության հեռացումից:
Երբեմն հիվանդի անհատական բնութագրերի շնորհիվ նման վիրահատությունները խստորեն հակացուցված են: Այնուհետև հիվանդը պետք է հետևի հատուկ սննդակարգին, վերցնի հատուկ դեղամիջոցներ և հստակ հետևի բժշկական դեղատոմսերին:
Բայց մի մոռացեք, որ նման պահպանողական բուժումը համարվում է ավելի քիչ արդյունավետ ՝ ի տարբերություն ուռուցքի ժամանակին հեռացման:
Եզրափակելով
Դեռ կարծում եք, որ այս հիվանդությունը բուժելը շատ դժվար է: Եթե նման մտքերը այցելում են ձեր գլուխը, ապա ենթաստամոքսային գեղձի հիվանդությունների դեմ պայքարում հաղթանակը դեռ ակնհայտորեն ձեր կողմում չէ: Թե՞ արդեն մտածում եք վիրահատության մասին: Սա զարմանալի չէ, քանի որ ենթաստամոքսային գեղձը շատ կարևոր օրգան է, որի պատշաճ գործունեությունը համարվում է բարեկեցության և առհասարակ առողջության բանալին: Հոգ տանել ձեր մասին և առողջ եղեք:
Ուշադրություն դարձրեք, որ այս հոդվածը միայն տեղեկատվական նպատակներով է:Մի ինքնաբավարարեք, քանի որ այս մոտեցումը շատ վտանգավոր է, հատկապես, երբ խոսքը վերաբերում է ենթաստամոքսային գեղձի հիվանդություններին:
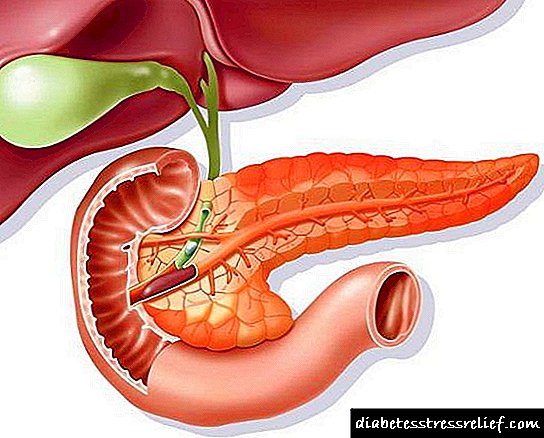
Ենթաստամոքսային գեղձի կառուցվածքը
Ենթաստամոքսային գեղձը վճռորոշ դեր է խաղում մարմնի գործունեության մեջ: Այն կշռում է ոչ ավելի, քան 70 գրամ, իսկ դրա չափը տատանվում է 16-ից 22 սմ-ով: Այս երկարացված օրգանը, որը «թաքնվում է» ստամոքսի հետևում, բաղկացած է մարմնից, գլխից և պոչից:
Գեղձի եռանկյունաձև մարմինը ունի առաջի, հետիոտնային, ստորին մակերեսներ: Կոնաձև պոչը հասնում է փայծաղին: Գլուխը տեղակայված է տասներկումատնյա ծխատարի եզրին:
Օրգանի ներսում գտնվում են Լանգերհանի կղզիները: Նրանց բջիջները հյուսված են արյան մազանոթներով, ինքնավարորեն հագեցած նյարդային մանրաթելերով: Կղզիները պարունակում են.
Ինսուլինի ձևավորումը տեղի է ունենում բետա բջիջներում:
Հիպերսեկտրային գործունեության ախտորոշիչ մեթոդներ
Բարձրացված սեկրեցիայի առկայությունը հայտնաբերելու համար օգտագործվում են պաթոլոգիայի ախտորոշման տարբեր մեթոդներ: Առաջին հերթին, իրականացվում է հիվանդների բողոքների և բժշկական պատմության վերլուծություն:
Առաջնային տեղեկատվությունը ստանալուց հետո, ներկա բժիշկը նշանակում է ախտորոշման մասնագիտացված միջոցառումներ: Քննության համար օգտագործվում են ինչպես լաբորատոր, այնպես էլ գործիքային հետազոտության մեթոդները:
Որպես լաբորատոր մեթոդներ օգտագործվում են.
- դատարկ ստամոքսի վրա մարմնում գլյուկոզի քանակության որոշումը.
- արյան պլազմայում ինսուլինի քանակի որոշումը, այդ նպատակով օգտագործվում է առավել տեղեկատվական մեթոդներից մեկը `ռադիոիմունաբանական,
- արյան ստուգում `շաքարով ծանրաբեռնվածությամբ,
- արյան մեջ proinsulin- ի և C- պեպտիդի որոշումը,
- ծոմապահությամբ ֆունկցիոնալ թեստեր անցկացնել:
Որպես ենթաստամոքսային գեղձի բջիջների ակտիվության աճի ախտորոշման գործիքային մեթոդներ, օգտագործվում են հետևյալները.
- Հաշվարկված տոմոգրաֆիա:
- Անգիոգրաֆիա:
- Իմունորակտիվ ինսուլինը հայտնաբերելու համար պորտալի երակային կաթետերիացում:
Բոլոր պահանջվող ուսումնասիրություններն իրականացնելուց և ախտորոշումը հաստատելուց հետո, ներկա բժիշկը նշանակում է բուժման կուրս, որը միտված է ենթաստամոքսային գեղձի նորմալացմանը:
Սուր ժամանակահատվածում գեղձի հիպերֆունկցիայի վիճակի թերապիան բաղկացած է մարմնում ներերակային գլյուկոզայի լուծույթի ներդրման մեջ:
Գեղձի հյուսվածքներում ինսուլինոմաների հայտնաբերման համար նախատեսված բուժումը ներառում է վիրաբուժական միջամտություն: Վիրահատությունը հեռացնում է ուռուցքը: Ուռուցքային ֆոկուսի չարորակ բնույթը հայտնաբերելու դեպքում այն հանվում է գեղձի հյուսվածքի մի մասով:
Եթե վիրահատությունն անհնար է իրականացնել օբյեկտիվ պատճառներով, ապա հիվանդին նշանակվում է թերապիայի բժշկական կուրս, որը բաղկացած է դեղամիջոցներից, որոնք ճնշում են հորմոնի ինսուլինի սինթեզը:
Հիվանդների հիվանդություն հայտնաբերելիս առանձնահատուկ նշանակություն ունի հատուկ սննդակարգին: Նման դիետան ներառում է ածխաջրածիններով հարուստ սննդի սպառում:
Դիետիկ սննդի հետ համապատասխանությունը ներառում է ճարպային և կծու մթերքների օգտագործումը մերժելը, բացի այդ, հիվանդը պետք է հրաժարվի դիետայում ալյուրի արտադրանք օգտագործելուց:

Ենթաստամոքսային գեղձի հյուսվածքների գաղտնի գործունեության բարձրացման դեպքում պետք է վերահսկվի արյան շաքարը և ինսուլինի մակարդակը, իսկ ածխաջրերի քանակի նվազման դեպքում անհրաժեշտ է բարձրացնել դրանց պարունակությունը ՝ սպառելով այս բաղադրիչի մեծ քանակություն պարունակող մթերքներ:
Նման սննդի սպառումը կարող է բարձրացնել արյան շաքարը և իջեցնել ինսուլինի մակարդակը:
Ենթաստամոքսային գեղձի գործառույթները նկարագրված են այս հոդվածում ներկայացված տեսանյութում:
Ենթաստամոքսային գեղձը կարևոր դեր է խաղում աղեստամոքսային տրակտի աշխատանքի մեջ: Այն ունի յուրահատուկ ձև ՝ գլխի, մարմնի և պոչի հետ: Այս օրգանն ունի 2 գաղտնի գործառույթ ՝ ներքին և արտաքին:
Ենթաստամոքսային գեղձի հիպերֆունկցիան կարող է զարգանալ ցանկացած տարիքում: Այս հիվանդությունը սերտորեն կապված է ինսուլինի արտադրության հետ: Հիվանդությունը հազվադեպ է, բայց կարող է հանգեցնել վնասակար, անդառնալի գործընթացների մարմնում:
Ենթաստամոքսային գեղձի հիպոֆունկցիան և հիպերֆունկցիան սերտորեն կապված են օրգանիզմի հյուսվածքներում պաթոլոգիաների առաջացման և առաջընթացի հետ:
Ամենից հաճախ հիպոֆունկցիան զարգանում է, բայց որոշ իրավիճակներում օրգանական բջիջների ակտիվությունը մեծանում է: Այս իրավիճակը հանգեցնում է նրան, որ հիվանդը հայտնաբերեց ենթաստամոքսային գեղձի հիպերֆունկցիան: Նման խախտումը տեղի է ունենում շատ հազվադեպ, և, որպես կանոն, ուղեկցում է մարմնում լուրջ հիվանդությունների առաջընթացը:
Հիմնականում օրգանների հիպերֆունկցիան դրսևորվում է արյան մեջ ինսուլինի բարձր պարունակությամբ:
Այն ենթակա պատճառները, որոնք ենթադրում են ենթաստամոքսային գեղձի գեղձի բջիջների ակտիվության աճ, միշտ չէ, որ կապված են օրգանիզմի գործունեության խանգարումների հետ:
Գեղձի հյուսվածքի գործունեության բարձրացումը կարող է պայմանավորված լինել շաքարային դիաբետի սխալ կամ ոչ ադեկվատ բուժմամբ, երբ ավելի շատ ինսուլին է ներարկվում մարմնի ներքին միջավայրում, քան պահանջում է ուղղման կարգը:
Այս իրավիճակը տեղի է ունենում այն ժամանակ, երբ դեղերի դեղաչափի հաշվարկը ճիշտ չէ կամ դատարկ ստամոքսի վրա դեղերի կիրառումը կատարելուց հետո:
Բացի այդ, գաղտնի գործունեության բարձրացման պատճառը կարող է լինել ինսուլոմայի զարգացումը:
Ինսուլոման ուռուցքային ձևավորում է, որը զարգանում է Լանգերհանի կղզուց: Ենթաստամոքսային գեղձի հյուսվածքում նման ուռուցքը հանգեցնում է ինսուլինի արտադրության մեծացման: Նման ուռուցքը բարորակ է և չի ձևավորվում մետաստազներ, բայց արդյունքում ստացվող ենթաստամոքսային գեղձի հիպերֆունկցիան հանգեցնում է մարմնում ծանր բարդությունների զարգացմանը, որոնք կարող են նշանակալի վնաս հասցնել մարմնին ՝ համապատասխան թերապիայի բացակայության դեպքում:
Ուղեղում որոշակի տեսակի ուռուցքների ձևավորումը հանգեցնում է նաև բջիջների գաղտնի գործունեության աճին:
Նշեք ձեր շաքարավազը կամ առաջարկեք սեռը առաջարկությունների համար: Որոնում: Չի գտնվել. Showուցադրել. Որոնում: Չի գտնվել. Showուցադրել. Փնտրում

Ի՞նչ ախտանիշներ են հայտնվում սեկրեցների ակտիվության աճով, և ինչն է զարգանում ենթաստամոքսային գեղձի հիպոֆունկցիայի հետ:
Ենթաստամոքսային գեղձի բջիջների ակտիվության աճով բնորոշ ախտանիշների հայտնվելը կապված է հիվանդի մարմնում հիպոգլիկեմիայի առաջացման և առաջընթացի հետ:
Հիպոգլիկեմիան օրգանիզմի հյուսվածքում սեկրեցների գերակտիվության հիմնական դրսևորումն է:
Խախտման սրման պահին այս պաթոլոգիական վիճակի համար բնութագրվող ախտանշանները հետևյալ նշաններն են.
- Առավոտյան հիվանդի համար նավարկելը դժվար է, շատ հաճախ այդպիսի պահերին նա կրկնում է նույն շարժումները և բառերը, ինչպես նաև կարող է պատահականորեն պատասխանել առաջադրված հարցերին:
- Հոգեբուժական ագիտացիան դրսևորվում է, հիվանդը հաճախ իր համար տեղ չի գտնում, սա հաճախ ուրիշներին հանգեցնում է այն գաղափարի, որ մարդը հարբած է:
- Հիվանդը կարող է ունենալ seizures, որոնք արտաքին տեսքով նման են էպիլեպտիկ, բայց տևում են շատ ավելի երկար:
- Մարդը քրտնարտադրության աճ է ունենում, արյան ճնշման կտրուկ ցատկում կա, և սրտի կծկումների ռիթմը կարող է խանգարվել:
- Հիպոգլիկեմիայի առաջընթացը հանգեցնում է թույլ գիտակցության, մինչև մարդը ընկնի հիպոգլիկեմիկ կոմայի մեջ:
Մարդու մոտ սրման ժամանակահատվածների միջև հայտնաբերվում է քրոնիկ հիպոգլիկեմիայի ախտանիշներ.
- դեմքի և glossopharyngeal նյարդի կորիզների վնասը, և արդյունքում վնասը առաջացնում է դեմքի մկանների կաթված:
- ջիլային ռեֆլեքսների խանգարումներ և պաթերֆլեքսների առաջացում,
- հիշողության և մտավոր գործունեության անկում կա:
Սեկրեցային գործունեության նվազման ախտանիշները կախված են հիվանդի մարմնի անհատական հատկություններից:
Նման խախտման հիմնական նշաններն են.
- Ջրազրկում:
- Չորության զգացողություն բերանի խոռոչում:
- Միզասեռացման ավելացում:
- Քաշի արագ կորուստ:
- Սրտխառնոց զգացմունքների տեսքը և փսխման հորդորը:
- Որովայնի մեջ տեղայնացված ցավի տեսքը:
- Խառնաշփոթի տեսքը:
- Արագ հոգնածության տեսքը և ընդհանուր խզումը:
Այս ախտանիշները կարող են լինել դիաբետիկ կոմայի մեջ հիվանդի սկզբնավորման և առաջընթացի ազդակ:
Սեկրետորային գործունեության խանգարումները տեղի են ունենում ենթաստամոքսային գեղձի հյուսվածքներում առավել հաճախ պանկրեատիտի հետևանքով:
Ներգեղային գործունեության խախտումներն ամենից հաճախ ուղեկցվում են գեղձի հյուսվածքի էկզոկրինային գործունեության խախտումներով, ինչը ուղեկցվում է մարսողական համակարգի գործունեության գործում խախտումներով:
Ենթաստամոքսային գեղձը հսկայական դեր է խաղում մարդու մարմնի կյանքում: Այն կատարում է երկու հիմնական գործառույթ: Նախ ՝ ենթաստամոքսային գեղձը արտադրում է գլյուկագոն և ինսուլինի հորմոններ, որոնք նորմալացնում են արյան մեջ գլյուկոզի մակարդակը, և երկրորդ ՝ դրա շնորհիվ ՝ մեր մարմնում սպիտակուցի, ածխաջրերի և ճարպերի նյութափոխանակության վրա ազդող ֆերմենտների ձևավորումը:
Եթե այս մարմնի աշխատանքի ընթացքում որևէ խնդիր է առաջացել, խափանում է բնականոն սննդամթերքի վերամշակման գործառույթը, որն էլ իր հերթին հանգեցնում է բորբոքային կամ ուռուցքային բնույթի մեծ թվով հիվանդությունների զարգացմանը:
Այն դեպքում, երբ այս օրգանի ֆերմենտային բաղադրիչը սկսում է արտադրվել ավելացված քանակությամբ, ախտորոշվում է ենթաստամոքսային գեղձի հիպերֆունկցիան: Այս պաթոլոգիան շատ հազվադեպ է մարդկանց մոտ և կապված է մարմնում ածխաջրածին նյութափոխանակության խախտման հետ:
Ամենից հաճախ, ենթաստամոքսային գեղձի սեկրեցիայի արտադրության աճը ցույց է տալիս, որ մարդը սկսել է չարորակ ուռուցքային գործընթաց: Ահա թե ինչու օրգանիզմի գործունեության նման պաթոլոգիական փոփոխությունների դեպքում վաղ ախտորոշումը շատ կարևոր է:
Ինչպես արդեն նշվեց, այս սխրանքը ախտորոշվում է մեկուսացված դեպքերում, բայց ոչ ոք ապահով չէ իր արտաքին տեսքից: Ահա թե ինչու դուք պետք է տեղյակ լինեք պաթոլոգիայի զարգացումը նշող հիմնական դրսևորումներից, որոնք կօգնեն չհեռանալ առաջին տագնապալի նշաններից և ժամանակին խորհրդակցել մասնագետի հետ:
Գաստրոէնտերոլոգները, ի պատասխան մարդկանց հարցերին, թե ինչպես է դրսևորվում ենթաստամոքսային գեղձի հիպերֆունկցիան, սովորաբար նշում են, որ ենթաստամոքսային գեղձի հիպերսերվացումը բնութագրող հենց առաջին դրսևորումները ոչ բնորոշ են:
Օրգանի աշխատանքի մեջ աննորմալությունների մասին շատ դժվար է կասկածել, քանի որ դրանք մարմնում ընդհանուր աննորմալության նշաններ են `հոգնածություն, թուլություն, թուլություն, անընդհատ քնկոտություն և անտարբերություն: Նշվում է նաև գիտակցության և ցնցումների էպիզոդիկ կորուստ:
- Առավոտյան կողմնորոշման կորուստ, որն արտահայտվում է ուրիշների հետ շփվելու դժվարությունների առաջացման դեպքում, ինչը վկայում են կարծրատիպային արտահայտությունների և շարժումների մասին:
- Ներկայացրե՛ք գրեթե անընդհատ հոգեբանական լարվածություն ՝ հիշեցնելով չափավոր ծանրության թունավորումների մի վիճակ:
- Էպիլեպտիկ առգրավման նման ցնցող առգրավումների հայտնվելը, որի բնորոշ տարբերությունն այն է, որ դրանք ժամանակի ընթացքում ավելի երկար են:
Այն դեպքում, երբ ենթաստամոքսային գեղձի հիպերֆունկցիան, որը կապված է կլինիկական պրակտիկայում շատ վտանգավոր ինսուլինոմայի հիվանդության հետ, չարորակ է, մարդը ունի ուռուցքաբանության նշաններ `սուր ցավ որովայնի խոռոչի, ճարպակալման և աթոռակի խանգարումների հետ:
- դատարկ ստամոքսի վրա մարմնում գլյուկոզի քանակության որոշումը.
- արյան պլազմայում ինսուլինի քանակի որոշումը, այդ նպատակով օգտագործվում է առավել տեղեկատվական մեթոդներից մեկը `ռադիոիմունաբանական,
- արյան ստուգում `շաքարով ծանրաբեռնվածությամբ,
- արյան մեջ proinsulin- ի և C- պեպտիդի որոշումը,
- ծոմապահությամբ ֆունկցիոնալ թեստեր անցկացնել:
Նշեք ձեր շաքարավազը կամ առաջարկեք ընտրեք սեռը
Նշեք տղամարդու տարիքը
Նշեք կնոջ տարիքը
Ենթաստամոքսային գեղձի հիպերֆունկցիան - կլինիկական դրսևորումներ և բուժման մեթոդներ

Ինսուլինոմայի ամենատարածված տեղայնացումը գեղձի հիպերֆունկցիան տանող ուռուցք է
Այս պաթոլոգիայի ախտանիշները կարող են տարբեր լինել, կախված նրանից, թե որ ուռուցքն է տեղի ունենում: Շատ դեպքերում հիվանդության սկիզբը ասիմպտոմատիկ է:Հորմոնների սեկրեցումը մեծանում է նորագոյացությունների հյուսվածքի հետ, հիվանդը կարող է զգալ քնկոտություն, հոգնածություն, կատարողականի նվազում, հիշողության խանգարում և ճարպակալում: Ծավալային գործընթացները հանգեցնում են հիվանդության նշանների պայծառ համալիրի տեսքին:
Հիվանդը բացահայտում է.
- քրտինք
- տախիկարդիա
- տեղանքային կողմնորոշման վատթարացում
- հոգեբանական շարժունություն,
- համի խանգարում:
Զանգվածային ինսուլինոմաները հաճախ առաջացնում են կրիտիկական հիպոգլիկեմիա (3 մմոլ / լ-ից պակաս): Այս դեպքում հիվանդը կորցնում է գիտակցությունը, ընկնում է կոմայի մեջ և մահանում է, երբ ժամանակին բժշկական օգնություն է ցուցաբերվում:
Հիվանդության ախտորոշումը հիմնված է շաքարի, ֆունկցիոնալ թեստերի, գործիքային և ապարատային մեթոդների (CT, MRI) արյան ստուգման վրա: Ուռուցքների վիրաբուժական բուժում ՝ համակցված քիմիաթերապևտիկ կամ ճառագայթային տեխնիկայի հետ:
Հիպոգլիկեմիայի հարձակումների թեթևացումը հնարավոր է գլյուկոզի ներերակային կառավարմամբ կամ ածխաջրերով հարուստ կերակուրով: Եթե անհրաժեշտ է անընդհատ ճնշել ինսուլինի սինթեզը, օգտագործվում են դեղաբանական ուղղման միջոցներ:

Շաքարախտը ենթաստամոքսային գեղձի հիպոֆունկցիայի ամենատարածված դրսևորումն է:
Հիմնական հիվանդությունը, որը տեղի է ունենում ենթաստամոքսային գեղձի սեկրեցիայի նվազումով, շաքարախտն է: Պաթոլոգիան առաջանում է սոմատիկ բջիջների կողմից գլյուկոզի անբավարար օգտագործման արդյունքում, ինչը հանգեցնում է արյան մեջ նրա կոնցենտրացիայի բարձրացման:
Ինսուլինի անբավարարությունը զարգանում է հետևյալով.
- ճարպակալում
- աուտոիմունային ռեակցիաներ
- վարակները
- թունավոր էֆեկտներ
- թիրոտոքսիկոզ:
Դիաբետի առաջին ախտանիշներից մեկը ծարավն է: Հիվանդը կարող է խմել օրական մինչև 10 լիտր ջուր: Diuresis- ը նույնպես բնականաբար աճում է, ինչը հիվանդության երկրորդ ախտանիշն է: Շաքարային դիաբետով հիվանդները հակված են overeating- ի, բայց նույնիսկ մեծ քանակությամբ սնունդով, նրանք շարունակում են նիհարել:
Քանի որ հիվանդությունը զարգանում է հիվանդների մոտ, տեղի է ունենում անոթային ինտիմալ վնաս, որն առաջացնում է բազմաթիվ կլինիկական նշաններ (ռետինոպաթիա, տրոֆիկ խոցեր, կաղություն, ներքին օրգանների անսարքություն): Նշվում է մարմնի պաշտպանիչ ռեակցիաների ինտենսիվության նվազում:
Langerhans- ի կղզիների ոչնչացումը և ենթաստամոքսային գեղձի հարակից հիպոֆունկցիան անբուժելի հիվանդություն է: Թերապիան իրականացվում է օժանդակ ռեժիմով: Հիվանդը ամբողջ կյանքի ընթացքում ստիպված է լինում ներարկել սինթետիկ հորմոն:
Ենթաստամոքսային գեղձի հիպո և հիպերֆունկցիան պահանջում է էնդոկրինոլոգի կողմից պարտադիր հետազոտություն և բուժում: Ավանդական բժշկության բաղադրատոմսերը այստեղ կիրառելի չեն: Հետևաբար, հիվանդության առաջին նշաններում խորհուրդ է տրվում անցնել լիարժեք հետազոտություն և սկսել հայտնաբերված հիվանդության համար նշված թերապիայի ընթացքը:
Նման հիվանդության առաջացումը կապված է նյարդային համակարգի դիսֆունկցիայի և հիպոգլիկեմիայի հետ (մարմնում գլյուկոզի նվազագույն մակարդակի նվազում):
Այս հիվանդության դեմ պայքարելու համար անհրաժեշտ է գլյուկոզա ներերակային կառավարել, որը ի վիճակի է նորմալացնել հիվանդի վիճակը և արգելափակել հիվանդության ախտանիշները:

Հիպոֆունկցիան կարող է հանգեցնել շաքարախտի զարգացմանը: Այս դեպքում հիվանդը պետք է ներարկում է ինսուլին ՝ մարմնի բնականոն գործունեությունը պահպանելու համար: Ենթաստամոքսային գեղձի հիպո-և հիպերֆունկցիայի ժամանակին բուժումը կօգնի հաղթահարել հիվանդությունը և մեծացնել ավելի արագ վերականգնման հնարավորությունները:
Ենթաստամոքսային գեղձի էնդոկրին մասը կարող է ստեղծել հատուկ բջջային խումբ, որը սովորաբար կոչվում է Լանգերհանի կղզիներ: Էնդոկրին հորմոնի արտադրող բջիջների կուտակումը տեղայնացված է գեղձի պոչում: Այս խմբի բջիջների շնորհիվ ենթաստամոքսային գեղձը կարող է արտադրել երեք տեսակի հորմոն.
- գլյուկագոն - բարձրացնում է արյան մեջ գլյուկոզայի մակարդակը,
- ինսուլին - կարգավորում է գլյուկոզի մակարդակը,
- lipocaine - կարգավորում է ճարպի նյութափոխանակությունը լյարդում:
Langerhans- ի կղզիների պարտությունը կարող է հանգեցնել ենթաստամոքսային գեղձի հիպոֆունկցիայի: Այս վնասվածքի բնույթը կարող է տարբեր լինել:
Մի մոռացեք, որ այս հիվանդության ախտանիշները բացառապես բնույթ են կրում և կարող են տարբեր լինել ՝ կախված հիվանդի վիճակից: Ենթաստամոքսային գեղձի ֆունկցիայի իջեցումը դրսևորվում է հետևյալ հիմնական ախտանիշներով.
- մշտական ծարավ, ջրազրկում,
- չորություն և տհաճություն բերանում,
- հաճախ միզելը (պոլիուրիա)
- արագ և կտրուկ քաշի կորուստ,
- սրտխառնոցի զգացում, փսխում,
- որովայնում տեղայնացված ցավը
- հոգնածություն և թուլություն,
- խառնաշփոթ
Նման ախտանիշները կարող են հանգեցնել դիաբետիկ կոմայի: Եթե նկատում եք վերը նշված ախտանիշների առկայությունը և ընդհանուր վիճակի վատթարացումը, ապա անմիջապես դիմեք մասնագետի օգնությանը:
Արժե ուշադրություն դարձնել այն փաստին, որ արյան մեջ գլյուկոզի բարձր մակարդակը կարող է հանգեցնել որոշ հյուսվածքների և արյան անոթների ոչնչացման: Երբեմն այդ գործընթացները կարող են հանգեցնել գանգրենայի, կուրության, սրտանոթային համակարգի խանգարումների և ինսուլտների:
Ենթաստամոքսային գեղձի հիպոֆունկցիան
Ենթաստամոքսային գեղձի դիսֆունկցիան խանգարում է նրա բնականոն գործունեությանը: Նման դիսֆունկցիայի երկու տեսակ կա ՝ հիպոֆունկցիան և հիպերֆունկցիան ՝ ենթաստամոքսային գեղձի հորմոնների իջեցված և բարձրացման վիճակ:
Ենթաստամոքսային գեղձի հիպոֆունկցիան պաթոլոգիական վիճակ է, որի ընթացքում ենթաստամոքսային գեղձը չի արտադրում իր հորմոնների, մասնավորապես `ինսուլինի անհրաժեշտ քանակությունը, և պայմանավորված է Լանգերհանսի կղզիների ոչնչացմամբ:
Կղզու բջիջների անտիգենիկ հատկությունների փոփոխությունները կարող են պայմանավորված լինել տարբեր գործոններով: Դրանց շարքում առաջատարը վիրուսային վարակ է, շրջակա միջավայրի գործոնները, ներառյալ նյարդային սթրեսը և վատ սնունդը: Վիրուսային վարակի դերը վկայում է հիվանդների որոշակի վիրուսների նկատմամբ հակամարմինների բարձր տիտրերի հաճախակի հայտնաբերման մասին: Այժմ որոշ վիրուսներ, ամենայն հավանականությամբ, ներգրավված են ենթաստամոքսային գեղձի հիպոֆունկցիայի պաթոգենեզում և, մասնավորապես, դրա ծայրահեղ ձևի `1-ին տիպի շաքարախտով.
Հարց տվեք մասնագետներին և ստացեք
պատասխանեք 15 րոպեի ընթացքում:
- Coxsackie վիրուս VZ և B4,
- Reoviruses տիպ 3,
- ցիտոմեգալովիրուս,
- խոզուկների վիրուս
- բնածին կարմրախտ
- էնցեֆալոմիոկարդիտ,
- վարակիչ մոնոնուկլեոզ:
1-ին տիպի շաքարախտ ՝ որպես ենթաստամոքսային գեղձի հիպոֆունկցիայի ծայրահեղ դեպք
Ենթաստամոքսային գեղձի սուր հիպոֆունկցիան ոչ այլ ինչ է, քան 1-ին տիպի շաքարախտը, որը աուտոիմունային հիվանդություն է: 1-ին տիպի շաքարախտը կարող է հարուցվել վիրուսային վարակի, ինչպես նաև շրջակա միջավայրի սթրեսի զանազան գործոններով `ժառանգական նախատրամադրվածության ֆոնին: Շաքարախտի այս տեսակը բնութագրվում է դեպքերի սեզոնայնությամբ `վերջին աշնանը և ձմռանը աճով (գագաթնակետային դեպքերը տեղի են ունենում հոկտեմբեր և հունվար ամիսներին):
1 տիպի շաքարախտի ենթաստամոքսային գեղձի ենթաստամոքսային գեղձի քաշը և չափը ավելի քիչ են, քան շաքարային դիաբետով տառապող մարդկանց մոտ կամ 2-րդ տիպի շաքարախտով հիվանդների մոտ: Մանր կղզիների քանակը, ինչպես նաև ենթաստամոքսային գեղձից ստացված ինսուլինի քանակը շատ ավելի քիչ է համեմատ նորմայի հետ:
1-ին տիպի շաքարախտով տառապող etiopathogenesis- ում խորհուրդ է տրվում տարբերակել գենետիկ նախատրամադրվածությունը, որը կապված է HLA լեյկոցիտների անտիգենային համակարգի որոշակի հակածինների հետ (Մարդու լեյկոցիտների անտիգեններ - մարդու լեյկոցիտային անտիգեններ), ինչը կապված է իմունային արձագանքի գեների հետ: HLA համակարգի անտիգենները տեղակայված են վեցերորդ ավտոսոմային քրոմոսոմի մի փոքր մասի վրա, որտեղ նույնականացվում են 5 տեղաներ ՝ A, B, C, D, DR: A, B, C տեղանքների անտիգենները հայտնաբերվում են մարմնի բոլոր հիմնական բջիջներում, B- լիմֆոցիտներում և մակրոֆագներում տեղակայված D (DR, DRW) տեղակայման անտիգենները: Սահմանվել է, որ 1-ին տիպի շաքարախտի գենետիկական նախատրամադրվածությունը կապված է HLA B8 և B15 անտիգենների հետ (հիվանդություն զարգացնելու հավանականությունը 2,5-3 անգամ ավելի մեծ է, քան առանց այդ հակածինների անձանց մոտ, և B8 և B15 միաժամանակյա առկայությամբ հիվանդության ռիսկը մեծանում է 8-9 անգամ):
2-րդ տիպի շաքարախտ ունեցող հիվանդների դեպքում անտիգենների բաշխումը չի տարբերվում ընդհանուր բնակչության շրջանում:D լոկուսի ուսումնասիրությունը ցույց է տվել, որ 1-ին տիպի շաքարախտի առկայությունը զուգորդվում է հիմնականում DW3, DRW3, DR4 և DRW4 անտիգենների առկայության հետ, մինչդեռ DRW2 անտիգենը 1-ին տիպի շաքարախտի համեմատաբար փոքր ռիսկի ցուցիչ է (առաջացնում է պաշտպանիչ և պաշտպանիչ ազդեցություն):
Նշաններ և ախտանիշներ
1-ին տիպի շաքարախտի դասական ախտանիշներն են ՝ պոլիուրիա (ավելորդ urination), պոլիդիպսիա (ծարավի ավելացում), չոր բերան, պոլիֆագիա (սովի ավելացում), հոգնածություն և քաշի կորուստ:
Շատ տիպի 1 դիաբետիկներ ախտորոշվում են, երբ նրանք առկա են դիաբետիկ ketoacidosis: Դիաբետիկ ketoacidosis- ի նշաններն ու ախտանշանները ներառում են չոր մաշկ, արագ խորը շնչառություն, քնկոտություն, ավելացել է ծարավ, հաճախակի միզում, որովայնի ցավ և փսխում: 1-ին տիպի շաքարախտ ունեցող մարդկանց մոտ 12% -ը ունեն կլինիկական դեպրեսիա:
1-ին տիպի շաքարախտով տառապող մարդկանց մոտ 6 տոկոսը ունի ցելյակի հիվանդություն, բայց շատ դեպքերում մարսողական ախտանիշներ չկան, կամ սխալմամբ վերագրվում են շաքարախտի, գաստրոփարեզի կամ դիաբետիկ նյարդաբանության անբավարար վերահսկմանը: Շատ դեպքերում, celiac հիվանդությունը ախտորոշվում է 1-ին տիպի շաքարախտի սկսվելուց հետո: 1-ին տիպի շաքարախտի հետ ցելյակի հիվանդությունը կապելը մեծացնում է բարդությունների, ինչպիսիք են ռետինոպաթիան և մահացությունը: Այս ասոցիացիան կարելի է բացատրել համատեղ գենետիկ գործոնների, ինչպես նաև բորբոքումների կամ անբավարար սնուցման հետևանքով, որը առաջացել է չմշակված ցելյակի հիվանդությամբ, նույնիսկ եթե նախևառաջ ախտորոշվում է 1-ին տիպի շաքարախտը:
1 տիպի շաքարախտով տառապող որոշ մարդիկ գլյուկոզի մակարդակի հանկարծակի և կրկնվող տատանումներ են ունենում, որոնք հաճախ տեղի են ունենում առանց որևէ ակնհայտ պատճառի, սա կոչվում է «անկայուն շաքարախտ» կամ «դյուրաբորբոքային շաքարախտ» և երբեմն «փխրուն շաքարախտ», չնայած որ այս տերմինը այլևս չի օգտագործվում: Նման տատանումների արդյունքը կարող է լինել անկանոն և անկանխատեսելի հիպերգլիզեմիա, որը երբեմն կապված է ketoacidosis- ի, իսկ երբեմն նաև լուրջ հիպոգլիկեմիայի հետ: Փխրուն շաքարախտը տեղի է ունենում ոչ ավելի հաճախ, քան շաքարախտի 1% -ից 2% -ի դեպքում:
Պատասխանը մենք չենք գտել
ձեր հարցին:
Ուղղակի գրիր այն, ինչ դու ես
օգնության կարիք ունեն
Հիպոֆունկցիայի բուժում
Միզուղիների թեստ, որը ցույց է տալիս ձեր արյան գլյուկոզան, կօգնի ձեզ հետևել ենթաստամոքսային գեղձի: Վերլուծությունը անցնելուց հետո անհրաժեշտ է անհապաղ սկսել բուժումը: Բժիշկը սահմանում է արհեստական ինսուլինի ներարկումն արյան մեջ գլյուկոզի նորմալ մակարդակի պահպանման համար:
Գեղձի հիպերֆունկցիայի արմատային պատճառի որոշումը շատ կարևոր է հետագա բուժման համար: Հիպերֆունկցիան կարող է առաջանալ արյան գլյուկոզի նվազման պատճառով: Ի պատասխան այս երևույթի ՝ մարմինը սկսում է կտրուկ ավելացնել ինսուլինի արտադրությունը, որն ի վերջո ի վիճակի չէ չեզոքացնել:
Ենթաստամոքսային գեղձի հիպերֆունկցիան բաշխվում է ըստ սեռի, քանի որ այս հիվանդությունը կանանց մոտ շատ ավելի տարածված է, քան տղամարդկանց մոտ: Այս երևույթի պատճառը էնդոկրին համակարգի տարբերակումն է, ինչպես նաև կնոջ մարմնի առանձնահատուկ առանձնահատկությունները (հիվանդությունը կարող է զարգանալ ավելի կարճ ժամանակահատվածային ընդմիջումով, բայց մեծ մասշտաբով):
Հիպոգլիկեմիան հայտնի է ենթաստամոքսային գեղձի հիպերֆունկցիայի հետևանքով:
Հիվանդության առաջին ախտանիշները հետևելու համար պետք է հատկապես զգույշ լինել.
- դիետա
- մարմնի ընդհանուր վիճակը,
- արյան գլյուկոզի մակարդակ:

Ինչպե՞ս է դրսևորվում ենթաստամոքսային գեղձի հիպերֆունկցիան:
Այս հիվանդության ախտանիշները արտահայտված չեն: Դրա շնորհիվ է, որ հիվանդների համար դժվար է նկատել կյանքի ամենօրյա ռիթմի որևէ փոփոխություն, և ավելին `բժշկի հետ խորհրդակցել: Գլյուկոզի բարձրացման նախնական նշանները ավելի շատ նման են նորմալ հոգնածության և նյարդային փորձի: Ենթաստամոքսային գեղձի հիպերֆունկցիայի հետ մեկտեղ զարգանում է հետևյալը.
- ընդհանուր հոգնածություն և մարմնի թուլություն,
- անխոհեմ հոգնածություն,
- քնկոտություն, ուժի կորուստ,
- ապատիայի վիճակ
- ոտքի և բազուկի ցավեր
- տառապանք
Որքան շուտ ճիշտ պատասխանեք ենթաստամոքսային գեղձի հիպերֆունկցիայի ախտանիշներին, այնքան ավելի արագ, արդյունավետ և արդյունավետ կլինի բուժումը: Ենթաստամոքսային գեղձի հիպերֆունկցիայի համար ժամանակին բուժման բացակայությունը հանգեցնում է անուղղելի հետևանքների ՝ մինչև մարմնի կենսական գործառույթները դադարելը:
Այս հիվանդության սիմպտոմատոլոգիան ժամանակի ընթացքում ավելի ցայտուն է դառնում, հիվանդը սկսում է մեծ անհանգստություն զգալ, ինչի արդյունքում նրա սովորական ապրելակերպը խաթարվում է:
Հուշում. Գնահատեք և պաշտպանեք ձեր առողջությունը, համոզվեք, որ այցելեք մասնագետներ `նախատեսված քննությունների համար, ներառյալ լրացուցիչ թեստերի ցանկ: Սա էապես կբարձրացնի արագ վերականգնման հավանականությունը:
Ենթաստամոքսային գեղձի հիպերֆունկցիայի հետ կապված հիվանդությունները կարող են շատ լուրջ լինել:
Հիվանդության ախտորոշումը եզրակացվում է մի քանի փուլով, ինչը նրանցից յուրաքանչյուրին հնարավորություն է տալիս բժիշկ ստանալ լայնածավալ տեղեկատվություն տվյալ օրգանի և մարմնի, որպես ամբողջության վիճակի մասին: Հիվանդության ախտորոշումը հետևյալն է.
- գլյուկոզի մակարդակի որոշում,
- ինսուլինի մակարդակի որոշում,
- որոշելով պրինսուլինի մակարդակը,
- ֆունկցիոնալ թեստ, որը կատարվում է ամենօրյա ծոմապահությունից հետո,
- հիվանդի մարմնի հատուկ տարածքների հաշվարկված տոմոգրաֆիա:
Ինչպես բուժել ենթաստամոքսային գեղձի հիպերֆունկցիան:
Հիվանդության սուր հարձակումները, որպես կանոն, չեզոքացվում են գլյուկոզի ներերակային ներմուծման պատճառով:

Հիվանդը իրավունք ունի հրաժարվել այս մեթոդից և կտրուկ վատթարանում ժամանակ սկսել գլյուկոզայի ցանկացած աղբյուր:
Ենթաստամոքսային գեղձի հիպերֆունկցիան կարող է ուղեկցվել այս օրգանում ուռուցքների տեսքով: Նման իրավիճակում հիվանդության բուժումը բաղկացած է վիրաբուժական միջամտությունից և նորագոյացության հեռացումից:
Բայց մի մոռացեք, որ նման պահպանողական բուժումը համարվում է ավելի քիչ արդյունավետ ՝ ի տարբերություն ուռուցքի ժամանակին հեռացման:
Հիվանդության պատճառները
- սխալները շաքարախտի բուժման մեջ: Ինսուլինի ներարկումը կատարվում է դատարկ ստամոքսի վրա կամ դեղորայքի մակարդակը շատ բարձր է,
- insuloma - հորմոնների կողմից հրահրված ուռուցքներ: Այս նորագոյացությունները չարորակ չեն, չեն ձևավորում մետաստազներ,
- ուղեղի ուռուցքներ:
- գիտակցության կորուստ
- ընդհանուր թուլություն
- ապատիայի դրսևորումներ,
- ցավեր է վերջույթների մեջ
- անընդհատ քնկոտություն:
- Մեծ քանակությամբ ինսուլին:
- Ինսուլոմայի զարգացումը:
- Ուղեղի ուռուցքների տեսքը:
Հակիրճ տեղեկություններ պարաթեոիդ խցուկների և դրանց գործառույթների մասին

Հիպերպարաթիրեոզիզմը, կանանց մոտ ախտանիշները և բուժումը, երկրորդային հիպերպարատիրեոզիզմը, հիպերկալիզմային ճգնաժամը այն տերմիններն են, որոնցով հիվանդները հաճախ հանդիպում են: Բայց նախքան հասկանալ հիվանդության պատճառներն ու ախտանիշները, արժե հաշվի առնել մարդու մարմնի որոշ անատոմիական առանձնահատկություններ:
Մարդկանց մեծամասնության մոտ կա երկու զույգ պարաթիրոիդ խցուկ, որոնք սովորաբար տեղակայված են վահանաձև գեղձի հետևի մակերևույթի վրա (երբեմն դրանք նույնիսկ ընկղմվում են նրա հյուսվածքի մեջ): Ի դեպ, բնակչության 15-20% -ը ունի 3-ից 12 խցուկ: Նրանց թիվը և գտնվելու վայրը կարող են տարբեր լինել: Խցուկները փոքր են, մի քանի միլիմետր չափի, քաշը 20-ից 70 մգ է:
Պարաթիրոիդ խցուկները սեկրեցում են ակտիվ կենսաբանական նյութ, մասնավորապես ՝ պարաթիրոիդ հորմոն, որը կարգավորում է մարմնում ֆոսֆորի և կալցիումի նյութափոխանակությունը: Արյան մեջ կալցիումի անբավարար քանակությամբ հորմոնը սկսում է ոսկորներից դրա արտազատման գործընթացը, բարելավում է այս հանքանյութի կլանումը աղիքային հյուսվածքների միջոցով, ինչպես նաև նվազեցնում է այն քանակը, որը սովորաբար արտազատվում է մեզի մեջ: Պարաթիրոիդ հորմոնը նաև մեծացնում է մարմնից ֆոսֆորի ազատումը:
Ի՞նչ է հիպերպաթիրեոզիզմը: Համաճարակաբանություն

Հիպերպարաթիրեոզիզմը հիվանդություն է, որի դեպքում պարաթիրեոիդ գեղձերի կողմից պարաթիրոիդ հորմոնի սեկրեցիայի աճ կա: Սա էնդոկրին համակարգի քրոնիկ հիվանդություն է, որը հաճախ կապված է հենց իրենց խցուկների հիպերպլազիայի կամ նրանց հյուսվածքներում ուռուցքների ձևավորման հետ:
Օգտակար հոդված Կիսեք հղումը
Արժե ասել, որ կանանց մոտ հիպերպարատիոիզմի ախտանիշները գրանցվում են երեք անգամ ավելի հաճախ, քան ուժեղ սեռի դեպքում: Այսօր պաթոլոգիան համարվում է շատ տարածված: Եթե մենք խոսում ենք էնդոկրին հիվանդությունների մասին, ապա գերակշռության մեջ հիպերպաթիրեոզիզմը գրավում է երրորդ տեղը (հիպերտիրեոզից և շաքարախտից հետո):
Պաթոլոգիական փոփոխություններ հիվանդության պատճառով
Ինչպես արդեն նշվեց, արյան մեջ պարաթիրոիդ հորմոնի մակարդակի բարձրացումով, մարմնում կա կալցիումի նյութափոխանակության խախտում. Այս հանքանյութը սկսում է լվանալ ոսկորներից: Միևնույն ժամանակ, արյան մեջ կալցիումի մակարդակը բարձրանում է: Կմախքի ոսկորային հյուսվածքը փոխարինվում է մանրաթելով, ինչը, իհարկե, հանգեցնում է օժանդակ ապարատի դեֆորմացման:
Հիպերպարաթիրեոզիայի ախտանիշները կապված են ոչ միայն ոսկորների կառուցվածքի խախտման հետ: Արյան մեջ կալցիումի մակարդակի բարձրացումը հաճախ հանգեցնում է ներքին օրգանների հյուսվածքներում կալցիումների ձևավորմանը: Նախևառաջ անոթային պատերն ու երիկամները տառապում են նման նորագոյացությունների տեսքից: Բացի այդ, կալցիումի ֆոնի վրա նկատվում է արյան ճնշման բարձրացում, ստամոքսի սեկրեցների աճ (հաճախ հանգեցնում է խոց) և նյարդային հյուսվածքների թույլ վարքագիծ, ինչը ուղեկցվում է թույլ տեսողություն ունեցող հիշողության, մկանների թուլության և դեպրեսիվ վիճակների հետ:
Հիպերպարաթիրեոզիզմ. Առաջնային ձևի ախտանիշներն ու պատճառները

Ժամանակակից դասակարգման մեջ առանձնանում են այս պաթոլոգիայի մի քանի խմբեր: Հաճախ հիվանդները ախտորոշվում են առաջնային հիպերպարպաթեերոզով: Դրա ախտանիշները կապված են գեղձերի առաջնային ախտահարման հետ, իսկ դեպքերի 85% -ում հիվանդության զարգացման պատճառը ադենոմա է (բարորակ ուռուցք):
Շատ ավելի քիչ դեպքերում, ախտորոշելիս, հայտնաբերվում են բազմաթիվ ուռուցքներ: Հազվադեպ, սեկրեցիայի պատճառը քաղցկեղն է, որը շատ դեպքերում զարգանում է պարանոցի և գլխի ճառագայթումից հետո: Հիվանդության սկզբնական փուլերը ուղեկցվում են ոչ հատուկ նշաններով `թուլություն, հոգնածություն, քնկոտություն, դյուրագրգռություն: Այդ իսկ պատճառով հիվանդները հազվադեպ են օգնություն խնդրում: Հիվանդություն կարող է զարգանալ տարիների ընթացքում: Ըստ վիճակագրության ՝ հիվանդության առաջնային ձևը շատ դեպքերում զարգանում է կանանց մոտ ՝ դաշտանադադարի ֆոնին, ինչպես նաև տարեց մարդկանց մոտ:
Հիվանդության երկրորդական ձևը և դրա առանձնահատկությունները
Միջնակարգ հիպերպարաթիրեոզիզմը հիվանդություն է, որը զարգանում է հիմնականում առողջ խցուկներով: Պարաթիրոիդ հորմոնի սեկրեցիայի բարձրացումը տեղի է ունենում արյան մեջ կալցիումի մակարդակի նվազման ֆոնին, որը, որպես կանոն, կապված է այլ պաթոլոգիաների հետ:
Շատ դեպքերում hypocalcemia- ն կապված է աղիքային պատերի կողմից սննդանյութերի (ներառյալ կալցիումի) անբավարար կլանման հետ: Պարատոիդ հորմոնի մակարդակը բարձրանում է ստամոքսի վերափոխումից հետո, ինչպես նաև հեմոդիալիզի ֆոնի վրա: Պատճառները ներառում են ռախիտ և լյարդի խիստ վնասվածքներ, որոնք ուղեկցվում են վիտամին D- ի նյութափոխանակության խախտմամբ:
Պատճառները
Էնդոկրին ենթաստամոքսային գեղձի ֆունկցիայի բարձրացման զարգացման համար կան երեք գլոբալ պատճառներ.
- Սխալ շաքարախտի բուժման մարտավարության սխալները. Ինսուլինի չափից մեծ դոզա կամ դատարկ ստամոքսի վրա դրա ներդրումը:
- Ենթաստամոքսային գեղձի ուռուցք - ինսուլոմա: Սա ընդհանուր հայեցակարգ է, որը միավորում է բոլոր նորագոյացությունները Langerhans- ի կղզիներից: Այն ներառում է ինսուլինոմաների, գլյուկագոնոմների, գաստրինոմաների, սոմոստոստատինոմաների և այլոց զարգացում: Ամենից հաճախ ինսուլինոման զարգանում է, բայց դա ծայրահեղ հազվադեպ է բնակչության շրջանում `1 դեպք տարեկան 250 հազար մարդու համար: Մնացած insulomas, համապատասխանաբար, տեղի են ունենում նույնիսկ ավելի ցածր հաճախականությամբ:
- Ուղեղում տեղայնացման ուռուցքներ:
Ամենից հաճախ բջիջների տարբեր տեսակներ մասնակցում են ինսուլոմայի զարգացմանը և աճին: Ուռուցքների մոտ 60% -ը արտադրում է ինսուլին, բայց գաստրինի, սոմոստոստատինի, ենթաստամոքսային գեղձի պոլիպեպտիդի սեկրեցումը կարող է գերակշռել: Ինսուլոման զարգանում է որպես ադենոմա, բարորակ նորագոյացություն կամ որպես ադենոկարցինոմա ՝ չարորակ, արագ զարգացող ուռուցք:Վերջին դեպքում ճակատագրական ելքը հնարավոր է բարդությունների պատճառով, որոնք առաջանում են մեծ քանակությամբ ինսուլինի մարմնին ենթարկվելու և ուռուցքի տարածման պատճառով:
Ըստ վիճակագրության ՝ ինսուլինով ախտորոշվածների թվում հայտնաբերվում են հետևյալները.
- 80% - բարորակ ադենոմաներ,
- 9% - չարորակության նշաններով,
- 11% -ը չարորակ ադենոկարցինոմաներ են:
Ուռուցքը զարգանում է 35-50 տարեկան հասակում, կանանց մոտ 2 անգամ ավելի հաճախ հայտնաբերվում է, քան տղամարդկանց մոտ, երեխաների մոտ գրեթե երբեք տեղի չի ունենում: Դա ժառանգական հիվանդություն չէ:
Ինսուլինի տեսակները
- Ինսուլինոմա - Սա ինսուլոմա է `ինսուլինի արտադրության աճով (երբ գործընթացում ներգրավվում են միայն ենթաստամոքսային գեղձի β- բջիջները): Ինսուլինոմայի դեպքում. 70% -ը ադենոմա է, 30% -ը `ադենոկարցինոմա:
- Գլյուկագոն (ինսուլոմայի մի տեսակ) ծայրահեղ հազվադեպ է: Դա գալիս է ենթաստամոքսային գեղձի α-բջիջներից, որոնց աճով շաքարային դիաբետը զարգանում է իր բոլոր նշաններով: Դա բացատրվում է նրանով, որ գլյուկագոնն իր չափազանց մեծ սեկրեցմամբ կարող է զգալիորեն բարձրացնել արյան շաքարի մակարդակը ՝ կոտրելով գլիկոգենի խանութները մկաններում և լյարդում: Ուռուցքը հակված է չարորակության, որից հետո այն ձեռք է բերում անվերահսկելի աճ:
- Գաստրինոմա գաստրին արտադրող գ-բջիջներից: Հորմոնը ազդում է ստամոքսի վիճակի վրա: Հիվանդների 90% -ի մոտ այն դրսևորվում է որպես ստամոքսի ուժեղ վնասվածք ՝ Զոլինգեր-Էլիսոնի համախտանիշի (խոցային համախտանիշ) ձևով: Այն հայտնաբերվում է 50 տարեկան տղամարդկանց մոտ: Այն ենթաստամոքսային գեղձի ուռուցքների շարքում առավել չարորակ է (70% -ով): Կլինիկական ախտանիշներն են խոցերը և լուծը: Գաստրինի աննորմալ բարձր մակարդակները խթանում են պարիետալ բջիջները: Ստացվում է մեծ քանակությամբ ստամոքսային հյութ `հիդրոքլորային թթու մեծ պարունակությամբ, ինչը հանգեցնում է պեպտիկ խոցերի առաջացման:
- Սոմատոստատին - ուռուցք ենթաստամոքսային գեղձի δ-բջիջներից: Ինսուլինի շրջանում ամենաթանկարժեքը: Սոմատոստատինը, որը արտադրվում է չափազանց մեծ քանակությամբ, խանգարում է սոմատոտրոպի (STH - աճի հորմոնի) սեկրեցմանը, որը արտադրվում է մարսողական գեղձում), թիրոտրոպային (վահանաձև գեղձի հորմոն), ինսուլին, գլյուկագոն, գաստրին: Կրթությունը հակված է բազմաթիվ մետաստազների (74% -ով), գենետիկ խանգարում է: Կլինիկան բազմազան է, չկա հատուկ նկար (լեղապարկի հիվանդությունը զարգանում է սոմոստոստատինի հակասպազմոդիկ ազդեցության շնորհիվ `լեղապարկի հարթ մկանների, շաքարախտի, մաղձի, անեմիայի, լուծի արագ ջրազրկման, քաշի կորստի պատճառով): STH- ի (աճի հորմոնի) կտրուկ նվազումը հանգեցնում է հիմնական թիմուսի հորմոնի ընդունումը (երկրորդ անունը ՝ թիմուսի գեղձ) - տիմոսին: Այն ազդում է կալցիումի նյութափոխանակության և նյարդամկանային փոխանցման վրա: Մանկության շրջանում սա դանդաղեցնում է երեխայի սեռական զարգացումը և աճը:
Հիվանդության առաջնային ախտանիշներ
Պաթոլոգիայի ախտանիշները կախված են որոշակի հորմոնի սեկրեցիայի տարածվածությունից: Ամենից հաճախ, ինսուլինի արտադրությունը մեծանում է:
Կլինիկական պատկերը անհատական է, բայց ունի մի շարք խանգարումներ այն իրավիճակում, որով պաթոլոգիան կարող է կասկածվել: Սա Whipple Triad- ն է ՝ արյան շաքարի անկման հետ կապված ախտանիշներ.
- Ինքնաբուխ հիպոգլիկեմիա (ցածր շաքարը որոշվում է գիշերային քնելուց հետո, քրտնաջան աշխատանքով կամ սովից հետո գիտակցության կորստով):
- Ինքնավար դրսևորումներ (ուժեղ քրտնարտադրություն, կտրուկ թուլություն և մարմնի մեջ դողալ, ցնցումներ, անհանգստություն, վախ, սրտխառնոց, գլխապտույտ, փսխում, ուժեղ քաղցի զգացում, ծանր դեպքերում `կոմայի մեջ):
- Գլյուկոզայի կառավարումից հետո արագ բարելավում:
Ժամանակի ընթացքում միանում են նյարդաբանական ախտանիշները, լսողության և տեսողության խանգարումը: Ավելի հաճախ հայտնվում են.
- առավոտյան ապակողմնորոշում,
- երկարատև ցնցումային առգրավումներ, որոնք նման են էպիլեպտիկ,
- վեգետատիվ խանգարումներն առաջ են մղվում և հաճախակիանում են. հիպերհիդրոզ (ավելորդ քրտինքով), ուժեղ թուլություն, դեմքի կարմրություն, թարախություն, արյան ճնշման բարձրացում (BP), տախիկարդիայի կամ արիթմիության հարձակումներ,
- հոգեմետորական ագիտացիա `անկոտրում խոսքի և անիմաստ շարժումների հետ, որոնք նման են հարբած վիճակի,
- խանգարված գիտակցությունը մինչև կոմայի մեջ:
Հիվանդությունը վտանգավոր է, քանի որ նախնական փուլերում հատուկ ախտանիշներ չկան: Վիճակը հիշեցնում է խորը հոգնածության, ասթենիկ համախտանիշի կամ առաջանում է որպես վեգետանոթային դիստոնիա: Շատ դեպքերում, կլինիկան զարգանում է աստիճանաբար. Շեղում է երևում, կենտրոնացման պակաս, երբեմն մարդը չի կարող կենտրոնանալ և ճիշտ պատասխանել մի պարզ հարցի:
Ապագայում, քանի որ արյան շաքարի մակարդակը իջնում է, կան հոգեմոմոտորային ագիտացիայի դեպքեր (նետում, անիմաստ որոնումներ, չհամակարգված շարժումներ, շփման անկարողություն): Հայտնվում են գիտակցության խառնաշփոթության տարրերը կողմնորոշման ապակողմնորոշմամբ, որոնք դառնում են ավելի հաճախակի և առաջադիմական, երազում հիշեցնում են պետություններ. Մարդը գնում է ինչ-որ տեղ կամ կատարում է անբացատրելի և անգիտակցական գործողություններ: Վեգետատիվ հարձակումները կարող են նաև ավելի հաճախակի դառնալ. Արյան ճնշման հանկարծակի աճը մեծ թվով, սրտի կաթվածները, քրտնարտադրությունը: Վիճակը ուղեկցվում է չոր բերանում, սրտխառնոցով, փսխումով: Մեկ տարի անց, հոգեբուժի անդառնալի փոփոխությունները զարգանում են հիպոգլիկեմիայի հաճախակի դրվագների պատճառով:
Չնայած սովի հաճախակի հարձակումներին, ավելորդ սննդի պատճառով դրանց միջև կարող է զարգանալ ճարպակալում: Շատ դեպքերում, հիվանդության երկար ընթացքով, տեղի է ունենում սպառումը և մկանների ատրոֆիան:
Հիվանդության սրացում
Ենթաստամոքսային գեղձի հիպերֆունկցիայի հետ, որը կապված է ինսուլինի ավելացման հետ, առաջանում են հիպոգլիկեմիկ պայմաններ և կոմա: Արյան ցածր շաքարի հետ կապված վատթարացումը միշտ չէ, որ տեղի է ունենում աստիճանաբար: Հաճախ դա տեղի է ունենում հանկարծակի և դրսևորվում է հիմարությամբ, ցնցումներով կամ հոգեվիճակի սուր ձևով:
Նախնական փուլի նախանշաններն են `սուր քաղցը, ձեռքի ցնցումները, ինքնավարության խանգարումները: Եթե դուք անմիջապես չես դադարեցնի ածխաջրերով հիպոգլիկեմիայի զարգացումը (սնունդ կամ գլյուկոզա), ապա հարձակումը կշարունակվի զարգանալ: Կհայտնվի.
- դյուրին քրտնածություն,
- դողալով մարմնում
- դիպլոպիա (երկակի տեսողություն)
- ֆիքսված տեսք
- հեմիպլեգիա:
Թերևս հոգեկան պետության զարգացումը, որը նման է ալկոհոլային թունավորմանը. Նավարկելու անկարողություն, հալյուցինացիաներ: Եթե պայմանը չի նորմալացվել, փսխում է առաջանում, ցնցումային համախտանիշ ՝ կլոնիկ և տոնիկ ցնցումներով, խառնաշփոթով, կոմայի մեջ: Կրկնվող հարձակումները հանգեցնում են անհատականության քայքայման:
Խրոնիկական հիպոգլիկեմիայի ախտանիշները
Քրոնիկ հիպոգլիկեմիան դրսևորվում է թուլության, ապատիայի, անիմաստ հոգնածության զգացման, թուլության, սովորական քնի ռեժիմի ընթացքում անընդհատ քնկոտության, գլխացավերի և կենտրոնանալու անկարողության զգացումով: Ախտանիշները մեղմ են, կլինիկական պատկերը նման է հիպոթիրեոզին: Սովորաբար հիվանդը չի գնում բժշկի, հիվանդության սկիզբը բաց է թողնում: Պաթոլոգիան դառնում է քրոնիկ: Յուրաքանչյուր ախտանիշ ժամանակի ընթացքում մեծանում է:
Հիպոգլիկեմիկ հարձակման գրավիչներն են ՝ քրտնելը, ցնցումները, անհանգստությունը, ցնցումները, արյան ճնշման անկումը, սովի ուժեղ զգացողությունը: Վիճակը կարող է ընդհատվել գլյուկոզա վերցնելով:
Հիպոֆունկցիայի ախտանիշները
Ենթաստամոքսային գեղձի ֆունկցիայի նվազման դրսևորում է շաքարախտը: Այն բնութագրվում է.
- մշտական չոր բերան
- ուժեղ ծարավ
- պոլիուրիա (մեծ քանակությամբ մեզի արտազատում),
- քաշի կորուստ
- մշտական հոգնածություն և թուլություն:
Եթե պատշաճ բուժում չի իրականացվում կամ դիետան խախտվում է, հիվանդությունը զարգանում է, զարգանում են բարդություններ. Տուժում են գրեթե բոլոր օրգանները և համակարգերը: Հատկապես ազդում են երիկամները, աչքերը (կարող է հայտնվել կուրություն), սրտանոթային և նյարդային համակարգերը, խանգարվում է ոտքերի արյան մատակարարումը, զարգանում է դիաբետիկ ոտքը, գանգրեն: Ամենավտանգավոր բարդությունը դիաբետիկ կոմա է:
Ինսուլինի հիպոֆունկցիայի հետ շաքարախտը, հաշվի առնելով վնասի մեխանիզմը, բաժանվում է 2 տեսակի.
- ինսուլին կախված (տիպ I) - պայմանավորված է β-բջիջների ոչնչացմամբ, որոնք բնութագրվում են ինսուլինի բացարձակ անբավարարությամբ (հիվանդների 10% -ում),
- ոչ ինսուլին կախված (տիպ II) - զարգանում է ճարպակալմամբ մարդկանց մոտ, ֆիզիկական անգործությամբ, սթրեսով, գոյություն ունեցող գենետիկական նախատրամադրվածությամբ, կապված է ինսուլինի նկատմամբ ընկալիչների զգայունության խախտման հետ:
Հորմոնների հիպոֆունկցիան
Ենթաստամոքսային գեղձի վնասվածքներում հորմոնների հիպոֆունկցիան նկատվում է ավելի հաճախ և դրսևորվում է ինսուլինի արտադրության խախտմամբ ՝ շաքարային դիաբետի հետևանքով: Ներկայումս ուսումնասիրվում է ինսուլինի կառուցվածքը և հատկությունները, այն սինթեզվում և լայնորեն օգտագործվում է այս պաթոլոգիայի բուժման մեջ: Սա հնարավորություն է տալիս երկարացնել հիվանդների կյանքը: Բայց հիվանդները ստիպված են լինում փոխարինել ինսուլինի թերապիան և ամբողջ կյանքի ընթացքում հետևել հատուկ դիետայի:
Ենթաստամոքսային գեղձի դիսֆունկցիայի ախտորոշիչ մեթոդներ
Եթե ենթաստամոքսային գեղձի դիսֆունկցիան կասկածվում է, անհրաժեշտ է մանրակրկիտ հետազոտություն: Լաբորատոր մեթոդներից նախատեսված են ինսուլինոմայի համար.
- արյան և մեզի թեստեր շաքարի համար,
- անհրաժեշտության դեպքում `սթրեսի լրացուցիչ թեստեր ածխաջրածին նախաճաշով, ինսուլինով,
- ինսուլինոմայի ինքնաբուխ հարձակման ժամանակ որոշվում է արյան մեջ ինսուլինի մակարդակը:
Օգտագործվում են ֆունկցիոնալ մեթոդներ.
- Ուլտրաձայնային OBP և ZP - ուռուցք հայտնաբերելու և հարևան օրգաններում փոփոխությունները, եթե այդպիսիք կան,
- CT սկան - եթե ուլտրաձայնային հետազոտություն անցկացնելիս կասկած կա:
Գլուկանոմաները ախտորոշելիս.
- արյան և մեզի շաքար
- արյան գլյուկագոն:
- արյուն պահող գաստրինի համար,
- Ռենտգեն և էնդոսկոպիկ հետազոտություն `ստամոքսի և աղիքների լորձաթաղանթի խոցերը հայտնաբերելու համար.
- ստամոքսաթթվայնություն:
Ուռուցքի գտնվելու վայրը որոշվում է ստանդարտ, ինչպես ինսուլինոմայի դեպքում:
Հիվանդությունների բուժում
Ուռուցքները (ինսուլյոմները) բուժվում են վիրաբուժական եղանակով ՝ օգտագործելով հետևյալ մեթոդները.
- enucleation - հաջողությամբ օգտագործված հիվանդության վաղ փուլերում,
- distal pancreatectomy,
- լապարոսկոպիա:
Gastrinum- ը բուժվում է դեղամիջոցներով, որոնք ճնշում են հիդրոքլորաթթվի սեկրեցումը.
- PPI (պրոտոնի պոմպի խանգարող) - պանտապրազոլ, ռաբեպրազոլ, օմեպրազոլ,
- H2- ընկալիչի արգելափակումները `ցիմիդիդին, ranitidine, famotidine:
Ծանր դեպքերում օգտագործվում է վիրահատություն `գաստրեկտոմիա:
Հիպոֆունկցիայի բուժման համար, որը դրսևորվում է արյան ցածր շաքարով, ածխաջրածին սննդակարգով, անհրաժեշտ է գլյուկոզի ներդրումը, ուռուցքի ախտորոշման դեպքում `վիրաբուժական բուժում, քիմիաթերապիայի դասընթաց: Հնարավոր է նշանակել ինսուլինի ճնշող դեղեր `Դիազօքսիդ, Octreotide և ենթաստամոքսային գեղձի հորմոն` Գլյուկագոն: Ինսուլինի իջեցնող դեղերը վատթարանում են ենթաստամոքսային գեղձի ֆունկցիան, ուստի միևնույն ժամանակ առաջարկվում է ֆերմենտային թերապիա:
Շաքարային դիաբետի բուժման ժամանակ օգտագործվում է ինսուլին, շաքարավազը իջեցնող դեղամիջոցներ, խիստ դիետա ՝ ըստ Պեվզների համաձայն թիվ 9 աղյուսակի: Ինսուլինը նշանակելիս հիվանդին սովորեցվում է օգտագործել հատուկ աղյուսակ `նշելով արտադրանքի ածխաջրածին պարունակությունը, սովորական հացի միավորների քանակը, որոնք կարող են օգտագործվել ինսուլինի պահանջվող դեղաչափը հաշվարկելու համար:
Ինչ է զարգանում ենթաստամոքսային գեղձի հիպոֆունկցիայի և հիպերֆունկցիայի հետ:
Հիպոգլիկեմիան օրգանիզմի հյուսվածքում սեկրեցների գերակտիվության հիմնական դրսևորումն է:
Այս պաթոլոգիայի զարգացումը շատ դեպքերում պայմանավորված է նյարդային համակարգի անսարքությամբ, ինչպես նաև մարդու արյան մեջ գլյուկոզի մակարդակի իջեցմամբ:
Գեղձի ֆունկցիոնալ անսարքության յուրաքանչյուր տեսակ պետք է դիտարկել անհատապես:
Ենթաստամոքսային գեղձ - մի օրգան, որը կատարում է էկզոկրին և ներգանգային գործառույթ
Հիվանդության երրորդական ձև
Երրորդային հիպերպարատիոիզմը տեղի է ունենում այն հիվանդների մոտ, ովքեր անցնում են երիկամների փոխպատվաստում, և փոխպատվաստումը հաջող էր:
Ինչպես արդեն նշվեց, երիկամների հիվանդությունը հաճախ ուղեկցվում է պարաթիրոիդ հորմոնի մակարդակի բարձրացմամբ: Փաստն այն է, որ նման պաթոլոգիաները ուղեկցվում են մարմնից կալցիումի արտազատվածությամբ: Երկարաձգված հիպոկալկեմիան կարող է հանգեցնել պարաթեոիդային գեղձերի մշտական փոփոխությունների:Նույնիսկ երիկամային պարամետրերի ամբողջական վերականգնումից հետո հիվանդները դեռ զգում են խցուկների խափանում և պարաթիրոիդ հորմոնի սեկրեցիայի ավելացում:
Հորմոնների դիսֆունկցիայի բարդություններ
Եթե ենթաստամոքսային գեղձի գործառույթը կրճատվում է, ինսուլինի արտադրությունը կրճատվում է, և շաքարախտը զարգանում է, պատշաճ բուժման կամ դիետայի խախտման դեպքում հիվանդությունը զարգանում է: Բարդություններ են առաջանում, որոնցում տուժում են գրեթե բոլոր օրգանների և համակարգերի անոթներն ու հյուսվածքները: Երիկամները, աչքերը (կարող է հայտնվել կուրություն), սրտանոթային և նյարդային համակարգերը շատ տուժած են, ոտքերի արյան մատակարարումը խանգարվում է, զարգանում է դիաբետիկ ոտքը, գանգրեն: Ամենալուրջ բարդությունը դիաբետիկ կոմա է:
Հնարավոր չէ ամբողջությամբ բուժել ենթաստամոքսային գեղձի դիսֆունկցիան, բայց ժամանակին բուժվելով և վաղ բուժական կամ վիրաբուժական բուժմամբ հնարավոր է բարելավել կյանքի որակը, իսկ որոշ դեպքերում նաև պահպանել այն:
Կլինիկական պատկերը հիպերպարատիոիդիզմի հետ

Հիպերպարաթիրեոզիայի ախտանիշները բազմազան են, քանի որ այն ազդում է օրգանների շատ համակարգերի վրա: Ավելին, կլինիկական պատկերը կախված է հիվանդության բազմազանությունից, դրա զարգացման փուլից, միաժամանակյա պաթոլոգիաների առկայությունից, հիվանդի տարիքից և անգամ սեռից:
Առաջին ախտանիշները սովորաբար ոչ հատուկ են: Հիվանդները նշում են lethargy- ի և թուլության տեսքը, ախորժակի նվազումը, սրտխառնոցի պարբերական տեսքը: Հոդերի մեջ նույնպես ցավ կա: Քանի որ կալցիումի մակարդակի բարձրացումը փոխում է նյարդամկանային իմպուլսի փոխանցումը, հիվանդները նույնպես ունենում են մկանային ցավ: Տարեց հիվանդների ախտանիշները, որպես կանոն, ներառում են մկանների թուլություն: Հիվանդների համար դժվար է աթոռից դուրս գալը, նրանք սայթաքում են քայլելիս, հաճախ ընկնում են:
Ոտնաթաթի մկանների թուլության պատճառով հարթ ոտքերը հաճախ զարգանում են, քայլելիս ոտքերի ցավերը հայտնվում են: Երիկամային tubules- ի վնասների պատճառով հնարավոր են այլ խանգարումներ, մասնավորապես ՝ մեզի քանակի աճ: Ծանր դեպքերում հիվանդները կտրուկ կորցնում են քաշը ՝ վատ ախորժակի և ջրազրկման պատճառով: Մարմնում հեղուկի պակասը ազդում է մաշկի վիճակի վրա `այն դառնում է չոր, ձեռք է բերում հողեղեն գույն: Կալցիումի կորուստը հաճախ հանգեցնում է առողջ ատամների թուլացման և կորստի:
Ոսկորները անընդհատ կորցնում են կալցիումը և ֆոսֆորը: Ավելին, այս հիվանդության ֆոնի վրա նկատվում է օստեոկլաստների, բջիջների ակտիվացում, որոնք ունակ են լուծարել ոսկորները: Պարաթիրոիդ հորմոնի մակարդակի բարձրացման հետևանքն է առաջադեմ օստեոպորոզը:
Ոսկրածուծի խտության նվազման պատճառով կոտրվածքները հազվադեպ չեն հիվանդների համար: Ավելին, նույնիսկ փոքր ֆիզիկական ճնշումը կամ ցնցումը կարող են վնասել ոսկորը: Ոսկորները հաճախ չեն աճում միասին, կազմելով այսպես կոչված «կեղծ հոդեր»: Նկատվում են նաև կմախքի դեֆորմացիաները, մասնավորապես ՝ ողնաշարը (քիֆոզ, սկոլիոզ), կրծքավանդակը և pelvis- ը: Դա, իհարկե, ազդում է մարդու բարեկեցության և շարժունակության վրա: Հիպերպարաթիրեոզիզմը հաճախ ուղեկցվում է հոդերի մեջ ուրիկաթթվի բյուրեղների նստեցմամբ (գեղձ):
Ավելորդ կալցիումը ազդում է երիկամների գործողության վրա: Հաճախ պիելոկալիզային համակարգի ներսում ձևավորվում է մարջանաձև քարեր: Բուժման բացակայության դեպքում հաճախ զարգանում է երիկամային անբավարարություն, ինչը, ավաղ, անշրջելի է. Հաճախ հիվանդը կարիք ունի երիկամների փոխպատվաստման:
Հիվանդությունը ազդում է մարսողական համակարգի վրա: Հիվանդները բողոքում են ախորժակի, փխրունությունից, փորկապությունից, սրտխառնոցից և որովայնի ցավից: Արյան մեջ կալցիումի ավելցուկով չի բացառվում լեղապարկի և ենթաստամոքսային գեղձերում քարերի ձևավորումը, ինչը հանգեցնում է խոլեցիստիտի և պանկրեատիտի զարգացմանը: Ի դեպ, կանանց մոտ հիպերպարատիոիզմի ախտանիշները հաճախ վատանում են հղիության ընթացքում, ինչը շատ վտանգավոր է ոչ միայն մոր, այլև երեխայի համար:

Կալցիումի մակարդակի բարձրացումը ազդում է նյարդային համակարգի գործունեության վրա և հաճախ հանգեցնում է մտավոր փոփոխությունների:Հիվանդները կարող են նկատել ապատիա, անհանգստություն և երբեմն տարբեր ծանրության դեպրեսիա: Հայտնվում է քնկոտություն, խանգարված հիշողություն և ճանաչողական ունակություններ: Առավել ծանր դեպքերում հիվանդությունը ուղեկցվում է խառնաշփոթությամբ և սուր հոգեվիճակներով:
Հաճախ ծնողներին հետաքրքրում են հարցեր այն մասին, թե ինչպես է հիպերպարատիրեոիզմը դիտվում երեխաների մեջ: Այս դեպքում ախտանիշները, բուժումը և բարդությունները նույնն են: Բայց եթե մենք խոսում ենք հիվանդության առաջնային ձևի մասին, ապա այն սովորաբար կապված է գենետիկական ժառանգականության հետ: Եթե հիվանդությունը հայտնվել է կյանքի առաջին ամիսներին կամ տարիներին, նկատվում է երեխայի ֆիզիկական և մտավոր զարգացման ուշացում:
Հիպերպաթիրեոզիզմ. Ախտորոշում
Այս դեպքում ախտորոշումը չափազանց կարևոր է: Hyperparathyroidism- ի ախտանիշները աճում են դանդաղ, իսկ երբեմն էլ ՝ ամբողջովին բացակայում: Այդ իսկ պատճառով, նախուտեստների համար կատարվում են արյան և մեզի լաբորատոր հետազոտություններ: Արյան նմուշների ուսումնասիրության ընթացքում դուք կարող եք նկատել կալցիումի մակարդակի բարձրացում և ֆոսֆատների քանակի նվազում: Մեզը վերլուծելիս հայտնաբերվում է երկու տարրերի աճող քանակությունը: Այս ուսումնասիրությունն իրականացվում է երկու անգամ `եթե դրանք տալիս են նույն արդյունքները, արյան ստուգում է արվում` պարաթիրոիդ հորմոնի համար:

Հորմոնի մակարդակի բարձրացումը ցույց է տալիս հիպերպարաթիրեոզիզմի առկայությունը, բայց կարևոր է ոչ միայն հիվանդության առկայությունը հաստատել, այլև որոշել դրա պատճառը: Նախ, կատարվում է ուլտրաձայնային հետազոտություն, որն օգնում է մասնագետին տեսնել պարաթիրոիդ գեղձի չափի մեծացում կամ նորագոյացությունների առկայություն: Բացի այդ, կատարվում են մագնիսական ռեզոնանսային պատկերացում և հաշվարկված տոմոգրաֆիա, այս ընթացակարգերը տալիս են ավելի ճշգրիտ տեղեկատվություն:
Համոզվեք, որ ուսումնասիրեք երիկամների և կմախքի համակարգը ՝ պարզելու, թե արդյոք հիվանդը ունի բարդություններ:
Hypercalcemic ճգնաժամը և դրա բուժումը
Hypercalcemic ճգնաժամը սուր պայման է, որը զարգանում է արյան մեջ կալցիումի մակարդակի կտրուկ աճով: Նման պաթոլոգիան հանգեցնում է մարմնին վտանգավոր վնաս հասցնելու, և դեպքերի 50-60% դեպքերում հանգեցնում է մահվան:
Բարեբախտաբար, ճգնաժամը համարվում է հիպերպարատիոիդիզմի հազվագյուտ բարդություն: Տարբեր գործոններ կարող են հրահրել դա ՝ ներառյալ վարակները, ոսկորների զանգվածային կոտրվածքները, վարակները, թունավորումները: Ռիսկի գործոնները ներառում են հղիություն, ջրազրկում և որոշակի դեղամիջոցների օգտագործում, ներառյալ կալցիում և վիտամին D պարունակող արտադրանքներ, թիազիդային diuretics: Հիպերպարաթիրեոզով հիվանդները պետք է ուշադիր հետևեն իրենց սննդակարգին ՝ չհաշված կալցիում և վիտամին D պարունակությամբ սննդամթերքը, սակայն ճգնաժամի զարգացման մեջ ոչ պակաս դերակատարում է ունենում ոչ պատշաճ թերապիայի և սխալ ախտորոշման բացակայությունը:
Հիպերկալեմիկ ճգնաժամն արագ զարգանում է: Նախ, հիվանդները ունենում են մարսողական համակարգի խանգարումներ, ներառյալ սուր սուր որովայնի ցավը, ուժեղ փսխումը: Նշվում է մարմնի ջերմաստիճանի բարձրացում: Հիվանդները բողոքում են ոսկրերի ցավից և մկանների թուլությունից: Նյարդային համակարգից խանգարումներ նույնպես հայտնվում են ՝ սկսած ընկճվածությունից և ընկճվածությունից, վերջացրած հոգեվիճակներով: Հիվանդ մարդու մաշկը չորանում է, հայտնվում է քոր առաջացում:
Արյունահոսության խանգարումների պատճառով հնարավոր է զարգացնել DIC: Գուցե ցնցող պետության զարգացումը: Հիվանդը մահանում է սրտի կաթվածի կամ շնչառական մկանների կաթվածի արդյունքում:
Հիպերպարատիոիդիզմի բուժման մեթոդներ

Մենք արդեն հասցրել ենք հարցեր ուղղել այն մասին, թե ինչն է հիպերպարետիրեոզիզմը: Այս դեպքում ախտանիշներն ու բուժումը սերտորեն կապված են: Եթե մենք խոսում ենք հիվանդության առաջնային ձևի մասին, որը կապված է ուռուցքի ձևավորման հետ, ապա հնարավոր է նորագոյացության վիրաբուժական հեռացում: Գործողությունը միշտ չէ, որ իրականացվում է: Փաստն այն է, որ հիվանդությունը կարող է զարգանալ տասնամյակներ շարունակ, առանց հիվանդին պատճառելով առանձնահատուկ անհարմարություններ: Այո, և դրանից տառապում են հիմնականում տարեցները, ինչը լրացուցիչ դժվարություններ է ստեղծում:
Վիրահատության անհրաժեշտության մասին որոշումը կայացնում է բժիշկը:Համարվում է, որ վիրահատությունն անհրաժեշտ է արյան մեջ կալցիումի մակարդակի ուժեղացումով (ավելի քան 3 մմոլ / լ) և երիկամների կտրուկ խանգարում: Ընթացակարգի վերաբերյալ ցուցումներն են `արտազատման համակարգում գտնվող քարերը, մեզի հետ միասին կալցիումի զգալի կորուստը, հիպերկալեմիկ ճգնաժամերի պատմությունը, ինչպես նաև ծանր օստեոպորոզը:
Եթե բժիշկը որոշեց չկատարել ուռուցքի կամ գեղձի հեռացում (իր հիպերտրոֆով), ապա հիվանդները դեռ պետք է պարբերաբար հետազոտվեն, կարևոր է իրականացնել առնվազն տարին 1-2 անգամ երիկամների և ոսկորների ապարատի ուսումնասիրություններ: Արյան կալցիումի և արյան ճնշման շարունակական մոնիտորինգը կարևոր է:
Ինչ վերաբերում է երկրորդական ձևին, ապա հիպերպաթիրեոզիզմի բուժումը եռում է առաջնային հիվանդությունները վերացնելու համար: Արյան մեջ կալցիումի անբավարարությունը կարող է վերացվել դեղորայքի միջոցով. Հիվանդները նշանակվում են այս հանքանյութ պարունակող դեղամիջոցներով, ինչպես նաև վիտամին D. Այն դեպքում, երբ դեղերը վերցնելը չի տալիս ակնկալվող ազդեցությունը, կարող է իրականացվել գեղձի մասերի վիրաբուժական արտազատում:
Pseudohyperparathyroidism- ը և դրա առանձնահատկությունները
Ժամանակակից բժշկությունը հայտնի է նաև այսպես կոչված կեղծ-հիպերպարպաթերոիդիզմի պատճառով: Սա բավականին հազվագյուտ հիվանդություն է, որն ուղեկցվում է նույն ախտանիշներով: Այնուամենայնիվ, պաթոլոգիան կապված չէ առավել պարատոիդային խցուկների աշխատանքի հետ:
Հիվանդը ունի չարորակ նորագոյացություններ, որոնք կարող են տեղայնացվել երիկամների, թոքերի, կաթնագեղձերի և այլ օրգանների մեջ: Այս ուռուցքները պարունակում են բջիջներ, որոնք ի վիճակի են արտադրել այնպիսի ակտիվ նյութեր, որոնք նման են պարաթիոիդ հորմոնին իրենց գործողության մեխանիզմին: Նման հիվանդությամբ նկատվում է արյան մեջ կալցիումի մակարդակի բարձրացում ՝ ոսկրային հյուսվածքի լուծարման պատճառով: Սա ծայրաստիճան վտանգավոր հիվանդություն է, որը կարող է հանգեցնել մահվան:
Կանխատեսումներ հիվանդների համար
Այժմ դուք գիտեք, թե ինչպես է զարգանում հիպերպաթիրեոզիզմը: Կանանց մոտ ախտանիշներն ու բուժումը, հատկապես երեխաների մոտ հիվանդության ընթացքը, կարևորագույն խնդիրներ են: Բայց ո՞ր կանխատեսումների վրա կարելի է հույս դնել: Արդյունքները կախված են նրանից, թե զարգացման որ փուլն է հայտնաբերվել հիվանդությունը:
Եթե մենք խոսում ենք վաղ առաջնային հիպերպարատիրեոզիայի մասին, ապա ժամանակին բուժվելուց հետո կանխատեսումը բարենպաստ է: Ներքին օրգաններից և նյարդային համակարգից ախտանիշները անհետանում են մի քանի շաբաթ անց: Ոսկրածուծի կառուցվածքը կարող է վերականգնվել մի քանի տարի հետո: Առաջատար դեպքերում հիվանդները կարող են պահպանել կմախքի դեֆորմացիաներ, որոնք ազդում են կյանքի որակի վրա, բայց վտանգավոր չեն:
Եթե երիկամների վնաս է առաջանում, որ նույնիսկ վիրահատությունից հետո երիկամային անբավարարությունը կարող է առաջընթաց ունենալ: Ամեն դեպքում, դուք պետք է ուշադիր հետևեք ձեր բարեկեցությանը և անցնեք կանխարգելիչ բժշկական զննումներ:
Վերերիկամային գեղձերը մարդու էնդոկրին համակարգի զուգակցված օրգանն են: Դրանց խախտման հետ կապված ամենատարածված խնդիրները հիպոֆունկցիան և հիպերֆունկցիան են: Առաջին դեպքում, զուգավորված էնդոկրին խցուկները կորցնում են բավարար քանակությամբ հորմոններ սինթեզելու ունակությունը, իսկ երկրորդում, ընդհակառակը, դրանք շատ են արտադրում:
Որոնք են վերերիկամային խցուկները:
Այս էնդոկրին օրգանը մի փոքր զույգ խցուկ է, որը գտնվում է երիկամների վերին մասերից անմիջապես վերևում: Արգանդի աջ գեղձը եռանկյան վիճակում է, իսկ ձախը `կիսալուսն է:
Այս զուգավորված օրգանի կողմից արտադրված հորմոնները մտնում են արյան շրջանառությունը և կարևոր են մարմնի կյանքի համար: Յուրաքանչյուր վերերիկամային գեղձը բաղկացած է երկու տարբեր մասերից ՝ ներքին ուղեղային և արտաքին կեղևային շերտեր: Որոշ հանգամանքներ կարող են հանգեցնել այդ խցուկների գործունեության խանգարմանը ինչպես գործունեության նվազման, այնպես էլ բարձրացման ուղղությամբ:
Վերերիկամային հիպերֆունկցիայի դասակարգում
Այս զուգավորված գեղձերի կեղեվը բաղկացած է ուղեղի շերտից, ցանցաթաղանթից, գլոմերուլյար և կապոց գոտիներից: Յուրաքանչյուր վերերիկամային ծառի կեղեվ հորմոններ է առաջացնում: Հետևյալ խանգարումները կարող են հանգեցնել դրանց գործունեության խանգարման.
- ավելցուկային միներալոկորտիկոիդներ, որոնք վերահսկում են արյան մեջ էլեկտրոլիտների քանակը,
- վերերիկամային հիպերանդոգենիզմ,
- ավելցուկային կատեխոլամիններ, որոնք ձևավորվում են չարորակ ուռուցքից կամ սթրեսի տակ,
- գլյուկոկորտիկոիդների ավելցուկ, որոնք պատասխանատու են նորմալ արյան ճնշման, անձեռնմխելիության և նյութափոխանակության պահպանման համար:

Վերերիկամային խցուկներ ՝ հիպերֆունկցիա և հիպոֆունկցիա
Էնդոկրին համակարգի զուգավորված օրգանը առատորեն մատակարարվում է արյունով: Առանց նրա գործունեության, կյանքը անհնար է: Օրինակ ՝ կենդանին մեռնում է վերերիկամային խցուկները հեռացնելուց մի քանի օր անց:
Հիպերֆունկցիան և հիպոֆունկցիան մարմնում լուրջ խանգարում են: Վերերիկամային գեղձի գործունեության նվազումը առաջնային է և երկրորդական: Առաջնային ձևը ձևավորվում է խցուկների կեղևային նյութի կործանարար անդառնալի պրոցեսների ընթացքում, իսկ երկրորդայինը `արդյունք է հիպոթալամիկ-հիպոթենային համակարգի խախտման:
Վերերիկամային անբավարարության հիմնական ախտանիշը մաշկի պիգմենտացիան է: Այն, որպես կանոն, սկսում է մթնել մարմնի հետևյալ մասերում `պարանոց, ձեռքեր և դեմք:
Վերերիկամային ծառի կեղևի հիպերֆունկցիան օրգանիզմի գործունեության խախտում է, երեխաների մոտ ուղեկցվում է սեռական հորմոնների վաղ սկզբից: Այս ամենը կարող է հանգեցնել վաղաժամ սեռական հասունության: Դեպքերը նկարագրվում են, երբ 4-6 տարեկան տղաները ունեցել են սեռական ցանկություն, մորուքը մեծացել է, իսկ սեռական օրգանները հասել են չափի, ինչպես մեծահասակների մոտ:
Վերերիկամային գեղձերի հիպերֆունկցիան գլյուկոկորտիկոիդների արտադրության աճով կարող է առաջանալ ուռուցքների միջոցով, ինչը հրահրում է Իտենկո-Կուշինգի համախտանիշի զարգացումը: Սա բավականին լուրջ հիվանդություն է:
Վերերիկամային գեղձերի հիպերֆունկցիան, ինչպես նաև հիպոֆունկցիան առավել հաճախ ցույց է տալիս մարմնում լուրջ պաթոլոգիայի առկայությունը, այնպես որ մի անտեսեք հիվանդության առաջին նշանները, բայց ավելի լավ է խորհրդակցել մասնագետի հետ:

Ենթաստամոքսային գեղձի հորմոններ
ենթաստամոքսային գեղձի ինսուլինի հիպերֆունկցիան
Ենթաստամոքսային գեղձի էնդոկրին մասը կազմում է 3 հորմոն.
Ինսուլինը պատասխանատու է գլիկոգենի սինթեզի համար և կապված է մկանների մեջ շաքարի օքսիդացման հետ: Երբ Լանգերհանի կղզիները դադարում են գործել, արյան մեջ շաքարի կոնցենտրացիան կտրուկ բարձրանում է: Այս պայմանը կոչվում է հիպերգլիկեմիա:
Երբ շաքարը հայտնվում է մեզի մեջ, գլյուկոզուրիան զարգանում է: Եթե արյան մեջ նրա կոնցենտրացիան նվազում է, զարգանում է հիպոգլիկեմիա: Հորմոնի սեկրեցիայի կարգավորումը իրականացվում է նեյրոհումորային և նյարդային մեխանիզմների միջոցով:
Գլյուկագոնը ինսուլինի անտագոնիստ է: Այն ուղեկցում է հիպերգլիկեմիայի զարգացումը, նվազեցնում է գլիկոգենի կոնցենտրացիան լյարդի մեջ: Լիպոկաինը կապված է այս օրգանից ճարպերի հեռացման հետ: Հորմոնի գործունեությունը օգնում է խանգարել ածխաջրերի վերածումը ճարպերի:
Կան մի քանի եղանակներ, որոնք գեղձի հորմոններն ազդում են ածխաջրերի նյութափոխանակության վրա: Ինսուլինի շնորհիվ գլյուկոզան ներթափանցում է բջջային մեմբրանի մեջ: Այս հորմոնը նպաստում է ֆերմենտների սինթեզին: Նրանք սինթեզում են գլիկոգենը, օքսիդացնում գլյուկոզան: Գլյուկագոնի գործունեության շնորհիվ գլիկոգենը քայքայող ֆերմենտի պարունակությունը մեծանում է:
Ինչպե՞ս թույլ սեռը ցույց է տալիս վերերիկամային հիպերֆունկցիան:
Հորմոնների ավելցուկ ձևավորմամբ կանանց մոտ ախտանշանները հետևյալն են.
- պզուկներ,
- մաշկի պիգմենտացիա,
- ընկճված վիճակ:
Եթե հղի կնոջ մոտ ախտորոշվում է հիպերանդոգենիզմ, այլ կերպ ասած, արական հորմոնների արտադրության աճ, ապա նա պետք է անընդհատ դիտարկվի գինեկոլոգի կողմից ՝ վիժումից խուսափելու համար: Ամենից հաճախ, նման հիվանդության բուժման համար նախատեսված է կորտիզոլի արհեստական անալոգների կիրառումը, որոնք ճնշում են androgens- ի արտադրությունը: Այս զուգավորված մարմնի գործունեության նորմալացման համար կարող են նշանակվել B և C խմբերի վիտամիններ, ինչպես նաև հետքի տարրեր:
Բացի այդ, կանանց մոտ զուգակցված գեղձերի գործունեության խախտմամբ, կարող են խնդիրներ առաջանալ երեխայի հայեցակարգի և կրելու հետ:Կանանց մեջ գտնվող վերերիկամային գեղձերի հիպերֆունկցիան հաճախ դրսևորվում է կլիտերի տարածում, կրծքավանդակի ցավ, դաշտանային անկանոնություններ և նույնիսկ արգանդի չափի նվազում:
Հակաբեղմնավորիչներ ընդունող մի կին ստիպված կլինի դադարեցնել դրանք ՝ զուգակցված գեղձերի աշխատանքը նորմալացնելու համար: Ընդհանրապես, եթե մի տիկին ունի վերերիկամային գեղձի հիպերֆունկցիա, նա ստիպված կլինի փոխել իր ապրելակերպը, խուսափել սթրեսային իրավիճակներից և, իհարկե, լավ հանգստանալ: Համոզված եղեք, որ նման խախտմամբ պատշաճ ուտեք: Բացի այդ, անհրաժեշտ է պարզել, թե ինչ ծանրաբեռնվածություն է ունենում վերերիկամային գեղձերը նման հիվանդության հետ: Հիվանդության ախտանիշները, զուգակցված գեղձի հիպերֆունկցիայի ախտորոշումը և ժամանակին բուժումը կարող են արագ վերականգնել առողջությունը:
Պաթոլոգիայի պատճառները
Վերերիկամային ծառի կեղևի հիպերֆունկցիան առաջանում է գեղձային բջիջների ավելցուկային գործունեության արդյունքում: Այս հատկությունը հայտնվում է ֆունկցիոնալ խանգարումներով կամ բորբոքային պրոցեսների զարգացման շնորհիվ: Երեխաների մոտ, վերերիկամային հիպերֆունկցիան հազվադեպ է:

Դրա ձևավորման պատճառները կարող են տարբեր լինել, բայց ամենատարածվածներն են.
- Հիպերպլազիան զույգ գեղձի չափի փոփոխություն է:
- Մարմնի ֆունկցիոնալ խանգարումներ. Շաքարախտ, ճարպակալում, երեխայի կրում, սթրես:
- Ուռուցքները ազդում են վերերիկամային խցուկների վրա:
Հիվանդության ախտանիշները
Ախտորոշումը `վերերիկամային գեղձի բորբոքումն ու այլ պաթոլոգիաները հայտնաբերելը, բայց որոշ նշաններ նույնիսկ առանց դրա վկայում են մարմնում առկա խանգարումների մասին: Օրինակ, իրենց հիպերֆունկցիայի միջոցով հիվանդը կարող է ցավ զգալ որովայնի շրջանում, տառապել փորկապությունից կամ լուծից:
Addison- ի հիվանդությունը դրսևորվում է հարթ և կմախքի մկանների տոնայնության անկմամբ, մկանների թուլություն, լորձաթաղանթների և մաշկի հիպերպիգմենտացիա: Վաղ փուլում մելանոզը տեղի է ունենում ակոսների և մաշկի ծալքերի մակարդակում, այնուհետև ձեռք բերելով դիֆուզիոն բնույթ: Այս պաթոլոգիան զարգանում է կորտիզոնի և ալդոստերոնի գեղձի գեղձի արտադրության նվազման և մելանոֆորմի հիպոֆիզմի հորմոնի սեկրեցիայի աճի պատճառով:

Բայց Քուշինգի սինդրոմով ակնհայտ ախտանիշներն են լուսնային, կլոր դեմքը ՝ կարմրավուն երանգով, մաշկի նոսրացումը և պարանոցի վրա ճարպի տեղակայումը: Շատ դեպքերում շաքարային դիաբետը տեղի է ունենում արյան գլյուկոզի համակենտրոնացման բարձրացման պատճառով, քանի որ ենթաստամոքսային գեղձը չի արտադրում անհրաժեշտ քանակությամբ ինսուլին: Կանանց և տղամարդկանց տղամարդկանց սեռական հորմոնների ավելորդ սեկրեցմամբ նկատվում է ուժեղ մազերի աճ և արյան ճնշման բարձրացում:
Մարմնի մեջ գլյուկոկորտիկոստերոիդների պակասը հրահրում է հիպոգլիկեմիայի, քաշի կորուստ, հիպոթենզիա, խանգարված սրտանոթային համակարգ և մարսողություն: Ավելին, զարկերակային հիպոթենզիայի պատճառով հնարավոր է սրտի չափի նվազում:
Վերերիկամային հիպերֆունկցիայի ախտորոշում
Ախտորոշելուց առաջ բժիշկը նախ հետազոտում է հիվանդին և հավաքում անամնեզ: Այնուհետև նա նրան ուղարկում է արյուն և մեզի ՝ կորտիզոլի հորմոնալ կարգավիճակը և մակարդակը գնահատելու համար: Բացի այդ, հիվանդը անցնում է ուլտրաձայնային և MRI:

Ինչպե՞ս նորմալացնել զույգ էնդոկրին խցուկների աշխատանքը:
Վերերիկամային հիպերֆունկցիայի համար բուժումը կարող է տարբեր լինել: Օրինակ, եթե ուռուցքում նրանց գործունեության խանգարման պատճառը, ապա, ամենայն հավանականությամբ, նախատեսվում է վիրաբուժական հեռացում: Սովորաբար, նման վիրահատությունից հետո, ախտանիշների մեծ մասը ինքնուրույն հեռանում է առանց լրացուցիչ թերապիայի:
Այս հիվանդության բժշկական բուժումը հիմնված է գլյուկոկորտիկոիդների տարբեր համակցությունների վրա `Կորտիզոն ացետատ, Հիդրոկորտիզոն, Դեքսամետասոն: Ավելին, կանանց և տղամարդկանց սեռական հորմոնները, ինչպիսիք են էստրոգենը և androgen- ը, կարող են նշանակվել: Բացի այդ, խորհուրդ է տրվում նվազեցնել աղի ընդունումը:
Բուսական հավելումներ հորմոնի ավելցուկ արտադրությամբ
Պետք չէ նյարդայնանալ և հրաժարվել, եթե ձեզ ախտորոշել են վերերիկամային հիպերֆունկցիա:Ժողովրդական միջոցներով բուժումը կօգնի բարելավել այս զուգավորված էնդոկրին օրգանների աշխատանքը:
Թերապևտիկ նպատակներով կարող եք օգտագործել բուժիչ Lungwort- ը, որի տերևները և ցողունները թույլատրվում են թարմ խմել: Այն պարունակում է շատ օգտակար հանածոներ և վիտամիններ: Այս բույսից պատրաստվում է ձվաբջիջ ՝ վերերիկամային հիպերֆունկցիան բուժելու համար, ինչը խթանում է հորմոնների արտադրությունը:
Թուրմ պատրաստելու համար հարկավոր է պատրաստել 30 գրամ չոր խոտ: Այն լցվում է եռացրած ջրով և թողնում, որ ամբողջովին սառչի: Այնուհետև արդյունքում ստացված խառնուրդը լավ զտված է: Վերցրեք արգանակը առնվազն 4 անգամ մեկ օրում, 250 մլ, ցանկալի է ուտելուց 30 րոպե առաջ: Բուժման տևողությունը 2-3 ամիս է:
Նույնիսկ վերերիկամային հիպերֆունկցիայի դեպքում օգտակար է օգտագործել սև և սպիտակ թթի մրգահյութ: Այս ըմպելիքը ստեղծելու համար ձեզ հարկավոր է թթի տերևներ: Սկզբում դրանք պետք է լավ լվացվեն, ապա մանր կտրատած: 1 լիտր ջրի մեջ ավելացնել 4 ճաշի գդալ թակած տերևներ և եփել ցածր ջերմության վրա 15 րոպե: Սառեցված խառնուրդը միայն կխստանա: Խմելը խորհուրդ է տրվում, ինչպես սովորական թեյը: Համը բարելավելու համար խմիչքին ավելացնել մի գդալ մեղր:
Վերերիկամային ծառի կեղևի հիպերֆունկցիայի զարգացումը կանխելու համար անհրաժեշտ է պահպանել սննդի որոշակի կանոններ: Արժե հրաժարվել ոլոռի, շոկոլադի, լոբի, կակաոյի, ուժեղ թեյի և ընկույզների օգտագործումից: Ավելի լավ է նախապատվությունը տալ հում հավի դեղնուցներին, սոխին, թարմ խոտաբույսերին, տնական կաթնաշոռին և թխած խնձորին:
Հիպոթիրեոզն ու հիպերտրիոիզմը վահանաձև գեղձի ամենատարածված հիվանդություններն են: Ըստ վիճակագրության ՝ ավելի հաճախ, քան ոչ, 30 տարի անց կանայք տառապում են այս պայմաններից: Հիվանդության վաղ փուլերում դրանք հաջողությամբ կարելի է բուժել, մինչդեռ ուշ ախտորոշումը կարող է հանգեցնել լուրջ բարդությունների: Կարևոր է, որպեսզի կարողանանք տարբերակել հիպոթիրեոզից և հիպերտիրեոզից: Դասընթացի առանձնահատկությունները բնութագրվում են վառ կլինիկական պատկերով, իմանալով, թե որ դուք կարող եք ժամանակին նույնացնել հիվանդությունը և պահպանել ձեր առողջությունը:
Վահանաձև գեղձը տեղակայված է վահանաձև գեղձի մակարդակի մակարդակում `պարանոցի առջևի մասում: Դարբնոցը, նեղուցը, կարոտիդային զարկերակները և նյարդերը սերտորեն հարակից են դրան: Վահանաձև գեղձը բաղկացած է ձախ և աջ լոբերից, որոնք կարող են տարածվել մինչև տրախեայի 6-րդ աճառ: Գոյություն ունի նաև լոբին միացնող իշթմուս: Այն գտնվում է տրախեայի 3-րդ աճառի մակարդակում: Արյան մատակարարումը կատարվում է վահանաձև գեղձի վերին և ստորին զարկերակների միջոցով: Ներթափանցելով օրգանի ստրոմաներին ՝ դրանք բաժանվում են բազմաթիվ ճյուղերի ՝ սնուցելով յուրաքանչյուր բջիջ: Նրա հետին մակերևույթի վրա կա մեկ այլ գեղձ ՝ պարաթեոիդ: Այդ իսկ պատճառով հեռացման գործողությունների ընթացքում նրանք չափազանց ուշադիր են իրենց տարանջատման հարցում: Ի վերջո, նման պարաթիրոիդ հորմոնալ կայանների հեռացումը կարող է հանգեցնել մարդու մահվան:
Ո՞րն է տարբերությունը հիպոթիրեոզից և հիպերտիրեոզից: Վահանաձև գեղձի գտնվելու վայրի համեմատությունն այս պայմաններում անօգուտ է. Եւ՛ առաջին, և՛ երկրորդ դեպքերում, այն կավելանա:

Վահանաձև գեղձի ֆունկցիան
Վահանաձև գեղձի հիմնական աշխատուժը և կառուցվածքային միավորը վահանաձև գեղձն է: Հենց այս բջիջն է, որ արյունից բացասական լիցքավորված յոդի իոններ է թակարդում և ձևավորում է սպիտակուց, թիրոգլոբուլին ՝ օգտագործելով հատուկ ֆերմենտ: Եվ նա, իր հերթին, ներգրավված է երկու հիմնական հորմոնների սինթեզում `տրիոդոդիրոնին և թիրոքսին, որոնք հետագայում արտազատվում են արյան մեջ:
Նրանց գործողության թիրախները բացարձակապես մեր մարմնի բջիջներն են: Triiodothyronine- ը և thyroxine- ն ներգրավված են մարմնի նյութափոխանակության կարգավորմանը, նպաստում են մկանների զարգացմանը և սպիտակուցների կառուցմանը և պատասխանատու են A և B12 վիտամինների փոխանակման համար:
Վահանաձև գեղձից բացի, վահանաձև գեղձը պարունակում է ևս երկու տիպի բջիջ: Ոմանք արտադրում են կալցիտոնին, իսկ մյուսները ծառայում են որպես մի տեսակ ռեզերվ ՝ փոխարինելու կորցրած աշխատողներին, որոնք արտադրում են երկու հիմնական հորմոն:Հիպոթիրեոզ և հիպերտիրեոզ, դրանց ախտանիշները կախված են ոչ միայն արյան մեջ թիրոքսինի և տրիիոդոթիրոնինի քանակությունից, այլև նրանց վրա հյուսվածքների վրա հատուկ ընկալիչների առկայությունից:

Հետադարձ կապի սկզբունքը
Մարդու մարմնում կա բոլոր էնդոկրին խցուկների թագավոր `մարսողական գեղձ: Հենց նա է, ով իր հորմոնների օգնությամբ վերահսկում է երիկամների, ձվարանների և վահանաձև գեղձի աշխատանքը:
Բայց հիպոֆիզի գեղձի գործառույթը նույնպես վերահսկվում է: Հիպոթալամուսը իր հորմոնների լիբերինների և ստատինների օգնությամբ կարող է խանգարել կամ ակտիվացնել մարսողական գեղձի սեկրեցումը: Վերջինս, իր հերթին, թաքցնում է վահանաձև գեղձը խթանող հորմոնը, ինչը խթանում է վահանաձև գեղձը:
Արյան մեջ թիրոքսինի և տրիիոդոթիրոնինի պարունակության նվազման դեպքում ազդանշան է մտնում մարսողական գեղձի մեջ և ակտիվանում է թիրոտրոպինի սինթեզը: Այն մեծացնում է վահանաձև գեղձի գործունեությունը, իսկ հորմոնների մակարդակը վերադառնում է իր սկզբնական նորմին: Եթե արյան մեջ թիրոքսինի և տրիիոդոթիրոնինի մակարդակը բարձրանում է, ապա հիպոթալամուսը գաղտնազերծում է ստատիններ, որոնք խանգարում են հիպոֆիզի գեղձի սեկրեցմանը: Վահանաձև գեղձը խթանող հորմոն չի գաղտնազերծվում, և վահանաձև գեղձը դադարում է սեկրեցել հորմոնները: Այսպիսով, տիրոքսինի և տրիոդոդիրոնինի մակարդակը վերադառնում է իր սկզբնական մակարդակին:
Հիպոթիրեոզ, վահանաձև գեղձի հիպերտրիոիզմը այնպիսի պայմաններ են, որոնցում տեղի ունեցող հորմոնալ խանգարումները հակադարձում են մարդու մարմնի դեմ հետադարձ կապի սկզբունքը:
Հիպերտիրեոզ. Սահմանում, ձևեր և առաջին ախտանիշներ
Հիպոթիրեոզ և հիպերտիրեոզ: Այս համախտանիշների միջև եղած տարբերությունները կօգնեն արագ ախտորոշել պաթոլոգիան: Առաջին հերթին պետք է հաշվի առնել թիրոքսինի և տրիոդոդիրոնինի ավելորդ գործառույթները: Հիպերտիրեոիզմը մարմնի մի պայման է, որը կապված է վահանաձև գեղձի հորմոնների գերբավարարության հետ: Այս հիվանդությունը կարող է առաջնային լինել վահանաձև գեղձի պաթոլոգիայում, երկրորդական `հիպոթենային գեղձի խախտմամբ - և երրորդային` հիպոթալամուսի ձախողման դեպքում:
Առանձնանում են հիպերտերեոիզմի ընթացքի երեք ձև ՝ ասիմպտոմատիկ, դրսևորիչ, բարդ: Առաջին ձևը բնութագրվում է հիվանդության ջնջված դրսևորումներով, իսկ ախտորոշումը կարող է իրականացվել միայն լաբորատոր և գործիքային ուսումնասիրությունների միջոցով: Մանիֆեստի ձեւը առանձնանում է վառ կլինիկական ախտանիշներով: Հիպերտերեոիզմը համարվում է բարդ, երբ այլ օրգաններից և համակարգերից պաթոլոգիական խանգարումներ է տալիս: Օրինակ `առիթմիաների առաջացում, այտուցվածքի առաջացում:
Առաջին ախտանիշը, որին պետք է ուշադրություն դարձնել, մարմնի քաշի կտրուկ անկումն է: Հիվանդները զգում են նաև պարբերաբար ingրամեկուսացում, սրտի բաբախյունի բարձրացում, մեծ աչքեր, քրտնարտադրություն, ծարավի անընդհատ զգացում և գերաճի դրվագներ: Անքնությունն ու դյուրագրգռությունը դառնում են մշտական ուղեկիցներ: Կանանց մոտ տեղի է ունենում դաշտանային անկանոնություններ:

Հիպոթիրեոզ. Առաջին ախտանիշները
Հիպոթիրեոզիզմը մարմնի մի պայման է, որը կապված է վահանաձև գեղձի հորմոնների պակասի հետ: Այս հիվանդությունը կարող է նաև լինել բնության առաջնային, երկրորդային և երրորդական: Ըստ կլինիկական ախտանիշների, այն նույնպես բաժանված է ենթակլինիկական, դրսևորվող և բարդ ձևերի: Հիվանդները նշել են տրամադրության անկում, հոգնածություն, քնկոտություն, քաշի ավելացում: Չոր մաշկը, փխրուն մազերը, փորկապությունը, դանդաղ սրտի բաբախյունը, արյան ճնշումը իջեցնելը - այս ամենը պետք է հուշի հիպոթիրեոզիզմի գաղափարի վրա և դառնա բժշկի վաղ այցելության պատճառ: Ո՞րն է տարբերությունը հիպոթիրեոզից և հիպերտիրեոզից:
Հիպոթիրեոզության և հիպերտիրեոզության կլինիկական դրսևորումները, դրանց ախտանիշները բևեռային տարբեր են: Դժվար չէ տարբերակել դրանք ախտորոշման մեջ, բացառությամբ ենթկլինիկական ձևերի, որոնք հնարավոր է հայտնաբերել միայն լաբորատոր տեքստերի օգնությամբ: Ախտորոշման համար օգտագործվում է անվճար թիրոքսինի, տրիիոդոթիրոնինի և վահանաձև գեղձի խթանող հորմոնի մակարդակի որոշումը:
Հիպոթիրեոզ, հիպերտիրեոզ. Ախտանիշների աղյուսակ
Անբարենպաստությունը հայտնաբերելը և բուժելը
Ինչպես արդեն նշվեց, այս պաթոլոգիական երևույթը շատ կարևոր է ճանաչել զարգացման սկզբնական փուլերում:Միայն այս դեպքում հաջողությունը կարող է երաշխավորվել մասնագետի կողմից սահմանված բուժման դասընթացից: Ախտորոշիչ հետազոտություններն իրականացվում են մի քանի փուլով, որոնցից յուրաքանչյուրում բժիշկը ստանում է որոշակի տեղեկատվություն `ենթաստամոքսային գեղձի պաթոլոգիական վիճակը նշող: Սովորաբար ախտորոշման համար օգտագործվում են հետևյալ մեթոդները.
- պրովսուլինի, ինսուլինի և գլյուկոզի արյան պարունակության աստիճանական որոշում,
- ֆունկցիոնալ թեստ անցկացնելը, որը կատարելուց առաջ հիվանդը պետք է մեկ օր սոված լինի,
- հաշվարկված տոմոգրաֆիա, որը կատարվում է մարմնի որոշակի տարածքներում:
Այն դեպքում, երբ ուռուցքաբանության կասկած կա, արյան ստուգում է կատարվում դրա մեջ ուռուցքային մարկերների առկայության համար (որոշակի տիպի սպիտակուցներ, որոնք արտադրվում են աննորմալ բջիջների կողմից): Ախտորոշման հիմնական խնդիրն է ոչ միայն հիպերֆունկցիայի նույնականացումը, որի պատճառով մարսողական օրգանում հորմոնները արտադրվում են ավելորդ քանակությամբ, այլև այս անհավասարակշռությունը հրահրող գործոնների հաստատումը:
Գեղձի պաթոլոգիական վիճակին բնորոշ ախտանիշներ
- հոգնածություն,
- ապատիա
- թուլություն
- քնկոտություն
- ցնցող ճզմում,
- գիտակցության կորուստ:
Ժամանակի ընթացքում ախտանիշները միայն վատանում են: Փոքր ցնցումային քոր առաջացումը նկատվում է ավելի հաճախ: Այնուհետև կան երկար, ցավոտ հարձակումներ: Մարդը կարող է անսպասելիորեն կորցնել գիտակցությունը, ինչը լուրջ վտանգ է ներկայացնում նրա կյանքի համար: Մեկ այլ հատուկ ախտանիշ է սուր, անհիմն քաշի ավելացումը:
Ենթաստամոքսային գեղձի հիպերֆունկցիայի կլինիկական դրսևորումը հիպոգլիկեմիայի հետևանք է: Հիվանդության սրացման ժամանակ ախտանշաններն առավել ցայտուն են:
Արթնանալուց հետո մարդը դժվարություններ է ունենում կողմնորոշվելու ժամանակի և տարածության մեջ: Նա մի քանի անգամ կատարում է նույն շարժումը, դանդաղ պատասխանում է հարցերին:
Հոգեբուժական ագիտացիան շատ ցայտուն է: Հիվանդի պահվածքը շատ առումներով նման է ծանր հարբած մարդու արձագանքներին: Neurovegetative խանգարումները սկսում են զարգանալ: Դրանք բնութագրվում են սրտի ռիթմի խանգարումներով, քրտնարտադրության ավելացումով և մաշկի կարմրությամբ: Նկատվում են կտրուկ ճնշման տատանումներ:
Արատավորված գիտակցության առավել ծանր աստիճանը `հիպոգլիկեմիկ կոմա է: Երբեմն հիվանդը գտնվում է «երազի նման» վիճակում: Նա անգիտակցաբար շարժվում է, և «արթնանալուց» հետո նա չի կարողանում հասկանալ, թե ինչպես է այնտեղ ավարտվել: Այս պայմանը կոչվում է հետադարձային ամնեզիա:
- դեմքի կաթված,
- ջիլային ռեֆլեքսների խախտում,
- համի կորուստ
- հիշողության խանգարում
- խանգարված մտավոր կատարումը,
- մասնագիտական հմտությունների կորուստ:
Երբ չարորակ ինսուլինոմա է զարգանում, հիվանդը տառապում է փորլուծությունից և որովայնի ուժեղ ցավից:
ենթաստամոքսային գեղձի հիպերֆունկցիայի հետ, զարգանում է շաքարախտը
Պաթոլոգիայի հայելիի պատկեր
Հիվանդությունը ունի հայելու պատկեր - սա այս մարսողական օրգանիզմի գործունեության նվազում է: Ենթաստամոքսային գեղձի հիպոֆունկցիան և հիպերֆունկցիան շատ լուրջ պաթոլոգիական փոփոխություններ են, և դժվար է ասել, թե դրանցից որն է մեծ վտանգ:
Բայց եթե համեմատություն կատարենք, կարելի է ասել հիպոֆունկցիայի մասին, որ այն բավականին հաճախ է երևում ենթաստամոքսային գեղձի խնդիրներ ունեցող մարդկանց մոտ: Դրա էությունը կայանում է նրանում, որ գեղձը սկսում է անբավարար քանակությամբ հորմոններ և ֆերմենտներ արտադրել, ինչը նույնպես հանգեցնում է լուրջ հիվանդությունների զարգացմանը, որոնցից ամենահայտնին շաքարախտն է:
Փորձագետները խստորեն խորհուրդ են տալիս հիշել, որ ենթաստամոքսային գեղձի հիպերտոնիկ և հիպոֆունկցիան շատ վտանգավոր հիվանդություններ են, որոնք հանգեցնում են լուրջ հետևանքների մարմնի համար:
Այդ իսկ պատճառով ավելի հեշտ է կանխել դրանց առաջացումը, քան հետագայում զբաղվել երկար և հաճախ անարդյունավետ բուժմամբ:Ավելին, շատ հեշտ է նախազգուշացնել հիվանդությունների զարգացմանը. Բավական է պարզապես սկսել առողջ ապրելակերպ, ազատվել վատ սովորություններից և կանխել սննդային խանգարումները սննդակարգում և սննդակարգում:
Հիպերֆունկցիոնալ բուժում
Հիպերֆունկցիան բավականին հազվագյուտ պաթոլոգիա է: Գիտնականները ապացուցել են, որ կանայք տառապում են այս հիվանդությունից շատ ավելի հաճախ, քան տղամարդիկ: Դա պայմանավորված է մարմնի և հորմոնալ համակարգի որոշ կառուցվածքային հատկություններով:
Այս բնույթի հիվանդություն հայտնաբերելու համար օգտագործվում են ախտորոշման հետևյալ մեթոդները.
- արյան գլյուկոզի որոշում,
- արտադրված ինսուլինի քանակի որոշում,
- proinsulin մակարդակի որոշում,
- ֆունկցիոնալ նմուշառում, որն իրականացվում է ամենօրյա ծոմապահության միջոցով,
- մարմնում հատուկ տարածքների հաշվարկային տոմոգրաֆիայի իրականացումը:
Եթե հայտնաբերվել են տարբեր տեղայնացման նորագոյացություններ, արյան ստուգում է կատարվում քաղցկեղի բջիջների և ուռուցքային մարկերների առկայության դեպքում (հատուկ սպիտակուցներ, որոնք արտադրվում են չարորակ ուռուցքների միջոցով):
Ախտորոշման հիմնական խնդիրն է ոչ միայն հայտնաբերել աճող սեկրեցիայի առկայությունը, այլև պարզել այն գործոնները, որոնք հրահրել են դրա զարգացումը: Այս բնույթի հիվանդությունների համար թերապիան պետք է ուղղված լինի հիմնականում պաթոլոգիայի պատճառները վերացնելուն, հակառակ դեպքում հիվանդությունը նորից ու նորից կվերադառնա:
Ենթաստամոքսային գեղձի սեկրեցիայի բարձրացման բուժումը սուր ձևով իրականացվում է ներերակային գլյուկոզի լուծույթի միջոցով: Եթե հիվանդը սկսում է զգալ իր մարմնի վատթարացումը, ապա նա կարող է ուտել ինչ-որ քաղցր բան կամ խմել գազավորված ըմպելիք:
Եթե մարմնում հայտնաբերվել է ինսուլինոմա, ապա թերապիան իրականացվում է վիրաբուժական միջամտության օգնությամբ, որի ընթացքում ուռուցքն ամբողջությամբ հանվում է: Նորագոյացությունների չարորակ բնույթի առկայության դեպքում գեղձի որոշակի մասը, առավել հաճախ ՝ դրա պոչը, հանվում է:
Հիպերֆունկցիայի բուժման շատ կարևոր կետը դիետան է: Այն ներառում է փոքր քանակությամբ մեծ քանակությամբ հեղուկ և հաճախակի սնունդ օգտագործելը: Խորհուրդ է տրվում ձեր սննդակարգում ներառել ավելի բարձր ածխաջրեր պարունակող սնունդ: