Արտակարգ օգնություն ketoacidosis- ի և ketoacidotic կոմայի համար Գիտական հոդվածի տեքստը մասնագիտության մեջ - Բժշկություն և առողջություն:
Դիաբետիկ կոմա - արտակարգ իրավիճակ, որը զարգանում է ինսուլինի բացարձակ կամ հարաբերական անբավարարության հետևանքով, որը բնութագրվում է հիպերգլիկեմիայի, նյութափոխանակության acidosis- ի և էլեկտրոլիտի խանգարումներ:
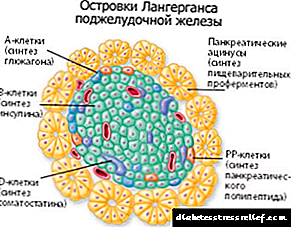
Դիաբետիկ կոմայի պաթոգենեզը կապված է արյան մեջ ketone մարմինների կուտակման և նրանց ազդեցության վրա կենտրոնական նյարդային համակարգի վրա: Հաճախ զարգանում է 1 տիպի շաքարախտով չմշակված հիվանդների մոտ:
Թմրամիջոցների մեջ ինսուլինի պակասով
Ինսուլինի ներարկման դադարեցում
Լրացուցիչ սթրեսներ (վիրաբուժական միջամտություններ)
Կոման զարգանում է դանդաղ: ժամանակ ունենան օգնելու համար:
Դիաբետիկ կոմայի փուլը.
Չափավոր ketoacidosis` շաքարախտի բոլոր երևույթները + սրտխառնոց, ախորժակի կորուստ, ծարավ, բերանից ացետոնի հոտի տեսք, արյան շաքար `մոտ 20 մմոլ / լ:
Precoma. Ծանր փսխում, որը հանգեցնում է հեղուկի կորստի, էլեկտրոլիտների նյութափոխանակության խանգարման պատճառով: Dyspnea- ն աճում է:
Կոմա. Հիվանդը կորցնում է գիտակցությունը, կա մարմնի ջերմաստիճանի անկում, մաշկի չորություն և քոր առաջացում, ռեֆլեքսների անհետացում, մկանների հիպոթենզիա: Կուսմաուլի խորը, աղմկոտ շնչառությունը նկատվում է: Զարկերակը դառնում է փոքր և հաճախակի, արյան ճնշումը նվազում է, փլուզումը կարող է զարգանալ: Լաբորատոր հետազոտություններում հայտնաբերվում է բարձր հիպերգլիկեմիա (22-55 մմոլ / լ), գլյուկոզուրիա, ացետոնուրիա: Արյան մեջ ավելանում է ketone մարմինների պարունակությունը, կրեատինինը, նվազում է նատրիումի մակարդակը, նշվում է լեյկոցիտոզը:
Օգնություն: մենք ներդնում ենք ինսուլինը. փոքր չափաբաժիններ (8 IU մեկ ժամում / կաթիլում), մենք հեղուկացնում ենք ֆիզիոլոգիական աղով, ներմուծում ենք նաև նատրիումի բիկարբոնատի ալկալային լուծույթ և կալիումի քլորիդի լուծույթ:
92. Հիպոգլիկեմիայի նշաններ և հիպոգլիկեմիկ պայմանների առաջին բուժօգնություն:
Հիպոգլիկեմիկ կոմա հաճախ զարգանում է հիպոգլիկեմիայի աճող նշաններով:
Շփոթել հիվանդին, այսինքն. ներարկել է շատ ինսուլին
Մոռացա ուտել և ինսուլին ներարկեցի:
Ալկոհոլ. «Հեպատոցիտներն ամեն ինչ անում են ալկոհոլի դեմ և մոռանում են գլյուկոզի մասին»:
Ածխաջրերի անբավարար ընդունումը:
Պաթոգենեզը կապված է ուղեղի հիպոքսիայի հետ, որը առաջանում է հիպոգլիկեմիայի հետևանքով:
Կոմայի զարգացմանը նախորդում է սովի զգացողություն, թուլություն, քրտնարտադրություն, ծայրահեղությունների ցնցում, շարժիչային և մտավոր գրգռվածություն: Հիվանդները բարձրացրել են մաշկի խոնավությունը, ցնցումները, տախիկարդիան: Արյան ստուգումներում հայտնաբերվում է գլյուկոզի ցածր պարունակություն (2.2 - 2.7 մմոլ / լ), քետոասիդոզի նշաններ չկան:
Օգնություն: հիվանդին շտապ կտոր շաքարավազ տվեք կամ լուծարեք այն ջրի մեջ և տվեք գլյուկոզի (2-3 ամպուլներ) լուծույթ / iv / 40% լուծույթ ՝ խմելու համար, տվեք ադրենալինի ներարկում (ոչ միայն ներսից):
93. Սեռական վերերիկամային անբավարարության կլինիկական նշաններ: Արտակարգ իրավիճակների խնամքի սկզբունքները:
Սուր վերերիկամային անբավարարություն) - արտակարգ իրավիճակ, որը պայմանավորված է վերերիկամային ծառի կեղեվով հորմոնի արտադրության կտրուկ անկմամբ, կլինիկական դրսևորումներով կտրուկ adynamia, անոթային փլուզումը, գիտակցության աստիճանական մթնեցումը:
երեք անընդմեջ փուլ.
1-ին փուլ - մաշկի և լորձաթաղանթների մաշկի և լորձաթաղանթների թուլություն և հիպերպիգմենտացիա, գլխացավ, վատթարացող ախորժակ, սրտխառնոց և արյան ճնշման նվազում: ONN- ում հիպոթենզիայի առանձնահատկությունն այն է, որ հիպերտոնիկ դեղամիջոցներից փոխհատուցման պակասը կա. Արյան ճնշումը բարձրանում է միայն ի պատասխան գլյուկո և միներալոկորտիկոիդների ներդրման:
2-րդ փուլ - ուժեղ թուլություն, ցրտություն, որովայնի ուժեղ ցավ, հիպերտերմիա, սրտխառնոց և կրկնվող փսխում ջրազրկման սուր նշաններով, օլիգուրիա, պալպիտացիա, արյան ճնշման առաջադեմ անկում:
3-րդ փուլ - կոմա, անոթային փլուզում, անուրիա և հիպոթերմային հիվանդություն:
ONN- ի կլինիկական դրսևորումների տարբեր ձևեր կան ՝ սրտանոթային, ստամոքս-աղիքային և նյարդահոգեբանական:
At սրտանոթային ձև Գերակշռում են անոթային անբավարարության ճգնաժամային ախտանիշները: Արյան ճնշումը աստիճանաբար նվազում է, զարկերակը թույլ է, սրտի հնչյունները ՝ խուլ, պիգմենտացիան ուժեղանում է ցիանոզով, իսկ մարմնի ջերմաստիճանը նվազում է: Այս ախտանիշների հետագա զարգացման հետ միասին զարգանում է փլուզումը:
Ստամոքս-աղիքային ձև ճգնաժամը բնութագրվում է ախորժակի կորստով `դրա լիակատար կորստից` ուտելիքից զերծ մնալուց և նույնիսկ հոտից: Այնուհետև կա սրտխառնոց, փսխում: Գնաժամի զարգացմամբ փսխումը դառնում է աննկատելի, միանում են չամրացված աթոռակները: Կրկնվող փսխումն ու լուծը արագորեն հանգեցնում են ջրազրկման: Կան որովայնի ցավեր, որոնք հաճախ թափվում են սպաստիկ եղանակով: Երբեմն կա սուր որովայնի նկար:
Ադիսոնի ճգնաժամի զարգացման շրջանում հայտնվում են ճգնաժամ նյարդահոգեբուժական խանգարումներ. էպիլեպտիկ ցնցումներ, մինիգենալ ախտանիշներ, մոլուցքային ռեակցիաներ, lethargy, գիտակցության մթություն, հիմարություն: Ուղեղի խանգարումները, որոնք առաջանում են սեռական խառնուրդի ճգնաժամի ընթացքում, առաջանում են ուղեղային այտուց, էլեկտրոլիտային անհավասարակշռության և հիպոգլիկեմիայի պատճառով: Հանգստացնող էպիլեպտիկ առգրավումների թեթևացումը հանքայինոկորտիկոիդային պատրաստուկներով հիվանդների մոտ ավելի լավ բուժական ազդեցություն է տալիս, քան տարբեր հակաբեղմնավորիչներ:
ONH- ով հիվանդների մոտ պլազմային կալիումի բարձրացումը հանգեցնում է նեյրո-մկանային հուզմունքի խախտման: դրսևորվում է պարեստեզիայի տեսքով, մակերեսային և խորը զգայունության անցկացման խանգարումներով: Մկանային ցավեր զարգանում են արտաբջջային հեղուկի նվազման հետևանքով:
Արգանդի գեղձի սուր զանգվածային արյունահոսություն ուղեկցվում է հանկարծակի կոլապտոիդային վիճակով: Արյան ճնշումը աստիճանաբար նվազում է, մաշկի վրա հայտնվում է փեթիլային ցան, մարմնի ջերմաստիճանի բարձրացում, կան սրտի սուր անբավարարության նշաններ `ցիանոզ, շնչառության կարճություն, արագ փոքր զարկերակ: որովայնի ուժեղ ցավ, ավելի հաճախ ՝ աջ կեսի կամ umbilical շրջանում: Որոշ դեպքերում տեղի են ունենում ներքին արյունահոսության ախտանիշներ:
Օգնություն: ONN- ի օգնությամբ անհրաժեշտ է նշանակել փոխարինող թերապիա գլյուկո և միներալոկորտիկոիդ դեղամիջոցներով և միջոցներ ձեռնարկել հիվանդին ցնցող վիճակից հանելու համար: Կյանքի համար ամենավտանգավորը սուր հիպոկորտիկիզմի առաջին օրն է:
OHI- ով գերադասելի են հիդրոկորտիզոնի պատրաստուկները: Ներածություն դրանք նախատեսված են ներերակային եղանակով ինքնաթիռի մեջ և կաթել, դրա համար օգտագործել հիդրոկորտիզոն նատրիումի սուկինատ պատրաստուկներ: Ներգուսային օգտագործման համար հիդրոկորտիզոնային ացետատի պատրաստուկները օգտագործվում են կասեցման մեջ.
իրականացնել թերապևտիկ միջոցառումներ ջրազրկման և ցնցող երևույթների դեմ պայքարում: Առաջին օրը իզոտոնիկ նատրիումի քլորիդի լուծույթի և 5% գլյուկոզի լուծույթի քանակը 2.5-3.5 լիտր է: Բացի նատրիումի քլորիդի և գլյուկոզի իզոտոնիկ լուծույթից, անհրաժեշտության դեպքում, պոլիգուկինը նշանակվում է 400 մլ դեղաչափով:
Գիտության հոդվածը բժշկության և առողջապահության ոլորտում, գիտական աշխատության հեղինակ `Վ. Պ.Ստրոևա, Ս.Վ. Կրասնովան
Դիաբետի ընթացքը կարող է բարդ լինել ketoacidosis- ի երևույթների հետ `դիաբետիկ կոմայի հետագա զարգացման միջոցով: Երեխաների մոտ նման պայմանները, անատոմիական և ֆիզիոլոգիական պայմանների պատճառով, ավելի տարածված են, քան մեծահասակների մոտ: Կոման հիվանդության տերմինալ փուլի դրսևորում է, որի դեպքում անհապաղ բժշկական օգնության բացակայության դեպքում հնարավոր է մահացու ելք: Հետևաբար, մանկաբույժի գործնական աշխատանքի համար անհրաժեշտ է ketoacidosis- ի և դիաբետիկ կոմայի ախտորոշման, դինամիկ մոնիտորինգի և բուժման խնդիրների իմացություն:
Ինչ է դիաբետիկ Ketoacidotic կոմա
Դիաբետիկ ketoacidotic կոմա - հիվանդության առանձնահատուկ սուր բարդություն ՝ ինսուլինի անբավարար թերապիայի կամ դրա պահանջարկի մեծացման պատճառով, ինսուլինի բացարձակ կամ արտահայտված հարաբերական անբավարարության պատճառով: Այս կոմայի դեպքը 1 հազար հիվանդի մոտ 40 դեպք է, և մահացությունը հասնում է 5-15% -ի, 60 տարեկանից բարձր հիվանդների դեպքում `20% նույնիսկ մասնագիտացված կենտրոններում:
Գիտական աշխատության տեքստը ՝ «Կետոասիդոզի և ketoacidotic կոմայի համար շտապ օգնություն» թեմայով
Վ.Պ. Stroeva, S.V. Կրասնովան
Կեմերովոյի պետական բժշկական ակադեմիա, հիվանդանոցային մանկաբուժության ամբիոն
ՇՏԱՊ ՕԳՆՈՒԹՅՈՒՆ ԿԵՏՈԱԿԻԴՈԶԻԱՅԻ ԵՎ ԿԵՏՈԱԿԻԴՈՏԱԿԱՆ ՔՈՄԱՅԻ ՀԱՄԱՐ
Դիաբետի ընթացքը կարող է բարդ լինել ketoacidosis- ի երևույթների հետ `դիաբետիկ կոմայի հետագա զարգացման միջոցով: Երեխաների մոտ նման պայմանները, անատոմիական և ֆիզիոլոգիական պայմանների պատճառով, ավելի տարածված են, քան մեծահասակների մոտ: Կոման հիվանդության տերմինալ փուլի դրսևորում է, որի դեպքում անհապաղ բժշկական օգնության բացակայության դեպքում հնարավոր է մահացու ելք: Հետևաբար, մանկաբույժի գործնական աշխատանքի համար անհրաժեշտ է ketoacidosis- ի և դիաբետիկ կոմայի ախտորոշման, դինամիկ մոնիտորինգի և բուժման խնդիրների իմացություն:
Ketoacidosis- ը և ketoacidotic coma- ն (CC) ինսուլինից կախված շաքարախտի (IDDM) բավականին հաճախակի սուր բարդություններ են և այս հիվանդությունից տառապող երեխաների մահվան հիմնական պատճառներից մեկն են: Դիաբետիկ ketoacidosis- ը չի առաջանում ինքնաբուխ, բայց պայմանավորված է ցանկացած հրահրող գործոններով, որոնք ներառում են.
- միջքաղաքային հիվանդություններ (վարակիչ հիվանդություններ, սուր բորբոքում և քրոնիկ հիվանդությունների սրացում),
- վիրաբուժական միջամտություններ, վնասվածքներ, թունավորումներ,
- բուժման ռեժիմի խախտումներ. ժամկետանց կամ ոչ պատշաճ պահված ինսուլինի կառավարում, ինսուլինի դոզան նշանակելու կամ կիրառելու սխալ, ինսուլինի կառավարման համակարգի անսարքություն, ինսուլինի պատրաստման փոփոխություն առանց նախնական որոշման
հիվանդի զգայունությունը նոր դեղամիջոցի նկատմամբ,
- հուզական սթրեսը, ֆիզիկական լարվածությունը,
- ինսուլինի ընդունումը ցանկացած պատճառով,
- կորտիկոստերոիդների, diuretics- ի երկարատև կառավարում,
- սով, ջրազրկում:
Կետոասիդոզով պայմանի ծանրությունը պայմանավորված է ինսուլինի անբավարարությամբ, ինչը հանգեցնում է.
- մարմնի ջրազրկում, հիպովոլեմիա, ուղեղային և ծայրամասային շրջանառության խանգարում, հյուսվածքների հիպոքսիա,
- ավելացել է լիպոլիզը, ketoacidosis- ը, ketone- ի մարմինների ձևավորումը (p-hydroxybutyric, acetoacetic acid, acetone) և նյութափոխանակության տարրալուծված acidosis- ի զարգացումը.
- էլեկտրոլիտների (կալիում, նատրիում, ֆոսֆոր և այլն) արտահայտված դեֆիցիտ:
Կլինիկական տեսանկյունից կարելի է առանձնացնել դիաբետիկ ketoacidosis- ի երեք փուլերը, որոնք հաջորդաբար զարգանում և փոխարինում են միմյանց (եթե չի բուժվում).
1. Փոխհատուցվող բեմ (չափավոր) keto-
2. Բեմի պրեկոմա կամ ապամոնտաժված
Փոխհատուցվող ketoacidosis- ի փուլում հիվանդը անհանգստացած է ընդհանուր թուլությունից, հոգնածությունից, lethargy- ից, քնկոտությունից, թութքից, ախորժակի անկումից, սրտխառնոցից, որովայնի որովայնի ցավից, ծարավից, չոր շրթունքներից և բերանի խոռոչի լորձաթաղանթներից, հաճախակի urination- ից: Արտաշնչված օդում որոշվում է ացետոնի հոտը: Կետոնի մարմինները և գլյուկոզան հայտնաբերվում են մեզի մեջ, հիպերգլիկեմիան (մինչև 18-20 մմոլ / լ) արյան մեջ, ketone մարմիններում (5.2 մմոլ / լ), արյան pH- ն 7.35-ից ցածր, ածխաջրածինների պարունակությունը նվազում է մինչև 2019 մմոլ / լ, հնարավոր է: լինել թեթև հիպերկալեմիա (մինչև 6 մմոլ / լ):
Փոխհատուցվող ketoacid դեղաչափով հիվանդների բուժումն անպայմանորեն իրականացվում է հիվանդանոցային պայմաններում: Հիվանդը տեղափոխվում է կարճ գործող ինսուլին: Ինսուլինի ամենօրյա դոզան ավելանում է մինչև 0,7-1,0 U / կգ: Դեղը իրականացվում է կոտորակային (առնվազն 5 ներարկումներ մեկ օրում `առավոտյան 6-ին առանց սննդի, հիմնական կերակուրներից առաջ երեք անգամ և 21 ժամվա ընթացքում, նախուտեստից առաջ): Գիշերային «ինսուլինի անցքից» խուսափելու համար դուք կարող եք երկարատև ինսուլին թողնել քնելիս: Ախիդոզը շտկելու համար մաքրող enema- ն նշանակվելուց հետո 150-300 մլ նատրիումի 3-4% նատրիումի լուծույթ լուծելու համար ալկալային հանքային ջուր խմելը (Բորժոմի) խմելը կարող է իրականացվել խմելու սոդայի հավելումով: Ջրազրկման նշաններով ներարկային ներարկվում է 0,9% նատրիումի հիդրոքլորիդային լուծույթ ՝ մինչև 0,5-1,0 լ:
■ ՇՏԱՊ ՕԳՆՈՒԹՅՈՒՆ ԿԵՏԱԿԱՍԻԴՈԶԻԱՅԻ ԵՎ ԿԵՏՈԱԿԻԴՈՏԱԿԱՆ ՔՈՄԱ
Դիետայի ուղղումը անհրաժեշտ է դիետայում հեշտությամբ մարսվող ածխաջրերի մասնաբաժնի բարձրացման շնորհիվ `60-70% -ով` 50-55% նորմով (մրգահյութեր, դոնդող, մեղր, վարսակի արգանակ, հացահատիկային ապրանքներ) և ճարպերի բացառմամբ: Կետոասիդոզը վերացնելուց հետո անհրաժեշտ է պարզել դրա արտաքին տեսքի պատճառը և վերացնել այն: Ապագայում անհրաժեշտ է անցկացնել համապատասխան թերապիա, որն ուղղված է ամենօրյա նորմոգլիկեմիայի և ագլիկոզարիայի ձեռքբերմանը:
Ապամոնտաժված ketoacidosis- ով (դիաբետիկ նախադիտմամբ) ախորժակը ամբողջովին վերանում է, անընդհատ սրտխառնոցն ուղեկցվում է փսխումով, ընդհանուր թուլությունը, շրջակա միջավայրի նկատմամբ անտարբերությունը ուժեղանում են, տեսողությունը վատանում է, շնչառության կարճատեսությունը առաջանում է ինչպես Kussmaul շնչառությունը, սրտում և որովայնում ցավ պատճառելը կամ ցավը, հաճախակի միզումը անբուժելի ծարավ: Precomatose վիճակը կարող է տևել մի քանի ժամից մինչև մի քանի օր: Գիտակցությունը պահպանված է, հիվանդը ճիշտ և կողմնորոշված է ժամանակի և տարածության մեջ, այնուամենայնիվ, նա հարցերին պատասխանում է ուշացումով, միապաղաղ, բթամիտ ձայնով: Մաշկը չոր է, կոպիտ, շոշափելիքի վրա: Շրթունքները չոր են, ճեղքված, ծածկված թխած կեղևներով, երբեմն ցիանոտ: Լեզուն ազնվամորու գույն է, եզրերին մնացած ատամների տպագրությունները ՝ չոր, ծածկված կեղտոտ շագանակագույն ծածկույթով: Նախածննդի փուլում գլիկեմիան հասնում է 20-30 մմոլ / Լ-ի, պլազմային օսմոլարիտությունը գերազանցում է 320 Մոսմոլ / Լ-ը, արտահայտվում են էլեկտրոլիտների խանգարումները `արյան նատրիումի պակաս, քան 130 մմոլ / լ, կալիում` 4.0 մմոլ / լ-ից պակաս, արյան pH- ն նվազում է մինչև 7,1, HCO3- ն իջնում է մինչև 1012 մմոլ / լ, արյունը պարունակում է ուրայի և կերատինինի ավելացում, և հայտնվում է պրոտեինարբիա:
Եթե նախնական փուլում չեն ձեռնարկվել անհրաժեշտ բուժական միջոցառումներ, հիվանդը դառնում է ավելի ու ավելի անտարբեր շրջակա միջավայրի նկատմամբ, անմիջապես չի պատասխանում հարցերին կամ ընդհանրապես չի արձագանքում դրանց, կամաց-կամաց խանգարումը վերածվում է հիմարության, ապա խորը կոմայի մեջ: Կուսմաուլ տիպի շնչառություն է նկատվում: Ոչ միայն արտաշնչված օդում, այլև ամբողջ սենյակում, որտեղ հիվանդը գտնվում է, զգացվում է ացետոնի կտրուկ հոտ: Մաշկը և լորձաթաղանթները չոր, գունատ, ցիանոտ են: Դեմքի առանձնահատկությունները մատնանշվում են, աչքերը խորտակում, կրճատվում են հոնքերի երանգը: Զարկերակը հաճախակի է, ցածր լարման և լցնում: Արյան ճնշումը, հատկապես դիաստոլիկ, իջեցվում է: Լեզուն չոր է, ծածկված է կեղտոտ ծածկույթով: Որովայնը թեթևակի այտուցված է, չի մասնակցում շնչառության գործողությանը, որովայնի որովայնի պատը լարված է: Որովայնի ցավը ցավոտ է, որոշվում է ընդլայնված, խիտ, ցավոտ լյարդ: Հաճախ հայտնաբերվում են պերիտոնալ գրգռման ախտանիշներ: Աղիքային աղմուկները թուլանում են: Մարմնի ջերմաստիճանը սովորաբար նվազում է, և նույնիսկ ծանր վարակիչ վարակիչ հիվանդությունների դեպքում, այն մի փոքր բարձրանում է: Նախքան դա աստիճանաբար անհետանում են ջիլային ռեֆլեքսները (որոշ ժամանակ ձագային և կուլ տալու ռեֆլեքսները դեռ մնում են):
լեքսես): Դիաբետիկ կոմայի գրեթե պարտադիր ախտանիշ է միզուղիների պահպանումը (օլիգուրիա), հաճախ `անուրիա: Գլիկեմիան հասնում է 30 մմոլ / լ կամ ավելի, օսմոլարիտությունը գերազանցում է 350 մմմոլ / Լ-ը, նատրիումի, կալիումի, քլորիդների անբավարարությունը, ազոտեմիան, թթվոզը (7.1-ից ցածր pH) ավելանում է, ալկալային պաշարները և ածխաջրածինների պարունակությունը կտրուկ նվազում են արյան մեջ:
Դիաբետիկ decompensated ketoacid- ի չափաբաժինները մի պայման են, որը պահանջում է անհապաղ հոսպիտալացում, դինամիկ հետևում և ինտենսիվ բուժում:
Կետոասիդոզ հիվանդի հսկողության պլան.
- ամեն ժամ գնահատվում է հիվանդի գիտակցության վիճակը, շնչառության մակարդակը, զարկերակը և արյան ճնշումը,
- հաշվարկվում է արտանետվող մեզի ժամային ծավալը,
- վերահսկվում են acidosis- ի նշանների դինամիկան (հիպերվենցիլացիա, փսխում),
- գնահատվում են ջրազրկման և շրջանառության շրջանառության խանգարումների նշաններ (զանգվածային անբավարարություն, մաշկի չոր և լորձաթաղանթներ, մաշկի մարսողություն, հեռավոր ցիանոզ), հոնքերի գնդիկների տոնուսի նվազում, ցածր լարվածություն և զարկերակի զարկերակ, օլիգուրիա, դիաստոլիկ արյան ճնշման նվազում և այլն).
- վերահսկվում է նյարդաբանական ախտանիշների դինամիկան `աշակերտների արձագանքը, ռեֆլեքսները, գիտակցությունը (որպեսզի չթողնեք ահավոր բարդություն` ուղեղային այտուց):
- սկզբում յուրաքանչյուր 30-60 րոպե հետո, ապա արյան գլյուկոզի մակարդակը որոշվում է ամեն ժամ,
- ընդունելությունից հետո որոշվում է CRR, արյան էլեկտրոլիտները (կալիում, նատրիում), ապա նորից ինսուլինային թերապիայի մեկնարկից 2 ժամ անց, այնուհետև յուրաքանչյուր 4 ժամ
- արյան osmolarity յուրաքանչյուր 4 ժամվա ընթացքում (կամ գրեթե տոքսիտ)
- ԷՍԳ-ն ընդունելուց հետո, ապա ինսուլինային թերապիայի մեկնարկից 2 ժամ անց, իսկ անհրաժեշտության դեպքում,
- ուրա, արյան կրեատինին,
- մեզի յուրաքանչյուր բաժին ամեն ժամ փորձարկվում է գլյուկոզի և ketones- ի համար.
- ԱԿՏ, էթանոլ, պրոտամին սուլֆատի թեստ, թրոմբոցիտներ, ֆիբրինոգեն:
Դիաբետիկ կոմայի բուժման ռեժիմ
Բուժման ռեժիմը ներառում է.
- ինսուլինի անբավարարության վերացում,
- KShchR- ի և էլեկտրոլիտների լրացուցիչ և ներբջջային կազմի վերականգնում,
- բարդությունների բուժում և կանխարգելում (DIC, թոքային այտուց, սուր երիկամային անբավարարություն և այլն),
- դիաբետիկ կոմայի պատճառած պաթոլոգիական պայմանների ախտորոշում և բուժում:
Ինսուլինային թերապիա: Ներկայումս նախընտրելի է ինսուլինի փոքր չափաբաժինների շարունակական պերֆուզիայի մեթոդը: Միայն կարճ գործող մարդու ինսուլինը օգտագործվում է 5 մլ սրվակների մեջ (40 միավոր մեկ 1 մլ), առանձին կաթիլային ինֆուզիոնում:
Ինսուլինի կիրառման սխեման. Ինսուլինի դոզան բուժման առաջին ժամում կազմում է 0,1 IU / կգ մարմնի քաշի և պետք է կիրառվի ներերակային, հոսքով, 0,9% նատրիումի քլորիդի լուծույթի հետ միասին, 10 մլ / կգ փոխարժեքով (ոչ ավելի, քան 500 մլ): Նատրիումի քլորիդի լուծույթի քանակի մոտավոր հաշվարկ, կախված տարիքից.
- 1 տարուց պակաս - 50-100 մլ,
- 1-3 տարի `100-150 մլ,
- 3-7 տարի `150-180 մլ,
- ավելի քան 7 տարեկան `170-200 մլ,
- 10 տարեկանից բարձր `200-250 մլ:
Եթե հնարավոր չէ արագորեն հաստատել ինֆուզիոն համակարգը (երակային գերբնակվածության պատճառով), ընդունվում է ինսուլինի ներթափանցիկ ներարկում 0.25-1 U / կգ յուրաքանչյուր 2-4 ժամվա ընթացքում:
Եթե երեխան 5 տարեկանից փոքր է, կամ հիվանդը արդեն ընդունել է 6 ժամից պակաս ինսուլինի դոզան, ապա ինսուլինի առաջին չափաբաժինը պետք է կրճատվի (0.06-0.08 U / կգ մարմնի քաշ), և եթե հիվանդը մեկ տարուց ավելի հիվանդություն է ունեցել, կամ կա միաժամանակ վարակիչ հիվանդություն, ինսուլինի առաջին չափաբաժինը կարող է ավելացվել մինչև 0,2 ՊԻԱԿ / կգ:
Հետագայում ինսուլինը կիրառվում է ամեն ժամ `0,1 լ / կգ ներերակային մակարդակում, մինչև արյան գլյուկոզի մակարդակը իջնի 14 մմոլ / լ-ից ցածր, որից հետո ինսուլինի չափաբաժինը կրճատվում է 2-3 անգամ (0.030,06 U / կգ / ժամ) և կառավարվում է ամեն ժամ` նվազեցնելու համար: արյան գլյուկոզի մակարդակը մինչև 11 մմոլ / լ: Ինֆուզիոն արագությունը և ինսուլինի չափաբաժինը կարգավորվում են ՝ կախված արյան շիճուկում գլյուկոզի դինամիկայից: Արյան գլյուկոզի նվազման օպտիմալ մակարդակը կազմում է 3.89-5.55 մմոլ / Լ: Արյան գլյուկոզի ավելի արագ անկմամբ ՝ ինսուլինի չափաբաժինը նվազում է 1 / 3-1 / 2-ով, և եթե արյան գլյուկոզան բավարար չափով չի կրճատվում, ապա, ընդհակառակը, ինսուլինի դոզան հաջորդ ժամվա ընթացքում նույն քանակությամբ ավելանում է: Պետք է հիշել, որ դիաբետիկ կոմայի հիվանդների բուժման մեջ գլխավորը գլիկեմիայի արագ նվազումը չէ, այլ ketoacidosis- ի վերացումը, ջրազրկելը, ալկալային պաշարների վերականգնումը և էլեկտրոլիտային հավասարակշռությունը:
Եթե գլիկեմիան նվազել է մինչև 11 մմոլ / լ, իսկ թթվոզը շարունակվում է, ապա ձեզ հարկավոր է շարունակել ինսուլինի ժամային ընդունումը 0.01-0.02 U / կգ / ժամ դոզանով: CSR- ի և գլիցեմիայի 14 մմոլ / լ-ից ցածր մակարդակի նորմալացմամբ (մեղմ ketonuria կարող է գոյատևել), դուք կարող եք անցնել ինսուլինի ենթամաշկային վարչարարությանը `յուրաքանչյուր 2 ժամվա ընթացքում 1-2 օրվա ընթացքում, այնուհետև յուրաքանչյուր 4 ժամ` 0.03-0.06 U / կգ չափով: Ինսուլինի առաջին ենթամաշկային ներարկումը պետք է արվի 30 րոպե առաջ
ինսուլինի ինֆուզիոն իջեցում: Կետոասիդոզի բացակայության դեպքում ՝ երեխայի 2-3-րդ օրը, դրանք տեղափոխվում են կարճ ինսուլինի 5-6 միայնակ ենթամաշկային վարչարարություն, այնուհետև `համակցված ինսուլինային թերապիայի սովորական սխեմայով:
Ինսուլինի կիրառման տեխնոլոգիա. Ինսուլինի կիրառման լավագույն միջոցը `ինֆուզատոր (օծանելիք, դիսպանսեր) օգտագործելն է, ինչը թույլ է տալիս խստորեն և ճշգրիտ վերահսկել ինսուլինի ինֆուզիոն պահանջվող արագությունը: Ինֆուզատորի բացակայության դեպքում օգտագործվում է սովորական կաթիլային համակարգ: 100 մլ նատրիումի քլորիդի և ինսուլինի 0,9% լուծույթով հավաքվում են կոնտեյներով `1 U / կգ քաշով հիվանդի մարմնի քաշի չափով (0,1 ml / կգ ինսուլինը պարունակվում է լուծույթի յուրաքանչյուր 10 մլ): Խառնուրդի առաջին 50 մլ համակարգը արտանետվում է ինքնաթիռով համակարգի միջոցով, որպեսզի ինսուլինը ներծծվի տրանսֆուզիոն համակարգի պատերին, որից հետո կասկած չկա, որ ինսուլինի ներարկված դոզան մուտք կգործի հիվանդի մարմնին: Անհնար է կառավարել ինսուլինի հաշվարկված դոզան միաժամանակ կաթիլների ներքևում տեղակայված տրանսֆուզիոն համակարգի խողովակի մեջ, քանի որ մարմնում ինսուլինի կիսով չափ կյանքը 5-7 րոպե է:
Ինֆուզիոն թերապիա: Ներերակային կառավարման համար հեղուկի ամենօրյա քանակը 50-150 մլ / կգ մարմնի քաշ է: Հեղուկի օրական քանակությունը գնահատվում է ըստ տարիքի `մինչև 1 տարի` 1000 մլ, 1-5 տարի `1500 մլ, 5-10 տարի` 2000 մլ, 1015 տարի `2000-3000 մլ:
Հեղուկի ամենօրյա ծավալը օրվա ընթացքում բաժանվում է հետևյալ կերպ.
- առաջին 1-2 ժամվա ընթացքում ներմուծվում է 500 մլ / մ 2 / ժամ իզոտոնիկ նատրիումի քլորիդի լուծույթ (կամ մարմնի իրական քաշի 10-20 մլ / կգ),
- առաջին 6 ժամվա ընթացքում `հեղուկի ամենօրյա ծավալի 50%,
- հաջորդ 6 ժամվա ընթացքում `հեղուկի օրական ծավալի 25%:
- առաջիկա 12 ժամվա ընթացքում `հեղուկի ամենօրյա ծավալի 25% -ը:
Ինֆուզիոն թերապիայի առաջին 12 ժամվա ընթացքում ներարկվող հեղուկի ծավալը չպետք է գերազանցի մարմնի քաշի 10% -ը (ուղեղային այտուցի սպառնալիք): Բոլոր լուծումները ներկայացվում են տաքացվող տեսքով (ջերմաստիճանը 37 ° C):
Ներարկված հեղուկի որակական կազմը կախված է ջրազրկման տեսակից, գլիկեմիայի մակարդակից և ketoacidosis- ի դրսևորումներից: Dehրազրկման տեսակը գնահատվում է արյան օսմոլարիտությամբ և նատրիումի մակարդակով: Արյան արդյունավետ osmolarity (EO) արյան հաշվարկվում է բանաձևով.
EO mosmol / L = 2 x (Na mmol / L + K mmol / L) +
+ գլյուկոզա մմոլ / լ + urea մմոլ / լ + + 0,03 x ընդհանուր սպիտակուցը g / l- ում:
Ուրը և ընդհանուր սպիտակուցը հաշվարկման բանաձևի կամայական բաղադրիչներն են:
Նատրիումի մակարդակը գնահատելու համար անհրաժեշտ է հաշվարկել իսկական նատրիումի (IN) ցուցանիշները ՝ համաձայն բանաձևի.
IN = լաբորատոր նատրիում + + (արյան գլյուկոզա մգ% - 100) x 2-ում:
■ ՇՏԱՊ ՕԳՆՈՒԹՅՈՒՆ ԿԵՏԱԿԱՍԻԴՈԶԻԱՅԻ ԵՎ ԿԵՏՈԱԿԻԴՈՏԱԿԱՆ ՔՈՄԱ
Հիպերսմոլարիտությամբ նատրիումի մակարդակը ավելի բարձր է, քան 140-150 մմոլ / լ, իսկ արյան osmolarity- ը `ավելի քան 320 մմմոլ / լ:
Իզոտոնիկ ջրազրկմամբ (հիպերոզոլարություն չկա), առաջին ժամվա ընթացքում կիրառվում է 0,9% նատրիումի քլորիդ լուծույթ, այնուհետև այն կառավարվում է մինչև գլիկեմիայի մակարդակը իջեցվի մինչև 14 մմոլ / լ (5 տարեկանից ցածր երեխաների մոտ ՝ 16-17 մմոլ / լ): Դրանից հետո 0,9% նատրիումի քլորիդ լուծույթ և 5% գլյուկոզի լուծույթ է բերվում 1: 1 հարաբերակցությամբ: Այս հեղուկները մեկ շշով խառնելը խորհուրդ չի տրվում; դրանք առանձին շշերից ներմուծվում են զուգահեռ ՝ օգտագործելով ադապտեր: 11 մմոլ / Լ-ից ցածր գլիկեմիայի մակարդակում 0,9% նատրիումի քլորիդ լուծույթ և 10% գլյուկոզի լուծույթ է բերվում 1: 1 հարաբերակցությամբ: Գլիկեմիայի մակարդակը պետք է պահվի 8,311 մմոլ / Լ-ի սահմաններում: Եթե գլիկեմիան ցածր է 8,3 մմոլ / լ-ից, իսկ acidosis- ը շարունակում է մնալ, ապա կառավարվում է միայն 10% գլյուկոզի լուծույթ (այնպես որ ինսուլինի ամեն ժամ կառավարումը կարող է շարունակվել): Հիպերոզմոլարության առկայության դեպքում ինֆուզիոն թերապիան սկսվում է հիպոտոնիկ (0,45%) նատրիումի քլորիդի լուծույթի ներդրմամբ `իզոտոնիկ (համապատասխանաբար` 2: 3):
Հիպովոլեմիայի դեպքում (սիստոլիկ արյան ճնշում 80 մմ Hg- ից ցածր կամ 4 մմ ջրի սյունակից ցածր CVP) դեպքում պլազմային փոխարինիչները (ալբումին, ռեոպոլիգլյուկին) նշվում են 1015 մլ / կգ մարմնի քաշի փոխարժեքով: Որպեսզի նյութափոխանակության պրոցեսները նորմալացվեն, խորհուրդ է տրվում ներերակային կառավարում 50-100 մգ կոկբոքսիլազ, 5 մլ 5% լուծույթով ասկորբինաթթու և ներգանգայինորեն 200u վիտամին B12 և 1 մլ վիտամին B6 լուծույթ:
Ինֆուզիոն թերապիան դադարեցվում է գիտակցության լիարժեք վերականգնմամբ, խմելու հնարավորությամբ, սրտխառնոցի և փսխման բացակայությամբ:
KShchR- ի ուղղում: Դիաբետիկ կոմայի մեջ գտնվող հիվանդների մոտ ketoacidosis- ի հիմնական պատճառը ինսուլինի պակասն է, հետևաբար, ketoacidosis- ի բուժման հիմքը ինսուլինային թերապիան է: Սոդայի ներերակային կառավարումը հղի է բարդություններով `CNS- ի դեպրեսիա, հիպոկալեմիայի սրացում, հյուսվածքների հիպոքսիա, ալկալոզի զարգացում: Ներերակային սոդայի ցուցումը արյան pH- ի նվազումն է `7.0-ից ցածր: Նման իրավիճակներում առանձին կաթիլային հեղուկի մեջ 2-2,5 մլ / կգ փաստացի քաշի 4% սոդա լուծույթ է ներարկվում ներերակային դանդաղորեն (ավելի քան 2-3 ժամ): Կամ սոդայի ամենօրյա քանակը հաշվարկվում է բանաձևով ՝ BE x մարմնի քաշը x 0.3, մինչդեռ 2-3 ժամվա ընթացքում կառավարվում է միայն օրական դեղաչափի 1/3-ը: Արյան pH- ի 7.1-7.15 մակարդակի բարձրացմամբ դադարեցվում է սոդայի ներմուծումը: Սոդայի ներմուծմամբ անհրաժեշտ է ներմուծել կալիումի քլորիդի լրացուցիչ լուծում ՝ 1 լիտր սոդայի լուծույթի 1 լիտր 0,150,3 գ / կգ փոխարժեքով:
Նյութափոխանակության խանգարումների շտկում: Դիաբետիկ acidosis- ն ուղեկցվում է կալիումի (Կ) խիստ անբավարարությամբ, նույնիսկ եթե պլազմային կալիումի մակարդակը նորմալ է կամ թեթևակի բարձրացված: Եթե տվյալներ
չկա երիկամների խանգարման գործառույթ (50-ից ավելի ժամ / ժամ դիարեզ), անհրաժեշտ է ավելացնել կալիում 35 մմոլ / կգ / օր, միաժամանակ ինսուլինի ինֆուզիոն սկսելու հետ մեկտեղ: Կալիումի մակարդակը պետք է պահպանվի 4-5 մմոլ / Լ-ի սահմաններում: Կալիումի փոխարինումը 50 մմոլ / լ-ից ավելի դոզաներում պետք է վերահսկվի էլեկտրասրտագրության միջոցով: Կալիումի դոզան հաշվարկելիս պետք է հիշել, որ 1 գ կալիումը 14,5 մմոլ / լ է, հետևաբար.
= 4 գ կալիում 100 մլ ջրի մեջ = 58.0 մմոլ / լ,
100 մլ 10% KCl = = 10 գ KCl 100 մլ ջրի մեջ = 145 մմոլ / Լ:
Պետք է հիշել, որ 1 մլ 7.5% լուծույթ KCl = 1 մմոլ / L = 1 meq / L:
Հիպերկալեմիայից խուսափելու համար թույլատրվում է ներմուծել 1% KCl լուծույթ ներերակային (ավելի լավ ՝ 0,30,7% լուծույթ), մինչդեռ կառավարման արագությունը չպետք է գերազանցի 0,5 մկ / կգ / ժամ:
Շիճուկում մագնեզիումի ցածր մակարդակով և դրա անբավարարության ախտանիշներով, մագնեզիումի սուլֆատի 50% լուծույթ ընդունվում է ներգանգայինորեն `0,2 ml / կգ / օր փոխարժեքով, 2-3 դոզանով:
Կետոասիդային դոզայի բարդությունների բուժում և կանխարգելում: Կետոասիդոզի ահռելի բարդություններից մեկը ուղեղային այտուցն է: Դրա առաջացման պատճառները կարող են լինել արյան osmolarity և գլիցեմիայի արագ նվազումը, սոդայի արագ և անխոհեմ կառավարումը, գլյուկոզայի նյութափոխանակության պոլիոլ ուղու ակտիվացումը, նատրիումի կուտակումը և կենտրոնական նյարդային համակարգի բջիջների հիպոքսիան:
Ուղեղային այտուցը սկսվում է ավելի հաճախ ՝ բուժման սկսվելուց հետո 46 ժամ անց, այս դեպքում ՝ բարելավվելուց և լաբորատոր դրական դինամիկայից հետո, հիվանդները ունենում են գլխացավ, գլխապտույտ, փսխում, տեսողության խանգարում, հոնքերի լարվածություն, աճող տենդ, օպտիկական նյարդային այտուց, վատթարացող ռեակցիա աշակերտները լույսի ներքո:
Ուղեղային այտուցի շտապ օգնություն.
- հեղուկի ներարկման արագության 2 անգամ նվազում,
- մանիտոլի ներերակային կառավարում `1-2 գ / կգ մարմնի քաշի 20 րոպեի ընթացքում,
- 20-40-80 մգ Lasix- ի ներարկումային ներարկումը նատրիումի քլորիդի 10% լուծույթով,
- դեքսամետասոն ներերակային `0,5 մգ / կգ փոխարժեքով յուրաքանչյուր 4-6 ժամվա ընթացքում,
DIC- ի կանխարգելման համար իրականացվում է հեպարինաթերապիա (150-200 միավոր / կգ 4 բաժանված դոզաներով), ACT- ի հսկողության ներքո (ACT- ը պետք է պահվի 16-17 վայրկյանում), նախ ներերակային (մի խառնեք ինսուլինի հետ), ապա մի քանի օր `ենթամաշկային:
Սրտանոթային անբավարարության նշաններով նշանակվում են անոթային պատրաստուկներ, սրտանոթ գլիկոզիդներ (կյանքի կոկլիկոն 0,1 մլ / տարի 2-3 անգամ մեկ օրում `PS- ի և արյան ճնշման տակ)
արյան ցածր ճնշումը ներարկվում է intramuscularly ՝ 0,5% DOX լուծույթով:
Հիվանդից կոմայից դուրս բերելու բոլոր փուլերում թթվածնի թերապիան իրականացվում է խոնավացված թթվածնի միջոցով քթի կաթետերի միջոցով ՝ 5-8 լ / րոպե արագությամբ ոչ ավելի:
Սրտխառնոցի և փսխման անհետացումից հետո առաջին օրը, երբ երեխան կարող է խմել, հեղուկ է տրվում 2000 մլ / մ 2 դրույքաչափով (նարնջագույն, լոլիկ, ծիրան, դեղձ, գազար հյութ, ալկալային հանքային ջուր, չորացրած մրգերի, թեյ): Թույլատրված մեղր, ջեմ, սոլոլինա (ածխաջրերի քանակը ավելանում է մինչև 60%): Երկրորդ օրը ավելացնել կարտոֆիլ, խնձոր, վարսակի ալյուր, հաց, ցածր յուղայնությամբ կաթնամթերք (կաթ, կաթնաշոռ), ժելե, բուսական ապուրներ: Կոմայից արտազատումից հետո առաջին 2-3 օրվա ընթացքում կենդանիների սպիտակուցները սահմանափակ են, քանի որ Դրանցից ձևավորված ketogenic amino թթուները սրում են ketoacidosis- ը: Սննդից ճարպերը (կարագը, բուսական յուղը և այլն) բացառվում են վեց և ավելի օր: Այնուհետև նրանք աստիճանաբար անցնում են ֆիզիոլոգիական սննդակարգ ՝ ճարպերի որոշակի սահմանափակմամբ, մինչև նյութափոխանակության գործընթացների կայունացումը:
Ժամանակին սկսվելով և պատշաճ բուժմամբ, 68 ժամից հետո վերացվում է գլիկեմիան և acidosis- ը, ketosis- ը `12-24 ժամ հետո, ջրային էլեկտրո
տրված խախտումները վերականգնվում են 12 օրվա ընթացքում:
1. Balabolkin, M.I. Շաքարախտը / Balabolkin M.I. - Մ., 1994 .-- 384 էջ:
2. Բոգդանովիչ, Վ.Լ. Ինտենսիվ և շտապ բուժում էնդոկրինոլոգիայում. Ձեռքեր: բժիշկների համար / Բոգդանովիչ Վ.Լ. - Ն-Նովգորոդ, 2000 .-- 324 էջ:
3. Պապերը, Ի.Ի. Դիաբետոլոգիայի ներածություն. Ձեռքեր: բժիշկների համար / Դեդով Ի.Ի., Ֆադեև Վ.Վ. - Մ., 1998 .-- 200 էջ:
4. Կասատկինա, ԷՊ Շաքարախտը երեխաների և դեռահասների շրջանում / Kasatkina E.P. - Մ., 1996 .-- 240 էջ:
5. Համաձայնություն երեխաների և դեռահասների մոտ ինսուլինից կախված (տիպ 1) շաքարային դիաբետով հիվանդների բուժման հիմնական սկզբունքների վերաբերյալ // MODDP և շաքարախտի միջազգային ֆեդերացիա: -1997: - 43 էջ:
6. Լևիցկայա, Զ.Ի. Դիաբետիկ կոմա / Levitskaya Z.I., Balabolkin M.I. - Մ., 1997 .-- 20 էջ:
7. Միշելսոն, Վ.Ա. Կոմա երեխաների մեջ / Mikhelson V.A., Almazov I.G., Neudakhin E.V. - SPb., 1998 .-- 224 էջ:
8. Ստառոստինա, Է.Գ. Շաքարային դիաբետի սուր նյութափոխանակության փոխհատուցում / Starostina E.G. // Նոր բժշկական ամսագիր: -№ 3. - 1997. - Ս 22-28:
9. Էնդոկրինոլոգիա: Բժշկության օտարերկրյա գործնական ուղեցույց / Էդ. Լավինա Ն. - Մ., 1999 .-- 1128 շ.
ՄՐETՈՒՅԹ ՝ ԲԱԻ ՍՆՆԴԱՄԹԵՐՔԻ ԽՆԴԻՐՆԵՐԻ ԼԱՎԱԳՈՒՅՆ ԳԻՏԱԿԱՆ աշխատանքի
Հարցումներ հեռախոսով (095) 132-25-00: Էլ. Հասցե ՝ [email protected] Shcheplyagina Լարիսա Ալեքսանդրովնա
Ռուսաստանի Դաշնության Առողջապահության նախարարության Գերոնտոլոգիայի գիտահետազոտական ինստիտուտը նախատեսում է «Գերոնտոլոգիա և գերիատրագիտություն» ալմանախի հրատարակություն, որն իր մեջ ներառում է հետևյալ բաժինները.
2. Կլինիկական գերոնտոլոգիա
3. Ծերերի հիվանդությունների ախտորոշման և բուժման նոր մեթոդներ
Ինչն է հարուցում դիաբետիկ ketoacidotic կոմայի մեջ
Դիաբետիկ ketoacidotic կոմայի զարգացումը խթանող գործոններ
- Անբավարար դոզան կամ բաց թողնել ինսուլինի ներարկում (կամ հիպոգլիկեմիկ գործակալների հաբեր վերցնել)
- Հիպոգլիկեմիկ թերապիայի ինքնակամ դուրս գալը
- Ինսուլինի կիրառման տեխնիկայի խախտում
- Այլ հիվանդությունների (վարակների, վնասվածքների, վիրահատությունների, վիրահատությունների, հղիության, սրտամկանի ինֆարկտի, ինսուլտի, սթրեսի և այլն) միացում:
- Ալկոհոլի չարաշահում
- Անբավարար նյութափոխանակության ինքնավարացում
- Առնելով որոշակի դեղամիջոցներ
Պետք է ընդգծել, որ DKA- ի դեպքերի մինչև 25% -ը նկատվում է նոր ախտորոշված շաքարախտով հիվանդների մոտ, և այն հաճախ զարգանում է 1-ին տիպի շաքարախտով:
Պաթոգենեզ (ինչ է կատարվում) Դիաբետիկ ketoacidotic կոմայի ընթացքում
DKA- ի զարգացման հիմքում ընկած են հետևյալ պաթոգենետիկ մեխանիզմները. Ինսուլինի անբավարարությունը (ինչպես անբավարար ընդունման հետևանքով, այնպես էլ ինսուլինի պահանջարկի մեծացման պատճառով 1-ին տիպի շաքարախտ ունեցող հիվանդների մոտ ինսուլինի բացարձակ անբավարարության ֆոնի վրա), ինչպես նաև հակահարվածային հորմոնների գերբարձր արտադրություն (հիմնականում , գլյուկագոն, ինչպես նաև կորտիզոլ, կաթեչոլամիններ, աճի հորմոն), ինչը հանգեցնում է ծայրամասային հյուսվածքների կողմից գլյուկոզի օգտագործման նվազմանը, գլյուկոնեոգենեզիայի խթանմանը `սպիտակուցների մեծացման խզման արդյունքում: glycogenolysis, արգելակումը Glycolysis է լյարդի եւ, ի վերջո, պետք է զարգացման ծանր hyperglycemia: Ինսուլինի բացարձակ և արտասանելի հարաբերական անբավարարությունը հանգեցնում է գլյուկագոնի արյան մեջ համակենտրոնացման զգալի աճին, ինսուլինի հորմոնային հաշտարարին: Քանի որ ինսուլինը այլևս չի խանգարում այն գործընթացներին, որոնք գլյուկագոնը խթանում է լյարդում, լյարդի կողմից գլյուկոզայի արտադրությունը (գլիկոգենի տրոհման և գլյուկոեոգենեզի պրոցեսի ընդհանուր արդյունքը) կտրուկ աճում է: Միևնույն ժամանակ, ինսուլինի բացակայության դեպքում լյարդի, մկանների և ճարպային հյուսվածքի կողմից գլյուկոզի օգտագործումը կտրուկ նվազում է:Այս գործընթացների հետևանքը ծանր հիպերգլիկեմիան է, որը նույնպես մեծանում է այլ հակահարվածային հորմոնների `կորտիզոլի, adrenaline- ի և աճի հորմոնի շիճուկային կոնցենտրացիաների բարձրացման պատճառով:
Ինսուլինի պակասով, մարմնի սպիտակուցային կատաբոլիզմը մեծանում է, և արդյունքում ստացված ամինաթթուները նույնպես ներառված են լյարդի գլյուկոնեոգենեզում ՝ սրելով հիպերգլիկեմիան: Adարպային հյուսվածքի զանգվածային խզումը, որը նույնպես պայմանավորված է ինսուլինի անբավարարությամբ, հանգեցնում է արյան մեջ ազատ ճարպաթթուների (FFA) կոնցենտրացիայի կտրուկ աճի: Ինսուլինի անբավարարությամբ մարմինը ստանում է էներգիայի 80% -ը `օքսիդացնելով ՀՖՖ-ն, ինչը հանգեցնում է դրանց քայքայման` քետոնային մարմինների (ացետոն, ացետոակետիկ և բետա-հիդրօքսիբուտիրաթթուներ) ենթամթերքների կուտակմանը: Դրանց ձևավորման արագությունը շատ ավելի բարձր է, քան դրանց օգտագործման և երիկամների արտազատման արագությունը, որի արդյունքում արյան մեջ ավելանում են ketone մարմինների կոնցենտրացիան: Երիկամների բուֆերային պահուստի ոչնչացումից հետո թթու-բազային հավասարակշռությունը խաթարվում է, տեղի է ունենում նյութափոխանակության acidosis:
Այսպիսով, գլյուկոնեոգենեզը և դրա հետևանքը, հիպերգլիկեմիան, ինչպես նաև ketogenesis- ը և դրա հետևանքը ՝ ketoacidosis- ը, ինսուլինի անբավարարության պայմաններում լյարդում գլյուկագոնի գործողության արդյունք են: Այլ կերպ ասած, DKA- ում ketone մարմինների ձևավորման սկզբնական պատճառը ինսուլինի պակասն է, ինչը հանգեցնում է ճարպերի ճեղքման ավելացմանը իրենց սեփական ճարպային պահեստներում: Գլյուկոզի ավելցուկը, խթանող osmotic diuresis- ը, հանգեցնում է կյանքին սպառնացող ջրազրկման: Եթե հիվանդը այլևս չի կարող խմել համապատասխան հեղուկի քանակությունը, ապա մարմնի ջրի կորուստը կարող է լինել մինչև 12 լիտր (մարմնի քաշի մոտ 10-15% -ը կամ մարմնի ընդհանուր քանակի 20-25% -ը), ինչը հանգեցնում է ներբջջային (դա կազմում է երկու երրորդը): և արտաբջջային (մեկ երրորդ) ջրազրկում և հիպովոլեմիկ շրջանառության անբավարարություն: Որպես փոխհատուցող ռեակցիա, որն ուղղված է շրջանառվող պլազմայի ծավալը պահպանելուն, ավելանում է կատեխոլամինների և ալդոստերոնի սեկրեցումը, ինչը հանգեցնում է նատրիումի հետաձգմանը և օգնում է մեծացնել մեզի մեջ կալիումի արտանետումը: Հիպոկալեմիան DKA- ում նյութափոխանակության խանգարումների կարևոր բաղադրիչ է ՝ առաջացնելով համապատասխան կլինիկական դրսևորումներ: Ի վերջո, երբ շրջանառության անբավարարությունը հանգեցնում է երիկամների պերֆուզիայի խանգարման, մեզի ձևավորումը նվազում է, ինչը հանգեցնում է արյան մեջ գլյուկոզի և ketone մարմինների համակենտրոնացման տերմինալի արագ աճի:
Դիաբետիկ ketoacidotic կոմայի ախտանիշները
Կլինիկականորեն, DKA- ն սովորաբար զարգանում է աստիճանաբար ՝ մի քանի ժամից մինչև մի քանի օր: Հիվանդները դժգոհում են չոր չոր բերանից, ծարավից, պոլիուրիայից ՝ նշելով շաքարախտի փոխհատուցման բարձրացում: Քաշի կորուստը կարող է արձանագրվել նաև ՝ կապված ժամանակի ընթացքում հիվանդության չկատարված ընթացքի հետ: Երբ ketoacidosis- ն առաջ է ընթանում, առաջանում են այնպիսի ախտանիշներ, ինչպիսիք են սրտխառնոցը և փսխումը, որոնք շաքարային դիաբետով հիվանդի մոտ թելադրում են մեզի մեջ ացետոնի պարունակության պարտադիր ուսումնասիրություն: Հիվանդները կարող են բողոքել որովայնի ուժեղ ցավի մասին, այդ թվում `ուղեկցվելով պերիտոնալ գրգռման ախտանիշներով (այդ դրսևորումները կարող են հանգեցնել սուր որովայնի սխալ ախտորոշման և վիրաբուժական միջամտության, որը վատթարանում է հիվանդի վիճակը): DKA- ի զարգացման բնորոշ կլինիկական ախտանիշը հաճախակի խորը շնչառությունն է (Kussmaul շնչառություն), հաճախ արտանետվող օդում ացետոնի հոտով: Հիվանդներին հետազոտելիս նկատվում է ուժեղ ջրազրկում, որը դրսևորվում է չոր մաշկի և լորձաթաղանթների միջոցով, մաշկի տուրբորի անկում: Արյան շրջանառվող արյան ծավալի նվազման պատճառով (BCC) կարող է զարգանալ օրթոստատիկ հիպոթենզիա: Հաճախ հիվանդները ունենում են խառնաշփոթություն և թարախային գիտակցություն, դեպքերի մոտավորապես 10% -ի դեպքում հիվանդները հիվանդանոց են ընդունվում կոմայի մեջ: DKA- ի առավել բնորոշ լաբորատոր դրսևորումը հիպերգլիկեմիան է, սովորաբար, մինչև 28-30 մմոլ / լ (կամ 500 մգ / դլ), չնայած որ արյան գլյուկոզի մակարդակը որոշ դեպքերում կարող է փոքր-ինչ բարձրացնել: Երիկամային ֆունկցիայի վիճակը նույնպես ազդում է գլիկեմիայի մակարդակի վրա: Եթե մեզի գլյուկոզի արտազատումը խանգարվում է bcc- ի կամ երիկամային ֆունկցիայի անկման հետևանքով, հիպերգլիկեմիան կարող է հասնել շատ բարձր մակարդակի, և կարող է առաջանալ նաև հիպերտետոնեմիա: Թթվային բազային վիճակը որոշելիս հայտնաբերվում է նյութափոխանակության acidosis, որը բնութագրվում է արյան pH ցածր մակարդակով (սովորաբար `6.8-7.3 միջակայքում` կախված ketoacidosis- ի ծանրությունից) և արյան պլազմայում երկածխածնի պարունակության նվազում (300 մՕսս / կգ): Չնայած մարմնում ընդհանուր նատրիումի, քլորի, ֆոսֆորի և մագնեզիումի նվազմանը, շիճուկի էլեկտրոլիտի մակարդակը չի կարող արտացոլել այդ նվազումը: Արյան մեջ ուրայի և կրեատինինի պարունակության աճը տեղի է ունենում bcc- ի նվազման հետևանքով: Հաճախ նշվում է լեյկոցիտոզը, հիպերտրիգլիցիդեմիան և հիպերլիպոպրոտեինեմիան, երբեմն հայտնաբերվում է հիպերամիլազեմիա, ինչը երբեմն բժիշկներին ստիպում է մտածել սուր պանկրեատիտի հնարավոր ախտորոշման մասին, հատկապես որովայնի ցավերի հետ միասին: Այնուամենայնիվ, հայտնաբերելի ամիլազը արտադրվում է հիմնականում աղքատ խցուկներում և պանկրեատիտի համար ախտորոշիչ չափանիշ չէ: Նատրիումի կոնցենտրացիան պլազմայում կրճատվում է նոսրացման ազդեցության պատճառով, քանի որ հիպերգլիկեմիայի osmotic ազդեցությունը հանգեցնում է արտաբջջային հեղուկի քանակի մեծացման: Արյան մեջ նատրիումի նվազումը կապված է հիպերգլիկեմիայի մակարդակի հետ. Յուրաքանչյուր 100 մգ / դլ (5,6 մմոլ / լ) յուրաքանչյուր մակարդակի համար դրա մակարդակը նվազում է 1.6 մմոլ / Լ-ով: Եթե արյան մեջ նատրիումի նորմալ պարունակությունը հայտնաբերվում է DKA- ի հետ, դա կարող է ցույց տալ ջրազրկման պատճառով հեղուկի անբավարարություն:
Կետոասիդոտիկ դիաբետիկ կոմայի զարգացման ախտանիշները
Շաքարային դիաբետի ապամոնտաժման նախնական դրսևորումները հիվանդի և նրա շրջապատի առողջության վիճակի աննկատ վերաբերմունքով, հաճախ անցնում են աննկատ կամ ճիշտ չեն գնահատվում: Սովորաբար, հիվանդները մի քանի շաբաթ կամ (ավելի քիչ) օր առաջ զարգացում են ունենում ketoacidotic դիաբետիկ կոմայի ծարավը, չոր բերանը և միևնույն ժամանակ զգալիորեն մեծացնում արտազատվող մեզի քանակը: Itchy մաշկը հաճախ հայտնվում կամ ուժեղանում է: Բարձր ծարավի և պոլիուրիայի ախտանիշների հետ մեկտեղ, ախորժակը կտրուկ նվազում է հիվանդների մոտ, թուլությունը, lethargy, քնկոտությունը, ադինամիան, երբեմն գլխացավը, ծայրամասերում ցավերը հայտնվում և շարունակաբար աճում են:
Ստամոքս-աղիքային ախտանշանները մոտալուտ կոմայի ամենավաղ գրավիչներն են: Աղտոտումը, էլեկտրոլիտի խանգարումները, պերիտոնում փոքր արյունազեղումները, դրա ջրազրկելը, աղիքային պարեզը և ketone- ի մարմինների և ացետոնի գրգռիչ ազդեցությունը ստամոքս-աղիքային տրակտի լորձաթաղանթի վրա առաջացնում են որովայնի սինդրոմը:
Ախորժակի կորստի հետ մեկտեղ առաջանում են նաև հիվանդության այլ ախտանիշներ ՝ սրտխառնոց, իսկ հետո հաճախակի կրկնվող փսխում, որովայնի ցավ (կեղծ): Կետոասիդոզի ժամանակ փսխումը կարող է ունենալ արյունահեղ շագանակագույն երանգ, ինչը երբեմն սխալմամբ բժշկի կողմից դիտվում է որպես «սուրճի հիմքերի» փսխում: Որովայնի ցավը երբեմն այնքան ինտենսիվ է, որ հիվանդները վիրահատական բաժանմունքներ են ուղարկվում կասկածվող խոլեցիստիտով, պանկրեատիտով և ստամոքսի փորված խոցով: Հնարավոր է աթոռակի խանգարումներ փորկապության կամ լուծի տեսքով: Առատ urination- ը և անընդհատ կրկնվող փսխումը հանգեցնում են ջրազրկման ավելացման, էլեկտրոլիտների կորստի (նատրիումի, կալիումի, քլորի) և մարմնի թունավորումների աճին:
Դիաբետիկ նախաբանի ախտորոշում
Նախածննդյան շրջանում հիվանդի հետազոտությունը ցույց է տալիս.
հետամնացություն հստակ գիտակցմամբ,
մկանների ուժի զգալի նվազում:
կոմայի ախտանիշ ունեցող հիվանդը գտնվում է ինչ-որ հիմարության վիճակում, անտարբեր է շրջակա միջավայրի նկատմամբ, անպատասխան և ուշ է պատասխանում հարցերին:
մաշկը չոր է, հաճախ քերծվելու հետքերով:
Չոր լորձաթաղանթները բնորոշ են:
Արտանետվող օդում ացետոնի հոտը սովորաբար լավ սահմանված է:
Միևնույն ժամանակ, կարելի է սահմանել շնչառությունը խորացնելու միտում: Էպիգաստրային շրջանում որովայնի պալպացումը սովորաբար ցավոտ է, բայց պերիտոնալ գրգռման ախտանիշեր չկան: Գրեթե միշտ, հիվանդները ծարավ են զգում և խմում են խնդրում:
Մարմնի աճող թունավորումների ախտանշանների տրված շարքը կազմում է դիաբետիկ նախածննդյան կլինիկական պատկերը: Եթե այս ժամանակահատվածում ինտենսիվ բուժում չի սկսվել, ապա հիվանդներն անխուսափելիորեն ընկնում են խորը կոմայի վիճակի մեջ, և նախածանցքից կոմայի անցումը կատարվում է աստիճանաբար ՝ մի քանի օրվա ընթացքում, ավելի հաճախ ՝ մի քանի ժամվա ընթացքում:
Խորքային ketoacidotic դիաբետիկ կոմայի նշաններ
Հիվանդները դառնում են ավելի ու ավելի դաժան, քնկոտ, դադարում է խմել, ինչը, շարունակական փսխում և պոլիուրիա, ավելի է ուժեղացնում ջրազրկելը և թունավորումը: Ապագայում քնկոտությունը զարգանում է սթափ, կիսագիտակցված վիճակի մեջ, և այդ ժամանակ զարգանում է գիտակցության լիարժեք կորուստ: Որոշ դեպքերում, արդեն ծայրահեղ ծանր վիճակում, մարմնի նյութափոխանակության և թունավորումների փոփոխությունները այնքան ցայտուն են, որ հիվանդները մահանում են ՝ առանց կորցնելու իրենց գիտակցությունը: Հետևաբար, «դիաբետիկ կոմա» տերմինը սովորաբար վերաբերում է ոչ միայն գիտակցության լիարժեք կորստի, այլև աճող քնկոտության, սթափեցնող (կիսագիտակցական) պայմանների:
Դիաբետիկ (ketoacidotic) կոմայի զարգացման ժամանակահատվածում հիվանդը գտնվում է անգիտակից վիճակում: Այս վիճակում հիվանդության ախտանիշները.
Դեմքը գունատ է, երբեմն ՝ վարդագույն, առանց ցիանոզ:
Մաշկը չոր է, հաճախ քերծվելու հետքերով, սովորաբար մաշկի տուրբորը իջնում է:
Տեսանելի լորձաթաղանթները շրթունքների վրա չոր, հաճախ փխրուն կեղևներ են:
Մկանների տոնը կտրուկ նվազում է:
Բնութագրվում է առաձգականության անկմամբ, հոնքերի փափկությամբ, զարգանում է ապակենման միջոցով հեղուկի կորստի պատճառով: Մարմնի ջերմաստիճանը հնարավոր է իջեցնել:
Շնչառությունը աղմկոտ է, հեռվից լսելի, խորը (Kussmaul շնչառություն - շնչառական փոխհատուցում նյութափոխանակության acidosis): Բերանից արտաշնչվող օդը ացետոնի հոտ է գալիս, հոտը երբեմն այնքան ցայտուն է, որ այն արդեն զգացվում է այն սենյակի մուտքի մոտ, որտեղ գտնվում է հիվանդը:
Դիաբետիկ կոմայի հետ զարկերակը հաճախակի է, թերի, արյան ճնշումը կրճատվում է:
Լյարդը, որպես կանոն, դուրս է պրծնում կարոտի կամարի եզրից, ցավոտ է palpation- ի վրա:
Էլեկտրոկարդիոգրաֆիկ հետազոտության արդյունքում կարող են հայտնաբերվել սրտամկանի հիպոքսիայի և ներկարդիալային անցկացման խանգարումների նշաններ: Զարգանում է օլիգուրիա, անուրիա: Շատ դեպքերում, պարզ լաբորատոր թեստերի տվյալների հետ զուգակցված մանրամասն քննությունը թույլ է տալիս հաստատել ճիշտ ախտորոշումը, եթե կա շաքարախտի պատմություն, ապա ախտորոշումը, որպես կանոն, դժվար չէ: Կետոասիդոտիկ կոմայի հետ կապված խնդիրներ կարող են առաջանալ այն դեպքերում, երբ շաքարախտը դրսևորում է ketoacidosis- ի կլինիկական պատկերը: Այս դեպքում ճիշտ ախտորոշման համար աջակցության նշաններն են `ուժեղ ջրազրկման, նյութափոխանակության acidosis (հիպերվերտիլացիա, կլինիկական - Kussmaul շնչառություն), ինչպես նաև հիվանդի կողմից արտաշնչվող օդում ացետոնի հոտը: Հիվանդանոցում ախտորոշումը հաստատվում է լաբորատոր հետազոտություններով `որոշվում է.
հիպերգլիկեմիա (19,4 մմոլ / լ և բարձր),
Թթվային-բազային վիճակի ուսումնասիրության ընթացքում հայտնաբերվում է ապամոնտաժված նյութափոխանակության acidosis:
Կետոասիդոտիկ կոմայի դիֆերենցիալ ախտորոշում
At հիպերոսմոլար (ոչ ketonemic) դիաբետիկ կոմա ծանր հիպերգլիկեմիայի դեպքում արտանետվող օդում չկա Ketonemia և ացետոնի հոտ: Ի տարբերություն ketoacidosis- ի ՝ այդ հիվանդները տարեց են, պատմության մեջ շաքարախտը հաճախ բացակայում է: Դիաբետիկ կոմայի այս ձևով ավելի ցայտուն են ջրազրկման և նյարդահոգեբուժական խանգարումների ախտանիշները (խառնաշփոթությունն ու ճարպկացումը, պաթոլոգիական ռեֆլեքսները, ցնցումները, էպիլեպտորային առգրավումները, կաթվածը, նիստագմուսը): Կուսմաուլի շնչառությունը և «պսևդեպերտոնիտի» նշանները բնորոշ չեն: Այս հիվանդները ավելի զգայուն են ինսուլինային թերապիայի նկատմամբ:
Եթե կա անամնեզի տվյալներ հիվանդի մեջ դիաբետի առկայության մասին կոմայի մեջ, ապա պետք է տարբերակել հիմնականում դիաբետիկ և հիպոգլիկեմիկ կոմայի մեջ: Եթե նախկինում շաքարային դիաբետի նշաններ չկան, ապա պետք է հիշել այլ հիվանդություններ, որոնց ընթացքը կարող է բարդ լինել կոմայի զարգացումով: Կենտրոնական նյարդային համակարգի կիզակետային ախտահարումների ախտանիշների բացակայությունը վերացնում է ուղեղային անոթները `որպես կոմայի պատճառ:
Դեպք ուրեմիկ կոմա նախորդում է երկարատև քրոնիկ երիկամային հիվանդություն: Կոմասն աստիճանաբար զարգանում է նախորդների ֆոնին, մասնավորապես ՝ դեպրեսիայի, գիշերային քնի խանգարումը օրվա ընթացքում, լուծի տեսքը, ինչպես նաև արտազատվող մեզի քանակի նվազումը: Ուրմիկ կոմայի մեջ բնութագրվում է խորը անգիտակից վիճակ, մաշկը սովորաբար չոր է, հողեղենային և մշտապես ծածկված է միզաթթուների աղերի բյուրեղներով, աղմկոտ շնչառությամբ, ամոնիակի հոտը հաճախ հստակորեն զգացվում է արտաշնչվող օդում: Երիկամների քրոնիկ հիվանդությունը ուղեկցվում է երիկամային հիպերտոնիկ հիվանդության զարգացմամբ, հետևաբար, հիվանդները ունեն ոչ միայն բարձր արյան ճնշում, այլև սրտի մեծացում դեպի ձախ: Երբեմն ուրեմային կոմայի զարգացումը նախորդում է տեսողության խանգարում `ցանցաթաղանթի, ցանցաթաղանթի արյունազեղումների պատճառով: Ոսկրածուծի թունավոր վնասվածքը, ինչպես նաև արյունահոսությունը, հատկապես քթի քոր առաջացումը, հաճախ հանգեցնում են հիվանդների անեմիզացման, ինչը բնորոշ է ուրեմիայի և հաճախ նախորդում է կոմայի զարգացմանը:
Համար հեպատիկ կոմա նախորդ լյարդի հիվանդությունը բնորոշ է. ցիռոզ, քրոնիկ հեպատիտ, սուր դեպքերում ՝ վիրուսային հեպատիտ կամ հեպատոտրոպային թույնով թունավորում (օրինակ ՝ դիխլորեթան): Սովորաբար, լյարդի կոմայի վրա նախորդում է դեղնախտի և պորտալային հիպերտոնիայի ախտանիշները, հաճախ լյարդի չափի առաջանցիկ անկում: Հիվանդին կոմայի մեջ զննելիս աչքի են ընկնում մաշկի և սկլերայի դեղնուցը, աղմկոտ շնչառությունը և արտանետվող օդի բնորոշ «լյարդի» հոտը:
Դիաբետիկ կոմայի մորֆոլոգիական նշաններ
Գլյուկոզի կլանման խանգարման և գլիկոգենի վերածման արդյունքում տեղի է ունենում ածխաջրածին նյութափոխանակության կոպիտ խախտում: Արյան շաքարը բարձրանում է - զարգանում է հիպերգլիկեմիա: Արյան պլազմայի բարձր օսմոլարիտությունը հանգեցնում է ներբջջային ջրազրկմանը, osmotic diuresis- ին, ծանր դեպքերում `դիաբետիկ (ketoacidotic) կոմա, հիպովոլեմիկ ցնցում և էլեկտրոլիտի խիստ խանգարումներ` կալիումի, նատրիումի, մագնեզիումի, ֆոսֆորի և այլնի պակասով:
Արյան շաքարի բարձրացման հետևանք է նաև մեզի մեջ շաքարի սեկրեցումը (գլյուկոզուրիա): Միևնույն ժամանակ, ինսուլինի անբավարարության և գլյուկոզի կլանման բացակայության պատճառով ճարպերի նյութափոխանակությունը խաթարվում է ketone մարմինների, ացետոնի, 8-հիդրօքսիբուտիրական և ացետասացական թթուների ավելացման հետ: Ծանր դեպքերում, բացի ճարպերի ճեղքումից, առկա է սպիտակուցների խզում, որոնք նույնպես փոխանակման գործընթացում ձևավորում են ketone մարմիններ: Արյան մեջ ketone մարմինների կուտակումները հանգեցնում են acidosis- ի զարգացմանը (թթվային-բազային պետության անցումը թթվային կողմին) և մարմնի ծանր թունավորումը:
Acidosis- ը և մարմնի հարակից ծանր թունավորումը, հիպովոլեմիան, ուղեղի արյան հոսքի նվազումը և ուղեղի հիպոքսիան հանգեցնում են կենտրոնական նյարդային համակարգի դիսֆունկցիայի և առաջացնում են դիաբետիկ կոմայի զարգացում: Մեծ նշանակություն ունի մարմնի (մասնավորապես ՝ ուղեղի բջիջների) ջրազրկումը, որը զարգանում է ծանր շաքարային դիաբետում `կալիումի, նատրիումի և քլորի միաժամանակ կորստով: Dehրածինը զգալիորեն ուժեղացնում է թունավորումը և արագացնում է հիվանդության ախտանիշների զարգացումը:
Հիվանդությունը շատ դեպքերում զարգանում է աստիճանաբար: Կոմայի սկիզբը գրեթե միշտ նախորդում է շաքարային դիաբետի բոլոր ախտանիշների սրման քիչ թե շատ երկար ժամանակահատվածով, աճելով insular անբավարարությամբ: Շաքարախտի դեկոմպենսացիայի պատճառները սովորաբար.
ինսուլինի դոզայի անզորացված նվազում կամ դրա չհիմնավորված դուրսբերում,
դիետայի կոպիտ խախտումներ,
բորբոքային և սուր վարակիչ հիվանդությունների միացում,
վիրաբուժական միջամտություններ և վնասվածքներ
Երբեմն սրտանոթային անբավարարության սրումը հայտնվում է որովայնի օրգանների սուր հիվանդություններից հետո (խոլեցիստիտ, պանկրեատիտ), հատկապես այդ հիվանդությունների համար վիրաբուժական միջամտություններից հետո:
Դիաբետիկ ketoacidotic կոմայի ախտորոշում
DKA- ի հիմնական ախտորոշիչ չափանիշները
- Աստիճանաբար զարգացում, սովորաբար մի քանի օրվա ընթացքում
- Կետոասիդոզի ախտանիշները (արտանետվող շնչում ացետոնի հոտը, Կուսմաուլի շնչառությունը, սրտխառնոցը, փսխումը, անորեքսիան, որովայնի ցավը)
- Ydրազրկման ախտանիշներ (հյուսվածքների տուրբորի իջեցում, հոնքերի տոնայնություն, մկանների ազդանշան a, ջիլ ռեֆլեքսներ, մարմնի ջերմաստիճան և արյան ճնշում)
Կետոասիդոտիկ դիաբետիկ կոմայի բուժման առանձնահատկությունները
Հիվանդության նախնական ախտանիշներով հիվանդը, ինչպես նաև կոմայի մեջ գտնվող հիվանդը ենթակա է անհապաղ հոսպիտալացման հիվանդանոցի վերակենդանացման բաժանմունքում: Դիաբետիկ նախատոմսի կամ կոմայի ախտորոշումը պահանջում է 10-ից 20 IU ինսուլինի ընդունում մինչև տեղափոխումը (նշեք ուղեկցող փաստաթղթում:): Հիվանդի բուժման այլ միջոցներ իրականացվում են տեղում միայն տրանսպորտի հարկադիր ուշացումով:
Դիաբետիկ պրեկոմայի և կոմայի բուժման գործընթացում անհրաժեշտ է ուժեղ ինսուլինային թերապիա և բավարար քանակությամբ հեղուկներ կիրառել `ջրազրկելը վերացնելու համար: Հենց որ հաստատվի դիաբետիկ կոմայի ախտորոշումը և ամբողջությամբ բացառվի կոմայի հիպոգլիկեմիկ բնույթը, սկսվում է ինսուլինի թերապիան: Պարզ Ինսուլինը ներարկվում է ներերակային (առաջին ժամում 10 միավոր) կամ ներգանգային (առաջին ժամվա ընթացքում 20 միավոր): Հետագա բուժումը իրականացվում է հիվանդանոցում արյան շաքարի հսկողության ներքո (հիպերգլիկեմիայի մակարդակը որոշվում է ամեն 1-ից 2 ժամվա ընթացքում), միջին հաշվով, մեկ ժամվա ընթացքում 6 միավոր հասարակ ինսուլին կառավարվում է ներերակային կամ ներգանգային: Բուժման 2-րդ - 3-րդ օրերին հիպերգլիկեմիայի նվազմամբ և թթվային-բազային վիճակի նորմալացումով նրանք անցնում են հասարակ ինսուլինի ենթամաշկային կիրառմանը: Եթե անհնար է որոշել շաքարի մակարդակը արյան և մեզի մեջ, բուժումը պետք է իրականացվի հիվանդի վիճակի հսկողության ներքո:
Միևնույն ժամանակ, դիաբետիկ (ketoacidotic) կոմայի մեջ հեղուկ վերականգնելու նպատակով հիվանդը պետք է ներսից ներմուծի մեծ քանակությամբ հեղուկներ. Առաջին ժամվա ընթացքում 1 - 1.5 լ իզոտոնիկ նատրիումի քլորիդ լուծույթ է ընդունվում, առաջիկա երկու ժամվա ընթացքում `500 մլ / ժամ, ապա 300: մլ / ժամ Բուժման առաջին 12 ժամվա ընթացքում կառավարվում է 6-ից 7 լիտր հեղուկ: Դիաբետիկ կոմայի բուժումը իրականացվում է դիարեզի վերահսկողության ներքո, որը պետք է լինի առնվազն 40 - 50 մլ / ժամ: Ինֆուզիոն թերապիան դադարեցվում է գիտակցության լիարժեք վերականգնմամբ, սրտխառնոցի և փսխման բացակայությամբ և հիվանդին հեղուկով ջրելու հնարավորությամբ: Սահմանված հիպոկալեմիայի հետ աղերի կորուստը փոխհատուցելու համար անհրաժեշտ է կալիումի քլորիդի լուծույթի ներերակային կաթիլ, դեղաչափը որոշվում է արյան պլազմայում կալիումի պարունակությամբ:
Անբավարար աճող կոմայի նման բուժումը պետք է սկսի հնարավորինս շուտ ՝ վերահաս կոմայի առաջին նշանների տեսքով, այսինքն ՝ նախադիտման սկզբունքի ժամանակ: Հայտնի է, որ ծանր բուժումը, որը սկսվել է կոմայի սկզբից ի վեր առաջին ժամերին, առավել հաճախ դրական արդյունք է տալիս: Բուժման ավելի ուշ մեկնարկը արդյունքը կասկածելի է դարձնում, քանի որ մարմնի հյուսվածքներում տեղի են ունենում խիստ և հաճախ անդառնալի փոփոխություններ, հատկապես նյարդային համակարգում: Այնուամենայնիվ, անկախ կոմայի ժամանակից, անհրաժեշտ է իրականացնել առավել եռանդուն բուժում, քանի որ երբեմն ծանր դեպքերում, դրա սկզբի հետաձգմամբ, հնարավոր է հիվանդներին դուրս բերել այս վիճակից:
- Դիաբետիկ ketoacidotic կոմայի կանխարգելում
- Որ բժիշկների հետ պետք է դիմել խորհրդատվություն, եթե ունեք դիաբետիկ ketoacidotic կոմա
Դիաբետիկ ketoacidotic կոմայի բուժում
DKA- ի բուժման մեջ կա չորս ուղղություն.
- ինսուլինային թերապիա
- կորցրած հեղուկի վերականգնում
- հանքային և էլեկտրոլիտային նյութափոխանակության ուղղում,
- կոմայի հրահրող հիվանդությունների և ketoacidosis- ի բարդությունների բուժում:
Ինսուլինի փոխարինող թերապիան DKA- ի միակ էթոլոգիական բուժումն է: Միայն անաբոլիկ հատկություններով այս հորմոնը կարող է դադարեցնել դրա անբավարարության պատճառով առաջացած ծանր ընդհանրացված կատաբոլիկ պրոցեսները: Հասունորեն շիճուկ ինսուլինի մակարդակի հասնելու համար անհրաժեշտ է դրա շարունակական ինֆուզիոն 4-12 միավոր / ժամում: Արյան մեջ ինսուլինի այս կոնցենտրացիան խանգարում է ճարպերի և ketogenesis- ի տրոհմանը, նպաստում է գլիկոգենի սինթեզին և արգելակում է լյարդի կողմից գլյուկոզայի արտադրությունը, դրանով իսկ վերացնելով DKA- ի պաթոգենեզում երկու կարևորագույն օղակները: Նման դեղաչափերով օգտագործվող ինսուլինային թերապիայի ռեժիմը կոչվում է «ցածր դոզան ռեժիմ»: Ավելի վաղ օգտագործվում էին ինսուլինի շատ ավելի մեծ չափաբաժիններ: Այնուամենայնիվ, ապացուցված է, որ ցածր դոզանային ռեժիմով ինսուլինային թերապիան ուղեկցվում է բարդությունների զգալիորեն ցածր ռիսկով, քան բարձր դոզան ռեժիմում:
- ինսուլինի մեծ չափաբաժինները (միանգամից 20 միավոր) կարող են շատ կտրուկ իջեցնել արյան գլյուկոզի մակարդակը, ինչը կարող է ուղեկցվել հիպոգլիկեմիայի, ուղեղային այտուցի և մի շարք այլ բարդությունների առկայությամբ.
- գլյուկոզի համակենտրոնացման կտրուկ նվազումը ուղեկցվում է շիճուկ կալիումի կոնցենտրացիայի ոչ պակաս արագ անկմամբ, հետևաբար, ինսուլինի մեծ չափաբաժիններ օգտագործելիս, հիպոկալեմիայի ռիսկը կտրուկ աճում է:
Պետք է շեշտել, որ DKA նահանգում հիվանդի բուժման ժամանակ պետք է օգտագործվեն միայն կարճ գործող ինսուլիններ, մինչդեռ միջին և երկարատև գործող ինսուլինները հակացուցված են, նախքան հիվանդը դուրս է բերվում ketoacidosis- ի վիճակից: Ամենաարդյունավետը մարդու ինսուլիններն են, այնուամենայնիվ, կոմատոզային կամ գերակշռող վիճակում գտնվող հիվանդների բուժման ժամանակ ցանկացած տեսակի ինսուլինի ներդրման անհրաժեշտությունը թելադրող որոշիչ գործոնն է հենց դրա գործողության տևողությունը, և ոչ թե տեսակը: Առաջարկվում է ինսուլինի ներմուծում 10-16 միավոր դեղաչափով: ներերակային, հոսքի միջոցով կամ ներգանգայինորեն, ապա 0,1 միավոր / կգ / ժամ կամ 5-10 միավոր / ժամ ներերակային կաթիլով: Սովորաբար, գլիկեմիան նվազում է 4.2-5.6 մմոլ / լ / ժամ արագությամբ: Եթե 2-4 ժամվա ընթացքում հիպերգլիկեմիայի մակարդակը չի նվազում, ապա ինսուլինի կիրառվող դոզան ավելանում է, գլիկեմիայի իջեցմամբ մինչև 14 մմոլ / լ, վարչակազմի արագությունը նվազում է մինչև 1-4 միավոր / ժամ: Ինսուլինի արագությունն ու դոզան ընտրելու որոշիչ գործոնը արյան գլյուկոզի մշտական մոնիտորինգն է: Խորհուրդ է տրվում արյան ստուգում անցկացնել յուրաքանչյուր 30-60 րոպեի ընթացքում `օգտագործելով պարզ գլյուկոզի անալիզատորներ: Այնուամենայնիվ, հարկ է հիշել, որ այսօր շատ արագ գլյուկոզի անալիզատորներ, որոնք օգտագործվում են ինքնազննման համար, կարող են ցույց տալ սխալ գլիկեմիայի արժեքներ արյան բարձր շաքարի պայմաններում: Գիտակցության վերականգնումից հետո հիվանդին չպետք է տրվի ինֆուզիոն թերապիա մի քանի օր: Հենց հիվանդի վիճակը բարելավվել է, և գլիկեմիան կայուն է 11-12 մմոլ / լ մակարդակի վրա, նա նորից պետք է սկսի ուտել ուտելիքներ, որոնք անպայման հարուստ են ածխաջրերով (պյուրե կարտոֆիլ, հեղուկ շիլա, հաց), և որքան շուտ նա կարող է տեղափոխվել ենթամաշկային ինսուլինային թերապիա այնքան լավ: Ենթամաշկային, կարճ գործող ինսուլինը նախ սահմանվում է կոտորակային ՝ 10-14 միավոր: յուրաքանչյուր 4 ժամվա ընթացքում, կարգաբերելով դոզան `կախված գլիցեմիայի մակարդակից, այնուհետև անցեք երկարատև գործողությունների համադրությամբ պարզ ինսուլինի օգտագործմանը: Acetonuria- ն կարող է պահպանվել որոշ ժամանակ և ածխաջրերի նյութափոխանակության լավ տեմպերով: Դրա լիովին վերացման համար երբեմն տևում է ևս 2-3 օր և այդ նպատակով ինսուլինի մեծ չափաբաժիններ կառավարել կամ կարիք չունի լրացուցիչ ածխաջրեր տալ:
DKA- ի վիճակը բնութագրվում է ծայրամասային թիրախային հյուսվածքների նկատմամբ ուժեղ դիմադրությամբ ինսուլինին, դրա հետ կապված ՝ հիվանդը կոմայից հեռացնելու համար պահանջվող դոզան կարող է վերածվել բարձր, զգալիորեն գերազանցելով, սովորաբար, ketoacidosis- ից առաջ կամ հետո հիվանդի կողմից պահանջվող չափաբաժինը: Միայն հիպերգլիկեմիայի և DKA- ի ռելիեֆի ամբողջական շտկումից հետո հիվանդը կարող է նշանակվել ենթամաշկային գործողությունների միջին տևողության ինսուլին, ինչպես կոչվում է հիմնական թերապիա: Հիվանդին ketoacidosis- ի վիճակից հանելուց անմիջապես հետո կտրուկ աճում է հյուսվածքների զգայունությունը ինսուլինի նկատմամբ, ուստի հիպոգլիկեմիկ ռեակցիաները կանխելու համար անհրաժեշտ է դրա դոզայի վերահսկումը և ճշգրտումը:
Հաշվի առնելով հիպերգլիկեմիայի պատճառով osmotic diuresis- ով առաջացող բնորոշ ջրազրկումը, հեղուկի ծավալի վերականգնումն անհրաժեշտ տարր է DKA ունեցող հիվանդների բուժման մեջ: Սովորաբար, հիվանդները ունեն 3-5 լիտր հեղուկի դեֆիցիտ, որը պետք է ամբողջությամբ փոխարինվի: Այդ նպատակով առաջարկվում է առաջին 1-3 ժամվա ընթացքում 2-3 լ 0,9% աղի ներմուծում կամ 5-10 մլ / կգ / ժամ արագությամբ: Այնուհետև (սովորաբար պլազմային նատրիումի կոնցենտրացիայի բարձրացումով> 150 մմոլ / Լ), հիպերխլորեմիան շտկելու համար սահմանվում է 0,45% նատրիումի լուծույթի ներերակային կառավարում: Չափազանց արագ վերականգնումից խուսափելու համար, մեկ ժամվա ընթացքում ներարկված աղի քանակը, որն ի սկզբանե կտրուկ արտահայտվում է ջրազրկելը, չպետք է գերազանցի ժամային դիեզեզը ավելի քան 500, առավելագույնը ՝ 1000 մլ: Կարող եք նաև օգտագործել կանոնը. Թերապիայի առաջին 12 ժամվա ընթացքում ներմուծված հեղուկի ընդհանուր քանակը չպետք է գերազանցի մարմնի քաշի 10% -ը: Սիստոլային արյան ճնշմամբ, հիպոգլիկեմիկ կոմայի համար մշտական առաջին օգնություն
 Մեղմ նշաններով հիվանդը շտապ պետք է տա մի քանի կտոր շաքար, մոտ 100 գ բլիթ կամ 2-3 ճաշի գդալ ջեմ (մեղր): Հարկ է հիշել, որ ինսուլինից կախված շաքարախտով դուք միշտ պետք է մի քանի քաղցրավենիք ունենաք «ծոցում»:
Մեղմ նշաններով հիվանդը շտապ պետք է տա մի քանի կտոր շաքար, մոտ 100 գ բլիթ կամ 2-3 ճաշի գդալ ջեմ (մեղր): Հարկ է հիշել, որ ինսուլինից կախված շաքարախտով դուք միշտ պետք է մի քանի քաղցրավենիք ունենաք «ծոցում»:
Դաժան նշաններով.
- Լցնել տաք թեյը հիվանդի բերանում (բաժակ / 3-4 գդալ շաքար), եթե նա կարողանա կուլ տալ:
- Թեյի ինֆուզիոնից առաջ անհրաժեշտ է ատամների միջև կափարիչ տեղադրել, սա կօգնի խուսափել ծնոտների կտրուկ սեղմումից:
- Համապատասխանաբար, բարելավման աստիճանը, հիվանդին կերակրում են ածխաջրերով հարուստ սնունդ (մրգեր, ալյուրի ուտեստներ և հացահատիկային ապրանքներ):
- Երկրորդ հարձակումից խուսափելու համար հաջորդ առավոտյան ինսուլինի դոզան 4-8 միավորով կրճատեք:
- Հիպոգլիկեմիկ ռեակցիան վերացնելուց հետո խորհրդակցեք բժշկի հետ:
Եթե կոմայի զարգացումը գիտակցության կորստով ապա հետևում է.
- Ներկայացրեք 40-80 մլ գլյուկոզա ներերակային:
- Շտապ կանչեք շտապօգնություն:
Շտապ շաքարախտով ketoacidotic կոմայի համար շտապ օգնություն
Գործոններ որոնք մեծացնում են ինսուլինի անհրաժեշտությունը և նպաստում են ketoacidotic կոմայի զարգացմանը, սովորաբար.
- Շաքարախտի ուշ ախտորոշում:
- Անգրագետ նշանակված բուժում (դեղամիջոցի դեղաչափ, փոխարինում և այլն):
- Ինքնատիրապետման կանոնների անտեսում (ալկոհոլի սպառում, դիետիկ խանգարումներ և ֆիզիկական գործունեության նորմեր և այլն):
- Ծակոտկեն ինֆեկցիաներ:
- Ֆիզիկական / մտավոր վնասվածքներ:
- Անոթային հիվանդություն սուր ձևով:
- Գործողություններ:
- Ծննդաբերություն / հղիություն:
- Սթրեսը:
Ketoacidotic կոմա - ախտանիշներ
Առաջին նշանները դառնալ
- Հաճախակի urination:
- Ծարավ, սրտխառնոց:
- Քնկոտություն, ընդհանուր թուլություն:
Պարզ վատթարացումով.
- Բերանից ացետոնի հոտ:
- Որովայնի սուր ցավ:
- Դաժան փսխում:
- Աղմկոտ, խորը շնչառություն:
- Այնուհետև գալիս է խանգարում, խանգարում է գիտակցությունը և ընկնում կոմայի մեջ:
Ketoacidotic կոմա - առաջին բուժօգնություն
Առաջին հերթին պետք է զանգահարեն շտապօգնություն և ստուգեն հիվանդի բոլոր կենսական գործառույթները - շնչառություն, ճնշում, palpitations, գիտակցություն: Հիմնական խնդիրն է աջակցել սրտի բաբախյունին և շնչառությանը մինչև շտապօգնության ժամանումը:
Գնահատել, արդյոք մարդը գիտակից է, դուք կարող եք մի պարզ ձևով. հարցրեք նրան ցանկացած հարց, թեթևակի հարվածեք այտերին և շփեք ականջների ականջները: Եթե արձագանք չլինի, մարդը լուրջ վտանգ է ներկայացնում: Հետևաբար շտապօգնություն կանչելու հետաձգումը անհնար է:
Դիաբետիկ կոմայի համար առաջին բուժօգնության ընդհանուր կանոններ, եթե դրա տեսակը որոշված չէ
Առաջին բանը, որ հիվանդի հարազատները պետք է անեն կոմայի սկզբնական և, մասնավորապես, լուրջ նշաններով անմիջապես շտապ օգնություն կանչեք . Դիաբետով հիվանդները և նրանց ընտանիքները սովորաբար ծանոթ են այդ ախտանիշներին: Եթե բժշկի դիմելու հնարավորություն չկա, ապա առաջին ախտանիշներից դուք պետք է.
- Intramuscularly ներարկել ինսուլինը - 6-12 միավոր: (ըստ ցանկության):
- Բարձրացնել դոզան հաջորդ առավոտ `4-12 միավոր / միաժամանակ, օրվա ընթացքում 2-3 ներարկում:
- Ածխաջրերի ընդունումը պետք է արագացվի:, ճարպեր - բացառել:
- Բարձրացնել մրգերի / բանջարեղենի քանակը:
- Սպառեք ալկալային հանքային ջուր. Նրանց բացակայության դեպքում `ջուրը լուծարված գդալով խմելու սոդա:
- Քսուք լուծույթով քսուկ - շփոթված գիտակցությամբ:
Հիվանդի հարազատները պետք է ուշադիր ուսումնասիրեն հիվանդության, դիաբետոլոգիայի և ժամանակին առաջին բուժօգնության բնութագրերը. Միայն դրանից հետո շտապ առաջին օգնությունը արդյունավետ կլինի:
Դրանք չմշակված հիվանդության արդյունք են: Դիաբետիկ ketoacidotic կոման ամենատարածվածն է և սպառնալիք է ներկայացնում հիվանդի կյանքի համար: Պաթոլոգիական պայման է զարգանում ինսուլինի պակասի պատճառով, որը կարող է առաջանալ հանկարծակի: Հաճախ, ketoacidotic տեսակի կոմայի մեջ ախտորոշվում է շաքարախտի ոչ պատշաճ բուժման դեպքում:
Շեղման առանձնահատկությունները
Ըստ վիճակագրության, հիվանդների 5% -ը մահանում է ketoacidotic կոմայից շաքարային դիաբետում:
Այս տեսակի կոմայի զարգացումը զարգանում է որպես շաքարախտի բարդություն: Բժիշկները ketoacidotic coma- ն վերագրում են բազմազանությանը: Այս պաթոլոգիական վիճակը զարգանում է ավելի դանդաղ, քան: Դիաբետիկների մոտ կոմա է հայտնվում ՝ ինսուլինի արտահայտված պակասով: Նաև մարմնում գլյուկոզի բարձր կոնցենտրացիան կարող է ազդել ketoacidotic կոմայի զարգացման վրա: Մինչ հիվանդը ընկնում է կոմայի մեջ, նրան ախտորոշվում է ketoacidosis: Հետևյալ գործոնները ազդում են զարգացման վրա.
- ինֆեկցիոն վնասվածքներ
- օրգանների զգալի վնաս,
- գործողությունների ընթացքում պարտություն:
Պատճառները և պաթոգենեզը
Կետոասիդոտիկ տեսակի կոմա կարող է առաջանալ 1-ին և 2-րդ տիպի դիաբետիկների մոտ: Հաճախ 1 տիպի շաքարային դիաբետով հիվանդը իր հիվանդության մասին է իմանում միայն այն դեպքում, երբ նա կոմա է ունենում: Հատկանշվում են ketoacidotic կոմայի զարգացման հետևյալ պատճառները.
 Կետոասիդոզ առաջացնող գործոնները նույնպես կարող են հանգեցնել կոմայի:
Կետոասիդոզ առաջացնող գործոնները նույնպես կարող են հանգեցնել կոմայի:
- շաքարային դիաբետի երկարատև ընթացքը, որը պատշաճորեն չի բուժվում,
- ինսուլինի բուժման կամ դրա ոչ պատշաճ օգտագործման բացակայություն,
- էնդոկրինոլոգի կամ սննդաբանի կողմից սահմանված դիետայի չկատարումը.
- դեղեր ընդունելու խախտում,
- թմրամիջոցների, հատկապես կոկաինի չափից մեծ դոզա,
- երկարատև սով, որի պատճառով գլյուկոզան արտադրվում է ճարպային հյուսվածքից,
- ինֆեկցիոն վնասվածքներ
- սուր միջքաղաքային հիվանդություններ.
- սրտի կաթված
- կաթված `կենտրոնական կամ ծայրամասային համակարգին արյան անբավարար մատակարարման պատճառով:
Կետոասիդոտիկ կոմայի պաթոգենեզը բավականին բարդ է և անցնում է մի քանի փուլով: Նախ, հիվանդը զգում է էներգիայի սով, որը առաջացել է էնդոգեն ինսուլինի արտադրության և էկզոգենների առաքման անհավասարակշռության պատճառով: Շուտով գլյուկոզան, որը չի վերամշակվում, կուտակում է և հրահրում է պլազմային osmolarity- ի աճ: Երբ գլյուկոզան դառնում է խիտ կենտրոնացված, երիկամային թափանցելիության շեմն բարձրանում է, որի արդյունքում զարգանում է ընդհանուր ծանր ջրազրկում, որի արդյունքում արյունը խտանում է և արյան խցանումներ են առաջանում: Երկրորդ փուլում հիվանդը զարգացնում է ketosis, որը բնութագրվում է ketone մարմինների զգալի կուտակումով: Շուտով պաթոլոգիան վերածվում է ketoacidosis- ի, որի մեջ կա ինսուլինի պակաս և հակաբեղմնավորիչ հորմոնների սեկրեցիայի ավելցուկ:
Հիմնական ախտանիշները
Ketoacidotic կոմայի մեջ չի բնութագրվում արագ զարգացում, պաթոլոգիան դրսևորվում է աստիճանաբար:Նախքան մարդը կոմայի մեջ մտնելուց, անցնում են մի քանի ժամ կամ օրեր:
Եթե հիվանդը երկար ժամանակ շաքարախտ ունի, ապա նրա մարմինը ավելի շատ հարմարվում է նորմալից բարձր ինսուլինի մակարդակին, ուստի կոմա կարող է առաջանալ երկար ժամանակ: Հիվանդի ընդհանուր վիճակը, տարիքը և այլ անհատական բնութագրերը ի վիճակի են ազդել ketoacidotic կոմայի վրա: Եթե ketoacidosis կոման դրսևորվեց քաշի արագ կորստի պատճառով, ապա հիվանդը կզգա հետևյալ ախտանիշները.
- ընդհանուր թուլություն և մարմնի թուլացում,
- ծարավ, որին հաջորդում է պոլիդիպսիան,
- մաշկի քոր առաջացում:
Կետոասիդոտիկ կոմայի զարգացման գրավականներն են.
- պաթոլոգիական քաշի կորուստ
- սրտխառնոցի անընդհատ զգացողություն
- որովայնի և գլխի ցավը,
- ցավ, տառապող կոկորդ կամ esophagus:
Եթե դիաբետիկ կոմայի հետ կապված են սուր միջմանկային հիվանդություններ, ապա պաթոլոգիան կարող է ընթանալ առանց հատուկ դրսևորումների: Դիաբետում գտնվող ketoacidotic միանվագ վիճակը դրսևորվում է հետևյալ ախտանիշներով.
- խիստ ջրազրկում
- մաշկի և լորձաթաղանթների չորացում,
- հոնքերի և մաշկի լարվածության նվազում,
- մեզի միզապարկի լրացման աստիճանական նվազում,
- ընդհանուր գունատություն
- այտերի, կզակի և ճակատի տեղական գերզգայություն,
- սառեցնել մաշկը,
- մկանային հիպոթենզիա
- զարկերակային հիպոթենզիա,
- աղմկոտ և ծանր շնչառություն
- ելքից ացետոնի հոտը
- blurred գիտակցությունը, որից հետո գալիս է կոմայի մեջ:
Առանձնահատկությունները երեխաների մեջ
Երեխաների մոտ, ketoacidosis- ը, որը հանգեցնում է ketoacidotic կոմայի, բավականին հաճախ է դրսևորվում: Հատկապես հաճախ, պաթոլոգիան նկատվում է 6 տարեկանում առողջ երեխաների մոտ: Շնորհիվ այն բանի, որ երեխան չափազանց ակտիվ է, և լյարդի պաշարներ չկան, նրա մարմնում էներգիան սպառվում է աճող արագությամբ: Եթե միևնույն ժամանակ երեխայի սննդակարգը հավասարակշռված չէ, ապա հնարավոր է ketoacidosis- ի և կոմայի առաջացման պաթոլոգիական պրոցեսներ: Նորածինների մեջ կոմայի ախտանիշաբանությունը նույնն է, ինչ մեծահասակների մոտ: Ծնողներին արգելվում է ինքնուրույն ցանկացած գործողություն ձեռնարկել `պաթոլոգիական վիճակը վերացնելու համար, քանի որ հնարավոր է ացետոնեմիկ հարձակման զարգացում: