Thiazolidinedione պատրաստուկներ - բնութագրերը և կիրառման առանձնահատկությունները
Ժամանակակից բժշկությունը 2-րդ տիպի շաքարախտը բուժելու համար օգտագործում է դեղերի բազմազան խումբ:
Այս խմբերից մեկը թիազոլինեդիոններն են, որոնք նման ազդեցություն են ունենում մետֆորմինի հետ:
Համարվում է, որ վերը նշված ակտիվ նյութի համեմատությամբ, տիազոլինեդիոնները ավելի անվտանգ են:
Ինչպե՞ս է վերաբերվում պաթոլոգիան:
 Դիաբետի ժամանակակից բուժումը միջոցների համալիր է:
Դիաբետի ժամանակակից բուժումը միջոցների համալիր է:
Թերապևտիկ միջոցառումները ներառում են բժշկական դասընթաց ՝ հետևելով խիստ սննդակարգին, ֆիզիկական թերապիային, ոչ դեղորայքային բուժմանը և ավանդական բժշկության բաղադրատոմսերի օգտագործմանը:
Շաքարախտի բուժումը ներառում է հատուկ դեղամիջոցների օգտագործում ՝ որոշակի բուժական նպատակների հասնելու համար:
Բուժման այս նպատակներն են.
- պահպանելով հորմոնի ինսուլինի քանակը պահանջվող մակարդակում,
- արյան մեջ գլյուկոզի քանակության նորմալացում,
- պաթոլոգիական գործընթացի հետագա զարգացման խոչընդոտ,
- բարդությունների և բացասական հետևանքների դրսևորումների չեզոքացում:
Թերապևտիկ դասընթացը ներառում է դեղերի հետևյալ խմբերի օգտագործումը.
- Sulfonylurea պատրաստուկները, որոնք կազմում են շաքարի իջեցնող բոլոր դեղերի մոտավորապես իննսուն տոկոսը: Նման պլանշետները լավացնում են ինսուլինի դրսևորված դիմադրությունը:
- Բիգուանիդները այնպիսի նյութեր են, ինչպիսիք են մետֆորմինը: Բաղադրիչը բարենպաստ ազդեցություն է ունենում քաշի կորստի վրա, ինչպես նաև օգնում է նվազեցնել արյան շաքարը: Որպես կանոն, այն չի օգտագործվում երիկամների և լյարդի թույլ տեսողություն ունեցողների դեպքում, քանի որ այն արագորեն կուտակվում է այս օրգաններում:
- 2-րդ տիպի շաքարախտի զարգացումը կանխելու համար օգտագործվում են ալֆա-գլիկոզիդազի ինհիբիտորները պրոֆիլակտիկորեն: Այս խմբի դեղերի հիմնական առավելությունն այն է, որ դրանք չեն հանգեցնում հիպոգլիկեմիայի դրսևորմանը: Պլանշետային դեղամիջոցները բարենպաստ ազդեցություն են ունենում քաշի նորմալացման վրա, հատկապես, եթե հետևում է դիետիկ թերապիան:
- Thiazolidinediones- ը կարող է օգտագործվել որպես հիմնական դեղամիջոց պաթոլոգիայի բուժման համար կամ շաքարի իջեցման այլ դեղամիջոցների հետ միասին: Պլանշետների հիմնական ազդեցությունը `ինսուլինի նկատմամբ հյուսվածքների զգայունության բարձրացումն է, դրանով իսկ չեզոքացնելով դիմադրությունը: Թմրանյութերը չեն օգտագործվում 1-ին տիպի շաքարախտի զարգացման մեջ, քանի որ դրանք կարող են գործել միայն ինսուլինի առկայության դեպքում, որն արտադրվում է ենթաստամոքսային գեղձի միջոցով:
Բացի այդ, օգտագործվում են մեգլիտինիդներ `դեղամիջոցներ, որոնք մեծացնում են ինսուլինի սեկրեցումը, դրանով իսկ ազդելով ենթաստամոքսային գեղձի բետա բջիջների վրա:
Գլյուկոզի մակարդակի նվազում նկատվում է հաբը վերցնելուց հետո արդեն տասնհինգ րոպե հետո:
Անվտանգություն
Thiazolidinediones- ը հետևանքներ է ունենում `նվազեցնելով ինսուլինի դիմադրությունը: Շուկայում առկա է 2 տիազոլինեդիոնոն ՝ ռոսիգլիտազոն (Ավանդիա) և պիոգլիտազոն (Actos): Տրոգլիտազոնը առաջինն էր իր դասարանում, բայց չեղարկվեց, քանի որ այն առաջացրեց լյարդի թույլ տեսողություն: Թմրանյութերը կարող են օգտագործվել ինչպես մոնոթերապիայի, այնպես էլ այլ դեղամիջոցների հետ միասին:
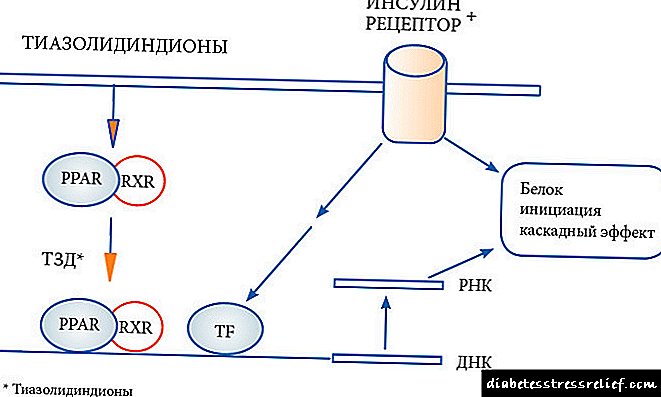
Գործողության մեխանիզմ: Thiazolidinediones- ը մեծացնում է ինսուլինի զգայունությունը ՝ գործելով ոսկրային հյուսվածքի, մկանների և լյարդի վրա, որտեղ դրանք մեծացնում են գլյուկոզի օգտագործումը և նվազեցնում դրա սինթեզը (1,2): Գործողության մեխանիզմն ամբողջությամբ չի հասկացվում: Նրանք ակտիվացնում են մեկ կամ մի քանի տեսակի ընկալիչներ, որոնք ակտիվացնում են պերօքսիզոմի բազմացման (RAPP) ընկալիչները, որոնք ակտիվացնում են պերօքսիման տարածումը, որն էլ իր հերթին կարգավորում է գեների արտահայտությունը (3):
Արդյունավետություն Pioglitazone- ը և rosiglitazone- ը ունեն նույն արդյունավետությունը կամ մի փոքր ցածր արդյունավետությունը, ինչպես մյուս հիպոգլիկեմիկ գործակալները: Գլիկոզիլացված հեմոգլոբինի միջին արժեքը rosiglitazone վերցնելիս նվազում է 1,2-1,5% -ով, իսկ բարձր և ցածր խտության լիպոպրոտեինների համակենտրոնացումը մեծանում է: Ելնելով տվյալների հիման վրա, կարելի է ենթադրել, որ թիազոլինեդիոնների հետ թերապիան թերարժեք չէ, քան մետֆորմին թերապիայի արդյունավետությունը, բայց բարձր գնի և կողմնակի բարդությունների պատճառով այդ դեղերը չեն օգտագործվում շաքարախտի նախնական բուժման համար:
Թիազոլեդինիոնների ազդեցությունը սրտանոթային համակարգի վրա: Այս խմբում առկա դեղերը կարող են ունենալ հակաբորբոքային, հակաթրոմբոտիկ և հակաթերոգեն ակտիվություն, բայց չնայած դրան, տպավորիչ չեն այն տվյալները, որոնք ցույց են տալիս սրտանոթային հիվանդությունների նվազեցված ռիսկը, և կողմնակի բարդությունների քանակը մտահոգիչ է (4,5,6,7): Մետա-անալիզների արդյունքները ցույց են տալիս, որ անհրաժեշտ է զգուշություն ցուցաբերել մասնավորապես թիազոլիդինիոնների և ռոսիգլիտազոնի օգտագործման մեջ, քանի դեռ նոր տվյալները չեն հաստատում կամ մերժում են կարդիոտոքսիկության վերաբերյալ տվյալները: Ավելին, անհրաժեշտ է հաշվի առնել սրտի անբավարարության զարգացման հնարավորությունը: Այս իրավիճակում խորհուրդ չի տրվում օգտագործել ռոսիգլիտազոն, եթե հնարավոր է օգտագործել ավելի անվտանգ դեղեր (մետֆորմին, սուլֆոնիլյուրե, ինսուլին):
Լիպիդներ: Պիգոգլիտազոնի հետ թերապիայի ընթացքում ցածր խտության լիպիդների կոնցենտրացիան մնում է անփոփոխ, իսկ ռոզիգլիտազոնի հետ թերապիայի դեպքում լիպիդների այս ֆրակցիայի կոնցենտրացիայի աճը նկատվում է միջինը 8-16% -ով: (3)
Անվտանգության խմբագրում |Թիազոլինեդիոնների առանձնահատկությունները
Thiazolidinediones- ը, այլ կերպ ասած, glitazones- ը շաքարավազի իջեցնող դեղերի խումբ է, որի նպատակն է բարձրացնել ինսուլինի կենսաբանական ազդեցությունը: Շաքարային դիաբետի բուժման համար սկսեցին օգտագործվել համեմատաբար վերջերս `1996 թվականից: Թողարկվում են խստորեն ըստ դեղատոմսի:
Գլիտազոնները, բացի հիպոգլիկեմիկ գործողությունից, դրական ազդեցություն են ունենում սրտանոթային համակարգի վրա: Դիտարկվել է հետևյալ գործունեությունը `հակաթրոմբոցիկ, հակաթեոգենիկ, հակաբորբոքային: Թիազոլինեդիոններ ընդունելիս գլիկացված հեմոգլոբինի մակարդակը միջին հաշվով նվազում է 1,5% -ով, իսկ HDL- ի մակարդակը մեծանում է:
Այս դասի դեղամիջոցներով բուժումը ոչ պակաս արդյունավետ է, քան Metformin- ի հետ բուժումը: Բայց դրանք նախնական փուլում չեն օգտագործվում 2-րդ տիպի շաքարախտով: Դա պայմանավորված է կողմնակի բարդությունների խստությամբ և ավելի բարձր գներով: Այսօր գլիտազոնները օգտագործվում են գլիցեմիան իջեցնելու համար սուլֆոնիլյուրայի ածանցյալներով և մետֆորմինով: Դրանք կարող են սահմանվել ինչպես առանձին, այնպես էլ դեղերից յուրաքանչյուրի հետ միասին և համակցված:
Առավելություններն ու թերությունները
Թմրամիջոցների առանձնահատկությունների թվում կան դրական և բացասական.
- միջին քաշը միջին քաշով ավելացնել 2 կգ-ով,
- Կողմնակի էֆեկտների մեծ ցուցակ
- Բարելավել լիպիդային պրոֆիլը
- Արդյունավետորեն ազդել ինսուլինի դիմադրության վրա
- ցածր շաքարի իջեցման ակտիվությունը `համեմատած մետֆորմինի, սուլֆոնիլյուրայի ածանցյալների հետ,
- իջեցնել արյան ճնշումը
- նվազեցնել աթերոսկլերոզի զարգացման վրա ազդող գործոնները,
- պահպանել հեղուկը, և արդյունքում ՝ սրտի անբավարարության ռիսկերը մեծանում են,
- նվազեցնել ոսկորների խտությունը ՝ մեծացնելով կոտրվածքների ռիսկը,
- հեպատոտոքսիկություն:
Գործողության մեխանիզմ
Thiazolidinediones- ը գործում է ընկալիչների վրա, ինչը մեծացնում է բջիջների միջոցով գլյուկոզի բաշխումը և կլանումը: Բարելավվում է հորմոնի գործողությունը լյարդի, ճարպային հյուսվածքի և մկանների մեջ: Ավելին, վերջին երկու ցուցանիշների մակարդակի վրա ազդեցությունը շատ ավելի մեծ է:
Գլիտազոնները չեն խթանում ինսուլինի արտադրությունը ենթաստամոքսային գեղձի β- բջիջների միջոցով: Կատարման նվազումը հասնում է ծայրամասային հյուսվածքների ինսուլինի դիմադրության նվազեցման և հյուսվածքների կողմից գլյուկոզի օգտագործումը մեծացնելու միջոցով: Շաքարավազի իջեցնող ազդեցությունը, որպես կանոն, տեղի է ունենում աստիճանաբար: Գլյուկոզի ծոմապահության նվազագույն մակարդակը նկատվում է միայն երկամսյա ընդունումից հետո: Թերապիան ուղեկցվում է քաշի ավելացմամբ:
Արյան շաքարը իջեցնելով ՝ նյութափոխանակության հսկողության բարելավում կա: Metformin- ի և sulfonylurea- ի ածանցյալների հետ զուգակցվելիս գլիկեմիկ հսկողությունը բարելավվում է 2-րդ տիպի շաքարախտով հիվանդների, ինչպես նաև կլինիկական նշանակալի պլազմային հորմոնների մակարդակներում: Գլիտազոնները գործում են միայն ինսուլինի առկայության դեպքում:
Ֆարմակոկինետիկ պարամետրերը կարող են տարբեր լինել `կախված դեղից: Նրանց վրա մի՛ ազդեք հիվանդի սեռի և տարիքի վրա: Հիվանդների մոտ լյարդի վնասվածքով այն փոխում է ֆարմակոկինետիկան:
Indուցումներ և հակացուցումներ
Թիազոլինեդիոնները սահմանվում են ոչ ինսուլին կախված դիաբետից (տիպ 2 շաքարախտ).
- որպես մենաթերապիա այն հիվանդների համար, ովքեր վերահսկում են գլիկեմիայի մակարդակը առանց դեղորայքի (սննդակարգ և ֆիզիկական գործունեություն),
- որպես երկկողմանի թերապիա `սուլֆոնիլյուրայի պատրաստուկների հետ միասին,
- որպես երկակի բուժում մետֆորմինի հետ `գլիկեմիկայում համապատասխան վերահսկողության համար,
- որպես «glitazone + metformin + sulfonylurea» եռակի բուժում,
- ինսուլինի հետ համադրություն
- համադրություն ինսուլինի և մետֆորմինի հետ:
Դեղամիջոցներ ընդունելու հակացուցումների թվում.
- անհատական անհանդուրժողականություն,
- հղիություն / լակտացիա
- տարիքը մինչև 18 տարեկան
- լյարդի անբավարարություն. ծանր և չափավոր ծանրություն,
- սրտի ծանր անբավարարություն
- երիկամային անբավարարությունը ծանր է:
Տեսա-դասախոսություն թիազոլինեդիոնի խմբի նախապատրաստման վերաբերյալ.
Կողմնակի էֆեկտներ
Թիազոլինեդիոնները ընդունելուց հետո կողմնակի ազդեցությունների թվում են.
- կանանց մոտ `դաշտանային անկանոնություններ,
- սրտի անբավարարության զարգացում,
- հորմոնալ կարգավիճակի խախտում,
- լյարդի ֆերմենտների մակարդակի բարձրացում,
- անեմիա
- հիպոգլիկեմիա,
- հիպերխոլեստերեմիա,
- գլխացավեր և գլխապտույտ,
- քաշի ավելացում
- ավելացել է ախորժակը
- որովայնի ցավ, ընդհատումներ,
- մաշկի ցաներ, մասնավորապես, urticaria,
- այտուցվածություն
- ավելացել է հոգնածությունը
- տեսողության խանգարում
- բարորակ կազմավորումներ `պոլիպներ և կիստա,
- վերին շնչուղիների ինֆեկցիաներ:
Թերապիայի ընթացքում վերահսկվում է քաշը և նշանները, որոնք ցույց են տալիս հեղուկի պահպանումը: Կատարվում է նաև լյարդի ֆունկցիայի մոնիտորինգ: Ալկոհոլի չափավոր չափաբաժիններով սպառումը չի ազդում գլիկեմիկ հսկողության վրա:
Դեղաքանակ, կառավարման մեթոդ
Գլիտազոնները վերցվում են առանց սննդի հաշվի առնելու: Լյարդի / երիկամների փոքր շեղումներով տարեցների համար դեղաչափերի ճշգրտումը չի իրականացվում: Հիվանդների վերջին կատեգորիան սահմանվում է դեղամիջոցի ավելի ցածր օրական ընդունում: Դոզան որոշվում է բժշկի կողմից անհատապես:
Թերապիայի սկիզբը սկսվում է ցածր չափաբաժինով: Անհրաժեշտության դեպքում, այն ավելանում է կոնցենտրացիաներում `կախված դեղից: Ինսուլինի հետ զուգակցման դեպքում դրա դեղաչափը կա՛մ մնում է անփոփոխ, կա՛մ նվազում է հիպոգլիկեմիկ պայմանների մասին զեկույցներով:
Թիազոլինեդիոնի դեղերի ցուցակ
Այսօր դեղագործական շուկայում առկա է գլիտազոնի երկու ներկայացուցիչ `ռոսիգլիտազոն և պիոգլիտազոն: Խմբում առաջինը տրոգլիտազոնն էր. Այն շուտով չեղարկվեց լյարդի ուժեղ վնասվածքի զարգացման պատճառով:
Ռոզիգլիտազոնի վրա հիմնված դեղերը ներառում են հետևյալը.
- 4 մգ ավանդիա - Իսպանիա,
- 4 մգ Diagnitazone - Ուկրաինա,
- Ռոգլիտ 2 մգ և 4 մգ - Հունգարիա:
Piogitazone- ի վրա հիմնված դեղերը ներառում են.
- Գլուտազոն 15 մգ, 30 մգ, 45 մգ - Ուկրաինա,
- Nilgar 15 մգ, 30 մգ - Հնդկաստան,
- Dropia-Sanovel 15 մգ, 30 մգ - Թուրքիա,
- Pioglar 15 մգ, 30 մգ - Հնդկաստան,
- Պիոզ 15 մգ և 30 մգ - Հնդկաստան:
Փոխազդեցություն այլ դեղամիջոցների հետ
- Ռոզիգլիտազոն. Ալկոհոլի օգտագործումը չի ազդում գլիկեմիկ հսկողության վրա: Պլանշետային հակաբեղմնավորիչների, Nifedipine- ի, Digoxin- ի, Warfarin- ի հետ էական փոխազդեցություն չկա:
- Պիոգլիտազոն. Ռիֆամպիչինի հետ զուգակցվելիս պիգոգլիտազոնի ազդեցությունը կրճատվում է: Հնարավոր է ՝ դեղահատ հակաբեղմնավորիչներ ընդունելիս հակաբեղմնավորման արդյունավետության մի փոքր նվազում: Կետոկոնազոլն օգտագործելիս գլիկեմիկ հսկողությունը հաճախ անհրաժեշտ է:
Thiazolidinediones- ը ոչ միայն նվազեցնում է շաքարի մակարդակը, այլև դրականորեն ազդում է սրտանոթային համակարգի վրա: Բացի առավելություններից, նրանք ունեն մի շարք բացասական կողմեր, որոնցից ամենատարածվածը սրտի անբավարարության զարգացումն է և ոսկրային խտության նվազում:
Դրանք ակտիվորեն օգտագործվում են բարդ թերապիայի մեջ, հիվանդության զարգացման կանխարգելման համար թիազոլինեդիոնների օգտագործումը պահանջում է հետագա ուսումնասիրություն:
Նշանակման կանոններ
- Ավելորդ քաշ ունեցող հիվանդների համար 2-րդ տիպի շաքարախտի առաջին ընտրության դեղերը մետաֆինն են կամ թիազոլինեդիոնների խմբից դեղեր:
- Նորմալ մարմնի քաշ ունեցող հիվանդների դեպքում նախապատվությունը տրվում է սուլֆոնիլյուրայի պատրաստուկներին կամ մեգլիտինիդներին:
- Մեկ դեղահատ օգտագործելու անարդյունավետության հետ, որպես կանոն, նախատեսված է երկու (պակաս հաճախ երեք) դեղերի համակցություն: Առավել հաճախ օգտագործվող կոմբինացիաները.
- sulfonylurea + metformin,
- metformin + tiazolidinedione,
- metformin + thiazolidinedione + sulfonylurea:
Sulfonylurea պատրաստուկներ
Առավել հայտնի են սուլֆոնիլյուրայի ածանցյալներին վերաբերող դեղերը (շաքարավազի իջեցնող բոլոր դեղերի 90% -ը): Համարվում է, որ այս դասի դեղամիջոցներով ինսուլինի սեկրեցիայի բարձրացումը անհրաժեշտ է ներքին ինսուլինի ինսուլինի դիմադրությունը հաղթահարելու համար:
2-րդ սերնդի սուլֆոնիլյուրայի պատրաստուկները ներառում են.
- Գլիկլազիդ - ընդգծված դրական ազդեցություն է ունենում միկրո շրջանառության, արյան հոսքի վրա, բարենպաստ ազդեցություն է ունենում շաքարախտի միկրոհամակարգային բարդությունների վրա:
- Գլիբենկլամիդ - ունի առավել հզոր հիպոգլիկեմիկ ազդեցություն: Ներկայումս ավելի ու ավելի շատ հրապարակումներ կան, որոնք խոսում են այս դեղամիջոցի բացասական ազդեցության մասին սրտանոթային հիվանդությունների ընթացքի վրա:
- Գլիպիզիդ - ունի շաքարի իջեցման ուժեղ ազդեցություն, բայց գործողության տևողությունը ավելի կարճ է, քան գլիբենկլամիդը:
- Գլիցիդոն - այս խմբից միակ դեղամիջոցը, որը նախատեսված է երիկամների չափավոր խանգարում ունեցող հիվանդների մոտ: Այն ունի գործողության ամենակարճ տևողությունը:
Ներկայացվում են սուլֆոնիլյուրայի 3-րդ սերնդի պատրաստուկները Glimeprimide:
- սկսում է գործել ավելի վաղ և ավելի ցածր չափաբաժիններով ունի ավելի երկար ազդեցություն (մինչև 24 ժամ),
- դեղը օրական 1 անգամ ընդունելու հնարավորությունը,
- չի նվազեցնում վարժությունների ընթացքում ինսուլինի սեկրեցումը,
- առաջացնում է ինսուլինի արագ արտազատում ՝ ի պատասխան սննդի ընդունման,
- կարող է օգտագործվել երիկամների չափավոր անբավարարության համար,
- այս դասի այլ դեղամիջոցների համեմատ հիպոգլիկեմիայի ավելի ցածր ռիսկ ունի:
Սուլֆոնիլյուրայի պատրաստուկների առավելագույն արդյունավետությունը դիտվում է 2-րդ տիպի շաքարախտ ունեցող հիվանդների մոտ, բայց մարմնի նորմալ քաշով:
Նշեք սուլֆոնիլուրեային դեղեր 2-րդ տիպի շաքարախտի համար, երբ սննդակարգը և կանոնավոր ֆիզիկական գործունեությունը չեն օգնում:
Sulfonylurea- ի պատրաստուկները հակացուցված են. 1 տիպի շաքարային դիաբետով հիվանդների համար, հղի և կրծքով կերակրման ընթացքում, լյարդի և երիկամների ծանր պաթոլոգիա ունենալով, դիաբետիկ գանգրենով: Առանձնահատուկ խնամք պետք է լինի ստամոքս-աղիքային տրակտի խոց ունենալու դեպքում, ինչպես նաև քրոնիկ ալկոհոլիզմ ունեցող հարգված հիվանդների դեպքում:
Ըստ վիճակագրության, ցավոք սրտի, հիվանդների միայն մեկ երրորդն է օպտիմալ փոխհատուցում ստանում շաքարային դիաբետով ՝ սուլֆոնիլյուրիաների օգտագործմամբ: Այլ հիվանդներին առաջարկվում է համատեղել այդ դեղերը այլ դեղահատ դեղամիջոցներով կամ անցնել ինսուլինի բուժմանը:
Այս խմբում միակ դեղամիջոցն է մետֆորմին, ինչը դանդաղեցնում է լյարդի մեջ գլյուկոզի արտադրությունն ու արտազատումը, բարելավում է գլյուկոզի օգտագործումը ծայրամասային հյուսվածքների միջոցով, բարելավում է արյան հոսքը և նորմալացնում է լիպիդային նյութափոխանակությունը: Հիպոգլիկեմիկ ազդեցությունը զարգանում է դեղամիջոցի սկսվելուց 2-3 օր հետո:Միևնույն ժամանակ, ծոմապահության գլիկեմիայի մակարդակը նվազում է, իսկ ախորժակը նվազում է:
Metformin- ի տարբերակիչ առանձնահատկությունն կայունացումն է, և նույնիսկ քաշի կորուստը - մյուս հիպոգլիկեմիկ գործակալներից ոչ մեկը չունի այդ ազդեցությունը:
Metformin- ի օգտագործման ցուցումներն են. 2-րդ տիպի շաքարային դիաբետը հիվանդների հետ գեր քաշ ունեցող, պրոտիաբետեր, սուլֆոնիլյուրայի պատրաստուկների նկատմամբ անհանդուրժողականություն:
Metformin- ը հակացուցված է 1-ին տիպի շաքարային դիաբետով հիվանդների մոտ, հղի և լակտացիայի ընթացքում, լյարդի և երիկամների ծանր պաթոլոգիա, շաքարախտի սուր բարդություններով, սուր վարակներով և ցանկացած հիվանդությամբ, որոնք ուղեկցվում են թթվածնով օրգանների անբավարար մատակարարմամբ:
Ալֆա գլիկոզիդազի խանգարողներ
Այս խմբի դեղերը ներառում են ակարբոզ և միգլիտոլ, ինչը դանդաղեցնում է աղիքներում ածխաջրերի խզումը, ինչը ապահովում է գլյուկոզի դանդաղ կլանումը արյան մեջ: Դրա շնորհիվ ուտելիս արյան շաքարի բարձրացումը հարթվում է, հիպոգլիկեմիայի վտանգ չկա:
Այս դեղերի առանձնահատկությունն նրանց արդյունավետությունն է մեծ քանակությամբ բարդ ածխաջրեր սպառելու մեջ: Եթե հիվանդի սննդակարգում գերակշիռ ածխաջրերը գերակշռում են, ալֆա-գլիկոզիդազի ինհիբիտատորով բուժումը դրական արդյունք չի տալիս: Գործողության սահմանված մեխանիզմը այս խմբի դեղամիջոցներն առավել արդյունավետ է դարձնում նորմալ ծոմապահության գլիկեմիայի և ուտելուց հետո կտրուկ բարձրացման համար: Բացի այդ, այս դեղերը գործնականում չեն բարձրացնում մարմնի քաշը:
Ալֆա-գլիկոզիդազի խանգարիչները նշվում են 2-րդ տիպի շաքարային դիաբետով հիվանդների համար `դիետա և վարժությունների անարդյունավետություն` ուտելուց հետո հիպերգլիկեմիայի գերակշռությամբ:
Ալֆա-գլիկոզիդազի խանգարող միջոցների օգտագործման հակացուցումները հետևյալն են. Շաքարախտային ketoacidosis, ցիռոզ, սուր և քրոնիկ աղիքների բորբոքում, ստամոքս-աղիքային տրակտի պաթոլոգիա `գազի ձևավորման ավելացումով, խոցային կոլիտով, աղիքային խանգարմամբ, խոշոր հերնիայով, երիկամների ծանր խանգարումով, հղիությամբ և լակտացիայով:
Թիազոլինեդիոններ (գլիտազոններ)
Այս խմբի դեղերը ներառում են pioglitazone, rosiglitazone, troglitazoneորոնք նվազեցնում են ինսուլինի դիմադրությունը, նվազեցնում գլյուկոզի ազատումը լյարդում, պահպանում են ինսուլին արտադրող բջիջների գործառույթը:
Այս դեղերի գործողությունը նման է մետֆորմինի գործողությանը, բայց նրանք զրկված են նրա բացասական հատկություններից `ինսուլինի դիմադրության իջեցումից բացի, այս խմբի դեղերը ի վիճակի են դանդաղեցնել երիկամային բարդությունների և զարկերակային գերճնշման զարգացումը, բարենպաստորեն ազդում են լիպիդային նյութափոխանակության վրա: Բայց, մյուս կողմից, գլիտազոններ վերցնելիս պետք է անընդհատ վերահսկել լյարդի աշխատանքը: Ներկայումս կան ապացույցներ, որ ռոզիգլիտազոնի օգտագործումը կարող է մեծացնել սրտամկանի ինֆարկտի և սրտանոթային անբավարարության ռիսկը:
Գլիտազոնները նշված են 2-րդ տիպի շաքարախտ ունեցող հիվանդների համար `դիետայի անարդյունավետության և ֆիզիկական ակտիվության դեպքում` ինսուլինի դիմադրության գերակշռությամբ:
Հակացուցումները հետևյալն են. Տիպի 1 շաքարախտ, դիաբետիկ ketoacidosis, հղիություն և լակտացիա, լյարդի ծանր հիվանդություն, սրտի խիստ անբավարարություն:
Մեգլիտինիդներ
Այս խմբի դեղերը ներառում են repaglinide և նատեգլինիդունենալով շաքարի իջեցման կարճաժամկետ ազդեցություն: Meglitinides- ը կարգավորում է գլյուկոզայի մակարդակը ուտելուց հետո, ինչը հնարավորություն է տալիս չկատարել խիստ դիետա, քանի որ դեղը օգտագործվում է անմիջապես սնունդից առաջ:
Մեգլիտինիդների տարբերակիչ առանձնահատկությունն է գլյուկոզի բարձր նվազումը. Դատարկ ստամոքսի վրա 4 մմոլ / լ, ուտելուց հետո `6 մմոլ / լ: Գլիկացված հեմոգլոբինի HbA1c- ի կոնցենտրացիան կրճատվում է 2% -ով: Երկարատև օգտագործմամբ չեն առաջացնում քաշի ավելացում և չեն պահանջում դոզայի ընտրություն: Հիպոգլիկեմիկ ազդեցության աճ է նկատվում ալկոհոլը և որոշ դեղեր ընդունելիս:
Մեգլիտինիդների օգտագործման ցուցիչ է 2-րդ տիպի շաքարախտը `դիետայի անարդյունավետության և ֆիզիկական գործունեության դեպքերում:
Միգելիտինդները հակացուցված են. 1 տիպի շաքարախտով տառապող հիվանդների համար, դիաբետիկ ketoacidosis- ով, հղի կանանց և կրծքով կերակրման դեպքում, դեղամիջոցի նկատմամբ զգայունության բարձրացում:
ՈՒՇԱԴՐՈՒԹՅՈՒՆ: Կայքի կողմից տրամադրված տեղեկատվությունը DIABET-GIPERTONIA.RU միայն հղման համար է: Կայքի կառավարումը պատասխանատվություն չի կրում հնարավոր բացասական հետևանքների համար, եթե առանց բժշկի նշանակման որևէ դեղամիջոց կամ պրոցեդուրա եք վերցնում:
Hypoglycemic կամ antidiabetic դեղամիջոցները դեղամիջոցներ են, որոնք իջեցնում են արյան գլյուկոզան և օգտագործվում են շաքարախտի բուժման համար:
Ինսուլինի հետ մեկտեղ, որի պատրաստուկները հարմար են միայն parenteral օգտագործման համար, կան մի շարք սինթետիկ միացություններ, որոնք ունեն հիպոգլիկեմիկ ազդեցություն և արդյունավետ են, երբ ընդունվում են բանավոր: Այս դեղերի հիմնական օգտագործումը 2-րդ տիպի շաքարախտն է:
Բերանի հիպոգլիկեմիկ (հիպոգլիկեմիկ) գործակալները կարող են դասակարգվել հետևյալ կերպ.
— sulfonylurea ածանցյալներ (glibenclamide, glycidone, glyclazide, glimepiride, glipizide, chlorloropopamide),
— մեգլիտինիդներ (նատեգլինիդ, ռեպագլինիդ),
— բիգուանիդներ (բուֆորմին, մետֆորմին, ֆենֆորմին),
— թիազոլինեդիոններ (պիոգլիտազոն, ռոսիգլիտազոն, սիգլիտազոն, անգլիտազոն, տրոգլիտազոն),
— ալֆա գլյուկոզիդազի խանգարող միջոցներ (ակարբոզ, միգելիտոլ),
Պատահականորեն հայտնաբերվել են սուլֆոնիլյուրայի ածանցյալներում հիպոգլիկեմիկ հատկությունները: Այս խմբի միացությունների հիպոգլիկեմիկ ազդեցություն գործադրելու ունակությունը հայտնաբերվել է 50-ական թվականներին, երբ վարակիչ հիվանդությունների բուժման համար հակաբակտերիալ սուլֆոնամիդային դեղեր ընդունող հիվանդների մոտ նկատվել է արյան գլյուկոզի նվազում: Այս առումով, 50-ական թվականներին սկսվեց հետաքննություն `կապված հիպոգլիկեմիկ ազդեցությամբ սուլֆոնամիդների ածանցյալների հետ: Իրականացվել է սուլֆոնիլյուրե առաջին ածանցյալների սինթեզը, որոնք կարող էին օգտագործվել շաքարային դիաբետի բուժման համար: Առաջին նման դեղամիջոցներն էին կարբուտամիդ (Գերմանիա, 1955) և տոլբուտամիդ (ԱՄՆ, 1956): 50-ականների սկզբին: սուլֆոնիլյուրայի այս ածանցյալները սկսել են օգտագործվել կլինիկական պրակտիկայում: 60-70-ական թվականներին: հայտնվեցին երկրորդ սերնդի սուլֆոնիլյուրներ: Երկրորդ սերնդի սուլֆոնիլյուրայի պատրաստուկների առաջին ներկայացուցիչը `գլիբենկլամիդը, սկսեց օգտագործվել շաքարախտի բուժման համար 1969 թ.-ին, 1970-ին սկսեց կիրառվել գլիբորնուրիդը, իսկ 1972-ին` գլիպիզիդ: Gliclazide- ը և glycidone- ը հայտնվեցին գրեթե միաժամանակ:
1997-ին հաստատվեց repaglinide- ը (մի խումբ մեգլիտինիդներ) շաքարախտի բուժման համար:
Բիգուանիդների օգտագործման պատմությունը սկսվում է դեռ միջնադարից, երբ գործարանն օգտագործվում էր շաքարախտի բուժման համար Galega officinalis (ֆրանսիական շուշան):
Thiazolidinediones- ը (glitazones) ընդունվել է կլինիկական պրակտիկայում 1997 թ.-ին: Առաջին դեղամիջոցը, որը հաստատվել է որպես հիպոգլիկեմիկ միջոց օգտագործելու համար, տրոգլիտազոնն էր, բայց 2000-ին դրա օգտագործումը արգելվեց բարձր հեպատոտոքսիկության պատճառով: Մինչ օրս օգտագործվում են այս խմբից երկու դեղամիջոց ՝ պիոգլիտազոն և ռոզիգլիտազոն:
Գործողություն սուլֆոնիլյուրներ հիմնականում կապված է ենթաստամոքսային գեղձի բետա բջիջների խթանման հետ, որն ուղեկցվում է մոբիլիզացիայով և էնդոգեն ինսուլինի ազատ արձակմամբ:
Սուլֆոնիլյուրայի ածանցյալների հետ երկարատև բուժման հետ մեկտեղ անհետանում են դրանց նախնական խթանող ազդեցությունը ինսուլինի սեկրեցների վրա: Համարվում է, որ դա պայմանավորված է բետա բջիջների վրա ընկալիչների թվի նվազմամբ: Բուժման դադարից հետո վերականգնվում է բետա բջիջների արձագանքը այս խմբի դեղամիջոցներին:
Որոշ սուլֆոնիլյուրներ նույնպես ունեն ենթաստամոքսային գեղձի ազդեցություն: Extrapancreatic հետևանքները մեծ կլինիկական նշանակություն չունեն, դրանք ներառում են ինսուլին կախված հյուսվածքների զգայունության բարձրացում էնդոգեն ինսուլինի նկատմամբ և լյարդում գլյուկոզայի ձևավորման նվազում: Այս հետևանքների զարգացման մեխանիզմը պայմանավորված է նրանով, որ այդ դեղերը (հատկապես գլիմպիրիդ) մեծացնում են թիրախային բջիջների վրա ինսուլինին զգայուն ընկալիչների քանակը, բարելավում են ինսուլին-ընկալիչների փոխազդեցությունը և վերականգնում հետընդունիչ ազդանշանի փոխանցումը:
Բացի այդ, ապացույցներ կան, որ prizvodnye sulfonylureas- ը խթանում է սոմոստոստատինի ազատումը և դրանով իսկ խանգարում գլյուկագոնի սեկրեցմանը:
Ես սերունդ եմ. տոլբուտամիդ, կարբամիդ, տոլազամիդ, ացետոէքսամիդ, քլորպրոպամիդ:
II սերունդ. glibenclamide, glisoxepide, glibornuril, glycidone, glyclazide, glipizide:
III սերունդ. glimepiride.
Ներկայումս Ռուսաստանում առաջին սերնդի սուլֆոնիլյուրայի պատրաստուկները գործնականում չեն օգտագործվում:
Երկրորդ սերնդի դեղերի և առաջին սերնդի սուլֆոնիլյուրայի ածանցյալների միջև հիմնական տարբերությունն ավելի մեծ գործունեություն է (50-100 անգամ), ինչը թույլ է տալիս դրանք օգտագործել ավելի ցածր չափաբաժիններով և, համապատասխանաբար, նվազեցնում է կողմնակի բարդությունների հավանականությունը: 1-ին և 2-րդ սերնդի սուլֆոնիլյուրեների հիպոգլիկեմիկ ածանցյալների անհատական ներկայացուցիչները տարբերվում են ակտիվությամբ և հանդուրժողականությամբ: Այսպիսով, առաջին սերնդի դեղերի ամենօրյա չափաբաժինը `տոլբուտամիդ և քլորպրոպամիդ, համապատասխանաբար, 2 և 0,75 գ, և երկրորդ սերնդի դեղեր` գլիբենկլամիդ `0,02 գ, գլիցվիդոն` 0,06-0,12 գ, II սերնդի դեղերը սովորաբար ավելի լավ են հանդուրժում հիվանդների կողմից: .
Sulfonylurea- ի պատրաստուկները ունեն տարբեր խստություն և գործողության տևողություն, ինչը որոշում է դեղերի ընտրությունը, երբ նշանակվում է: Գլիբենկլամիդն ունի ամենատարածված հիպոգլիկեմիկ ազդեցությունը բոլոր սուլֆոնիլյուրայի ածանցյալ նյութերով: Այն օգտագործվում է որպես հղում `նոր սինթեզված դեղերի հիպոգլիկեմիկ ազդեցությունը գնահատելու համար: Գլիբենկլամիդի հզոր հիպոգլիկեմիկ ազդեցությունը պայմանավորված է նրանով, որ այն առավելագույն կապ ունի ենթաստամոքսային գեղձի բետա բջիջների ATP- ի կախված կալիումի ալիքների համար: Ներկայումս գլիբենկլամիդը արտադրվում է ինչպես ավանդական դեղաչափի ձևով, այնպես էլ մանրածախ ձևի տեսքով `հատուկ ձևավորված գլիբենկլամիդ ձև, որն ապահովում է օպտիմալ ֆարմակոկինետիկ և դեղագործական դինամիկ պրոֆիլ` արագ և լիարժեք կլանման պատճառով (կենսաբազմազանությունը մոտ 100% է) և հնարավոր է դարձնում թմրամիջոցների օգտագործումը փոքր դոզաներ:
Gliclazide- ը գլիբենկլամիդից հետո երկրորդ ամենատարածված բանավոր հիպոգլիկեմիկ գործակալն է: Բացի այն, որ gliclazide- ն ունի հիպոգլիկեմիկ ազդեցություն, այն բարելավում է հեմատոլոգիական պարամետրերը, արյան ռևոլոգիական հատկությունները, դրականորեն ազդում է արյունաբանական համակարգի և միկրոշրջանառության վրա, ինչպես նաև կանխում է միկրոասկուլիտի զարգացումը, ներառյալ ցանցաթաղանթի վնասումը, արգելակում է թրոմբոցիտների ագրեգացումը, զգալիորեն մեծացնում է հարաբերական բաժանման ինդեքսը, մեծացնում է հեպարին և ֆիբրինոլիտիկ ակտիվությունը, մեծացնում է հեպարին հանդուրժողականությունը, ինչպես նաև ցուցադրում է հակաօքսիդիչ հատկություններ:
Glycvidone- ը դեղամիջոց է, որը կարող է նշանակվել երիկամների չափավոր խանգարում ունեցող հիվանդների համար, քանի որ մետաբոլիտների միայն 5% -ը արտազատվում է երիկամների միջոցով, մնացածը (95%) `աղիքների միջոցով:
Glipizide- ը, արտահայտված ազդեցություն ունենալով, նվազագույն վտանգ է ներկայացնում հիպոգլիկեմիկ ռեակցիաների առումով, քանի որ այն չի կուտակվում և չունի ակտիվ նյութափոխանակիչներ:
Բերանի հակաբիոտիկ դեղամիջոցները 2-րդ տիպի շաքարախտի բուժման հիմնական դեղերն են (ոչ ինսուլինից կախված) և սովորաբար դրանք նշանակվում են ավելի քան 35 տարեկան հիվանդների մոտ, առանց ketoacidosis, սննդային անբավարարությունների, բարդությունների կամ ուղեկցող հիվանդությունների, որոնք պահանջում են անհապաղ ինսուլինի թերապիա:
Սուլֆոնիլյուրայի խմբի պատրաստուկները չեն առաջարկվում այն հիվանդների համար, որոնց ճիշտ սննդակարգով, ինսուլինի ամենօրյա անհրաժեշտությունը գերազանցում է 40 միավորը: Նաև դրանք չեն սահմանվում շաքարային դիաբետի ծանր ձևերով հիվանդների (ծանր բետա-բջջային անբավարարությամբ) հիվանդների համար, ketosis կամ դիաբետիկ կոմայի պատմություն ունեցող, 13.9 մմոլ / Լ-ից բարձր (250 մգ%) բարձր հիպերգլիկեմիայի դեպքում դիետիկ թերապիայի ընթացքում:
Սուլֆոնիլյուրայի դեղամիջոցներով բուժումը տեղափոխումը շաքարախտով հիվանդների համար, ովքեր ինսուլինային թերապիա են ունենում, հնարավոր է, եթե ածխաջրածինների նյութափոխանակության խանգարումները փոխհատուցվում են ինսուլինի չափաբաժիններով `պակաս, քան 40 միավոր / օր: Ինսուլինի չափաբաժիններով մինչև 10 միավոր / օր, դուք կարող եք անմիջապես անցնել բուժում սուլֆոնիլյուրայի ածանցյալներով:
Սուլֆոնիլյուրայի ածանցյալների երկարատև օգտագործումը կարող է առաջացնել դիմադրության զարգացում, որը կարելի է հաղթահարել ինսուլինի պատրաստուկներով համակցված թերապիայի միջոցով: 1-ին տիպի շաքարախտով ինսուլինի պատրաստուկների համադրությունը սուլֆոնիլյուրեային ածանցյալներով թույլ է տալիս նվազեցնել ինսուլինի ամենօրյա անհրաժեշտությունը և օգնում է բարելավել հիվանդության ընթացքը, ներառյալ ռետինոպաթիայի առաջխաղացումը դանդաղեցնելը, ինչը որոշ չափով կապված է սուլֆոնիլյուրայի ածանցյալների անգիոպրոտեկտիվ գործունեության հետ (հատկապես II սերունդ): Միևնույն ժամանակ, կան ցուցումներ դրանց հնարավոր աթերոգեն ազդեցության մասին:
Բացի այդ, սուլֆոնիլյուրայի ածանցյալները զուգորդվում են ինսուլինի հետ (այդպիսի համադրությունը համարվում է համապատասխան, եթե հիվանդի վիճակը չի բարելավվում օրական ավելի քան 100 IU ինսուլինի հետ), երբեմն դրանք զուգակցվում են բիգուանիդների և ածխաթինի հետ:
Սուլֆոնամիդային հիպոգլիկեմիկ դեղեր օգտագործելիս պետք է հիշել, որ հակաբակտերիալ սուլֆոնամիդները, անուղղակի հակագազալտիչները, բուտադիոնը, սալիցիլատները, էթիոնամիդը, տետրացիկլինները, քլորամֆենիցոլը, ցիկլոֆոսֆամիդը խանգարում են դրանց նյութափոխանակությանը և բարձրացնում արդյունավետությունը (հիպոգլիկեմիան կարող է զարգանալ): Երբ սուլֆոնիլյուրայի ածանցյալները համատեղվում են տիազիդային diuretics- ի (հիդրոքլորոթիազիդ և այլն) և BKK- ի (նիֆեդիպին, դիլթիազեմ և այլն) հետ, անտագոնիզմը տեղի է ունենում մեծ չափաբաժիններով. Տիազիդները խանգարում են սուլֆոնիլյուրեային ածանցյալների ազդեցությանը `կալիումի ալիքների բացման պատճառով, և BKK- ը խանգարում է կալցիումը: խցուկներ:
Սուլֆոնիլյուրայի ածանցյալները ուժեղացնում են ալկոհոլի ազդեցությունն ու անհանդուրժողականությունը, հավանաբար, ացետալդեհիդի օքսիդացման ձգձգման պատճառով: Հնարավոր է հակաբեղմնավորիչ ռեակցիաներ:
Բոլոր սուլֆոնամիդների հիպոգլիկեմիկ դեղամիջոցները խորհուրդ են տրվում ընդունվել կերակուրից 1 ժամ առաջ, ինչը նպաստում է հետդպրանտային (ուտելուց հետո) գլիկեմիայի ավելի ցայտուն նվազմանը: Դիսպեպտիկ երևույթների խիստ ծանրության դեպքում խորհուրդ է տրվում ուտելուց հետո օգտագործել այդ դեղերը:
Սուլֆոնիլյուրայի ածանցյալների անցանկալի հետևանքները, բացի հիպոգլիկեմիայից, դիսպեպտիկ խանգարումներ են (ներառյալ սրտխառնոց, փսխում, լուծ), խոլեստատիկ դեղնախտ, քաշի բարձրացում, շրջելի լեյկոպենիա, թրոմբոցիտոպենիա, ագրանուլոցիտոզ, օպլաստիկ և հեմոլիտիկ անեմիա, ալերգիկ ռեակցիաներ (ին. itching, erythema, dermatitis):
Հղիության ընթացքում սուլֆոնիլյուրայի պատրաստուկների օգտագործումը խորհուրդ չի տրվում, քանի որ նրանց մեծ մասը պատկանում է C դասին, ըստ FDA- ի (սննդի և դեղերի վարչություն), փոխարենը նշանակվում է ինսուլինային թերապիա:
Ծեր հիվանդներին խորհուրդ չի տրվում օգտագործել երկարատև գործող դեղեր (գլիբենկլամիդ) `հիպոգլիկեմիայի աճող ռիսկի պատճառով: Այս տարիքում գերադասելի է օգտագործել կարճ հեռահար ածանցյալներ `գլիկլազիդ, գլիցիդոն:
Մեգլիտինիդներ - prandial կարգավորիչները (repaglinide, nateglinide):
Repaglinide- ը բենզոաթթվի ածանցյալ է: Չնայած sulfonylurea ածանցյալներից քիմիական կառուցվածքի տարբերությանը, այն նաև արգելափակում է ATP կախված կալիումի ալիքները կղզու ենթաստամոքսային ապարատի ֆունկցիոնալ ակտիվ բետա բջիջների մեմբրաններում, առաջացնում է դրանց depolarization և կալցիումի ալիքների բացում, դրանով իսկ իսկ իսկ ինսուլինի ավելացում: Aաշի նկատմամբ ինսուլինոտրոպային պատասխանը զարգանում է դիմումից հետո 30 րոպեի ընթացքում և ուղեկցվում է ճաշի ընթացքում արյան գլյուկոզի նվազմամբ (կերակուրների միջև ինսուլինի կոնցենտրացիան չի ավելանում): Սուլֆոնիլյուրայի ածանցյալների նման, հիմնական կողմնակի ազդեցությունը հիպոգլիկեմիան է: Զգուշությամբ, repaglinide- ը նշանակվում է հեպատիկ և (կամ) երիկամային անբավարարությամբ հիվանդների մոտ:
Nateglinide- ը D-phenylalanine- ի ածանցյալ է:Ի տարբերություն բանավոր այլ հիպոգլիկեմիկ գործակալների, նատեգլինիդի ազդեցությունը ինսուլինի սեկրեցիայի վրա ավելի արագ է, բայց ավելի քիչ համառ: Nateglinide- ը հիմնականում օգտագործվում է 2-րդ տիպի շաքարախտի հետմահու հիպերգլիկեմիայի նվազեցման համար:
Բիգուանիդս, որոնք սկսեցին օգտագործվել 70-ականների 2-րդ տիպի շաքարախտի բուժման համար, չեն խթանում ենթաստամոքսային գեղձի բետա բջիջների կողմից ինսուլինի սեկրեցումը: Դրանց ազդեցությունը հիմնականում որոշվում է լյարդի մեջ գլյուկոնեոգենեզի (ներառյալ գլիկոգենոլիզի) խանգարմամբ և ծայրամասային հյուսվածքների միջոցով գլյուկոզի օգտագործման ավելացմամբ: Դրանք նաև խանգարում են ինսուլինի անակտիվացումը և բարելավում են դրա կապը ինսուլինի ընկալիչների հետ (սա մեծացնում է գլյուկոզայի և դրա նյութափոխանակության կլանումը):
Բիգուանիդները (ի տարբերություն սուլֆոնիլյուրայի ածանցյալների) չեն նվազեցնում արյան գլյուկոզան առողջ մարդկանց և 2-րդ տիպի շաքարախտով հիվանդների մոտ գիշերային սովից հետո, բայց զգալիորեն սահմանափակում են դրա ավելացումը ուտելուց հետո, առանց հիպոգլիկեմիայի պատճառելու:
Հիպոգլիկեմիկ բիգուանիդները `մետֆորմինը և այլք, նույնպես օգտագործվում են շաքարային դիաբետի 2-րդ տիպի համար: Բացի շաքարավազի իջեցնող ազդեցությունից, բիգուանիդները, երկարատև օգտագործմամբ, դրական ազդեցություն են ունենում լիպիդային նյութափոխանակության վրա: Այս խմբի դեղերը խանգարում են լիպոգենեզին (գործընթաց, որի միջոցով գլյուկոզան և այլ նյութեր վերածվում են մարմնի ճարպաթթուների)), ակտիվացնում են լիպոլիզը (ճարպերի մեջ պարունակվող ճարպաթթուների, հատկապես ճարպ պարունակվող տրիգլիցերիդների պառակտման գործընթացը) իրենց բաղադրիչ ճարպաթթուները կազմում են լիպազայի ֆերմենտի միջոցով), նվազեցնում է ախորժակը և նպաստում քաշի կորուստ: Որոշ դեպքերում դրանց օգտագործումը ուղեկցվում է արյան շիճուկում տրիգլիցերիդների, խոլեստերինի և LDL (որոշված է դատարկ ստամոքսի վրա) պարունակության նվազումով: 2-րդ տիպի շաքարախտով ածխաջրերի նյութափոխանակության խանգարումները զուգորդվում են լիպիդային նյութափոխանակության կտրուկ փոփոխությունների հետ: Այսպիսով, 2-րդ տիպի շաքարախտ ունեցող հիվանդների 85-90% -ը ավելացել է մարմնի քաշը: Հետևաբար, ավելորդ քաշ ունեցող 2-րդ տիպի շաքարախտով համադրությամբ ցուցադրվում են լիպիդային նյութափոխանակությունը կարգավորող դեղեր:
Բիգուանիդների ընդունման ցուցիչն է 2-րդ տիպի շաքարախտը (հատկապես ճարպակալմամբ ուղեկցվող դեպքերում) դիետիկ թերապիայի անարդյունավետության, ինչպես նաև սուլֆոնիլյուրեայի պատրաստուկների անարդյունավետության հետ:
Ինսուլինի բացակայության դեպքում բիգուանիդների ազդեցությունը չի երևում:
Բիգուանիդները կարող են օգտագործվել ինսուլինի հետ միասին դրա նկատմամբ դիմադրության առկայության դեպքում: Այս դեղերի համադրությունը սուլֆոնամիդային ածանցյալների հետ նշվում է այն դեպքերում, երբ վերջիններս չեն ապահովում նյութափոխանակության խանգարումների ամբողջական ուղղում: Բիգուանիդները կարող են առաջացնել կաթնաթթվային երևույթների զարգացում (կաթնաթթվային acidosis), ինչը սահմանափակում է այս խմբում դեղերի օգտագործումը:
Բիգուանիդները կարող են օգտագործվել ինսուլինի հետ միասին դրա նկատմամբ դիմադրության առկայության դեպքում: Այս դեղերի համադրությունը սուլֆոնամիդային ածանցյալների հետ նշվում է այն դեպքերում, երբ վերջիններս չեն ապահովում նյութափոխանակության խանգարումների ամբողջական ուղղում: Բիգուանիդները կարող են առաջացնել կաթնաթթվային ազդեցություն (կաթնաթթվային acidosis), ինչը սահմանափակում է այս խմբում որոշակի դեղերի օգտագործումը:
Բիգուանիդները հակացուցված են acidosis- ի առկայության և դրա հակումի առկայության դեպքում (լակտատի կուտակումը հրահրել և մեծացնել), հիպոքսիայով ուղեկցվող պայմաններում (ներառյալ `սրտի և շնչառական անբավարարության, սրտամկանի ինֆարկտի սուր փուլ, սուր ուղեղային անոթային անբավարարություն, անեմիա) և այլն:
Բիգուանիդների կողմնակի ազդեցությունները նշվում են ավելի հաճախ, քան սուլֆոնիլյուրայի ածանցյալները (20% ՝ ընդդեմ 4%), առաջին հերթին ՝ սրանք ստամոքս-աղիքային կողմնակի բարդություններ են. Բերանում գտնվող մետաղական համը, դիսպեպտիկ ախտանիշները և այլն, ի տարբերություն սուլֆոնիլյուրայի ածանցյալների, հիպոգլիկեմիա ՝ բիգուանիդների օգտագործմամբ (օրինակ ՝ մետֆորմին ) տեղի է ունենում շատ հազվադեպ:
Կաթնաթթվային ախտահարումը, որը երբեմն հայտնվում է մետֆորմինի ընդունման ժամանակ, համարվում է լուրջ բարդություն, ուստի մետֆորմինը չպետք է նշանակվի երիկամային անբավարարության և նրա զարգացմանը նախորդող պայմանների համար `երիկամների և / կամ լյարդի ֆունկցիայի խանգարում, սրտի անբավարարություն, թոքերի պաթոլոգիա:
Բիգուանիդները չպետք է նշանակվեն միաժամանակ cimetidine- ով, քանի որ նրանք միմյանց հետ մրցում են երիկամներում խողովակային սեկրեցիայի գործընթացում, ինչը կարող է հանգեցնել բիգուանիդների կուտակմանը, բացի այդ, cimetidine- ը նվազեցնում է լյարդի բիգուանիդների բիոտրանսֆորմացիան:
Գլիբենկլամիդի (երկրորդ սերնդի սուլֆոնիլյուրայի ածանցյալ) և մետֆորմինի (բիգուանիդ) համադրությունը օպտիմալ կերպով համատեղում է դրանց հատկությունները, ինչը թույլ է տալիս հասնել ցանկալի հիպոգլիկեմիկ ազդեցություն դեղերից յուրաքանչյուրի ավելի ցածր դոզանով և դրանով իսկ նվազեցնել կողմնակի ազդեցությունների ռիսկը:
1997 թվականից ՝ մտել կլինիկական պրակտիկայում թիազոլինեդիոններ (գլիտազոններ), որի քիմիական կառուցվածքի հիմքը տիազոլդին օղակն է: Հակադիաբետիկ գործակալների այս նոր խումբը ներառում է պիոգլիտազոն և ռոզիգլիտազոն: Այս խմբի դեղերը մեծացնում են թիրախային հյուսվածքների (մկանները, ճարպային հյուսվածքը, լյարդը) նկատմամբ զգայունությունը ինսուլինի նկատմամբ, մկանի և ճարպային բջիջներում լիպիդների ցածր սինթեզը: Thiazolidinediones- ը միջուկային ընկալիչների PPARγ (պերօքսիզոմային պրոլիֆերատորի միջոցով ակտիվացվող ընկալիչ-գամմա) միջուկային ընկալիչների ընտրողական ագոնիստներն են: Մարդկանց մոտ այս ընկալիչները տեղակայված են «թիրախային հյուսվածքների» մեջ, որոնք անհրաժեշտ են ինսուլինի գործողությունների համար. Ոսկրային հյուսվածքի մեջ, կմախքի մկանների և լյարդի մեջ: PPARγ միջուկային ընկալիչները կարգավորում են գլյուկոզի արտադրության, փոխադրման և օգտագործման վերահսկման գործընթացում ներգրավված ինսուլինին պատասխանատու գեների արտագրումը: Բացի այդ, PPARγ զգայուն գեները ներգրավված են ճարպաթթուների նյութափոխանակության գործընթացում:
Որպեսզի tiazolidinediones- ը գործադրի իրենց ազդեցությունը, անհրաժեշտ է ինսուլինի առկայությունը: Այս դեղերը նվազեցնում են ծայրամասային հյուսվածքների և լյարդի ինսուլինի դիմադրությունը, մեծացնում են ինսուլին կախված գլյուկոզի սպառումը և նվազեցնում են լյարդից գլյուկոզի արտազատումը, միջին տրիգլիցերիդների ցածր մակարդակը, բարձրացնում HDL- ի և խոլեստերինի կոնցենտրացիան, ինչպես նաև կանխում ուտելուց հետո հիպերգլիզեմիայի ծոմ պահելը, ինչպես նաև հեմոգլոբին գլիկոցիզացումը:
Ալֆա գլյուկոզիդազի խանգարողներ (ակարբոզ, միգելիտոլ) խանգարում են պոլի- և օլիգոսախարիդների խզմանը ՝ նվազեցնելով աղիների մեջ գլյուկոզի ձևավորումը և կլանումը և դրանով իսկ կանխելով հետպրոպիալ հիպերգլիկեմիայի զարգացումը: Սննդի հետ անխտիր ձևով վերցված ածխաջրերը մտնում են փոքր և մեծ աղիքների ստորին մասերը, իսկ մոնոսախարիդների կլանումը երկարացվում է 3-4 ժամով: Ի տարբերություն սուլֆոնամիդային հիպոգլիկեմիկ գործակալների, դրանք չեն բարձրացնում ինսուլինի ազատումը և, հետևաբար, չեն առաջացնում հիպոգլիկեմիա:
Ույց տրվեց, որ երկարաժամկետ ակարբոզային թերապիան ուղեկցվում է աթերոսկլերոտիկ բնույթի սրտային բարդությունների զարգացման ռիսկի զգալի կրճատմամբ: Ալֆա գլյուկոզիդազի խանգարող միջոցները օգտագործվում են որպես մոնոթերապիա կամ այլ բանավոր հիպոգլիկեմիկ գործակալների հետ համատեղ: Նախնական դոզան 25-50 մգ է անմիջապես առաջ կամ կերակուրից հետո, և հետագայում կարող է աստիճանաբար բարձրացնել (առավելագույն օրական դոզան 600 մգ է):
Ալֆա-գլյուկոզիդազի խանգարող միջոցների օգտագործման ցուցիչներն են `տիպի 2 շաքարախտը` դիետիկ թերապիայի անարդյունավետությամբ (որի ընթացքը պետք է լինի առնվազն 6 ամիս), ինչպես նաև 1-ին տիպի շաքարախտը (որպես համակցված թերապիայի մաս):
Այս խմբի դեղերը կարող են առաջացնել դիսպեպտիկ երևույթներ, որոնք առաջացել են ածխաջրերի մարսողության և կլանման խախտմամբ, որոնք աղիքներում նյութափոխանակվում են ճարպաթթուների, ածխածնի երկօքսիդի և ջրածնի ձևավորմամբ: Հետևաբար, ալֆա-գլյուկոզիդազի խանգարող միջոցներ նշանակելիս պետք է խստորեն պահպանել դիետան `բարդ ածխաջրերի սահմանափակ պարունակությամբ, ներառյալ սախարոզ:
Ակարբոզը կարող է զուգակցվել այլ հակաբիոտիկ գործակալների հետ: Neomycin- ը և colestyramine- ն ուժեղացնում են ածխաթթվի ազդեցությունը, մինչդեռ ստամոքս-աղիքային տրակտի կողմից կողմնակի ազդեցությունների հաճախությունը և ծանրությունը մեծանում են: Երբ զուգակցվում են հակաօքսիդների, adsorbents- ի և ֆերմենտների հետ, որոնք բարելավում են մարսողությունը, ածխաջրության արդյունավետությունը նվազում է:
Ներկայումս հայտնվել է հիպոգլիկեմիկ գործակալների հիմնովին նոր դաս - incretinomimetics. Increcins- ը հորմոններ են, որոնք սեկրեցվում են աղիքի փոքր բջիջների որոշ տեսակների կողմից ՝ ի պատասխան սննդի ընդունմանը և խթանում են ինսուլինի սեկրեցումը: Մեկուսացված էր երկու հորմոն ՝ գլյուկագոնի նման պոլիպեպտիդը (GLP-1) և գլյուկոզայից կախված ինսուլինոտրոպային պոլիպեպտիդը (HIP):
In incretinomimetics- ում ներառված են դեղերի 2 խումբ.
- նյութեր, որոնք ընդօրինակում են GLP-1- ի ազդեցությունը. GLP-1 անալոգիայի (լիրագլուտիդ, էկզենատիդ, լիքիսենատիդ)
- նյութեր, որոնք երկարացնում են էնդոգեն GLP-1- ի գործողությունը `դիֆեպտիդիլ պեպտիդազ -4-ի շրջափակման պատճառով (DPP-4) - ֆերմենտ, որը ոչնչացնում է GLP-1 - DPP-4 ինհիբիտատորները (sitagliptin, vildagliptin, saxagliptin, linagliptin, alogliptin):
Այսպիսով, հիպոգլիկեմիկ գործակալների խումբը ներառում է մի շարք արդյունավետ դեղեր: Նրանք գործողության այլ մեխանիզմ ունեն, տարբերվում են դեղաբանական և ֆարմակոդինամիկ պարամետրերով: Այս հատկանիշների իմացությունը բժիշկին հնարավորություն է տալիս կատարել թերապիայի առավել անհատական և ճիշտ ընտրություն:
Հակացուցումները
- 1. 1-ին տիպի շաքարախտ:
- 2. Դիաբետիկ ketoacidosis (ketone մարմինների արյան մեջ ավելցուկային մակարդակ), կոմա:
- 3. Հղիություն և լակտացիա:
- 4. Լյարդի քրոնիկ և սուր հիվանդություններ `թույլ տեսողություն ունեցողների գործառույթով:
- 5. Սրտի անբավարարություն:
- 6. Դեղերի նկատմամբ գերզգայունություն:
Թիազոլինեդիոնի նախապատրաստությունները
Troglitazone- ը (Rezulin) այս խմբի առաջին սերնդի դեղամիջոցն էր: Նրան հետ են կանչել վաճառքից, քանի որ նրա ազդեցությունը բացասաբար է անդրադարձել լյարդի վրա:
Rosiglitazone- ը (Avandia) երրորդ խմբի սերունդն է այս խմբում: Այն դադարեց գործածվել 2010-ին (արգելված է Եվրոպական միությունում) այն բանից հետո, երբ ապացուցվեց, որ դա մեծացնում է սրտանոթային հիվանդությունների ռիսկը:
| Ակտիվ նյութի անվանումը | Առևտրային օրինակներ | Դոզան 1 դեղահատում Մգ |
| Պիոգլիտազոն | Pioglitazone Bioton- ը | 15 30 45 |
Դիմումի էֆեկտ
Բացի այդ, ապացուցված է, որ դեղը ունի որոշ լրացուցիչ օգտակար հետևանքներ.
- Նվազեցնում է արյան ճնշումը
- Ազդեցություն է ունենում խոլեստերինի մակարդակի վրա (մեծացնում է «լավ խոլեստերինի», այսինքն ՝ HDL- ի առկայությունը և չի բարձրացնում «վատ խոլեստերինը» - LDL),
- Այն խանգարում է աթերոսկլերոզի ձևավորմանը և աճին,
- Նվազեցնում է սրտի հիվանդության ռիսկը (օր. ՝ սրտի կաթված, ինսուլտ):
Կարդացեք ավելին ՝ Ժարդինսը կպաշտպանի սիրտը
Ում է նշանակվում պիգոգլիտազոնը
Պիոգլիտազոնը կարող է օգտագործվել որպես մեկ դեղամիջոց, այսինքն. մենաթերապիա: Բացի այդ, եթե ունեք 2-րդ տիպի շաքարային դիաբետ, ձեր կենսակերպի փոփոխությունները չեն տալիս ակնկալվող արդյունքներ, և կան հակադրություններ metformin- ի, դրա թույլ հանդուրժողականության և հնարավոր կողմնակի էֆեկտների վերաբերյալ:
Պիոգլիտազոնի օգտագործումը հնարավոր է այլ հակաբեղմնավորիչ դեղամիջոցների (օրինակ, ածխաթա) և մետֆորմինի հետ համատեղ, եթե այլ գործողություններ հաջողություն չեն բերում
Պիոգլիտազոնը կարող է օգտագործվել նաև ինսուլինի հետ, հատկապես այն մարդկանց մոտ, որոնց մարմինը բացասաբար է արձագանքում մետֆորմին:
Կարդացեք ավելին ՝ ինչպես վերցնել մետֆորմինը
Ինչպես վերցնել pioglitazone
Բժշկությունը պետք է ընդունվի օրը մեկ անգամ, բանավոր, սահմանված ժամանակ: Դա կարելի է անել ինչպես սնունդից առաջ, այնպես էլ դրանից հետո, քանի որ սնունդը չի ազդում դեղամիջոցի կլանման վրա: Սովորաբար, բուժումը սկսվում է ավելի ցածր դեղաչափով: Այն դեպքերում, երբ բուժման ազդեցությունը անբավարար է, այն կարող է աստիճանաբար բարձրացնել:

Դեղամիջոցի արդյունավետությունը նկատվում է այն դեպքերում, երբ անհրաժեշտ է բուժել 2-րդ տիպի շաքարախտը, բայց մետֆորմինը հնարավոր չէ օգտագործել, մեկ դեղամիջոցի հետ մենատիրաբուժությունը թույլատրված չէ:
Ի լրումն այն փաստի, որ պիոգլիտազոնը նվազեցնում է հետծննդյան գլիկեմիան, պլազմային գլյուկոզան և կայունացնում է գլիկացված հեմոգլոբինը, այն նաև լրացուցիչ դրական ազդեցություն է ունենում արյան ճնշման և արյան խոլեստերինի վրա: Բացի այդ, դա չի առաջացնում անոմալիաներ:
Թիազոլինեդիոնի նախապատրաստությունները

Thiazolidinediones (TZD) - հակադեաբետիկ դեղամիջոցների նոր դաս `բանավոր օգտագործման համար: Թիազոլինեդիոնի դեղերը (պիոգլիտազոն, ռոսիգլիտազոն) կլինիկական պրակտիկայում են մտել միայն վերջին տարիներին: Բիգուանիդների նման, այս դեղերը չեն խթանում ինսուլինի սեկրեցումը, բայց մեծացնում են դրա նկատմամբ ծայրամասային հյուսվածքների զգայունությունը: Այս դասի միացությունները գործում են որպես միջուկային PPAR-y ընկալիչների ագրոնիստներ (պերօքսիզոմային պրոլիֆերատորի ակտիվացված ընկալիչ): Այս ընկալիչները հայտնաբերված են ճարպի, մկանների և լյարդի բջիջներում: PPAR-y ընկալիչների ակտիվացումը մոդուլացնում է մի շարք գեների արտագրումը, որը կապված է ինսուլինի էֆեկտների փոխանցման հետ գլյուկոզի և լիպիդների բջիջների ներթափանցման հետ: Բացի գլիկեմիայի մակարդակը իջեցնելուց, հյուսվածքների զգայունության բարելավումը ինսուլինի նկատմամբ բարենպաստորեն ազդում է լիպիդային պրոֆիլի վրա (բարձր խտության լիպոպրոտեինների մակարդակը մեծանում է, տրիգլիցերիդների պարունակությունը նվազում է): Հաշվի առնելով, որ այդ դեղերը գործում են գենի վերափոխումը խթանելով, առավելագույն ազդեցություն ստանալու համար տևում է 2-3 ամիս: Կլինիկական ուսումնասիրություններում այդ դեղերը ապահովում էին HbAc- ի մակարդակի մոնոթերապիայի մակարդակի իջեցում մոտ 0,5-ից 2% -ով:
Այս դասի դեղերը կարող են օգտագործվել PSM- ի, ինսուլինի կամ մետֆորմինի հետ համատեղ: Մետֆորմինի հետ համադրությունն արդարացված է նրանով, որ բիգուանիդների գործողությունը հիմնականում ուղղված է գլյուկոնեոգենեզը ճնշելու համար, իսկ թիազոլինեդիոնների գործողությունը ուղղված է ծայրամասային գլյուկոզի օգտագործման մեծացմանը: Դրանք գործնականում չեն առաջացնում հիպոգլիկեմիա (բայց, ինչպես biguanides- ը, նրանք կարող են բարձրացնել հիպոգլիկեմիայի հաճախությունը ՝ դեղամիջոցների հետ միասին, որոնք խթանում են ինսուլինի սեկրեցումը): Հիմնական ազդեցությունը ծայրամասային գլյուկոզի օգտագործումն է և գլիկոգենեզի իջեցումը `ինսուլինի նկատմամբ զգայուն գեների ակտիվացման միջոցով (ինսուլինի դիմադրության նվազում): Thiazolidinediones- ը, որպես դեղամիջոցներ, որոնք վերացնում են ինսուլինի դիմադրությունը, 2-րդ տիպի շաքարախտի զարգացման առաջատար պատճառը, 2-րդ տիպի շաքարախտի կանխարգելման համար դեղերի առավել հեռանկարային խումբն է: Թիազոլինեդիոնների կանխարգելիչ ազդեցությունը շարունակում է մնալուց հետո ավելի քան 8 ամիս: Կա ենթադրություն, որ գլիտազոնները ի վիճակի են ամբողջությամբ շտկել գլյուկոզի նյութափոխանակության գենետիկ արատը, ինչը թույլ է տալիս ոչ միայն հետաձգել 2-րդ տիպի շաքարախտի զարգացումը, այլև ամբողջությամբ վերացնել դրա զարգացումը:
Այնուամենայնիվ, մինչ այժմ սա միայն վարկած է:
Թիազոլինեդիոնի օգտագործումը 2-րդ տիպի շաքարախտ ունեցող հիվանդների մոտ սրտանոթային բարդությունների կանխարգելման հեռանկարներ է ստեղծում, որոնց զարգացման մեխանիզմը հիմնականում պայմանավորված է ինսուլինի առկա դիմադրությամբ: Թիազոլեդինիոնների անգիոպրոտեկտիվ ազդեցության վերաբերյալ նախնական տվյալներն արդեն ձեռք են բերվել որոշ փորձարարական ուսումնասիրություններում: Նմանատիպ կլինիկական ուսումնասիրություններ դեռ չեն իրականացվել:
Աշխարհում կա տիազոլեդինիոնների երեք սերունդ.
- «առաջին սերնդի» դեղամիջոց `տրոգլիտազոն (ցույց տվեց հեպատոտոքսիկ և կարդիոտոքսիկ ազդեցություն, որի կապակցությամբ այն արգելված էր օգտագործման համար),
- «երկրորդ սերնդի» դեղը `պիոգլիտազոն,
- «երրորդ սերնդի» դեղ `ռոսիգլիտազոն:
Ներկայումս Ռուսաստանում գրանցված է թիազոլինիոնեոնների երկրորդ սերնդի `ակտո (պիոգլիտազոնային հիդրոքլորիդ) դեղամիջոց, իսկ երրորդ սերնդի` ավանդիում (ռոսիգլիտազոն): Actos- ը հասանելի է պլանշետների տեսքով, որոնք պարունակում են 15,30 և 45 մգ ակտիվ նյութի պիոգլիտազոնային հիդրոքլորիդ, օրական մեկ անգամ ՝ անկախ սննդի ընդունումից:
Օրական դոզան 30–45 մգ է: Glaxo SmithKJine Avandia- ն (GSK) մատչելի է դեղահատերի տեսքով, որը պարունակում է 4 և 8 մգ ռոզիգլիտազոնի ակտիվ նյութ ՝ օրական մեկ կամ երկու անգամ ՝ անկախ սննդի ընդունումից: Ամենօրյա դոզան `8 մգ: Նախատեսվում է միևնույն ընկերության `Avandamet- ի (ավանդիայի և մետֆորմինի համադրություն) թողարկել համակցված դեղամիջոց:
Թիազոլինեդիոնները օգտագործվում են որպես մոնոթերապիա, բայց ավելի լավ է զուգակցվել բիգուանիդների, ածխաջրերի, PSM- ի, ինսուլինի հետ 2-րդ տիպի շաքարախտ ունեցող հիվանդների հետ: Այս խմբի դեղերի սահմանափակ օգտագործումը պայմանավորված է նրանց շատ բարձր գնով:Դեղամիջոցը, որը պատկանում է թիազոլինեդիոնների երկրորդ սերնդին, չի ցուցաբերել հեպատոտոքսիկ ազդեցություն: Պիոգլիտազոնը անակտիվանում է լյարդի մեջ ՝ ձևավորելով ակտիվ մետաբոլիտներ, որոնք արտազատվում են հիմնականում լեղով: Կողմնակի ազդեցություններից մեկը կարող է լինել այտուցվածքի տեսքը, ինչպես նաև քաշի ավելացումը: Բուժման ֆոնի վրա խորհուրդ է տրվում վերահսկել ալանինի և ասպարատական ամինոտրրանսֆերազի մակարդակը և դադարեցնել դեղը վերցնել ֆերմենտային մակարդակով, որը նորմայից երկու անգամ է: Խորհուրդ է տրվում գնահատել դեղամիջոցի ազդեցությունը երկարատև (3-ամսյա) թերապիայի միջոցով: Հակացուցումները.
- տիպի 1 շաքարախտ
- ketoacidosis ցանկացած տիպի շաքարախտով,
- հղիություն, լակտացիա,
- ալանինի տրանսֆերազի նորմայի ավելցուկը 3 անգամ,
- սուր վիրուսային, թունավոր հեպատիտ,
- քրոնիկ ակտիվ հեպատիտ:
2-րդ տիպի շաքարախտի կանխարգելում
DREAM- ի կլինիկական փորձարկումը ցույց տվեց, որ շաքարախտի հանդուրժողականության խանգարմամբ և գլյուկոզի ծոմապահությամբ աճող ռոզիգլիտազոն ընդունող հիվանդների մոտ շաքարախտի զարգացման ռիսկը նվազեցված է: Այս ուսումնասիրությունը ցույց է տվել, որ շաքարախտի զարգացումը կարող է հետաձգվել 1,5 տարով, բայց հետո զարգացման ռիսկը մեծանում է և դառնում նույնը, ինչ պլացեբոյի խմբում: