Ենթաստամոքսային գեղձի ինսուլինոմա (պատճառները, նշանները, բուժման մեթոդները)
Ինսուլինոման ենթաստամոքսային գեղձի (ենթաստամոքսային գեղձի) ուռուցք է, որը աճում է բետա բջիջներից, Լանգերհանի կղզիներից: Ըստ բնության, դա վերաբերում է էնդոկրին կազմավորումների, այսինքն `հորմոնալ է: Այն տարբերվում է նրանով, որ այն արտադրում է ինսուլին `բարձրացված չկառավարվող քանակությամբ, ինչը առաջացնում է հիպերինսուլիզմ և, որպես արդյունք, հիպոգլիկեմիա:
Դրա հետ կապված են բոլոր ախտանիշներն ու նրա անունը: Սովորաբար այն ամուր է, միայնակ, բայց 105 դեպքերում այն կարող է լինել բազմակի: Նրա հորմոնալ գործունեությունն ինքնավար է: 85-90% դեպքերում դա բարորակ է, և միայն 10-15% -ի դեպքում `չարորակ: Այն կարող է զարգանալ ցանկացած տարիքում, նույնիսկ նորածինների մոտ, բայց դա հազվադեպ է: Ավելի տարածված է 45 տարեկանից հետո, կանանց մոտ 4 անգամ ավելի հաճախ:
Ինսուլինոման կարող է աճել ենթաստամոքսային գեղձի ցանկացած մասում, բայց ավելի հաճախ ՝ նրա պզտիկ մասում: Դեպքերի 1% -ի դեպքում տեղանքը ectopic կամ extrapancreatic է - փայծաղի, ստամոքսի պատի կամ տասներկումատնյա դարպասը ՝ լյարդում:
Սովորաբար, ուռուցքի չափը չի գերազանցում 2 սմ-ը (մեծ մասամբ ՝ այն չարորակ է): Հիվանդության հաճախականությունը 1 դեպք է 1 մլն-ով: Նման հազվագյուտ թիվը սխալ սխալ ախտորոշում և ոչ պատշաճ բուժում է առաջացնում, և շատ բժիշկներ իրենց պրակտիկայում չեն հանդիպում:
Հորմոնալ ակտիվ ուռուցքներ

Ենթաստամոքսային գեղձի բոլոր բարորակ ուռուցքները հազվադեպ են `1-3 դեպք / միլիոն: Եթե տղամարդկանց մոտ նրանք կազմում են 3,5%, իսկ կանանց մոտ` 16%: Նրանց մեծ մասը էնդոկրին է: Չափերը տատանվում են 0,5 սմ-ից 15 սմ-ով: benանկացած բարորակ ենթաստամոքսային գեղձի նորագոյացություններ միշտ բուժվում են միայն վիրահատության միջոցով: Ըստ հորմոնների գաղտնիության, դրանք բաժանվում են տեսակների.
- ինսուլինոմա - տևում է 75%,
- VIPoma (ավելի հաճախ, 70% դեպքերում, 45-ից հետո կանանց մոտ տեղի է ունենում) - արտադրում է վազոակտիվ աղիքային պեպտիդ,
- գաստրինոման (միջին տարիքի տղամարդկանց ավելի շատ է վերաբերում),
- գլյուկագոնոմա - հաճախությունը 20 դեպքի դեպքում 1 դեպք է, ավելի հաճախ կանանց մոտ, 80% -ում `չարորակ:
Ինսուլինոմայի ախտանիշները
Չնայած այն հանգամանքին, որ ինսուլինոման ամենից հաճախ բարորակ է, այն շատ ստոր է: Ուռուցքի միջոցով ինսուլինի անվերահսկելի արտադրությունը հանգեցնում է արյան մեջ գլյուկոզի համակենտրոնացման (հիպոգլիկեմիա) կոնցենտրացիայի կտրուկ նվազմանը, դա առաջացնում է հիվանդության ախտանիշներ: Դա ուղղակիորեն կախված է ուռուցքային ֆոկուսների քանակից, չափից և գործունեությունից: Մենք չպետք է մոռանանք, որ հորմոնը շարունակում է սինթեզվել ենթաստամոքսային գեղձի առողջ բջիջների կողմից:
Հիպոգլիկեմիայի նոպաներ
Հիվանդության հիմնական, առավել ցայտուն նշանը սուր հիպոգլիկեմիայի հարձակումներն են, որոնք կարող են դրսևորվել տարբեր ձևերով: Դեպքերի ճնշող մեծամասնության դեպքում հարձակումը զարգանում է վաղ առավոտից ՝ դատարկ ստամոքսի վրա, երբ վերջին կերակուրից հետո բավականին ժամանակ է անցել, և արյան մեջ շաքարի մակարդակը ցածր է:
Հարձակման ժամանակ առավոտյան մարդուն դժվար է արթնացնել, արթնանալուց հետո նա կարող է երկար ժամանակ մնալ ապակողմնորոշված, նա դժվար թե կարողանա պատասխանել պարզ հարցերի, ինչպես նաև կատարել ոչ պատշաճ շարժումներ: Սրանք կենտրոնական նյարդային համակարգի ածխաջրածին սովից առաջացած գիտակցության խանգարման նշաններ են:
Հարձակումները կարող են նկատվել ոչ միայն առավոտյան, այլև օրվա ընթացքում, մանավանդ, եթե շատ ժամանակ է անցնում կերակուրի միջև, ֆիզիկական և հոգեբանական-հուզական սթրեսով: Սուր հիպոգլիկեմիան կարող է ուղեկցվել հոգեսոմոտորային ագիտացիայի հարձակմամբ: Հիվանդները կարող են ագրեսիա դրսևորել, երդվել, ինչ-որ բան բղավել, ոչ պատշաճ կերպով պատասխանել հարցերին, արտաքուստ դա կարող է թվալ ալկոհոլիզմի ուժեղ թունավորումների վիճակ:
Բացի այդ, հիվանդները հաճախ ունենում են էպիլեպտիֆիկ seizures, երկարատև ցնցող համախտանիշ, տարբեր մկանային խմբերի կամավոր շարժումներ և մատների դողում: Հիվանդները կարող են բողոքել, որ «նետվում են» տապի մեջ, այնուհետև մրսածության, օդի պակասի զգացողություն, վախի անբացատրելի զգացողություն:
Հիպոգլիկեմիայի առաջընթացը կարող է հանգեցնել գիտակցության խորքային խանգարման, առանց բժշկական օգնության տրամադրման, հիվանդը կարող է նույնիսկ մահանալ:
Interictal ժամանակահատվածը
Ախտանիշները, որոնք ինտերակտիվ ժամանակահատվածում կարող են հայտնաբերվել ինսուլինոմա ունեցող հիվանդների մոտ, բացարձակապես հատուկ չեն և շատ դեպքերում բնույթով նյարդաբանական են, ինչը դժվարացնում է ճիշտ ախտորոշումը:
Երկարատև հիպոգլիկեմիայի պատճառով գանգուղեղային նյարդերը տառապում են, մասնավորապես ՝ դեմքի և գլոսոֆարինգի: Սա կարող է դրսևորվել դեմքի ասիմետրիայով, քթի նոսրոլային ծալքերի սահունությամբ, բերանի անկյունների նոսրացումով, դեմքի արտահայտությունների կորստով, լաքապատմամբ, համի խանգարումով, ցավերի հայտնվելով լեզվական արմատի և վերջույթների տարածքում: Ուսումնասիրելուց հետո բժիշկը կարող է հայտնաբերել որոշ պաթոլոգիական ռեֆլեքսների տեսք, որոնք բացակայում են առողջ մարդկանց մոտ: Հիվանդները նշում են նաև հիշողության և ուշադրության վատթարացումը, նրանց համար դժվար է լինում կատարել սովորական աշխատանքը, կա անտարբերություն կատարվածի նկատմամբ: Նման նյարդաբանական ախտանիշները կարող են նկատվել նաև փոքր անգործուն ուռուցքով:
Հիվանդության նման ոչ հատուկ ախտանիշների պատճառով հիվանդները հաճախ երկար ժամանակ անհաջողությամբ բուժվում են նյարդաբանաբանների և հոգեբույժների կողմից:
Ինսուլինոմայի ախտորոշում
Անանուն ապացույցներ այն մասին, որ առավոտյան հարձակումները տեղի են ունենում դատարկ ստամոքսի վրա, կերակուրները բաց թողնելուց հետո, ֆիզիկական ակտիվությունը, նախքան կանանց մոտ menstrual- ը, պետք է կասկածվեն հիվանդի մոտ այս ուռուցք ունենալու մեջ:
Կա նշանների եռյակ, որոնք հնարավոր են դարձնում կասկածել ինսուլինի գաղտնազերծող նորագոյացության մասին.
- ծոմ պահող հիպոգլիկեմիա,
- հարձակման պահին արյան գլյուկոզան 2,7 մմոլ / լ-ից ցածր է,
- գլյուկոզայի լուծույթի ներերակային կառավարումը հիվանդին դուրս է հանում հարձակումից:
Հարձակման ժամանակ որոշվում է արյան մեջ ինսուլինի մակարդակը, սովորաբար այդ ցուցանիշը բարձրացվում է գլյուկոզի շատ ցածր մակարդակի վրա: Նաև կանխատեսող արժեք է proinsulin- ի և C- պեպտիդի սեկրեցիայի սահմանումը:
Շնորհիվ այն բանի, որ նորագոյացությունները ամենից հաճախ փոքր չափի են, ուլտրաձայնային ախտորոշումը և հաշվարկված տոմոգրաֆիան տեղեկատվական չեն:
Մինչ օրս, ենթաստամոքսային գեղձի անգիոգրաֆիան ճանաչվում է որպես ախտորոշման ամենաարդյունավետ մեթոդներից մեկը, քանի որ ուռուցքները սովորաբար ունեն անոթային լայն ցանց: Սա թույլ է տալիս առավել ճշգրիտ որոշել ինսուլինոմանի գտնվելու վայրը և չափը:
Ինսուլինոմա `բուժում
Շատ դեպքերում նրանք դիմում են ինսուլինոմաների վիրաբուժական բուժմանը, ուռուցքի հեռացումը հանգեցնում է հիվանդի ամբողջական վերականգնմանը:
Եթե վիրաբուժական բուժումը հնարավոր չէ, ապա հիվանդներին նշանակվում է թմրամիջոցների թերապիա, որոնք ուղղված են ինսուլինի սեկրեցումը նվազեցնելուն և ուռուցքի և դրա մետաստազների աճը դանդաղեցնելուն: Ածխածնային սննդի հաճախակի ընդունումը կամ գլյուկոզայի ներդրումը նույնպես առաջարկվում է ՝ հիպոգլիկեմիայի նոպաները կանխելու համար:
Որ բժշկի հետ կապվել
Եթե մարդը պարբերաբար ունենում է սովի սուր զգացողություն, մկանների ցնցում, դյուրագրգռություն, գլխացավ, որին հաջորդում է lethargy կամ նույնիսկ գիտակցության կորուստ, ապա նա պետք է դիմի էնդոկրինոլոգին: Բացի այդ, կարող է պահանջվել նյարդաբանի խորհրդատվություն: Ինսուլինոմաների բուժումը հաճախ իրականացվում է վիրաբույժի կողմից:
Մարմնի կողմից սինթեզված ավելցուկային ինսուլինը կարող է առաջանալ տարբեր պատճառներով: Հիպոգլիկեմիան (ինսուլինի ավելցուկով պայմանավորված պայման) կարող է լինել առաջին ազդանշանը, որ հիվանդի մարմնում հայտնվել է բարորակ ուռուցք ՝ ինսուլինոմա:
Ինսուլինոման շատ հազվադեպ է, ուստի այն չի կարելի վերագրել ընդհանուր պաթոլոգիաների քանակին: Որպես կանոն, այն զարգանում է 45 տարեկանից բարձր մարդկանց մոտ: Ինսուլինոման կարող է վերածվել չարորակ ուռուցքի, բայց դա տեղի է ունենում հիվանդների ոչ ավելի, քան 7% -ի մոտ:
Ուռուցքի հայտնվելը հանգեցնում է հորմոնալ խանգարումների, որի արդյունքում մեծանում է ինսուլինի սինթեզը: Ինսուլինի ավելցուկը մշտական է և կարող է առաջացնել հիպոգլիկեմիա:
Հետևյալ ախտանիշները կօգնեն որոշել հիպոգլիկեմիան.
- գլխացավ և գլխապտույտ,
- հանկարծակի թուլություն և քնկոտություն,
- խանգարված համակենտրոնացում,
- աճող քաղց
- անհանգստության զգացում:
Եթե ժամանակի ընթացքում այս պայմանը չդադարեցվի, գլյուկոզի մակարդակը կիջնի ավելի ու նույնիսկ կարող է զարգանալ հիպոգլիկեմիկ կոմա:
Այսպիսով, նախ հայտնվում է ուռուցք, որը խթանում է ինսուլինի արտադրությունը և առաջացնում է հիպոգլիկեմիա: Ինսուլինոմաների առաջացման պատճառները դեռ լիովին չեն հասկացվում:
Երկու հիվանդություն
Բարորակ ուռուցքը էնդոկրինոլոգիական հիվանդություն է և բուժվում է էնդոկրինոլոգի կողմից: Նորագոյացությունը առաջացնում է հորմոնների սինթեզի խախտում, ուստի թերապիան ընտրվում է էնդոկրինոլոգի կողմից: Բարորակ ինսուլինոմայի հիմնական ռիսկը հիպոգլիկեմիայի զարգացումն է: Գլյուկոզի կոնցենտրացիայի կտրուկ անկումը կարող է ունենալ բացասական հետևանքներ ՝ մինչև կոմա, ինչը կարող է ճակատագրական լինել:
Բացի հորմոնալից, իզնալոման կարող է լինել ուռուցքային բնույթ: Այս դեպքում մետաստազների առաջացման վտանգ կա, ինչպես ցանկացած չարորակ նորագոյացություն:
Ինսուլինոմայի գտնվելու վայրը ենթաստամոքսային գեղձն է, ուստի ախտորոշումը ներառում է ենթաստամոքսային գեղձի զննում և հյուսվածքների կառուցվածքի որոշում:
Ինսուլինոմայի ախտանիշները
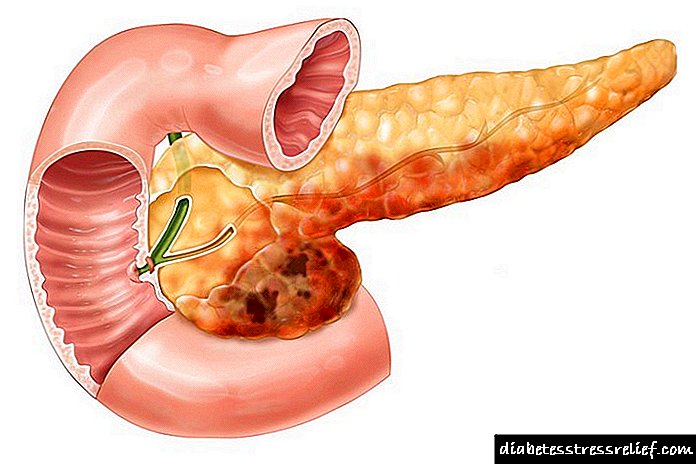
Ենթաստամոքսային գեղձի ինսուլինոմը հիմնականում ազդում է հիվանդի էնդոկրին համակարգի վրա: Հետևաբար հիվանդության հիմնական ախտանիշները հիվանդի մոտ արագորեն աճում են ախորժակը և ծանր ճարպակալումը:
Հիպոգլիկեմիայի ախտանիշները ուշ երեկոյան այցելում են հիվանդին: Դա կապված է օրվա ընթացքում առատ սննդի հետ: Որպես կանոն, հիպոգլիկեմիան անհետանում է գիշերում, իսկ առավոտյան հիվանդը նորից լավ է զգում: Նման ախտանիշաբանությունը հանգեցնում է նրան, որ հիվանդները փորձում են ուշադրություն չդարձնել սեփական առողջության վրա և գերադասում են չտեսնել բժշկի:
Ի լրումն էնդոկրին համակարգի `ինսուլինոմը ճնշում է հիվանդի նյարդային համակարգի գործունեությունը:
Էնդոկրին համակարգից հիվանդության ախտանիշները.
- տախիկարդիայի զարգացում,
- խուճապի նոպաներ (հանկարծակի ադրենալինի արտադրություն),
- սառը քրտինք
- դողացող մատները:
Նյարդային համակարգը արձագանքում է նորագոյացությանը հետևյալ ախտանիշներով.
- թուլություն, գլխապտույտ և գլխացավ,
- անհիմն ագրեսիա
- խանգարված համակենտրոնացում:
Այսպիսով, ենթաստամոքսային գեղձի ինսուլինոմը (նորագոյացություն) ունի նույն ախտանիշները, ինչպիսիք են հիպոգլիկեմիան: Եթե դրանք գտնվեն, դուք պետք է անմիջապես այցելեք բժշկի: Հիպոգլիկեմիան կարող է առաջացնել կոմա, որն էլ իր հերթին սրտի կաթված է հրահրում: Քանի որ հիվանդությունը ազդում է ավելի մեծ տարիքի մարդկանց վրա, այս պայմանը կարող է ճակատագրական լինել:
Հիվանդության ախտորոշում

Ինսուլինոմայի ախտորոշումն իրականացվում է էնդոկրինոլոգի կողմից: Ժամանակային ախտորոշումը ապահովում է բարենպաստ արդյունք և արդյունավետ բուժում:
- ինսուլինի մակարդակի որոշում,
- ենթաստամոքսային գեղձի հյուսվածքի ուսումնասիրություն,
- արյան գլյուկոզի մակարդակի որոշում,
- ենթաստամոքսային գեղձի ուլտրաձայնային հետազոտություն,
- ենթաստամոքսային գեղձի հաշվարկված տոմոգրաֆիա:
Նման բազմաբնույթ ախտորոշումը թույլ կտա որոշվել ինսուլինի արտադրության քանակական փոփոխություններ և գլյուկոզի ճնշման ճնշում: Ենթաստամոքսային գեղձի ախտորոշումը հնարավորություն է տալիս որոշել ինսուլինոմայի բնույթը:
Ինչպե՞ս է բուժումը
Եթե կասկածում եք, որ հիվանդը ունի ինսուլինոմա, եթե հիպոգլիկեմիայի ախտանիշները անընդհատ առկա են, ապա պետք է դիմեք բժշկի և անցնեք համապարփակ հետազոտություն:
Եթե իզնուլինոման հաստատվել է ախտորոշմամբ, բուժումը սկսվում է ուռուցքի բնույթը որոշելուց հետո: Բարորակ ուռուցքը անմիջապես վիրահատվում է: Հետագա բուժումը ուղղված է հիպոգլիկեմիայի ախտանիշների վերացմանը և դրա հետևանքներին: Գործողությունը հաճախ առաջացնում է մի շարք բարդություններ, ուստի բուժումը ներառում է նաև դրանց վերացում: Բուժումը պահանջում է նաև նյարդաբանի խորհրդատվություն, քանի որ ուռուցքը հաճախ բարդություններ է հաղորդում նյարդային համակարգին:
Որպես կանոն, բարորակ իզուլինոման լավ է արձագանքում բուժմանը: Պաթոլոգիայի ռեցիդիվը տեղի է ունենում շատ հազվադեպ դեպքերում:
Չարորակ ինսուլինոման նույնպես պահանջում է որակյալ բուժում, բայց այս դեպքում ոչ մի մասնագետ չի կարող երաշխավորել թերապիայի հաջող արդյունքը: Բուժումն իրականացվում է ուռուցքաբանի կողմից:
Եթե ինսուլինի կասկածներ կան, ապա հարկավոր չէ սպասել, որ ուռուցքն անցնի ինքնուրույն: Բժիշկին ժամանակին այցելելը կարող է փրկել հիվանդի կյանքը:
Երբ բժիշկ տեսնել:

Ժամանակին բուժումը և ախտորոշումը թույլ կտան ժամանակին հայտնաբերել ինսուլինը, ներառյալ չարորակ: Ամբողջ բուժման արդյունքը կախված է նրանից, թե որքան արագ է չարորակ ինսուլինոմա ունեցող հիվանդը դիմում մասնագետին:
Երբ հայտնվում են հիպոգլիկեմիայի առաջին ախտանիշները, անհրաժեշտ է այցելել էնդոկրինոլոգ:
Վաղ ուռուցքի սահմանումը կօգնի խուսափել մետաստազների զարգացումից և ուռուցքը ժամանակին բուժել քաղցկեղային բնույթով:
Պետք չէ մտածել, որ բարորակ իզուլյուլոման վտանգավոր չէ: Առանց որակյալ բուժման, հիպոգլիկեմիայի հաճախությունը կավելանա, և դա հղի է լուրջ բարդություններով ՝ մինչև կոմա: Հայտնի են դեպքեր, որտեղ հիվանդը, ընկնելով կոմայի մեջ, գնաց բժշկի, և միայն այս փուլում է հայտնաբերվել ինսուլինոմա:
Կանխարգելում և կանխատեսում

Որպես կանոն, ինսուլինոմաների ժամանակին բուժումը օգնում է խուսափել հիվանդության հետագա կրկնությունից: Այնուամենայնիվ, իզուլյուլոմայի հեռացումից հետո հաճախ զարգանում են ենթաստամոքսային գեղձի հիվանդություններ, ինչպիսիք են ենթաստամոքսային գեղձը: Դրանք պահանջում են երկար և որակյալ բուժում, ինչպես նաև կենսակերպ և սննդային ճշգրտումներ:
Neoplasm- ի զարգացման պատճառները դեռ չեն հայտնաբերվել, ուստի կանխարգելման մեթոդներ գոյություն չունեն: Անհնար է խուսափել ուռուցքի զարգացումից, այնուամենայնիվ, ձեր սեփական առողջության վրա պատշաճ ուշադրությամբ, կարող եք ժամանակին հայտնաբերել պաթոլոգիա և անցկացնել բուժում:
Կարևոր է պարբերաբար չափել արյան գլյուկոզի մակարդակը և վերահսկել ենթաստամոքսային գեղձի արտադրած ինսուլինի քանակը: Բավական է առողջ մարդու համար տարեկան մեկ անգամ թեստեր վերցնել ՝ հորմոնի և արյան շաքարի մակարդակը որոշելու համար, որպեսզի հանգիստ լինի իր առողջության համար:
Որպեսզի իմանալ կանխատեսումը, այն պետք է հասկանալ ինսուլինոմա `ինչպես բացահայտել և ինչ է դա: Եթե ուռուցքը բարորակ է, դեպքերի 70% -ի դեպքում լիարժեք վերականգնումը տեղի է ունենում, բայց հիվանդը ամբողջ կյանքի ընթացքում գրանցվում է տեղի էնդոկրինոլոգի մոտ և ժամանակ առ ժամանակ նա պետք է ենթարկվի ենթաստամոքսային գեղձի հետազոտության: 30% դեպքերում նկատվում է հիվանդության ռեցիդիվ:
Եթե հիվանդությունը ուռուցքային բնույթ ունի, ապա կանխատեսումը այնքան վարդագույն չէ, որքան մենք կցանկանայինք: Երեքից երկու դեպքում էլ ուռուցքը հնարավոր չէ հեռացնել: Թերապիան հաճախ ձախողվում է ուշ ախտորոշման պատճառով, իսկ դեպքերի 40% -ում հիվանդությունը ավարտվում է մահվան հետևանքով:
Ինսուլինոման ենթաստամոքսային գեղձի ամենատարածված ուռուցքն է: Այն կազմում է այս օրգանի հորմոնալ ակտիվ ուռուցքների 70-75% -ը: Ինսուլինոման մենակ է և բազմակի, դեպքերի 1-5% դեպքերում ուռուցքը բազմակի էնդոկրին ադենոմատոզի բաղադրիչ է: Այն կարող է առաջանալ ցանկացած տարիքում, բայց ավելի հաճախ `40-60 տարեկան մարդկանց մոտ և տղամարդկանց և կանանց մոտ նույն հաճախությամբ: Գերակշռում են բարորակ ուռուցքները (դեպքերի մոտավորապես 90% -ում): Ինսուլինոման կարող է տեղայնացվել ենթաստամոքսային գեղձի ցանկացած մասում: Հիվանդների մոտավորապես 1% -ում այն արտաբջջայինորեն տեղակայված է ձնաբջջի, ստամոքսի պատի, տասներկումատնյա աղիքի, փայծաղերի դարպասի և այլ տարածքներում: Ուռուցքի չափը տատանվում է մի քանի միլիմետրից մինչև 15 սմ տրամագծով, սովորաբար 1-2 սմ:
Ուռուցքում գտնվող բջիջների մեծ մասը B բջիջներ են, բայց կան նաև A բջիջներ, բջիջներ առանց սեկրեցային հատիկների, որոնք նման են արտազատվող խողովակների բջիջներին: Չարորակ ինսուլինոման կարող է մետաստազներ հաղորդել տարբեր օրգանների, բայց ամենից հաճախ լյարդի:
Ինսուլինոմայի հիմնական պաթոգենետիկ գործոններն են `ինսուլինի անվերահսկելի արտադրությունն ու սեկրեցումը` անկախ արյան գլյուկոզի (ուռուցքային բջիջների կողմից ինսուլինի ավելացման հետ, նվազեցնում է պրեպեպտիդ և պեպտիդ պահելու նրանց ունակությունը): Հիպերինսուլիզմից բխելը առաջացնում է կլինիկական ախտանիշների մեծամասնություն:
Ինսուլինի բջիջների հետ մեկտեղ ինսուլինոմաները կարող են արտադրվել մեծ քանակությամբ և այլ պեպտիդներ `գլյուկագոն, ՊՊ:
Ինսուլինոմայի պատճառները.
1921 թ.-ին Բունթինգի և Ուեսթի կողմից ինսուլինի հայտնաբերումից անմիջապես հետո, դրա չափից մեծ դոզայի ախտանիշները հայտնի դարձան շաքարային դիաբետով հիվանդների մոտ առևտրային դեղերի կլինիկական օգտագործման մեջ: Սա թույլ տվեց Հարիսին ձևակերպել այս հորմոնի սեկրեցիայի աճի հետևանքով առաջացած ինքնաբուխ հիպոգլիկեմիայի հայեցակարգը: Ինսուլին հայտնաբերելու և բուժելու բազմաթիվ փորձեր կատարվել են դեռևս 1929-ին, երբ Գրեհեմը առաջինն էր, ով հաջողությամբ հեռացրեց ինսուլինի արտանետող ուռուցքը, այն ժամանակվանից ի վեր, համաշխարհային գրականության մեջ հաղորդումներ եղան մոտ 2000 հիվանդների մասին, որոնք գործում են բետա-բջջային նորագոյացություններ:
Կասկած չկա, որ ինսուլինոմայի ախտանիշները կապված են նրա հորմոնալ գործունեության հետ: Հիպերսինսուլիզմը հիմնական պաթոգենետիկ մեխանիզմն է, որի վրա կախված է հիվանդության ամբողջ ախտանիշային բարդությունը: Ինսուլինի մշտական սեկրեցումը, չհնազանդվելով գլյուկոզի հոմեոստազը կարգավորող ֆիզիոլոգիական մեխանիզմներին, հանգեցնում է հիպոգլիկեմիայի զարգացմանը, արյան գլյուկոզան անհրաժեշտ է բոլոր օրգանների և հյուսվածքների, հատկապես ուղեղի բնականոն գործունեության համար, որի կեղևը այն օգտագործում է ավելի ինտենսիվ, քան մնացած բոլոր օրգանները: Մարմինը մտնող գլյուկոզի ամբողջ 20% -ը ծախսվում է ուղեղի աշխատանքի վրա: Ուղեղի հատուկ զգայունությունը հիպոգլիկեմիայի նկատմամբ պայմանավորված է նրանով, որ, ի տարբերություն մարմնի գրեթե բոլոր հյուսվածքների, ուղեղը չունի ածխաջրածին պաշարներ և չի կարողանում իբրև էներգիայի աղբյուր օգտագործել շրջանառվող անվճար ճարպաթթուները: Երբ գլյուկոզան դադարում է ուղեղային ծառի կեղեվ 5-7 րոպե մտնել, նրա բջիջներում անդառնալի փոփոխություններ են տեղի ունենում, և ծառի կեղևի առավել տարբերակված տարրերը մահանում են:
Գլյուկոզի մակարդակը հիպոգլիկեմիայի մակարդակի իջեցմամբ մեխանիզմներն ուղղված են գլիկոգենոլիզի, գլյուկոնեոգենեզի, ազատ ճարպաթթուների մոբիլիզացմանը և ketogenesis- ին: Այս մեխանիզմները ներառում են հիմնականում 4 հորմոն `նորեֆինեֆրին, գլյուկագոն, կորտիզոլ և աճի հորմոն: Ըստ երևույթին, դրանցից միայն առաջինն է առաջացնում կլինիկական դրսևորումներ: Եթե հիպոգլիկեմիայի արձակմամբ Նորեպրինեֆրինի արտազատմամբ արագ արձագանքը տեղի է ունենում, ապա հիվանդը զարգացնում է թուլություն, քրտնարտադրություն, անհանգստություն և քաղց, ապա կենտրոնական նյարդային համակարգից ախտանիշները ներառում են գլխացավ, կրկնակի տեսողություն, խանգարված վարք, գիտակցության կորուստ: Երբ hypoglycemia- ն աստիճանաբար զարգանում է, կենտրոնական նյարդային համակարգի հետ կապված փոփոխությունները գերակշռում են, և ռեակտիվ (նորեֆինեֆրինի վրա) փուլը կարող է բացակայում:
Ինսուլինոմայի բուժում.
Բուժման համար նշանակեք.
Եթե հիպոգլիկեմիան շարունակվում է, դիազօքսիդը կարող է օգտագործվել նախնական դեղաչափով `1,5 մգ / կգ բանավոր օրեկան 2 անգամ` նատրիուրետիկների հետ միասին: Դոզան կարող է ավելացվել մինչև 4 մգ / կգ: Սոմոստոստատինի օկտրեոտիի անալոգը (100-500 մկն ենթամաշկային 2-3 անգամ մի օր) միշտ չէ, որ արդյունավետ է, և դրա օգտագործումը պետք է դիտարկել շարունակական հիպոգլիկեմիայի հիվանդներով, դիազօքսիդով իմունիտետ ունեցող հիվանդների մոտ: Հիվանդները, որոնցում արդյունավետ է օկտրեոտիդով բուժումը, կարող են նշանակվել ներգանգային 20-30 մգ օրական մեկ անգամ: Օկտրեոտիդ օգտագործելիս հիվանդները պետք է լրացուցիչ նշանակեն ենթաստամոքսային գեղձի ֆերմենտներ, քանի որ դա խանգարում է ենթաստամոքսային գեղձի ֆերմենտների սեկրեցմանը: Ինսուլինի սեկրեցման վրա փոքր և փոփոխական ազդեցություն ունեցող այլ դեղամիջոցները ներառում են verapamil, diltiazem և phenytoin:
Եթե ինսուլինոմանի ախտանիշները պահպանվեն, քիմիաթերապիան կարող է օգտագործվել, բայց դրա արդյունավետությունը սահմանափակ է: Streptozotocin- ը արդյունավետ է դեպքերի 30% -ում, իսկ 5-fluorouracil- ի հետ համատեղ արդյունավետությունը հասնում է 60% -ի, մինչև 2 տարի տևողությամբ: Այլ դեղամիջոցներ են ՝ դոքսորուբիցինը, քլորոզոտոցինը և ինտերֆերոնը:
Ինսուլինոման ակտիվ հորմոնալ ուռուցք է, որը առաջացել է b բջիջներից, Langerhans- ի կղզիներից, ենթաստամոքսային գեղձերից, ավելցուկային ինսուլին է գաղտնի, ինչը անխուսափելիորեն հանգեցնում է հիպոգլիկեմիայի զարգացմանը:
Կան բարորակ (դեպքերի 85-90% -ի դեպքում) կամ չարորակ ինսուլինոմա (դեպքերի 10-15% -ի դեպքում): Հիվանդությունը ավելի տարածված է 25-ից 55 տարեկան մարդկանց մոտ: Երիտասարդների համար հիվանդությունը վտանգավոր չէ:
Կանայք ավելի հավանական է, որ ինսուլինոմա ստանան, քան տղամարդիկ:
Ինսուլինոմաները կարող են հայտնվել ենթաստամոքսային գեղձի ցանկացած մասում, որոշ դեպքերում այն հայտնվում է ստամոքսի պատին: Դրա չափերը 1,5 - 2 սմ են:
Հիվանդության առանձնահատկությունները
Ինսուլինոման ունի հետևյալ հատկանիշները.
- ինսուլինոմայի աճը հանգեցնում է ինսուլինի էլ ավելի մեծ աճի և արյան շաքարի նվազման: Ինսուլինոման այն սինթեզում է անընդհատ, նույնիսկ այն դեպքում, երբ մարմինը դրա կարիքը չունի:
- ուղեղի բջիջները համարվում են ավելի ենթակա հիպոգլիկեմիայի, նրանց համար գլյուկոզան հիմնական էներգետիկ նյութն է,
- ինսուլինոմայով, տեղի է ունենում նեյրոգլիկոպենիա, և երկարատև հիպոգլիկեմիայի դեպքում, CNS- ի կազմաձևերը դրսևորվում են ՝ մեծ խախտումներով:
- արյան գլյուկոզան նորմալ է նվազում, բայց ինսուլինի սինթեզը նույնպես նվազում է: Սա նյութափոխանակության նորմալ կարգավորման հետևանք է: Ուռուցքում, շաքարի անկմամբ, ինսուլինի սինթեզը չի նվազում,
- հիպոգլիկեմիայի դեպքում, noradrenaline հորմոնները մտնում են արյան մեջ, հայտնվում են adrenergic նշաններ,
- ինսուլինոման սինթեզում է, պաշտպանում և առանձնացնում է ինսուլինը տարբեր ձևերով: Այն կերակրում է գեղձի մնացած բջիջներին,
- ուռուցքի ձևը նման է տուժած բջիջի ձևին,
- ինսուլինոման ենթաստամոքսային գեղձի ինսուլոման մի տեսակ է և նշված է ICD- ում,
- 1,25 միլիոն մարդուց 1 մարդ վարակված է այս ուռուցքով:
Ինսուլինոմով հիպոգլիկեմիայի պաթոգենեզը
Ինսուլինոման ուռուցք է, որը հորմոն է առաջացնում: Այն պատճառով, որ ինսուլինոմով քաղցկեղի բջիջները ունեն անկանոն կառուցվածք, դրանք գործում են ոչ ստանդարտ ձևով, որի պատճառով արյան մեջ գլյուկոզի մակարդակը չի կարգավորվում: Ուռուցքը արտադրում է մեծ քանակությամբ ինսուլին, որն էլ իր հերթին նվազեցնում է արյան մեջ գլյուկոզայի կոնցենտրացիան: Հիպոգլիկեմիան և հիպերինսուլիզմը հիվանդության հիմնական պաթոգենետիկ օղակն են:
Տարբեր հիվանդների մոտ ինսուլինոմայի պաթոգենեզը կարող է լինել նույնը, բայց հիվանդության զարգացման ախտանիշները բավականին բազմազան են: Նման ցուցանիշները պայմանավորված են նրանով, որ յուրաքանչյուր անձ ունի տարբեր զգայունություն ինսուլինի և հիպոգլիկեմիայի նկատմամբ: Ամենից շատ, արյան մեջ գլյուկոզի պակասը զգացվում է ուղեղի հյուսվածքի միջոցով: Դա պայմանավորված է նրանով, որ ուղեղը չունի գլյուկոզի մատակարարում, ինչպես նաև չի կարող օգտագործել ճարպաթթուները ՝ որպես էներգիայի աղբյուրի փոխարինող:
Ինսուլինոմայի կանխատեսում
Եթե ուռուցքը բարորակ է, ապա բուժման արմատական մեթոդը փոխանցելուց հետո (ուռուցքը հեռացնելու վիրահատություն), հիվանդը վերականգնվում է: Երբ ուռուցքն ունի պարադոկոկրին տեղայնացում, ինսուլինոմայի դեղամիջոցների բուժումը նույնպես հաջող կլինի:
Երբ ուռուցքը չարորակ է, բուժման կանխատեսումը կլինի ավելի լուրջ: Դա կախված է ուռուցքի գտնվելու վայրից և ախտահարումների քանակից: Քիմիաթերապևտիկ դեղամիջոցների հաջողությունը շատ կարևոր է `դա կախված է հիվանդության յուրաքանչյուր հատուկ դեպքից և թմրամիջոցների նկատմամբ ուռուցքի զգայունությունից: Հաճախ հիվանդների 60% -ը զգայուն է streptozocyton- ի նկատմամբ, եթե ուռուցքը զգայուն չէ այս դեղամիջոցի նկատմամբ, օգտագործվում է ադիարիամին: Ինչպես ցույց է տալիս պրակտիկան, ինսուլինոմաների վիրաբուժական բուժման հաջողությունը հասնում է դեպքերի 90% -ում, մինչդեռ վիրահատության ընթացքում մահը տեղի է ունենում 5-10% -ով:
Արմատական բուժում
Արմատական բուժումը վերաբերում է ուռուցքը հեռացնելու վիրահատությանը: Հիվանդը կարող է կամավոր հրաժարվել վիրահատությունից ՝ ուռուցքը հեռացնելու համար: Բացի այդ, վիրաբուժական բուժումը չի օգտագործվում ծանր բնույթի միաժամանակյա սոմատիկ դրսևորումների առկայության դեպքում:
Երբ ուռուցքը գտնվում է ենթաստամոքսային գեղձի պոչում, վիրահատությունն իրականացվում է օրգանների հյուսվածքների մի մասը կտրելով և ուռուցքը հեռացնելով: Այն դեպքերում, երբ ինսուլինոման բարորակ է և գտնվում է վահանաձև գեղձի մարմնում կամ գլխում, կատարվում է էվուլյացիա (ուռուցքի կեղև): Երբ ուռուցքը չարորակ է բազմաթիվ վնասվածքներով, և երբ հնարավոր չէ այն ամբողջությամբ հեռացնել, օգտագործվում է դեղամիջոցներով բուժման մեթոդ: Բուժման միջոցներով բուժումը ներառում է այնպիսի դեղեր, ինչպիսիք են դիազօքսիդը (պրոգլիկեմ, հիպստրատ) կամ օկտրեատիտ (սանդոստատին): Այս դեղամիջոցների ընդունումը հանգեցնում է ինսուլինի արտադրության նվազմանը, ինչպես նաև հիպոգլիկեմիայի նոպաների դադարեցմանը:
Պահպանողական բուժում
Ինսուլինոմաների պահպանողական բուժմամբ հետևում են հետևյալ արդյունքները. Հիպոգլիկեմիայի թեթևացում և կանխարգելում, ինչպես նաև ուռուցքի պրոցեսի վրա ազդեցություն:
Այն դեպքերում, երբ արմատական բուժումը հնարավոր չէ, օրինակ, չարորակ ուռուցք `բազմաթիվ վնասվածքներով, նշանակվում է ախտանշանային թերապիա: Նման թերապիան ներառում է ածխաջրերի հաճախակի ընդունում: Եթե հնարավոր չէ նորմալացնել թմրանյութերի միջոցով ինսուլինի արտադրության մակարդակը, հիվանդը որոշվում է քիմիաթերապիայի համար, իսկ հետո ՝ պոլիկիմոթերապիայի համար:
Դուք հեշտությամբ կարող եք պարզել, թե որ կլինիկաները բուժում են ինսուլինոմները Մոսկվայում մեր կայքում:
Մուտքագրեք ձեր տվյալները, և մեր մասնագետները կկապվեն ձեզ հետ և ձեզ անվճար խորհուրդներ կտան ձեզ հուզող հարցերի վերաբերյալ:
- Սա հորմոնապես ակտիվ տիպի ուռուցք է, որը ազդում է ենթաստամոքսային գեղձի կղզիների վրա (Լանգերհանի կղզիներ): Այն ազդում է բետա բջիջների վրա, որի արդյունքում տեղի է ունենում անսահմանափակ արտադրություն և ինսուլինի մուտքագրում արյան մեջ: Նման նորագոյացությունները կարող են լինել բարորակ (դեպքերի 70% -ով) կամ լինել ադենոկարցինոմաներ: Վերջիններս ունեն 6 սմ կամ ավելի տրամագիծ:
Կան նաև ենթաստամոքսային գեղձի ուռուցքների այլ տեսակներ (ինսուլոմաներ), որոնք զարգանում են ալֆա, դելտա և PP բջիջներից: Այս դեպքում այլ տիպեր են արտադրվում ՝ ենթաստամոքսային գեղձի պոլիպեպտիդ, գաստրին, սերոտոնին, սոմոստոստատին կամ ադրենոկորտիկոտրոպ հորմոն: Ինսուլինոման տեղի է ունենում սովորաբար 35-ից 60 տարեկան հիվանդների մոտ, ծայրահեղ հազվադեպ: Տղամարդիկ 2 անգամ ավելի քիչ հիվանդ են, քան կանայք:
Ինսուլինոման ժառանգական հիվանդություն չէ, այն բավականին հազվադեպ է: Դրա անորոշությունը մնում է անորոշ: Ապացուցված է, որ հաճախ ենթաստամոքսային գեղձի ուռուցքները հրահրվում են արյան ցածր գլյուկոզայով, ինչը պայմանավորված է ինսուլինի արտադրության խախտմամբ: Հիպոգլիկեմիան կարող է առաջանալ հետևյալ պայմաններում.
- աճի հորմոնի բացակայություն, որը պայմանավորված է մարսողական գեղձի առջևի գործունեության նվազմամբ (սա հանգեցնում է ինսուլինի գործունեության նվազմանը),
- մակերիկամային ծառի կեղեվ անբավարարություն (սուր կամ քրոնիկ), ինչը հանգեցնում է գլյուկոկորտիկոիդների նվազմանը և արյան մեջ շաքարի քանակի նվազմանը,
- երկարատև հիվանդության կամ սովից առաջացած սպառումը,
- myxedema, վահանաձև վահանաձև նյութերի ցածր պարունակության պատճառով, որոնք բարձրացնում են գլյուկոզի մակարդակը,
- եթե ածխաջրերը մարմնի կողմից վատ կլանված են,
- թունավոր վնասվածքով առաջացած լյարդի հիվանդություններ.
- նյարդային սպառումը (ախորժակի կորստի պատճառով),
- որովայնի խոռոչի ուռուցքներ,
- enterocolitis:
Ենթաստամոքսային գեղձի ինսուլոման ամենից հաճախ ազդում է օրգանի պոչի կամ մարմնի վրա: Շատ հազվադեպ է տեղակայված գեղձի սահմաններից դուրս ՝ ելնելով ectopic (լրացուցիչ) օրգանական հյուսվածքի վրա: Արտաքին տեսքով, դա խիտ կազմավորում է, դրա տրամագիծը տատանվում է 0,5-ից 8 սմ-ով: Ուռուցքի գույնը սպիտակ, մոխրագույն կամ շագանակագույն է:
Ավելի հաճախ ախտորոշվում են միայնակ ինսուլինոմաները, միայն հազվադեպ դեպքերում են լինում բազմաթիվ կազմավորումներ: Ուռուցքը բնութագրվում է դանդաղ զարգացմամբ, մետաստազները հազվադեպ են և միայն չարորակ ձևերով:
Զարգացում և հիվանդության նշաններ
Ենթաստամոքսային գեղձի ինսուլինոմով ախտանշանները պայմանավորված են հիպոգլիկեմիայի ժամանակաշրջաններով: Դա պայմանավորված է ուռուցքի միջոցով ինսուլինի մեծ քանակով արտադրությամբ, անկախ արյան մեջ գլյուկոզի մակարդակից: Առողջ մարդկանց մոտ գլյուկոզի մակարդակի անկմամբ (օրինակ ՝ հետ) նկատվում է ինսուլինի քանակի զգալի անկում: Ինսուլինոմով, այս մեխանիզմը չի գործում, քանի որ խանգարվում է ուռուցքային ինսուլինով: Սա պայմաններ է ստեղծում հիպոգլիկեմիկ հարձակման առաջացման համար:
Հիպոգլիկեմիան ախտանիշների բարդույթ է, որը տեղի է ունենում արյան մեջ գլյուկոզի կարգավորման կառուցվածքի անհավասարակշռության պատճառով: Այն զարգանում է, երբ շաքարի մակարդակը իջնում է մինչև 2,5 մմոլ / Լ:
Կլինիկականորեն, հիպոգլիկեմիան դրսևորվում է նյարդահոգեբուժական խանգարումների զարգացմամբ և հորմոնների քանակի աճով `նորեֆինեֆրին, կորտիզոլ, գլյուկագոն: Նորեֆինեֆրինի ավելացումը առաջացնում է քրտնարտադրության, դողալով վերջույթների և անգինա պեկտորիզմի պրոցեսներ: Հարձակումները բնության մեջ ինքնաբուխ են և ժամանակի ընթացքում ավելի ծանր ձևեր են ստանում:
Ինսուլինոմա ունեցող բոլոր հիվանդների մոտ առկա է Whipple եռյակ, որն ունի հետևյալ ախտանիշները.
- ծոմ պահելու ընթացքում նյարդահոգեբուժական խանգարումների դրսևորում,
- արյան գլյուկոզի կաթիլ 2.7 մմոլ / լ-ից ցածր,
- գլյուկոզի ներերակային կամ բանավոր կառավարմամբ հիպոգլիկեմիկ հարձակումը վերացնելու ունակությունը:
Ուղեղը առավելագույնս տուժում է այս սինդրոմից, քանի որ գլյուկոզան նրա սննդի հիմնական աղբյուրն է: Խրոնիկ հիպոգլիկեմիայի դեպքում տեղի են ունենում կենտրոնական նյարդային համակարգի դիստրոֆիկ փոփոխություններ:
Ինսուլինոմայի նշաններ լատենտ փուլում
Ինսուլինի հարձակման միջև ընկած ժամանակահատվածներում այն դրսևորվում է նաև տարբեր ախտանիշների և խանգարումների տեսքով: Կարևոր է իմանալ դրանք, որպեսզի բժիշկը կարողանա նշանակել օպտիմալ թերապիա: Լատենտ փուլում հիվանդների մոտ կարող են հայտնվել հետևյալ ախտանիշները.
- մկանների թուլություն կամ մկանների շարժման այլ խանգարումներ (ատաքսիա),
- գլխացավանք
- հիշողության խանգարում և մտավոր անկում,
- տեսողության խանգարում
- տրամադրության փոփոխություններ
- վերջույթների ֆլեքսիոն-էքստենսորային ռեֆլեքսների խանգարումներ,
- նիստագմուս
- ավելացել է ախորժակը և ավելորդ քաշի տեսքը,
- սեռական խանգարումներ:
Ինսուլինոման ենթաստամոքսային գեղձի հորմոնալ ակտիվ կղզյակային ուռուցք է, որն արտադրում է ինսուլինի մեծ քանակություն: Հիվանդությունը ավելի հաճախ ախտորոշվում է միջին տարիքի և տարեց կանանց մոտ: Ինսուլինոման դեպքերում 70% դեպքերում փոքր (6 սմ-ից պակաս) չափի բարորակ ուռուցքներ են: Նորագոյացությունների մնացած 30% -ը պատկանում է չարորակ կառույցներին:
Նորագոյացությունը սեկրեցիա-մարսողական օրգանի հորմոն արտադրող ակտիվ ուռուցք է, որն արտադրում է ինսուլինի չափազանց մեծ քանակություն: Այս գործընթացը համարվում է շատ վտանգավոր մարդու համար, քանի որ արյան մեջ ինսուլինի մակարդակի բարձրացումը հրահրում է գլյուկոզի մեծ սպառումը, և դրա անբավարարությունը հանգեցնում է հիպոգլիկեմիայի զարգացմանը, որն ուղեկցվում է առողջության լուրջ խնդիրներով: Ի լրումն այս ամենի ՝ ենթաստամոքսային գեղձի ինսուլինոմը, համապատասխան բուժման բացակայության դեպքում, կարող է ակտիվ չարորակություն ունենալ:
Այս տեսակի ուռուցքում մասնագետները նշում են մի քանի ձևաբանական հատկություններ, որոնք օգնում են դրա նույնականացմանը.
- նորագոյացությունը ունի պարկուճում տեղակայված խիտ հանգույցի ձև, ինչը դժվարացնում է այն հայտնաբերելը կամ չարորակությունը,
- ուռուցքի գույնը տատանվում է թեթև վարդագույնից մինչև շագանակագույն,
- ուռուցքի կառուցվածքի չափը չի գերազանցում 5 սմ-ը:
Ինսուլինի ավելացված քանակությամբ արտադրող նորագոյացություն կարող է հայտնվել գեղձի ցանկացած մասում, բայց ամենից հաճախ այն հայտնաբերվում է ենթաստամոքսային գեղձի մարմնում:Այն փաստը, որ ենթաստամոքսային գեղձի բջիջների չարորակությունը տեղի է ունեցել և սկսել է զարգանալ, նշվելու է ավշային հանգույցներում, թոքերում, հանգույցներում և լյարդում հորմոնապես ակտիվ մետաստազների հայտնվելով:
Ինսուլինի դասակարգում
Թերապևտիկ մարտավարությունը ընտրելու համար անհրաժեշտ է ճշգրիտ որոշել նեոպլազմայի բնույթը:
Այդ նպատակով, կլինիկական պրակտիկայում կիրառվում է հիվանդության դասակարգումը.
- Առաջին հերթին ինսուլինոմայի ուռուցքը բաժանվում է ըստ չարորակության աստիճանի: 90% դեպքերում հիվանդներին ախտորոշվում է բարորակ նորագոյացություն, իսկ մնացած 10% -ը բաժին է ընկնում:
- Համաձայն օրգանիզմի պարենխիմայում բաշխման աստիճանի ՝ աննորմալ կառույցները կարող են լինել միայնակ (միայնակ) և բազմակի: Նախկինները միշտ մեծ են և հակված չեն չարորակության, իսկ վերջիններս փոքր խիտ նոդուլներ են, որոնք հավաքվում են կլաստերներում, որոնք ավելի վաղ սկսում են չարորակ լինել:
- Կախված ենթաստամոքսային գեղձի որ մասը, վնասվում է, գլխի, պոչի և մարմնի ինսուլինոմը սեկրեցվում է: Նորագոյացությունների յուրաքանչյուր տեսակի համար հարմար է որոշակի տեսակի բժշկական մարտավարություն, որը կարող է դադարեցնել կամ ամբողջությամբ վերացնել պաթոլոգիական գործընթացը:
Հիպոգլիկեմիա `ինսուլինոմայով
Այս պաթոլոգիական պայմանը, որը միշտ ուղեկցում է ինսուլինի սեկրեցումը, տեղի է ունենում արյան գլյուկոզի մակարդակի կտրուկ անկման ֆոնին: Առողջ մարդու մարմնում արյան գլյուկոզի մակարդակի իջեցմամբ նվազում է նաև դրա վերամշակման համար անհրաժեշտ ինսուլինի արտադրությունը: Եթե ինսուլին պարունակող բջիջները վնասվում են ուռուցքից, ապա բնական գործընթացը խաթարվում է, և արյան շաքարի անկմամբ `ինսուլինի սեկրեցումը չի դադարում:
Ինսուլինոմով հիպոգլիկեմիայի զարգացումը ուղղակիորեն կապված է այս պաթոլոգիական երևույթի հետ, այսինքն ՝ վնասված ուռուցքային կառույցների կողմից ինսուլինի ավելցուկային և չկառավարվող արտադրությունը, երբ այն բացակայում է, հանգեցնում է վտանգավոր պայմանի: Հիպոգլիկեմիայի հարձակումը տեղի է ունենում այն պահին, երբ հորմոնանացվող ուռուցքը ազատում է ինսուլինի նոր մասը արյան մեջ:
Դուք կարող եք որոշել վտանգավոր պայմանի սկիզբը հետևյալ նշանների տեսքով.
- սով,
- տախիկարդիա և ամբողջ մարմնի դողում,
- չբացատրված խառնաշփոթ և վախ,
- խոսքի, տեսողական և վարքային խանգարումներ,
- մեծ քանակությամբ սառը, կպչուն քրտինքի ազատում (քրտինք ճակատին):
Ծանր դեպքերում ենթաստամոքսային գեղձի ինսուլինոման, որը ուղեկցվում է հիպոգլիկեմիայի միջոցով, կարող է մարդուն առաջացնել առգրավումներ և կոմա:
Ինսուլինոմայի պատճառները
Մասնագետները չեն կարող հուսալի պատճառ պատճառել, որը հրահրում է հորմոնալացնող ուռուցք, սակայն, ըստ ուռուցքաբանների մեծամասնության, հորմոնալ կախվածությունը նրա զարգացմանը նախանշող հիմնական գործոնն է: Ինսուլինոման հանգեցնում է մարսողական օրգանում բետա բջիջների ոչնչացմանը, ինչի արդյունքում որոշակի նյութերի անբավարարություն է դառնում: Նման անբավարարության առաջացումը և սկսվում է բջիջների մուտացիայի գործընթացը:
Ռիսկի մեծ թվով գործոնների շարքում փորձագետները նշում են ինսուլինոմայի հետևյալ պատճառները, որոնք հիմնականն են.
- էնդոկրին համակարգի գործունեության խանգարումները ՝ կապված վերերիկամային գեղձերի և մարսողական գեղձի անսարքությունների հետ,
- ստամոքսի խոց կամ տասներկումատնյա աղիքի սուր ձև,
- գեղձի մեխանիկական կամ քիմիական վնաս,
- մարսողական համակարգի քրոնիկ հիվանդություններ,
- թունավոր նյութերի ազդեցություն,
- cachexia (ծանր սպառումը),
- ուտելու խանգարումներ:
Ինսուլինոմայի ախտանիշները և դրսևորումը

Հիվանդության ախտանիշները և դրսևորումները
Տհաճ պաթոլոգիական վիճակի նշանների դրսևորումը ուղղակիորեն կախված է ուռուցքի հորմոնալ գործունեության մակարդակից: Հիվանդությունը կարող է ընթանալ թաքնված, առանց բացասական ախտանիշների բացահայտման կամ արտահայտված դրսևորումների: Ինսուլինոմա ունեցող հիվանդները զգում են սովի անընդհատ զգացում, ինչը նրանց հրահրում է մեծ քանակությամբ ածխաջրեր (քաղցրավենիք, շոկոլադ) սպառում: Նրանց խորհուրդ է տրվում անընդհատ կրել այդ քաղցրավենիքներն իրենց հետ, որպեսզի ժամանակին դադարեցնեն հարձակումը:
Ինսուլինոմայի հետևյալ նշանները համարվում են հատուկ.
- հիվանդություն զգալով, արտահայտված թուլությամբ և մշտական անառողջ հոգնածությամբ,
- սառը, կպչուն քրտինքի սեկրեցների ավելացում,
- վերջույթների ցնցում (խմորիչ)
- մաշկի գունատությունը,
- տախիկարդիա:
Ինսուլինոմայի այս ախտանիշները լրացվում են ուղեղի ձախ կիսագնդի վնասման նշաններով. Մտավոր պրոցեսները դանդաղում են, ուշադրությունը կրճատվում է, հաճախ տեղի են ունենում հիշողության դադարներ: Ծանր դեպքերում նշվում է ամնեզիայի և հոգեկան խանգարման առաջացումը:
Տեղեկատվական տեսանյութ
Ենթաստամոքսային գեղձի ինսուլինոման ուռուցք է, որը ունակ է մեծ քանակությամբ ինսուլին սեկրեցել: Սա կարող է հանգեցնել հիպոգլիկեմիայի հարձակումների հիվանդների մոտ: Վերջինս նշանակում է արյան ցածր գլյուկոզա:
Ամենից հաճախ, այս տեսակի ուռուցքը զարգանում է 25-ից 55 տարեկան մարդկանց մոտ: Այսինքն ՝ այս հիվանդությունը տեղի է ունենում առավել աշխատանքային տարիքում գտնվող մարդկանց մոտ: Մանկության և պատանեկության տարիներին ինսուլինոման գրեթե չի հայտնաբերվում:
Շատ դեպքերում ինսուլինոման բարորակ ուռուցք է: Շատ հազվադեպ դեպքերում ինսուլինոման բազմակի էնդոկրին ադենոմատոզի ախտանիշներից մեկն է:
Չափերով, ինսուլինոման սովորաբար հասնում է 1,5-2 սմ-ի, և կարող է զարգանալ ենթաստամոքսային գեղձի ցանկացած մասում.
Դժբախտաբար, ինսուլինոմաների զարգացման ճշգրիտ պատճառները հայտնի չեն: Շատերը կարծում են, որ պաթոլոգիայի զարգացումը առաջացնում է գենետիկ նախատրամադրվածություն, վատ սովորություններ, արտաքին բացասական գործոններ և հարմարվողական մեխանիզմների ձախողում: Այնուամենայնիվ, վերը նշված բոլոր պատճառները միայն վարկածներ են:
Հիվանդության ախտանիշներն ու նշանները
Ենթաստամոքսային գեղձի ինսուլինոման ընթանում է հետևյալ բնորոշ ախտանիշներով.
- հիպոգլիկեմիայի նոպաներ, որոնք առաջացել են հիվանդի արյան մեջ ինսուլինի ավելացմամբ,
- ընդհանուր թուլության և հոգնածության սուր անխոհեմ հարձակումների առաջացում,
- սրտի palpitations (տախիկարդիա),
- ավելացել է քրտինքը
- անհանգստություն և վախ
- ուժեղ սովի զգացում:
Վերոհիշյալ բոլոր ախտանիշները անհետանում են հիվանդներին ուտելուց հետո: Հիվանդության ամենավտանգավոր ընթացքը համարվում է այն հիվանդների մոտ, ովքեր չեն զգում հիպոգլիկեմիայի վիճակը: Այդ իսկ պատճառով, նման հիվանդները չեն կարող ժամանակին ուտել ՝ իրենց վիճակը նորմալացնելու համար:
Երբ արյան գլյուկոզի մակարդակը նվազում է, հիվանդի վարքագիծը կարող է դառնալ անհամարժեք: Նրանց տանջում են հալյուցինացիաները, որոնք ուղեկցվում են շատ երևակայական և վառ նկարներով: Կա դյուրին քրտնարտադրություն, աղիացում, կրկնակի տեսողություն: Հիվանդը կարող է բռնի կերպով ուտել ուրիշներից: Արյան գլյուկոզի հետագա նվազումով, տեղի է ունենում մկանների տոնայնության աճ, կարող է զարգանալ էպիլեպտիկ առգրավում:
Արյան ճնշումը բարձրանում է, աշակերտները նոսրացնում և տախիկարդիան ավելանում է: Եթե հիվանդին ժամանակին բժշկական օգնություն չի ցուցաբերվում, կարող է առաջանալ հիպոգլիկեմիկ կոմա: Գիտակցությունը կորցնում է, աշակերտները նոսրացնում են, մկանների տոնայնությունը նվազում է, քրտնարտադրությունը կանգ է առնում, սրտի և շնչառական ռիթմի խանգարում է առաջանում, արյան ճնշումը նվազում է:
Եթե առաջանում է հիպոգլիկեմիկ կոմա, ապա հիվանդը կարող է զարգացնել ուղեղային այտուց:
Բացի հիպոգլիկեմիայի հարձակումներից, ինսուլինոմայի մեկ այլ կարևոր նշան է համարվում մարմնի քաշի բարձրացումը (ճարպակալման զարգացումը):
Կարևոր կետը հիվանդության ժամանակին ախտորոշումն է `հիպոգլիկեմիայի նոպաները կանխելու և կոմայի կամ հոգեվիճակի զարգացումը կանխելու համար: Գլյուկոզի պակասը բացասաբար է անդրադառնում ուղեղի նեյրոնների վրա: Այդ իսկ պատճառով, հաճախակի կոմայի հետ հիվանդությունը կարող է հրահրել ցնցող ախտանիշի զարգացում, պարկինսոնիզմ և դիսցեկուլյար էնցեֆալոպաթիա: Հիպոգլիկեմիկ հարձակմամբ կարող է զարգանալ սրտամկանի ինֆարկտ:
Ուռուցքը հեռացնելու գործողությունից հետո կարող են պահպանվել էնցեֆալոպաթիայի նշաններ և հետախուզության անկում: Սա կարող է հանգեցնել մասնագիտական հմտությունների և սոցիալական կարգավիճակի կորստի:
Հաճախ տղամարդկանց մոտ հիպոգլիկեմիայի կրկնվող ժամանակահատվածները կարող են հանգեցնել իմպոտենցիայի:
Հիվանդությունների բուժում
Ինսուլինոմաների հիմնական բուժումը վիրահատությունն է: Վիրահատության ընթացքում ինսուլինոմաները հանվում են: Վիրահատության ծավալը կախված է ուռուցքի չափից և տեղակայությունից:
Ինսուլինոմաները հանելու համար օգտագործվում են գործողությունների հետևյալ տեսակները.
- ինսուլինոմեկտոմիա (ուռուցքի հայտնաբերում),
- ենթաստամոքսային գեղձի հեռացում,
Գործողության արդյունավետությունը գնահատվում է `գործողության ընթացքում արյան մեջ գլյուկոզի մակարդակը որոշելով:
Հետվիրահատական բարդությունների թվում կարելի է նշել.
Եթե վիրահատությունը ինչ-ինչ պատճառներով չի կարող իրականացվել, պահպանման բուժումը նշանակվում է բուժման համար:
Պահպանողական բուժման էությունը հիմնված է հետևյալի վրա.
- հիվանդի պատշաճ ռացիոնալ սնուցում,
- հիպոգլիկեմիկ հարձակումների ժամանակին հեռացում,
- դեղամիջոցներ `ուղեղի նյութափոխանակության գործընթացները բարելավելու համար:
Սովորաբար հիպոգլիկեմիայի նոպաները թեթևացնելը իրականացվում է քաղցրավենիքի կամ մի բաժակ տաք քաղցր թեյի միջոցով: Եթե կա հիվանդի գիտակցության խախտում, բժիշկը նշանակում է ներերակային գլյուկոզի լուծույթ:

Եթե հիվանդը տանջվում է հոգեվիճակի հարձակումներից, շտապ է շտապ օգնություն անվանել:
Հիվանդության կանխատեսում
Շատ դեպքերում ուռուցքը հեռացնելու գործողությունից հետո կանխատեսումը բարենպաստ է և հիվանդը վերականգնվում է:
Հետվիրահատական մահացությունը մեծ չէ: Ռեցիդիվը զարգանում է շատ հազվադեպ: Չարորակ ինսուլինոմաներով կանխատեսումը աղքատ է:
Հիվանդությամբ հիվանդ մարդիկ պետք է գրանցվեն էնդոկրինոլոգի և նյարդաբանի հետ, ուտեն հավասարակշռված դիետա և մոռանան վատ սովորությունների մասին: Բացի այդ, նրանք ամեն տարի պետք է անցնեն ֆիզիկական հետազոտություն և վերահսկեն արյան մեջ գլյուկոզի մակարդակը:
Մեզանից շատերը, նույնիսկ բժշկության հետ կապ չունեն, գիտեն, որ բժշկական տերմինները, որոնք ունեն «օհմ» տերմինը, կապված են քաղցկեղի հետ: Ինսուլինոման բացառություն չէ: Շատ դեպքերում դա ենթաստամոքսային գեղձի ուռուցք է, այն է ՝ բջիջներ, որոնք թաքցնում են հորմոնները (Լանգերհանսի կղզիների բետա բջիջները), և այն գտնվում է ամենից հաճախ օրգանի պոչում: Շատ ավելի քիչ հաճախ, ինսուլինի արտադրող նորագոյացությունները զարգանում են այլ բջիջներից և կարող են տեղակայվել փայծաղի, լյարդի, աղիքների և այլ օրգանների դարպասներում: Դեպքերի ճնշող մեծամասնության դեպքում այս ուռուցքը բարորակ է, չնայած որ հիվանդության զարգացման չարորակ տարբերակը, ցավոք սրտի, նույնպես տեղի է ունենում:
Այս ուռուցքը կոչվում է ինսուլինոմա, քանի որ նրա բջիջները անվերահսկելիորեն գաղտնազերծում են հորմոնի ինսուլինը արյան մեջ, ինչը հիմնականում կարգավորում է ածխաջրերի նյութափոխանակությունը: Այս հորմոնի անընդհատ կարգավորվող ազատման հետ է, որը կապված է հիվանդության հիմնական ախտանիշների հետ:
Հիվանդությունը ամենից հաճախ ախտորոշվում է 30-ից 50 տարեկան մարդկանց մոտ, այնուամենայնիվ, ինսուլինոման կարող է առաջանալ ցանկացած տարիքում, և նկարագրվում են դրա հայտնաբերման դեպքերը, նույնիսկ նորածինների մոտ: Այս հիվանդությունը ամենատարածվածներից չէ, հետևաբար, շատ բժիշկներ այն հանդիպում են ծայրահեղ հազվադեպ, կամ չունեն ինսուլինոման ախտորոշելու և բուժելու փորձ: Այդ իսկ պատճառով, սխալ է հայտնաբերվել սխալ ախտորոշման և անարդյունավետ բուժման նշանակման հավանականությունը:
Ենթաստամոքսային գեղձի տոպոգրաֆիա և անատոմիա

Ենթաստամոքսային գեղձը մարդու ամենակարևոր ներքին օրգանն է: Այն էկզո– և էնդոկրին գեղձ է: Ածխաջրերի նյութափոխանակության համար արտադրում է մարսողական ֆերմենտներ (տրիպսին, քիմոտրիպսին, ամիլազ, լիպազ) և հորմոններ (գլյուկագոն և ինսուլին): Ինսուլինը իջեցնում է գլյուկոզան, իսկ գլյուկագոնը, ընդհակառակը, մեծանում է: Նրա պաթոլոգիաները հազվադեպ չեն, հետևաբար, նրա գտնվելու վայրի և ախտանիշների մասին գաղափար ունենալը արժե ավելին:
Որտեղ է գտնվում ենթաստամոքսային գեղձը և ինչպես բուժել այն: Այն տեղակայված է որովայնի խոռոչում ստամոքսի ետևում, սերտորեն հարում է այն և duodenum- ում ՝ 2 վերին գոտկային vertebrae մակարդակի վրա:
KDP- ն գեղձի շուրջը թեքում է ձիավորի տեսքով: Մեծահասակների գեղձի չափը մինչև 20-25 սմ է, քաշը `70-80 գ: Այն ունի գլուխ, մարմին և պոչ:
Գլուխը հասնում է լեղու ծորան, փայծաղի մոտ գտնվող պոչը անցնում է ձախ հիպոքոնդրիումի տակ: Առջևից դիտվելիս, պրոյեկցիան կլինի 10-12 սմ բարձրությամբ navel: Ինչու՞ դա իմանալ: Քանի որ դրա բորբոքման ընթացքում ցավերը կընկնեն հենց այդ գոտիներում:
Ենթաստամոքսային գեղձի հիվանդություն

Ենթաստամոքսային գեղձում կան բազմաթիվ հիվանդություններ, և բուժումը սովորաբար պահպանողական է: Բայց դա չի վերաբերում ուռուցքների: Այստեղ միայն արմատական միջոցառում են: Ինչպե՞ս է ենթաստամոքսային գեղձը վնասում (ախտանիշներ): Բորբոքային գործընթացներում ամենատարածվածը ցավն ու մարսողական խանգարումներն են: Գենդերային տարբերություններ չկան: Ավը բնութագրվում է իր գզրոցային բնույթով և տեղայնացված է ձախ հիպոքոնդրիումում: Այն չի կարող կապված լինել սննդի ընդունման հետ, որը հաճախ ուղեկցվում է սրտխառնոցով, երբեմն էլ թթվային բովանդակության փսխմամբ:
Ախորժակը միշտ կտրուկ նվազում է կամ բացակայում է, մռնչում, որովայնի շրջանում փչում և աթոռակն անկայուն են: Fարպերի մեջ հաճախ կարող են լինել ճարպի կամ չմշակված սննդի հավելումներ:
Նաև սուր բորբոքման դեպքում թունավորման նշանները բնորոշ են գլխացավի, տախիկարդիայի, թուլության և քրտնարտադրության տեսքով, և ջերմաստիճանը կարող է բարձրանալ: Լյարդը խոշորացված է:
Ինչպե՞ս է ենթաստամոքսային գեղձը (ախտանիշները) վնասում քրոնիկ պանկրեատիտի մեջ: Այստեղ ցավը պակաս ինտենսիվ է, բայց հաճախակի և կապված է սննդի սխալների հետ: Քրոնիկ պանկրեատիտի վտանգն այն է, որ այն կարող է հանգեցնել գեղձի ուռուցքների զարգացմանը:
Ինսուլինի էթոլոգիան
Այսօր ենթաստամոքսային գեղձի ինսուլինոմայի պատճառները հստակ հայտնի չեն: Որոշ հետազոտողներ հակված են գենետիկ նախատրամադրվածության ազդեցությանը:
Բայց հայտնի են սադրիչների ռիսկի գործոնները.
- մակերիկամային գեղձի և մարսողական գեղձի անսարքություն,
- ստամոքսի խոց կամ տասներկումատնյա աղիք,
- ենթաստամոքսային գեղձի վնասվածք, քիմիական կամ մեխանիկական,
- քրոնիկ ստամոքս-աղիքային պաթոլոգիա,
- մարմնի սպառումը,
- ուտելու խանգարումներ:
Ուռուցքային հատկություններ
Դա պարզելու համար անհրաժեշտ էր ուռուցքային ձևաբանություն. Ձևավորումը կարծես խիտ ծածկված հանգույց է, սա անմիջապես չի որոշում դրա բարորակության աստիճանը: Դրա գույնը վարդագույնից շագանակագույն է, չարորակությամբ այն ավելի հաճախ աղյուսով կարմիր է: Չափերը չեն գերազանցում 5 սմ-ը, այլասերման ընթացքում հայտնաբերվելու են ավշային հանգույցների, թոքերի, հանգույցների և լյարդի մետաստազները, որոնք նույնպես հորմոնալ են:
Ինսուլինոմայի բարդություններ
Ենթաստամոքսային գեղձի ինսուլինոմայի հետևանքները կարող են վերաբերել ինչպես նրա բարորակ ուռուցքին, այնպես էլ չարորակությանը: Վերածնունդն ինքնին արդեն բարդություն է, այն տեղի է ունենում դեպքերի 10% -ով: Բայց նույնիսկ եթե դա տեղի չի ունենում, նշվում է.
- նյարդաբանական ախտանիշներ `դեմքի և գլոսոֆարինգի նյարդի խանգարված գործառույթով.
- թույլ տեսողություն, հիշողություն, մտավոր ունակություններ,
- անզորությունը տղամարդկանց մոտ հնարավոր է.
- ճարպակալում:
Հիպոգլիկեմիայի պայմանները կարող են հանգեցնել կոմայի զարգացմանը, սրտամկանի ինֆարկտի:
Արմատական միջոցառումներ

Վիրաբուժական բուժումը նախընտրելի է ՝ դրա տեսակները ՝ էնուկլեացիա (ուռուցքի կեղև), ենթաստամոքսային գեղձի ռեկսացիա, ենթաստամոքսային գեղձի ռեկսացիա կամ տապակած պանկրեատեկտոմիա, այսինքն. ամբողջական հեռացում: Ընդհանրապես, ենթաստամոքսային գեղձի վրա գործողությունները միշտ դասակարգվում են որպես բարդ:
Բայց արդյոք վիրահատությունից հետո մարդը կարող է ապրել առանց ենթաստամոքսային գեղձի, հնարավոր չէ կանխատեսել: Որքան ավելի շատ բացասական գործոններ են ազդում մարմնի վրա, այնքան մեծ է բարդությունների տոկոսը: Գործողության ծավալը կախված է ինսուլինոմայի գտնվելու վայրից և դրա չափից:
Գործողության ընթացքում գլյուկոզի մակարդակը որոշվում է դինամիկայում: Դեպքերի 10% -ով վիրահատությունները տալիս են բարդություններ. Որովայնի խոռոչի ֆիստուլներ և աբսցեսներ, պերիտոնիտ, պանկրեատիտ, աբսցեսներ, ենթաստամոքսային գեղձի նեկրոզ (հանգեցնում է մահվան): Վիրահատությունը չի կատարվում, եթե հիվանդը ինքը չի ցանկանում դա, կամ կան սոմատիկ պաթոլոգիաներ:
Կարո՞ղ է մարդ ապրել առանց ենթաստամոքսային գեղձի: Իհարկե, այո: Բայց ենթակա է միայն առողջ ապրելակերպի և բժշկի բոլոր առաջարկություններին համապատասխանությանը:
Եթե ուռուցքը չարորակ է, ունի բազմաթիվ մետաստազներ և դառնում է անգործունակ, նշանակվում է քիմիաթերապիա: Այն իրականացվում է «Streptozotocin», «5-fluorouracil», «Doxorubicin» և այլն: Քիմիաթերապիան կարող է օգնել միայն դեպքերի 60% -ի դեպքում. Streptozotocin- ին ուռուցքային անզգայունության դեպքում այն փոխարինվում է Adriamycin- ով:
Բացի այդ, եթե վիրահատությունը հնարավոր չէ, կանխվում է հիպոգլիկեմիան: Դրա համար օգտագործվում են հիպերգլիկեմիկ նյութեր (adrenaline, noradrenaline, գլյուկագոն, կորտիկոստերոիդներ):
Ինսուլինի արտադրությունը ճնշելու համար նախատեսված է «Դիազօքսիդ» («Պրոգլիկեմ», «Հիպստրատ») կամ «Օկտրոտիդ (սանդոստատին)»: Նրանք նվազեցնում են հիպոգլիկեմիայի նոպաների ծանրությունը: Քուշինգի համախտանիշի տիպի խանգարումներ:
Դիետան ինսուլինի համար
Դիետան պետք է միայն խնայել: Ինսուլինոմայով հիվանդը պետք է հրաժարվի աղած, ապխտած, կծու, ճարպային և տապակած մթերքների օգտագործումից, ինչպես նաև նվազագույնի հասցնի գազավորված ըմպելիքները և սուրճը:
Նախապատվությունը բոլոր այն մթերքները, որոնք պարունակում են մանրաթել: Պարզ (զտված) ածխաջրերը լիովին բացառված են: Սրանք շաքար, տորթեր, հրուշակեղեն, շոկոլադ, ինչպես նաև բարձր GKI պարունակող ապրանքներ են `կարտոֆիլ, սպիտակ հաց, կեքս, ամբողջական կաթ:
Խմելու ռեժիմը ամրապնդվում է, դուք պետք է խմեք օրական առնվազն 2 լիտր մաքուր ջուր, բայց ոչ մի դեպքում մի խմեք սուրճ և քաղցր սոդա:
Բարորակ ինսուլինոմաներով, դեպքերի 80% -ի վերականգնման տոկոսը: Դեպքերի 3% դեպքերում հնարավոր է հետընթաց: Մահացությունը 5-10% է: Էկտոպիկ ինսուլինոմաներով նախատեսված է միայն պահպանողական բուժում:
Ինսուլինի չարորակությամբ ենթաստամոքսային գեղձի չարորակ հիվանդության դեպքում կանխատեսումը կախված է մետաստազներից և ուռուցքի տեղայնացումից: Չարորակության տոկոսը կազմում է 10%: 2 տարվա գոյատևման մակարդակը մոտ 60%: Ինսուլինոմայի ախտորոշման պահից հիվանդը ցմահ բժշկական հետազոտության է ենթարկվում էնդոկրինոլոգի և նյարդաբանի կողմից: