Ո՞րն է գլյուկոզի հանդուրժողականության խանգարման վտանգը:
Արատավորված գլյուկոզի հանդուրժողականությունը այնպիսի պայման է, որի դեպքում արյան մեջ կա գլյուկոզի մակարդակի բարձրացում, բայց այս ցուցանիշը չի հասնում այն մակարդակի, որով կատարվում է շաքարախտի ախտորոշումը: Ածխաջրածին նյութափոխանակության խանգարման այս փուլը կարող է հանգեցնել 2-րդ տիպի շաքարախտի զարգացմանը, հետևաբար, սովորաբար ախտորոշվում է որպես կանխաբաբ:
| ICD-10 | R73.0 |
|---|---|
| ICD-9 | 790.22 |
| ԱՐՏ | D018149 |
Նախնական փուլերում պաթոլոգիան զարգանում է ասիմպտոմատիկորեն և հայտնաբերվում է միայն գլյուկոզի հանդուրժողականության ստուգման շնորհիվ:
Ընդհանուր տեղեկություններ
Մարմնի հյուսվածքների կողմից արյան շաքարի կլանման նվազման հետ կապված գլյուկոզայի հանդուրժողականությունը նախկինում համարվում էր շաքարախտի (լատենտ շաքարային դիաբետ) նախնական փուլը, բայց վերջերս այն առանձնացվել է որպես առանձին հիվանդություն:
Այս խախտումը նյութափոխանակության սինդրոմի բաղադրիչ է, որը դրսևորվում է նաև տեսողական ճարպի, զարկերակային գերճնշման և հիպերինսուլինեմիայի զանգվածի ավելացումով:
Ըստ առկա վիճակագրության, գլյուկոզի թույլ հանդուրժողականությունը հայտնաբերվել է մոտ 200 միլիոն մարդու մոտ, մինչդեռ այս հիվանդությունը հաճախ հայտնաբերվում է ճարպակալման հետ միասին: Պրեդիաբետը ԱՄՆ-ում նկատվում է 4-ից 10 տարեկան հասակում լրիվություն ունեցող յուրաքանչյուր չորրորդ երեխայի մոտ, իսկ յուրաքանչյուր հինգերորդ լիարժեք երեխայի մոտ `11-ից 18 տարեկան:
Ամեն տարի գլյուկոզի հանդուրժողականություն ունեցող մարդկանց 5-10% -ը զգում է այս հիվանդության անցումը շաքարային դիաբետին (սովորաբար այդպիսի վերափոխումը նկատվում է գեր քաշ ունեցող հիվանդների մոտ):
Զարգացման պատճառները
Գլյուկոզան, որպես էներգիայի հիմնական աղբյուր, ապահովում է մարդու մարմնում նյութափոխանակության գործընթացները: Գլյուկոզան մարմն է մտնում ածխաջրերի սպառման պատճառով, որոնք քայքայվելուց հետո մարսողական տրակտից ներծծվում են արյան մեջ:
Ինսուլինը (ենթաստամոքսային գեղձի կողմից արտադրվող հորմոն) անհրաժեշտ է հյուսվածքների միջոցով գլյուկոզի կլանման համար: Պլազմային մեմբրանների թափանցելիության բարձրացման պատճառով ինսուլինը թույլ է տալիս հյուսվածքները ներծծել գլյուկոզան ՝ իջեցնելով արյան մեջ նրա մակարդակը ուտելուց 2 ժամ հետո նորմալ (3.5 - 5.5 մմոլ / լ):
Գլյուկոզի հանդուրժողականության խանգարման պատճառները կարող են պայմանավորված լինել ժառանգական գործոններով կամ ապրելակերպով: Հիվանդության զարգացմանը նպաստող գործոններն են.
- գենետիկ նախատրամադրվածություն (մոտակա հարազատներում շաքարախտի կամ պրեդիաբետերի առկայություն),
- ճարպակալում
- զարկերակային գերճնշում
- արյան լիպիդների բարձրացում և աթերոսկլերոզ,
- հիվանդություններ լյարդի, սրտանոթային համակարգի, երիկամների,
- գեղձ
- հիպոթիրեոզ
- ինսուլինի դիմադրություն, որում ծայրամասային հյուսվածքների զգայունությունը ինսուլինի ազդեցության նկատմամբ նվազում է (նկատվում է նյութափոխանակության խանգարումներով),
- ենթաստամոքսային գեղձի բորբոքում և ինսուլինի թույլ տեսողություն ունեցող այլ գործոններ,
- բարձր խոլեստերին
- նստակյաց ապրելակերպ
- էնդոկրին համակարգի հիվանդություններ, որոնց դեպքում հակ հորմոնալ հորմոնները արտադրվում են ավելցուկով (Իտենկո-Քուշինգի համախտանիշ և այլն),
- սննդի չարաշահում, որոնք պարունակում են զգալի քանակությամբ պարզ ածխաջրեր,
- վերցնելով գլյուկոկորտիկոիդներ, բանավոր հակաբեղմնավորիչներ և մի շարք այլ հորմոնալ դեղեր,
- 45 տարեկանից հետո տարիքը:
Որոշ դեպքերում հայտնաբերվում է նաև հղի կանանց մոտ գլյուկոզի հանդուրժողականության խախտում (գեղագիտական շաքարախտ, որը նկատվում է հղիության բոլոր դեպքերի 2.0-3.5% -ում): Հղի կանանց համար ռիսկի գործոնները ներառում են.
- մարմնի ավելորդ քաշը, հատկապես, եթե 18 տարեկանից հետո հայտնվել է ավելորդ քաշը,
- գենետիկ նախատրամադրվածությունը
- ավելի քան 30 տարեկան
- նախորդ հղիությունների ժամանակ գեղագիտական շաքարախտի առկայությունը.
- պոլիկիստական ձվարանների համախտանիշ:
Գլյուկոզի դիմացկունության վատթարացումը հանգեցնում է ինսուլինի սեկրեցիայի խանգարման և հյուսվածքների զգայունության նվազմանը:
Ինսուլինի ձևավորումը խթանում է սննդի ընդունմամբ (պարտադիր չէ, որ ածխաջրեր լինեն), և դրա ազատումը տեղի է ունենում այն ժամանակ, երբ արյան գլյուկոզի մակարդակը բարձրանում է:
Ինսուլինի սեկրեցումը ուժեղանում է ամինաթթուների (արգինինի և լեչինի) և որոշակի հորմոնների (ACTH, HIP, GLP-1, cholecystokinin), ինչպես նաև էստրոգենների և սուլֆոնիլյուրաների ազդեցությամբ: Բարձրացնում է ինսուլինի սեկրեցումը և ավելանում է կալցիումի, կալիումի կամ ազատ ճարպաթթուների պլազմայում:
Ինսուլինի սեկրեցիայի նվազումը տեղի է ունենում ենթաստամոքսային գեղձի հորմոնի գլյուկագոնի ազդեցության տակ:
Ինսուլինը ակտիվացնում է տրանսմեբրենային ինսուլինի ընկալիչը, ինչը վերաբերում է բարդ գլիկոպրոտեիններին: Այս ընկալիչի բաղադրիչներն են երկու ալֆա և երկու բետա ստորաբաժանումները, որոնք կապված են դիսուլֆիդային պարտատոմսերի հետ:
Ռեցեպտորների ալֆա ստորաբաժանումները տեղակայված են բջիջից դուրս, իսկ տրանսմբրանային սպիտակուցային բետա ենթաբլոկները ուղղվում են բջիջի ներսում:
Գլյուկոզի մակարդակի բարձրացումը, որպես կանոն, առաջացնում է տիրոզին կինազային ակտիվության աճ, բայց պրեդիաբետով նկատվում է ընկալիչի ինսուլինի միացման մի փոքր խախտում: Այս խախտման հիմքում ընկած է ինսուլինի ընկալիչների և սպիտակուցների քանակի նվազումը, որոնք ապահովում են գլյուկոզի տեղափոխումը բջիջ (գլյուկոզի փոխադրողներ):
Ինսուլին ենթարկվող հիմնական թիրախային օրգանները ներառում են լյարդը, ճարպը և մկանային հյուսվածքը: Այս հյուսվածքների բջիջները դառնում են անզգայուն (դիմացկուն) ինսուլինի նկատմամբ: Արդյունքում, ծայրամասային հյուսվածքներում գլյուկոզի կլանումը նվազում է, գլիկոգենի սինթեզը նվազում է, զարգանում է prediabetes:
Շաքարախտի լատենտ ձևը կարող է պայմանավորված լինել ինսուլինի դիմադրության զարգացման վրա ազդող այլ գործոններով.
- մազանոթների թափանցելիության խախտում, ինչը հանգեցնում է անոթային էնդոթելիի միջոցով ինսուլինի տեղափոխման խախտմանը,
- փոփոխված լիպոպրոտեինների կուտակում,
- acidosis
- հիդրոլազի դասի ֆերմենտների կուտակում,
- բորբոքման քրոնիկ ֆոկուսների առկայությունը և այլն:
Ինսուլինի դիմադրությունը կարող է կապված լինել ինսուլինի մոլեկուլի փոփոխության, ինչպես նաև հակացուցված հորմոնների կամ հղիության հորմոնների ակտիվության հետ:
Գլյուկոզի հանդուրժողականության խախտումը հիվանդության զարգացման սկզբնական փուլերում կլինիկականորեն չի դրսևորվում: Հիվանդները հաճախ ավելաքաշ կամ ճարպակալում են, և հետազոտությունը ցույց է տալիս.
- ծոմ պահող նորմոգլիկեմիա (ծայրամասային արյան մեջ գլյուկոզան նորմալ է կամ նորմայից մի փոքր բարձր է),
- մեզի մեջ գլյուկոզի պակաս:
Prediabetes- ը կարող է ուղեկցվել.
- ֆուրունկուլոզ,
- արյունահոսող լնդեր և պարոդոնտալ հիվանդություն,
- մաշկի և սեռական օրգանների քոր առաջացում, չոր մաշկ
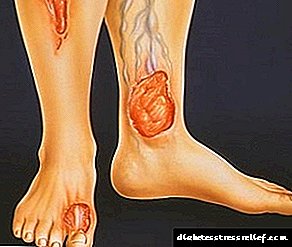
- երկարատև չբուժող մաշկի վնասվածքներ,
- սեռական թուլություն, դաշտանային անկանոնություններ (հնարավոր է amenorrhea),
- angioneuropathy (փոքր անոթների վնասվածքներ, որոնք ուղեկցվում են արյան հոսքի անբավարարությամբ, զուգակցվում նյարդային վնասվածքի հետ, որն ուղեկցվում է իմպուլսների թույլ տված անցկացմամբ) տարբեր ծանրության և տեղայնացման:
Երբ խախտումները վատթարանում են, կլինիկական պատկերը կարող է լրացվել.
- ծարավի զգացում, բերանի չորություն և ջրի ավելացում
- հաճախակի urination
- անձեռնմխելիության նվազում, որն ուղեկցվում է հաճախակի բորբոքային և սնկային հիվանդություններով:
Ախտորոշում
Գլյուկոզի հանդուրժողականության վատթարացումը շատ դեպքերում պատահաբար է հայտնաբերվում, քանի որ հիվանդները որևէ բողոք չեն ներկայացնում: Ախտորոշման հիմքը սովորաբար կազմում է շաքարավազի համար արյան ստուգման արդյունքը, որը ցույց է տալիս ծոմ պահող գլյուկոզի աճը մինչև 6.0 մմոլ / Լ:
- պատմության վերլուծություն (ճշտվում են տվյալներ միաժամանակյա հիվանդությունների և շաքարախտով տառապող հարազատների վերաբերյալ),
- ընդհանուր հետազոտություն, որը շատ դեպքերում բացահայտում է մարմնի ավելորդ քաշի կամ ճարպակալման առկայությունը:
Նախաբաբախտի ախտորոշման հիմքը գլյուկոզի հանդուրժողականության թեստն է, որը գնահատում է մարմնի ունակությունը գլյուկոզա ներծծելու ունակության մասին: Թեստավորումից առաջ օրվա ընթացքում վարակիչ հիվանդությունների առկայության դեպքում ֆիզիկական ակտիվության բարձրացում կամ նվազում (չի համապատասխանում սովորականին) և շաքարի մակարդակի վրա ազդող դեղեր վերցնելիս, թեստը չի կատարվում:
Թեստը հանձնելուց առաջ խորհուրդ է տրվում 3 օրվա ընթացքում չսահմանափակել ձեր սննդակարգը, այնպես որ ածխաջրերի ընդունումը առնվազն 150 գ է մեկ օրում: Ֆիզիկական ակտիվությունը չպետք է գերազանցի ստանդարտ բեռները: Երեկոյան, վերլուծությունը կատարելուց առաջ, սպառված ածխաջրերի քանակը պետք է լինի 30-ից 50 գ, որից հետո սնունդը չի սպառվում 8-14 ժամվա ընթացքում (թույլատրվում է խմել ջուրը):
- արյան շաքարի փորձություն
- գլյուկոզայի լուծույթի ընդունում (75 գ գլյուկոզի համար անհրաժեշտ է 250-300 մլ ջուր),
- կրկնակի արյան նմուշառում շաքարի վերլուծության համար գլյուկոզի լուծույթն ընդունելուց 2 ժամ հետո:
Որոշ դեպքերում արյան լրացուցիչ նմուշները վերցվում են յուրաքանչյուր 30 րոպեի ընթացքում:
Թեստի ընթացքում ծխելը արգելվում է, որպեսզի վերլուծության արդյունքները չխեղաթյուրվեն:
Երեխաներում գլյուկոզի հանդուրժողականության խախտումը որոշվում է նաև այս թեստի միջոցով, բայց երեխայի վրա գլյուկոզի «բեռը» հաշվարկվում է նրա քաշի հիման վրա `1.75 գ գլյուկոզա վերցվում է մեկ կիլոգրամի համար, բայց ընդհանուր առմամբ` ոչ ավելի, քան 75 գ:
Հղիության ընթացքում գլյուկոզի անբավարար հանդուրժողականությունը ստուգվում է հղիության 24-ից 28 շաբաթների ընթացքում `բանավոր քննության միջոցով: Թեստն իրականացվում է նույն մեթոդաբանության կիրառմամբ, բայց այն ներառում է արյան մեջ գլյուկոզայի մակարդակի լրացուցիչ չափում գլյուկոզայի լուծույթի վերցումից մեկ ժամ հետո:
Սովորաբար, արյան կրկնակի նմուշառման ժամանակ գլյուկոզի մակարդակը չպետք է գերազանցի 7,8 մմոլ / Լ: 7,8-ից 11,1 մմոլ / լ գլյուկոզի մակարդակը ցույց է տալիս, որ գլյուկոզի հանդուրժողականությունը թույլ է տալիս, իսկ 11,1 մմոլ / լ-ից բարձր մակարդակը `շաքարախտի նշան է:
7.0 մմոլ / լ-ից բարձր գլյուկոզի վերածնված ծոմապահությամբ թեստը գործնական չէ:
Թեստը հակացուցված է այն անհատների մեջ, որոնց գլյուկոզի ծոմապահության կոնցենտրացիան գերազանցում է 11,1 մմոլ / լ, իսկ նրանց մոտ, ովքեր ունեցել են սրտամկանի վերջին ինֆարկտ, վիրահատություն կամ ծննդաբերություն:
Եթե անհրաժեշտ է որոշել ինսուլինի գաղտնի պաշարները, բժիշկը կարող է գլյուկոզի հանդուրժողականության թեստին զուգահեռ անցկացնել C-պեպտիդ մակարդակի որոշում:
Նախաբաբի բուժումը հիմնված է ոչ դեղորայքային ազդեցությունների վրա: Թերապիան ներառում է.
- Դիետայի ճշգրտում: Արատավորված գլյուկոզի հանդուրժողականության համար դիետան պահանջում է քաղցրավենիքի (քաղցրավենիք, տորթեր և այլն) բացառումը, հեշտությամբ մարսվող ածխաջրերի սահմանափակ քանակությունը (ալյուր և մակարոնեղեն, կարտոֆիլ), ճարպերի սահմանափակ քանակությամբ սպառումը (ճարպային միս, կարագ): Առաջարկվում է կոտորակային սնունդ (փոքր սպասարկում ՝ օրական 5 անգամ):
- Ֆիզիկական գործունեության ուժեղացում: Առաջարկվող ամենօրյա ֆիզիկական գործունեություն ՝ 30 րոպե տևողությամբ - մեկ ժամ (սպորտը պետք է իրականացվի շաբաթական առնվազն երեք անգամ):
- Մարմնի քաշի վերահսկում:
Թերապևտիկ էֆեկտի բացակայության դեպքում նշանակվում են բանավոր հիպոգլիկեմիկ դեղեր (ա-գլյուկոզիդազի խանգարողներ, սուլֆոնիլյուրներ, տիազոլինեդինիոններ և այլն):
Բուժման միջոցառումներ են իրականացվում նաև ռիսկի գործոնները վերացնելու համար (վահանաձև գեղձը նորմալանում է, լիպիդային նյութափոխանակությունը շտկվում է և այլն):
Գլյուկոզի հանդուրժողականության ախտորոշմամբ տառապող մարդկանց մոտ 30% -ի դեպքում արյան գլյուկոզի մակարդակը հետագայում վերադառնում է նորմալ, բայց հիվանդների մեծ մասում այս խանգարման մեծ վտանգ կա `դառնալով տիպ 2 շաքարախտ:
Prediabetes- ը կարող է նպաստել սրտանոթային համակարգի հիվանդությունների զարգացմանը:
Կանխարգելում
Նախաբաբի կանխարգելումը ներառում է.
- Aիշտ դիետա, որը վերացնում է քաղցր մթերքների, ալյուրի և ճարպային սննդի անվերահսկելի օգտագործումը և մեծացնում է վիտամինների և հանքանյութերի քանակը:
- Համապատասխան կանոնավոր ֆիզիկական գործունեություն (ցանկացած մարզական սպորտ կամ երկար զբոսանք: Բեռը չպետք է լինի ավելորդ (ֆիզիկական վարժությունների ինտենսիվությունն ու տևողությունը աստիճանաբար աճում են):
Անհրաժեշտ է նաև մարմնի քաշի վերահսկումը, և 40 տարի անց արյան գլյուկոզի մակարդակի հերթական (2-3 տարին մեկ) ստուգում:
Հիվանդության պատճառները
NTG- ը (գլյուկոզայի թույլ հանդուրժողականություն) ունի իր սեփական ծածկագիրը ICD 10 - R 73.0- ի համար, բայց անկախ հիվանդություն չէ: Նման պաթոլոգիան ճարպակալման հաճախակի ուղեկից է և նյութափոխանակության համախտանիշի ախտանիշներից մեկն է: Խախտումը բնութագրվում է արյան պլազմայում շաքարի քանակի փոփոխությամբ, որը գերազանցում է թույլատրելի արժեքները, բայց դեռ չի հասնում հիպերգլիկեմիայի:
 Դա տեղի է ունենում օրգանիզմի բջիջներում գլյուկոզի կլանման գործընթացների ձախողման հետևանքով ՝ բջջային ընկալիչների ինսուլինի անբավարար զգայունության պատճառով:
Դա տեղի է ունենում օրգանիզմի բջիջներում գլյուկոզի կլանման գործընթացների ձախողման հետևանքով ՝ բջջային ընկալիչների ինսուլինի անբավարար զգայունության պատճառով:
Այս պայմանը կոչվում է նաև նախաբիաբետ, և եթե չբուժվի, NTG ունեցող անձը վաղ թե ուշ կկանգնի 2-րդ տիպի շաքարախտի ախտորոշմամբ:
Խախտումը հայտնաբերվում է ցանկացած տարիքում, նույնիսկ երեխաների մոտ և հիվանդների մեծ մասում արձանագրվում է ճարպակալման տարբեր աստիճաններ: Ավելորդ քաշը հաճախ ուղեկցվում է ինսուլինի նկատմամբ բջջային ընկալիչների զգայունության նվազմամբ:
Բացի այդ, հետևյալ գործոնները կարող են հրահրել NTG- ն.
- Physicalածր ֆիզիկական ակտիվություն. Ավելաքաշի հետ համակցված պասիվ ապրելակերպը հանգեցնում է շրջանառության խանգարումների, որն էլ իր հերթին խնդիրներ է առաջացնում սրտի և անոթային համակարգի հետ և ազդում է ածխաջրերի նյութափոխանակության վրա:
- Հորմոնալ բուժում. Նման դեղամիջոցները հանգեցնում են ինսուլինին բջջային պատասխանի նվազմանը:
- Գենետիկական նախատրամադրվածություն. Փոփոխված գենը ազդում է ընկալիչների զգայունության կամ հորմոնի ֆունկցիոնալության վրա: Նման գենը ժառանգական է, սա բացատրում է մանկության մեջ արժեզրկված հանդուրժողականության հայտնաբերումը: Այսպիսով, եթե ծնողները ածխաջրերի նյութափոխանակության հետ կապված խնդիրներ ունենան, ապա երեխան նույնպես ունի NTG զարգացնելու մեծ ռիսկ:
Նման դեպքերում հանդուրժողականության համար անհրաժեշտ է արյան ստուգում անցնել.
- հղիություն մեծ պտղի հետ,
- նախորդ հղիությունների ընթացքում մեծ կամ դեռևս ծնված երեխայի ծնունդը,
- հիպերտոնիա
- diuretics ընդունելը
- ենթաստամոքսային գեղձի պաթոլոգիա,
- լիպոպրոտեինների արյան պլազմայի ցածր մակարդակ,
- Քուշինգի սինդրոմի առկայությունը,
- 45-50 տարեկան մարդիկ հետո,
- բարձր տրիգլիցերիդներ,
- հիպոգլիկեմիայի նոպաներ:
Պաթոլոգիայի ախտանիշները
Պաթոլոգիայի ախտորոշումը դժվար է `արտահայտված ախտանիշների բացակայության պատճառով: NTG- ն ավելի հաճախ հայտնաբերվում է արյան ստուգման միջոցով `մեկ այլ հիվանդության համար բժշկական զննության անցկացման ընթացքում:
Որոշ դեպքերում, երբ պաթոլոգիական վիճակը զարգանում է, հիվանդները ուշադրություն են դարձնում նման դրսևորումներին.
- ախորժակը զգալիորեն աճում է, հատկապես գիշերը,
- ուժեղ ծարավ կա և չորանում է բերանում,
- մեծանում է միզելու հաճախությունը և քանակը,
- գլխացավերի հարձակումներ են տեղի ունենում
- ուտելուց հետո գլխապտույտը բարձրանում է,
- արդյունավետության նվազում `ավելացած հոգնածության պատճառով, զգացվում է թուլություն,
- մարսողությունը խանգարում է:
 Արդյունքում, որ հիվանդները ուշադրություն չեն դարձնում նման ախտանիշների վրա և չեն շտապում բժիշկ տեսնելու, վաղ փուլերում էնդոկրին խանգարումները շտկելու ունակությունը կտրուկ նվազում է: Բայց անբուժելի շաքարախտի զարգացման հավանականությունը, ընդհակառակը, մեծանում է:
Արդյունքում, որ հիվանդները ուշադրություն չեն դարձնում նման ախտանիշների վրա և չեն շտապում բժիշկ տեսնելու, վաղ փուլերում էնդոկրին խանգարումները շտկելու ունակությունը կտրուկ նվազում է: Բայց անբուժելի շաքարախտի զարգացման հավանականությունը, ընդհակառակը, մեծանում է:
Ժամանակին բուժման պակասը, պաթոլոգիան շարունակում է առաջընթաց ապրել: Գլյուկոզան, որը կուտակվում է պլազմայում, սկսում է ազդել արյան կազմի վրա ՝ ավելացնելով դրա թթվայնությունը:
Միևնույն ժամանակ, արյան բաղադրիչներին շաքարի փոխազդեցության արդյունքում նրա խտությունը փոխվում է: Սա հանգեցնում է արյան շրջանառության խախտման, որի արդյունքում առաջանում են սրտի և արյան անոթների հիվանդություններ:
Ածխաջրերի նյութափոխանակության խախտումները առանց հետքի չեն անցնում մարմնի այլ համակարգերի համար: Վնասված երիկամները, լյարդը, մարսողական օրգանները:Դե, գլյուկոզի հանդուրժողականության վերջին անվերահսկելի խախտումը շաքարախտն է:
Ախտորոշման մեթոդներ
Եթե կասկածվում է NTG- ին, հիվանդը ուղարկվում է էնդոկրինոլոգի հետ խորհրդակցելու համար: Մասնագետը տեղեկություններ է հավաքում հիվանդի կյանքի և սովորությունների մասին, պարզաբանում է բողոքները, ուղեկցող հիվանդությունների առկայությունը, ինչպես նաև հարազատների շրջանում էնդոկրին խանգարումների դեպքերը:
Հաջորդ քայլը կլինի վերլուծությունների նշանակումը.
- արյան կենսաքիմիա
- ընդհանուր կլինիկական արյան ստուգում,
- միզամուղ, ուրիկաթթու, շաքար և խոլեստերին:
Հիմնական ախտորոշիչ թեստը հանդուրժողականության թեստ է:
Թեստից առաջ պետք է պահպանվեն մի շարք պայմաններ.
- արյան նվիրատվությունից առաջ վերջին կերակուրը պետք է լինի ուսումնասիրությունից 8-10 ժամ առաջ,
- պետք է խուսափել նյարդային և ֆիզիկական սթրեսներից.
- փորձությունից երեք օր առաջ ալկոհոլ մի խմեք,
- ուսումնասիրության օրը չպետք է ծխել
- դուք չեք կարող արյուն նվիրել վիրուսների և մրսածության համար կամ վերջերս վիրահատությունից հետո:
Թեստն իրականացվում է հետևյալ կերպ.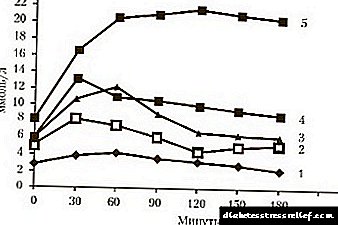
- ստուգման համար արյան նմուշառումը կատարվում է դատարկ ստամոքսի վրա,
- հիվանդին տրվել է գլյուկոզայի լուծույթ խմելու կամ ներերակային լուծույթ է իրականացվում,
- 1-1,5 ժամ հետո արյան ստուգումը կրկնվում է:
Խախտումը հաստատվում է գլյուկոզի նման ցուցանիշներով.
- դատարկ ստամոքսի վրա վերցված արյուն `ավելի քան 5,5 և պակաս 6 մմոլ / լ,
- Ածխաջրածին բեռից 1,5 ժամ վերցված արյունը ավելի քան 7,5 է և 11,2 մմոլ / լ-ից պակաս:
NTG բուժում
Ինչ անել, եթե NTG- ն հաստատվի:
Սովորաբար, կլինիկական առաջարկությունները հետևյալն են.
- պարբերաբար վերահսկել արյան շաքարը,
- վերահսկել արյան ճնշումը
- բարձրացնել ֆիզիկական ակտիվությունը
- հետևեք դիետային ՝ հասնելով քաշի կորստի:
Բացի այդ, դեղեր կարող են սահմանվել, որոնք օգնում են նվազեցնել ախորժակը և արագացնել ճարպային բջիջների խզումը:
Propիշտ սնուցման կարևորությունը
Պատշաճ սնուցման սկզբունքներին հավատարիմ մնալը օգտակար է նույնիսկ լիովին առողջ մարդու համար, իսկ ածխաջրածին նյութափոխանակության խախտմամբ հիվանդի դեպքում դիետայի փոփոխությունը բուժման գործընթացի հիմնական կետն է, և դիետան պետք է լինի կյանքի ձև:
Դիետայի կանոնները հետևյալն են.
- Կոտորակային կերակուր: Դուք պետք է ուտեք ավելի հաճախ ՝ առնվազն 5 անգամ մեկ օր և փոքր բաժիններով: Վերջին խորտիկը պետք է լինի քնելուց մի քանի ժամ առաջ:
- Ամեն օր խմեք 1,5-ից 2 լիտր մաքուր ջուր:
 Սա օգնում է նոսրացնել արյունը, նվազեցնել այտուցը և արագացնել նյութափոխանակությունը:
Սա օգնում է նոսրացնել արյունը, նվազեցնել այտուցը և արագացնել նյութափոխանակությունը: - Atորենի ալյուրի արտադրանքները, ինչպես նաև կրեմի աղանդեր, քաղցրավենիք և քաղցրավենիք բացառվում են օգտագործման մեջ:
- Սահմանափակել օսլա բանջարեղենի և ոգիների քանակը նվազագույնի հասցնել:
- Բարձրացրեք մանրաթելերով հարուստ բանջարեղենի քանակը: Թույլատրվում են նաև հատիկներով, կանաչիով և անուշաբույր մրգերով:
- Դիետայում կրճատել աղի և համեմունքների քանակը:
- Շաքարը փոխարինված է բնական քաղցրացուցիչով, մեղրը թույլատրվում է սահմանափակ քանակությամբ:
- Խուսափեք ճարպերի պարունակության բարձր տոկոսով ուտեստների և ապրանքների ցանկից:
- Թույլատրվում է ցածր յուղայնությամբ կաթնամթերք և թթու-կաթնամթերք, ձուկ և նիհար միս:
- Հացաթխման արտադրանքը պետք է պատրաստված լինի ամբողջական հացահատիկից կամ տարեկանի ալյուրից կամ թեփի ավելացմամբ:
- Հացահատիկից գերադասել մարգարիտ գարի, հնդկացորեն, շագանակագույն բրինձ:
- Զգալիորեն նվազեցրեք բարձր ածխածնի մակարոնեղենը, սեմալան, վարսակի ալյուրը, կլեպ բրինձը:
Խուսափեք սովից և գերտաքացումից, ինչպես նաև ցածր կալորիականությամբ սնուցելուց: Կալորիականության օրական ընդունումը պետք է լինի 1600-2000 կկալ, այն դեպքում, երբ բարդ ածխաջրերը կազմում են 50%, ճարպերը ՝ մոտ 30% և 20% սպիտակուցային արտադրանքներում: Եթե կա երիկամների հիվանդություն, ապա սպիտակուցի քանակը կրճատվում է:
Ֆիզիկական վարժություններ
 Թերապիայի մեկ այլ կարևոր կետ ֆիզիկական գործունեությունն է: Քաշը նվազեցնելու համար հարկավոր է հրահրել էներգիայի ինտենսիվ սպառում, բացի այդ, դա կօգնի նվազեցնել շաքարի մակարդակը:
Թերապիայի մեկ այլ կարևոր կետ ֆիզիկական գործունեությունն է: Քաշը նվազեցնելու համար հարկավոր է հրահրել էներգիայի ինտենսիվ սպառում, բացի այդ, դա կօգնի նվազեցնել շաքարի մակարդակը:
Պարբերաբար վարժությունն արագացնում է նյութափոխանակության գործընթացները, բարելավում է արյան շրջանառությունը, ամրացնում է անոթային պատերը և սրտի մկանները: Սա կանխում է աթերոսկլերոզի և սրտի հիվանդությունների զարգացումը:
Ֆիզիկական գործունեության հիմնական ուշադրությունը պետք է լինի աերոբիկական վարժությունը: Դրանք հանգեցնում են սրտի փոխարժեքի բարձրացման, ինչը արագացնում է ճարպային բջիջների խզումը:
Հիպերտոնիկ հիվանդություններով և սրտանոթային համակարգի պաթոլոգիաներով տառապող մարդկանց համար ավելի քիչ ինտենսիվ դասերը ավելի հարմար են: Դանդաղ զբոսանքներ, լող, պարզ վարժություններ, այսինքն ՝ այն ամենը, ինչը չի հանգեցնում ճնշման բարձրացման և սրտի մեջ շնչառության կամ ցավի հայտնվելուն:
Առողջ մարդկանց համար դասերը պետք է ավելի ինտենսիվ ընտրեն: Վազք, նետվելով պարան, հեծանվավարություն, դահուկներ կամ դահուկներ, պարեր, թիմային սպորտաձևեր հարմար են: Ֆիզիկական վարժությունների շարք պետք է կազմված լինեն այնպես, որ դասընթացների մեծ մասը հայտնվի աերոբիկական վարժությունների:
Հիմնական պայմանը դասերի կանոնավորությունն է: Ավելի լավ է սպորտի համար օրեկան 30-60 րոպե մի կողմ դնել, քան շաբաթական երկու կամ երեք ժամ զբաղվել:
Կարևոր է դիտարկել բարեկեցությունը: Գլխապտույտի, սրտխառնոցի, ցավի, հիպերտոնիայի նշանները պետք է ազդանշան լինեն բեռի ինտենսիվությունը նվազեցնելու համար:
Դեղերի թերապիա
Դիետայից և սպորտից արդյունքների բացակայության դեպքում խորհուրդ է տրվում դեղերի բուժում:
Նման դեղամիջոցները կարող են նշանակվել.
- Գլյուկոֆագ
 - իջեցնում է շաքարի կոնցենտրացիան և կանխում ածխաջրերի կլանումը, հիանալի ազդեցություն է տալիս դիետիկ սննդի հետ համատեղ,
- իջեցնում է շաքարի կոնցենտրացիան և կանխում ածխաջրերի կլանումը, հիանալի ազդեցություն է տալիս դիետիկ սննդի հետ համատեղ, - Metformin - իջեցնում է ախորժակի և շաքարի մակարդակը, արգելակում է ածխաջրերի կլանումը և ինսուլինի արտադրությունը,
- Acarbose - իջեցնում է գլյուկոզան
- Siofor - ազդում է ինսուլինի արտադրության և շաքարի կոնցենտրացիայի վրա, դանդաղեցնում է ածխաջրածին միացությունների տրոհումը
Անհրաժեշտության դեպքում արյան ճնշումը կարգավորելու և սրտի աշխատանքը վերականգնելու համար դեղեր են նշանակվում:
- այցելել բժշկի, երբ զարգանան պաթոլոգիայի առաջին ախտանիշները,
- գլյուկոզայի հանդուրժողականության ստուգում անցկացնել յուրաքանչյուր վեց ամիսը մեկ,
- պոլիկիստական ձվարանների առկայության և գեստացիոն շաքարախտի հայտնաբերման դեպքում հարկավոր է պարբերաբար արյան ստուգում կատարել շաքարի համար,
- բացառել ալկոհոլը և ծխելը,
- պահպանել դիետայի կանոնները,
- ժամանակ հատկացնել կանոնավոր ֆիզիկական գործունեության համար,
- անհրաժեշտության դեպքում վերահսկեք ձեր քաշը, ազատվեք լրացուցիչ ֆունտերից,
- մի ինքնաբավարարեք. բոլոր դեղերը պետք է ընդունվեն միայն բժշկի կողմից:
Վիդեո նյութեր նախաբիաբետերի մասին և ինչպես վարվել դրա հետ.
Ածխածնային նյութափոխանակության խանգարումների ազդեցության տակ տեղի ունեցող փոփոխությունները, բուժման ժամանակին սկսվելուց և բժշկի բոլոր դեղատոմսերին համապատասխանեցնելուց, բավականին հարմար են շտկմանը: Հակառակ դեպքում շաքարախտի զարգացման ռիսկը զգալիորեն մեծանում է:

 Սա օգնում է նոսրացնել արյունը, նվազեցնել այտուցը և արագացնել նյութափոխանակությունը:
Սա օգնում է նոսրացնել արյունը, նվազեցնել այտուցը և արագացնել նյութափոխանակությունը: - իջեցնում է շաքարի կոնցենտրացիան և կանխում ածխաջրերի կլանումը, հիանալի ազդեցություն է տալիս դիետիկ սննդի հետ համատեղ,
- իջեցնում է շաքարի կոնցենտրացիան և կանխում ածխաջրերի կլանումը, հիանալի ազդեցություն է տալիս դիետիկ սննդի հետ համատեղ,