Նորածինների մեջ շաքարախտի նշաններ. Դուք պետք է իմանաք
Երբեմն շաքարախտի ախտորոշումը տրվում է նորածիններին: Այս հազվագյուտ պաթոլոգիան պայմանավորված է ոչ թե իմունային համակարգի անսարքությամբ, այլ գեների արատով `ենթաստամոքսային գեղձի բետա բջիջների գործունեության համար: Այս հիվանդությունը շատ հազվադեպ է, մեկ դեպք `200-500 հազար նորածնի: Շաքարախտի այս ձևը կոչվում է «նորածնային» և հայտնաբերվում է երեխաների կյանքի առաջին 6 ամիսների ընթացքում:
Նորածնային շաքարախտի ախտանիշները
Երեխայում կասկածելի շաքարախտը մի քանի պատճառներով.
- Երեխա ծծում է դանդաղորեն և գործնականում քաշ չի ստանում:
- Երեխան շատ հաճախ ու շատ է urinating:
- Մարմնի թթու-բազային հավասարակշռության փոփոխությունը դեպի թթվային կողմը կամ acidosis- ը, որն իրեն դրսևորում է շնչառական անբավարարության, սրտանոթային համակարգի և բերանից թթվային խնձորների հոտով:
- Երեխայի մարմնի ջրազրկելը, որի մասին կարելի է կասկածել չամրացված մաշկի, չոր լորձաթաղանթների, թուլության, արագ շնչառության և palpitations- ի վրա:
- Արյան անալիզներում `նախքան կերակրումը գլյուկոզի բարձրացում մինչև 9 մմոլ / լ, իսկ 11 մմոլ / լ` դրանից հետո `ketone մարմինների առկայությունը:
- Մեզի թեստերում `շաքարի, և, հազվադեպ, ketone մարմինների առկայություն:
Հիվանդության պատճառները
Նորածնային շաքարախտը կարող է առաջանալ գենետիկական մուտացիաների, ինչպես նաև երեխայի ենթաստամոքսային գեղձի ներարգանդային արատների հետևանքով, որոնք առաջացել են որոշ վիրուսներով. Կարմրախտ, կարմրուկ, խոզուկ, ջրծաղիկ, ցիտոմեգալովիրուս, Coxsackie վիրուս:
Ենթաստամոքսային գեղձի բետա բջիջները նույնպես բացասական ազդեցություն են ունենում հղիության ընթացքում ընդունված թմրամիջոցների վրա, ինչպիսիք են ՝ վակոզորը, streptozocin- ը, alloxanpentamidine- ը, diazoxide- ը, β-adrenergic agonists, thiazides, dilantin և interferon-alfa:
Ախտորոշում
Նորածնային շաքարախտը նախկինում չի ախտորոշվել ՝ շաքարախտի ցանկացած ձև վերագրելով 1-ին տիպի: Այժմ այն հուսալիորեն հաստատված է ՝ հիմնվելով ոչ միայն կլինիկական պատկերի, այլև գենետիկական հետազոտությունների վրա: Ամենից հաճախ, շաքարախտի այս ձևը հանդիպում է խորապես վաղաժամ նորածինների մոտ, որոնց ծնունդն ավելի վաղ էր, քան ներերակային 30 շաբաթը:
Նորածնային շաքարախտ ունեցող երեխայի ապագայի կանխատեսում
Այս հիվանդությունը սովորաբար բաժանվում է երկու խմբի.
1) Ժամանակավոր (անցումային) - տեղի է ունենում դեպքերի գրեթե կեսին, ամբողջովին անցնում է 12 ամիս: Ախտանիշները անհետանում են աստիճանաբար կամ ինքնաբուխ: Այնուամենայնիվ, վտանգ կա, որ հիվանդությունը կվերադառնա պատանեկության և մեծահասակների շրջանում:
2) Մշտական (մշտական), որը պահանջում է թմրամիջոցների թերապիա ամբողջ կյանքի ընթացքում:
Այսօր ժամանակակից բժշկությունն ի վիճակի չէ կանխատեսել ախտորոշման ժամանակ կանխատեսել, թե արդյոք կլինի թողության շրջան, և որքա՞ն կտևի յուրաքանչյուր կոնկրետ դեպքում:
| Նորածնի շաքարախտի հնարավոր հետևանքները:Ընդհանուր առմամբ, նորածնային շաքարախտի վաղ ախտորոշմամբ և պատշաճ բուժմամբ, կանխատեսումը դրական է: Այնուամենայնիվ, որոշ դեպքերում (մոտ 20%) երեխաների զարգացման մեջ կան ձգձգումներ, որոնք դրսևորվում են մկանների թուլությամբ կամ ուսման դժվարությամբ, ինչպես նաև էպիլեպսիայով: |
Նորածինների նորածնային շաքարախտի բուժում
Բոլոր դեպքերի կեսում նորածնային շաքարախտ ունեցող երեխաներին անհրաժեշտ չէ ինսուլինային թերապիա: Ամենից հաճախ դրանք նշանակվում են դեղեր, որոնք նորմալացնում են արյան շաքարի մակարդակը: Սովորաբար դա Գլիբենկլամիդ կամ Ուրեա սուլֆատ.
Պետք է ուշադիր հետևել այս ֆոնդերի արդյունավետությանը յուրաքանչյուր առանձին դեպքում: Թմրամիջոցների և դեղաչափերի ճիշտ ընտրությամբ հնարավոր է խուսափել շաքարախտի բարդություններից, ինչպիսիք են զարգացման ձգձգումը և նյարդաբանական խանգարումները:
Նորածնային շաքարախտի ժամանակավոր տիպով հիվանդները սովորաբար ինսուլինի կարիք չունեն, կամ ներարկումները կատարվում են անընդհատ դոզան նվազեցմամբ, մինչև դեղը ամբողջովին դադարեցվի: Սովորաբար 3 ամսվա ընթացքում երեխան դադարում է դրսից վերցված ինսուլինի անհրաժեշտության մասին:
Մշտական տիպի շաքարախտ ունեցող երեխաները միշտ մնում են կախված ինսուլինից: Նրանք հիվանդության «կուլ տալու» ժամանակահատվածներ չունեն: Նշված ինսուլինի ամենօրյա դեղաչափը սովորաբար փոքր է և նորածնի մարմնի 1 կգ քաշի համար կազմում է 3-4 միավոր:
Նորածնային շաքարախտի բուժման գործընթացում իրականացվում է պահպանման թերապիա `ջրի-էլեկտրոլիտների և թթուների հավասարակշռությունը կարգավորելու համար: Ենթաստամոքսային գեղձի ֆերմենտները սահմանվում են նաև որպես օժանդակ թերապիա: Նորածնային շաքարախտով տառապող երեխաներին անհրաժեշտ է գլյուկոզի, կալիումի, կալցիումի, նատրիումի մշտական մոնիտորինգ:
Ընդհանուր տեղեկություններ
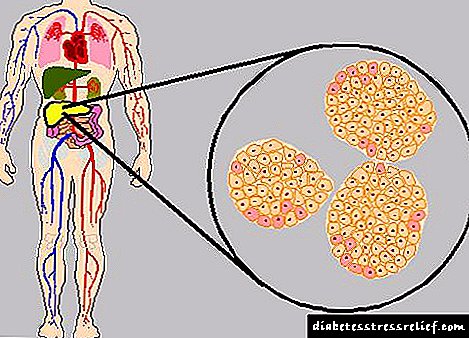
Նորածնային շաքարախտը (NSD) նորածինաբանության և մանկաբուժության մեջ տարասեռ պաթոլոգիաների մի շարք է, որոնք բնութագրվում են հիպերգլիկեմիայի և անցողիկ կամ մշտական ինսուլինի անբավարարությամբ `էնդոկրին ենթաստամոքսային գեղձի β բջջային դիսֆունկցիայի պատճառով: Կիստելը առաջին անգամ նկարագրեց շաքարախտը նորածնի մեջ ՝ 1852 թվականին: Այս վիճակի տարածվածությունը 1: 300-400 հազար նորածին է: Դեպքերի 55-60% դեպքերում զարգանում է անցողիկ ձև: Մշտական NSD- ն ավելի քիչ տարածված է, և, որպես կանոն, սինդրոմոլոգիական պաթոլոգիաների մի մասն է: Միջին հաշվով տղաներն ու աղջիկները հիվանդ են նույն հաճախությամբ, բայց որոշ սինդրոմներ (օրինակ ՝ IPEX սինդրոմ) ավելի տարածված են տղամարդկանց մոտ: Նորածնային շաքարախտի որոշ ձևերի ժառանգության տեսակը նույնպես կախված է գենետիկական հատուկ աննորմալությունից և կարող է լինել կամ autosomal գերակշռող (GK թերություն) կամ autosomal recessive (KCNJ11):

Նորածնային շաքարախտի պատճառները
Նորածնային շաքարախտի էթոլոգիան կախված է նրա կլինիկական ձևից: Անցումային NSD- ն արդյունք է Langerhans- ի ենթաստամոքսային գեղձի ենթաստամոքսային գեղձի β-բջիջների անբավարար զարգացմանը: Ֆունկցիոնալ անբավարար բջիջները ի վիճակի չեն համարժեք պատասխան տալ գլիկեմիայի աճին: Այս դեպքում պլազմային ինսուլինի բազային մակարդակը կարող է նորմալ լինել: Շատ դեպքերում պաթոլոգիան զարգանում է ինքնաբերաբար: Ապացուցված է նաև ժառանգական միտումը `կապված երկար քրոմոսոմ VI- ի երկար բազկի աննորմալության հետ: ABCC8 և KCNJ11 գեների մուտացիաները կարող են լինել անցողիկ նորածնային շաքարախտի պատճառ, սակայն, նույն գեների թերությունները որոշ դեպքերում հրահրում են մշտական ձևի զարգացումը:
Մշտական նորածնային շաքարախտը պայմանավորված է β- բջիջների կառուցվածքում, ամբողջ գեղձի կամ ինքնին ինսուլինի կառուցվածքի աննորմալությամբ, որի պատճառով զարգանում է դրա բացարձակ անբավարարությունը: Որպես կանոն, դրանք տարբեր գեների ժառանգական թերություններ են: Ամենատարածված տարբերակներն են ABCC8 և KCNJ11 գեների մուտացիաների հետերոզիգոզ ակտիվացումը: Հաճախ կան հետևյալ անոմալիաներ, որոնք հանգեցնում են NSD- ի զարգացմանը. IPF-1 - ենթաստամոքսային գեղձի հիպո- կամ aplasia, GK - արյան գլյուկոզի նկատմամբ պատասխան չլինելու, EIF2FK3 (Walcott-Rallison համախտանիշ) - ինսուլինի սինթեզի խանգարում, FOXR3 (IPEX- համախտանիշ) - գեղձի հյուսվածքի աուտոիմուն վնաս: Մշտական ձևը կարող է նաև լինել mitochondrial պաթոլոգիաների դրսևորում: Որոշ դեպքերում enterovirus վարակը, որը տառապել է մայրը հղիության առաջին եռամսյակում, կարող է հրահրել նորածնային շաքարախտի զարգացումը:
Նորածնային շաքարային դիաբետի դասակարգումը և ախտանիշները
Նորածնային շաքարախտը ունի երկու հիմնական կլինիկական ձև.
- Անցումային կամ անցողիկ NSD. Ավելի ընդհանուր տարբերակ: Անկախ բուժումից, ախտանիշներն աստիճանաբար անհետանում են մինչև 3 ամսական տարիքը: Լրիվ թողության առաջացումը տեղի է ունենում 6 ամսականից մինչև 1 տարի: Մեծահասակների շրջանում ռելսիաները հնարավոր են:
- Կայուն կամ մշտական NSD. Հաճախ ընդգրկված է սինդրոմային անսարքությունների կառուցվածքում: Պահանջում է ցմահ ինսուլինի թերապիա:
Այլ համախտանիշային խանգարումների բացակայության դեպքում անցողիկ և մշտական նորածնային շաքարախտի կլինիկական դրսևորումները գրեթե նույնական են: Անցումային տարդիայով հաճախ նկատվում է ներերակային աճի հետամնացություն. Երեխաները ծննդաբերվում են մարմնի կշիռով, նորմայից զգալիորեն ավելի ցածր (3 տոկոսայինից ցածր) իրենց հղիության տարիքի համար: Անցողիկ ձև ունեցող երեխայի ընդհանուր վիճակը փոքր-ինչ խանգարվում է. Հիվանդը անգործ է, թութունը, ախորժակը կրճատվում կամ պահպանվում է: Կոման բնորոշ չէ: Նույնիսկ լավ սնվելու ֆոնին, երեխան դանդաղորեն ավելացնում է մարմնի քաշը: Նորածնային շաքարախտի առանձնահատկության հատուկ նշան է `արտահայտված պոլիուրիան և ջրազրկելը, որը հաճախ բերանից ացետոնի պղտոր հոտ է:
Նորածնային շաքարախտի մշտական ձևի համար վերը նշված բոլոր ախտանիշները բնորոշ են, բայց ավելի մեծ ինտենսիվությամբ: Չնայած դրան, ներհամակարգային աճի հետամնացությունն այնքան էլ արտահայտված չէ: Հնարավոր այլ ախտանիշներ կախված են նրանից, թե արդյոք NSD- ը սինդրոմի կառուցվածքի մի մասն է: IPEX- համախտանիշի զարգացման հետ հիպերգլիկեմիան զուգորդվում է էնդոկրին և իմունային այլ խանգարումների և ցելյակի բացասական enteropathy- ի հետ: Կլինիկականորեն դա դրսևորվում է էկզեմայով, քրոնիկ լուծով, աուտոիմուն թիրեոիդիտով, հեմոլիտիկ անեմիայով: Walcott-Rallison համախտանիշը, բացի նորածնային շաքարախտից, ներառում է երիկամային անբավարարություն, մտավոր խանգարում, հեպատոմեգալիա և սպոնդիլոէպիֆիզի դիսպլազիա:
Նորածնային շաքարախտի բուժում
Նորածնային շաքարախտի մշտական և անցողիկ ձևերի համար բուժական մարտավարությունը զգալիորեն տարբերվում է: Համառ NSD ունեցող երեխաների համար նշվում է ինսուլինի փոխարինման թերապիան, որը լրացվում է բարձր կալորիականությամբ սննդով: Թերապևտիկ ռեժիմը յուրաքանչյուր երեխայի համար ընտրվում է անհատապես `հիմնվելով ինսուլինի զգայունության և արյան գլյուկոզի վրա: Որպես կանոն, օգտագործվում են ինչպես կարճ, այնպես էլ երկար գործողությունների ինսուլիններ: Կախված նորածնային շաքարային դիաբետի ներկա սինդրոմային պաթոլոգիայից, կատարվում է համապատասխան շտկում: Օրինակ ՝ FOXR3 գենի մուտացիայով նախատեսվում է ցիտոստատիկա, կատարվում է ոսկրածուծի փոխպատվաստում, իսկ KCNJ11 արատով, ինսուլինների փոխարեն օգտագործվում են սուլֆանլուրեներ: Փոխարինող ինսուլինային թերապիան նշվում է ամբողջ կյանքի ընթացքում:
Նորածնային շաքարախտի անցողիկ ձև ունեցող հիվանդների մոտ ինսուլինային թերապիան օգտագործվում է միայն գլիկեմիայի, էկզիկոզի, ընդհանուր վիճակի ծանր խանգարման, քաշի կորստի և դրա դանդաղ հավաքագրման բարձր մակարդակներով: Առաջին 6-12 ամիսների ընթացքում շաքարավազը իջեցնող դեղերի անհրաժեշտությունը նվազում է, որից հետո անհետանում է, տեղի է ունենում ամբողջական թողության: Արյան գլյուկոզի մակարդակի և դոզայի ճշգրտման մոնիտորինգը կախված NSD- ի դինամիկայից, կարող է իրականացվել էնդոկրինոլոգի և մանկաբույժի կամ ընտանեկան բժշկի կողմից ամսական յուրաքանչյուր 7 օրվա ընթացքում կամ 1 անգամ:
Նորածնային շաքարախտի կանխատեսում և կանխարգելում
Նորածնային շաքարախտի անցողիկ ձևի կանխատեսումը բարենպաստ է: Որպես կանոն, 6 ամսականից մինչև 1 տարեկան հասակում տեղի է ունենում ամբողջական կլինիկական թողության: Որոշ երեխաներ կարող են հետագայում զգալ գլյուկոզի հանդուրժողականության խանգարում: 20-30 տարեկան հասակում կա նաև աուտոիմունային շաքարախտի զարգացման ռիսկ: Նորածնային շաքարախտի մշտական ձևի հետ վերականգնման կանխատեսումը աղքատ է: Անկախ առկա պաթոլոգիաներից ՝ երեխան ստիպված կլինի ինսուլին վերցնել կյանքի համար: NSD- ի այս ձևով կյանքի կանխատեսումը կասկածելի է: Արդյունքը մեծապես կախված է որոշակի գենետիկական խանգարումների առկայությունից: IPEX սինդրոմով, երեխաների մեծամասնությունը մահանում է մինչև 1 տարեկանը սեպսիսի ծանր ձևերից:
Նորածնային շաքարախտի հատուկ կանխարգելում չի մշակվել: Ոչ սպեցիֆիկ կանխարգելիչ միջոցառումները ներառում են գենետիկական խորհրդատվություն զույգերի համար `գնահատելով տվյալ պաթոլոգիա ունեցող երեխա ունենալու հավանականության հավանականությունը: Չծնված երեխայի մեջ NSD- ի առաջացման բարձր ռիսկի դեպքում ամնիոկենթեզ կարող է իրականացվել, որին հաջորդելու է կարիոտիպավորում:
Ինչ է նորածնային շաքարախտը
Մինչև մեկ տարեկան երեխաների մոտ այս լուրջ հիվանդության տարածվածությունը 1 դեպք է 200 հազար երեխայի վրա, սակայն հիվանդությունը աչքի է ընկնում իր ծանր ընթացքով և կյանքի սպառնալիքով: Բացի այդ, նորածինների մոտ, արյան գլյուկոզի երկարատև աճով, նորածնային շաքարախտը ձեռք է բերում բարդ ընթացք և հետագայում կարող է հրահրել տեսողության մշտական անկում կամ դրա ամբողջական կորուստ, երեխայի ֆիզիկական և հոգեբանական-հուզական զարգացում, երիկամների անբավարարություն, էնցեֆալոպաթիա և էպիլեպսիա:
Նորածինների մեջ այս պաթոլոգիայի երկու ձև կա.
- անցողիկ (շարժակազմ) - 50% դեպքերում շաքարախտի ախտանիշները ինքնաբուխ անհետանում են մինչև 12 շաբաթական տարիքը, իսկ երեխաները չեն պահանջում լրացուցիչ թերապիա,
- համառ ձև, որն առավել հաճախ վերածվում է I տիպի շաքարախտի:
Բայց կարևոր է հիշել, որ նույնիսկ անցողիկ ձևը մեծ հավանականություն ունի դպրոցում կամ պատանեկության շրջանում շաքարախտի կրկնության, ինչպես նաև 20 տարի անց, հատկապես ժառանգական ծանրաբեռնվածության դեպքում, ենթաստամոքսային գեղձի բջիջների ագրեսիվ գործոնների ազդեցությունը (վիրուսներ, թունավորումներ, «վնասակար» արտադրանքներ) , դեղամիջոցներ), սթրես, գերլարում: Պետք է խնամք ցուցաբերվի ՝ երեխայի վարքի կամ իրավիճակի, հատկապես ռիսկի ենթարկվող երեխաների փոփոխությունների նկատմամբ վերահսկելու համար:
Նորածինների պաթոլոգիայի ախտանիշները
Ախտանիշները երկու ձևերով էլ նման են, ուստի դրանք սովորաբար համակցված են:
Հիմնական ախտանիշներն են.
- ներարգանդային աճի հետամնացություն, որը դրսևորվում է մարմնի ավելի քիչ քաշով,
- երեխայի անբիծ և անգործություն,
- նվազել է ախորժակը կամ նորմալ է, բայց երեխան լավ չի կշռում
- հաճախակի և դյուրին urination,
- ջրազրկելը, նկատելի մաշկի վրա կախվածություն, երեխայի ընդհանուր թուլություն, չոր լորձաթաղանթներ և սրտի պալպիտացիա,
- acidosis, այսինքն ՝ թթու-բազային հավասարակշռության անցում դեպի թթվային կողմ, հեշտ է հայտնաբերել բերանից ացետոնի հոտով,
- արյան և մեզի թեստերը ունեն գլյուկոզի բարձր մակարդակ, իսկ ketone- ի մարմինները կարող են ներկա լինել մեզի մեջ:
Համառ ձևով ՝ բոլոր նշանները ավելի պայծառ են թվում, ինչը հնարավորություն է տալիս արագ ախտորոշել: Կլինիկական դրսևորումները հայտնվում են երեխայի կյանքի առաջին շաբաթվա ընթացքում:
Բուժման մեթոդներ
Քանի որ հիվանդությունը հիմնականում առաջացել է գեների աշխատանքի շեղումից, այն չի կարող լիովին բուժվել: Պաթոլոգիայի կայուն ձև ունեցող երեխաների համար նախատեսված է ցմահ ինսուլինային թերապիա: Այս դեպքում հորմոնի ամենօրյա չափաբաժինը երեխայի զանգվածի 1 կիլոգրամի համար կազմում է մոտ 3-4 միավոր:
 Անցողիկ կամ նորածնային ձևով ինսուլինը չի սահմանվում: Բուժման հիմունքները դեղեր են, որոնք օգնում են իջեցնել արյան շաքարը, ինչպիսիք են urea sulfate կամ glibenclamide, դրանք ակտիվացնում են մարմնի ինսուլինի արտադրությունը:
Անցողիկ կամ նորածնային ձևով ինսուլինը չի սահմանվում: Բուժման հիմունքները դեղեր են, որոնք օգնում են իջեցնել արյան շաքարը, ինչպիսիք են urea sulfate կամ glibenclamide, դրանք ակտիվացնում են մարմնի ինսուլինի արտադրությունը:
Դոզան սահմանվում է յուրաքանչյուր դեպքում առանձին և կանոնավոր կերպով ճշգրտվում է հաճախող բժշկի կողմից:
Հազվագյուտ դեպքերում նշանակվում են ինսուլինի չափաբաժիններ, որոնք աստիճանաբար նվազում և դադարում են երեք ամսվա ընթացքում: Նույնը վերաբերում է հիպոգլիկեմիկ դեղերին, դրանց ընդունումը դադարում է 6-12 ամսական հասակում:
Զուգահեռաբար, բուժումը նախատեսված է, որի նպատակն է վերացնել հիվանդության ախտանիշները, որոնք խանգարում են մարմնի բնականոն գործունեությանը: Մարմնում պահպանում է թթու-բազային նորմալ հավասարակշռությունը և ջրի մակարդակը: Կարող է նշանակվել դեղամիջոցներ, որոնք պարունակում են կալիում, նատրիում և կալցիում, նատրիումի քլորիդի լուծույթ: Երբեմն խորհուրդ է տրվում ենթաստամոքսային գեղձի ֆերմենտներ:
Հիվանդության զարգացման կանխատեսումը մեծապես կախված է դրա ձևից և ախտորոշման ժամանակին: Այսպիսով, մշտական ձևով երեխան ամբողջ կյանքում կօգտագործի ինսուլինի պատրաստուկներ:
Նա գրանցվելու է կլինիկայում և անվճար դեղամիջոցներ կստանա: Այնուամենայնիվ, հիվանդությունն ինքնին ազդեցություն է ունենում մարմնի վրա ՝ վատթարանալով նրա ընդհանուր վիճակը:Տեսակետների իջեցում, վերքերի վատ վերականգնում և վնասվածքների երկարացում վերականգնելը կբերի հետախուզման մեջ գտնվող երեխային ամբողջ կյանքի ընթացքում:
Ժամանակավոր պաթոլոգիայի միջոցով ախտանշանները աստիճանաբար անհետանում են, և բուժումը դադարում է: Բայց երեխան մնում է անընդհատ վերանայման տակ և պարբերաբար անցնում է քննություններ, դա պայմանավորված է պատանեկության շրջանում հիվանդության ռեցիդիվի հավանականությամբ կամ որպես մեծահասակ: Դեռևս հնարավոր չէ կանխատեսել ռեմիզացիայի տևողությունը և ամբողջական բուժման հնարավորությունը:
Հիվանդին առաջարկվում է դիտարկել կանխարգելիչ միջոցառումներ.
- մնում է առողջ սննդակարգին `հեշտությամբ մարսվող ածխաջրերի և ճարպերի ցածր մակարդակներով,
- պահպանել առողջ ապրելակերպ, կանոնավոր ֆիզիկական գործունեությամբ և վատ սովորությունների բացակայությամբ,
- խուսափեք ավելաքաշից
- այլ հիվանդությունների դեպքում փորձեք կարճ ժամանակում վերացնել դրանք,
- վերահսկել արյան շաքարը:
Ենթադրվում է, որ նրանք ի վիճակի են երկարաձգել ռեմիզացիայի ժամանակահատվածը և հնարավորինս երկարաձգել հիվանդության վերազինումը:
Հարկ է նշել, որ պաթոլոգիայի ազդեցությունը երեխայի մարմնի վրա շատ ուժեղ է, և որքան արագ է նշանակվում բուժումը, այնքան ավելի քիչ է հայտնվելու: Դեպքերի մոտ 20 տոկոսում զարգացման ուշացում կա:
Այսպիսով, երեխաների մոտ նկատվում է նյարդաբանական խանգարումներ. Խոսքի և շարժիչի զարգացման հետաձգում, էպիլեպսիա, մկանների թուլություն, ուսման դժվարություններ: Դրանց փոխհատուցումը բավականին դժվար է:
Հնարավոր է նաև ազդեցություն այլ օրգանների վրա `երիկամների պաթոլոգիա և լյարդի անբավարարություն, հոգեկան խանգարումներ:
Հիվանդության ծագման բնութագրերի հետ կապված, դրա կանխարգելումը դժվար է ձևակերպել: Նախևառաջ այն ներառում է երկու ծնողների կողմից առողջ ապրելակերպի պահպանում ՝ նախքան հղիությունը պլանավորելը:
Այս ժամանակահատվածը պետք է լինի առնվազն վեց ամիս: Բժշկական և գենետիկական խորհրդատվությանը դիմելը կարող է նաև օգնել, սա հատկապես կարևոր է, եթե ընտանիքում նկատվել են նմանատիպ կամ այլ ժառանգական պաթոլոգիաներ: Մասնագետները կօգնեն պատրաստվել հայեցակարգի գործընթացին և տալ անհրաժեշտ առաջարկություններ:
Տեսանյութը դոկտոր Կոմարովսկուց.
Կարևոր պայման է կնոջ առողջությունը հղիության ընթացքում և վնասակար գործոնների ազդեցությունից խուսափելը: Ավանդաբար կանանց խորհուրդ է տրվում խուսափել այն վայրերից, որտեղ նրանք կարող են վարակվել վիրուսային վարակով, սպասող մայրերի համար նախատեսված հիվանդություններով, դեղամիջոցները նշանակվում են նվազագույնի, շատերը օգտագործվում են միայն այն դեպքերում, երբ կնոջ համար ռիսկը ավելի բարձր է, քան երեխայի համար:
Իհարկե, այս ժամանակահատվածում պետք է խուսափել բացասական կողմերից, ինչպիսիք են ալկոհոլի, ծխախոտի և հոգեմետ նյութերի օգտագործումը: Հնարավոր չէ կանխատեսել պաթոլոգիայի տեսքը, բայց դրանից ապահով լինելը իրական է:
Պատճառները և ռիսկի գործոնները
 Նորածինների մեջ այս պաթոլոգիայի զարգացումը հաճախ հրահրվում է գենետիկ նախատրամադրվածությամբ և փոխանցվում է ծնողներից
Նորածինների մեջ այս պաթոլոգիայի զարգացումը հաճախ հրահրվում է գենետիկ նախատրամադրվածությամբ և փոխանցվում է ծնողներից
Նորածինների մեջ շաքարախտը պայմանավորված է գենի փոփոխությամբ, որը պատասխանատու է ինսուլին արտադրող բջիջների բնականոն գործունեության համար: Հետևաբար, հատուկ ուշադրություն է դարձվում նորածինների ընտանիքին, որտեղ ծնողներից մեկը շաքարախտ ունի: Բայց միևնույն ժամանակ, նորածինների և նորածինների մեջ այս պաթոլոգիայի առաջացումը հաճախ կապված է այլ պատճառների հետ, և դրանք նույնպես պետք է հայտնի լինեն:
Այս ռիսկի գործոնները ներառում են անբարենպաստ գործակալներ, որոնք խանգարում են պտղի ենթաստամոքսային գեղձի կառուցվածքի երեսարկման և տարբերակմանը և առաջացնում են ինսուլինի գաղտնի շրջանի անսարքություններ:
Դրանք ներառում են.
- վիրուսներ (կարմրուկ, ջրծաղիկ, ցիտոմեգալովիրուս, կարմրախտ, խոզուկ, Coxsackie վիրուսներ),
- դեղեր ընդունելը (Streptozocin, Vacor, Diazoxide, Alloxanpentamidine, β-adrenergic agonists, α-interferon, Thiazides, antidepressants),
- ծխելը, թմրանյութ կամ ալկոհոլ խմելը, հատկապես հղիության առաջին եռամսյակում,
- ենթաստամոքսային գեղձի ենթաստամոքսային գեղձի կառուցվածքների համառորեն ձևավորված անշարժություն:
 Եթե կա մեկ կամ մի քանի ռիսկային գործոնների պատմություն, ապա անհրաժեշտ է վերահսկել երեխայի արյան շաքարի մակարդակը
Եթե կա մեկ կամ մի քանի ռիսկային գործոնների պատմություն, ապա անհրաժեշտ է վերահսկել երեխայի արյան շաքարի մակարդակը
Ծնողները պետք է հիշեն, որ նորածինների մեջ շաքարախտի զարգացումը կարող է հարուցվել ոչ միայն վնասակար գործոններով ներհամայնքային զարգացման ժամանակահատվածում, այլև երեխայի ծնվելուց հետո:
Նորածինների մեջ շաքարախտը կարող է առաջանալ հետևյալի պատճառով.
- խիստ վիրուսային կամ բակտերիալ վարակներ,
- թմրամիջոցների երկարատև օգտագործումը, որոնք թունավոր կերպով ազդում են ենթաստամոքսային գեղձի վրա (հակաբիոտիկներ, սուլֆա դեղեր).
- սթրեսներ. երկարատև լաց լինելը և նյարդային համակարգի մշտական գրգռումը (բարձր հնչյուններ, թարթող լույսեր) առաջացնում են այս հիվանդության զարգացումը ռիսկի ենթարկված երեխաների մոտ,
- ոչ պատշաճ կերակրումը. ճարպային, տապակած մթերքների վաղաժամ օգտագործումը, 3 ամսականից ցածր հացահատիկային արտադրանքները, շաքարավազը, ամբողջական կաթը `ճարպերի բարձր պարունակությամբ:
Ե՞րբ է կասկածվում նորածնային շաքարախտը:
Հաճախ նորածինների մոտ տեսանելի կլինիկական ախտանշանները այս և հիվանդության ժամանակին ախտորոշման բարդության հետ են հայտնվում արյան բարձր շաքարով:
Նորածինների մեջ շաքարախտի նշաններ.
- քաշի անբավարար բարձրացում `լավ ախորժակով և կերակրման հաճախականությամբ, հարկ է նշել, որ երեխան անընդհատ պահանջում է կերակրել,
- անընդհատ անհանգստություն և տրամադրություն `առանց անհարմարության ակնհայտ պատճառների,
- օրական մեծ քանակությամբ մեզի (ավելի քան 2 լիտր),
- համառ հալեցուցիչ ցան, բորբոքում և մաշկի գրգռում գլյուտալ շրջանում և սեռական տարածքում, որոնք դժվար է բուժել,
- կրկնվող թարախային հիվանդություններ,
- ինչ-որ պահի, երեխան դառնում է դառնություն և կորցնում է հետաքրքրությունը շրջապատող աշխարհի նկատմամբ,
- չոր մաշկ, նրա տուրբորի անկում, մեծ տառատեսակ ընկղմվում է,
- մեզը դառնում է կպչուն և սպիտակավուն նշաններ է թողնում անձեռոցիկների վրա:
 Այս բարդ պաթոլոգիայի նշաններից մեկը մշտական ծարավն է: Երեխան քմահաճ է և հանգստանում է միայն կարճ ժամանակահատվածում խմելուց հետո:
Այս բարդ պաթոլոգիայի նշաններից մեկը մշտական ծարավն է: Երեխան քմահաճ է և հանգստանում է միայն կարճ ժամանակահատվածում խմելուց հետո:
Արյան շաքարի համակենտրոնացման երկարատև աճով, մեկ տարեկանից ցածր երեխաների մոտ շաքարախտի ախտանիշները սրվում են. Տեղի է ունենում խիստ փսխում (առանց որևէ ակնհայտ պատճառի), լուծ, ցնցումային պատրաստվածություն կամ ցնցումներ, գիտակցության կորուստ: Այս իրավիճակում անհրաժեշտ է երեխայի անհապաղ հոսպիտալացում հիվանդանոցում, ախտորոշման պարզաբանում և շտապ բուժում:
Շաքարային դիաբետով մինչև մեկ տարեկան երեխաները ունենում են նյութափոխանակության և ջրազրկման ախտանիշներ, որոնք կարող են վտանգավոր առողջության հետևանքներ առաջացնել: Այս հիվանդության թերապիան մանկության մեջ կախված է պաթոլոգիայի ձևից ՝ անցումային նորածնային շաքարախտ կամ հիվանդության կայուն ձև:
 Այս պաթոլոգիայի համար ճիշտ թերապիա նշանակելու համար անհրաժեշտ է նորածինների մեջ որոշել հիվանդության ձևը
Այս պաթոլոգիայի համար ճիշտ թերապիա նշանակելու համար անհրաժեշտ է նորածինների մեջ որոշել հիվանդության ձևը
Շաքարախտը լուրջ և բարդ պաթոլոգիա է, որը պահանջում է վաղ հայտնաբերում և ժամանակին բուժում ցանկացած տարիքում: Նորածինների մեջ I տիպի շաքարախտի զարգացումը պահանջում է անընդհատ վերահսկում երեխայի վիճակը և ծնողների և մասնագետների մշտական զգոնությունը:
Հնարավորության դեպքում անհրաժեշտ է պաշտպանել երեխային անբարենպաստ ընտանեկան պատմություն ունեցող բացասական գործոնների ազդեցությունից: Շաքարային դիաբետի վաղ դեբյուտ ունեցող փոքրիկները պետք է ստանան առավելագույն ուշադրություն և խնամք և աստիճանական մարզում ՝ իրենց երեխայի վիճակը վերահսկելու համար:
Պատշաճ սնուցման, բուժման և կենսակերպի միջոցով դուք կարող եք կանխել շաքարախտի զարգացումը կամ ապահովել լիարժեք կյանք շաքարային դիաբետ ունեցող երեխայի համար ՝ պայմանով, որ հիվանդությունը պատշաճ կերպով բուժվի:
Նորածինների մեջ շաքարախտը և նմանատիպ պայմանները
Նորածինների մեջ ածխաջրածնային նյութափոխանակության խանգարումները, որոնք դրսևորվում են հիպերգլիկեմիայի և գլյուկոզուրիայի միջոցով, անկասկած ավելի տարածված են, քան ախտորոշվում են: Հրապարակված տվյալների և մեր սեփական դիտարկումների վերլուծությունը հաստատում է, որ այդ խախտումները ծագում են տարասեռ, ընթացքով տարբեր են և տարբեր արդյունքներ ունեն:
Կարծիքներ են արտահայտվում նորածինների մեջ իսկական բնածին և ախտանշանային շաքարախտի առկայության վերաբերյալ, որը տարբեր աղբյուրներում նկարագրվում է «նորածնի կեղծ շաքարախտ» և «նորածնային շաքարախտ շաքարախտ», «անցողիկ, ժամանակավոր շաքարախտ» և այլն:
Նորածնային շաքարախտի ախտորոշումը բարդացնող պատճառների թվում, նախևառաջ, պետք է նշել, որ ածխաջրածին նյութափոխանակության խանգարումները տեղի են ունենում էնդոկրին համակարգի ֆունկցիոնալ անբավարարության պայմաններում, որի արդյունքում անբավարարությունը insuler ապարատի հազվադեպ է մեկուսացված և դիմակավորված այլ պաթոլոգիական պայմաններով:
Որոշ դեպքերում ածխաջրածնային նյութափոխանակության խանգարումները միայն գանգուղեղային ծնունդների վնասվածքի, երիկամների պաթոլոգիայի, ընդհանրացված ցիտոմեգալիայի, նորածնի հեմոլիտիկ հիվանդության և բնածին տոքսոպլազմոզի առանձնահատկությունն են:
Այս հոդվածում ներկայացված են նորածինների մեջ ածխաջրածին նյութափոխանակության խանգարումների 4 դիտարկում:
Կլինիկական ախտորոշում, բնածին շաքարային դիաբետ դեկոմպենսացիայի փուլում: Բարդություններ. Ստաֆիլոկոկային sepsis (սեպտիկ-պեմիկ ձև), գագաթնակետային ժամանակահատված, սուր ընթացք, ստաֆիլոկոկային enterocolitis, II աստիճանի անբավարարություն, անեմիա:
Հիվանդին նշանակվել է 2 միավոր ինսուլինի ներարկումներ, այնուհետև յուրաքանչյուր կերակրումից առաջ 3 միավոր: Միևնույն ժամանակ, բուժվում էին sepsis և enterocolitis: Աստիճանաբար, գլիկեմիան վերադարձավ նորմալ, մեզի մեջ շաքարն այլևս չի հայտնաբերվել: Այնուհետև տղային նշանակվել է 6 միավորի ԻԿԿ `օրական մեկ անգամ, առավոտյան ժամը 9-ին:
Մեկ շաբաթվա ընթացքում հիվանդի դիտարկմամբ հաստատվել է բուժման համարժեքությունը, և նա տուն է ուղարկվել ինսուլինի այս չափաբաժնի վրա: Կլինիկայում գտնվելու ամսվա ընթացքում մարմնի քաշը աճել է 1000 գ-ով, երեխան դարձել է ավելի ակտիվ, փորված թաթերը և մաշկի ցանները անհետացել են, աթոռակն ու միզումը նորմալացել: Լիցքաթափումից հետո վիճակը մնում է բավարար: Կրծքով կերակրվող, ստանում է նախատեսված բուժում:
Այլ աշխատանքներում նշվել է բնածին շաքարային դիաբետ ունեցող երեխաների մի փոքր զանգված: Որպես այդպիսի հիվանդների նախածննդյան հիպոթոֆիայի պատճառներից մեկը, առաջարկվում է պտղի արյան մեջ ինսուլինի կոնցենտրացիայի նվազում: Սեպտիկ գործընթացը, որը զարգացել է երեխայի մեջ, մեր կողմից դիտարկվում է որպես շաքարախտի բարդություն:

Հիվանդին նշանակվել է ուղղիչ ինֆուզիոն թերապիա, 4 միավոր բյուրեղային ինսուլին է ներարկվել երակային մեջ, այնուհետև նույն քանակությամբ մաշկի տակ: Ներքինորեն ներարկվել են նատրիումի ասկորբատ, կոկբոքսիլազ և արյան պլազմա: 2 ժամ անց արյան գլյուկոզի մակարդակը իջել է 28,9 մմոլ / լ, pHmet 7.115, pH 7.044 BE -16.5 մմոլ / Լ: Բուժումը շարունակվում էր, սակայն հնարավոր չէր հիվանդին դուրս բերել ծանր վիճակից:
Ենթաստամոքսային գեղձի, վերերիկամային խցուկների հիպոպլազիայի պաթոլոգիական ախտորոշում, thymus dysplasia, mitral փականի angiomatosis: Բարդություններ. Բորբոքային բրոնխիտ, երկկողմանի լոբուլյար և լոբուլարային ջրահեռացման թոքաբորբ (թոքերից մեկուսացված Staphylococcus aureus), էմֆիզեմայի և ատելեկտազի կիզակետեր, ցիրազային enterocolitis, հյուծված ցան, ճարպ, ճարպային լյարդ, սրտամկանի հատիկավոր դիստրոֆիա, ածխաջրածինային դիստրոֆիա:
Այս դիտարկման մեջ շաքարախտի պատճառը ենթաստամոքսային գեղձի հիպոպլազիան է ՝ բացարձակ ինսուլինի անբավարարությամբ: Մինչև 1 1/2 ամիս աղջիկը մեծացավ առողջ: Պայմանների կտրուկ վատթարացումը տեղի է ունեցել SARS- ի պայմաններում դրա արհեստական կերակրման տեղափոխման հետ կապված: Երեխան զարգացրեց հիպերգլիկեմիկ կոմա, որը նախորդ փուլերում չկարողացավ ախտորոշվել, իսկ պաթոգենետիկ թերապիան սկսվեց շատ ուշ:
Կարելի է ենթադրել, որ մինչ աղջիկը կրծքի կաթ էր ստանում, նրա նյութափոխանակությունը ածխաջրերի օպտիմալ ընդունման պայմաններում ապահովում էր մայրական ինսուլինը: Կրծքի կաթում հորմոնի սահմանափակ պարունակությունը, ըստ երևույթին, էական դեր չի խաղում, քանի որ նորածինների հյուսվածքների բջիջները գրեթե 6 անգամ ավելի մեծ են ինսուլինին զգայուն ընկալիչները և ունեն ինսուլինի ավելի լիովին հատուկ կապակցման ունակություն, այս հնարավորությունը նորածինների մեջ կազմում է 24.3% և Մեծահասակների մոտ 4,7%:
- երեխայի անհանգիստ պահվածքը,
- ախտանիշների առաջացում, որոնք ցույց են տալիս ջրազրկելը (ծարավ զգալ),
- նորմալ ախորժակի առկայության դեպքում երեխան չի մեծացնում քաշը,
- նորածնի մեզի կպչունությունը մնում է և հետքեր է թողնում հագուստի կամ անձեռոցիկների վրա (այսպես կոչված ՝ «օսլայի բիծ»),
- մաշկի վրա փափկամզուկի և բոլոր տեսակի բորբոքային պրոցեսների առկայությունը.
- բորբոքումների զարգացումը սեռական տարածքում (տղաների վրա `նախուտեստի վրա, իսկ աղջիկների մոտ` վուլվիտ):
Կլինիկական պատկեր
Երեխաների շրջանում շաքարախտի վաղ նշանը պոլիուրիան է, որը փոքր երեխաների մոտ դիտվում է որպես անկողնային մահճակալ և պոլիդիպսիա: Չորացնելուց հետո սպիտակեղենը դառնում է կոշտ, կարծես օսլա: Միզամուղը արտազատվում է մեծ քանակությամբ (օրական 3-6 լիտր), դրա հարաբերական խտությունը բարձր է (ավելի քան 1020), մեզի մեջ կա շաքար և, շատ դեպքերում, ացետոն:
Կետոզի նշանները և թթվայնության աճը նշաններ են `շնչառության խորության աճը, սրտի բաբախյունի աճը և արյան ճնշման նվազումը:
Ըստ ներկայիս դասակարգման, սովորական է տարբերակել վիճակագրական ռիսկերի դասերը, երբ արյան շաքարը չի գերազանցում նորմալ արժեքները, գալակտոզայի հանդուրժողականության թեստը նաև չի հայտնաբերում անբավարարություններ ժառանգության առկայության դեպքում անբարենպաստ շաքարախտի համար (ծննդյան մեծ մարմնի քաշը, ածխաջրերի նյութափոխանակության պատմություն): և ճարպակալման զարգացումը:
Երիկամների ժառանգական ժառանգությամբ, աճի և սեռական հասունության շրջանում, մասնավորապես ՝ նյարդաէնդոկրին տեղաշարժեր, ֆիզիոլոգիական վերադասավորումներ, կարող են ինքնին հանդիսանալ գենետիկորեն որոշված նյութափոխանակության աննորմալությունների դրսևորմանը նպաստող գործոններ և դրանց կատարումը դիաբետիկ տիպի նյութափոխանակության խանգարումների մեջ:
Գլյուկոզի հանդուրժողականության ստանդարտ թեստի և Stub - Traugott կրկնակի բեռի մեթոդի ուսումնասիրության ընթացքում ուսումնասիրելիս կարող են հայտնաբերվել գլիկեմիկ կորի տարբեր տիպեր (հիպերինսուլինեմիկ, կասկածելի, հիպինսուլինեմիկ, prediabetic և նույնիսկ դիաբետիկ), ինչը արտացոլում է երեխաների մոտ ածխաջրերին հանդուրժողականության խանգարումների հերթականությունը և խորությունը: շաքարախտի ժառանգականություն:
Երիկամային ծանրաբեռնված երեխաների շրջանում շաքարախտի դրսևորման դրսևորման ձևերի մեծ հավանականությունը (շաքարախտը, ճարպակալումը) պահանջում է հատուկ հետևողական խնամք երեխաների այս խմբի նկատմամբ:
Շաքարային դիաբետի նախնական շրջանում սովորաբար երեխաների մոտ արյան շաքարի և ամենօրյա մեզի պարունակությամբ ծոմ պահելու մակարդակը սովորաբար աճում է, հետևաբար ախտորոշման համար գլյուկոզի հանդուրժողականության թեստը (գլյուկոզի բեռը 1.75 գ / կգ) հնարավոր է միայն այս նախնական տվյալների պարզաբանումից հետո:
Երեխաների մոտ շաքարախտի բուժումը բարդ է ինսուլինի և դիետիկ թերապիայի պարտադիր օգտագործմամբ, որն ուղղված է ոչ միայն հիմքում ընկած հիվանդության բուժմանը, այլև պատշաճ ֆիզիկական զարգացում ապահովելուն: Սննդառությունը պետք է համապատասխանի ֆիզիոլոգիական տարիքի չափանիշներին: Արդյունահանման ուտեստները բացառվում են:
Այս ժամանակահատվածում շաքարի կարիքը ծածկվում է կաթի, մրգերի և բանջարեղենի պարունակությամբ ածխաջրերի պատճառով: Հեշտորեն կլանվող բյուրեղային շաքարավազը, քաղցրավենիքն ու ճարպերը պետք է պարբերաբար սահմանափակվեն հատուցման ժամանակահատվածում,
Սաստիկ ketosis- ի և acetonuria- ի առկայության դեպքում ճարպերի ընդունումը պետք է կտրուկ սահմանափակվի ՝ միաժամանակ պահպանելով նորմալ կամ նույնիսկ ավելացող ածխաջրերի ընդունումը: Նախատեսված է յուղայնությամբ կաթնաշոռ, հացահատիկային ապրանքներ, շոգեխաշած մսով ուտեստներ: Մանկության տարիներին մի օգտագործեք բանավոր հակադիաբետիկ դեղեր (սուլֆոնիլյուրներ և բիգուանիդներ):
Այս դեպքում անհրաժեշտ է հաշվի առնել երեխայի մարմնի զգայունության բարձրացումը զգալ ինսուլինի նկատմամբ: Ներարկումներն իրականացվում են 8 ժամ ընդմիջումով ՝ հաշվի առնելով գլյուկոզիրային պրոֆիլը. Ավելացնել դոզան, որից հետո նշվում է մեզի մեջ շաքարի ամենամեծ արտազատումը, և համապատասխանաբար նվազեցնել այն դոզանները, որոնք առաջացնում են գլյուկոզուրիայի առավելագույն նվազում:
Ինսուլինի երկարատև պատրաստուկները չպետք է օգտագործվեն կասկածելի դիաբետիկ կոմայի դեպքում: Լիպոդիստրոֆիան կանխելու համար ինսուլինի ներարկման տեղերը պետք է փոխվեն: Շաքարային դիաբետը փոխհատուցելիս նշվում են թերապևտիկ վարժությունները, սահադաշտը թույլատրվում է, դահուկները բժշկի և ծնողների հսկողության ներքո: Արգելվում է սպորտով զբաղվել: Դիաբետիկ և հիպոգլիկեմիկ կոմայի բուժում (տես. Կոմա):
Կանխարգելում
Ստեղծեք դիսպանսեր դիտարկություն երեխաների համար այն ընտանիքներից, որտեղ կան շաքարային դիաբետով հիվանդներ: Պարբերաբար ուսումնասիրեք շաքարի պարունակությունը արյան և մեզի մեջ, սահմանափակեք քաղցրավենիքի օգտագործումը: Խնամքի և մարմնի մեծ քաշով ծնված երեխաների հսկողության տակ (ավելի քան 4 կգ): Ռիսկի խմբից prediabetes նշաններ ունեցող երեխաների մոտ հետազոտվում է երկու բեռ ունեցող գլիկեմիկ կորերը:
- Երեխա ծծում է դանդաղորեն և գործնականում քաշ չի ստանում:
- Երեխան շատ հաճախ ու շատ է urinating:
- Մարմնի թթու-բազային հավասարակշռության փոփոխությունը դեպի թթվային կողմը կամ acidosis- ը, որն իրեն դրսևորում է շնչառական անբավարարության, սրտանոթային համակարգի և բերանից թթվային խնձորների հոտով:
- Երեխայի մարմնի ջրազրկելը, որի մասին կարելի է կասկածել չամրացված մաշկի, չոր լորձաթաղանթների, թուլության, արագ շնչառության և palpitations- ի վրա:
- Արյան անալիզներում `նախքան կերակրումը գլյուկոզի բարձրացում մինչև 9 մմոլ / լ, իսկ 11 մմոլ / լ` դրանից հետո `ketone մարմինների առկայությունը:
- Մեզի թեստերում `շաքարի, և, հազվադեպ, ketone մարմինների առկայություն:
- Վաղաժամ երեխա կարող է ունենալ թերզարգացած ենթաստամոքսային գեղձ:
- Ենթաստամոքսային գեղձի վրա ազդել են ինֆուլինի բջիջները ոչնչացնող վարակները:
- Հղիության ընթացքում թունավոր դեղամիջոցների ընդունում է եղել:
- Անկողնային պարագաներ, հաճախակի urination (օրական 3-6 լիտր մեզի հատկացված),
- Չորանալուց հետո թաթերն ու սպիտակեղենը դառնում են թունդ, կարծես օսլա,
- Բերանից ացետոնի հոտ
- Քաշի տակ
- Lethargy, սրտխառնոց, քնկոտություն,
- Արյան ճնշման իջեցում, սրտի հաճախության բարձրացում, շնչառության խորության բարձրացում,
- Մշտական ծարավ
- Կաթնաշոռի ցան, բուժելի չէ:
- Անհանգստություն, ջրազրկում:
- Հղիության ընթացքում որոշակի դեղեր ընդունելը, ինչպիսիք են հակաթթվային դեղերը,
- Ենթաստամոքսային գեղձի զարգացման կամ բետա-բջջային վիրուսների վնասվածքի պաթոլոգիաների առկայություն.
- Ենթաստամոքսային գեղձի թերզարգացում նախապատվությամբ,
- Շաքարախտով տառապող մայրերից նորածինները վարակվում են:
Հիմնական հատկանիշները
Նորածնային շաքարախտը պայմանավորված է գենի փոփոխությամբ, որը ազդում է ինսուլինի արտադրության վրա: Սա նշանակում է, որ մարմնում գլյուկոզի մակարդակը մարմնում (շաքար) բարձրացել է: Նորածնային շաքարախտի հիմնական առանձնահատկությունը 6 ամսականից ցածր շաքարախտի ախտորոշումն է, և այսպես այն հիմնականում տարբերվում է 1-ին տիպի շաքարախտից, որը չի ազդում 6 ամսականից ցածր անձանց վրա:
Նորածին շաքարախտ ունեցող մարդկանց մոտ 20 տոկոսը զարգացման որոշակի հետաձգումներ ունեն (օրինակ ՝ մկանների թուլություն, ուսման դժվարություններ) և էպիլեպսիա: Նորածնային շաքարախտը հազվադեպ հիվանդություն է, օրինակ ՝ Մեծ Բրիտանիայում ներկայումս նորածնային շաքարախտով ախտորոշված 100-ից պակաս մարդ կա:
Նորածնային շաքարախտի երկու տեսակ կա ՝ ժամանակավոր (անցողիկ, անցողիկ) և մշտական (մշտական, կայուն): Ինչպես անունն է հուշում, նորածինների ժամանակավոր շաքարախտը հավերժ չի տևում և սովորաբար հեռանում է մինչև 12 ամսական տարիքը: Բայց նորածնային շաքարախտը, որպես կանոն, հետագայում կրկնվում է կյանքում, ինչպես միշտ, դեռահասության շրջանում:
Ի դեպ, արյան գլյուկոզի մակարդակը վերահսկելիս, գլիբենկլամիդը կարող է նաև բարելավել զարգացման ուշացման ախտանիշները: Կարևոր է իմանալ, արդյոք ձեր երեխան ունի նորածնային շաքարախտ, որպեսզի համոզվեք, որ նա ստանում է ճիշտ բուժում և խորհրդատվություն (օրինակ ՝ ինսուլինի դադարեցում):
Նորածնային շաքարախտը որոշելու համար գենետիկական թեստավորումն անհրաժեշտ է կատարել հնարավորինս արագ, քանի որ անհրաժեշտ է մոլեկուլային գենետիկական թեստ հաստատել ախտորոշումը նախքան բուժման ցանկացած փոփոխություն հաշվի առնելը: Այսպիսով, եթե ձեր երեխան ախտորոշվել է շաքարախտով մինչև 6 ամսական տարիքը Հարցրեք ձեր բժշկին նորածնային դիաբետի թեստի համար:
Բարդություններ
Հիվանդությունը հղի է իր բարդություններով և հետևանքներով: Եթե դա անտեսվում կամ ոչ պատշաճ կերպով վարվում է, բարդություններ, ինչպիսիք են.
- Շաքարավազի մակարդակի կտրուկ անկմամբ կոմա հիպոգլիկեմիկ է:
- Դիաբետիկ ketoacidosis- ը շաքարի մակարդակի անվերահսկելի փոփոխություն է:
- Տեսողության կորուստ, կուրություն:
- Մշակումների խափանում:
- Սրտի իշեմիա:
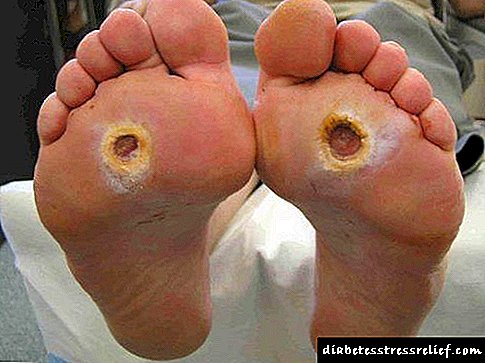
- Տրոֆիկ խոցեր ոտքերի վրա, դիաբետիկ ոտքով:
- Երիկամային անբավարարություն:
- Ուղեղի շրջանառության խանգարումը:
- Կաթնաթթվային ախտահարում:
Կարող են առաջանալ փոփոխություններ, որոնք կապված չեն շաքարախտի հետ, բայց ձեռք բերված հիվանդությունների հետևանքով ՝ մաշկի հիվանդություններ և լորձաթաղանթի հիվանդություններ: