Ենթաստամոքսային գեղձի բարորակ ուռուցքներ
Պանկրեատիտը հաճախ բարդանում է լրացուցիչ հիվանդություններով: Դրանցից մեկը ենթաստամոքսային գեղձի կիստա է, որի բուժումը բարդանում է մարմնում (և ամբողջ մարմնում) գենետիկական խանգարումների միջոցով: Նոր հայտնաբերման մեթոդների (մագնիսական ռեզոնանսային գծապատկեր և հաշվարկված տոմոգրաֆիա, ուլտրաձայնային) հայտնաբերմամբ հայտնաբերումների քանակը ավելացավ:
Պանկրեատիտը բարդ է 18% -ով հեղուկ պարունակող պարկուճներով, մնացած դեպքերը ՝ վնասվածքների հետևանքով, որոնք պահանջում են վիրահատություն: Հիվանդների հինգերորդ մասը բուժվում է այլընտրանքային մեթոդներով կամ ինքնաբուխ: Մնացած հիվանդները անհարմար են ենթաստամոքսային գեղձի կիստայից, որի գործողությունը համարվել է միակ լուծումը (ջրահեռացումը): Վիրահատությունը համարվում է բարդ, այն սպառնում է պերիտոնիտով, որովայնի խոռոչի աբսցեսներով, գերզգայացում, արյունահոսություն:
Ենթաստամոքսային գեղձի կիստայի հեռացում
Ութսուն դեպքում, բժիշկները խորհուրդ են տալիս ենթաստամոքսային գեղձի կիստան հեռացնել ՝ նախազգուշացնելով հնարավոր հետևանքների մասին: Վիրաբույժների միջամտության բարդությունը բուժման գործընթացում հանգեցրեց նոր մեթոդների որոնմանը: Արդյունքը մի քանի մեթոդ էր, որոնք չեն պահանջում մաշկի բացում (վիրահատություն).
- ջրահեռացում մաշկի միջոցով. անպայմանորեն զուգորդվում է օրգանների վերահսկման հետ ուլտրաձայնային (կամ ռենտգենյան հեռուստատեսություն)
- պունկցիա մաշկի միջոցով ձգտմամբ - կատարվում է ասեղով ուլտրաձայնային հետազոտության ներքո
Երկու դեպքում էլ `տեղական անեսթեզիա, պարկուճը պունկցվում է 1,7 մմ ասեղով, բովանդակությունը տարհանվում է: Դակիչի ալիքը բուգի է, տեղադրվում է երեք միլիմետր ջրահեռացում: Այս մեթոդի անբարենպաստությունը սահմանային օրգանների վնասվածքի վտանգն է, հետադարձ կապիտալ և ներքին տարածքի հաղորդակցությունը: Վերացրեք անբավարարությունը հակադրելով, երբ հիվանդը խմում է մի բաժակ բարիումի սուլֆատ, ինչը հնարավորություն է տալիս հստակ տարբերակել հարևան օրգանները:
Ենթաստամոքսային գեղձի կիստի բուժում
Ենթաստամոքսային գեղձի վրա կիստաների անվտանգ հեռացումը միշտ չէ, որ հնարավոր է, ուստի գաստրոէնտերոլոգները խորհուրդ են տալիս դեղաբույսերի decoctions և ներարկումներ: Ավելի հաճախ նրանք օգտագործում են անկողնային, թթի, yarrow, երեքնուկ, բամբակ: Նրանց բոլորը հիվանդանում են նախքան կերակուրը, decoctions պահպանվում են, օգտագործվում են զտված: Դեղաչափը ճաշի գդալ է: Համապարփակ տեխնիկան օգտագործում է ժողովրդական բաղադրատոմս.
- նույն մասերում celandine, calendula, yarrow պնդում են 120 րոպե (բուժման մեկ ամիս 50 գ մեկ օրում)
- նախորդ բուժման ավարտից հետո նրանք անմիջապես սկսում են նորը `կալենդուլա, բուսատեսակ (նետեր), նախորդ դեղատոմսի համաձայն, tansy, բայց, կես տարի անընդմեջ
Դանդաղեցնում է հեղուկ պարկուճների աճը լոբի պատիճների ներարկումով, եգիպտացորենի խարաններով, ելակի, հապալասի և lingonberry- ի տերևներով: Կես ամսվա դասընթացն անվտանգ է ցանկացած տարիքի համար, ընդմիջումը հավասար է բուժման տևողությանը, որը բազմիցս կրկնվում է:
Ենթաստամոքսային գեղձի կիստայի վիրահատություն
Երբ գալիս է ենթաստամոքսային գեղձի կիստա հեռացնելը, առաջին բանը, որ դուք պետք է ընտրեք `վիրաբուժական բուժման մեթոդն է: Դա կախված է դրա չափից և դիրքից: Արմատական պահպանողական գործողություն `ենթաստամոքսային գեղձի վերացում, իրականացվում է կիստայի հետևանքով տուժած վայրում: Հնարավոր է բուժել այս եղանակով, պայմանով, որ նորագոյացությունը համեմատաբար փոքր չափի է և բնության մեջ ճշմարիտ է: Այս դեպքում ուռուցքի գտնվելու վայրը պետք է լինի ենթաստամոքսային գեղձի բաժանմունքներում, որոնք կոչվում են distal:
Եթե նորագոյացությունը ճանաչվում է որպես կեղծանուն, այդ վիրաբուժական միջամտությունը հնարավոր չէ իրականացնել, քանի որ նման կազմավորումների արտաքին մասը ձևավորվում է մոտակա ներքին օրգանների կողմից: Drրահեռացման բնույթի գործողություններ են իրականացվում օրգանի վրա հատուկ տեսակի կծկման դեպքերի դեպքում `կեղծանուններ: Եթե այն գտնվում է օրգանի կվալալ շրջանում, ապա կատարվում է ցիստոգաստրոստոմիա: Փոքր ուռուցքների առաջացման դեպքում ենթաստամոքսային գեղձի կիստայի բուժումն իրականացվում է տրանսդոդենալ ցիստոդուոդենոստոմիայով: Այն իրականացվում է օրգանի գլխում ուռուցքի ձևավորմամբ: Եթե կա բացը, և կա փորոքային պերիտոնիտի հավանականություն, կատարվում է մարուսպիալիզացիա: Սա ջրահեռացում է `իր հերմինի օգնությամբ դեպի ծայրամաս: Գործողության այս տեսակին հազվադեպ է դիմում:
Ենթաստամոքսային գեղձի կիստան պաթոլոգիական վիճակ է, որի դեպքում օրգանիզմի պարինեմատիկական շերտում ձևավորվում են ենթաստամոքսային գեղձի սեկրեցմամբ և հյուսվածքների դեզրիտով լցված խոռոչային կառույցներ: Կիստիկ խոռոչներում ենթաստամոքսային գեղձի նեկրոզային բջիջները (մահանում են), փոխարինվում են մանրաթելային հյուսվածքներով: Կիստաները առողջության համար լուրջ վտանգ են ներկայացնում ՝ չարորակ կառույցների դեգեներացիայի ռիսկի պատճառով, կարող են ձևավորվել տղամարդկանց և կանանց մոտ, երեխաները բացառություն չեն:
Պաթոլոգիայի զարգացման մեխանիզմը և պատճառները
Ենթաստամոքսային գեղձը կարևոր դեր ունի սպիտակուցների, ածխաջրերի, ճարպերի խզման և դրան հաջորդող կլանման գործընթացում: Օրգանն ունի ալվեոլային կառուցվածք, որը նախահակում է կիստաների տեսքին: Գեղձի մեջ ցիստիկական կառուցվածքների ձևավորումը նորմ չէ և պայմանավորված է օրգանիզմի ձևավորման բնածին անսարքություններով կամ երկրորդական գործոններով:
Առաջացման մեխանիզմը հիմնված է օրգանիզմի սեփական հյուսվածքների ոչնչացման վրա: Բացասական գործոնների ազդեցության տակ, ենթաստամոքսային գեղձի պարինեմատիկական շերտում ձևավորվում են մեռած հյուսվածքների կլաստերներ, մարմինը սահմանազատում է պաթոլոգիական տարածքը առողջներից `մի պարկուճ է ձևավորվում կապի կամ մանրաթելային բջիջներից: Պարկուճը աստիճանաբար լցվում է հատիկավոր պարունակությամբ և գաղտնիով - ահա այսպես է հայտնվում կիստա:
Պաթոլոգիայի արտաքին տեսքի ընդհանուր պատճառները.
- գեղձի խողովակների բնածին խոչընդոտում,
- քարերի առկայություն
- պանկրեատիտ - սուր, քրոնիկ, ալկոհոլային,
- ենթաստամոքսային գեղձի նեկրոզ,
- օրգանների վնասվածքներ
- էնդոկրին հիվանդություններ `ճարպակալում, շաքարախտ,
- մակաբուծային վարակ:
Պաթոլոգիայի դասակարգում
Կիստաները դասակարգվում են ՝
- Trueիշտ (բնածին) - գեղձի խոռոչի կառուցվածքները առկա են ծննդյան պահից, ձևավորման մեխանիզմը դրվում է նախածննդյան շրջանում: Բնածին կիստաները չեն մեծանում չափի մեջ, դրանց խոռոչը բաղկացած է ամբողջությամբ փխրուն բջիջներից: Ենթաստամոքսային գեղձի խցանումների խոչընդոտման պատճառով իսկական կիստաների հայտնվելը բերում է բորբոքման ՝ մանրաթելային հյուսվածքի ձևավորմամբ. Այս պաթոլոգիան կոչվում է «կիստային ֆիբրոզ», կամ պոլիկիստիկական:
- Կեղծ (կեղծանուններ) - խոռոչի կազմավորումներ, որոնք հայտնվել են ենթաստամոքսային գեղձի, վնասվածքների և երկրորդական բնույթի այլ գործոնների ֆոնին:
Պաթոլոգիական խոռոչները կարող են ձևավորվել ենթաստամոքսային գեղձի տարբեր մասերում `գլխի, մարմնի և պոչի վրա: Ըստ վիճակագրության, գլխի կիստա հազվադեպ է ախտորոշվում, բոլոր դեպքերի 15% -ի դեպքում 85% -ը առաջանում է օրգանի մարմնի և պոչի ցիստիկական ախտահարմամբ: Դեպքերի գրեթե 90% -ի դեպքում կիստաները բնության մեջ երկրորդական են և զարգանում են փոխանցված պանկրեատիտի ֆոնի վրա: Դեպքերի 10% -ը կապված է օրգանների տրավման հետ:
Ատլանտայի դասակարգումը կիրառվում է ցիստական կազմավորումների վրա, որոնք հայտնվել են սուր պանկրեատիտի հետևից.
- սուր կիստաներ - արագ հայտնվում, չունեն լավ ձևավորված պատեր, գեղձի ծորան, պարինեմատիկ շերտ կամ մանրաթել կարող են հանդես գալ որպես խոռոչ,
- ենթամաշկային (քրոնիկ) - զարգանում են սուրից, քանի որ խոռոչի պատերը ձևավորվում են մանրաթելային և հատիկավոր հյուսվածքներից,
- աբսցես - կառուցվածքի բորբոքված բորբոքում, խոռոչը լցված է serous պարունակությամբ:
Պաթոլոգիայի ընթացքի տեսանկյունից կիստաներն են.
- բարդ է բռունցքով, արյունով, թարախով կամ պերֆորացիայով,
- անհետաձգելի:
Կլինիկական պատկեր
Ենթաստամոքսային գեղձի կիստայի ախտանիշները միշտ չէ, որ նկատելի են: Կլինիկական դրսևորումները պայմանավորված են խոռոչների չափերով, դրանց տեղայնացմամբ, ծագմամբ: Գեղձի մեջ մինչև 50 մմ չափի միակ կիստայական կազմավորումների առկայության դեպքում ակնհայտ նշաններ չկան - կիստան չի սեղմում ծորակների և հարևան օրգանների վրա, չի սեղմում նյարդային վերջավորությունները - հիվանդը չի զգում անհանգստություն:
Մեծ բազմակի խոռոչների առկայությունը տալիս է վառ կլինիկական դրսևորումներ, դասական ախտանիշը ցավն է: Theավի բնույթը կարող է որոշել կիստայական ախտահարման աստիճանը.
- երբ պանկրեատիտի դեմ կեղծ կիստաներ են ձևավորվում, ցավն ուժեղ և կտրուկ է, ծածկում է lumbar շրջանը և ձախ կողմը,
- անհանդուրժող ցավեր, որոնք հանկարծակի երևում են, կարող են ցույց տալ խոռոչի փչացում կամ գերլարում, մանավանդ, եթե հիվանդը ջերմություն ունի,
- արեգակնային ճկունությունը սեղմող կիստայի առկայությունը նրան ինքնուրույն է դարձնում այրվող ցավով, որը ճառագայթում է մեջքին:
Բացի ցավից, պաթոլոգիան դրսևորվում է այլ ախտանիշներով.
- սրտխառնոց և փսխում
- աթոռակի խանգարում, ներառյալ steatorrhea (ճարպի կաթիլներ աթոռակի մեջ),
- մարսողական խանգարումներ, սննդանյութերի վատ կլանում և քաշի կորուստ,
- նվազել է ախորժակը
- տապը մինչև ենթաֆիբրիկ թվեր:
Բարդություններ
Ենթաստամոքսային գեղձի կիստան հատկապես վտանգավոր է քաղցկեղային ուռուցքում դեգեներացիայի հնարավորության պատճառով: Ըստ կառուցվածքի, կիստայական խոռոչները կարող են լինել բարորակ և չարորակ: Ենթաստամոքսային գեղձի քաղցկեղը ծանր, գրեթե անբուժելի վիճակ է, որը բնութագրվում է արագ ընթացքով `ընդարձակ մետաստազներով: Բարորակ կիստաները ոչ պակաս վտանգավոր են քայքայման ռիսկի և պերիտոնիտի հետագա զարգացման պատճառով:
Ֆիստուլի ձևավորումը ևս մեկ լուրջ բարդություն է: Կիստիկ կազմավորումների պերֆորացիայի միջոցով հայտնվում են ամբողջական և թերի բռունցքներ `պաթոլոգիական անցումներ, որոնք շփվում են արտաքին միջավայրի կամ այլ օրգանների հետ: Ֆիստուլների առկայությունը մեծացնում է վարակի վտանգը և բակտերիալ պրոցեսների զարգացումը:
Խոշոր կիստաները սեղմում են որովայնի խոռոչի գեղձի և հարակից օրգանների անոթների և ծորակների վրա ՝ պատճառելով բացասական հետևանքներ.
- խոչընդոտող դեղնախտի զարգացում գլխում կիստաների տեղայնացումով.
- ոտքերի այտուցը, երբ պորտալարի երակը սեղմում է,
- միզասեռական խանգարումներ `միզուղիների ճնշմամբ
- աղիքային խանգարումը աղիքային հանգույցներում լյումենը սեղմելիս (հազվագյուտ վիճակ է, որը տեղի է ունենում ենթաստամոքսային գեղձի խոշոր կիստաների առկայության դեպքում):
Պաթոլոգիայի հայտնաբերում
Բժիշկը, ով հետազոտում և բուժում է ենթաստամոքսային գեղձի կասկածելի անձանց, գաստրոէնտերոլոգ է: Նախնական բուժման ժամանակ անհրաժեշտ է անամնեզ, հիվանդների բողոքների պարզում և փորձաքննություն պալպացիայի միջոցով: Որովայնի շրջանի ձեռքով զննումով կարելի է զգալ հստակ սահմաններով ձգձգում: Ամբողջ փորձաքննությունը ներառում է լաբորատոր և գործիքային մեթոդների համադրություն:
Լաբորատոր թեստերի ցանկում ներառված են արյան անալիզներ, ներառյալ կենսաքիմիա: Պաթոլոգիայի առկայության դեպքում հայտնաբերվելու են ESR- ի և bilirubin- ի ցուցումների փոփոխություններ (ավելացում), լեյկոցիտոզը, ալկալային ֆոսֆատազի ակտիվության բարձրացումը: Միզամուղը կարող է անուղղակիորեն ցույց տալ բորբոքման նշաններ բարդ կիստաներում. Սովորական մեզի և սպիտակ արյան բջիջները հայտնաբերվում են մեզի մեջ:
Վստահելի տեղեկատվությունը պաթոլոգիան հաստատելիս իրականացվում է գործիքային մեթոդներով.
- Ուլտրաձայնային համակարգը թույլ է տալիս որոշել կիստայական խոռոչների չափը, դրանց քանակը, բարդությունների առկայությունը,
- ՄՌՏ-ն հնարավորություն է տալիս հստակ և ճշգրիտ գնահատել չափը, կիստայական կառուցվածքների կապը գեղձի խողովակների հետ,
- scintigraphy (ռադիոնուկլիդային պատկերացում) օգտագործվում է որպես լրացուցիչ մեթոդ `գեղձի պարինամում պաթոլոգիական խոռոչի գտնվելու վայրը պարզելու համար,
- էնդոսկոպիկ հետադարձված խոլանգիոպանկրեոգրաֆիան, որպես բարձր ճշգրտության մեթոդ, մանրամասն մանրամասներ է բերում խոռոչի կառուցվածքի, դրա կառուցվածքի և խողովակների հետ կապի մասին, բայց զննության ընթացքում կրում է վարակի բարձր ռիսկ,
- Խոռոչի սահմանները որոշելու համար օգտագործվում է որովայնի պանորամային ռադիոգրաֆ:
Եթե կիստայական կազմավորումների ներքին շերտի կառուցվածքը անհայտ է, ենթաստամոքսային գեղձի հյուսվածքի բիոպսիան պարտադիր է հաստատել կամ հերքել չարորակությունը: Բիոպսիան իրականացվում է ուլտրաձայնային հետազոտության հսկողության տակ կամ ԱԹ սկանավորման ժամանակ: Բիոպսիայի ընթացքում դիֆերենցիալ ախտորոշումը թույլ է տալիս ժամանակին հայտնաբերել ուռուցքաբանություն և կանխել քաղցկեղի բջիջների աճը:
Ենթաստամոքսային գեղձի կիստաների բուժումը կատարվում է վիրաբուժական միջամտությունների միջոցով: Հաստատված բազմակի կիստաների հետ դեղամիջոցը անարդյունավետ է: Գործողությունը նշված չէ միայնակ փոքր (մինչև 30-50 մմ կիստա) կիստաների դեպքում, եթե դրանք չեն ազդում հարևան օրգանների վրա և չեն առաջացնում բացասական ախտանիշներ: Չարորակ կիստայի հեռացումը, նույնիսկ փոքր չափսերով, անհրաժեշտ է մետաստազները կանխելու համար:
Վիրաբուժական գաստրոէնտերոլոգիայում ենթաստամոքսային գեղձի կիստայի դեմ պայքարում օգտագործվում են 3 մեթոդ.
- պաթոլոգիական կիզակետերի հեռացում.
- կիստայի ջրահեռացում (արտաքին և ներքին),
- լապարոսկոպիա
Երբ հանվում է, կիստայի մարմինը և ենթաստամոքսային գեղձի հարակից մասը հանվում են: Isionնցման ծավալի չափը կախված է խոռոչի չափից, կատարվում է գեղձի պարինեմատիկական շերտի վիճակը `գլխի ռեկսացիա, հեռավորություն, ենթաստամոքսային գեղձ:
Կիստի ներքին ջրահեռացումը իրականացվում է անաստոմոզի միջոցով կիստայի մարմնի և ստամոքսի, տասներկումատնյա աղիքի կամ փոքր աղիքի միջև: Ներքին ջրահեռացումը անվտանգ և ֆիզիոլոգիական մեթոդ է, որը բարելավում է հիվանդի վիճակը `ապահովվում է խոռոչի պարունակության անցումը, ցավն անհետանում է, ռեցիդիվի հավանականությունը նվազագույն է:
Կիստայի արտաքին ջրահեռացումը իրականացվում է պաթոլոգիայի բարդ ընթացքով.
- բորբոքային էքյուդատի կուտակում,
- չկարգավորված կիստիկական խոռոչներ,
- անոթների ավելացում (նոր անոթների ձևավորում) կիստայի պատերին,
- ընդհանուր կրիտիկական վիճակ:
Արտաքին ջրահեռացման հետ կապված, բացասական հետևանքները կարող են առաջանալ բռունցքի ձևավորման, չափի մեջ գտնվող կիստաների մեծացման, նոր կազմավորումների աճի տեսքով: Ժամանակ առ ժամանակ զարգանում է sepsis: Ամեն դեպքում, արտաքին և ներքին ջրահեռացումը իրականացվում է միայն բարորակ կառույցներով:
Լապարոսկոպիան մեղմ մեթոդ է, դրա առավելությունը լայնածավալ վիրաբուժական կտրվածքների բացակայությունն է և հիվանդի արագ վերականգնումը: Լապարոսկոպիան հարմար է ծանրաբեռնված, մեկ կիստայական կառուցվածքները հեռացնելու համար: Այս նվազագույն ինվազիվ միջամտության էությունն այն է, որ բովանդակության ներծծմամբ խնդրահարույց ֆոկուսների մեջ պունկցիոնալ ասեղի ներմուծումը:
Թմրամիջոցների հետ բուժումը ուղղված է հիմքում ընկած հիվանդությունը շտկելուն: Պանկրեատիտի առկայության դեպքում անհրաժեշտ է ֆերմենտների նշանակումը `ենթաստամոքսային գեղձից պատշաճ մարսողություն և բեռնաթափում ապահովելու համար: Painավը թեթևացնելու համար օգտագործվում են հակասպազմոդիկներ և անալգետիկ նյութեր: Արյան գլյուկոզի վերահսկումը պարտադիր է, եթե խանգարում է, նշանակվում են համապատասխան դեղեր:
Կիստիկական վնասվածքների համար սննդակարգը հիմնված է ենթաստամոքսային գեղձի առավելագույն խնայողության վրա: Պատշաճ կերպով կազմակերպված սնունդը կարող է նվազեցնել հիվանդության ռեցիդիվի ռիսկը և աջակցել գեղձի ֆերմենտային հնարավորություններին: Ենթաստամոքսային գեղձի կիստայով սնուցման սկզբունքները.
- կոտորակային սնուցում հավասար ժամանակահատվածում (3-4 ժամ)
- ամբողջ սնունդը մանրակրկիտ մաքրվում և թակած է,
- պատրաստման եղանակներ `խոհարարություն, թխում, շոգեխաշել,
- ճարպից և տապակածից հրաժարվելը.
- հացի և հրուշակեղենի սահմանափակում,
- դիետայի հիմքը սպիտակուցային սնունդն է (բույսերի վրա հիմնված սպիտակուցները չպետք է գերազանցեն օրական դոզայի 30% -ը):
Հիվանդներին խստիվ արգելվում է ճարպային միս ուտել, սունկ, լոբի: Առավել օգտակար ապրանքները կաթնամթերքն են ՝ ցածր յուղայնությամբ, հավի և հնդկահավի միսով, խաշած ձվով, բանջարեղենով ջերմային բուժումից հետո: Խմիչքներից օգտակար են ոչ կենտրոնացված հյութերը, դոնդողը և շոգեխաշած մրգերը: Դիետան `կյանքի ընթացքում, աննշան թուլացումը կարող է վատթարացնել:
Գոյատևման կանխատեսումը կախված է պաթոլոգիայի պաթոլոգիայի արմատական պատճառներից, թերապիայի ընթացքից և համարժեքությունից: Հիվանդությունը բնութագրվում է բարդությունների բարձր մակարդակով. Հիվանդների 10-50% -ի դեպքում հիվանդության ընթացքը ուղեկցվում է ուռուցքաբանությամբ, վարակով և ներքին արյունազեղմամբ: Վերացումից հետո նոր կիստաների աճի հավանականություն կա:Բժշկական խորհրդատվության, կանոնավոր մոնիտորինգի և ֆերմենտների ընդունման առկայության դեպքում կա կյանքի նորմալ տևողություն պահպանելու հնարավորություն:
Կվերականգնումը կանխելու և կայուն վիճակը պահպանելու համար հիվանդները պետք է.
- մնում է դիետա
- հրաժարվել ալկոհոլից
- ժամանակին արձագանքել ստամոքս-աղիքային տրակտի հետ կապված խնդիրներին:
Ենթաստամոքսային գեղձի կիստիկական վնասվածքը հազվադեպ հիվանդություն է, պատշաճ բուժման բացակայության դեպքում հետևանքները ցավալի են: Ժամանակակից բժշկության հնարավորությունները կարող են հաջողությամբ հաղթահարել հիվանդությունը և հնարավորություն տալ հիվանդներին լիարժեք ապրել: Հիմնական բանը `վաղ ախտորոշումն ու կիստաներից ազատվելու լավ ընտրված մեթոդն է:
Ենթաստամոքսային գեղձի կիստան ֆերմենտային պարունակությամբ լցված ձևավորում է: Դրա առաջացման հիմնական պատճառները վնասվածքն են վնասվածքների կամ բորբոքման հետևանքով:
Ախտանիշները կախված են կազմավորման վայրից և չափից: Ախտորոշումը ներառում է ուլտրաձայնային, CT, MRI: Դրանից հետո նշանակվում է պահպանողական կամ վիրաբուժական բուժում:
Ձևավորումների տեսակներն ու տարբերությունները
Ենթաստամոքսային գեղձի վրա կիստաների դասակարգումը կատարվում է ըստ ընթացքի բնույթի, տեղայնացման և ներքին կառուցվածքի: Նրանց տեսքը կարելի է դիտարկել մարմնի տարբեր մասերում, դրա հետ կապված կան երեք տեսակ.
- Գլխի կիստա: Այն ավելի քիչ տարածված է, քան մյուսները, ձեւավորվում է լցոնման տոպրակի խոռոչում: Բարդություն կարող է առաջանալ տասներկումատնյա աղիքի վրա:
- Պոչի կիստը տեղակայված է ենթաստամոքսային գեղձի նեղ վերջում: Դրա հետադարձ կապիտալ տեղայնացումը բացասաբար չի ազդում հարակից հյուսվածքների վրա:
- Օրգանի մարմնի վրա տեղակայված ուռուցքը այս տեսակի ամենատարածված կազմավորումներից է: Նման կիստայի առկայությունը հղի է ստամոքսի և հաստ աղիքի դիրքի փոփոխությամբ:
Կրթության կառուցվածքը հստակ կապ ունի իր արտաքին տեսքի պատճառների հետ: Կառույցը տատանվում է.
- Սուտ կիստ, որը հայտնվում է հիվանդությունից հետո: Նա չունի էպիթելի գեղձի շերտ:
- Իսկական կիստա, որը տեղի է ունենում արգանդում օրգանների ձևավորման փուլում: Ախտորոշվել է չափազանց հազվադեպ, ունի էպիթելիալ շերտ:
Եթե ձեւավորումը պանկրեատիտի հետեւանք է, ապա դասընթացի բնույթի համաձայն, Ատլանտայի դասակարգման համաձայն, նրանք տարբերում են.
- Կծու Ուռուցքն այս դեպքում չունի հստակ պատի կառուցվածք:
- Subacute, որը սահմանափակվում է իր մանրաթելային կամ հատիկավոր ուրվագծերով:
- Թարախակույտ, որը բնութագրվում է խոռոչում փորոքային էքզյուդատի առկայությամբ:
Ուռուցքի զարգացման հիմնական պատճառները
Կրթության իրական ձևը բնորոշ է ներերակային օրգանների պաթոլոգիաներին: Այն առանձնանում է աննշան չափերով, բողոքների բացակայությամբ, կառուցվածքի ներսում էպիթելիային շերտով: Ուլտրաձայնային հետազոտության ժամանակ դուք կարող եք հայտնաբերել այդպիսի կիստը:
Երբեմն իսկական ձևը կարող է սխալ լինել: Դա տեղի է ունենում այն դեպքում, երբ առաջնային կիստը հայտնվում է, երբ արգանդում փակուղիները արգելափակված են: Առանձնացվում է առանձնացված սեկրեցիա ՝ առաջացնելով քրոնիկ բորբոքում: Նման պայմաններում ձեւավորվում են մանրաթելային հյուսվածքներ, այս գործընթացը կոչվում է կիստային ֆիբրոզ:
Կեղծանոթների առաջացման պատճառները մարմնի գործունեության խախտում են:
- Բորբոքային պրոցեսները, օրինակ, պանկրեատիտը, ենթաստամոքսային գեղձի նեկրոզը: Պատկանում է ամենատարածված գործոններին ՝ կեղծ կազմավորումների դեպքերի ավելի քան 80% -ը տեղի է ունենում պանկրեատիտի հայտնվելուց հետո:
- Pancreolithiasis, երբ քարերը արգելափակում են խողովակները:
- Օրգանների վնասվածք Այս պատճառով կեղծ կիստաների 14% -ը ձևավորվում է: Դրանցից 85% -ը վնասում է գեղձի մարմինը և պոչը, իսկ 15% -ը ընկնում է գլխին:
- Անպատշաճ սնուցում: Յուղոտ, կծու սննդի չարաշահումը հանգեցնում է ճարպակալման, ինչը հանգեցնում է լիպիդային նյութափոխանակության խախտման:
- Անառողջ ապրելակերպը, հատկապես ալկոհոլից կախվածությունը:
- Ուռուցքները օրգանի վրա:
- Հելմինտային հիվանդության առկայությունը, մասնավորապես, ցիստիկերկոզը և էխինոկոկոզը:
- Իրականացվել է ստամոքս-աղիքային համակարգի ցանկացած օրգանի վիրաբուժական միջամտություն:
- Շաքարային դիաբետ:
Կիստայի տեսքի նշաններ
Ախտանիշները կարող են դրսևորվել որպես մեղմ տհաճություն կամ ուժեղ ցավ, դա կախված է ձևավորման չափից և տեղանքից: Փոքր կիստաները լուրջ խնդիրներ չեն առաջացնում, քանի որ դրանք չեն սեղմում օրգանները, բացառությունը բազմաթիվ կազմավորումներն են:
Եթե ուռուցքի չափը նշանակալի է, ապա հիվանդը զգում է.
- Պանկրեատիտի հարձակումը սուր տեսքով: Պարոքսիզմային գոտու ցավերը մեծանում են ալկոհոլը ուտելուց կամ խմելուց հետո, իսկ հակասպազմոդիկներն ու NSAID– ները վերցնելը չի հանգեցնում: Այս պայմանին կարող են միանալ փսխումը, ծաղկումը, լուծը: Մեկ ամիս անց հիվանդը դառնում է ավելի լավ, քան ռեցիդիվը:
- Հաջորդ ֆլեշը տարբերվում է ինտենսիվությամբ և տևողությամբ:
- Chրտահարությունները, մարմնի ջերմաստիճանը կարող են բարձրանալ:
- Ընդհանուր թուլություն, որը բնութագրվում է հոգնածությամբ, lethargy- ով:
- Խստությունը հայտնվում է, հիմնականում ձախ հիպոքոնդրիումում:
- Դեմքի մաշկը փոխվում է ՝ ձեռք բերելով դեղին երանգ:
- Միզասեռացումը դառնում է ավելի հաճախակի, ծարավը տանջում է:
Նշանները կարող են ունենալ տեսողական ցուցադրություն:. Այս դեպքում պատնեշի ցնցումը երևում է կոճղի տակ: Ամենից հաճախ դա ցույց է տալիս մի մեծ կազմավորում, որը գտնվում է գեղձի գլխին:
Ախտանիշների բնույթը կարող է ցույց տալ կրթության տեղայնացումը: Եթե այն գտնվում է օրգանի գլխին և սեղմում է լեղու ծորանները, ապա հիվանդը տանջվում է սրտխառնոցի և փսխման հորդորներով, ամբողջական կազմի դեղնավունությամբ:
Երբ տեղի է ունենում գեղձի հիմնական ծորանի գործընթացում ներգրավվածություն, նկատվում է մարսողական խանգարում, լուծ, ուժեղ ցավային համախտանիշ: Feverերմության թուլությունը ցույց է տալիս ինֆեկցիայի զարգացումը `վարակի պատճառով:
Ախտորոշում
Անամնեզի և անցնող թեստերի հավաքագրումից բացի, պաթոլոգիան հայտնաբերելու համար գործիքային հետազոտություն է իրականացվում, որն իր մեջ ներառում է.
- Որովայնի ուլտրաձայնային հետազոտություն: Այս մեթոդը թույլ է տալիս որոշել կիստայի առկայությունը, դրա չափը, գտնվելու վայրը և ձևը: Առողջ ենթաստամոքսային գեղձը ներկայացված է սև պալարային էխոգեն ձևավորմամբ: Կիստայի առկայությունը կարող է որոշվել օրգանիզմի մարմնի վրա ավելի թեթև կլորացված տարածքով: Եթե կազմավորումը ունի իր պատերը, ապա դրանք ներկայացված են հարթ եզրերով հստակ ուրվագծով:
- MRI- ն օգնում է տարբերակել կիստը այլ պաթոլոգիաներից `կապված ախտանիշներով:
- ԱԹ
- ERCP- ն թույլ է տալիս ուսումնասիրել խողովակների պատերը հատուկ էնդոսկոպի միջոցով և պունկցիա վերցնել կենսաքիմիական, մանրէաբանական և ցիտոլոգիական վերլուծության համար: Չնայած իր տեղեկատվականությանը, նման ախտորոշումը շատ հազվադեպ է, քանի որ այն հիվանդի վարակի բարձր ռիսկ ունի:
Լաբորատոր ուսումնասիրությունները հազվադեպ են ցույց տալիս պաթոլոգիական տվյալները, բայց օգնում են որոշել թաքնված արյունահոսությունը կիստայի տարածքում:
Բուժման ավանդական մեթոդ
Գաստրոէնտերոլոգն առաջարկում է սպասման կետի տեսք այն դեպքում, երբ.
- Կիստաների միանգամյա առաջացում:
- Փոքր չափի կրթություն (մինչև 2-3 սմ):
- Խոռոչի հստակ սահմանափակում:
- Հարևան օրգանի վրա բարդությունների և հետևանքների բացակայությունը:
Այս դեպքում բժշկի առաջարկությունները ներառում են դիետան և դեղամիջոցները.
- Հակաբակտերիալ գործակալները անհրաժեշտ են տուժած տարածքի վարակումը կանխելու համար: Հիմնականում օգտագործվում են տետրացիկլինի և ցեֆալոսպորինի պատրաստուկները:
- Պրոտոնային պոմպի խանգարիչները օգնում են թեթևացնել ցավը և նվազեցնել ֆերմենտների սեկրեցումը: Սրանք Omeprazole, Omez, Rabeprazole են:
- Մարսողությունը բարելավելու համար օգտագործվում են ֆերմենտային խթանիչներ, օրինակ ՝ Creon, Pancreatin:
Թմրանյութերը վերցնելուց հետո մեկ ամիս հետո նրանք նորից ախտորոշում են:
Եթե կրթությունը չափի չի ավելանում, և հիվանդը զգում է բարելավում, ապա գաստրոէնտերոլոգը վեց ամսվա ընթացքում նշանակում է հետագա ուլտրաձայնային հետազոտություն: Երբ թերապիան չի բերում ցանկալի էֆեկտը և կիստան շարունակում է աճել, նշանակված է նախատեսված գործողություն:
Հիվանդներին հաճախ հետաքրքրում է, արդյոք կրթությունը կարող է ինքնուրույն լուծել: Կան դեպքեր, երբ 3-5 ամիս անց, համապատասխան սննդով և համապատասխան դեղեր ընդունելով, ուռուցքն անհետացել է: Բայց սա վերաբերում է հիմնականում կեղծ կիստաներին, պանկրեատիտի հետևանքով: Հիվանդության քրոնիկ ընթացքի ընթացքում բնորոշ է գործընթացի արագ զարգացումը:
Ե՞րբ է անհրաժեշտ գործողություն:
Պահպանողական բուժման անարդյունավետությամբ նշվում է վիրահատություն: Հայտնի են վիրաբուժական միջամտության մի քանի մեթոդներ, ներառյալ նվազագույն ինվազիվ ընթացակարգերը:
Կիստայի պարկուճային հեռացումը բնութագրվում է բարդությունների ամենացածր ռիսկով: Այս մեթոդը արդյունավետ է օրգանիզմի մարմնի կամ գլխի վրա մեկ կազմավորման տեղակայման գործում:. Գործողության ընթացքում տուժած տարածքը ցավազրկվում է, որից հետո ասպիրատոր կամ դակիչ ասեղ է մուտքագրվում էպիգաստրային գոտում փոքր կտրվածքի մեջ:
Կենտրոնանալով գործընթացի բնույթի վրա ՝ վիրաբույժը կարող է կատարել.
- Կիստայի սկլերոզը, երբ քիմիապես ակտիվ գործակալը ներարկվում է մաքրված խոռոչի մեջ: Այս դեպքում կիստան փակվում է կապի հյուսվածքով:
- Կծկման ջրահեռացում, որը բաղկացած է խոռոչի մաքրումից և ռեսուրսային խողովակ տեղադրել էքստուդատի արտահոսքի համար: Դրենաժի հեռացումը տեղի է ունենում բեռնաթափման դադարեցումից հետո: Այս ընթացակարգի հակացուցում է կիստայի մեծ չափը կամ ծորան փակելը:
Երբ կեղևի վիրահատությունը հնարավոր չէ, վիրաբույժը կատարում է լապարոսկոպիկ վիրահատություն: Դրա համար կատարվում է 2 կտրվածք, որոնց միջոցով տեղադրվում են էնդոսկոպիկ գործիքներ:
Դուք կարող եք դա անել.
- Բծախնդրություն և խցանում `խոռոչի բացման և դեբրիդման և կիստայի հետագա կարի հետ: Այն ցուցադրվում է միայն կազմավորման մակերեսային տեղանքով:
- Գեղձի ազդակիր մասի վերացում: Այն իրականացվում է մեծ կրթության առկայության պայմաններում: Տուժած տարածքում օրգանական տեղանքը հանվում է:
- Գործողություն Ֆրեյ. Այն նշվում է ծորան ուժեղ ընդլայնմամբ հիվանդների համար: Գործողության ընթացքում գեղձի ծորան յուղվում է փոքր աղիքի մեջ:
Լապարոսկոպիկ մանիպուլյացիաների անբարենպաստությունը բարդությունների մեծ ռիսկ է: Այս տեխնիկայի օգտագործման հնարավորության բացակայության դեպքում կատարվում է լապարոտոմիայի վիրահատություն:
Սա նորմալ գործողություն է, որը ենթադրում է վերականգնման երկար ժամանակահատված:
Այս դեպքում կարող եք ծախսել.
- Կիստայի արտազատում և արտաքին ջրահեռացում:
- Բացեք գեղձի ամբողջական և մասնակի վերաբացում:
- Մարշալիզացում: Այս դեպքում կատարվում է դիահերձում և խոռոչի սանիտարական մաքրում, այնուհետև կտրվում են կտրվածքի եզրերը և կիստայի պատերը: Այս մանիպուլյացիայի անբարենպաստությունը բշտիկ անցումների ռիսկն է:
Այլընտրանքային մեթոդները և դրանց օգտագործումը բուժման մեջ
Հիվանդի կողմից օգտագործված բոլոր ժողովրդական միջոցները պետք է համաձայնեցվեն գաստրոէնտերոլոգի հետ: Հիմնականում բուժումն իրականացվում է բուսական պատրաստուկներով ՝ օգնելով ազատվել բորբոքումից և վերականգնել օրգանների հյուսվածքը.
- Կալենդուլան, celandine- ը եւ yarrow- ը վերցվում են հավասար համամասնությամբ: Խառնուրդի 1 թեյի գդալը լցվում է 250 մլ եռացրած ջրի մեջ և պնդում է մոտ 2 ժամ, որից հետո այն վերցվում է նախքան կերակուրը 60 մլ-ով:
- Վերցրեք տանիքի և կալենդուլայի 2 հատ, հատակի նետերի նետերի 1 մասը, վերցրեք մի բաժակ եռացրած ջուր և թողեք այն եփեք 2 ժամ: Ձգվելով ՝ նրանք 1 ամսվա ընթացքում օրական խմում են 60 մլ:
- Ինֆուզիոն պատրաստված է ելակի, lingonberry, հապալասի, լոբի տերևների, եգիպտացորենի խարանների տերևների հավասար մասերից: 1 տ.ս. Խառնուրդի գդալին ավելացվում է 250 մլ եռացրած ջուր և թույլատրվում է ներարկել գիշերը: Ձգվելով ՝ օրական 2 շաբաթ խմեք օրական 125 մլ: 7-օրյա ընդմիջումից հետո ընթացքը կրկնվում է:
Propիշտ սնուցման կարևորությունը
Դիետան կիստայի առկայությամբ բացառում է ճարպային, աղի ուտելիքների օգտագործումը և ածխաջրերի վերահսկումը: Disաշատեսակները պետք է գոլորշու կամ ջրի մեջ եփվեն: Մրգերն ու բանջարեղենները պետք է ավելացվեն սննդակարգին:
Ձեր ուտած սնունդը չպետք է տաք կամ սառը լինի:. Բուժման ժամանակահատվածի համար արգելվում է ալկոհոլային խմիչքների ընդունումը: Հիվանդի սնունդը պետք է ներառի օրական 5-6 սնունդ ՝ փոքր բաժիններում:
Երբ կիստը հասնում է մեծ չափի և ազդում հիվանդի վիճակի վրա, նշանակվում է նախատեսված վիրահատություն: Վիրահատական միջամտության նախապատրաստվելիս հիվանդին առաջարկվում է պահպանել խնայող դիետա, սննդաբանը կօգնի մոտավոր ընտրացանկ պատրաստել, որը պետք է պարունակի բարձր պարունակություն.
- Սպիտակուցներ, դրանց կեսը պետք է առնչվի կենդանական ծագման արտադրանքներին:
- Վիտամիններ, հատկապես B խմբերը ՝ A և C:
- Լիպոտրոպային կազմի արտադրանք:
Անհրաժեշտ է նաև բացառել ճարպերը, ածխաջրերը և բարձր խոլեստերին պարունակող մթերքները:
Կիստի հետևանքները
Կանխատեսումը բարենպաստ է միայն պաթոլոգիայի ժամանակին ախտորոշմամբ: Բարդությունները նկատվում են օպտիմալացման, ներքին արյունահոսության և բռունցքների տեսքի տեսքով: Ամենավատ դեպքում հետևանքները կարող են լինել ավելի վատ. Կիստայի քայքայումը կամ ձևավորումը դառնում են չարորակ:
Ռեցիդիվի ռիսկը մեծ է նույնիսկ վիրահատությունից հետո:
Կանխարգելիչ միջոցառումներ
Իմանալով ենթաստամոքսային գեղձի կիստայի վտանգը, դուք պետք է վերահսկեք ձեր առողջությունը և պահպանեք մի շարք կանոններ.
- Հրաժարվեք վատ սովորություններից `ծխել, ալկոհոլ խմել:
- Առաջնորդեք ակտիվ կենսակերպ:
- Հետևեք սննդակարգին, եթե ավելորդ քաշ կա, ապա ճիշտ դիետայի և մի շարք վարժությունների օգնությամբ պետք է ազատվեք ավելորդ կիլոգրամներից:
- Ժամանակին բուժեք ստամոքս-աղիքային համակարգի բոլոր պաթոլոգիաները:
- Վերցրեք դեղամիջոցները միայն բժշկի հսկողության ներքո և ոչ ավելի, քան առաջարկվող ժամանակահատվածը:
Ենթաստամոքսային գեղձի կիստան վտանգավոր է հարակից օրգանների արագ զարգացման և խախտման համար: Պահպանողական բուժումը անարդյունավետ է, հատկապես մեծ կազմավորումների առկայության դեպքում: Հետևաբար, ախտորոշվելուց հետո խորհուրդ է տրվում դիետան և կանխարգելիչ ուլտրաձայնը: Խոռոչի ջրահեռացման պլանավորված գործողությունն իրականացվում է խոշոր կիստաների կամ բորբոքային էքստուդատի ներկայությամբ:
Ցիստադենոմաներ
Ամենատարածված բարորակ նորագոյացությունը, որը զարգանում է ենթաստամոքսային գեղձի ծորան էպիթելիայից: Այն տեղի է ունենում ենթաստամոքսային գեղձի բոլոր կիստիկական ախտահարումների 10-15% -ում և նրա ուռուցքային ախտահարումների 1,5-4% -ի դեպքում: Ավելի հաճախ տեղայնացված է գեղձի պոչում կամ մարմնում: Հիմնականում կանայք տառապում են:
Համաձայն ԱՀԿ-ի ներկայիս միջազգային պատմական դասակարգման (J. Kloppel et al., 1996), առանձնանում են բարորակ ենթաստամոքսային գեղձի կիստայական ուռուցքների 3 տարբերակներ ՝ serous, mucinous cystadenoma և intraductal papillary-mucinous ուռուցք:
Լուրջ ցիստադենոմա
Ենթաստամոքսային գեղձի ցիստադենոմայի այս տեսակը շատ դեպքերում խոռոչի ձևավորում է, որի ներսում կա պարզ ջրային հեղուկ: Serous cystadenoma- ի էթոլոգիան անհասկանալի է, չնայած ենթադրվում է, որ այն կարող է զարգանալ ենթաստամոքսային գեղձի էպիթելի բջիջներից `Zp25 քրոմոսոմում փոփոխությունների պատճառով:
Ենթաստամոքսային գեղձի կիստայական ուռուցքների մակրոոսկոպիկ կառուցվածքի բնութագրական առանձնահատկությունն այն է, որ դրանց խոռոչում առկա են լրացուցիչ հյուսվածքային կառուցվածքներ `սեպտա կամ պինդ զանգվածներ (Նկ. 58-11):

Նկ. 58-11: Ենթաստամոքսային գեղձի պոչամբարի լուրջ ցիստադենոմա. Ա - հատվածային պատրաստում, բ - մագնիսական ռեզոնանսային պատկերացում:
Serous cystadenoma- ի պատերի հյուսվածքային զննումով պարզվում է ներքին էպիթելիային երեսպատումը, որը բաղկացած է մեկ շերտի խորանարդ բջիջներից, իսկ հյուսվածքային քիմիական ներկման ընթացքում այդ էպիթելի բջիջների մեջ հայտնաբերվում են գլիկոգենով հատիկներ:
Serous cystadenoma- ով, septum- ը կիստայական ուռուցքը բաժանում է շատ ավելի փոքր կիստաների ՝ այն դարձնելով մեղրաբլիթ: Կիստադենոմայի կառուցվածքի այս տարբերակը կոչվում է միկրոկիստիկա, և այն համարվում է բնորոշ միայն ենթաստամոքսային գեղձի լուրջ ցիստիկական ուռուցքի համար: Այնուամենայնիվ, կա մի serous cystic ուռուցքի մակրոոսկոպիկ կառուցվածքի ևս մեկ տարբերակ, երբ այն ունի unisexual կիստայի տեսք, և դրա մեջ ներքին միջնապատերը լիովին բացակայում են: Serous cystadenoma- ի այս տարբերակը կոչվում է մակրոկիստիկական կամ օլիգոցիստական: Դժվար է տարբերակել կեղծ կիստաներից:
Հիվանդությունը շատ դանդաղ է ընթանում, և երկարաժամկետ դիտարկումները կարող են չհայտնել սերիական ցիստադենոմայի չափի մեծացում: Իր չարորակ վերափոխման դեպքերը serous cystadenocarcinoma- ի դեպքերը պատահական են:
Նման կիստիկ ուռուցքի չափը սովորաբար չի գերազանցում 5-7 սմ-ը, Հաճախ հիվանդությունը հայտնաբերվում է կանխարգելիչ փորձաքննության ընթացքում: Կլինիկական ախտանշանները հազվադեպ են արտահայտվում, ոչ հատուկ, առավել հաճախ դա քրոնիկ ցավ է էպիգաստրային շրջանում: Ախտորոշման մեջ հիմնական իմաստը պատկանում է Ուլտրաձայնային հետազոտություն, ԱԹ և ՄՌՏինչպես նաև էնդոսոնոգրաֆիա. Կեղծ կեղծիքներով դիֆերենցիալ ախտորոշման համար կարող եք օգտագործել մաշկային նուրբ ասեղի պունկցիա `ձգտման և բովանդակության զննումով ամիլազայի գործունեության և հատկապես բջջային կազմի գործունեության վերաբերյալ:
Varietyիստական ուռուցքների այս բազմազանության թվարկված հատկությունների համադրությունը խուսափում է վիրաբուժական միջամտությունից և խորհուրդ է տալիս տարեկան գործիքային հետազոտություն կատարել հիվանդներին: Վիրահատությունը նշվում է ախտանիշների բարձրացման և 5-6 սմ-ից բարձր կիստայի չափի մեծացման համար: Նախապատվությունը նախընտրելի է վիրաբուժական բուժման մեթոդների շարքում, և միայն պոչում կիստայի տեղայնացման դեպքում հնարավոր է այս ենթաստամոքսային գեղձի տնտեսական վերափոխում: Արտաքին կամ ներքին ջրահեռացման գործողությունն անընդունելի է: Պետք է ընդգծել կիստայի պատի վթարային հիստոլոգիական զննումի կարևորությունը, առանց որի միշտ կա ռիսկ վիրաբուժության անբավարար մեթոդ կամ ծավալի ընտրության ռիսկ, մանավանդ նվազագույն ինվազիվ մեթոդների համատարած օգտագործման պայմաններում:
Լորձային ցիստադենոմա
Լորձաթաղանթային ցիստադենոման բնութագրվում է կառուցվածքի պոլիմորֆիզմով: Շատ դեպքերում, դա բազմաբնակարանային մեծ կիստա է (Նկար 58-12), որը լցված է մածուցիկ լորձով կամ հեմոռագիկ պարունակությամբ `հաստ պատով:
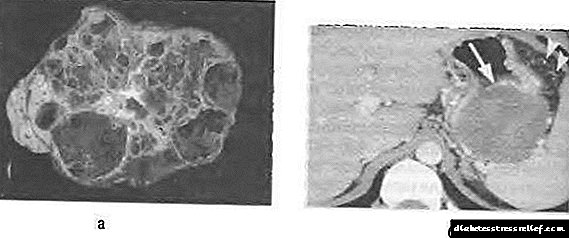
Նկ. 58-12: Ենթաստամոքսային գեղձի լորձաթաղանթային ցիստադենոմա. Ա - հատվածային պատրաստում, բ - հաշվարկված տոմոգրամ `հակադրությունների ամրապնդմամբ:
Հաճախ, այն ունի unisexual կիստայի կառուցվածքը ՝ առանց ներքին միջնապատերի (մակրոկիստիկական օլիգոցիստական ձև): Համաձայն ամենատարածված վարկածներից մեկի ՝ ենթադրվում է, որ ձվարանների հյուսվածքից զարգանում է լորձաթաղանթային կիստիկ ուռուցք, որի տարրերը ընկնում են ենթաստամոքսային գեղձի էջանիշի մեջ ՝ ներգանգային զարգացման վաղ շրջանում: Լորձաթաղանթային ցիստադենոմայի պատի և septum- ի ստրոմալ հյուսվածքը շատ նման է ձվարանների ստրոմալային հյուսվածքին, ինչի պատճառով այն կոչվում է ձվարանների նման ստրոմա: Սա համարվում է լորձաթաղանթային ցիստիկ ուռուցքի կառուցվածքի առանձնահատկություններից մեկը: Լորձաթաղանթային կիստայի ուռուցքի պատի հյուսվածքային կառուցվածքը բնութագրվում է էպիթելիային պաստառում, որը բաղկացած է մկցին պարունակող պրիզմատիկ էպիթելիայից: Այս դեպքում գլիկոգենի համար հիստոքիմիական ներկումը բացասական արդյունք է տալիս:
Լորձաթաղանթային ցիստադենոման համեմատաբար արագ է առաջադիմում, և մինչ այն հայտնաբերվելու ժամանակ, սովորաբար չափվում է մինչև 10-15 սմ տրամագծով: Հետևաբար, դրա համար կարող է լինել անորոշ, բայց մշտական ցավի համախտանիշ, էպիգաստրիում տհաճ զգացողություն: Նկարագրվում են ընդհանուր աղիքային ծորանի, տասներկումատնյա աղիքի և ենթաստամոքսային գեղձի այս ուռուցքի սեղմման կամ խոչընդոտման միանգամյա դիտարկումները: Նման կիստայական ուռուցքի ամենակարևոր առանձնահատկությունը չարորակ փոխակերպման շատ մեծ ներուժ է:
Բազմաթիվ ուսումնասիրություններ ցույց են տվել, որ գործնականում ցանկացած լորձաթաղանթային ուռուցքի դեպքում ժամանակի ընթացքում հայտնվում են ծանր էպիթելի դիսպլազիայի տարածքներ ՝ անցնելով տեղում քաղցկեղով, այնուհետև ենթաստամոքսային գեղձի կիստադենոկարցինոմա:
Ուլտրաձայնային և CT- ի համաձայն, դեպքերի մոտավորապես 20-30% -ում հայտնաբերվում է դրա արտաքին պատի կալկացումը: Որոշ դեպքերում, ներերակային բոլուսային ուժեղացումով ԱԹ ուսումնասիրության ընթացքում հնարավոր է հայտնաբերել կոնտրաստային միջավայրի կուտակումը կիստայական ուռուցքի միջնապատերի և պատի մեջ (տես Նկ. 58-12): Կոլիստիկ ուռուցքի արյան ներթափանցումը նույնպես կարող է հայտնաբերվել ուլտրաձայնային հետազոտությամբ `երկկողմանի սկան ռեժիմով, ներգաղտային կառույցներում և կիստիկ ուռուցքի պատում արյան անոթների առկայության պատճառով:
Ենթաստամոքսային գեղձի պարանխիմայի մնացած մասի վիճակը որոշ նշանակություն ունի կիստայական ուռուցքի ախտորոշման համար: Կարևոր է հաշվի առնել, որ նման ուռուցքների դեպքում այն ենթակա չէ կառուցվածքային փոփոխությունների: Միևնույն ժամանակ, ենթաստամոքսային գեղձի կեղծանունով, սկլերոզով, ատրոֆիայով, կալցիումների ներառմամբ և ենթաստամոքսային գեղձի հիմնական ծորան ընդլայնմամբ, հաճախ հայտնաբերվում են նրա պարենխիմայում: Լորձաթաղանթային ցիստադենոման նման է ենթաստամոքսային գեղձի ցիստադենոկարցինոմային: Բայց համաձայն ԱԹ կամ Ուլտրաձայնային հետազոտություն միայն cystadenocarcinoma- ով կարող են հայտնաբերվել ուռուցքների ներթափանցման նշաններ շրջակա հյուսվածքներ, տարածքային ավշային հանգույցների ավելացում կամ այլ օրգաններում հեռավոր մետաստազներ: Նրանց միջև տարբերակելու համար անհրաժեշտ է բացահայտել ուռուցքային մարկերներ (CEA և CA-19-9):
Բացվում է ենթաստամոքսային գեղձի կիստիկական ուռուցքների ախտորոշման մեծ հնարավորություններ ՄՌՏ. Այն թույլ է տալիս ոչ միայն ստանալ և մշակել օրգանների պատկերը, այլև միաժամանակ գնահատել կենսաբանական հեղուկների որոշ ֆիզիկական հատկությունները T1- և T2 կշռված պատկերների ուսումնասիրության մեջ: Այս տվյալները կարող են օգտագործվել serous- ի դիֆերենցիալ ախտորոշման մեջ `լորձաթաղանթային ցիստիկ ուռուցքից: Serous cystadenoma- ում ներբջջային հեղուկը բնութագրվում է ցածր ազդանշանային ինտենսիվությամբ T1- ում և բարձր `T2- կշռված պատկերով: T1 կշռադատված պատկերում ավելի ինտենսիվ է լորձաթաղանթային կիստիկ ուռուցքի ներքին բովանդակությունից:
Ենթաստամոքսային գեղձի կեղծանունների համար, ինչպես և serous cystadenoma- ով, T1- ի կշռված պատկերով ցածր ազդանշանային ուժգնությամբ և T2- ի քաշով բարձր պատկերով բնորոշ են: Այնուամենայնիվ, պսևդոկիստի ներսում արյան խցանումների կամ խլացուցիչների առկայությունը կարող է փոխել ստացված ազդանշանի բնութագրերը:
Մագնիսական ռեզոնանսային պանկրեատոկոլանգիոգրաֆիա թույլ է տալիս հաստատել կապը կիստայի և ենթաստամոքսային գեղձի հիմնական ծորան միջև: Serous և mucinous cystic ուռուցքներով այդ հարաբերությունը բացակայում է: Եվ intraductal papillary-mucinous ուռուցքով, ընդհակառակը, կիստայի խոռոչի հետ կապված dilated հիմնական ծորան նրա հիմնական դիֆերենցիալ ախտորոշիչ առանձնահատկություններից մեկն է:
Այնուամենայնիվ, ուլտրաձայնային և CT- ի առանձնահատկությունը ցիստիկական ուռուցքների ախտորոշման մեջ չի գերազանցում 50-60% -ը: Սխալ եզրակացությունների հիմնական քանակը ծագում է կիստայական ուռուցքի կառուցվածքի օլիգոցիստական տարբերակի հետ:
Կասկածելի դեպքերում, երբ ենթաստամոքսային գեղձի կիստիկական ախտահարման բնույթը մնում է անորոշ, խորհուրդ է տրվում օգտագործել մաշկային TAB կիստաները, որին հաջորդում են կենսաքիմիական և ցիտոլոգիական վերլուծությունները: Ենթաստամոքսային գեղձի պաթոլոգիական պրոցեսների ախտորոշման հեռանկարային մեթոդներից մեկը մեթոդն է էնդոսկոպիկ ուլտրաձայնային հետազոտությունբարձր լուծում:
Ակտիվ վիրաբուժական մարտավարություն, որն ընդունվել է լորձաթաղանթային ցիստադենոմայի բուժման մեջ անկախ դրա չափից, ինչը պայմանավորված է այս տեսակի տեսակի կիստայի չարորակության բարձր ռիսկով: Վիրաբուժական բուժման մեթոդների շարքում սովորաբար ընդունվում է միայն դրա ամբողջական հեռացումը, սովորաբար `պունկցիայի, բիոպսիայի, ցիտոլոգիական և հիստոլոգիական հաստատումից հետո պանկրեացիայից համապատասխան ենթաստամոքսային գովազդով:
Պետք է հիշել, որ կիստիկ ուռուցքի պատը հաճախ ունի ներքին էպիթելի ծածկույթների բացակայություն: Կիստայի պատի մի քանի բեկորներ ենթակա են հետաքննության, որոնք բաղկացած են հիմնականում այն վայրերից, որտեղ գտնվում են ներբջջային հյուսվածքների աճը կամ septa- ն:
Ներածուն պապիլյար-լորձային ուռուցք
Սա ուռուցք ախտորոշելու հազվադեպ և դժվար է: Այն տեղի է ունենում ցանկացած տարիքում: Այն զարգանում է ենթաստամոքսային գեղձի հիմնական կամ կողային ծորակների պրիմատիկ, մկինին արտադրող էպիթելիայից և տեղայնացված է հիմնականում գլխի կամ որսալաձև գործընթացում: Նման ուռուցքները ներկայացված են պապիլյար էպիթելի աճի տեսքով, արտադրում են հաստ լորձ և ուղեկցվում են ենթաստամոքսային գեղձի հիմնական և կողային ծորակների կտրուկ ընդլայնմամբ: Որոշ դեպքերում գեղձի ցանկացած մասի գերակշռում կարող է լինել: Այս տեսակի ուռուցքը ունի չարորակության բացարձակ ռիսկ:
Շնորհիվ այն բանի, որ գործիքային հետազոտության մեթոդներից ոչ մեկը, բացառությամբ մորֆոլոգիական, ի վիճակի չէ որոշել ուռուցքների տարածման ճշգրիտ սահմանները խողովակաշարերի երկայնքով, բուժման հիմնական մեթոդը ընդհանուր պանկրեատեկտոմիա է: Որոշ դեպքերում թույլատրվում է հատվածների անհապաղ հյուսվածքաբանական հետազոտությամբ տեսանելի փոփոխությունների սահմաններում գեղձի հեռացումը:
Վերականգնողական պլաստիկ վիրահատություն ենթաստամոքսային գեղձի վրա
Ենթաստամոքսային գեղձը որովայնի խոռոչի խոշորագույն օրգաններից է, որը կատարում է հորմոնների և ֆերմենտների սինթեզի գործառույթները, որոնք անհրաժեշտ են սննդանյութերի յուրացման և ձուլման գործընթացն ապահովելու համար: Ենթաստամոքսային գեղձի վիրահատությունը բուժելիս մարսողական համակարգի աշխատանքը վերականգնելու համար անհրաժեշտ է լրացուցիչ վերականգնողական պլաստիկ վիրահատություն, ինչը պահանջում է բարձրակարգ մասնագետ:
Այն բաղկացած է փոքր խցուկներից ՝ ծորաներով: Չարորակ և բարորակ ուռուցքները կարող են ձևավորվել գեղձի բջիջներից, բորբոքային պրոցեսների զարգացմամբ, գեղձում կարող են առաջանալ կիստա և աբսցեսներ, իսկ նրա ծորաններում քարեր են ձևավորվում: Այս հիվանդությունների բուժման համար `տարբեր ենթաստամոքսային գեղձի վիրահատություն.
- ենթաստամոքսային գեղձի կիստա - վիրահատություն ներառում է այս ձևավորման առանձնացումը մարմնի հյուսվածքներից ՝ արյան անոթների մանրակրկիտ կապով,
- ենթաստամոքսային գեղձի քարեր - գործողությունը կատարվում է հիվանդության ծանր դեպքերում և ներառում է մի շարք միջոցառումներ ՝ ենթաստամոքսային գեղձի հյութի բնականոն արտահոսք ստեղծելու համար: Միայնակ քարերը հեռացնելու համար կատարվում է պանկրեատոմտոմիա `քարի վրա հյուսվածքի մասնատումը և դրա արդյունահանումը: Բազմաթիվ քարերով, գեղձը բացվում է գեղձի պոչից,
- ենթաստամոքսային գեղձի հեռացում - վիրահատություն նշված է վնասվածքների, քաղցկեղի, ենթաստամոքսային գեղձի նեկրոզի պատճառով օրգանների զգալի վնասների համար:
Մարմնում չարորակ պրոցեսների զարգացումով վիրահատությունը նրա բուժման միակ տարբերակն է: Ամբողջական բուժումը հնարավոր է հասնել միայն այլ օրգանների մետաստազների բացակայության դեպքում:
Եթե ուռուցքը գտնվում է գեղձի գլխում, սովորաբար նախընտրելի է պիլորուսի մեթոդը, որը, ի տարբերություն ավանդական Whipple- ի գործողության, թույլ է տալիս փրկել ստամոքսի մի մասը: Սա բարելավում է հիվանդի կյանքի որակը, քանի որ նա պարտադիր չէ զբաղվել ստամոքսաբորբոքման հետևանքների հետ (օրինակ ՝ դամպինգի համախտանիշ):
Ենթաստամոքսային գեղձի վիրաբուժություն `հետևանքներ
Pancreatectomy- ը կարող է իրականացվել երկու եղանակով: Երբ ուռուցքը տեղայնացված է գեղձի գլխավերևում, առաջարկվում է Ուայթլի վիրահատությունը, որը բաղկացած է տասներկումատնյա մասի գլուխն ու մասը հեռացնելը, ինչպես նաև ստամոքսի, լեղապարկի, լեղապարկի և լիմֆյան հանգույցների մի մասը: Հաջորդ փուլում վերականգնվում է աղիքների միջոցով սննդի անցումը տասներկումատնյա աղիքների և լեղուղիների պլաստիկով:
Այս վիրահատության ընթացքում, ենթաստամոքսային գեղձի և շրջապատող հյուսվածքները հեռացնելուց բացի, վիրաբուժական միջամտության շատ կարևոր փուլ է հանդիսանում ենթաստամոքսային գեղձի սեկրեցիայի և լեղապարկի արտահոսքի ձևավորման փուլը: Գործողության ընթացքում մարսողական համակարգի այս հատվածը «նորից հավաքվում է» ՝ հետևյալ անաստոմոզների ստեղծմամբ.
- ստամոքսի և ժեժունի ելքային հատված,
- ենթաստամոքսային գեղձի և աղիքային հանգույցի ծորան,
- աղիքների հետ ընդհանուր աղիքային ծորան:
Անաստոմոզը արհեստական միացություն է (աղիքներից հանգույցներ, աղիքների հանգույցի հանգույցներ և լեղապտուղներ), ինչը թույլ է տալիս պահպանել հեղուկների անցումը տրակտատների երկայնքով:
Կարող է օգտագործվել նաև ենթաստամոքսային գեղձի լորձաթաղանթի արտազատման տեխնիկան ստամոքսի մեջ, այլ ոչ թե աղիքի մեջ (պանկրեատոգաստրոանաստոմոզ): Այս բոլոր միջոցները պահանջում են լրացուցիչ վերականգնողական պլաստիկ վիրահատություններ `մարսողական համակարգի աշխատանքը վերականգնելու համար, ինչը պահանջում է բարձրակարգ մասնագետ:
Վերակառուցման-պլաստիկ գործողությունների իրականացման մեթոդաբանություն
Մարսողական տրակտը վերականգնելու համար մշակվել են մեծ թվով տարբերակներ և տեխնիկա: Ամենատարածված տարբերակը ներառում է գեղձի կեղևը ստամոքսի և ժեժունի անաստոմոզիզացումը: Ենթաստամոքսային գեղձի կամ ենթաստամոքսային գեղձի աղիքային անաստոմոզը ստեղծվում է երկու մեթոդով.
օգտագործելով իմպլանտացիա կամ ներգիրություն, որը նշվում է թույլ պարկուճով և ենթաստամոքսային գեղձի նորմալ տրամաչափով փափուկ ենթաստամոքսային գեղձի համար,
լորձաթաղանթի լորձաթաղանթի մեթոդը, որը ներառում է ենթաստամոքսային գեղձի և ստամոքսի կամ ժեժունի լորձաթաղանթի անաստոմոզացում: Այս մեթոդը օգտագործվում է ենթաստամոքսային գեղձի ծորանի զգալի ընդլայնման և խցուկի պարանխիզմի խտության բարձրացման համար ՝ քրոնիկ պանկրեատիտի պատճառով:
ՓՈՍՏՈՊԵՐԱՏԻՎ ՏԱՐԱԾՔ
Ենթաստամոքսային գեղձի հեռացման վիրահատությունը պահանջում է մարսողական ֆերմենտներ `սննդի հետ միասին:
Առաջարկվում է նաև շաքարի համար արյան ստուգում, քանի որ ենթաստամոքսային գեղձի միջամտությունները մեծացնում են շաքարախտի վտանգը: Թեստավորումն իրականացվում է տարեկան երկու անգամ ՝ օգտագործելով արյան գլյուկոզի համակենտրոնացման ամենօրյա դիտարկումը: Բացի այդ, կարող է կատարվել գլյուկոզի բերանի հանդուրժողականության բանավոր քննություն: Եթե սննդի հետ կապված խնդիրներ ունեք, ապա անհրաժեշտ է դիետա:
Կյանքը ենթաստամոքսային գեղձի վիրահատությունից հետո. Հետևանքները:
| Տեսանյութ (կտտացրեք խաղալ): |
Մեծ Պիրոգովը մի անգամ ասաց. «Վիրահատությունը ամոթ է բժշկության համար»: Սա պետք է ավելացվի `հիվանդի համար նույնպես:
Մեր մշտական պատրաստակամությունը բուժելու սկզբնական հիվանդությունները, ակնկալիքով, որ այն կանցնի ժամանակի ընթացքում, և առողջ վարքի հիմնական նորմերի անտեսումը մեզ տանում է դեպի աշխատանքային սեղան: Լրիվ անսպասելի:
Operationանկացած վիրահատություն մարմնի համար ահռելի սթրես է: Ենթաստամոքսային գեղձի վիրահատությունը 25% դեպքերում հանգեցնում է մահվան, իսկ 100% -ում ՝ հաշմանդամության: Վիրահատությունից հետո հիվանդների կյանքի տևողությունը փոքր է:
Ենթաստամոքսային գեղձի վրա վիրաբուժական միջամտության տեսակները
| Տեսանյութ (կտտացրեք խաղալ): |
Այսօր ենթաստամոքսային գեղձի վրա գործողությունները կատարվում են հետևյալ մեթոդներով.
Գործողության ընթացքում բազմաթիվ դժվարություններ են առաջանում ՝ կապված դրա կառուցվածքի, տեղանքի և ֆիզիոլոգիայի հետ:
Երկաթը բաղկացած է գեղձի, նուրբ հյուսվածքից: Այն կարելը շատ դժվար է, այն կարող է վնասվել մատի միջոցով պարզ հպումով:
Սա չվճարված օրգան է, գեղձը տեղակայված է երիկամների կողքին, դրա շուրջը կան խոռոչ երակներ, որովայնի աորտա, զարկերակ, լեղու ծորաններ, իսկ տասներկումատնյա աղիքի հետ ունի ընդհանուր արյան շրջանառություն: Հաճախ, երբ դուք հեռացնում եք գեղձի մի մասը, դուք պետք է հեռացնեք տասներկումատնյա աղիք: Այս օրգանին հասնելը ՝ առանց շրջապատող հյուսվածքին վնասելու, նույնպես շատ դժվար է:
Երկաթի արտադրած ֆերմենտների բարձր ակտիվության պատճառով ֆերմենտները սննդի փոխարեն կարող են յուրացնել երկաթը: Եթե շահագործման ընթացքում ֆերմենտը մտնում է արյան մեջ, ապա անմիջապես տեղի կունենա ուժեղ ցնցում:
Այս օրգանի կառուցվածքային հատկությունների շնորհիվ նրա բջիջներում կարող են ձևավորվել այտուցված բջիջներ, կիստաներ, աբսցեսներ և քարեր: Այս ամենը հնարավոր է բուժել միայն վիրահատության միջոցով:
Ենթաստամոքսային գեղձի վիրահատությունը տարածված չէ բարձր բարդության և մահացության բարձր մակարդակի պատճառով: Սահմանափակ թվով պատճառներ դրանց իրականացման ցուցիչ են.
- ենթաստամոքսային գեղձի նեկրոզ,
- ուռուցքներ, չարորակ և բարորակ,
- վնասվածք `գեղձի մեծ մասի վնասվածքով,
- կիստայի զարգացում
- ծննդյան թերություններ
- պերիտոնիտ
- քարեր արգելափակված ծորաններում
- աբսցեսներ և բռունցքներ:
Գործողությունները հաճախ տեղի են ունենում մի քանի փուլով, քանի որ անհնար է միանգամից իրականացնել ամբողջ գումարը:
Նրա հիվանդության ենթաստամոքսային գեղձի վարքագիծը անկանխատեսելի է, ենթաստամոքսային գեղձի բազմաթիվ հիվանդությունների պատճառները անհայտ են: Հիվանդությունների մեծ մասի բուժման հետ կապված զգալի հակասություններ կան:
Այսօր հնարավոր է գեղձի փոխպատվաստման վիրահատություն, բայց հիվանդը միջին հաշվով կապրի այս վիրահատությունից հետո մոտ երեք տարի: Երկաթը չի հանդուրժում արյան հոսքի բացակայությունը ավելի քան կես ժամ: Երբ սառեցված է, այն կարող է օգտագործվել, ոչ ավելի, քան հինգ ժամ: Փոխպատվաստելիս այն տեղադրված չէ իր տեղում, այլ ՝ պերիտոնում:
Ենթաստամոքսային գեղձի փոխպատվաստումը փոխպատվաստման մեջ ամենաանբացատրելի մեթոդն է:
Տեխնիկական մեծ դժվարությունների պատճառով գեղձի փոխպատվաստումը գործնականում չի արվում: Կատարվում է որոնում վիրահատությունների անցկացման նոր մեթոդների ուսումնասիրություններ, կատարվում են հետազոտություններ արհեստական գեղձի արտադրության ոլորտում:
Գործառնությունների պատճառները տարբեր են, անցկացման մեթոդները նույնպես բավականին շատ են, առնվազն տասնհինգ տարբերակ.
- ենթաստամոքսային գեղձի ախտահարում,
- նյարդեկտոմիա
- ցիստոենտերոստոմիա,
- Կիստայի մարշունալացում
- ձախակողմյան հեռացում,
- պապիլոտոմիա և այլն:
Վիրահատությունները կատարվում են փորձառու վիրաբույժների կողմից առավել անհրաժեշտ դեպքերում:
Վիրահատությունից հետո հիվանդի բուժման տևողությունը կախված է նրա առողջության վիճակից մինչ այդ և վիրաբույժի կողմից ընտրված վիրահատության եղանակից:
Այն հիվանդությունը, որը պահանջում էր վիրաբուժական միջամտություն, այն բանից հետո, երբ այն շարունակում է ազդել հիվանդի վրա, որոշում է կանխարգելիչ միջոցառումների մեթոդները և հիվանդի ապրելակերպը:
Հնարավոր չէ վերականգնել գեղձի հեռացված մասերը, այն երբեք էլ ամբողջությամբ չի հանվում: Վիրահատությունից հետո մարդը տառապում է գեղձի հեռացված մասում հորմոնների և ֆերմենտների բացակայությունից. Մարմնի մարսողական գործունեությունը մշտապես խանգարում է:
Ենթաստամոքսային գեղձի վիրահատությունից հետո վերականգնման ժամանակահատվածում հիվանդը երկար ժամանակ գտնվում է հիվանդանոցի վերականգնողական բաժանմունքում: Հաճախ կան տարբեր հետվիրահատական բարդություններ.
- պերիտոնիտ
- արյունահոսություն
- շաքարախտի բարդություն
- երիկամային անբավարարություն
- շրջանառության ձախողում:
Բժշկական կենտրոնում վերականգնումը տևում է մինչև երկու ամիս հիվանդանոցում, մարսողական համակարգը պետք է հարմարվի փոփոխված գործունեության պայմաններին:
Վիրահատությունից հետո մարդը տեղափոխվում է արհեստական ներերակային սնուցում: Արհեստական սննդի ժամանակահատվածի տևողությունը նշանակալի ազդեցություն ունի վերականգնման վրա: Ներերակային սնունդը իրականացվում է 5-ից 10 օրվա ընթացքում: Նման դիետայի իրականացումը թույլ է տալիս նվազագույնի հասցնել բարդությունները վիրահատությունից հետո:
Հիվանդի վերականգնման հետվիրահատական մեթոդները ներառում են հետևյալ ընթացակարգերը.
- խիստ դիետա
- կանոնավոր վարժություն
- ինսուլինի օգտագործումը շաքարը կարգավորելու համար,
- սնունդ օգտագործելու համար ֆերմենտների օգտագործումը:
Հնարավոր բարդությունների կանխարգելման համար անհրաժեշտ է հիվանդի վիճակի մշտական բժշկական մոնիտորինգ:
Հիվանդանոցից դուրս գրվելուց հետո երկու շաբաթվա ընթացքում հիվանդին առաջարկվում է ամբողջական հանգիստ և անկողնում:
Քայլելիս, գրքեր կարդալը և այլ ֆիզիկական գործունեությունը հնարավոր է ավելացնել հիվանդի ժամանակացույցին ՝ ըստ նրա բարեկեցության, անբավարար անհնար է գերտաքացումից:
Բուժման ռազմավարությունը մշակվում է ներկա բժշկի կողմից բժշկական պատմության հետ ծանոթանալուց հետո, վիրահատությունների համեմատությունից առաջ և հետո:
Դիետայում պետք է բացառվեն ալկոհոլի, ճարպային, կծու և թթվային մթերքների օգտագործումը:
Չնայած վիրահատությունից հետո մարդու առողջության վիճակը կախված է դրա իրականացման եղանակից, դրանից հետո բժշկական ընթացակարգերի որակից, վիրահատությունից հետո մահացության մակարդակը մնում է շատ բարձր:
Ենթաստամոքսային գեղձի վիրահատություն (ենթաստամոքսային գեղձի վիրահատություն) սովորաբար նշանակվում է քաղցկեղի բուժման համար: Գործողության ընթացքում նրանք կարող են հեռացնել գեղձի ամբողջ կամ մի մասը: Նրանք կարող են նաև հեռացնել հարևան օրգանները, ինչպիսիք են.
- - փայծաղ և լեղապարկ,
- - ավիշ հանգույցներ,
- - փոքր աղիքի կամ ստամոքսի մի մասը:
Ենթաստամոքսային գեղձի վիրահատությունից հետո կանխատեսումը կախված է բազմաթիվ գործոններից.
- - գործողության եղանակը,
- - ո՞րն էր հիվանդի նախաքննական վիճակը,
- - դիսպանսերային և բուժական միջոցառումների որակը,
- - պատշաճ սնուցում և հիվանդի ակտիվ խնամք:
Կիստաների, սուր պանկրեատիտի, ենթաստամոքսային գեղձի մեջ գտնվող քարերի հեռացումը և պաթոլոգիական այլ պաթոլոգիական պայմանները, որոնց համար իրականացվել է վիրահատություն, և որի ընթացքում ամբողջ օրգանը հանվել է, կամ օրգանի միայն մի մասը չի դադարում ազդել հիվանդի ընդհանուր վիճակի և ընդհանուր կանխատեսման վրա:
Օրինակ ՝ քաղցկեղի հետ կապված վիրահատությունը սպառնում է ռեցիդիվների զարգացմանը: Այդ իսկ պատճառով, նման գործողությունից հետո գոյատևման կանխատեսումը շատ բարձր չէ: Քաղցկեղի հիվանդների դեպքում վիրահատությունից հետո, եթե առկա են որևէ տհաճ ախտանիշներ, նշանակվում են հատուկ լրացուցիչ թեստեր `քաղցկեղի ռեցիդիվների զարգացումը և ժամանակին մետաստազների զարգացումը որոշելու համար:
Հիվանդությունների և ենթաստամոքսային գեղձի վիրահատությունների վատ ուսումնասիրված տարածքի մութ անտառում մթնոլորտի հույսի ճառագայթ կա, որը մեզ տալիս են նատուրոպաթիկ բժիշկները:
Լեգենդար սննդաբան Առնոլդ Էրեթը գրել է 20-րդ դարի սկզբին. «Բոլոր հիվանդությունները, առանց բացառության, գալիս են բացառապես անբնական սննդամթերքից և ավելորդ սննդի յուրաքանչյուր գրամից»: Մտածեք այն մասին, թե ինչպես է դարձել անբնական սնունդ 21-րդ դարի սկզբին:
Հիվանդություններից ազատվելու համար հարկավոր չէ լինել հում սննդի ուտող կամ բուսակեր, պարզապես անհրաժեշտ է հետևել կենդանի սննդի սկզբունքներին, ինչը Eret- ը մեզ մատնանշեց նույն գրքում:
Մարդիկ ամեն ինչի մեջ են փնտրում հիվանդությունների պատճառները `վարակների, օրգանների հանկարծակի բորբոքում, ծննդյան թերություններ, բայց ոչ սննդի մեջ: Հետևաբար, այսօր բազմաթիվ հիվանդությունների պատճառները խորհրդավոր են և անբացատրելի: Կարդացեք հիվանդության պատճառները բժշկական հանրագիտարանում `դրանք գրեթե միշտ անհայտ են:
Սովորությունը տասն անգամ ավելին է, քան մարմինը պետք է, և մեծ մասամբ անպիտան սնունդը դաժան կատակ է խաղում մարդկության հետ:
Diseaseանկացած հիվանդություն նշանակում է օտարերկրյա նյութերի առկայություն, այսինքն ՝ տոքսիններ մարդու մարմնում: Դրանցից ազատվելը միևնույն ժամանակ կարող է լինել պարզ և դժվար:
Պարզությունը կայանում է հայտնի առաջարկությունների մեջ. Կտրուկ նվազեցնել մարմինը մաքրելու համար սննդի քանակը: Սնունդը պետք է լինի բնական և բնական: Զորավարժությունները արագացնում են մարմինը մաքրելու գործընթացը: Արեւի լոգանքները շատ օգտակար են մարմինը բուժելու համար: Օդի լոգանքները ոչ պակաս կարևոր են, քան ջրային բաղնիքները, քանի որ օդը մարմնի համար ավելի կարևոր է, քան սնունդը:
Դիետան ենթաստամոքսային գեղձի վիրահատությունից հետո
Ենթաստամոքսային գեղձի վրա միջամտությունից հետո շատ կարևոր կետ է համարվում դիետան, ինչպես նաև բուժական սնունդը: Միջամտությունից հետո մարսողական օրգանները չեն կարող լիարժեք աշխատել: Դիետան օգտագործելը նվազեցնում է դրանց վրա բեռը: Դիետայի ընտրացանկը և դրա տևողությունը անհատապես սահմանվում են բժշկի կողմից:
Սովորաբար հիվանդություններով և պաթոլոգիաներով հիվանդները պետք է հրաժարվեն ցանկացած մթերքից, որը մեծացնում է ֆերմենտների արտադրությունը, որոնք նպաստում են սննդի տրոհմանը: Ենթաստամոքսային գեղձի վիրահատությունից հետո նրա ֆունկցիոնալությունը պետք է փոխհատուցվի դեղերով: Ձեր արյան շաքարը նորմալացնելու համար ձեր բժիշկը կարող է նշանակել ինսուլինի ներարկումներ: Նաև բժիշկները հաճախ նշանակում են A, E, K, D և B12 վիտամիններ:
Հետվիրահատական բժշկական սնունդը սովորաբար բաղկացած է հետևյալ քայլերից.
1) արհեստական սնուցում.
- զոնդ օգտագործելը,
2) սննդի բնական ձևը:
Վիրահատությունից հետո արհեստական սնունդը լավ արդյունք է տալիս:
Դիետիկ թերապիան այս ժամանակահատվածում բաղկացած է հետևյալ փուլերից.
1-ին փուլ: Միայն парентерал pareнные սնունդը 7-12 օրվա ընթացքում: Այս փուլի տևողությունը կախված է գործողության բարդությունից:
2-րդ փուլ: Այս փուլը անցում է դեպի բնական սնունդը, և այստեղ նրանք օգտագործում են մասնակի parenteral սնուցում:
3-րդ փուլ: Հիվանդին նշանակվում է բոլորովին բնական սննդակարգ: Անհրաժեշտ է դանդաղորեն մեծացնել բեռը հիվանդների մարսողական օրգանների վրա.
- նախ, առաջին շաբաթ, հիվանդներին նշանակվում է թիվ 0 դիետա,
- հետո, երկրորդ շաբաթվա ընթացքում, նրանք սահմանում են թիվ 1 ա դիետան,
- այդ դեպքում ևս մեկ շաբաթ խորհուրդ է տրվում անցնել թիվ 1 բ դիետային,
- հաջորդ փուլը `մինչև երկու ամիս, նշանակեք 55p դիետայի առաջին տարբերակը,
- ապա վեց ամսից մինչև մեկ տարի ժամկետով նախատեսված է թիվ 5p դիետայի երկրորդ տարբերակը:
Հիվանդին հիվանդանոցից դուրս գրվելուց հետո անհրաժեշտ է սահմանափակել հետևյալ արտադրանքի ընդունումը.
- համեմունքներ և համեմունքներ,
- կոպիտ մանրաթելից սնունդ:
Հիվանդի սնունդը պարտադիր պարունակում է սպիտակուցներ, իսկ նվազագույնը պարունակում է ճարպեր, շաքար և ածխաջրեր:
Հետվիրահատական ողջ ժամանակահատվածը, հիվանդը պետք է ենթարկվի խիստ բժշկական հսկողության տակ `կանխելու տարբեր բացասական պաթոլոգիաների զարգացումը: