Ենթաստամոքսային գեղձի ստատոիզի պատճառները, ախտանիշները և բուժումը
Ենթաստամոքսային գեղձի ստեատոզը պաթոլոգիական պայման է, որի արդյունքում նորմալ ենթաստամոքսային գեղձի բջիջները (ենթաստամոքսային գեղձերը) փոխարինվում են լիպոցիտներով (ճարպային բջիջներ): Պաթոլոգիան ինքնուրույն հիվանդություն չէ, այն գեղձի հյուսվածքներում խանգարված գործընթացների արտացոլումն է: Այն տեղի է ունենում մարմնում լիպիդների և գլյուկոզի նյութափոխանակության փոփոխության հետ կապված:
Պաթոլոգիան զարգանում է դանդաղ, և նախնական փուլերում կլինիկական դրսևորումներ չկան: Սա բարդացնում է ախտորոշումը վաղ փուլերում, և այս իմաստով վտանգ է առաջանում. Եթե փոփոխությունները չբացահայտվեն, գործընթացը կզարգանա, օրգանը կմահանա: Եթե հյուսվածքների մեծ մասը ներկայացված կլինեն ճարպային բջիջներով, ապա դրա ձևը կմնա, բայց գործառույթը չի վերականգնվի:
Ինչ է լյարդի և ենթաստամոքսային գեղձի steatosis- ը:
Ստերատոզը (լիպոմատոզ) հանդիսանում է օրգանիզմի սեփական բջիջների ատրոֆիա և դրանց փոխարինումը ճարպային հյուսվածքով: Գործընթացը անշրջելի է, տևում է տարիներ, օրգանը աստիճանաբար կորցնում է իր գործառույթները ՝ նորմալ գործող բջիջների մահվան պատճառով: Եթե steatosis- ի տեսակի դիֆուզիոն փոփոխությունները հայտնաբերվել են ուլտրաձայնային հետազոտության միջոցով, գաստրոէնտերոլոգի հետ խորհրդակցելուց հետո անհրաժեշտ է անհապաղ դիմել բուժման սահմանված միջոցառումներին ՝ հյուսվածքների հետագա վնասվածքը կանխելու համար: Ժամանակին բուժումը կարող է սպառնալ արտասանել ֆիբրո-ճարպային ավանդների զարգացումը և փոփոխված օրգանների գործունեության ամբողջական կորուստը:

Խնդրի գերակշռության հետ կապված, տարբեր տերմիններ են օգտագործվում `նշելու պաթոլոգիական փոփոխությունները` լիպոմատոզ, ենթաստամոքսային գեղձի ճարպային այլասերում:
Ենթաստամոքսային գեղձի ճարպակալմամբ հաճախ հայտնաբերվում է լյարդի ստեատոզ, կամ այդ գործընթացները զարգանում են հաջորդաբար: Վիճակը պահանջում է բուժում, քանի որ դա կարող է լուրջ հետևանքներ առաջացնել: Տղամարդկանց մոտ ալկոհոլային ստեատոզը ավելի հաճախ է հանդիպում, կանանց մոտ `ոչ ալկոհոլային ճարպային լյարդի հիվանդություն (NAFLD): Քանի որ մարսողական բոլոր օրգանները փոխկապակցված են ընդհանուր գործառույթների հետ, ենթաստամոքսային գեղձի և լյարդի այս պաթոլոգիան ընթանում է հիմնականում միաժամանակ: ICD- ի հիվանդությունների միջազգային դասակարգումը `10 կոդ.
- ճարպային հեպատոզ - K.70 - K.77,
- ստեատոզ (լիպոմատոզ) - K. 86:
Steatosis- ի պատճառները
Ստերատոզի առաջացման ճշգրիտ պատճառները չեն հայտնաբերվել բժշկության կողմից, սակայն կապ է հաստատվել գոյություն ունեցող ճարպային կազմավորումների միջև դերմիսում (լիպոմաներ) և մոտակա օրգաններում: Նրանք հաճախ հայտնվում են լեղապարկի տարածքում: Կապված է ենթաստամոքսային գեղձի և լյարդի մեջ լիպոմաների և ստրատոզի զարգացման միջև:
Ստերատոզը կարող է համարվել որպես մարմնի պաշտպանիչ ռեակցիա ՝ արտաքին և ներքին անբարենպաստ ազդեցություններից, երբ մարմնի պաշտպանությունը սպառված է, և այն դադարում է պայքարել ենթաստամոքսային գեղձի պաթոլոգիական պրոցեսների դեմ ՝ նրանց պատասխանելով ստատոզով:
Fարպային ենթաստամոքսային գեղձի ինֆիլտրացիայի տեսքի հիմնական գործոններից մեկը.
- ուտելու խանգարումներ
- վատ սովորություններ (ծխելը, խմելը):
Ալկոհոլը բոլորի համար նույնը չի գործում. Ապացուցված է, որ ստեատեհեպատոզի կամ ենթաստամոքսային գեղձի ստատոնեկրոզի զարգացումը կախված չէ ալկոհոլի չափաբաժինից: Այն հայտնաբերվում է այն մարդկանց մոտ, ովքեր պարբերաբար խմում են մեծ քանակությամբ ալկոհոլ պարունակող ըմպելիքներ, բայց ոմանց համար անհրաժեշտ է ընդամենը մի քանի մսուր, որպեսզի սկսեն ենթաստամոքսային գեղձի հյուսվածքների այլասերվածության պաթոլոգիական գործընթացը:
Անպիտան սնունդը նաև հզոր ռիսկի գործոն է. Ոչ միայն մեծ քանակությամբ ճարպային սննդի կանոնավոր սպառումը և դրան հաջորդող ճարպակալումը առաջացնում են ենթաստամոքսային գեղձի և լյարդի լիպոմատոզի զարգացում: Խթանը կարող է լինել տապակած, ապխտած, չափազանց աղի սնունդ, կծու համեմունքներ:
Որոշ հիվանդություններ կարող են հանգեցնել steatosis- ի.
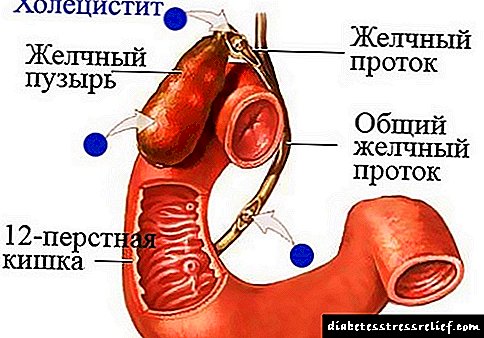
Digestանկացած մարսողական օրգանում և հատկապես ենթաստամոքսային գեղձի հատվածում բորբոքումն առաջացնում է բջիջների դիստրոֆիկ փոփոխություն և դրանց մահ: Նրանց տեղում աճում է ճարպային հյուսվածքը:
Կործանարար ազդեցությունն իրականացվում է դեղերի որոշ խմբերի կողմից: Երբեմն մեկ դեղահատ կարող է հանգեցնել անդառնալի փոփոխությունների: Steatosis- ի ամենատարածված պատճառներն են `հակաբակտերիալ դեղամիջոցները, գլյուկոկորտիկոստերոիդները (GCS), ցիտոստատիկները, ցավազրկող դեղամիջոցները, չնայած, բացի դրանցից, դեռևս կան բազմաթիվ խմբերի դեղեր, որոնք ձգձգում են ենթաստամոքսային գեղձի նեկրոզը:
Ենթաստամոքսային գեղձի հյուսվածքը կարող է այլասերումվել վիրաբուժական միջամտությունների արդյունքում. Նույնիսկ այն դեպքերում, երբ վիրահատությունն իրականացվում է ոչ թե ենթաստամոքսային գեղձի վրա, այլ մոտակա օրգանների վրա, դա կարող է հանգեցնել գեղձի հյուսվածքների վերափոխմանը:
Ենթաստամոքսային գեղձի լիպոմատոզը ժառանգելու հնարավորություն կա: Բայց ստեատոզի փոխանցման համար գենետիկ գործոն ունեցող հիվանդների տոկոսը շատ ցածր է: Ավելի մեծ հավանականությամբ կարելի է պնդել, որ պաթոլոգիայի զարգացումը կախված է անձից ՝ նրա ապրելակերպը, սովորությունները, սնունդը, գործունեությունը:
Պաթոլոգիայի ախտանիշները
Ստատատոզի հիմնական վտանգը պաթոլոգիայի սկզբնական փուլերում դրա դրսևորման վաղ նշանների բացակայությունն է: Երկար ժամանակահատվածում (մի քանի ամիս կամ տարի) ոչ մի բողոք կամ կլինիկական ախտանիշ չի կարող առաջանալ: Թեթև անհանգստությունը հայտնվում է այն դեպքում, երբ ենթաստամոքսային գեղձի պարենխիզմն արդեն 25-30% է կազմված ճարպային բջիջներից: Եվ նույնիսկ այս փուլում պահպանված առողջ բջիջները փոխհատուցում են օրգանի բացակայող մասը, և ենթաստամոքսային գեղձի ֆունկցիան չի արժեզրկվում: Սա պաթոլոգիայի առաջին աստիճանն է:
Երբ օրգանական բջիջների դիստրոֆիան առաջընթաց է ապրում, վիճակը կարող է վատթարանալ: Պարենխիմայի վնասման երկրորդ աստիճանը համապատասխանում է ենթաստամոքսային գեղձի յուղի հյուսվածքի տարածման մակարդակին 30-ից 60% -ով: Երբ փոփոխված բջիջների մակարդակը մոտենում է 60% -ին, գործառույթները մասամբ խափանում են:

Բայց բնորոշ բողոքներով և դրսևորումներով լիակատար կլինիկական պատկերը տեղի է ունենում պաթոլոգիայի երրորդ աստիճանի ժամանակ, երբ լյարդի հյուսվածքի և ենթաստամոքսային գեղձի պարենխիզմի գրեթե բոլորը դիֆուզ կերպով փոխարինվում են լիպոցիտներով (ավելի քան 60%):
Առաջին պաթոլոգիական դրսևորումները հետևյալն են.
- լուծ
- որովայնի ցավ - տարբեր տեղայնացման և ինտենսիվության,
- փխրունություն, փչացող օդը,
- սրտխառնոց
- ալերգիկ է նախկինում սովորաբար ընկալվող սննդամթերքների նկատմամբ,
- ոչ դրդված թուլություն, հոգնածություն,
- նվազեցված անձեռնմխելիությունը, որը դրսևորվում է հաճախակի մրսածության հետևանքով,
- ախորժակի բացակայություն:
Տուժում են ոչ միայն մարսողական խանգարումներ ունեցող էկզոկրին ֆունկցիաները, այլև խթան. Կտրուկ կրճատվում է բետա բջիջների կողմից ինսուլինի Langerhans կղզու սինթեզը, ածխաջրերի նյութափոխանակության համար պատասխանատու հորմոնը: Միևնույն ժամանակ, խանգարվում է այլ հորմոնալ նյութերի ձևավորումը ՝ ներառյալ սոմոստոստատինը, գլյուկագոնը (ենթաստամոքսային գեղձը նրանց արտադրում է 11 քանակությամբ):
Ի՞նչ վտանգ է ներկայացնում steatosis- ը մարդկանց համար:
Ստերատոզի զարգացումը որոշվում է ենթաստամոքսային գեղձի անատոմիական կառուցվածքով և ֆունկցիոնալ արժեքով: Սա մարսողական համակարգի հիմնական օրգանն է, այն արտադրում է ֆերմենտներ, որոնք ներգրավվում են ճարպերի, սպիտակուցների, ածխաջրերի մարսողության մեջ ՝ որպես մարսողական հյութի մաս: Դա տեղի է ունենում ենթաստամոքսային գեղձի գեղձի հյուսվածքի հատուկ տարածքներում `acini: Նրանցից յուրաքանչյուրը բաղկացած է.
- ենթաստամոքսային գեղձի հյութը սինթեզող բջիջներից,
- անոթներից
- այն ծորակից, որի միջոցով սեկրեցումը արտանետվում է ավելի մեծ ջրանցքների, այնուհետև `ընդհանուր ծորան (վիրսունգներ):
Wirsung- ի ծորան անցնում է ամբողջ գեղձի միջով և միանում է լեղապարկի ծորան, ստեղծելով ամպուլ, որը Օդդիի սֆինկերտի շնորհիվ բացվում է փոքր աղիքի lumen:

Այսպիսով, ենթաստամոքսային գեղձը կապված է լեղապարկի, լյարդի, փոքր աղիքի հետ, անուղղակիորեն `ստամոքսի հետ: Գեղձի ցանկացած խախտում հանգեցնում է հարակից օրգաններում նյութափոխանակության փոփոխության և առաջացնում է.
- ճարպային հեպատոզ լյարդի հյուսվածքում,
- լեղապարկի վնասը, որի ընթացքում բորբոքում է զարգանում (քրոնիկ խոլեցիստիտ), և ձևավորվում են լեղու քարերի լճացում (խոլելիտիաս):
- պատերի հաստացումը և ընդհանուր ծորանի լուսավորության նեղացումը հանգեցնում են ենթաստամոքսային գեղձի սեկրեցիայի դրանում ճնշման բարձրացման, ֆերմենտների և ենթաստամոքսային գեղձի նեկրոզների վերադարձի,
- Լանկերհանի կղզիների մահը `կապված նեկրոզի զարգացման արդյունքում, հանգեցնում է ինսուլինի կտրուկ նվազմանը, գլիկեմիայի աճին և 1-ին տիպի շաքարախտի զարգացմանը:
Շաքարային դիաբետով ենթաստամոքսային գեղձի ենթաստամոքսային գեղձի ենթաստամոքսային գեղձի պանկրեատիտը նկարագրում է կղզիների այլընտրանքային ատրոֆիան և հալալինոզն իրենց փոխհատուցող հիպերտոֆիայով:
Steatosis- ի 2-րդ և 3-րդ փուլերում տեղի է ունենում ճարպային բջիջների զգալի աճ և խաթարում ենթաստամոքսային գեղձի աշխատանքը: Բայց նույնիսկ գեղձի որոշ մասերի չափավոր վնասվածքներով, պանկրեատիտի կլինիկական նկարի լրիվությունը կարող է հայտնվել հետագա նեկրոզով ավտոլիզացման (ինքնազարգացման) զարգացման և համախմբման տարածքների ձևավորման շնորհիվ `ֆիբրոզ, համակցված լիպոմատոզով: Հյուսվածքների էվոլյուցիան առաջադեմ ֆիբրոլիպոմատոզով ատրոֆիկ փոփոխությունների տեսքով անդառնալի է, առավել հաճախ դա տեղի է ունենում քրոնիկ պանկրեատիտի մեջ: Այս պաթոլոգիայի հետ տեղի է ունենում.
- կապակցող հյուսվածքից ինֆիլտրացումների տարածումը, որը կարող է սեղմել ծորանները, արյան անոթները, մնացած գործող հյուսվածքը,
- օրգանների խտացում `դիֆուզիոն վնասվածքի պատճառով:
Պաթոլոգիայի ախտորոշման մեթոդներ
Գործառույթի կորստի ամբողջականությունը որոշվում է ախտորոշիչ ուսումնասիրություններով, որոնք բաղկացած են լաբորատոր և գործիքային մեթոդներից: Ախտորոշման բոլոր անհրաժեշտ մեթոդները օգտագործվում են օրգանի հյուսվածքների վնասվածքի աստիճանը որոշելու, հետագա բուժման մարտավարության հարցը լուծելու համար:

Ժամանակակից բժշկությունը դեռ չի մշակել կորցրած բջիջներն ու գործառույթները վերականգնելու մեթոդներ: Մեռած բջիջները չեն վերականգնվում: Բայց հնարավոր է նշանակել ճիշտ փոխարինող թերապիա ՝ իրավիճակը շտկելու և բարելավելու համար:
Լաբորատոր ախտորոշում
Լաբորատոր թեստերը ախտորոշման կարևոր մասն են: Որոշելու ենթաստամոքսային գեղձի և լյարդի անբավարար գործառույթները.
- արյան և մեզի ամիլազ,
- արյան գլյուկոզա
- բիլիրուբին - տոտալ, ուղղակի, անուղղակի, տրանսամինազներ, ընդհանուր սպիտակուցներ և դրա ֆրակցիաներ:
Բացի այդ, դուք պետք է ուսումնասիրեք ֆեկցիաները - կազմեք մի գրաֆիկական ծրագիր, որը կբացահայտի պանկրեատիտը:
Գործիքային ախտորոշում
Ենթաստամոքսային գեղձի պաթոլոգիական գործընթացները պարզելու համար կիրառեք.
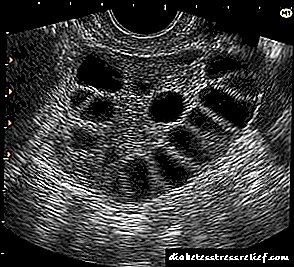
- Ենթաստամոքսային գեղձի և այլ մարսողական օրգանների ուլտրաձայնային հետազոտություն.
- CT - հաշվարկված տոմոգրաֆիա,
- MRI - մագնիսական ռեզոնանսային պատկերացում:
Ուլտրաձայնը ամենահեշտ և մատչելի մեթոդն է: Այն առանձնանում է անվտանգությամբ, բացահայտում է օրգանների պարենխիմայի ցանկացած փոփոխություն:

Ստատատոզով ենթաստամոքսային գեղձի չափերը մնում են նույնը, սահմանների հստակությունը չի փոխվում, ավելանում է որոշակի կառույցների էխոգենությունը, ինչը հաստատում է օրգանիզմի պարանխիմայում զարգացած պաթոլոգիան:
Ֆիբրոլիպոմատոզը բնութագրվում է օրգանի կառուցվածքի բարձր խտությամբ `սպի կապի հյուսվածքի ձևավորման պատճառով:
Մշակման վաղ փուլերում, երբ բողոքներ չկան, և կլինիկական ախտանիշները բացակայում են, որպես կանոն, ոչ ոք ուլտրաձայնային հետազոտություն չի կատարում: Նախնական փուլերում ենթաստամոքսային գեղձի ճարպային փոփոխությունները հայտնաբերվում են որպես հետազոտություն ՝ մեկ այլ պատճառով: Արդյունքը հաստատվում է բիոպսիայով, որից հետո բուժումը նշանակվում է, սա հնարավորություն է տալիս կանխել հետագա առաջընթացը:
Հյուսվածքներում սուր բորբոքային պրոցեսը հանգեցնում է նեկրոզի, որն ուղեկցվում է ուռուցքով, ուլտրաձայնի վրա մեծության մեծությամբ և խտության նվազումով:
ՄՌՏ-ն նախատեսված է անհասկանալի դեպքերում, երբ ուլտրաձայնային հետազոտությունը չի օգնել ճշգրիտ ախտորոշում հաստատելու համար, և կասկածներ կային: Մեթոդը ճշգրիտ և մանրամասն նկարագրում է կառուցվածքը և առկա կազմավորումները փոփոխության ցանկացած փուլում: Ստրատոզով ՄՌՏ-ն որոշում է օրգանը.
- հստակ ուրվագծերով,
- կրճատված խտությամբ
- կրճատված չափսերով,
- հյուսվածքի փոփոխված կառուցվածքով (որոշվում են դիֆուզիոն, նոդալ, դիֆուզիոն-նոդային փոփոխությունները):
Կծկման բիոպսիան կատարվում է լյարդի գործընթացում ներգրավմամբ:
Պաթոլոգիայի բուժման մեթոդներ
Լիպոմատոզ հայտնաբերելիս անհրաժեշտ է բացառել ալկոհոլի սպառումը, ծխելը և սահմանափակել վնասակար արտադրանքները: Սա նախապայման է, որի համաձայն հնարավոր է կանգնեցնել ստատոզի առաջընթացը: Esարպակալման դեպքում անհրաժեշտ է բոլոր ջանքերը նիհարել. Մարմնի քաշի 10% իջեցումը զգալիորեն բարելավում է վիճակը: Դիետիկ սնունդը ուղղված է ճարպը նվազեցնելուն և ածխաջրերը նվազեցնելուն, եթե հայտնաբերվեն նյութափոխանակության խանգարումներ: Շաքարախտի զարգացումով նշանակվում է թիվ 9 աղյուսակը, որը պետք է խստորեն պահպանվի:
Եթե պարենխիմայի փոփոխությունները հասել են այնպիսի համամասնությունների, որ մարսողական գործընթացը խափանում է, պետք է սահմանվի համապարփակ բուժում, ներառյալ դիետան և դեղամիջոցները: Անհրաժեշտ է ապրելակերպի փոփոխություն. Հիվանդը պետք է հրաժարվի վատ սովորություններից, խուսափի սթրեսից, մեծացնի շարժիչային ակտիվությունը:

Դիետիկ սնունդը համապատասխանում է թիվ 5 աղյուսակին. Կերակուրը եփվում է շոգեխաշած, ջեռոցում կամ եփում, այն պետք է մանրացված լինի, որը հաճախ վերցվում է փոքր մասերում: Դա չպետք է լինի վրդովեցուցիչ. Սննդի ջերմաստիճանը հասվում է հարմարավետ տաք, բացառվում են ճարպային, կծու, ապխտած, տապակած մթերքները: Ամբողջ ընտրացանկը կազմվում է հատուկ սեղանների միջոցով, որտեղ նշվում են արգելված և թույլատրված արտադրանքները, ինչպես նաև դրանց էներգիայի արժեքը:
Բուժումն ունի հետևյալ նպատակները.
- դանդաղեցնել նորմալ գեղձի բջիջները լիպոցիտներով փոխարինելու գործընթացը,
- պահպանեք մնացած անփոփոխ պարենխիզմը,
- ածխաջրերի նյութափոխանակության և դրա հետևանքով ֆերմենտային անբավարարության ճիշտ խախտումներ:
Թմրանյութերի թերապիան ներառում է որոշակի դեղերի օգտագործումը: Օգտագործվում է ՝
- հակասպազմոդիկա
- ֆերմենտային
- հեպատոպրոտեկտորներ
- նշանակում է, որ արգելափակում է ստամոքսային լորձաթաղանթի հիդրոքլորաթթու սեկրեցումը (պրոտոնի պոմպի խանգարող միջոցներ),
- հակամրգային գործակալներ, որոնք նվազեցնում են գազի ձևավորումը աղիքներում,
- դեղեր, որոնք նորմալացնում են շաքարի մակարդակը:
Նշված դեղերի դեղաչափը և թերապիայի տևողությունը որոշվում է բժշկի կողմից `կախված գեղձի փոփոխությունից և գերակշռող ախտանիշներից:
Ստերատոզի բուժման այլընտրանքային մեթոդը անարդյունավետ է. Ենթաստամոքսային գեղձի պաթոլոգիական պրոցեսները անշրջելի են, հետևաբար անհնար է բուժել խանգարումները `օգտագործելով ավանդական բժշկության մեթոդներ: Բացի այդ, խոտաբույսերի օգտագործման նկատմամբ կարող են զարգանալ ծանր ալերգիկ ռեակցիաներ: Հետևաբար, ինքնաբուժումը խորհուրդ չի տրվում:
«Ոչ ալկոհոլային ճարպային ենթաստամոքսային գեղձի հիվանդության» առաջացման կանխարգելում
Ոչ ալկոհոլային ճարպային հիվանդությունը բնութագրվում է ենթաստամոքսային գեղձի և լյարդի հյուսվածքներում ավելցուկային լիպիդային կառույցների կուտակմամբ: Այս փոփոխությունները հայտնվում են ավելորդ քաշի և նյութափոխանակության խանգարումների ֆոնի վրա:
Ոչ ալկոհոլային ճարպային հիվանդության (NLBF) կանխարգելման համար անհրաժեշտ է պահպանել կարևոր կանոններ.
- չի կարելի ուտել, կոտորակի և հաճախ ուտել, բացառել վնասակար սնունդ,
- բացառել ալկոհոլը և ծխելը,
- համապատասխանեցեք շարժիչի ռեժիմին, ներգրավվեք թերապևտիկ վարժություններին:
Մշակված ստատոզով անհրաժեշտ է ժամանակին մասնագետի օգնություն: Aանկացած հիվանդության դեպքում խորհուրդ է տրվում խորհրդակցել բժշկի հետ, այլ ոչ թե ինքնաբուժել: Միայն այս կերպ կարելի է հասնել կայուն թողության և բարենպաստ կանխատեսման: