Դիաբետիկ ֆետոպաթիա. Ընթացիկ ապացույցներ
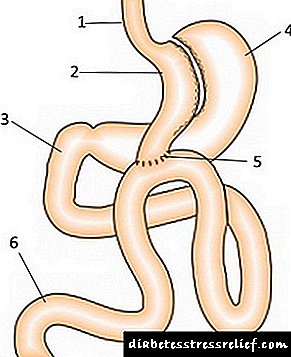
- Նորածնի բնորոշ տեսքը.
- մարմնի մեծ քաշը (4-6 կգ),
- մաշկի կարմրավուն-ցիանոտ երանգ,
- petechial ցան (տեղում է հիպոդերմային արյունազեղումների տեսքով) մաշկի վրա,
- մաշկի առատ պանիր քսուկ (սպիտակավուն-մոխրագույն զանգված) մաշկ,
- մաշկը և փափուկ հյուսվածքները այտուցված են,
- Puffy (այտուցված) դեմքը,
- մեծ որովայն (չափազանց զարգացած ենթամաշկային ճարպ)
- լայն ուսի գոտի,
- կարճ վերջույթներ:
- Շնչառական նյարդայնացումը նորածնի մեջ (թոքերի մեջ որոշակի նյութի սինթեզի բացակայության պատճառով (մակերեսային ակտիվություն), որն օգնում է նրանց առաջին շունչով ուղղվել), շնչառության կարճացումը կամ շնչառական կալանքը հնարավոր է կյանքի առաջին իսկ ժամերին:
- Դեղնախտ (աչքերի մաշկի և սկլերայի (սպիտակուցներ) դեղնուց): Այս պայմանը չպետք է շփոթել ֆիզիոլոգիական դեղնախտի հետ, որը բավականին տարածված է նորածինների մոտ `պտղի հեմոգլոբինի (երկաթ պարունակող սպիտակուցը, որը պատասխանատու է շնչառական ֆունկցիաների համար պատասխանատու) փոխարինելու հետ, մեծահասակների հեմոգլոբինի հետ: Նորածինների ֆիզիոլոգիական դեղնախտը նույնպես ուղեկցվում է մաշկի դեղնավունությամբ, աչքերի սկլերայով (սպիտակուցներով), դրսևորվում է կյանքի 3-4-րդ օրը և ինքնուրույն անցնում է 7-8-րդ օրը: Դիաբետիկ սաղմի-ֆետոպաթիայի դեպքում դեղնախտը լյարդի պաթոլոգիական փոփոխությունների նշան է և պահանջում է բուժական միջոցառումներ:
- Նյարդաբանական խանգարումները կարող են առաջանալ նաև կյանքի առաջին ժամերին.
- մկանների տոնայնության նվազում
- ծծող ռեֆլեքսի ճնշումը,
- ակտիվության նվազում, որը փոխարինվում է հիպերցիցիտալացման սինդրոմով (անհանգստություն, քնի խանգարում, վերջույթների ցնցում (դողալ)):
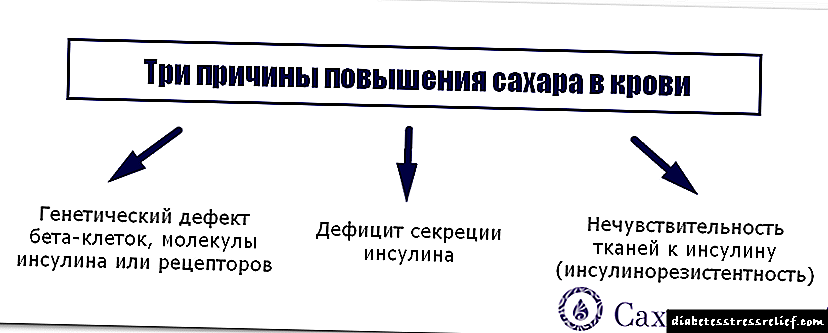
- Շաքարային դիաբետը կամ նախնական դիաբետիկ պայմանը (շաքարախտի միջև սահմանային վիճակը և ենթաստամոքսային գեղձի բնականոն գործունեությունը) մոր մոտ: Նախաբաբիական վիճակում ինսուլինի սեկրեցումը (արտադրությունը) (ենթաստամոքսային գեղձի հորմոնալ օգտագործումը, որը պատասխանատու է գլյուկոզի օգտագործման համար) կամ կրճատվում է, կամ այս հորմոնի արտադրության ավտոմատիզմն արժեզրկվում է (սովորաբար, ինսուլինը արտադրվում է ի պատասխան գլյուկոզի ընդունման ՝ դրա հետագա օգտագործման համար):
Դիաբետիկ սաղմնաֆետոպաթիան զարգանում է հետևյալ կերպ. Գլյուկոզա (շաքար) ավելորդ քանակություն երեխային առաքվում է մոր պլասենցայի միջոցով, որի արդյունքում պտղի ենթաստամոքսային գեղձը ենթադրում է ավելորդ ինսուլին: Ինսուլինի գործողության ներքո շաքարավազի ավելցուկը վերածվում է ճարպի, ինչը հանգեցնում է պտղի արագացված աճի, ենթամաշկային ճարպի ավելցուկային տեղակայմանը: - Մայրական գեղագիտական շաքարախտը (կամ հղի շաքարախտը) մի պայման է, որի ենթաստամոքսային գեղձի ենթաստամոքսային գեղձը չի կարող արտադրել ավելի շատ ինսուլին (հաշվի առնելով երեխայի կարիքները), ինչը հանգեցնում է մայրում շաքարի մակարդակի բարձրացման: Որպես կանոն, այս պայմանը զարգանում է հղիության երկրորդ կեսին:
Մանկաբարձ-գինեկոլոգը կօգնի հիվանդության բուժմանը
Դիաբետիկ ֆետոպաթիայի բուժում
- Ծնվելուց կես ժամ անց երեխան ներարկվում է գլյուկոզի միջոցով (5% լուծույթ), ապա նշվում է յուրաքանչյուր երկու ժամվա ընթացքում կրծքով կերակրումը: Եթե մայրը կաթ չունի, ապա հնարավոր է կաթը կերակրել աշխատուժի այլ կանանց համար: Այս միջոցը անհրաժեշտ է հիպոգլիկեմիայի զարգացումը կանխելու համար (արյան գլյուկոզի խիստ կրճատում): Հիպոգլիկեմիան զարգանում է երեխայի արյան մեջ մայրական գլյուկոզի կտրուկ դադարեցման արդյունքում (արգանդի պարանոցը կապելուց հետո), մինչդեռ նորածնի ենթաստամոքսային գեղձը շարունակում է ինսուլին արտադրել (ենթաստամոքսային գեղձի արտադրած հորմոն, որը պատասխանատու է գլյուկոզի օգտագործման համար): Հիպոգլիկեմիայի զարգացումը ծայրաստիճան վտանգավոր է և կարող է հանգեցնել նորածնի մահվան:
- Շնչառական ֆունկցիան վերականգնելու համար օգտագործվում է թոքերի արհեստական օդափոխություն (որոշ կլինիկաներում իրականացվում է surfactant - մի նյութ, որն անհրաժեշտ է առաջին շնչառության համար, օգնում է թոքերը ուղղել և սկսել շնչել): Դիաբետիկ ֆետոպաթիա ունեցող նորածինների մոտ մակերեսային ակտիվությունը չի արտադրվում բավարար քանակությամբ:
- Նյարդաբանական խանգարումների համար օգտագործվում է կալցիում և մագնեզիում:
- Դեղնախտի բուժման համար (լյարդի անբավարար ֆունկցիա, որը ուղեկցվում է աչքերի մաշկի և սկլերայի (սպիտակուցների) դեղնավունությամբ), նշանակվում են ուլտրամանուշակագույն նստաշրջաններ: Երեխային տեղադրվում են մեկ կամ մի քանի ուլտրամանուշակագույն լամպերի տակ, մինչդեռ աչքերը ծածկված են հատուկ պաշտպանիչ վիրակապով: Բժիշկը կարգավորում է ընթացակարգի տևողությունը (այրվածքներից խուսափելու համար):
Բարդություններ և հետևանքներ
- Դիաբետիկ ֆետոպաթիայի վերափոխումը նորածնային շաքարախտի (նորածնի շաքարախտ):
- Նորածնային հիպոքսիա (պայման, որը բնութագրվում է պտղի և նորածնի արյան և հյուսվածքների անբավարար թթվածնով):
- Նորածնի շնչառական հյուծման համախտանիշ. Այս խանգարումը դիաբետիկ ֆենոպաթիաով ծնված երեխաների շրջանում մահվան ամենատարածված պատճառն է:
- Հիպոգլիկեմիա (արյան գլյուկոզի խիստ կրճատում): Այս պայմանը կարող է զարգանալ երեխայի արյան մեջ մայրական գլյուկոզի կտրուկ դադարեցման արդյունքում (արգանդի պարանոցը կապելուց հետո) երեխայի ինսուլինի շարունակական սեկրեցման ֆոնին (ենթաստամոքսային գեղձի արտադրած հորմոնը, որը պատասխանատու է գլյուկոզի օգտագործման համար) երեխայի ենթաստամոքսային գեղձի կողմից: Հիպոգլիկեմիայի զարգացումը ծայրաստիճան վտանգավոր է և կարող է նաև հանգեցնել նորածնի մահվան:
- Նորածնի մեջ հանքային նյութափոխանակության խանգարումը (կալցիումի և մագնեզիումի պակաս), ինչը բացասաբար է անդրադառնում կենտրոնական նյարդային համակարգի գործունեության վրա: Հետագայում նման երեխաները կարող են հետ մնալ մտավոր և հոգեբանական զարգացման մեջ:
- Սրտի սուր անբավարարություն:
- Երեխայի նախասիրությունը 2-րդ տիպի շաքարախտի նկատմամբ:
- Գիրություն
Գեստացիոն շաքարախտ
Այն զարգանում է հղիության 20 շաբաթվա ընթացքում: Պլասենտան արտադրում է լակտոսոմատոտրին, հորմոն, որը նվազեցնում է ծայրամասային հյուսվածքների զգայունությունը ինսուլինի նկատմամբ: Հղիության ընթացքում ճարպակալման կամ մեծ քաշի կորուստ ունեցող կանայք տառապում են: Խստացված ժառանգականությունը նույնպես կարևոր է:
Հղիության շաքարային դիաբետ ունեցող հղի կանանց մոտ պտղի ֆետոպաթիան տեղի է ունենում դեպքերի 25% -ում: Նորածնի վիճակը հազվադեպ է ծանր:
Հղիության և ծննդաբերության բարդությունները շաքարախտով
 Անընդհատ մոնիտորինգը կարևոր է:
Անընդհատ մոնիտորինգը կարևոր է:
- շաքարային դիաբետի բարդությունների առաջընթաց (նեպրոպաթիա, ռետինոպաթիա),
- վաղ չարաշահման դեպքեր,
- ծանր գեստոզ,
- հիպերտոնիկ հիվանդություն (որը հաճախ հանգեցնում է պրեկեկլամպսի և էկլամպսիային)
- պոլիհիդրամնիոզ
- պտղի քրոնիկ հիպոքսիա,
- երկրորդական վարակները ՝ անձեռնմխելիության նվազումով (կոլպիտ, պիելոնեֆրիտ),
- նորածնի մեջ ծննդյան վնասվածքներ (երեխայի մեծ քաշի պատճառով),
- վիրաբուժական ծննդաբերության (կեսարյան հատում) և հետվիրահատական բարդությունների բարձր ռիսկ,
- ծննդաբերություն, անսարքություններ,
- Հաճախ կան վաղաժամ ծնունդներ:
Ուշադրություն: Դուք պետք է նախապես պատրաստվեք երեխա կրելու համար: Եթե դուք կայունացնում եք արյան շաքարը հղիության պլանավորման փուլում, կարող եք խուսափել ամենալուրջ բարդություններից:
Fetopathy- ի ընտրանքներ
Կախված վնասի աստիճանից, պաթոլոգիական սինդրոմը դրսևորվում է տարբեր ձևերով:
Կլինիկական դրսևորումների ծանրությունը կախված է մոր հիվանդության ձևից և հղիության պահին նրա վիճակի փոխհատուցման աստիճանից: Հատկապես վտանգավոր է տիպի 1 շաքարախտը:
- Հիպոպլաստիկ տարբերակ: Այն բնորոշ է ծանր շաքարային դիաբետով անոթային բարդություններով (նեպրոպաթիա, ռետինոպաթիա): Պլասենտայի փոքր անոթների պարտության հետևանքը, ինչը հանգեցնում է թերսնման: Հաճախ կա պտղի ներարգանդային մահ, թերսնուցում, բնածին արատավորություններ:
 Հիպոքսիայի հետևանքները
Հիպոքսիայի հետևանքները
- Հիպերտրոֆիկ տարբերակ: Այն զարգանում է բարձր հիպերգլիկեմիայի ֆոնի վրա, բայց առանց արտահայտված անոթային բարդությունների: Ծնվում է մարմնի մեծ քաշ ունեցող անբավարար երեխա:
Բնութագրական նշաններ
| Մակրոսոմիա | Երեխայի մեծ մարմնի քաշը (լիարժեք հղիության ընթացքում 4 կգ-ից բարձր): |
Ենթամաշկային հյուսվածքի քանակի ավելացում: Այն դրսևորվում է պարանոցի, միջքաղաքի և ծայրամասերի ճարպի ծալքերի ձևավորմամբ:
Հաճախ նորածնի քաշը հասնում է 5 կգ կամ ավելի (հսկա պտուղ):
 Հսկա
Հսկա- լուսնի տեսքով դեմք (ինչպես երկար ժամանակ գլյուկոկորտիկոիդներ ստացող հիվանդների մոտ),
- կարճ պարանոց
- «Լող» աչքերը
- համամասնությունների խախտում. երկար մարմին, լայն ուսեր, կարճ վերջույթներ:
 Հատուկ տեսք
Հատուկ տեսք- հովվություն
- կարմրավուն երանգով կապույտ երանգով մաշկի գույն,
- հիպերտրիխոզ
- մկանների տոնայնության նվազեցում և ֆիզիոլոգիական ռեֆլեքսներ:
 Տարբեր մաշկի գույն
Տարբեր մաշկի գույն  Մարմնի մազերը
Մարմնի մազերը- շնչառություն
- մասնակցություն շնչառական օժանդակ մկանների ակտին (քթի թևերի «խաղալ», միջքաղաքային տարածության և կծկում):
- ցիանոզ:
Երբեմն զարգանում է ծանր շնչառական անբավարարություն:
 Թոքերի ռենտգենյան պատկերը
Թոքերի ռենտգենյան պատկերըԱյն տեղի է ունենում կյանքի առաջին ժամերին: Դա բացատրվում է պտղի մեջ ինսուլինի բարձր մակարդակով:
- նիստագմուս, «լողացող» հոնքերի շարժումներ,
- վերջույթների ցնցում (դողալ)
- երեխայի հետագա հուզմունքը փոխարինվում է դառնությամբ,
- ցիանոզի, փռվածքների,
- կարող են լինել ցավեր:
 Ձեր արյան շաքարը հետևելը շատ կարևոր է:
Ձեր արյան շաքարը հետևելը շատ կարևոր է:Հաճախակի պաթոլոգիա
Նաև դիաբետիկ սաղմնաֆետոպաթիայի երեխաների մոտ հայտնաբերվում են.
- Բնածին արատները: Ամենատարածվածը `սրտի արատները (interventricular septal defect, great გემերի փոխադրումը, բաց աորտային ծորան), կենտրոնական նյարդային համակարգը (անենսֆալիա), ճեղքված շրթունքն ու ափը, երիկամների անբավարարությունը:
- Նվազել է կալցիումի և մագնեզիումի արյան մակարդակը: Դա հանգեցնում է հուզմունքի բարձրացման, շնչառական խանգարումների: Կարող է առաջացնել առգրավումներ:
- Պոլիկիտեմիան պաթոլոգիական սինդրոմ է, որը բնութագրվում է կարմիր արյան բջիջների և հեմոգլոբինի աճով: Դա բացատրվում է արյան կարմիր բջիջների ավելացման ձևավորմամբ ՝ ի պատասխան քրոնիկական սթրեսի: Կլինիկականորեն դրսևորվում է մաշկի բարակ գույնի, սրտանոթային և շնչառական խանգարումների միջոցով:
- Դեղնախտ Պոլիկիտեմիայի միջոցով «ավելցուկային» արյան բջիջների խզումը հանգեցնում է արյան մեջ բիլիրուբինի մակարդակի բարձրացման: Կարևոր է նաև լյարդի արտանետողական գործառույթի անբավարարությունը `ձևափոխման անբավարարության պատճառով: Բիլիրուբինը կուտակում է մաշկի մեջ: Արյան մեջ բարձր կոնցենտրացիաների դեպքում այն կարող է ներթափանցել արյան-ուղեղի պատնեշը և առաջացնել ուղեղի վնաս:
- Ծննդաբերության վնասվածքներ (ցեֆալոհաթոմներ, կլարբոնի կոտրվածքներ): Պտղի հսկա չափի հետևանքը: Ավելի քան 5 կգ քաշով երեխայի ծնունդը դժվարություններ է առաջացնում նույնիսկ վիրաբուժական ծննդաբերության դեպքում:
- Կենտրոնական նյարդային համակարգի պարբերական վնաս: Այն հետագայում դրսևորվում է շարժիչ հմտությունների ձևավորման հետաձգմամբ:
- Ընդլայնված փայծաղը և լյարդը:
 Մաշկի իկտիկական բիծ
Մաշկի իկտիկական բիծ
Մայր շաքարախտի ցուցադրման ծրագիր
Օգնում է կանխել կյանքի համար վտանգավոր բարդությունները:
- Ֆիզիկական պարամետրերի ստուգում և գնահատում (կշռման և չափման աճ):
- Արյան ամբողջական հաշվարկ, հեմոգլոբինի և հեմատոկրիտի որոշում:
- Հետևեք ձեր սրտի կշիռը և շնչառությունը:
- Արյան գազերի գնահատում (օգնում է հայտնաբերել շնչառական խանգարումները վաղ փուլում):
- Կենսաքիմիա ՝ բիլիրուբին, էլեկտրոլիտներ:
- Արյան գլյուկոզի վերահսկումը ծնվելուց յուրաքանչյուր երկու ժամվա ընթացքում:
- Սրտի և որովայնի օրգանների ուլտրաձայնային հետազոտություն:
- Շնչառական խանգարումների դեպքում նշվում է կրծքավանդակի ռենտգեն:
Շաքարային դիաբետ ունեցող մորից նորածնին զննելը միշտ կատարվում է անհապաղ: Դրա համար երեխան տեղափոխվում է մասնագիտացված բաժանմունք:
 Monitor ամենափոքր համար
Monitor ամենափոքր համար
Ինչպե՞ս օգնել երեխային:
Նորածինների մեջ դիաբետիկ ֆետոպաթիան պահանջում է բժշկական օգնություն ծնվելուց անմիջապես հետո:
- Temperatureերմաստիճանի բավարար պայմաններ: Այս խնդիր ունեցող բոլոր երեխաները ջերմությունը վատ պահպանում են ջերմակարգավորման մեխանիզմների անառողջության պատճառով: Երբեմն անհրաժեշտ է ինկուբատոր:
- Շնչառական խանգարումների դեպքում օգտագործվում է թթվածնի թերապիա: Խիստ շնչառական անբավարարության դեպքում անհրաժեշտ է մեխանիկական օդափոխություն:
- Արյան շաքարը նորմալացրեք: Եթե մայրը ծանր շաքարախտ ունի, ապա ծննդից անմիջապես հետո սկսվում է 10% գլյուկոզի ինֆուզիոն, առանց սպասելու արյան ստուգման արդյունքին:
- Էլեկտրոլիտի խանգարումների շտկում. Ինֆուզիոն թերապիան իրականացվում է `հաշվի առնելով կալցիումի և մագնեզիումի ամենօրյա պահանջարկը, ինչպես նաև դրանց պակասը այս հիվանդի մոտ:
- Ֆոտոթերապիան օգտագործվում է դեղնախտի բուժման համար:
- Բնածին արատների հայտնաբերման դեպքում կատարվում է դրանց վիրաբուժական ուղղում: երեխայի կայունացումից հետո:
 Բուժքույրական հավաքածու
Բուժքույրական հավաքածու  Մեխանիկական օդափոխություն
Մեխանիկական օդափոխություն  Սարքը կապահովի ներերակային կառավարման ցանկալի արագությունը
Սարքը կապահովի ներերակային կառավարման ցանկալի արագությունը  Ֆոտոթերապիա
Ֆոտոթերապիա
Ուշադրություն: Եթե սպասող մայրը շաքարախտ ունի, ծննդաբերությունը պետք է իրականացվի բարձր մակարդակի մանկաբարձական հաստատություններում, որտեղ կա ամեն ինչ `հմուտ խնամք ապահովելու համար:
Կանխարգելիչ միջոցառումները ներառում են հղի կնոջը վերահսկելը, շաքարախտի բուժումը և հայտնաբերումը:
Որքա՞ն ժամանակ է տևում բուժումը:
Բարի երեկո Կինս վերջերս ծննդաբերեց: Երեխայի հետ կապված խնդիրներ կան: Նրանք ասում են, որ նրա կինը շաքարախտ ունի: Որդուն անմիջապես տեղափոխել են ինտենսիվ բուժօգնություն: Ոչ ոք չի ուզում ինձ ասել, թե որքան ժամանակ նա կլինի այնտեղ: Փաստն այն է, որ ես պետք է գործուղման գնամ: Չգիտեմ ՝ ժամանակին լիցքաթափվելու եմ: Ասա ինձ, որքան ժամանակ է տևում նորածնին դիաբետիկ ֆետոպաթիայի բուժումից:
Բարև Բուժման ժամկետը կախված է երեխայի վիճակի ծանրությունից և բարդությունների առկայությունից: Ես խորհուրդ եմ տալիս խոսել ձեր բժշկի հետ:
Կարո՞ղ է շաքարային դիաբետ ունեցող կինը առողջ երեխա ծնել:
Բարև Ես ունեմ 25 շաբաթ հղիության տարիքը: Վերջերս ես բժշկից վերադարձա արցունքներով. Նրանք ասացին, որ ես գեղագիտական շաքարախտ ունեմ: Միշտ բոլոր թեստերը նորմալ էին: Կարդում եմ բոլոր տեսակի սարսափները և շատ վախենում եմ երեխայի համար: Ի՞նչ կլինի նրա հետ այժմ:
Բարի երեկո Մի անհանգստացեք, գեղագիտական շաքարային դիաբետով հղի կանանց մոտ պտղի ֆետոպաթիան տեղի է ունենում նորածինների միայն 25% -ի դեպքում: Լավ է, որ ախտորոշումը կատարվում է ժամանակին, դա կօգնի խուսափել բարդություններից:
Դիաբետիկ ֆետոպաթիայի պատճառները.

Շաքարախտով տառապող կանայք և նորածին երեխաները վտանգում են մանկաբարձական և նորածնային բարդությունների զարգացմանը: Սա վերաբերում է ինչպես շաքարախտի, այնպես էլ գեստացիոն շաքարախտի մոտ ախտորոշված շաքարախտի բոլոր դեպքերին: Հղիության ընթացքում շաքարախտը փխրուն է, ավելանում է decompensation- ի հավանականությունը, առաջանում է անոթային բարդություններ: Մոր և պտղի կանխատեսումը կախված է ոչ այնքան հիվանդության տևողությունից, այլ հղիությունից առաջ և դրա ընթացքում դրա փոխհատուցման աստիճանից, նախնական բարդություններից և դրանց հետագա առաջընթացից:
Պաշտոնական վիճակագրության համաձայն, & nbsp & nbsp Ռուսաստանի Դաշնությունում վերջին 10 տարվա ընթացքում հղի կանանց շրջանում շաքարախտի հիվանդության դեպքերը աճել են 20% -ով:
Գեստացիոն շաքարախտը, որպես կանոն, զարգանում է հղիության 20-րդ շաբաթից հետո, երբ պլասենտան սկսում է ակտիվորեն գործել `նոր էնդոկրին գեղձ, որը արտադրում է քորիոնիկ լակտոսոմատոտրոպին, որն իր կենսաբանական հատկություններով մոտ է սոմատոտրոպ հորմոնին: Այս հորմոնը խթանում է ինսուլինի դիմադրության զարգացումը ծայրամասային հյուսվածքներում, ակտիվացնում է լյարդի գլյուկոնեոգենեզը, և դրանով իսկ մեծացնում է ինսուլինի անհրաժեշտությունը: Այս պաթոլոգիայի զարգացման ամենամեծ ռիսկը նկատվում է հասուն տարիքի (25 տարեկանից բարձր տարիքի) կանանց մոտ `ճարպակալմամբ և (կամ) հղիության ընթացքում մարմնի քաշի մեծ աճով, շաքարային դիաբետով հարազատների մոտ:Ռիսկը մեծանում է նաև այն դեպքում, եթե նախորդ հղիությունները ուղեկցվում էին գեստացիոն շաքարախտով կամ ավելի քան 4000 գ մարմնի քաշ ունեցող երեխայի ծնունդով, և այս հղիության ընթացքում ախտորոշվել են մակրոզոմիա և պոլիհիդրամնիոզ:
Շաքարախտով հիվանդ կանանց մոտ հղիության և ծննդաբերության հետևյալ բարդությունները հնարավոր են.
շաքարային դիաբետի փոխհատուցումը փոխարինող հիպոգլիկեմիկ պայմաններով և ketoacidosis- ով.
նեֆրոպաթիայի, ռետինոպաթիայի և այլ բարդությունների վատթարացում
շաքարային դիաբետ
ինքնաբուխ աբորտներ, հատկապես վաղ փուլերում (հղի կանանց 30% -ում, ինչը 4 անգամ ավելի հավանական է, քան ընդհանուր բնակչության շրջանում),
ծանր գեստոզ, որը նկատվում է շաքարային դիաբետ ունեցող հղի կանանց գրեթե 50% -ում (ընդհանուր բնակչության մեջ ՝ 3-5%),
հղիության արդյունքում առաջացած զարկերակային հիպերտոնիկ հիվանդություն և, հետևաբար, պրեկեկլամպսի և էկլամպսիա (4 անգամ ավելի հավանական է, քան բնակչությունում) ռիսկի բարձրացում,
պոլիհիդրամնիոզ
ֆետոպլաստիկական անբավարարություն և պտղի քրոնիկ հիպոքսիա,
երիկամային ինֆեկցիաները և վուլվովագինիտը մարմնի ոչ առանձնահատուկ դիմադրության նվազումով,
մեծ պտղի պատճառով ծննդաբերության ժամանակ.
վիրաբուժական միջամտությունների (կեսարյան հատում), վիրաբուժական և հետվիրահատական բարդությունների բարձրացում,
վաղաժամ ծննդյան բարձր ռիսկ (նկատվում է դեպքերի 24% -ի դեպքում ՝ բնակչության 6% -ի համեմատ),
պտղի անսարքությունները և ծննդաբերությունը (10 - 12% -ով):
Դիաբետիկ ֆետոպաթիայի ախտանիշները.
Երեխաներում ամենատարածված անբավարարությունը, որոնց մայրերը հիվանդ են շաքարային դիաբետով, կոդալ դիսկինեզիայի սինդրոմն է, ներառյալ `սուրբի, պոչի ողնաշարի, երբեմն` lumbar vertebrae և հիպոպլազիայի բացակայությունը կամ հիպոպլազիան: Դրանք նկարագրում են նաև գլխուղեղի թերությունների (անեստեֆալիա), երիկամների (պլազմիա), ureter- ի կրկնապատկման, սրտի արատների և օրգանների հակապատճառային տեղակայման զարգացման ռիսկը:
Պետք է հիշել, որ պերինատալ բարդությունների հաճախությունը կախված է շաքարախտի համար փոխհատուցման ծանրությունից և աստիճանից: Այս առումով անհրաժեշտ է խստորեն փոխհատուցել շաքարային դիաբետը նույնիսկ այն դեպքում, երբ կինը պլանավորում է հղիություն: Նույն պահանջը վերաբերում է գեղագիտական ժամանակահատվածին:
Հղիության ընթացքում, շաքարային դիաբետի ֆոնի վրա, դեպքերի 90-100% դեպքերում պտուղը ձևավորում է սինդրոմ, որը կոչվում է դիաբետիկ ֆետոպաթիա: Շաքարային դիաբետով պերինատալ մահացությունը 2-5 անգամ ավելի մեծ է, քան ընդհանուր բնակչության շրջանում:
Դիաբետիկ ֆետոպաթիան հիմնված է մի քանի գործոնների վրա `պլասենտային անբավարարություն, հորմոնալ պլասենտային դիսֆունկցիա, մայրական հիպերգլիկեմիա:
Մայրի հիպերգլիկեմիան հանգեցնում է երեխայի շրջանառու համակարգի հիպերգլիկեմիայի: Գլյուկոզան հեշտությամբ ներթափանցում է լաբորատորիան և մշտապես անցնում է պտղի մոր արյունից: Պատահում է նաև ամինաթթուների ակտիվ փոխադրումը և ketone- ի մարմինների տեղափոխումը պտղին: Ի հակադրություն ՝ ինսուլինը, գլյուկագոնը և մայրական ազատ ճարպաթթուները չեն մտնում պտղի արյան մեջ: Հղիության առաջին 9-12 շաբաթվա ընթացքում պտղի ենթաստամոքսային գեղձը դեռևս չի արտադրում իր սեփական ինսուլինը: Այս անգամ համապատասխանում է պտղի օրգանոգենեզի այն փուլին, երբ մայրական մշտական հիպերգլիկեմիայի հետ & nbsp & nbsp, հիմնականում դրանում ձևավորվում են սրտի, ողնաշարի, ողնաշարի և աղեստամոքսային աղիքային թերություններ:
Պտղի զարգացման 12-րդ շաբաթից պտղի ենթաստամոքսային գեղձը սկսում է սինթեզել ինսուլինը և պտղի ենթաստամոքսային գեղձի β- բջիջների ռեակտիվ հիպերտրոֆիան և հիպերպլազիան զարգանում են ի պատասխան հիպերգլիկեմիայի: Հիպերսինսուլինեմիայի հետևանքով զարգանում է պտղի մակրոզոմիան, ինչպես նաև լեցիտինի սինթեզի արգելակումը, ինչը բացատրում է նորածինների մոտ շնչառական հյուծման համախտանիշի բարձր մակարդակը: Բացի այդ, մակրոզոմիայի պաթոգենեզում կարևոր է պլասենցայի միջոցով գլյուկոզի և ամինաթթուների ավելցուկը, ինչպես նաև հիպերկորտիկիզմը: Մայրի արյան մեջ գլյուկոզի մակարդակի անկայունությունը խթանում է մարսողական գեղձի `վերերիկամային ծառի կեղեվի գործունեությունը:
Β-բջջային հիպերպլազիայի և հիպերինսուլինեմիայի արդյունքում նորածինների մոտ առաջանում է ծանր և երկարատև հիպոգլիկեմիայի միտում: Երբ պլասենցիան առանձնացված է, գլյուկոզի հոսքը պտղի կտրուկ դադարում է, մինչդեռ հիպերինսուլինեմիան չի նվազում, ինչի արդյունքում հիպոգլիկեմիան զարգանում է ծննդյան պահից հետո առաջին ժամերին:
Կլինիկական և ախտորոշիչ չափանիշներ.
ծննդյան մեծ զանգվածը և մարմնի երկարությունը (մակրոզոմիա),
pastiness, hypertrichosis, մաշկի purplish-cyanotic գունավորում,
փխրուն լիարժեք դեմքով դեմք (ինչպես գլյուկոկորտիկոիդների բուժման դեպքում),
հետծննդյան հարմարվողականության խախտում,
մորֆո-ֆունկցիոնալ անբավարարություն,
հիպոգլիկեմիայի կլինիկական ախտանիշներ,
շնչառական հյուծվածության համախտանիշ `surfactant- ի թույլ սինթեզի պատճառով,
կարդիոմեգալը 30% դեպքերում, բնածին արատները,
այլ բնածին անսարքություններ
հեպատո-սպլենոմեգալիա,
ներհամակարգային հիպոթրոֆիան հնարավոր է, բայց նույնիսկ այդպես պահպանվում են Կուշինգոիդ սինդրոմի առանձնահատկությունները,
հիպոգլիկեմիա,
hypocalcemia եւ hypomagnesemia:
Ասում են նորածինների հիպոգլիկեմիան, եթե կյանքի առաջին 72 ժամվա ընթացքում նորածինների արյան մեջ շաքարի մակարդակը ցածր է 1,7 մմոլ / լ-ից, վաղաժամ նորածինների և նորածինների մոտ զարգացման հետաձգմամբ պակաս է 1.4 մմոլ / լ: Գործնականում, սակայն, ենթադրվում է, որ եթե նորածնի մեջ արյան շաքարի մակարդակը ցածր է 2,2 մմոլ / լ-ից, ապա արդեն անհրաժեշտ է թերապիա:
72 ժամ կյանքից հետո հիպոգլիկեմիայի չափանիշը շաքարի մակարդակն է, որը պակաս է 2.2 մմոլ / Լ-ից:
Պետք է շեշտել, որ հիպոգլիկեմիան կարող է զարգանալ ոչ միայն դիաբետիկ ֆետոպաթիայի միջոցով: Այս պայմանը կարող է առաջանալ, օրինակ, գեստոզով և Rh սենսացիայի միջոցով `պտղի պլաստիկ նյութափոխանակության խորը խախտման և պտղի կողմից էնդոգեն գլյուկոզի գերակշռող օգտագործման պատճառով: Հնարավոր է հիպոգլիկեմիա առաջացնել վաղաժամկետության, ներերկրային անբավարար սնուցման հետ, երկվորյակների մեջ, ծննդաբերության ժամանակ ասֆիքսիայով և հիպոթերմայով, ներգանգային ծննդյան վնասվածքով, SDR, GBN- ով, միջուկային դեղնախտով: Եթե դիաբետիկ ֆետոպաթիայի դեպքում հիպոգլիկեմիան արդեն հայտնաբերվում է կյանքի առաջին 2-6 ժամվա ընթացքում (վաղ նորածնային հիպոգլիկեմիա), ապա այլ իրավիճակներում `մի փոքր ավելի ուշ` ծննդյան օրվանից 12-36 ժամվա ընդմիջումներում, ավելի հաճախ `առաջին օրվա վերջում (դասական անցողիկ հիպոգլիկեմիա):
Նորածինների մեջ հիպոգլիկեմիայի կլինիկական ախտանշանները բազմազան են և ոչ պաթոգենոմոնիկ: Ըստ դրանց պատահականության, դրանք բաժանվում են հետևյալ կերպ. Աճել է գրգռվածություն, ռեֆլեքսների, ցնցումների, ցիանոզի, ցավեր, ցնցումների, թարախակույտերի, ցնցումների ճզմում, գրգռված ճիչ, ավելի քիչ հաճախ ՝ lethargy, ծծելու թուլացում, նիստագմուս: Ախտորոշման դժվարությունն այն է, որ ռիսկի ենթարկված նորածինների մոտ նմանատիպ ախտանիշները տեղի են ունենում նորմոգլիկեմիայի հետ: Որոշիչ ախտորոշիչ նշանը, ի լրումն արյան շաքարի որոշման, գլյուկոզի ընդունումից հետո ախտանիշների անհետացումն է:
Դիաբետիկ ֆետոպաթիա ունեցող նորածինների մոտ հիպոգլիկեմիայի ժամանակին ախտորոշման համար մազանոթային արյան մեջ շաքարի մակարդակը պետք է որոշվի ծնվելուց անմիջապես հետո և նորից 1-2 ժամ հետո: Հետագայում շաքարի մակարդակը որոշվում է յուրաքանչյուր 3-4 ժամ 2 օրվա ընթացքում, իսկ հետո յուրաքանչյուր 6-8 ժամ մեկ այլ 2 օրվա ընթացքում: Շաքարի մոտավորապես նորմալացումը տեղի է ունենում 6-7-րդ օրը:
Դիաբետիկ ֆետոպաթիայի բուժում.
Շաքարային դիաբետ ունեցող մայրերի մեջ նորածինների կերակրման սկզբունքները.
շրջակա միջավայրի օպտիմալ պայմանների խիստ պահպանում,
ռացիոնալ կերակրումը
համարժեք թթվածնաբուժություն,
հիպոգլիկեմիայի և հոմեոստազի այլ խանգարումների կանխարգելում և ուղղում,
հակաօքսիդիչների օգտագործումը,
հայտնաբերված խանգարումների ախտանշանային թերապիա:
Հիպոգլիկեմիայի և էլեկտրոլիտների խանգարումների կանխարգելումն ու շտկումն իրականացվում է հետևյալ կերպ: Ծնվելուց հետո 15-20 րոպե անց բոլոր երեխաները ձգտում են ստամոքսի պարունակությամբ և, անհրաժեշտության դեպքում, աղով լվանում: Այնուհետև 5% գլյուկոզի լուծույթի բանավոր ընդունումը սահմանվում է օրական 30-40 մլ / կգ փոխարժեքով: Ծնվելուց 2 ժամ անց դուք կարող եք սկսել կրծքով կերակրելը կամ արտահայտված կրծքի կաթը: Առաջին օրվա ընթացքում կերակրումը կատարվում է յուրաքանչյուր 2 ժամվա ընթացքում:
Եթե գլիկեմիայի արժեքը 1.65-2.2 մմոլ / Լ է ծնվելուց 1-2 ժամ անց, ապա անհրաժեշտ է շարունակել գլյուկոզայի կիրառումը բանավոր ճանապարհով: Հիպոգլիկեմիայի զարգացման հետ մեկտեղ 10% գլյուկոզի լուծույթ ներարկվում է 2 մլ / կգ չափաբաժնի միջոցով (ցնցումների դեպքում `մինչև 10 մլ / կգ կամ 20-25% գլյուկոզի լուծույթ` 4-5 մլ / կգ): Այնուհետև նրանք անցնում են կաթիլային լուծույթին 10% գլյուկոզի լուծույթի մեկ րոպեում 0,1 ml / կգ փոխարժեքով (ամենօրյա ծավալը 80 մլ / կգ-ից ավելին չէ): Գլյուկոզայի ավելի կենտրոնացված լուծույթները չեն առաջարկվում, քանի որ դա առաջացնում է ինսուլինի մակարդակի հետագա աճ և հրահրում է երկրորդային հիպոգլիկեմիայի զարգացումը: Արյան շաքարը որոշվում է յուրաքանչյուր 1-2 ժամվա ընթացքում, մինչև այն ավելացվի մինչև 2.2 մմոլ / Լ: Երբ այս մակարդակը հասնում է, գլյուկոզի ներերակային կառավարումը կրճատվում է ինտենսիվությամբ ՝ այն համատեղելով գլյուկոզի բանավոր կառավարման հետ: Արյան շաքարը վերահսկվում է յուրաքանչյուր 4-6 ժամվա ընթացքում:
Եթե գլյուկոզայի վարչարարությունն անարդյունավետ է, ապա հիդրոկորտիզոնը օգտագործվում է յուրաքանչյուր 12 ժամվա ընթացքում 2.5 մգ / կգ դոզանով կամ պրենիզոնով `1 մգ / կգ մեկ օրում, գլյուկագոնով` 0,3-0,5 մգ ներգանգային:
Հիպոկալցեմիան շտկվում է կալցիումի գլյուկոնատի 10% լուծույթով ներերակային կիրառմամբ (1-2 մլ յուրաքանչյուր 50 մլ գլյուկոզի կամ 0,3 մլ / կգ մեկ օրում), հիպոմագնիսեմիան շտկվում է մագնեզիումի սուլֆատի 15% լուծույթի ներերակային կիրառմամբ `0.3 մգ / կգ դոզանով (հնարավոր է` intramuscular օրեկան 0.2-0.4 մլ / կգ 25% լուծույթի ներդրում):