Դիաբետում պոլիդիպսիայի պատճառները
Շաքարային դիաբետ (ինչպես սահմանված է ԱՀԿ-ով) քրոնիկ հիպերգլիկեմիայի վիճակ է, որը կարող է զարգանալ բազմաթիվ գենետիկ էկզոգեն գործոնների գործողության արդյունքում ՝ հաճախ լրացնելով միմյանց: Հիպերգլիկեմիան կարող է պայմանավորված լինել կամ ինսուլինի անբավարարությամբ կամ նրա գործունեությանը հակասող գործոնների ավելցուկով:
Էթոլոգիա
Ինսուլինը սինթեզվում է ենթաստամոքսային գեղձի կղզու ապարատի β-բջիջներով: Ինսուլինի նախադրյալներն են պրեպրոինսուլինը և պրովսուլինը: Վերջինից, երբ C- պեպտիդը մաքրվում է, ձևավորվում է ինսուլինը, որը գաղտնի է արյան մեջ: Ինսուլինը սպիտակուցային հորմոն է, որի ֆիզիոլոգիական ազդեցությունը տեղի է ունենում բջջային ընկալիչների հետ փոխազդելիս:
Ինսուլինի գենը տեղայնացված է քրոմոսոմի 11-ի կարճ թևի վրա, իսկ ինսուլինի ընկալիչ գենը տեղակայված է 19 քրոմոսոմի վրա: Ինսուլինի գաղտնիքի սեկրեցիայի, սինթեզի կամ կապի խախտումը հանգեցնում է շաքարախտի զարգացմանը: Սովորաբար, այդ խանգարումները կապված են գենետիկական կետի մուտացիաների հետ: Գենետիկական մուտացիաներով, որպես կանոն, տեղի է ունենում հիպերինսուլիզմ:
2-րդ տիպի շաքարախտով ածխաջրերի նյութափոխանակության խանգարման պատճառը ինսուլինի ստացողների ընկալման նվազումն է և ընկալիչների թվի նվազումը: 1 տիպի շաքարախտով ինսուլինի անբավարարության պատճառը առաջանցիկ ինսուլինի պատճառով ինսուլինի սինթեզի և սեկրեցների նվազումն է: Ինսուլինի հիմքը β- բջիջների ոչնչացումն է, որն առաջացել է կամ վիրուսային վարակի կամ աուտոիմունային վնասների պատճառով:
Շաքարախտի գենետիկա և իմունոլոգիա
1-ին տիպի շաքարախտի ժառանգությունը autosomal ռեցեսիվ է: 1-ին տիպի շաքարային դիաբետով հիվանդների մեծ մասում կարող են հայտնաբերվել II դասի HLA-DQ և HLA-DR հիմնական դասի հիստոկապային համատեղելիության բարդությունների անտիգենների տարբեր համակցություններ: 2-րդ տիպի շաքարախտի ժառանգությունը autosomal գերակշռում է: Հիվանդության սկզբում 1-ին տիպի շաքարախտը ախտորոշելիս, երբ այն դեռ գտնվում է նախաքննական փուլում, կարող են հայտնաբերվել β-բջիջների և ինսուլինի ինքնածին մարմիններ: Հակամարմինների տեսքը նշվում է շաքարախտի դրսևորումից շատ առաջ:
Մարկերներ 1-ին տիպի շաքարախտի համար
Գենետիկ ՝ HLA DR3, DR4 և DQ
Իմունաբանական. Աուտանտիդիտներ ՝ գլուտամատ դեկարբոքսիլազին (GAD), ինսուլինին (IAA) և ալֆա-բջջային հակագենին (ICA), լրացնելով պլազմային հակամարմինները
Պաթոգենեզ
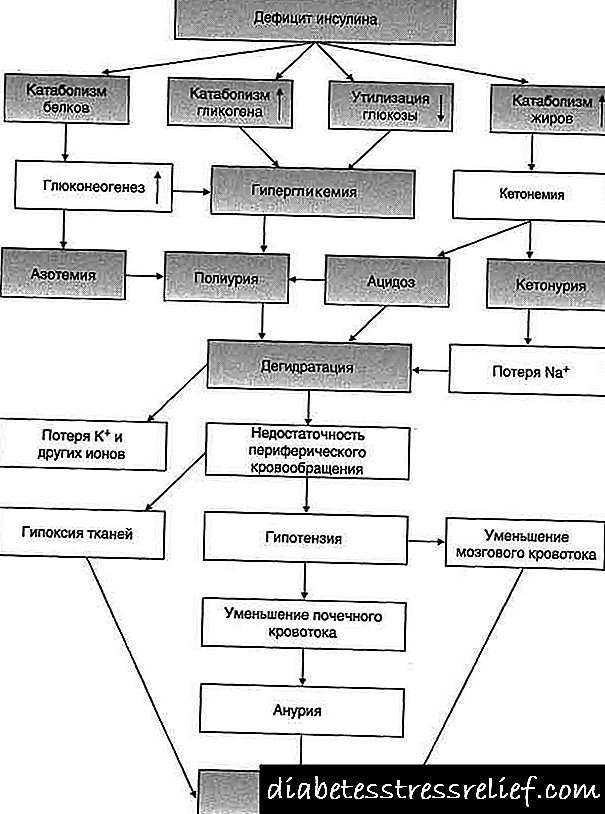
Շաքարային դիաբետի պաթոգենեզը բավականին բարդ է, բայց այն հիմնված է ինսուլինի սեկրեցիայի բացարձակ կամ հարաբերական անբավարարության վրա: Հարաբերական անբավարարությունը պայմանավորված է հակասեղանային հորմոնների, ոչ հորմոնալ ինսուլինի անտագոնիստների կամ ինսուլինի ընկալիչների թույլ զգայունության բարձրացմամբ: Ինսուլինը անաբոլիկ հորմոն է, այսինքն. նորմալ պայմաններում այն նպաստում է գլյուկոզի կուտակում գլիկոգենի տեսքով, մեծացնում է սպիտակուցների սինթեզի արագությունը, խթանում է գլիկոգենեզը, հանգեցնում է էներգիայի կուտակմանը ATP մոլեկուլների տեսքով: Հետևաբար, հեշտ է պատկերացնել, որ ինսուլինի գործողության բացակայության դեպքում սպիտակուցային կատաբոլիզմի գործընթացները մեծանում են, գլիկոգենի խանութները քայքայվում են, խթանում է լիպոլիզը, ATP- ի պաշարները նվազում են, այսինքն: կա էներգետիկ ճգնաժամ:
Գլիցոգենոլիզի և նեոգլուկոգենեզի պատճառով արյան գլյուկոզի բարձրացումը հանգեցնում է պլազմային օսմոլարիտի բարձրացման, ինչը հանգեցնում է ջրի նյութափոխանակության և օսմոտիկ դիուրեսի խախտմանը:
Լյարդում գլիկոգենի պակասով լիպոլիզի ավելացումը ուղեկցվում է ketone մարմինների ձևավորմամբ, ինչը ուղեկցվում է ketosis ketoacidosis- ի զարգացմամբ: Այսպիսով, մարմնի թթու-բազային վիճակը խանգարում է: Էներգիայի անբավարարությունը հանգեցնում է հյուսվածքներում կալիումի աճող դեֆիցիտի:
Շաքարախտը ուղեկցվում է բոլոր տեսակի նյութափոխանակության խանգարմամբ:
Շաքարային դիաբետի դասակարգում (ԱՀԿ, 1999)
1-ին տիպի շաքարային դիաբետ (β- բջիջների ոչնչացում, որը սովորաբար հանգեցնում է ինսուլինի բացարձակ դեֆիցիտի)
2-րդ տիպի շաքարախտը (գերակշռող ինսուլինի դիմադրությունից համեմատական ինսուլինի անբավարարությամբ մինչև գերակշռող գաղտնիության արատ ունեցող ինսուլինի դիմադրությամբ կամ առանց դրա)
Շաքարախտի այլ հատուկ տեսակներ
Β-բջջային ֆունկցիայի գենետիկ թերությունները
Ինսուլինի գործողության գենետիկ թերությունները
Էկզոկրին ենթաստամոքսային գեղձի հիվանդություններ
Թմրամիջոցների կամ քիմիական շաքարախտ
Իմունային շաքարախտի անսովոր ձևերը
Այլ գենետիկ համախտանիշներ, որոնք երբեմն կապված են շաքարախտի հետ
Գեստացիոն շաքարախտ
Ախտորոշում
Դեպի բացահայտ կամ դրսևորված շաքարախտը ունի հստակ սահմանված կլինիկա ՝ պոլիդիպսիա, պոլիուրիա, քաշի կորուստ: Արյան ստուգման ընթացքում դրա մեջ նկատվում է գլյուկոզի բարձրացում, մեզի մեջ `գլյուկոզորիա և aceturia: Եթե քրոնիկ հիպերգլիկեմիայի ախտանիշներ չկան, բայց գլյուկոզայի աճը պատահականորեն հայտնաբերվում է արյան շաքարի թեստում, այս դեպքում կատարվում է գլյուկոզի հանդուրժողականության թեստ `ախտորոշումը հաստատելու կամ շաքարախտը բացառելու համար:
Գլյուկոզի բերանի հանդուրժողականության ստուգում.
Թեստից առաջ անհրաժեշտ է երեք օրվա ընթացքում երեխային նորմալ դիետա նշանակել ՝ առանց ածխաջրերի սահմանափակման: Թեստը կատարվում է առավոտյան դատարկ ստամոքսի վրա: Գլյուկոզան նշանակվում է 1,75 գ / կգ իդեալական քաշի փոխարժեքով, բայց ոչ ավելի, քան 75 գ: Գլյուկոզան լուծվում է մի բաժակ ջրի մեջ և տրվում մեկ անգամ: Շաքարային թեստը կատարվում է դատարկ ստամոքսի վրա գլյուկոզա վերցնելուց 120 րոպե անց:
Ախտորոշման չափանիշներ շաքարախտի և ածխաջրածին նյութափոխանակության այլ խանգարումների համար (ԱՀԿ, 1999 թ.)
Գլյուկոզի, մմոլ / լ կոնցենտրացիան (մգ /%)
▪ և b / w GTT- ից 2 ժամ անց
▪ կամ ժ / վ GTT- ից 2 ժամ հետո
A կամ կերակուրից 2 ժամ հետո (հետծննդաբերական գլիկեմիա)
▪ կամ գլիկեմիայի պատահական որոշում օրվա ցանկացած պահի ՝ անկախ ուտելու ժամանակից
Գլյուկոզի հանդուրժողականության խանգարում
▪ և b / w GTT- ից 2 ժամ անց
Արատավորված գլիկեմիայի անբավարարություն
Դիֆերենցիալ ախտորոշում
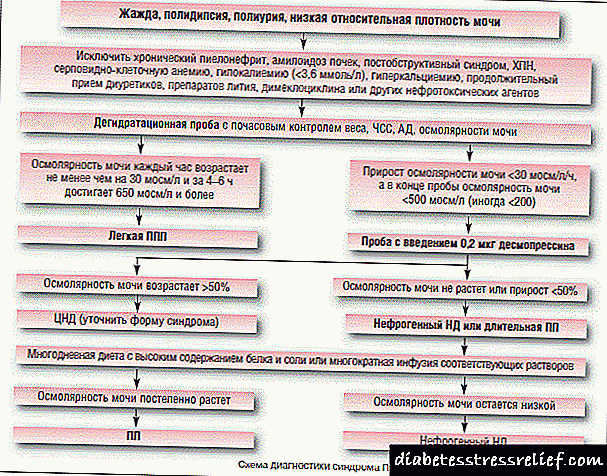
Դիֆերենցիալ ախտորոշումը կատարվում է բացահայտ շաքարային դիաբետի հետևյալ կլինիկական ախտանիշների համաձայն ՝ պոլիդիպսիա և պոլիուրիա: Նմանատիպ ախտանիշները նշվում են շաքարախտով ինսիպիդուսով - շաքարախտով ինսիպիդուսով, ինչպես նաև երիկամների քրոնիկ անբավարարության սկզբնական փուլում, որը բնութագրվում է պոլիդիպսիայով և պոլիուրիայով:
Միզուղիների սինդրոմը բնութագրվում է այս կամ այն աստիճանի գլյուկոզուրիայով, որը բնորոշ է բոլոր մոտիկ tubulopathies- ին: De Tony-Debre-Fanconi համախտանիշ, երիկամային շաքարախտ:
Acetonuria- ն ուղեկցում է բոլոր պայմանները, որոնք բնութագրվում են մարմնի երկարատև սովամահությամբ, ինչպես նաև տեղի է ունենում լյարդի ուժեղ վնասվածքով:
Քաշի երկարատև կորուստը բնորոշ է այնպիսի էնդոկրինոպաթիաներին, ինչպիսիք են դիֆուզիոն թունավոր դեզը, հիպոկորտիկիզմը:
Շաքարախտի արագ զարգացումը
Դիաբետիկ ketoacidosis (DKA II-III)
Շաքարախտի առավել ծանրակշիռ և արագ զարգացող բարդությունը դիաբետիկ ketoacidosis է: Այս պայմանը բնութագրվում է ինսուլինի բացարձակ և հարաբերական անբավարարության համադրությամբ, վերջինս էլ իր հերթին պայմանավորված է ինչպես հորմոնալ, այնպես էլ ոչ հորմոնալ ինսուլինի անտագոնիստների մարմնի աճով:
Ketoacidosis- ը բնութագրվում է.
բարձր հիպերգլիկեմիայի և osmotic diuresis հետ
արյան բուֆերային հատկությունների կտրուկ նվազում `պայմանավորված
բիկարբոնատների վերացում, թթու-բազային վիճակի փոփոխություններ, որոնք ուղղված են ծանր նյութափոխանակության acidosis- ի ուղղությամբ
Չհամաձայնեցված ինսուլինի անբավարարությամբ ծանր նյութափոխանակության խանգարումների աճը հանգեցնում է հիպովոլեմիայի, հյուսվածքներում կալիումի պաշարների կտրուկ նվազեցմանը և կենտրոնական նյարդային համակարգում β-հիդրօքսիբուտիրաթթվի կուտակմանը: Արդյունքում, կլինիկական ախտանշանները բնութագրվելու են ծանր հեմոդինամիկ խանգարումով, երիկամների նախածննդյան սուր անբավարարությամբ, խանգարված գիտակցմամբ մինչև կոմայի մեջ և հեմոստազի խանգարում:
Հազվագյուտ դեպքերում երեխաների մոտ կան.
նատրիումի պահպանում
Lactatecedemic կոման երեխաների մեջ հազվագյուտ կոմա է, սովորաբար նրա զարգացման մեջ կա հյուսվածքների ուժեղ հիպոքսիա ՝ արյան մեջ լակտատի կուտակմամբ:
Դիաբետիկ ketoacidosis բուժում
Ինսուլինի անբավարարության շտկում
Թերապիա իրականացնելուց առաջ հիվանդը ծածկված է ջեռուցման բարձիկներով, ստամոքսում տեղադրվում են նազոգաստրային խողովակ, միզապարկի մեջ կաթետեր:
Հեղուկը հաշվարկվում է ըստ տարիքի.
Կյանքի առաջին 3 տարվա երեխաների մոտ `150-200 մլ / կգ քաշ / օր, կախված ջրազրկման աստիճանից
ավելի մեծ երեխաների դեպքում `3-4 լ / մ 2 / օր
Ներդրման առաջին 30 րոպեի առաջին 30 րոպեի ընթացքում: Առաջին 6 ժամվա ընթացքում, օրական դոզայի 1/3-ը, հաջորդ 6 ժամվա ընթացքում `օրական դոզայի 1/4-ը, իսկ հետո` հավասարաչափ:
Իդեալական է հեղուկը ներարկել infusomat- ով, եթե այն այնտեղ չէ, ուշադիր հաշվարկեք րոպեների ընթացքում կաթիլների քանակը: Որպես մեկնարկային լուծույթ օգտագործվում է 0,9% նատրիումի քլորիդ լուծույթ: Աղը պետք է իրականացվի ոչ ավելի, քան 2 ժամ: Այնուհետև անհրաժեշտ է անցնել 10% գլյուկոզի լուծույթին `Ռինգերի լուծույթի հետ միասին 1: 1 հարաբերակցությամբ: Ներերակային ներմուծված ամբողջ հեղուկը ջեռուցվում է 37 ° C ջերմաստիճանի պայմաններում: եթե երեխան շատ վատթարացել է, մենք օգտագործում ենք 10% ալբումինի լուծույթ, նախքան բյուրեղապակիների ընդունումը սկսելը 5 մլ / կգ քաշի չափով, բայց ոչ ավելի, քան 100 մլ, քանի որ կոլոիդները ավելի լավ են պահպանում հեղուկը արյան մեջ:
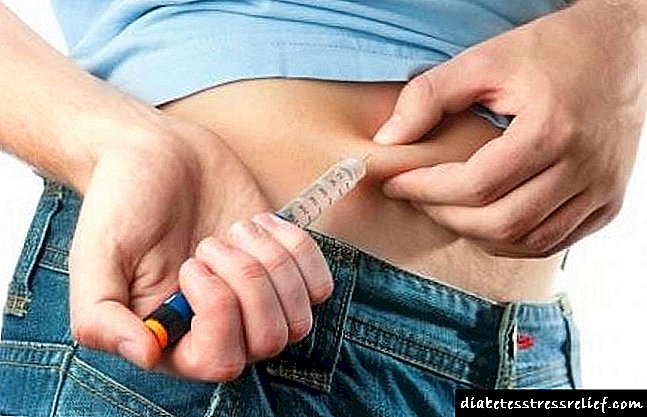
Ինսուլինային թերապիա
Օգտագործվում է կարճ գործող ինսուլինը: Լավագույնն է, որ ինսուլինը իրականացվի lineamate- ի միջոցով 10% albumin լուծույթով; եթե չկա lineomat, ապա ինսուլինը ամեն ժամ ներարկում է ինքնաթիռ: Ինսուլինի նախնական չափաբաժինը 0.2 U / կգ է, այնուհետև `մեկ ժամ հետո` 0,1 U / կգ / ժամ: Արյան շաքարի նվազում մինչև 14-16 մմոլ / լ, ինսուլինի դոզան նվազում է մինչև 0,05 U / կգ / ժամ: Արյան շաքարի իջեցումը մինչև 11 մմոլ / լ, մենք անցնում ենք ինսուլինի ենթամաշկային կիրառմանը յուրաքանչյուր 6 ժամվա ընթացքում: Ինսուլինի կարիքը, երբ արտազատվում է կոմայից, 1-2 միավոր / կգ / օր է:
Ուշադրություն: Արյան գլյուկոզի նվազման արագությունը չպետք է գերազանցի 5 մմոլ / ժամ: Հակառակ դեպքում հնարավոր է ուղեղային այտուցի զարգացում:
Acidosis- ի ուղղում
Acidosis- ը շտկելու համար օգտագործվում է 4 մլ / կգ տաք, թարմ պատրաստված 4% սոդա լուծույթ: Եթե BE- ն կարող է որոշվել, ապա բիկարբոնատի դոզան 0.3-BE x երեխայի քաշը կգ է:
Acidosis- ի ուղղումը կատարվում է թերապիայի 3-4 ժամվա ընթացքում, ոչ շուտ, քանի որ ինսուլինային թերապիա իրականացնելով `ջրազրկելու լավ ֆոնին, կապված է ketoacidosis- ին:
Սոդայի ներմուծման պատճառը հետևյալն է.
մաշկի մարմարավորում
աղմկոտ խորը շնչառություն
Դիաբետիկ acidosis- ի բուժման դեպքում հեպարինի փոքր չափաբաժիններով նախատեսված է 100 միավոր / կգ / օր 4 ներարկումով: Եթե երեխան գալիս է ջերմաստիճան, անմիջապես սպեցիֆիկ հակաբիոտիկ է նշանակվում: Եթե երեխան գալիս է ketoacidosis (DKAI) նախնական նշաններով, այսինքն. չնայած նյութափոխանակության acidosis- ին, որը բնութագրվում է դիսպեպտիկ բողոքներով (սրտխառնոց, փսխում), ցավ, խորը շնչառություն, բայց գիտակցությունը անհրաժեշտ է.
Լվանալ ստամոքսը 2% սոդա լուծույթով:
Ներդրեք մաքրում, իսկ հետո բժշկական քսուկ `2% սոդա տաք լուծույթով, 150-200 մլ ծավալով:
Ինֆուզիոն թերապիա իրականացնելու համար, որը ներառում է ալբումինի լուծույթ, ֆիզիոլոգիական լուծույթ, եթե գլյուկոզի մակարդակը չի գերազանցում 14-16 մմոլ / լ, ապա օգտագործվում են 10% գլյուկոզի և Ռինգերի լուծույթները `1: 1 հարաբերությամբ: Ինֆուզիոն թերապիան այս դեպքում սովորաբար հաշվարկվում է 2-3 ժամվա ընթացքում `ելնելով ամենօրյա պահանջներից, որովհետև հետագայում կարող եք անցնել բանավոր ռեհիդրացիային:
Ինսուլինի թերապիան իրականացվում է 0,1 U / կգ / ժամ արագությամբ, երբ գլյուկոզի մակարդակը 14-16 մմոլ / լ է, դոզան կազմում է 0,05 U / կգ / ժամ, իսկ գլյուկոզի մակարդակում `11 մմոլ / լ, մենք անցնում ենք ենթամաշկային կառավարման:
Կետոասիդոզը դադարեցնելուց հետո երեխայի վարման մարտավարությունը
3 օր `diet5 դիետա առանց ճարպի, ապա 9 սեղանի:
Խմեք շատ ջուր, ներառյալ ալկալային լուծույթները (հանքային ջուր, 2% սոդայի լուծույթ), հյութեր, որոնք ունեն նարնջագույն-կարմիր գույն, քանի որ դրանք պարունակում են մեծ քանակությամբ կալիում:
Բերանի միջոցով ՝ 4% կալիումի քլորիդի լուծույթ, 1 դես.-1 աղյուսակ: գդալ օրական 4 անգամ 7-10 օրվա ընթացքում, քանի որ հիպոկալիստիայի ուղղումը բավականին երկար ժամանակ է:
Ինսուլինը սահմանվում է 5 ներարկումով հետևյալ ռեժիմով ՝ առավոտյան 6-ին, իսկ հետո `նախաճաշից առաջ, ճաշ, ընթրիք և գիշեր: Առաջին դեղաչափը 1-2 միավոր է, վերջին դոզան ՝ 2-6 միավոր, օրվա առաջին կեսին ՝ օրական դոզայի 2/3: Օրական դոզան հավասար է ketoacidosis- ից վերացնելու դոզան, սովորաբար 1 U / կգ մարմնի քաշը: Նման ինսուլինային թերապիան իրականացվում է 2-3 օրվա ընթացքում, որից հետո երեխան տեղափոխվում է հիմնական բոլուսային թերապիա:
Նշում Եթե զարգացող ketoacidosis ունեցող երեխան ունի ջերմաստիճանի բարձրացում, նշանակվում են լայն սպեկտրի հակաբիոտիկներ: Զարգացած հիպովոլեմիայի և նյութափոխանակության acidosis- ի հետևանքով առաջացած հեմոստազի խանգարման հետ կապված `հեպարինը նշանակվում է մարմնի քաշի 100 U / կգ-ով օրական դոզանով` տարածված անոթային կոագուլյացիայի համախտանիշի տարածման կանխարգելման համար: Դոզան բաշխվում է ավելի քան 4 ներարկումով, դեղը կառավարվում է կոագուլոգրամի վերահսկողության ներքո:
Շաքարախտի բուժում
Դիետա
Ընդհանուր կալորիան որոշվում է երեխայի տարիքից, ինչպես նաև քաշի ավելցուկից կամ պակասից: Հաշվարկն իրականացվում է ըստ բանաձևի `1000 կկալ + 100 • ն (n (տարեթիվը տարիներից ավելի տարիների մեծ է): Զանգվածի ավելցուկով կալորիականությունը նվազում է 10 - 15% -ով, իսկ անբավարարությամբ `ավելանում է 10 - 15% -ով: Մինչև մեկ տարի երեխայի օրական կալորիականությունը որոշվում է կերակրման տարիքից և տեսակից և լիովին համահունչ է առողջ երեխայի սննդակարգին: Պետք է նշել, որ դիետան բաղկացած է 50-60% ածխաջրերից, 15-20% սպիտակուցից և 30-35% ճարպից:
Ածխաջրերը հաշվարկվում են հացի միավորներում `1 XE = 10 - 12 գրամ ածխաջրեր: Սննդի մեջ պետք է լինի բավարար քանակությամբ դիետիկ մանրաթել, իսկ ածխաջրերը պետք է լինեն ցածր գլիկեմիկ ինդեքսով: Պետք է հիշել, որ 1 գր էներգիայի արժեքը: Սպիտակուցներ և 1 գրամ ածխաջրեր = 4 կկալ, և 1 գրամ յուղ = 9 կկալ: Հեշտորեն մարսվող ածխաջրերը բացառվում են սննդից: Aspartame- ը կարող է օգտագործվել միայն aspartame, ոչ ավելի, քան 3 դեղահատ մեկ օրում: Fարպերը պետք է ներկայացված լինեն 50% կենդանական խառնուրդ ունեցող ճարպերով և 50% բուսականությամբ: Սննդի քանակը կախված է երեխայի տարիքից և հատկանիշներից: E.P.Kasatkina- ն առաջարկում է ավելի մեծ երեխաների համար սննդի 2 տարբերակ.
Մինչև 1 տարեկան երիտասարդ երեխաները, սննդի հաշվարկը և կերակուրների քանակը, ներառյալ լրացնող սնունդ, իրականացվում են կերակրման տեսակի (արհեստական, խառը, բնական) տեսակների միջոցով: Պետք է նշել, որ իդեալական է կրծքով կերակրումը շարունակել մինչև 1,5 տարի: Մեր տվյալների համաձայն, ծնողները խիստ դրդված են այս տեսակի կերակրման համար:
Ինսուլինի տեսակները
Ինսուլինի Ultrashort անալոգներ - Novorapid, Humalog (Нова-Нордиск, Էլլի-Լիլի ֆիրմաներ):
Կարճ - Actrapid, Humulin R.
Միջանկյալ գործողություն - Protafan, Humulin N (Нова-Нордиск, Ели-Լիլի ֆիրմաներ):
Ներկայումս դիաբետոլոգի պրակտիկայում ներառված են ոչ գագաթային երկարաձգող գործող ինսուլիններ `Detemir (ֆիրմա« Նոր-Նորդիսկ »), Lantus (ֆիրման Aventis):
Այս դեղերը օգտագործվում են որպես բազային ինսուլիններ `ultrashort ինսուլինի բոլուսային վարչարարության հետ համատեղ:
Ինսուլինային թերապիայի վերջին առաջընթացը եղել է ինսուլինի պոմպերի (պոմպերի) ներդրումը, որոնք այս պոմպերում գլիկեմիայի ամենօրյա շտկում են ապահովում `օգտագործելով միայն ուլտրա-կարճ ինսուլիններ:
Կարճ գործող գործող քթի ինսուլինը ներդրվել է արտասահմանում բժիշկների պրակտիկայում, երեխաների մոտ դրա օգտագործման վերաբերյալ որևէ տվյալ չկա:
Ինսուլինային թերապիա
Ներկայումս օգտագործվում են ինտենսիվ բուժման ռեժիմներ, որոնք ներառում են գլիկեմիայի միաժամանակյա մոնիտորինգ `օգտագործելով տեսողական փորձարկման ժապավեններ կամ գլյուկոմետր և ինսուլինի դոզան ճշգրտում: Ներկայումս երեխաների մոտ օգտագործվում են միայն գենետիկորեն ինժեներական ինսուլիններ, որոնք ուլտրաձայնային (2 ժամ), կարճ (6-8 ժամ) և միջանկյալ (16 ժամ): Ինսուլինի նշանակման ժամանակացույցը ընտրվում է էնդոկրինոլոգի կողմից `հաշվի առնելով այս երեխայի բնութագրերը, օգտագործվում է հիմնական բոլուսային ռեժիմը, այսինքն.օրվա ընթացքում, բազալային ինսուլինի ներդրմամբ (միջանկյալ գործողություն) միաժամանակ, կարճ գործող ինսուլինը կառավարվում է հիմնական կերակուրներից առաջ: Միջանկյալ գործող ինսուլինը կարող է իրականացվել օրական 1-ից 4 անգամ, գործող գործող ինսուլինը `օրական 4-ից 6 անգամ, ամեն ինչ որոշվում է մասնագետի կողմից:
Ուլտրաստորտային ինսուլինի առավելությունները
Դրանք կառավարվում են անմիջապես սնունդից առաջ, կարիք չկա 30-ից 40 րոպե սպասել, քանի որ կարճատև ինսուլիններ նշանակելիս, երբ դրանք նշանակվում են, հիպոգլիկեմիայի ռիսկը նվազում է, երեխան կերակուրների ժամին ազատություն է ստանում: Վերջերս մենք օգտագործել ենք ծայրահեղ կարճ ինսուլիններ մեծ շարժառիթ ունեցող և լավ գլիկեմիկ հսկողություն և ինքնատիրապետում ունեցող դեռահասների համար: Ինսուլինի ամենօրյա դոզան որոշվում է անհատապես, սովորաբար հիվանդության առաջին տարում դա 0,5 U / կգ մարմնի քաշ է, 5 տարի հետո ՝ 1 U / կգ մարմնի քաշ: Փոքր երեխաների մոտ դոզաները հաշվարկվում են ՝ հաշվի առնելով գլիկեմիան և մարմնի քաշի բարձրացումը, ինչը պահանջում է դոզանների հաճախակի ճշգրտում, բայց, այնուամենայնիվ, դրանք չպետք է գերազանցեն 0.25 - 0.5 U / կգ մարմնի քաշը: Դեռահասների մոտ, ինսուլինի մաքրման բարձրացման պատճառով, ինսուլինի անհրաժեշտությունը կարող է լինել 1-ից 2 U / կգ մարմնի քաշի:
Ինսուլինի չափից մեծ դոզայի համախտանիշ
Ինսուլինի ոչ բավարար չափաբաժինների դեպքում հնարավոր է Սոմոգիի էֆեկտի զարգացում: Այս ազդեցությունը նշվում է ինսուլինի չափից մեծ դոզայի առկայության դեպքում, երբ գիշերային հիպոգլիկեմիայի դեպքում, ի հայտ է գալիս հակահարվածային հորմոնների (գլյուկոգոն, կորտիզոլ, ադրենալին, աճի հորմոն) արձակումը, ինչը հանգեցնում է արյան շաքարի ծոմի բարձրացման:
Կլինիկական դրսևորումներ.
Առավոտյան գրգռում
Առավոտյան հիպոգլիկեմիայի դրվագների ճնշող մեծամասնության դեպքում պատճառը կարող է լինել հարաբերական ինսուլինի դիմադրությունը առավոտյան (առավոտյան վաղ առավոտյան 5-ից 9-ը առավոտյան), այսպես կոչված, Դաունի երևույթ, լուսաբաց երևույթ: Դա պայմանավորված է ցերեկային սեկրեցմամբ կոնտրաստ-հորմոնալ հորմոնով `աճի հորմոնով:
Ախտորոշման համար կարևոր է շաքարավազը որոշել առավոտյան 3-ին: Եթե ժամը 3-ին շաքարը նորմալ է, իսկ առավոտյան հիպերգլիկեմիան Դաունի երևույթ է: Այս դեպքում ավելի լավ է 23 ժամով հետաձգել միջանկյալ ինսուլինի ներարկումը:
2-րդ տիպի շաքարախտի և MODY շաքարախտի բուժում
Ախտորոշումը հաստատելու համար, ածխաջրածնային բեռից առաջ և հետո երեխաները իրականացնում են IRI կամ C- պեպտիդի ուսումնասիրություն, վերջինս ավելի տեղեկատվական է: Ուսումնասիրվում է գլիկացված հեմոգլոբինի մակարդակը: Ներկայումս MODY- շաքարախտի բուժումը կախված է դրա տեսակից, այսինքն: կարող են օգտագործվել ինչպես biguanides (metformin), այնպես էլ ինսուլինը:
Սպորտ և վարժություն
Պարբերաբար և բավարար ֆիզիկական գործունեությունը մեծացնում է ինսուլինի զգայունությունը և նվազեցնում դրա անհրաժեշտությունը: Սովորաբար մարդիկ սպորտ են մտնում ուտելուց ոչ շուտ, քան մեկ ժամ անց: Իդեալական է արյան շաքարը զննել վարժությունից առաջ և հետո, ինչը թույլ կտա կարգաբերել ինսուլինի չափաբաժինը: Երեխայի համար անընդունելի է սպորտով զբաղվել ինչպես ցածր, այնպես էլ բարձր գլիկեմիայով: Առաջին դեպքում երեխան դասից առաջ պետք է ուտի 1-2 XE, իսկ երկրորդ դեպքում անհրաժեշտ է ածխաջրածին նյութափոխանակության համար փոխհատուցում, այնուհետև ընդունելություն սպորտով: Բեռի տևողությունը պետք է լինի միջինը 30-40 րոպե: Եթե սպորտը ավարտվում է ընթրիքով, ապա գիշերային հիպոգլիկեմիան կանխելու համար հարկավոր է կրճատել միջերկրյա ինսուլինի երեկոյան դոզան:
Դասընթացներ
Դասընթացի նպատակն է ծնողներին և երեխաներին ամբողջությամբ տեղեկացնել հիվանդության մասին: Երեխաներն ու ծնողները ներմուծվում են գործընթացում `ինքնատիրապետումը պատշաճ կերպով վարելու և, անհրաժեշտության դեպքում, ճիշտ արձագանքելու պետության հնարավոր փոփոխություններին: Դասընթացը վարում է շաքարախտի դպրոցում բժիշկ, բուժքույր-ուսուցիչ: Դասընթացների ընթացքում կարևոր տեղ է գրավում երեխայի և ծնողների հոգեբանական պատրաստվածությունը առաջացած խնդրի համար, որն իրականացվում է հոգեբանի հետ միասին:
Թերապիայի և հսկման նպատակը
Diabetesիշտ շաքարախտով նախատեսված թերապիան ուղղված է հիվանդության դեկոմպենսացիայի կանխմանը, դանդաղ զարգացող բարդությունների (անոթային) կանխարգելմանը:
Հիմնական նպատակը `երեխային ճիշտ ֆիզիկական և մտավոր զարգացում ապահովելը, նրա հաջող սոցիալական կողմնորոշումը:
Այս նպատակին հասնելու համար ածխաջրերի նյութափոխանակության ամբողջական փոխհատուցումը, այսինքն: normoglycemia and aglucosuria, նորմալ գլիկոզիլացված հեմոգլոբինի պարունակությունը: Դրանում վերահսկում և ինքնատիրապետում են, ինչը ենթադրում է. Սննդի շաբաթական հաշվարկ, կանոնավոր ֆիզիկական ուժի գործադրման ժամանակ վերահսկողություն:
Իդեալականը գլիկոզիլացված հեմոգլոբինի ուսումնասիրությունն է 2-3 ամիսը մեկ անգամ: Բուժման գործընթացում պարտադիր է քաշի և բարձրության դինամիկայի ուսումնասիրությունը:
Եթե շաքարախտը տևում է ավելի քան 5 տարի, անհրաժեշտ է արյան ճնշման մանրակրկիտ մոնիտորինգ, ալբումինուրիայի համար միզաքանակ, ռետինոպաթիայի հայտնաբերման համար աչքի կլինիկայի անոթային ախտորոշիչ սենյակում հիվանդների տարեկան խորհրդատվություն: Տարեկան երկու անգամ երեխան պետք է հետազոտվի ատամնաբույժի և ԼՕՌ բժշկի կողմից:
I տիպի շաքարախտով ածխաջրերի նյութափոխանակությունը փոխհատուցելու չափանիշները
Մազանոթային արյան մեջ գլյուկոզի ինքնազննություն, մմոլ / լ (մգ%)
Գլիցեմիա քնելուց առաջ
Հիպոգլիկեմիա
Հիպոգլիկեմիան զարգանում է, եթե ինսուլինի չափաբաժինը զգալիորեն գերազանցում է ածխաջրերի քանակը, որոնք կառավարվում են սննդի հետ: Հիպոգլիկեմիայի մեկ այլ պատճառ էլ հանդիսանում է իռացիոնալ ինսուլինային թերապիա, երբ հիվանդը ketoacidosis- ից հեռացնելիս և / կամ parenteral գլյուկոզա անբավարար քանակությամբ:
Հիպոգլիկեմիան ուղեկցվում է հետևյալ ախտանիշներով.
Լսողության և տեսողության խանգարում
Այս բոլոր ախտանիշները նեյրոհիպոգլիկեմիայի դրսևորում են և սիմպաթիկ-վերերիկամային ռեակցիա ՝ ի պատասխան արյան գլյուկոզի նվազման: Ավելին, ավելի մեծ երեխաները ունեն սովի զգացողություն, իսկ փոքրերը, ընդհակառակը, հրաժարվում են ուտելուց:
Եթե օգնություն չի տրամադրվում, կարող է զարգանալ հիպոգլիկեմիկ կոմա, այսինքն. կենտրոնական նյարդային համակարգում ածխաջրածին նյութափոխանակության խանգարման հետևանքով գիտակցության կորուստ: Ավելի խորացող կոմայի հետ զարգանում է ուղեղային այտուցը, որը կլինիկորեն դրսևորվում է ցնցող համախտանիշի տեսքով:
Մեղմ հիպոգլիկեմիայի դեպքում հարկավոր է հաց կամ միրգ ուտել ՝ խիստ հիպոգլիկեմիայի, շաքարի, քաղցրավենիքի, ջեմի, ջեմի հետ: Գիտակցության կորստով 20-40% գլյուկոզի լուծույթը ներարկվում է երակային մեջ `20.0-40.0 չափով: Եթե ազդեցություն չկա, դոզան կարող է կրկնվել: Եթե հիպոգլիկեմիան զարգանում է տանը կամ դպրոցում, և նշվում է գիտակցության կորուստ, ապա անհրաժեշտ է 1 մգ գլյուկագոն ներարկել / մկանի մեջ, նախքան բժշկի ժամանումը (Գլյուկագեն, Նովո-Նորդիսկ ընկերություն):
Հատուկ իրավիճակներում բժիշկների մարտավարությունը
Միջքաղաքային հիվանդություններ
Հիվանդության ընթացքում մեծանում է ինսուլինի անհրաժեշտությունը, այնուամենայնիվ, ախորժակը կարող է փոխվել, ավելի հաճախ նվազում է: Հետևաբար, միջանկյալ հիվանդությունների ժամանակ անհրաժեշտ է ուշադիր հետևել արյան գլյուկոզի, ինչպես նաև գլյուկոզի և մեզի ացետոնի վրա: Հիպերգլիկեմիայի դեպքում ինսուլինի դոզան կարող է ավելանալ կարճատև ինսուլինի պատճառով: Այս դեպքում դոզայի փոփոխությունը դանդաղ է. Եթե երեխան ստանում է մինչև 20 ՆԱԽԱԳԻԾ / օր - ավելացրեք 2 ՆԱԽԱԳԻԾ, եթե ստանում է ավելի քան 20 ՆԱԽԱԳԻԾ / օր - 4 ՆԱԽԱԳԻԾ: Բայց, ընդհանուր առմամբ, հիվանդության ընթացքում ամենօրյա դոզայի բարձրացումը չպետք է գերազանցի նախնական դոզայի ավելի քան 20% -ը:
Եթե հիվանդության ընթացքում ախորժակը կրճատվում է, ապա դեղաչափը կրճատվում է 2 կամ 4 ՆԱԽԱԳԾՈՎ `կախված նախնականից, կամ դրա փոփոխության ուղղությամբ նվազման ուղղությամբ կախված է արյան գլյուկոզա և հավանական հիպոգլիկեմիա:
Բժիշկի մարտավարությունը `շաքարային դիաբետի վատթարացման համար. Պոլիդիպսիա, պոլիուրիա ախտանիշների տեսք:
Այս դեպքում անհրաժեշտ է բարձրացնել ինսուլինի ամենօրյա դոզան `կարճ ժամանակահատվածի պատճառով օրվա դոզայի 10-20% -ով` ավելացնելով անհրաժեշտ քանակությամբ միավորներ հիմնական կերակուրներից առաջ: Նմանատիպ ամենօրյա դեղաչափը պետք է ընդունվի 2-3 օրվա ընթացքում, որպեսզի փոխհատուցվի ածխաջրածնի նյութափոխանակությունը: Այս ընթացքում անհրաժեշտ է պարզել, թե ինչու է այդ սխալը տեղի ունեցել, որպեսզի թույլ չտա շարունակել:
Վիրաբուժություն ինսուլինային թերապիա
Փոքր վիրահատություններ, որոնք իրականացվում են տեղական անզգայացման ներքո: Ինսուլինային թերապիայի սովորական դիետան և սովորական ռեժիմը: Խորհուրդ է տրվում գործողությունն իրականացնել առավոտյան:
Կարճ գործողություններ անզգայացման պայմաններում: Վիրահատության օրը հիվանդի կողմից ստացված կարճաժամկետ ինսուլինի օրական դոզայի 50% -ը ներարկվում է ենթամաշկային: Միևնույն ժամանակ, 5% գլյուկոզան սկսվում է ներերակային կաթիլով, սովորաբար ֆիզիոլոգիական ամենօրյա հեղուկի պահանջին համապատասխանող քանակությամբ `60 մլ / կգ / օր: Կալիումի քլորիդի 7,5% լուծույթն ավելացվում է գլյուկոզայի վրա `2 մլ / կգ / օր արագությամբ: Արյան շաքարը հետազոտվում է վիրահատության ընթացքում, դրանից հետո, իսկ հետո `օրվա ընթացքում յուրաքանչյուր 2 ժամ: Վիրահատությունից հետո ինսուլինը ընդունվում է ենթամաշկային յուրաքանչյուր 6 ժամում `0,25 U / կգ մարմնի քաշի փոխարժեքով:
Հենց որ այն կերակրվի, դադարեցրեք ինֆուզիոն և անցեք ինսուլինային թերապիայի սովորական ռեժիմին: Ինֆուզիոն թերապիան սովորաբար իրականացվում է 12, առնվազն 24 ժամվա ընթացքում:
Առողջական պատճառներով անզգայացման կամ շտապ վիրաբուժության տակ գտնվող երկարատև վիրահատություն:
Ինֆուզիոն թերապիան պետք է իրականացվի հեղուկի ամենօրյա պահանջի հիման վրա ՝ 5% գլյուկոզա ՝ 1-3 մլ / կգ քաշ / օր հավելումով, կալիումի քլորիդի 7,5% լուծույթով:
Կախված գլիկեմիայից, ինսուլինը ներարկվում է գլյուկոզայով: Եթե արյան շաքարը 8,3 մմոլ / լ է, ապա ինսուլինը կիրառվում է 1 IU փոխարժեքով 4 գր.դրի գլյուկոզի դեպքում, 8,3-ից 11,1 մմոլ / լ - 1 IU - 3 գր.դրի գլյուկոզա, ավելի քան 11.1 մմոլ: / լ - 1 ED - 2 գ չոր գլյուկոզա:
Վիրահատությունից հետո գլյուկոզան շարունակվում է կիրառվել ներերակային, մինչև այն կարող է ուտել և խմել, իսկ ինսուլինը կառավարվում է 0,25 U / կգ մարմնի քաշի չափով `յուրաքանչյուր 6 ժամվա ընթացքում / կուտակված:
Երեխաներում շաքարախտի ընթացքի առանձնահատկությունները
Երեխաների ճնշող մեծամասնության դեպքում հիվանդությունը սահմանելու պահից և համապատասխան թերապիա հաստատվելուց հետո 2-4 շաբաթ անց հնարավոր է, որ հիվանդությունը հետընթաց է ապրում, և նույնիսկ թողության հնարավորությունը, երբ կտրուկ նվազում է ինսուլինի անհրաժեշտությունը: Այս փուլը տևում է մի քանի շաբաթ կամ ամիս: Այնուհետև ինսուլինի կարիքը նորից բարձրանում է և 3-5 տարվա ընթացքում հասնում է հիվանդության սկզբնական պահից 0,8-1 լ / կգ մարմնի քաշի: Սեռական հասունության շրջանում ավելանում է հակացուցված հորմոնների քանակը, տեղի է ունենում պուպերտային աճի ճայթք և մարմնի քաշի աճ: Այս ժամանակահատվածում շաքարախտի ընթացքը բնութագրվում է թուլությամբ և պահանջում է շատ զգույշ մոնիտորինգ: Դեռահասությունից հետո շաքարախտը կրկին կայունանում է: Սեռական հասունության ընթացքում ինսուլինի դոզան կարելի է ավելացնել 1-ից 2 միավոր / կգ քաշ / օր: Պետք է հիշել, որ սովորաբար շաքարախտը պոլիենդոկրինոպաթիաների դեբյուտն է: Հետագայում երեխաները կարող են զարգացնել այլ էնդոկրին խցուկների, հիմնականում վահանաձև գեղձի աուտոիմունային հիվանդություններ:
Շաքարախտի անբավարար փոխհատուցումը հանգեցնում է բոլոր տեսակի նյութափոխանակության և հատկապես սպիտակուցների խախտմանը, որն էլ իր հերթին ուղեկցվում է ոչ սպեցիֆիկ պաշտպանության և անձեռնմխելիության անկմամբ: Արդյունքում, մաշկի և լորձաթաղանթների ինֆեկցիոն վնասվածքների զարգացման հաճախականությունը պիոդերմայի և սնկային ինֆեկցիաների տեսքով, բուժման գործընթացը դժվար է:
Դիաբետի դանդաղ զարգացող բարդությունները
Դրանք հիմնված են երեխաների անոթային բարդությունների վրա `միկրոհենոպաթիաներ, որոնց զարգացումը կախված է երեխայի գենետիկ բնութագրերից և ածխաջրերի նյութափոխանակության փոխհատուցումից: Սովորաբար միկրոանկիոպաթիաները զարգանում են հիվանդության սկզբից 5 տարի հետո:
Դիաբետիկ նեֆրոպաթիա
Ժամանակի ընթացքում 1-ին տիպի շաքարախտ ունեցող հիվանդների մոտ 1/3-ը զարգացնում է երիկամային քրոնիկ անբավարարություն, որը հիմնված է դիաբետիկ գլոմերուլոսկլերոզի վրա: Շաքարախտի լավ փոխհատուցմամբ, երիկամների քրոնիկ անբավարարության սկիզբը կարող է հետաձգվել: Դիաբետիկ նեպրոպաթիայի նախնական կլինիկական ախտորոշումը իրականացվում է միկրոալբումինուրիայի թեստի միջոցով: Միկրոալաբումուրուրիայի հայտնաբերումը պահանջում է խստացնել ինքնատիրապետումը, գլիկեմիայի վերահսկողությունը, արյան ճնշման կանոնավոր մոնիտորինգը: ACE ինհիբիտորները (Monopril, Diroton, Enalapril, Renitek) կամ angiotensin II ընկալիչների խանգարող միջոցներ (Cazaar) այս փուլում արդեն օգտագործվում են որպես բուժական դեղամիջոցներ: Դիաբետիկ նեպրոպաթիայի նախնական կլինիկական փուլը հաստատվելուց հետո երեխայի մոնիտորինգը դառնում է ավելի մանրակրկիտ:
Դիաբետիկ ռետինոպաթիա
Դիաբետիկ ռետինոպաթիան բնութագրվում է ցանցաթաղանթի վնասվածությամբ `կուրության զարգացումով: Դիաբետիկ ռետինոպաթիայի ախտորոշման համար անհրաժեշտ է շաքարային դիաբետի դեբյուտից 5 տարի անց, ակնաբուժական կլինիկայի աչքի անոթային ախտորոշման կաբինետում ֆոնուսային ֆոնդի փոփոխությունների մանրակրկիտ ախտորոշում և ակնաբուժական կլինիկայի աչքի անոթային ախտորոշման կաբինետում ֆոնուսային փոփոխությունների մանրակրկիտ ախտորոշում և ակնաբույժի կողմից տարեցտարի 1-2 անգամ հետևել, որի նպատակն է `օպտիմալացման միջոցով դիաբետիկ ռետինոպաթիայի ժամանակին շտկում կատարել:
Պոլինևիրոպաթիա
Շաքարախտի այս բարդությունը ձևավորվում է բավական շուտ: Տարբերակել.
Ծայրամասային պոլինեվրոպաթիա, որը դրսևորվում է մակերեսային և խորը զգայունության խանգարումով: Դրա ախտորոշման համար ներկայումս լայնորեն օգտագործվում են էլեկտրոմիոգրաֆիական ուսումնասիրությունները: Նրանց բուժման ընթացքում օգտագործվում են α-լիպոինաթթվի (Espa-lipon, Thioctacid, Berlition) և ճարպ լուծվող վիտամին B1 և B6 (Milgamma) պատրաստուկները:
Ինքնավար, որում նրանք առանձնացնում են ՝ դիաբետիկ սիրտ, դիաբետիկ գաստրոպաթիա, դիաբետիկ enteropathy, դիաբետիկ նեյրոգեն միզապարկ: Նրանց ախտորոշումը հիմնված է կլինիկական և գործիքային տվյալների վրա: Բուժման ընթացքում օգտագործվում են կարդիոտրոֆներ, պրոքինետիկա, ֆիզիոթերապիա:
Դիաբետիկ էնցեֆալոպաթիա
Անբավարար փոխհատուցմամբ շաքարախտով տառապող ընթացքի առկայության դեպքում հնարավոր է փոփոխություններ զարգացնել հուզական և վարքային ոլորտում `էնցեֆալոպաթիա:
Մշակման առումով միջանկյալ բարդությունները ներառում են.
Լիպոդիստրոֆիա ինսուլինի ներարկման տեղում:
Liverարպի լյարդի հեպատոզը ածխաջրերի և ճարպերի նյութափոխանակության վատ փոխհատուցման պատճառով:
Դիաբետիկ քիրոպատիա - ձեռքերի փոքր հոդերի նյութափոխանակային արթրոպատիա:
Լիպոիդ նեկրոբիոզը մի տեսակ վասկուլիտ է, պաննիկուլիտ:
Ներկայումս մենք գործնականում չենք հանդիպում Մորակի և Նոբեկուրի համախտանիշի հետ, որը բնութագրվում է խճճված աճով և սեռական զարգացումով:
Polydipsia - ինչ է դա:
Չնայած «պոլիդիպսիա» տերմինը ունի նույն լատինական արմատները, ինչպես «սերունդ» անվանումը (poto ՛ m - կապ ջրի հետ, հետևաբար ամերիկյան Potomac- ը և hippo- ն), նրանց միջև տարբերությունը հսկայական է:
Հոգեբուժական մոլուցքը նշանակում է «obsessive drive», իսկ պոլիդիպսիան (բառացիորեն ՝ խմել շատ) ջրի իրական կարիքն է:
Առաջնային polydipsia- ի առաջացումը ուղղակիորեն վերագրվում է ծարավի կենտրոնի (կամ խմելու կենտրոնի) գործառույթների խանգարմանը `դրա ակտիվացումով` հիպոֆիզի-հիպոթալամիկական շրջանի պաթոլոգիայի առկայության կամ հոգեկան խանգարումների պատճառով. Երկրորդական տեսքի համար երկրորդային տեսքի համար անհրաժեշտ է շեղում շրջանառվող արյան բաղադրության մեջ, ինչը հարուցում է այս կենտրոնի արձագանքը:
Բացի մտավոր պլանի `շիզոֆրենիայի և այլ բաների պատճառներից, կա առաջնային պոլիդիպսիա (իդիոպաթիկ) նման ձև, որի բացատրությունը գիտությունը դեռևս չի կարող տալ:
Հոգեբուժական հայեցակարգի առկայություն. Հոգեոգեն պոլիդիպսիան կապված է անբացատրելի տրամաբանական համոզմունքի հետ `հսկայական ծավալի ջուր խմելու անհրաժեշտության (կամ խմելու հաճախ, փոքր չափաբաժիններով) խմելու անհրաժեշտության հետ:
Հիվանդներն իրենք իրենց պարադիգմը հիմնավորում են կա՛մ թունավորումները լվանալու, և՛ մարմնից «փչացնելը» կամ գյուտարար նվերի իրականացմամբ, որի արդյունքում «կենդանի ջուր» է եղել, որը բուժում է բոլոր հիվանդությունները և երկարացնում է կյանքի տևողությունը:
Հոգեբանական etiology- ի պոլիդիպսիայի վտանգը կայանում է արյան էլեկտրոլիտների (նատրիումի) նոսրացման հնարավոր իրավիճակի նոսրացման հնարավորության մեջ, որը հղի է առգրավումների և դրան հաջորդող կոմայի առաջացման հետ:
Տեսանյութը դոկտոր Մալիշևայից.
Ֆիզիոլոգիական և պաթոլոգիական պատճառները
Ծարավի սենսացիայի առաջացման հիմքերը կարող են ծառայել որպես արյան հեղուկի բնական կորուստ, աղերի հետ միասին `քրտնարտադրության պատճառով:
- շոգից
- նշանակալի մկանային աշխատանքի կատարման տեսակը,
- նյարդային համակարգի անհատական բնութագրերը (ամաչկոտության, մեղքի, զայրույթի պատճառով քրտնելը) և այլ պատճառներ:
Պաթոլոգիական հատկության պատճառները արյան մեջ բաղադրիչի համակենտրոնացման բարձրացումն են կյանքի սպառնացող ցուցանիշների նկատմամբ, չնայած ներկայումս արյան մեջ հեղուկի (ջրի) բավարար քանակի առկայությանը:
Այսպիսով, երբեմն արյան մեջ գլյուկոզի համակենտրոնացումը բարձրացնելու համար չի պահանջվում շրջանառվող հեղուկի ծավալի նվազում, այն ավելանում է այլ պատճառներով:
Օրինակ, շաքարային դիաբետի մեջ պոլիդիպսիան, ինչպես նաև դրա միաժամանակյա հիպերգլիկեմիան բացատրվում է հորմոնալ անհավասարակշռությամբ `ինսուլինի անբավարարությամբ, ինչը հանգեցնում է առաջացմանը և հիվանդության մեկ այլ անփոխարինելի ախտանիշի անթափանց ծարավին` պոլիուրիային (մեծ քանակությամբ մեզի արագ արտանետում, հիվանդին հասցնում է սպառել `բառացի թարգմանությունը) բառը շաքարախտ նշանակում է շաքարախտ:
Պաթոլոգիական անփոխարինելի ծարավի մեկ այլ պատճառ էլ հորմոնալ անհավասարակշռության հետևանքով առաջացած մեկ այլ հիվանդության առկայությունն է `նաև շաքարախտը, բայց շաքարային դիաբետը:
Ախտանշաններ և հարակից ցուցիչներ
Քանի որ այս անկարգության մեջ ջրի սպառումը գերազանցում է մարմնի համար միջին ֆիզիոլոգիական նորմայի չափավոր կլիմայի և միջին էներգիայի սպառումը (ավելի քան 2 լ / օր), հեմոդիլյացիան (ջրի հետ արյան նոսրացումը) հանգեցնում է իր էլեկտրոլիտային կազմի անհավասարակշռության, - արդյունքում, անկարգությունները հայտնվում են մարմնի բոլոր համակարգերի գործունեության մեջ.
Մկանային համակարգի դիսֆունկցիան մեղմ դեպքերում սկսվում է միայնակ, չհամակարգված մկանների կծկումներով. Ծանր տարբերակում (արյան խիստ թուլացումով) տեղի են ունենում էպիլեպտիկ առգրավման նմանատիպ առգրավումներ:
Հաշվի առնելով, որ «մկանների» ընդհանուր հայեցակարգը ներառում է ոչ միայն կմախքային, այլև հարթ մկաններ, աշխատանքի անկայունացում կա.
- սիրտ (առիթմիաների զարգացումով, սրտի կծկումների անբավարար ուժով),
- խոռոչ օրգաններ:
Արյան անոթների ռիթմը փոխվում է (սկզբում հիպերտոնիկության տարածվածությամբ և անկման դրվագի վերջում դրա անկմամբ) - զարկերակային և արյան ճնշման թվային ցուցանիշները սկզբում ավելանում են, հետո ընկնում:
Նույնը պատահում է ստամոքսի, աղիքների, էնդոկրին և էկզոկրին խցուկների հետ կապված - դրանց ծորաները նույնպես ձևավորվում են հարթ մկանների միջոցով:
Bodyրի կուտակում մարմնում հանգեցնում է այտուցի համախտանիշի, որն առաջին հերթին արտահայտվում է մարմնի ներսում հեղուկի կուտակումով (մասնավորապես ՝ ասիցիտներ), իսկ հետո `արտաքին այտուցվածքի տեսք:
Հաշվի առնելով արյան մատակարարումը ուղեղից արյան անոթների վիճակի կախվածությունը, նրա դիսֆունկցիան հանգեցնում է անկարգությունների բոլոր օրգանների և համակարգերի գործունեության մեջ, որի ծայրահեղ նեղության դեպքում կոմա է առաջանում:
Այս խանգարումների առկայության պատճառով արյան գլյուկոզի մակարդակի տատանումների ֆոնին փոփոխությունները տեղի են ունենում նույնիսկ ավելի արագ, ավելի երկար են տևում և փոխհատուցելու համար պահանջում են շատ ավելի մեծ ջանքեր ինչպես մարմնի, այնպես էլ բժշկական աշխատողների կողմից:
Ախտորոշում
Դիաբետի առկայությունը `թե շաքարավազը, թե ոչ շաքարը (կամ նրանց ներկայության ենթադրությունը) նշվում է այն նշանների հետ, որոնք նկատելի են ինքնին հիվանդի կողմից, և լաբորատոր տվյալներ:
Առաջին կարգը ներառում է պոլիդիպսիան ՝ ֆոնին.
- պոլիուրիա
- պոլիֆագիա (անբուժելի քաղց),
- քաշի կորստի անբացատրելի պատճառները,
- ընդհանուր թունավոր երևույթներ (չափից ավելի հոգնածություն, lethargy, ընկալման և մտավոր գործունեության խանգարումներ),
- ջրազրկման ախտանիշներ (չոր բերանից - մաշկի տրոֆիկ խանգարումներ. քոր, կլեպ, ցան, խոց, արյունահոսություն),
- գլյուկոզորիա (մեզի համով քաղցրավենիք):
Այս ախտանիշները հաստատվում են կլինիկական թեստերով.
- մեզի և արյան շաքարի թեստեր (ներառյալ գլիկացված հեմոգլոբինի թվերի և այլ մեթոդների որոշումը),
- գլիկեմիկ պրոֆիլի բնույթը,
- արյան մեջ հորմոնների մակարդակի որոշում,
- Մասնագիտական բժիշկների կողմից մարմնի համակարգերի գործառույթների ուսումնասիրությունը (էնդոկրինոլոգ, նյարդաբանաբան, օպտոմետոլոգ):
Շաքարախտով ինսիպիդուսի (նեֆրոգեն կամ հիպոֆիզի) դեպքում այս խանգարումը տարբերվելու է կենսաբանական հեղուկների կազմի այլ կենսաքիմիական աննորմալություններով:
Թերապիայի ռեժիմը
Բուժումը կախված է պոլիդիպսիայից:
Իր դիաբետիկ գենեզով կատարվում է խանգարումների շտկում.
- հորմոնալ ֆոն
- համակարգը և օրգանը
- հյուսվածքային նյութափոխանակության գործընթացները,
- հիվանդի սնունդը `իր կենսակերպի փոփոխությամբ:
Առաջին նպատակին հասնելը հնարավոր է շաքարի իջեցնող գործակալների կամ ինսուլինի սահմանմամբ, որին հաջորդում է արյան և մեզի պարամետրերի համաձայն բուժման ճշգրտումը:
Երկրորդը կատարելը պահանջում է բուժական գործակալների լայն տեսականի օգտագործելը. Դիհյութերի (Lasix և այլոց) համադրություն `ռեհիդրացիոն մեթոդների օգտագործմամբ (կաթիլային եղանակով լուծումներ ներկայացնելը, երբ հնարավոր չէ դոզան խմել ձեր խմած հեղուկը):
-Ուր-աղ հավասարակշռության լրացումը մարմնի օրգանների և համակարգերի գործառույթների վերականգնման գործընթացի սկիզբն է, անհրաժեշտության դեպքում օգտագործվում են գործողությունների դեղեր.
- հակասպազմոդիկ (մագնեզիումի սուլֆատ, Papaverine),
- անալգետիկ միջոց `համակցված հակահիստամինի հետ (Անալգին` դիֆենհիդրամինով),
- հանգստացնող հակասեպտիկայով (Radedorm) և այլ կերպ:
Riboxin- ի և այլ գործակալների օգտագործումը, որոնք բարելավում են հյուսվածքների նյութափոխանակությունը, առաջացնելով հակատիպային ազդեցություն, կարող են բարելավել ինչպես օրգանների, այնպես էլ հյուսվածքների վիճակը, ինչպես նաև բարձրացնել մարմնի ընդհանուր տոնայնությունը: Անհրաժեշտության դեպքում, նույն նպատակով նշանակվում է վիտամինային թերապիա:
Հաշվի առնելով շաքարախտով հիվանդի տանից դուրս գալու բնածին վախը `իր վիճակի բարելավմանն ուղղված միջոցառումներով արագ միջոցներ ձեռնարկելու անկարողությամբ, անհրաժեշտ է նրան կրթել իր հիվանդության մասին նոր հավատալիքներով, ամենօրյա ռեժիմի մանրակրկիտ ուսումնասիրություն` ֆիզիկական և սոցիալական գործունեության աստիճանական աճով:
Դիաբետիկ դիետան ոչ պակաս ուշադրության է արժանի (որոշակի սննդամթերքի օգուտների կամ վնասների վերաբերյալ որոշ հաստատված համոզմունքներ ոչնչացնելու անհրաժեշտությամբ):
Ժամանակին ախտորոշմամբ, polydipsia- ի պատճառների բացատրությամբ, և հիվանդը դիմել է մասնագետի բժշկի առաջարկություններին, դա բարենպաստ է; եթե դրանք անտեսվեն, անկանխատեսելի հետևանքներով կա կոմայի հավանականություն:
Ֆիզիոլոգիական պատճառներ
Առաջին հերթին ես կցանկանայի նշել պոլիդիպսիան, որի հետ կապված շրջակա միջավայրի գործոնները. Ֆիզիկական ակտիվության բարձրացումը, բարձր ջերմաստիճանի ներսից դուրս կամ դրսում, սթրեսային իրավիճակները կարող են հրահրել այս ախտանիշը, բայց դա չի նշելու որևէ պաթոլոգիա: Բացի այդ, ավելացել է ծարավը հղի կանանց մոտ, ինչը նույնպես նորմալ է:
Ֆիզիոլոգիական պոլիդիպսիայի մեկ այլ պատճառ սննդամթերքն է: Աղի, քաղցր կամ կծու կերակուրները կարող են առաջացնել ծարավ, ինչպես նաև ալկոհոլ:
Այլ հարց է, երբ ծարավ է առաջանում առանց արտաքին գործոնների ազդեցության. Այսպիսով, օրինակ, հեղուկի ավելացման անհրաժեշտությունը կարող է խոսել.
- տենդը
- արյան կորուստ
- այտուցվածություն
- հիդրոթորաքս (կրծքավանդակի խոռոչում արտահոսք),
- ասիցիտներ (որովայնային խոռոչում արտահոսք):
Անձի մեջ ծարավը կարող է առաջանալ նաև լուծի կամ փսխման միջոցով:
Հոգեբանական պոլիդիպսիա
Մեկ այլ փոփոխություն `հոգեոգեն պոլիդիպսիան է, որի հետ կապված հոգեկան խանգարումներ.
Նաև անընդհատ ծարավի ախտանիշ կարող է ցույց տալ մի շարք հիվանդությունների առկայությունը, առաջին հերթին, եթե հիվանդը բողոքում է հեղուկի անվերահսկելի անհրաժեշտության մասին, բժիշկը կասկածելու է շաքարախտի զարգացում. Եվ այս դեպքում անհրաժեշտ է դիֆերենցիալ ախտորոշում, քանի որ կա շաքարախտ և շաքարային դիաբետ: Այս հիվանդությունների բուժումը, որպես զարգացման պատճառ, տարբեր է, բայց դրսևորումները կարող են շատ նման լինել: